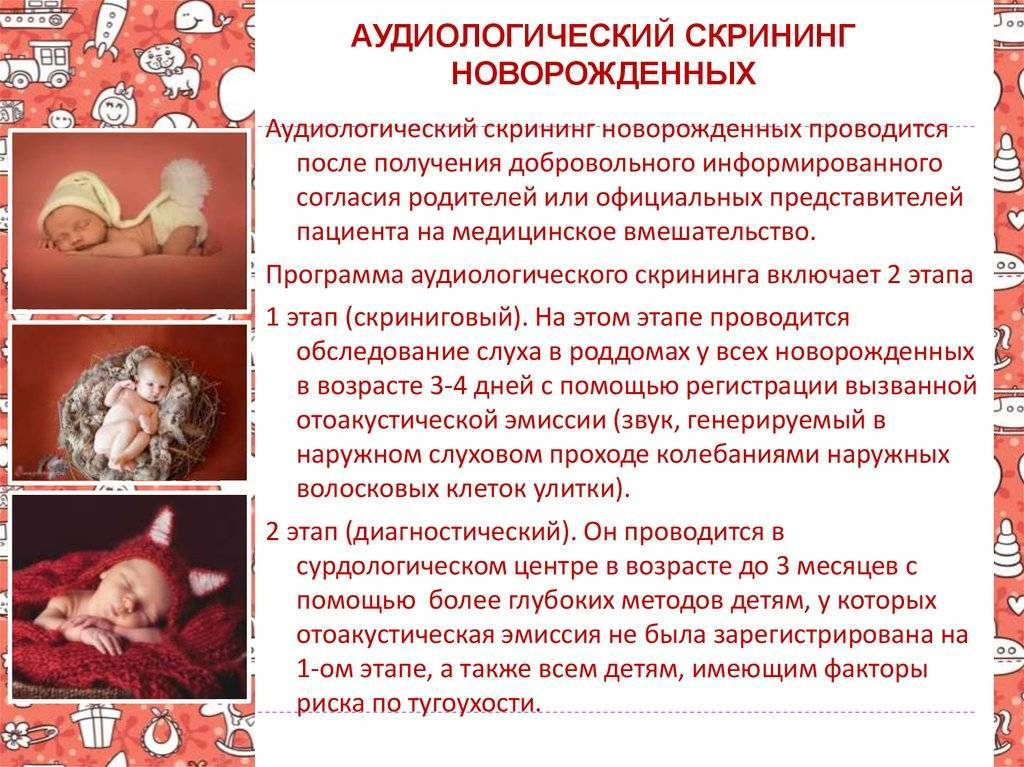
Аудиологический скрининг для проверки слуха новорожденных – что это такое и как он проводится?
Содержание статьи
- Какие наследственные заболевания выявляет
- Для чего делают скрининг
- Выявление генетических заболеваний
- Выявление глухоты
- Выявление патологий
- Скрининг при беременности
- Для чего нужен скрининг по неделям при беременности?
- Скрининги по неделям у беременных
- Скрининг какого триместра самый важный?
- Понятие и составляющие скрининга
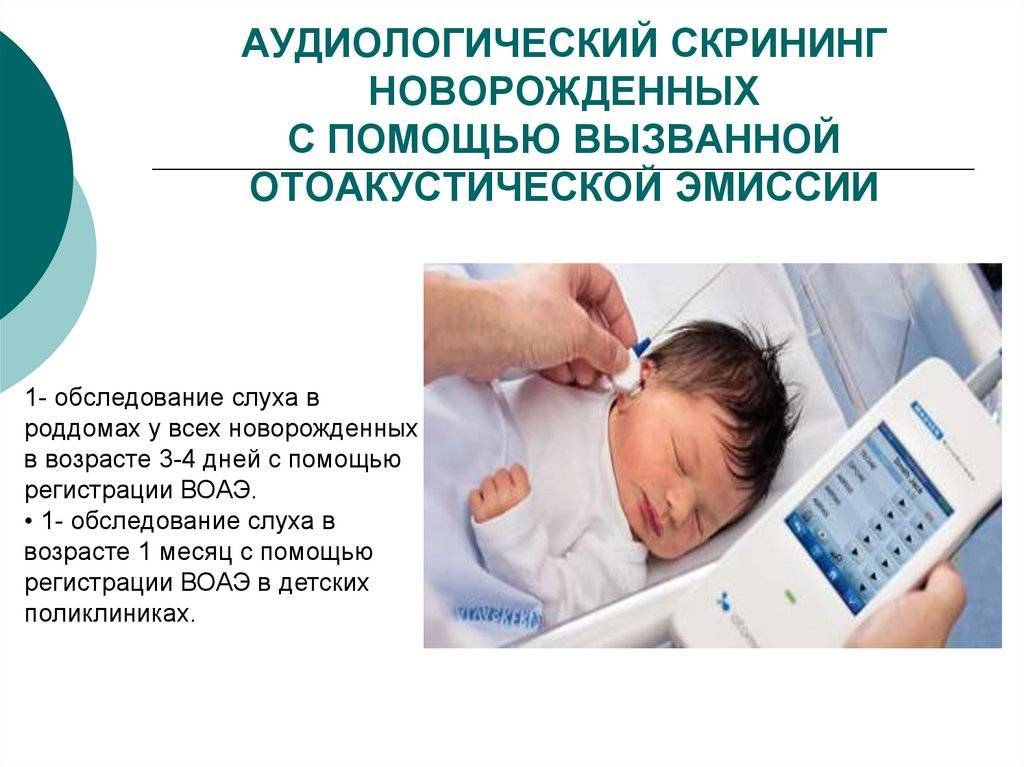
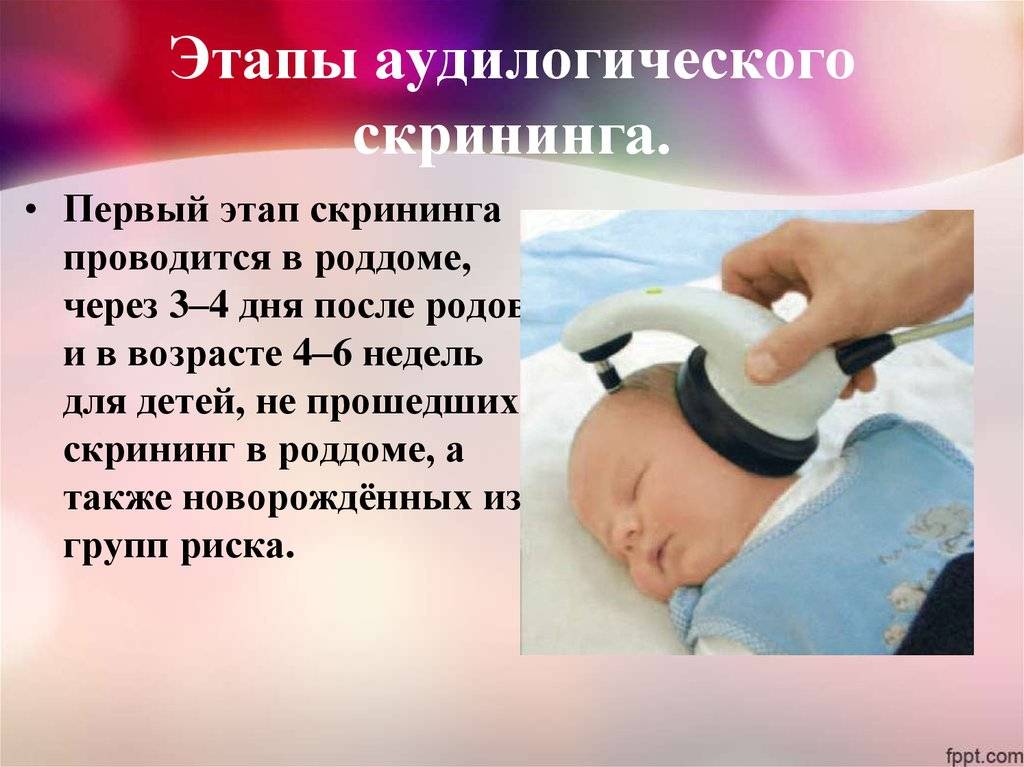
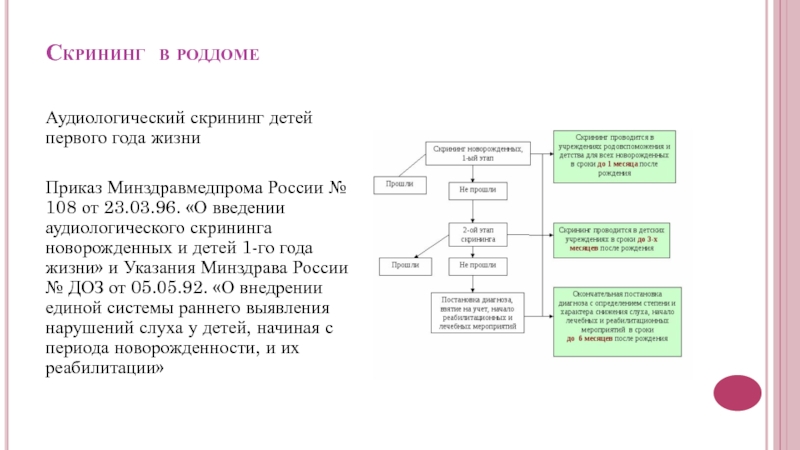
- Этапы проведения аудиоскриннинга
- Обследование с помощью УЗИ
- Расшифровка результатов
- Что можно выявить?
- Для чего нужен аудиологический скрининг
- логический скрининг новорожденных: что это такое и для чего делают
- Результаты аудиологического скрининга новорожденных
- Особенности аудиоскрининга у недоношенных
- Дополнительные методы проверки, если новорожденный не прошел тест на слух
- Результаты аудиологического скрининга новорожденных
- Результаты аудиоскрининга у детей с нормальным и нарушенным слухом
- Особенности аудиоскрининга у недоношенных
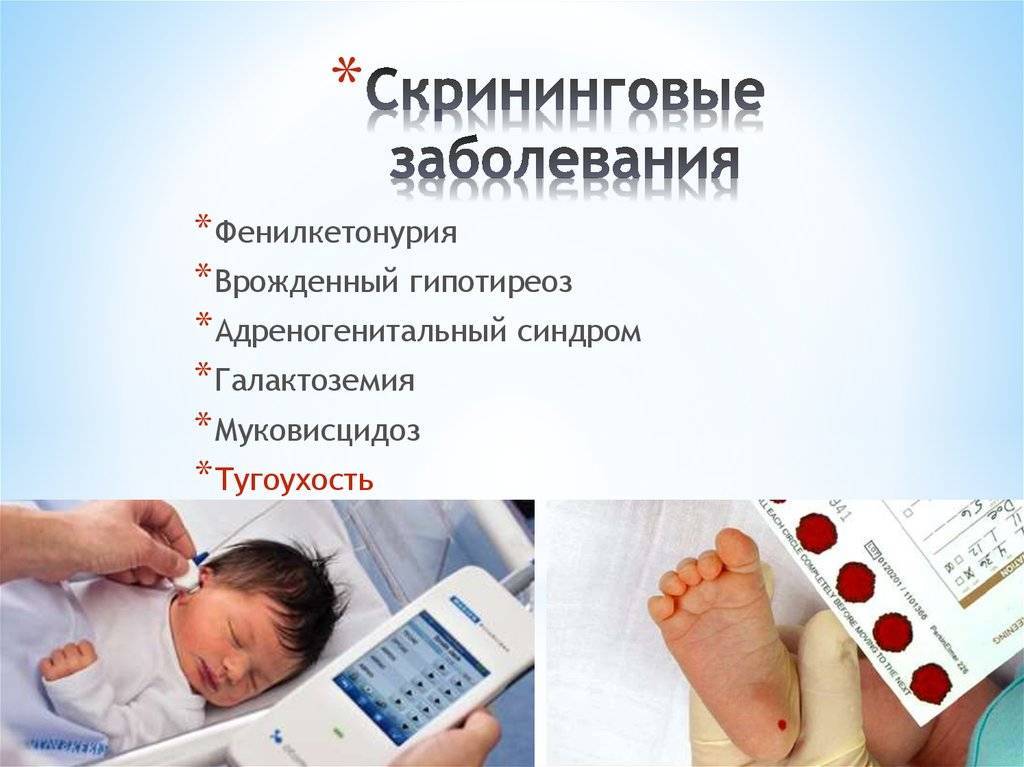
Какие наследственные заболевания выявляет
Обязательный скрининг новорожденных включает следующий список самых распространенных патологий:
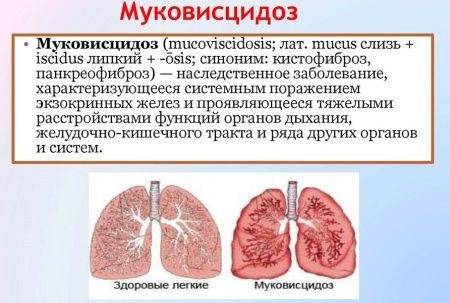
- Муковисцидоз (кистозный фиброз) — системное генетическое заболевание, вызывающее в организме образование вязкой слизи, в результате чего происходит нарушение работы органов дыхания, печени, желудочно-кишечный тракта, экзокринные желез. При раннем выявлении муковисцидоза можно значительно уменьшить риск осложнений, инвалидности и повысить продолжительность жизни. Встречается у 1 ребенка из 7000.
- Гипотиреоз — заболевание, при котором щитовидная железа вырабатывает недостаточно тиреоидных гормонов, что сильно ухудшает развитие всех систем и органов ребенка. При отсутствии терапии в первую очередь начинает страдать нервная система, что негативно влияет на умственном развитии. Также болезнь приводит к отставанию в физическом развитии. При своевременной диагностике гипотиреоз хорошо поддается лечению. Распространенность — 1 случай из 5000.
- Фенилкетонурия — нарушение аминокислотного обмена, вызванное недостаточной выработкой в печени определенных ферментов, осуществляющих превращение фенилаланина в аминокислоту тирозин. Последствия болезни тяжелые — серьезное нарушение умственного развития, поражения ЦНС. Но их можно избежать, если фенилкетонурия выявлена на ранней стадии. Лечение заключается в соблюдении специальной диеты. Встречается у 1 малыша из 15000.
- Адреногенитальный синдром — нарушение выработки гормона кортизола корой надпочечников. Патология проявляется у ребенка задержкой полового развития, нарушением роста (после 12 лет он останавливается) и солевого обмена. Вылечить синдром невозможно, но, с помощью гормональных препаратов его можно держать под контролем. Распространенность — 1 случай из 10000.
- Галактоземия — нарушение метаболизма углеводов, характеризующееся отсутствием некоторых ферментов в детском организме, что вызывает сбой в расщеплении галактозы (вещество, поступающее с молоком). Заболевание неизлечимо, но можно облегчить его течение. Раннее выявление поможет избежать тяжелых осложнений (желтуха, поражение органов, ЦНС) и даже смерти. В основу терапии входит специализированная диета, которой придерживаются около 5 лет. В тяжелых случаях ее нужно будет придерживаться всю жизнь. Также назначаются препараты для улучшения метаболизма, витамины, кальций. Распространенность — 1 случай из 10000-15000.
Для чего делают скрининг
Скрининг – исследование, позволяющее своевременно обнаружить патологии у младенца, связанные с генетическими отклонениями. Благодаря ему, многие заболевания могут быть диагностированы еще до появления первых симптомов. Это позволяет назначить лечение и свести к минимуму негативные последствия.
Выявление генетических заболеваний
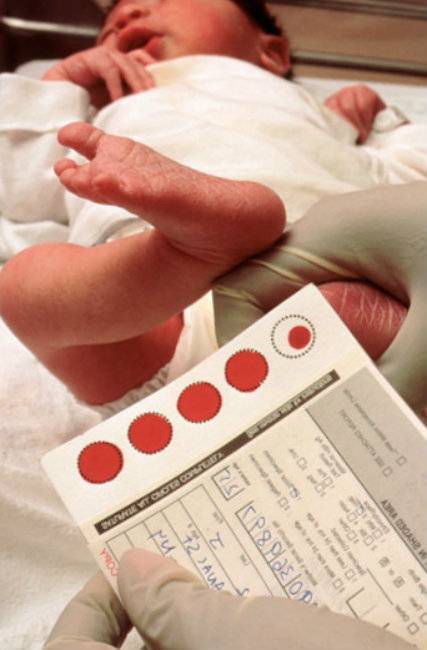
Скрининг у новорожденных обычно проводится еще в роддоме. Из пятки младенца берут кровь не раньше, чем на четвертые сутки после рождения. Анализ позволяет оценить, есть ли у ребенка опасные генетические заболевания. Обычно исследование затрагивает пять из них, которые встречаются наиболее часто. Задача – начать лечение как можно быстрее, чтобы не допустить осложнений, избежать инвалидности и сделать жизнь полноценной и комфортной.
Обратите внимание! В группе риска находятся дети, родственники которых, даже дальние, страдали от генетических заболеваний. Даже в здоровой семье у малыша могут появиться отклонения
Поэтому не стоит игнорировать обследование.
С помощью пяточного скрининга новорожденных определяют возможность развития:
- Муковисцидоза. Поражаются эндокринные железы, к которым относят надпочечники, гипофиз, щитовидку. Нарушается работа органов пищеварения и дыхания, страдает печень. Заболевание можно диагностировать даже без теста, если возникает непроходимость мекония, первородного кала. Такой симптом наблюдается у трети больных. Болезнь поддается лечению, способствует этому раннее обнаружение муковисцидоза;
- Гипотериоза. При этом щитовидная железа не производит достаточное количество гормонов, необходимых для полноценного роста и развития. Обмен веществ замедляется. Это происходит, главным образом, из-за нехватки йода, вырабатываемого тироксином – гормоном, синтезируемым железой в малом объеме. С помощью медикаментозной терапии можно восполнить его недостаток, отрегулировав обменные процессы;
- Андрогенитального синдрома. Заболевание возникает из-за нарушения функции коры надпочечников. Снижается уровень кортизола, участвующего в углеводных обменах. В то же время уровень других стероидных гормонов повышается. Из-за нарушенного баланса у женщин появляются черты, характерные для мужчин. Кроме того, синдром может привести к болезням сердца и сосудов. Вылечить полностью его невозможно, только скорректировать течение, опираясь на гормональную терапию;
- Фенилкетонурии. Заболевание успешно лечится, в чем помогает своевременная диагностика. При нем обмен веществ аминокислот нарушается. Чрезмерное накопление фениланина оказывает отравляющее действие на организм, в первую очередь поражая центральную нервную систему. Как результат наблюдается задержка умственного развития;
- Галактоземии. Возникает ферментная недостаточность, вызывающая проблемы с расщеплением одного из сахаров – галактозы. Болезнь поражает печень, начало ее сопровождается пожелтением кожи, тошнотой, рвотой. Она может влиять на физическое и умственное развитие.
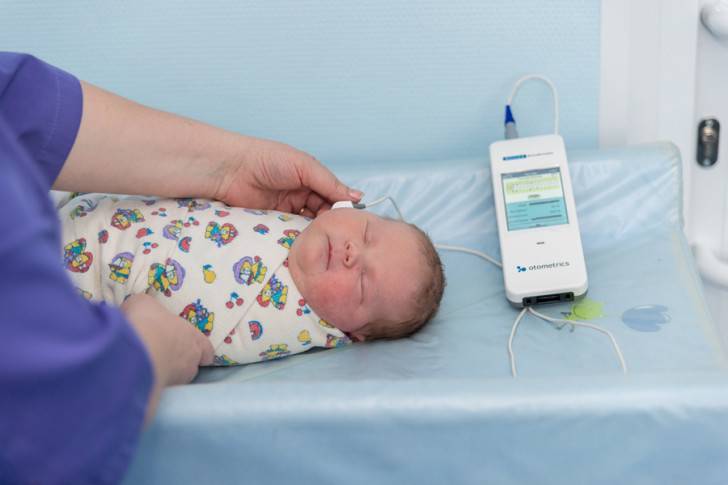
Выявление глухоты
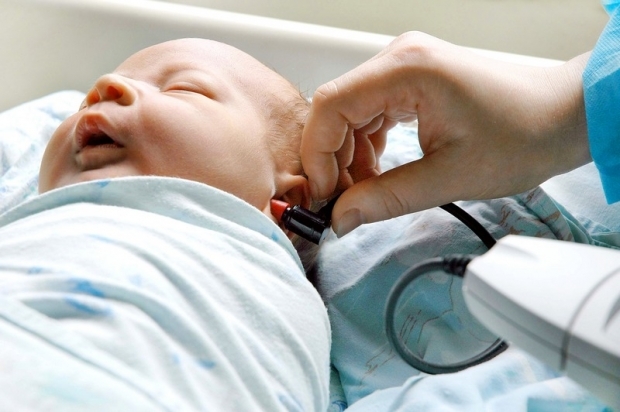
Скрининг слуха обычно проводят в родильном доме
Выявить глухоту важно как можно раньше. Невозможность слышать то, что происходит вокруг, отражается на развитии ребенка, его умственных способностях и речевых навыках
Обратите внимание! Даже если малыш лишен слуха не полностью, он не может уловить некоторые звуки, воспринять предлоги. Ему гораздо сложнее овладеть речью
Важно проверить слух у новорожденных, чтобы избежать проблем в будущем

Диагностика глухоты
Выявление патологий
Патологии выявляются на основе осмотра новорожденного и анализов. Сразу после рождения состояние младенца оценивают по шкале Апгар и проверяют основные рефлексы. Уже позже, когда малыш слегка адаптируется к миру и познакомится с мамой, проводят более тщательный осмотр. Врачи исследуют:
- кожные покровы;
- живот, оценивая печень и селезенку;
- голову, определяя размеры родничков, и нет ли повреждений костей черепа;
- шею, чтобы убедиться, что ключица не пострадала.
Также неонатолог проверяет мышечный тонус, сгибая и разгибая ноги и руки ребенка, смотрит, совпадают ли складки на ягодицах.

Осмотр новорожденного
Через месяц малыша направляют на УЗИ. При необходимости исследования проводят раньше.
Скрининг при беременности
Риск того, что будущий ребенок может появиться на свет с какой-либо хромосомной патологией или врожденным заболеванием есть всегда. Он различен для всех женщин. Выделяют базовый риск и индивидуальный. Базовый риск называют еще исходным. Его величина зависит от того, сколько лет беременной женщине и на каком сроке беременности она находится. Индивидуальный риск рассчитывают после проведения тестов и анализов на скрининг, учитывая данные базового риска.
Скрининг при беременности по-другому называют пренатальной диагностикой. Эти тесты проводятся в большинстве развитых стран.
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациента
В их число входят:
- Биохимическое исследование крови;
- Ультразвуковая диагностика (УЗИ скрининг);
- Инвазивная диагностика (исследование ворсин хориона, забор амниотической жидкости, пуповинной крови, клеток плаценты на исследование).
Для чего нужен скрининг по неделям при беременности?
Скрининг по неделям при беременности играет значимую роль в диагностике аномалий развития будущего ребенка и генетических отклонений у него. Скрининг при беременности дает возможность выявить лиц в группах риска по развитию вышеперечисленных проблем. В дальнейшем происходит углубленное обследование беременных для подтверждения или опровержения предполагаемого диагноза.
Проводится каждый скрининг по определенным неделям беременности, направление на который выписывает участковый акушер-гинеколог. После получения положительного результата скрининга семье предлагается инвазивное вмешательство для получения генетического материала будущего ребенка. Ими могут быть хорионбиопсия и амниоцентез. Амниоцентез подразумевает под собой забор околоплодных вод, которые имеют в своем составе слущенные клетки эпителия плода. Хорионбиопсией называется забор клеток ворсин хориона.
Подтвердив тяжелую болезнь у плода, семья консультируется по вопросам возможного прерывания беременности. Обязательна консультация врача-генетика с полным предоставлением информации о болезни, ее прогнозах, существующих методах лечения. Если семья принимает решение вынашивать ребенка с определенными пороками развития или генетическими отклонениями, то женщина направляется на роды в соответствующий стационар, который специализируется на ведении подобных пациенток.
Скрининги по неделям у беременных
Скрининги по неделям у беременных позволяют выявить отклонения от нормальных значений в развитии плода и осложнения протекающей беременности. Выделяют 3 скрининга по неделям беременности.
- 1 скрининг (10-14 недель);
- 2 скрининг (15-20 недель, 20-24 недели);
- 3 скрининг (32-36 недель).
Скрининг какого триместра самый важный?
Первый скрининг при беременности можно считать самым значимым. УЗИ развивающегося плода позволяет подтвердить факт наличия беременности, оценить, сколько детей ожидается в семье. Оценка строения плода и выявление аномалий развития крайне важны в эти недели. Помимо УЗИ, будущей маме предстоит сдать кровь из вены на анализ ─ скрининг на возможные хромосомные нарушения.
1 скрининг дает предварительные результаты, свидетельствующие о здоровье ребенка. При необходимости женщина далее направляется на дополнительные обследования.
Понятие и составляющие скрининга
В первые дни после рождения ребенок должен наблюдаться у врача-неонатолога, который проводит комплексный неонатологический осмотр. Это необходимо для обнаружения наследственных патологических изменений в организме малыша, а также выявления аномалий на самых ранних этапах развития ребенка. Чем раньше будут обнаружены какие-либо нарушения, тем эффективнее будет терапия.

В массовое обследование новорожденных детей включены следующие диагностические этапы:
- Осмотр такими узкими медицинскими специалистами, как ортопед, хирург, офтальмолог, невролог.
- Ультразвуковой скрининг.
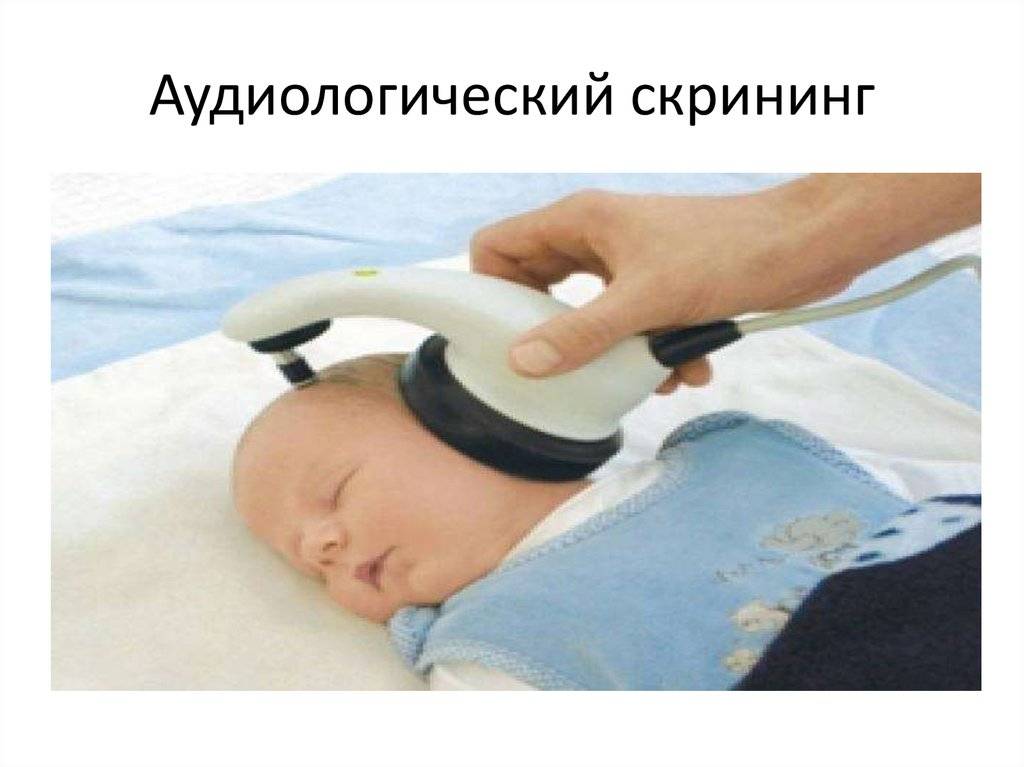
- Аудиологический скрининг.
- Неонатологический скрининг (лабораторное исследование образцов крови).
Анализ крови является довольно привычной процедурой, в то время как аудиологический скрининг часто настораживает родителей новорожденного ребенка. Однако данная процедура является очень простой и не должна провоцировать возникновение каких-либо опасений.
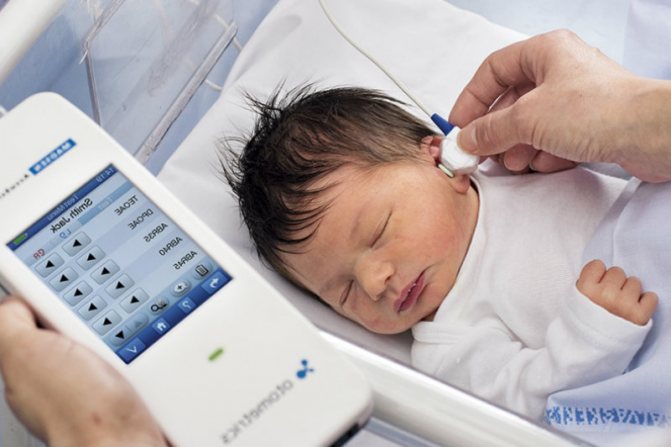
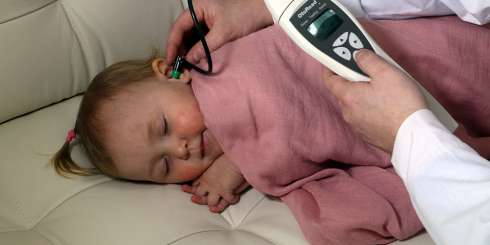
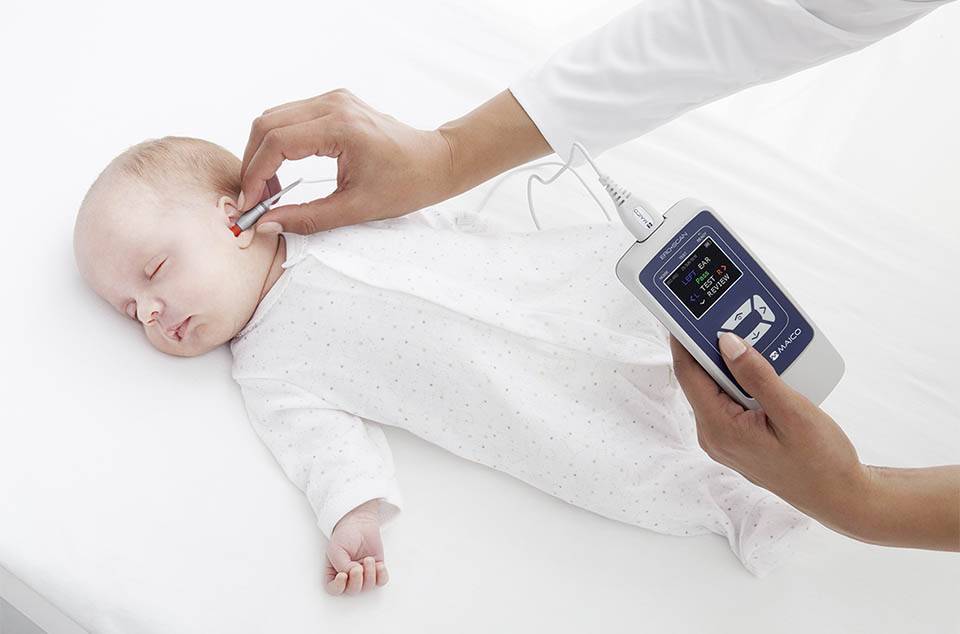
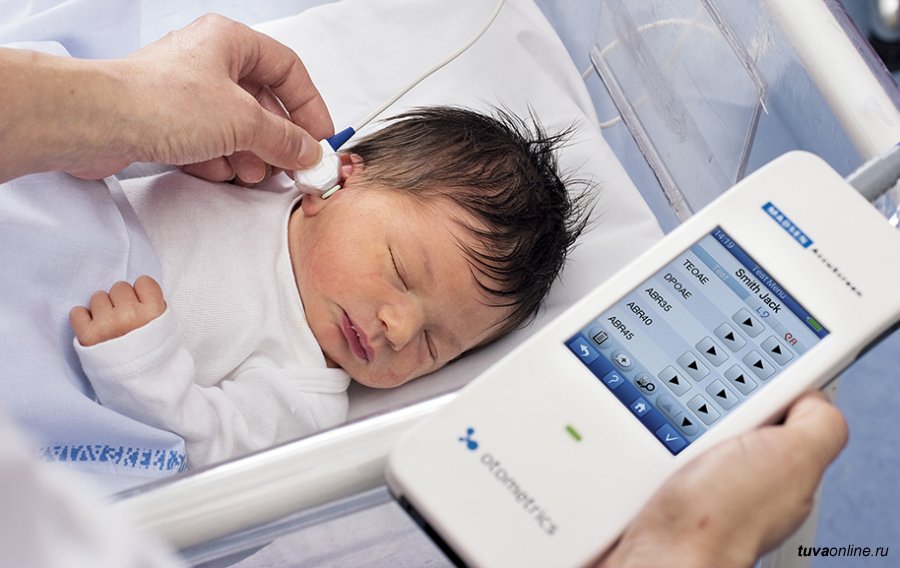
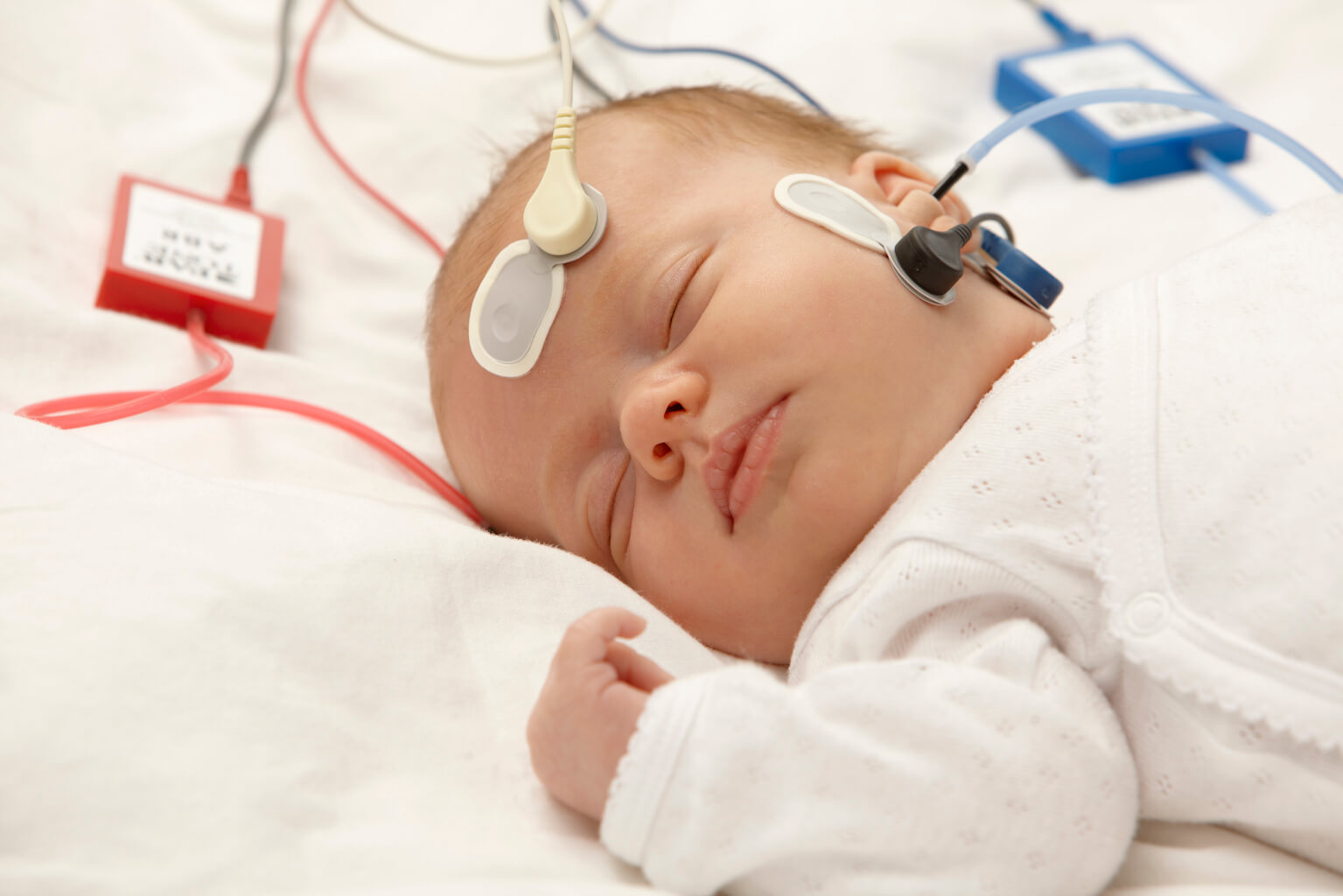
Под аудиоскринингом понимается обследование, которое позволяет обнаружить патологические изменения в органах слуха с использованием специального медицинского прибора.
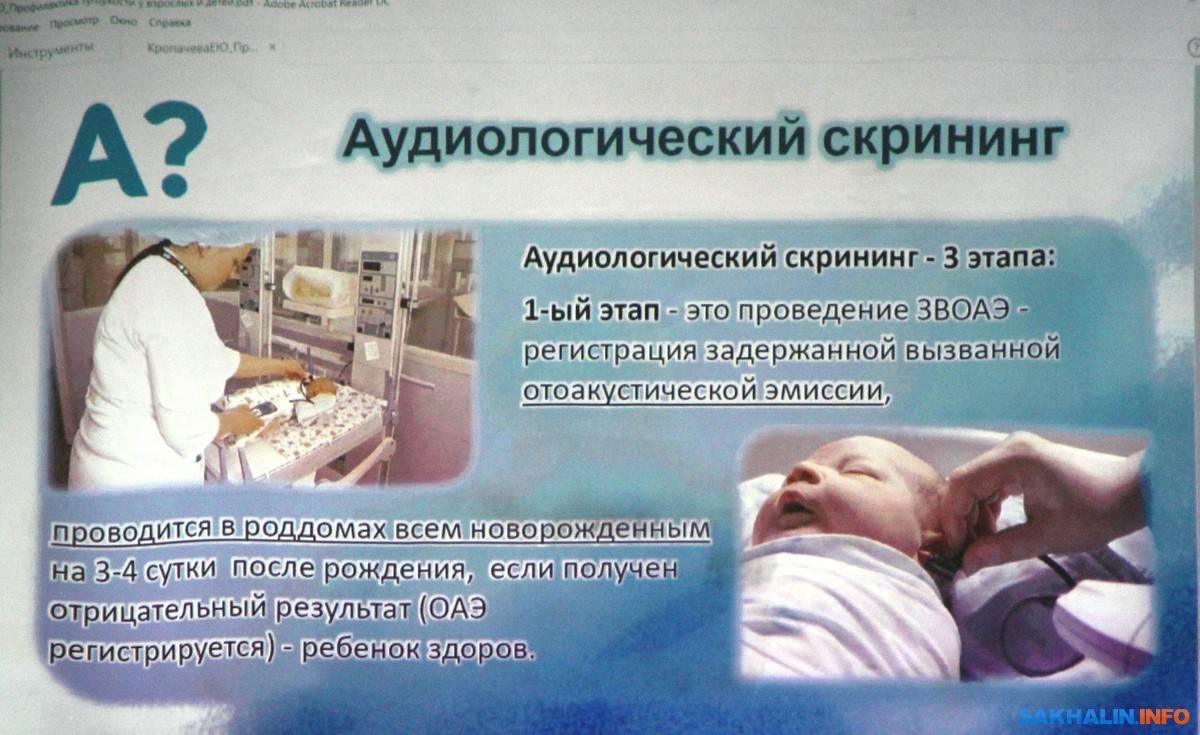
Этапы проведения аудиоскриннинга
Для более тщательной проверки слуха данная процедура должна осуществляться в два периода.
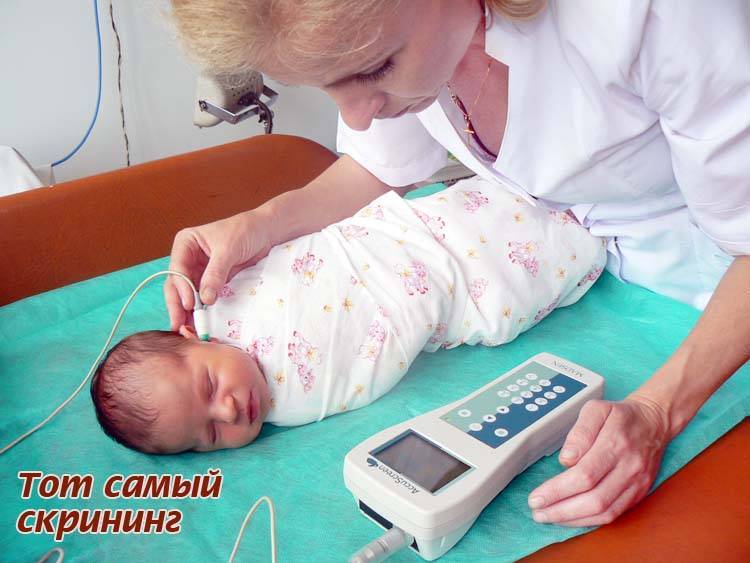
На первом этапе новорожденный проходит проверку слуха и в случае выявления риска развития тугоухости и глухоты ставится на учет в детскую поликлинику по месту жительства. Показатели аудиоскриннинга выдаются родителям на руки и фиксируются в карте.
На втором этапе родители заполняют анкету, указывая актуальную информацию. А ребенок обследуется при помощи специального аппарата — звукореактотестера. Данный этап проводится в детской больнице.
https://youtube.com/watch?v=bzokFpYJ8zc
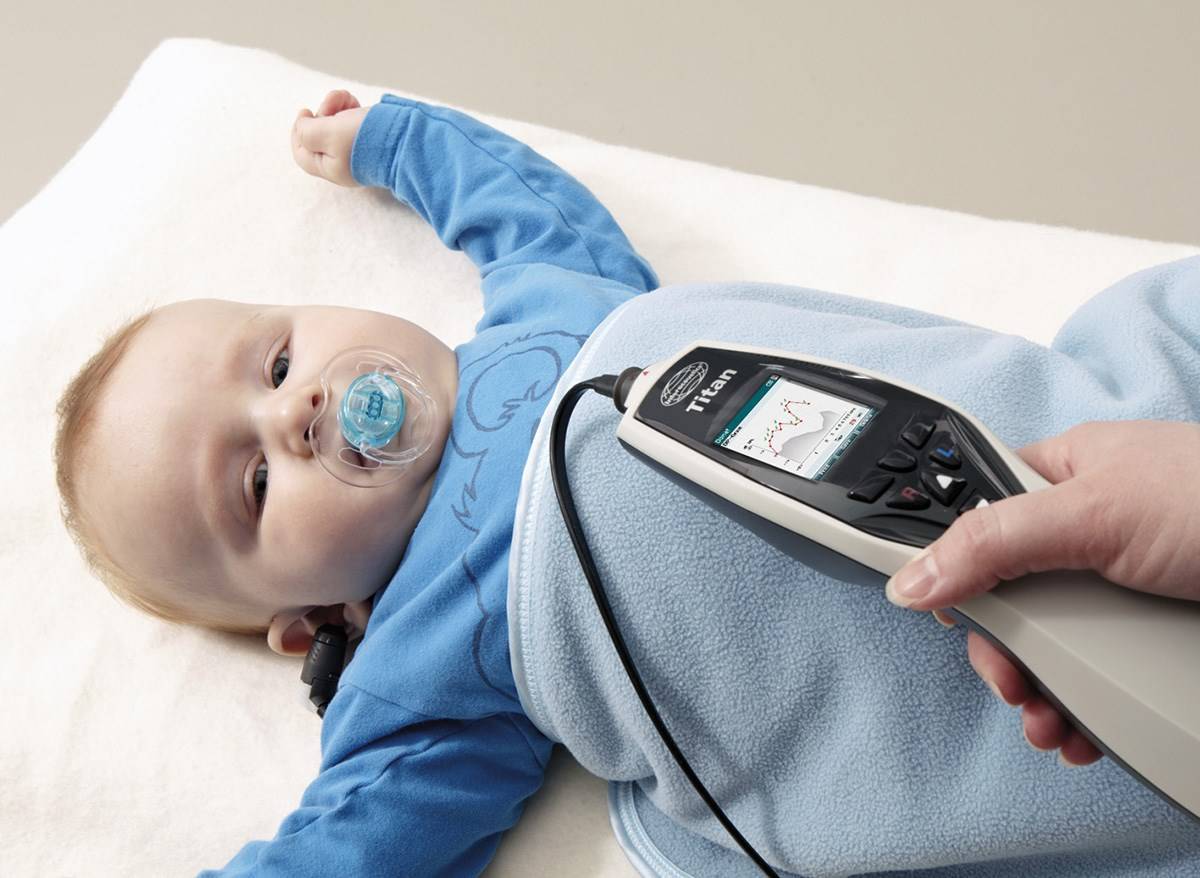
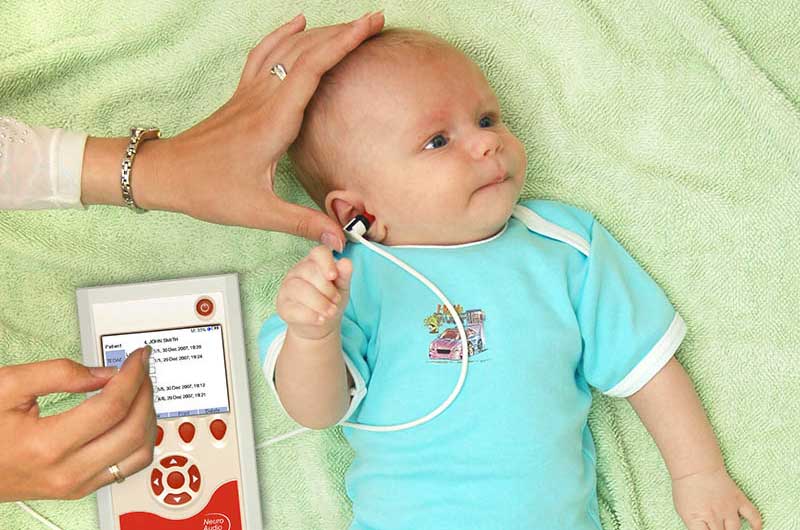
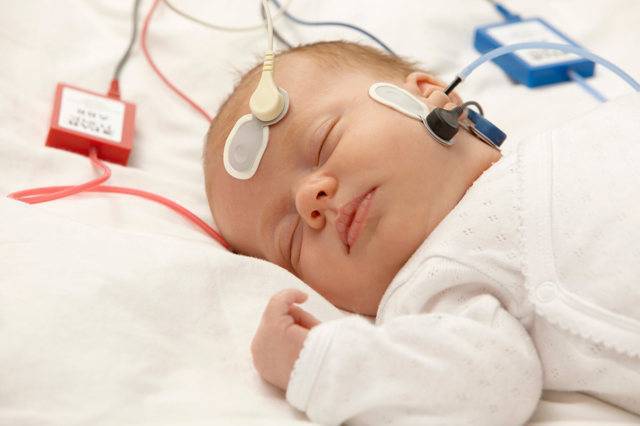
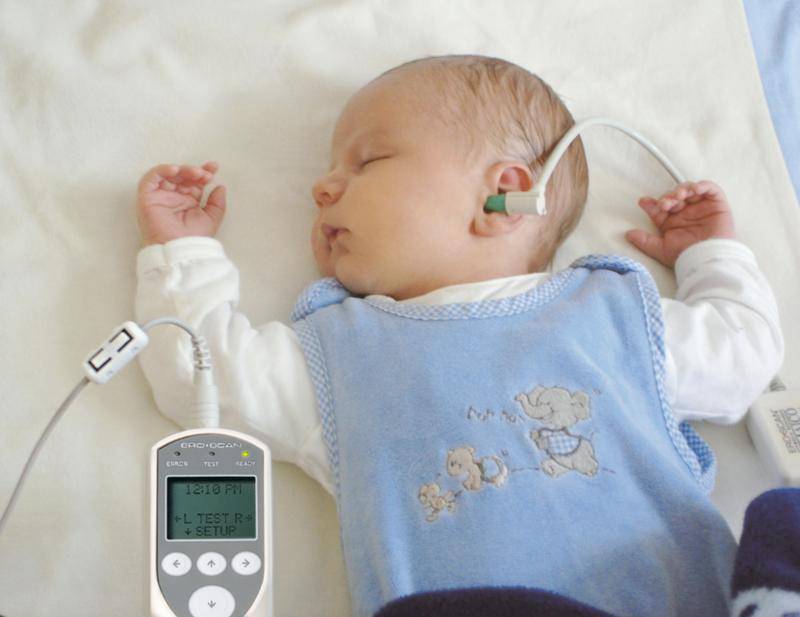
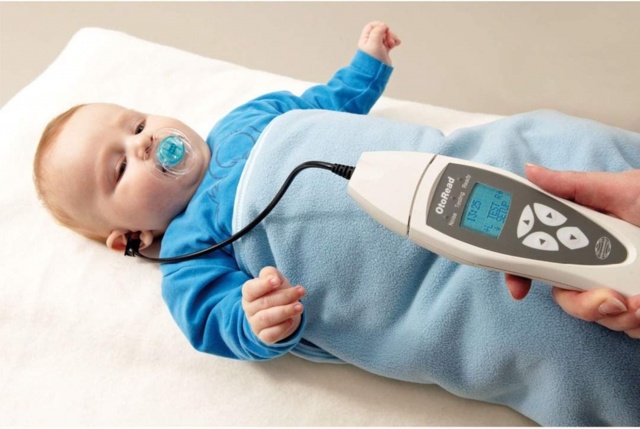
Аудиометр используется для измерения слуха у младенцев. Благодаря портативности и гибкому зонду, прибор легко и безболезненно вводится в ушное отверстие. Для этого необходимо предварительно надеть на наконечник зонда ушной вкладыш.
Простому человеку не требуется много времени для расшифровки данных ответов прибора. Буквы D и S означают правое и левое ухо ребенка, а положительный знак говорит о наличии слуха.
Не стоит сразу бить тревогу, если рядом с латинскими буквами стоит отрицательный знак. Это означает, что прибор не уловил звуковых импульсов. Возможно, процедура была проведена неправильно из-за некоторых факторов.
Стоит успокоить родителей, чьим детям в роддоме поставлен неутешительный диагноз
Важно пройти повторное обследование еще раз в районной поликлинике. Если результаты вновь окажутся отрицательными, ребенок будет направлен к врачу сурдологу для дальнейших консультаций и подтверждения диагноза
Обследование с помощью УЗИ
В первом месяце жизни (при подозрениях на наличие патологий – раньше) новорожденному показано прохождение ультразвукового исследования головного мозга, брюшной полости и области таза. Особенности такого скрининга:
- Нейросонография – помогает выявить нарушения, возникшие в внутриутробном периоде или после рождения, особенно перинатальную патологию центральной нервной системы, характерную грудничкам. Среди проблем, которые можно обнаружить, значатся кисты, внутричерепные кровоизлияния, гидроцефалия, пороки развития. На основании результатов УЗИ головного мозга можно составить схему эффективного своевременного лечения, предотвратив развитие тяжелых осложнений. Исследование проводят через не заросший большой родничок.
- УЗИ таза – помогает увидеть дисплазию и вывих тазобедренных суставов, появляющиеся во внутриутробном периоде или при прохождении малыша через родовые пути. Благодаря своевременному выявлению данных патологий можно провести коррекцию, способствующую полному восстановлению опорно-двигательного аппарата, предотвратить ранний артроз, инвалидность.
- УЗИ брюшной полости – врач проверяет пропорциональность печени, поджелудочной железы, желчного пузыря, 12-перстной кишки, соответствие возрастной норме, наличие или отсутствие врожденных заболеваний, кист, опухолей, патологий развития для предотвращения их прогрессирования.
- УЗИ шейного отдела – если у малыша наблюдались родовые травмы, мышечная кривошея. Целью процедуры является устранение кровоизлияний в оболочки спинного мозга, подвывихов позвонков, пока восстановление мышечного тонуса и кровообращения возможно в полной мере.
- УЗИ почек – для предотвращения развития возможных врожденных патологий мочевыделительной системы, назначается по показаниям.
Расшифровка результатов
Результат Refer означает, что прибор не выявил колебаний волосковых клеток, из чего следует, что есть нарушения слуха. Ребенок с таким результатом должен получить направление к специалисту сурдологу для дальнейшей коррекции слуха, но паниковать в любом случае не стоит – результат «Подлежит направлению» не обязательно значит, что у ребенка тугоухость или другие проблемы со слухом.
Часто случается так, что при повторном обследовании никакие патологии не обнаруживаются. Врачи объясняют это по-разному, нередко отрицательный результат при первом аудиологическом скрининге может возникнуть из-за родильных масс, которые еще не успели выйти из ушных проходов малыша или по ряду других причин.
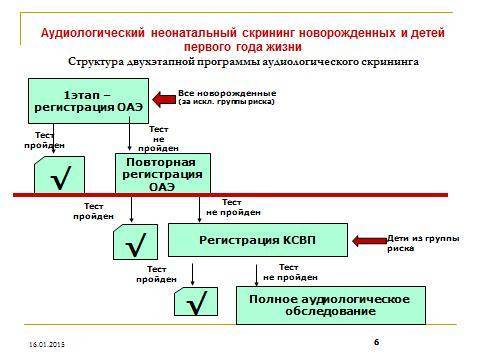
После проведения процедуры скрининга система тестирования выдает один из двух вариантов ответа: «прошел»/«не прошел». Если у ребенка результат «не прошел», его направляют на повторное тестирование в поликлинику по месту жительства, желательно не позднее 30 дней после первого обследования.
При получении повторного результата «не прошел» малыш направляется уже в сурдоцентр на второй этап обследования, целью которого является постановка диагноза и оценка степени снижения слуха.
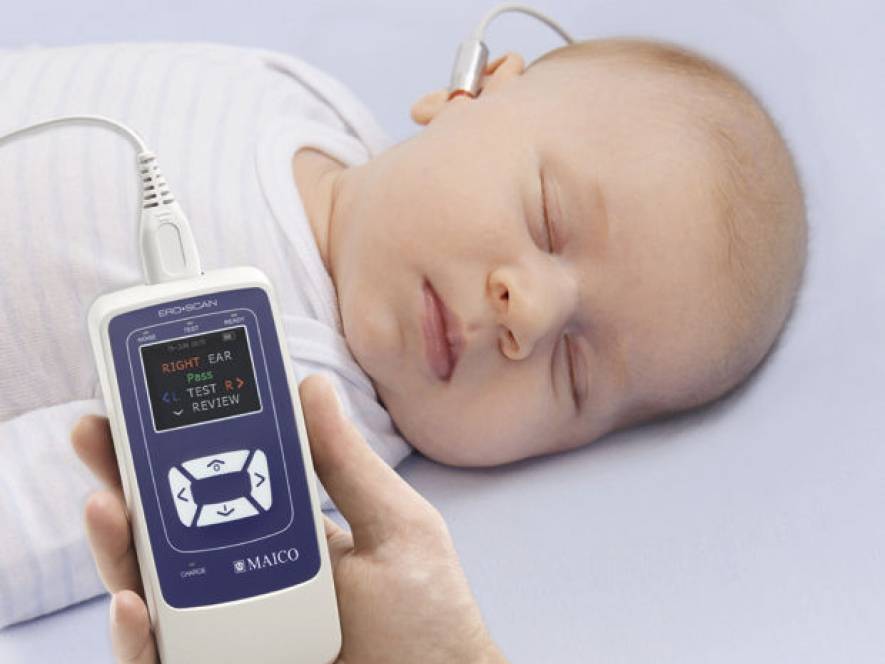
Современные аудиометры оборудованы экраном, на который выводятся результаты скрининга. Если все показатели в норме, на экране появляется надпись «Pass», выявлены нарушения — «Reffer». Конечно же, выводы, сделанные аудиометром, не являются диагнозом.
Этот метод диагностики считается первичным, то есть его результаты требуют подтверждения или опровержения при дополнительном обследовании. Повторное исследование функциональности слуховой системы проводится через несколько дней после выписки из роддома в детской поликлинике.
При неудовлетворительных результатах малыша направляют в региональный центр слуха, где проводится более углубленная диагностика. Консультация отоларинголога-сурдолога и вторичное обследование необходимы также детям, которые находятся в зоне повышенного риска — родившимся раньше срока, с патологически маленьким весом или наследственной предрасположенностью.
Результаты аудиологического скрининга сразу отображаются на мониторе прибора. Результат Refer говорит о том, что в ходе теста не было выявлено колебаний волосковых клеток, что в свою очередь свидетельствует о нарушении слуха. Если получен подобный результат, ребенка направляют на дальнейшее обследование к сурдологу. Однако родителям следует помнить, что такой результат не является подтверждением того, что у ребенка тугоухость или другая проблема.
Нередко случается, что повторное обследование детей, которые уже прошли аудиологический скрининг, дает положительный результат, то есть присутствие патологии не подтверждается. Разные специалисты объясняют такую ситуацию по-разному. Нередко первое исследование дает отрицательный результат из-за того, что из ушных проходов малыша еще не полностью вышли родильные массы.
Если аудиологический скрининг дважды дает отрицательный результат, ребенку показан осмотр у отоларинголога, который даст направление на расширенное обследование в сурдологическом центре. Сделать это лучше до того, как малышу исполнится 3 месяца.
Если результаты скрининга сомнительны, в роддоме выявили отклонения, что делать дальше? Прежде всего, повторно проходится первый этап — такое же обследование врачом уже в поликлинике. Если повторные результаты скрининга (регистрация ОАЭ) снова положительные, педиатр направит родителей с малышом в сурдологический кабинет или центры слуха, где проведут второй этап, более прицельные и глубокие исследования.
Что можно выявить?
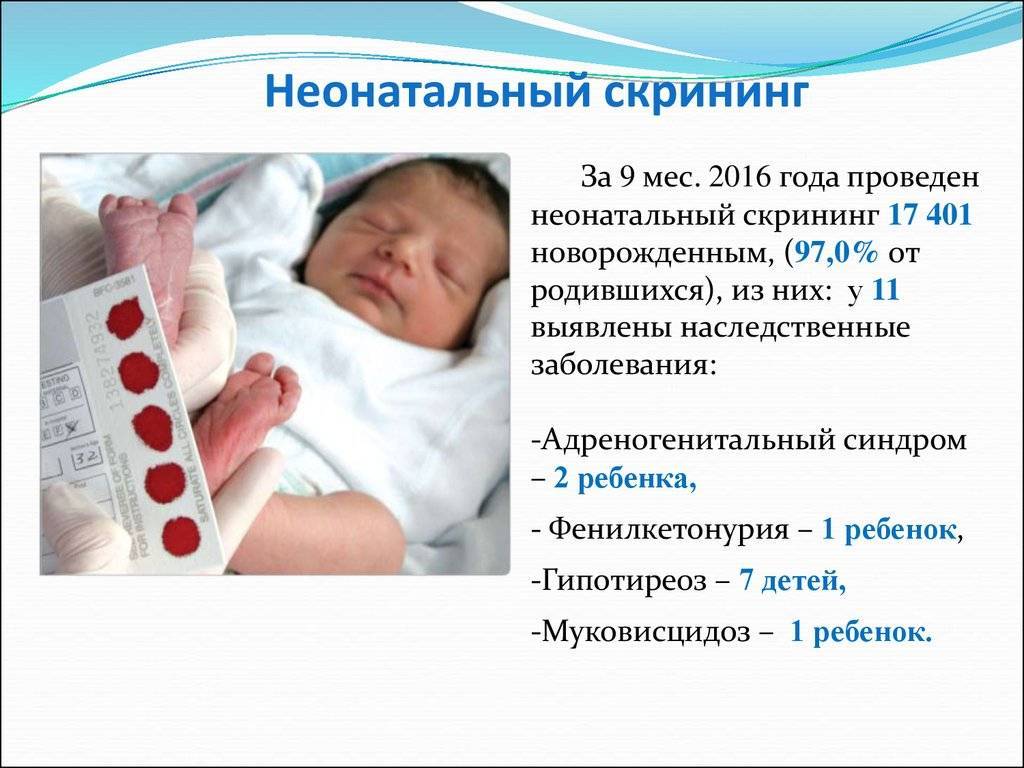
В России неонатальный скрининг, или пяточный тест используют для выявления 5 генетических, т. е. наследственных заболеваний.
Безусловно, болезней у новорожденных может быть значительно больше. Но из них выбраны наиболее распространенные, сложные, а также поддающиеся диагностике и лечению. Это фенилкетонурия, адреногенитальный синдром, муковисцидоз, галактоземия, врожденный гипотиреоз.
Фенилкетонурией, сокращенно ФКУ, называется наследственный дефицит фермента, отвечающего в организме за расщепление аминокислоты фенилаланина. Эта аминокислота встречается во многих продуктах, что делает необходимым соблюдение специальной диеты.
Интоксикация приведет к появлению у ребенка таких симптомов, как отставание в умственном развитии, судорог и других признаков поражения центральной нервной системы. Это довольно редкое заболевание встречается у одного ребенка из 15 тысяч.

Муковисцидоз – также генетическое заболевание, заключающееся в неправильной работе органов, которые вырабатывают эндокринный секрет. Это потовые железы, а также особые клетки в бронхах, кишечнике и поджелудочной железе. Отделяемое этих клеток густеет, превращаясь в подобие слизи, нарушающей работу внутренних органов. Особенно часто проявляются симптомы в дыхательной и пищеварительной системах.
Часто на фоне нарушения функционирования органов присоединяются инфекции, вызывающие пневмонии, бронхиты и другие тяжелые болезни. Также муковисцидоз приводит к образованию кист и рубцовой ткани в поджелудочной железе. Наследственный муковисцидоз выявляется у 1 новорожденного из 2 тысяч.
Адреногенитальный синдром (АГС) – неправильная работа надпочечников. Эти железы вырабатывают гормоны кортизол и альдостерон. Если их количество не соответствует норме, возникают такие патологии, как раннее половое развитие, впоследствии – бесплодие, а также различные заболевания почек.

Врожденный гипотиреоз связан с неправильной работой щитовидной железы. Корректировать болезнь помогает гормональная терапия, причем на врожденный гипотериоз вполне можно воздействовать и даже излечить полностью, конечно, если меры приняты вовремя.

Галактоземия – это заболевание, связанное с непереносимостью галактозы и других углеводов молока, в том числе грудного.
Если не соблюдать специальную диету и уже в раннем возрасте отказаться от грудного вскармливания, то со временем возникают болезни печени, органов зрения, ребенок начинает отставать в умственном развитии. Однако применение безлактозных смесей и соответствующий режим питания позволяют избежать всех этих неприятных последствий.

Несмотря на то, что это наследственные заболевания, если во время провести обследование на наличие их у ребенка и сразу начать адекватное лечение, можно существенно снизить вероятность их развития, а также степень тяжести болезни
Родителям также важно знать о патологиях, чтобы соблюдать диету и баланс физических, эмоциональных и умственных нагрузок для обеспечения оптимальных условий развития ребенка
Неонатальный скрининг врожденных пороков сердца проводится малышам с цианозом кожи и слизистых оболочек, признаками дыхательной и сердечной недостаточности, которые проявляются после рождения ребенка.
При осмотре в первые минуты жизни врач всегда прослушивает сердце, чтобы исключить вероятность врожденных пороков сердца – ВПС. Для этого определяют интенсивность пульсации периферийных артерий, делают пульсоксиметрию, обязательно проводят тест с вдыханием 100-процентного кислорода.
Повторный осмотр проходит на 3–4 день, чаще всего перед выпиской мамы с младенцем из перинатального центра домой. Врач снова делает пульсоксиметрию, замеряет артериальное давление на руке и ноге, подсчитывает частоту дыхания. Малышу проводят ЭКГ, чтобы исключить аритмию.
По данным статистики, 2–3% новорожденных рождаются с пороками сердца. Кардиологический скрининг новорожденных очень важен, потому что врожденные пороки сердца, в том числе критические, требующие немедленного вмешательства, возможно, хирургического, развиваются в первые дни и даже часы жизни. Так время не будет упущено.
Кардиологический скрининг не является инвазивным, не приносит малышу беспокойства или неудобств, но дает достоверную информацию о здоровье ребенка.
Для чего нужен аудиологический скрининг
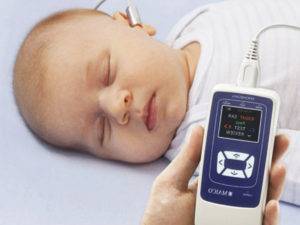
С 2008 года в России каждому младенцу положено проводить аудиологический скрининг, позволяющий своевременно выявить у малыша проблемы со слухом. Нарушения в работе органов сенсорного восприятия окружающей новорожденного действительности существенно снижают темп его развития и являются результатом врожденных патологий, инфекционных воспалений или родовой травмы.
Такое диагностическое обследование безопасно для здоровья новорожденного и проводится всем детям либо сразу в роддоме (или акушерском стационаре), либо в детской поликлинике по месту жительства родителей младенца.
Результаты скрининга заносятся в персональную медицинскую карту.
Если по каким-то причинам такая диагностика не была выполнена в родильном отделении сразу после появления малыша на свет, то врач делает ее в амбулаторных условиях в медицинском учреждении, к которому прикрепляется ребенок по месту проживания.
логический скрининг новорожденных: что это такое и для чего делают
Органы слуха играют ключевую роль в формировании нормальных речевых навыков у малыша и жизненно важных центров головного мозга. Современная высокотехнологичная медицина способна вылечить тугоухость, если квалифицированная врачебная помощь начинает оказываться в первые шесть месяцев жизни младенца. Для этого уже в роддоме новорожденным делают скрининг.
Первичную диагностику звуковоспринимающего аппарата необходимо провести в первые три месяца жизни грудничка.
Ее результаты позволят установить особенности развития слуха у ребенка и, в случае необходимости, помогут не только правильно подобрать методики лечения диагностированного недуга, но и предотвратить возникающие в результате таких нарушений отклонения в развитии.
Противопоказаний к проведению данной формы диагностики нет.
Результаты аудиологического скрининга новорожденных
Полученный результат проверки звуковоспринимающего аппарата у новорожденного позволяет вовремя выявить наличие у него патологий в работе слухового отдела мозга
Это особенно важно при наличии угрозы повторения у ребенка аналогичных заболеваний родителей, способных передаваться по наследству
логическая аппаратура автоматически выдает ответ о результатах прохождения ребенком тестирования. Информация выдается на табло и содержит два варианта ответов:
- «Pass» (в переводе – «прошел») – ребенок здоров;
- «Refer» (в переводе – «обращаться, направлять») – отрицательный или сомнительный результат. Требуется дообследование.
Аппаратура дает возможность по полученному результату сразу оценить состояние слухового ствола головного мозга младенца и, в случае отклонений в его работе, назначить ему дополнительные методики коррекции функционирования органа слуха.
Особенности аудиоскрининга у недоношенных
У таких младенцев сроки проведения первой диагностики переносятся из-за особенностей их развития и физиологической незрелости.
Глубоко недоношенным детям, имевшим подозрения на наличие врожденных патологий, процедуру необходимо проводить на период между 2-й и 6-й неделями после их появления на свет.
При преждевременном рождении малыша на 7-м или 8-м месяце протекания беременности аудиоскрининг делается на 14-й день после рождения недоношенного грудничка.
Следующее обязательное обследование делают ближе к 3-му месяцу жизни таких младенцев, как и детям, рожденным после 260-го дня пребывания в утробе.
Дополнительные методы проверки, если новорожденный не прошел тест на слух
Отсутствие реакции на звуки у грудничка может быть вызвано воспалительными процессами в среднем ухе или центрах мозга, ответственных за слуховое восприятие. Своевременное обнаружение причин тугоухости у новорожденного поможет правильно подобрать для него лечение.
Если аудиологический скрининг у новорожденных показал положительный результат «Refer», врач может назначить дополнительные методики исследования, например анализ крови или диагностики, выявляющие нарушение метаболизма в детском организме.
скрининг позволяет не только лечить тугоухость и проводить коррекцию органов слуха, но и помогать малышу в развитии речевого аппарата. Детям с такими проблемами подбирается не только подходящая терапия, но и сурдологический детский сад для полноценного развития.
Результаты аудиологического скрининга новорожденных
Полученный результат проверки звуковоспринимающего аппарата у новорожденного позволяет вовремя выявить наличие у него патологий в работе слухового отдела мозга
Это особенно важно при наличии угрозы повторения у ребенка аналогичных заболеваний родителей, способных передаваться по наследству
Аудиологическая аппаратура автоматически выдает ответ о результатах прохождения ребенком тестирования. Информация выдается на табло и содержит два варианта ответов:
- «Pass» (в переводе – «прошел») – ребенок здоров;
- «Refer» (в переводе – «обращаться, направлять») – отрицательный или сомнительный результат. Требуется дообследование.
Результаты аудиоскрининга у детей с нормальным и нарушенным слухом
Если слуховой скрининг у новорожденных завершается результатом «Pass», это значит, что орган слуха у малыша находится в норме, и ему больше не нужно проходить специальных обследований у отоларинголога. При получении результат «Refer» доктор назначает дополнительные диагностические мероприятия. Диагноз «тугоухость» у младенцев сразу не ставится. Врач направляет малыша с мамой на повторное обследование. У здоровых детей оно заканчивается получением такого же результата, как на первом тестировании. Если второе обследование также выявляет проблемы со слухом, детей направляют в сурдологической кабинет детской поликлиники или в специализированный центр коррекции органов слуха.

Особенности аудиоскрининга у недоношенных
У таких младенцев сроки проведения первой диагностики переносятся из-за особенностей их развития и физиологической незрелости. Глубоко недоношенным детям, имевшим подозрения на наличие врожденных патологий, процедуру необходимо проводить на период между 2-й и 6-й неделями после их появления на свет. При преждевременном рождении малыша на 7-м или 8-м месяце протекания беременности аудиоскрининг делается на 14-й день после рождения недоношенного грудничка.
Недоношенных новорожденных врач-педиатр в обязательном порядке наблюдает до и после обследования, так как они относятся к группе риска. Развитие тугоухости у таких пациентов наблюдается чаще из-за того, что отделы головного мозга, отвечающие за слух и слуховой нерв, не успели нормально сформироваться в утробе из-за преждевременного появления младенца на свет.
Следующее обязательное обследование делают ближе к 3-му месяцу жизни таких младенцев, как и детям, рожденным после 260-го дня пребывания в утробе.





![Аудиологический скрининг новорожденных[как проводится]](https://skorohod-nn.ru/wp-content/uploads/8/0/e/80e9faa1263f2c5693380c8f42c5b51f.jpg)















![Аудиологический скрининг новорожденных[как проводится]](https://skorohod-nn.ru/wp-content/uploads/f/1/5/f15f4e5a2f75f41b6185dee18ec842f1.jpeg)