Симптомы болезни Гиршпрунга у новорожденных детей, методы лечения и возможные последствия
Содержание статьи
- Причины развития
- Причины возникновения и диагностика
- Диагностика
- Лечение
- Консервативное
- Хирургическое
- Лечение болезни
- Симптомы
- Признаки проявления аганглиоза
- Симптомы
- У детей до 1 мес.
- У детей от 1 мес. до 1 года
- Проявления у детей более позднего возраста
- При запущенных случаях
- Стадии
- Лечение
- Симптомы и признаки
- Клиническая симптоматика заболевания
- Профилактика
- В чем суть заболевания
- Заключение
Причины развития
Скопления нервных клеток формируются у плода на 5–12 недели беременности. Это будущие ганглии, которые войдут в состав ротовой полости и мышечной стенки кишечника вплоть до анального отверстия.
В результате сбоя процессов по неясной причине отдельные зоны кишечника остаются «пустыми». Степень поражения определяется числом таких участков. Современные исследования считают «виновником» патологии мутацию ответственных генов. В настоящее время установлено 10 генов и 5 локусов, имеющих связь с развитием аганглиоза.
Изменения у 70% пациентов образуют отдельное заболевание, у 18% — входят в состав различных наследственных синдромов, 12% связаны с хромосомными нарушениями. Тип наследования пока не установлен.
Изолированное заболевание — подтверждается изменениями в гене RET. В нем обнаружено нарушение последовательности аминокислот у половины семейных случаев, у 15% пациентов без связи с наследованием (спорадические случаи). От 3 до 7% приходится на гены EDNRB и EDN3.
Из хромосомных нарушений, имеющих связь с болезнью Гиршпрунга, 90% приходится на трисомию или синдром Дауна. Объяснений этой ассоциации пока не получено.
Наследуемые синдромы, сопровождающиеся аганглиозом, образуются при нарушении формирования у эмбриона нервного гребня. Из этого образования в дальнейшем образуются нервные, эндокринные, сердечные ткани, лицевой скелет. Поэтому мутации вызывают пороки развития сердца, костного скелета, нервной и эндокринной системы.
Причины возникновения и диагностика
У новорожденного после появления на свет может присутствовать это заболевание, а развитие его начинается еще задолго до рождения малыша. Болезнь Гиршпрунга может быть наследственной. Если у одного из родителей присутствовали симптомы этого заболевания, то вероятность того, что оно передастся и ребенку, достаточно велика.
Очень важно распознать симптомы болезни Гиршпрунга и не спутать их с иными патологиями. Болезнь нужно выявить как можно раньше, чтобы не довести состояние ребенка до критической точки и предоставить ему квалифицированную помощь
Диагностировать заболевание, для того чтобы получить правильное лечение, можно несколькими способами:
Изучение жалоб ребенка
Для того чтобы получить максимальный объем информации, нужно обратить внимание на симптомы. Информация, которая поддается изучению, это ответы на вопросы ребенка о том, как давно начались проблемы со стулом, с какой регулярностью он осуществляется, когда стали пользоваться клизмой.
Анализ предрасположенности ребенка к заболеванию
В ходе диагностики изучаются данные о том, кто с членов семьи сталкивался с подобной проблемой, и какова вероятность наследственной передачи заболевания.
Изучение информации о всевозможных хирургических вмешательствах, которые происходили на протяжении жизни ребенка.
Обследование прямой кишки. Если в результате диагностики оказалось, что она пустая, но при этом ребенок не опорожнялся в течение длительного времени, то с уверенностью можно диагностировать данное заболевание.
Проводится УЗИ всей брюшной полости. Если по результатам УЗИ была выявлена дополнительная петля в кишечнике, то это свидетельствует о том, что прохождение содержимого усложняется.
Изучение кишечника проводится с помощью рентгенологического обследования. Но такую диагностику не следует проводить в первые несколько недель жизни ребенка. Причиной тому служит не до конца сформированный кишечник новорожденного, поэтому результаты обследования могут быть недостоверными.
Оптимальным методом диагностики заболевания является проведение анализа взятой частицы слизистой оболочки кишечника. В результате проведения биопсии говорить о таком заболевании, как болезнь Гиршпрунга, можно уверенно. Этот вид диагностики позволяет убедиться в отсутствие нервных клеток – ганглиев.
Проведение ирригографии. Суть этого метода диагностики заключается в том, что перед рентгенографией в кишечник поступает бариевая смесь, позволяющая точно определить суженый участок кишечника.
Проведение колоноскопии, при которой с помощью эндоскопа удается оценить, в каком состоянии находится внутренняя стенка толстой кишки.
Консультация терапевта.
Диагностика
При обнаружении запоров и вздутия живота уточнением диагноза занимается педиатр и детский гастроэнтеролог. Вначале доктор опрашивает родителей, уточняет детали жалоб и наличие подобной патологии у родственников. Затем проводится осмотр ребенка.
Для подтверждения диагноза назначаются дополнительные методы исследования:
- Ректальное пальцевое исследование выявляет повышенный тонус анального сфинктера и отсутствие каловых масс в прямой кишке, несмотря на длительный запор.
- Ректороманоскопия – осмотр слизистой прямой кишки при помощи специального прибора (ректоскопа). Позволяет обнаружить изменение слизистой и сужение просвета.
- Рентгенография толстой кишки – один из основных подтверждающих диагноз методов. Проводится с использованием контраста (взвеси бария), который вводится в клизме. Полученный снимок дает возможность увидеть измененный рельеф слизистой и суженные участки просвета толстой кишки. Четко определяются также и участки расширения толстого кишечника.
- Колоноскопия – визуальный осмотр изнутри толстого кишечника на всем его протяжении при помощи эндоскопа (специального прибора с гибким шлангом и волоконной оптикой). С помощью этого исследования подтверждаются данные рентгендиагностики. Кроме того, специальным инструментарием производят забор материала (биопсию) для гистологического исследования, которое выявляет отсутствие или недоразвитие нервных ганглиев.
- Аноректальная манометрия – измерение тонуса внутреннего сфинктера и давления в толстой кишке. Характерным для мегаколона симптомом будет ослабление или несостоятельность сфинктера в результате расширения прямой кишки.
- УЗИ выявляет расширение петель кишечника, раздутых скопившимися газами и калом.
Проводятся также клинические исследования крови, кала, посев кала на дисбактериоз. При необходимости назначается биохимический анализ крови.
Лечение
Лечение болезни Гиршпрунга зависит от формы и стадии заболевания. Чем раньше будет установлен диагноз, тем больше вероятность того, что можно обойтись без хирургии. В таких случаях назначают консервативную терапию. Если она оказалась неэффективной или заболевание носит тяжелую форму, сразу требуется проведение операции.
Консервативное
В основе консервативной терапии находится медикаментозное лечение. Оно назначается на протяжении всего времени, пока является эффективным. Другими словами, рано или поздно консервативный метод терапии может перестать помогать, тогда и будет назначено хирургическое вмешательство. Из медикаментов обычно назначаются:
- клизмы на основе лекарственных препаратов, их выбор назначается врачом, зависит от степени и частоты запоров, возраста пациента;
- пробиотики для нормализации микрофлоры кишечника;
- витамины, особенно полезны группы В и Е;
- лечебная гимнастика, включающая упражнения, которые способствуют отхождению кала;
- соблюдение диеты – отказ от вредной пищи и усиленные прием продуктов, богатых клетчаткой.

Продукты с большим содержанием клетчатки должны употребляться ежедневно
Хирургическое
Обычно назначается один из таких видов хирургического вмешательства:
- Операция Свенсона. Часть расширенной кишки удаляется, на этот участок накладывают соединение между прямой и ободочной кишкой.
- Операция Ребейна. Пораженный участок иссекается, соединение накладывается ниже переходной складки брюшины.
- Операция Дюамеля. Ретроректальное низведение ободочной кишки, удаление расширенных участков, наложение соединения без швов между задней стенкой и концом ободочного отдела прямой кишки.
До и после операции требуется соблюдение рекомендаций лечащего врача. Подготовка включает в себя прием ферментных и других групп препаратов, очищение кишечника. Послеоперационный период требует соблюдения диеты, приема пробиотиков и витаминов.
Болезнь Гиршпрунга является врожденной аномалией, которая не излечивается. Тем не менее от основных симптомов можно избавиться, если вовремя провести диагностику и подобрать лечение. Оно может быть как консервативным, так и хирургическим.
Лечение болезни
Полное излечение ребёнка с болезнью Гиршпрунга возможно только после проведения операции по удалению поражённых отрезков кишечника. Однако при некоторых вариантах болезни Гиршпрунга, например, при ректальной или сегментарной, возможно обойтись и без оперативного лечения. Дети, при строгом соблюдении послабляющей диеты, могут находиться в компенсированном состоянии довольно долго, или вовсе могут не требовать никакого лечения, а проявляться болезнь может только при грубом нарушении диеты.
К сожалению, субтотальная и тотальная формы требуют обязательной операции, пока не начались осложнения. Если есть возможность хирурги стараются оттянуть оперативное лечение хотя бы до года, а наилучшим вариантом для проведения операции является возраст ребенка 3-4 года.
При успешном хирургическом лечение прогноз весьма благоприятный. Уже спустя восстановительный период, детей практически не беспокоят запоры, а строгую диету можно забыть как страшный сон.
Как появляется болезнь Гиршпрунга у детей? Данная патология является наследственной
, обнаруживается в раннем детстве. Для ее устранения применяются различные методы.
Однако перед началом лечения необходимо внимательно ознакомиться с признаками болезни и ее классификацией.
Симптомы
Эта врожденная патология может проявиться сразу же после рождения малютки, когда первородный стул (меконий) не отходит в первые сутки. При этом дитя плачет, подтягивает ножки к животику. Именно поэтому так внимательно отслеживают первый стул у новорожденного в родильном доме.
Проявления болезни зависят от протяженности аномального отрезка кишечника и возраста ребенка. В первом полугодии жизни симптомы мегаколона могут быть не столь заметными, если малыш находится на грудном вскармливании. Каловые массы полужидкой консистенции могут свободно проходить пораженный участок.
При значительной протяженности аномальной зоны уже и в этом возрасте отмечаются запоры, вздутие живота, беспокойство ребенка. Опорожнение кишечника становится проблемным после введения прикорма. Каловые массы становятся густыми и плотными.
У детей на первом году жизни симптомы болезни Гиршпрунга таковы:
- запор становится регулярным, ребенок может не оправляться без клизмы по 5-7 дней;
- аппетит ухудшается;
- вздутие живота вызывает колики и беспокойство;
- стул приобретет неприятный запах;
- кал выделяется в виде ленточки;
- срыгивания учащаются и становятся более обильными;
- дефекация не приводит к полному опорожнению кишечника.
При этом ребенок плохо прибавляет в весе. Если лечение не будет проведено, то интоксикация будет нарастать, могут развиться осложнения, представляющие угрозу для жизни.
Дети в старшем возрасте тоже страдают запорами, при которых консервативные меры не всегда эффективны. Из плотного кала в нижних отделах кишечника могут образовываться каловые камни, которые тоже могут приводить к опасным осложнениям.
Постоянным симптомом болезни является вздутие живота (метеоризм). Толстая кишка раздувается скопившимися газами, что внешне проявляется в изменении формы живота – такой признак называют «лягушачьим животом».
Пупок на нем сглажен или же выпячен наружу, при осмотре живот кажется асимметричным. При ощупывании врач может ощущать кишку, растянутую калом или газами. В зависимости от консистенции содержимого кишка будет плотная, как камень, или мягкая. После осмотра живота усиливается перистальтика (волнообразные сокращения стенок кишечника).
Чем старше становится ребенок, тем более выражена интоксикация организма. Развиваются анемия, дефицит белков, энергетическая недостаточность. Переполненный и раздутый кишечник затрудняет движения диафрагмы, что приводит к нарушению дыхания. Ухудшение вентиляции легких становится причиной рецидивирующего течения пневмонии или бронхита.
Следствием выраженной и продолжительной интоксикации является появление в далеко зашедшей стадии болезни рвоты и поноса. Если рвота сопровождается болями в животе, то это грозный симптом, характерный для тяжелых осложнений – перфорации кишки и развивающегося перитонита (воспаления брюшины) или кишечной непроходимости. Оба эти осложнения опасны для жизни при отсутствии немедленной помощи.
Парадоксальный понос может появляться даже у новорожденного как следствие стремительного развития дисбактериоза или воспалительного процесса слизистой с образованием язв. Диарея тоже может привести к летальному исходу без своевременной помощи.
Чаще всего симптоматика и тяжесть состояния напрямую зависят от протяженности аномального участка кишки. В некоторых случаях даже при небольшом участке патологии могут развиться интоксикация и нарушение обменных процессов, вызывающие тяжелое состояние ребенка. Иногда это зависит от компенсаторных возможностей организма и правильности проводимых лечебных мероприятий.
Признаки проявления аганглиоза
В зависимости от сроков постановки диагноза симптомы различают:
- Ранние — частые запоры у младенца, начиная с первых недель после рождения, которые учащаются после приема твердой пищи. В более позднем возрасте возможность испражнения только после введения клизмы. Выпуклая форма живота («лягушачий»), сильный метеоризм.
- Проявление симптомов в более поздней стадии связано с нарушением обменных процессов в организме (гипотрофия, анемия, деформация костей грудной клетки) и ослабленной перистальтикой кишечника (каловая интоксикация, образование каловых камней).
Различают такие формы течения заболевания Гиршпрунга:
1. Компенсированная. Проявляется у младенцев в форме запоров, которые усиливаются при переходе на искусственное питание. В большей степени характерны ранние признаки. Наблюдается чаще всего при ректальной анатомической форме. 2. Субкомпенсированная. Переходная форма. Характеризуется сочетанием симптомов раннего и позднего проявления. Такое течение чаще всего наблюдается при тотальной, субтотальной и ректосигмоидальной формах. 3. Декомпенсированная. Бывает острой и хронической степени. Острая наступает сразу после родов и характеризуется максимальной непроходимостью каловых масс через кишечник. При этом наблюдается метеоризм и застой мекония (первородного кала), повышенная перистальтика, обильная рвота.
В хронической форме течения болезни признаки уходят на время после клизмы, но затем опять проявляются.
Декомпенсированная форма чаще встречается при субтотальном, тотальном, ректосигмоидальном аганглиозе.
В общем, болезнь Гиршпрунга у детей проявляется в виде сочетания трех симптомов: рвота с вкраплением желчи, застойные явления и увеличение формы животика. При этом запор отмечается в первые дни жизни у 95% больных младенцев и лишь у 0. 5 % годовалых детей.
Выраженность проявления признаков заболевания зависит от типа вскармливания, длины пораженного участка и компенсаторной возможности желудка.
Болезнь Гиршпрунга у новорожденных с относительно короткой денервационной областью выражается задержкой проходимости мекония, которая решается с помощью применения клизмы. При большем участке поражения заболевание имеет более ярко выраженный характер с прогрессирующим запором. Но в том и другом случае при грудном вскармливании клиническая картина менее выражена. Слабая перистальтика пораженной области компенсируется за счет мышечного слоя подвздошной кишки. А действие клизмы почти решает проблему застойных явлений.
При переходе на искусственное вскармливание и включение в рацион малыша более грубой пищи во много раз усиливается проявление болезни в виде запоров, а каловые массы приобретают более густую консистенцию.
В дальнейшем течение патогенеза осложняется образованием твердых кусков из каловых масс (камни). Теперь клизма помогает лишь отчасти. Постепенно просвет кишечника может полностью закупориваться и развивается его полная непроходимость. Обнаруживаются такие скопление с помощью пальпации, а в некоторых случаях они выпячиваются с такой степенью, что становятся видны снаружи невооруженным взглядом и на фото. Расположено это скопление выше аганглионарной области.
Метеоризм кишечника, как и запоры с течением времени усиливается. Под действием постоянного скопления газов происходит расширение ободочной или сигмовидной кишки. Как следствие живот приобретает ассиметричную форму. Пупок у детей с болезнью Гиршпрунга вывернут наружу.
В дальнейшем происходит осложнение течения заболевания гипотрофией и анемией. В тяжелых случаях наступает деформация грудной клетки, которая может привести к развитию вторичных пневмоний и бронхитов.
В настоящее время вероятность постановки диагноза аганглиоз у взрослых практически сводится к нулю. В 90% его выявление происходит еще в младенческом возрасте. А процент смертности в случаях позднего диагностирования составляет около 80%.
Симптомы
Вследствие того, что болезнь врожденная, ее симптомы обнаруживаются на ранней стадии – в первые дни или недели жизни младенцев. Диагноз устанавливается преимущественно за первые два года жизни
Болезнь Гиршпрунга редко не удается диагностировать на ранних стадиях, и чаще всего по вине родителей, не обративших внимание на характерные симптомы – проблемы со стулом ребенка. Консервативное лечение аганглиоза при поздней диагностике становится невозможным, а оперативное – затрудненным
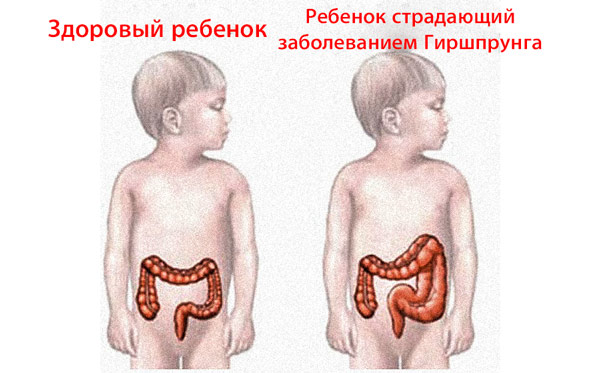
синдром Дауна
У детей до 1 мес.
- У младенцев в первый раз стул отходит в течение 24 часов. Первые симптомы – отсрочка более чем на 48 часов;
- В брюшной полости присутствует припухлость, которая прощупывается пальцами;
- Дыхание учащенное, каждый вздох сопровождается всхрипыванием;
- Наблюдается рвота;
- Ребенок отказывается от пищи.
У детей от 1 мес. до 1 года
- Вес ребенка по показателям значительно выше или ниже его здоровых сверстников;
- Опухший живот;
- Приступы тошноты, рвота;
- Нерегулярность стула: регулярные запоры, сменяющиеся диареей – болезнь прогрессирует.
Проявления у детей более позднего возраста
- Постоянные запоры. Каловые массы выходят тонкой лентой с нехарактерным резким запахом;
- Метеоризм – чрезмерное скопление газов в кишечнике;
- “Лягушачий живот” – окружность живота сильно увеличена.
При запущенных случаях
- Снижение гемоглобина в крови;
- Набор и снижение веса происходят скачкообразно;
- Грудная клетка деформирована;
- Наличие каловых камней.

Симптомы патологии разнообразны, но главным остается запор, прогрессирующий со временем. У младенцев, питающихся молоком матери, он практически незаметен, но с вводом прикорма каловые массы приобретают густую консистенцию и уже не так легко преодолевают пораженный участок толстой кишки. Лечение очистительными клизмами с взрослением ребенка становятся все менее эффективными.
Стадии
- Компенсированная – в детстве впервые обнаружены первые симптомы; запор, поддающийся лечению очистительными клизмами;
- Субкомпенсированная – со временем лечение клизмами теряет результативность, самочувствие пациента ухудшается. Вес тела резко понижается, ноющие боли и тяжесть в животе, затрудненное дыхание после незначительной нагрузки. Гемоглобин падает, обмен веществ нарушается;
- Декомпенсированная – слабительные препараты не очищают полностью кишечник, лечение клизмами не дает результатов. Развивается метеоризм, тяжесть внизу живота перманентная. Отсутствие должной терапии, тяжелая физическая нагрузка и резкая перемена в питании способствуют развитию острой кишечной непроходимости.
Лечение
 Один из компонентов консервативного лечения — диета с акцентом на продукты, обладающие послабляющим эффектом.
Один из компонентов консервативного лечения — диета с акцентом на продукты, обладающие послабляющим эффектом.
В редких случаях (при ректальной и сегментарной формах болезни) можно обойтись без оперативного вмешательства, применяя только консервативное лечение.
Целью консервативной терапии является регулярное очищение кишечника.
Консервативное лечение включает:
- Диету, которую рекомендует врач. Она включает продукты, обладающие послабляющим действием:
- овощи (свеклу, морковь, капусту);
- фрукты (сливы, абрикосы, яблоки);
- кисломолочные продукты (кефир, ряженку);
- каши (гречневую, овсяную).
- ЛФК (специально подобранные упражнения, стимулирующие перистальтику).
- Массаж живота по часовой стрелке должен проводиться ежедневно для активации перистальтики кишечника.
- Очистительные и сифонные клизмы. Некоторые родители считают, что вредно проводить регулярные клизмы, чтобы не возникло привыкание к ним. Однако намного вреднее воздействие токсических веществ на организм. При болезни Гиршпрунга даже при периодическом самостоятельном стуле полного очищения кишечника не происходит. Вот поэтому ребенку следует регулярно проводить сифонные клизмы.
- По показаниям (при значительном нарушении питания) назначаются вливания в вену белковых и электролитных растворов.
- Витаминотерапия используется в качестве общеукрепляющего средства и для снижения интоксикации.
- Пробиотики улучшают функциональные способности кишечника, нормализуют состав кишечной микрофлоры.
Консервативное лечение болезни Гиршпрунга в большинстве случаев неэффективно. Оно чаще назначается в качестве подготовительной терапии перед оперативным вмешательством. Хирургическая операция – единственный метод, позволяющий избавить ребенка от врожденного дефекта.
Оперативное лечение может быть плановым и экстренным (при развитии тяжелого осложнения). По экстренным показаниям оперируют даже новорожденных.
В отношении сроков проведения плановой операции и подходов к методике ее проведения существуют разные мнения. Некоторые хирурги считают, что ребенку до года проводится только первый этап операции – наложение колостомы, когда удаляется пораженный участок кишки и на переднюю брюшную стенку выводится и подшивается конец здорового участка толстой кишки. При этом выделение кала происходит в калоприемник.
Второй этап операции проводится в более старшем возрасте, когда закрывают отверстие на брюшной стенке, а здоровый конец толстой кишки соединяют с прямой кишкой. По мнению других хирургов, эти два этапа операции следует проводить одномоментно.
Большинство специалистов считают возможным предпринимать консервативные методы лечения и оперировать ребенка лишь в 12-18 месяцев. По возможности операцию откладывают до достижения ребенком 2-4-летнего возраста.
Практика доказывает, что консервативное лечение следует проводить в качестве подготовки к операции, и только. С одной стороны, груднички тяжело переносят такую сложную манипуляцию с риском развития осложнений и продолжительным реабилитационным периодом. С другой стороны, если очень затягивать с операцией, то могут развиться достаточно серьезные вторичные изменения в организме. Вот поэтому врач-хирург должен определять оптимальное время для вмешательства в каждом конкретном случае.
В послеоперационном периоде имеется огромный риск инфицирования в области оперативного вмешательства, о чем будут свидетельствовать повышение температуры, появление рвоты или поноса, вздутие живота.
Реабилитационный период длительный, может продолжаться до 3 и даже 6 месяцев. На протяжении восстановительного периода примерно у 25 % прооперированных детей могут быть задержки стула или непроизвольный акт дефекации. Такие явления чаще наблюдаются у детей со вторичными признаками и поражением внутренних органов. Врач в таких случаях назначает дополнительное восстановительное лечение.
Постепенно стул у ребенка нормализуется, отмечается прибавка в весе. Физическое развитие приближается к норме. После операции врач наблюдает дитя не менее полутора лет. Эффективность оперативного лечения (полное излечение от болезни) достигает 96 %.
На протяжении реабилитационного периода родители должны:
- контролировать стул, его консистенцию и наличие дискомфортных ощущений;
- обеспечить рекомендованное сбалансированное питание и его режим в зависимости от возраста ребенка;
- делать очистительные клизмы в одно и то же время, чтобы выработать у ребенка рефлекторную привычку освобождать кишечник;
- заниматься с ребенком ЛФК.
Каждому пациенту врач подбирает индивидуальную программу реабилитации.
Симптомы и признаки
Выраженность медицинской симптоматики случается разнообразна, в зависимости от серьезности (уровня поражения кишечного тракта). Симптомы у ребенка с наиболее серьезной степенью поражения кишечного тракта обнаружатся уже в первые дни жизни. В менее значительных вариантах их возможно отметить позднее.
У только что родившихся болезнь Гиршпрунга способен выражаться соответствующим способом:
- в первые дни существования у детей не отходит первородный кал;
- опухший животик, газообразование;
- диарея;
- рвота, в некоторых случаях с примесью зеленоватой либо коричневой жидкости.
Неспособность освободить желудок в протяжение первых 48 часов жизни зачастую считается основным показателем заболевания Гиршпрунга у новорожденного.
Менее тяжкие поражения кишечника могут быть малозаметны в протяжение множества лет, вплоть до юношества. В данных ситуации признаки зачастую не ярко проявленные, однако длительные либо затяжные:
- увеличенный в размере живот;
- запоры;
- трудности с набором веса;
- рвота;
- газообразование.
У ребенка кроме того может отслеживаться отставание в росте и формировании, взаимосвязанное с нарушенным всасыванием и формированием синдрома мальабсорбции из-за заболевания Гиршпрунга.
Клиническая симптоматика заболевания
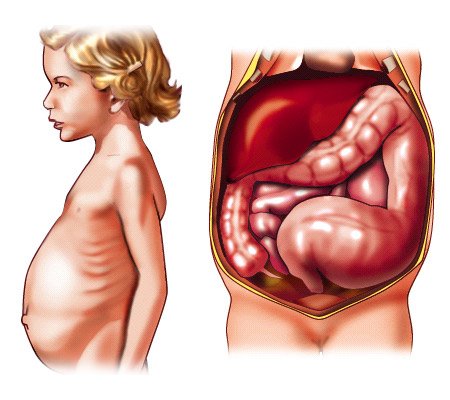
Определяется локализацией участка толстой кишки, который лишен иннервации. Если это небольшой участок прямой кишки, то заболевание может практически не создавать никаких проблем для ребенка. Чем выше расположен участок без нервных ганглиев, тем большие нарушения в организме развиваются.
Кроме того, имеет значение размер (длина) пораженного участка. Возможны различные варианты (анатомические формы):
- поражение только прямой кишки;
- вовлечение в процесс различных частей сигмовидной кишки;
- сегментарная (несколько участков кишечника, лишенных иннервации, которые расположены в различных анатомических зонах);
- тотальная (вовлечение в патологический процесс всей левой и \ или правой половины толстой кишки).
Понятно, что последние два варианта – наиболее тяжелые формы болезни Гиршпрунга. В этом случае практически отсутствует возможность естественного пассажа переваренной пищи.
В соответствии с выше описанными критериями выделяют три степени тяжести болезни Гиршпрунга:
- компенсированная форма – клинические симптомы болезни при погрешностях диеты, достаточно легко устраняются, общее физическое и психическое развитие ребенка не нарушено;
- субкомпенсированная форма – клинические признаки болезни постепенно нарастают, вследствие нарушения метаболических процессов в организме ребенка отмечаются симптомы нарушения физического развития;
- декомпенсированная форма – отмечается не только явная и постоянная клиническая симптоматика, но и выраженные признаки нарушения физического развития ребенка, присоединяются различные осложнения (дисбактериоз, непроходимость кишечника).

К ранним признакам относятся:
- отсутствие отхождения мекония у новорожденного;
- ежедневные проблемы с отхождением кала у ребенка первого года жизни; стул нерегулярный, запор может продолжаться несколько дней, стул появляется только после клизмы;
- нарастающий метеоризм, который, в свою очередь обуславливает непропорциональное увеличение живота (так называемый «лягушачий живот»).
Среди поздних признаков болезни Гиршпрунга необходимо рассматривать результат нарушения метаболических процессов, так как всасывание полезных веществ и выведение токсических субстанций затруднено. Среди них рассматриваются:
- гипотрофия, несоответствие физического развития ребенка возрастным нормам;
- анемия (вследствие нарушения витаминного обмена);
- прогрессирующие упорные запоры и метеоризм;
- каловые завалы и камни;
- каловая интоксикация, в результате которой ребенок любого возраста постоянно заторможенный, сонливый, вялый, плохо усваивает любую информацию.
К парадоксальным признакам (при осложнениях) относят:
- периодические эпизоды диареи, связанные с запущенным вариантом дисбактериоза кишечника;
- рвота и боли в животе, свидетельствующие о развитии непроходимости кишечника.
Профилактика
Предотвратить возникновение заболевания помогут профилактические меры:

Таким образом, данное заболевание является очень серьезным
.
Если его вовремя не лечить, могут возникнуть осложнения, понадобится операция, поэтому рекомендуется начинать лечение как можно раньше, применять аптечные препараты.
О болезни Гиршпрунга вы можете узнать из видео:
Нажмите для просмотра (впечатлительным не смотреть)
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
Болезнь Гиршпрунга – одна из наиболее распространенных аномалий развития толстого кишечника, которая проявляется отсутствием иннервации определенного отдела либо всей кишки. Болезнь Гиршпрунга имеет генетическую этиологию. Заболевание характеризуется отсутствием ганглионарных клеток в дистальном отделе кишечника. Болезнь имеет наследственный характер и обусловлена мутацией в 10 хромосоме. При несвоевременной диагностике может провоцировать развитие острых воспалительных процессов в кишечнике, а также привести к летальному исходу.
В чем суть заболевания
В норме в подслизистом и мышечном слоях стенки кишечника имеются специальные сплетения нервных клеток (ганглии), ответственные за продвижение содержимого кишечника по направлению к анусу. При болезни Гиршпрунга на некоторых участках толстого кишечника отмечается отсутствие таких ганглиев или же их недостаточное количество.
В результате такой аномалии нарушается моторика кишечника, каловые массы не выводятся из организма, скапливаются в кишечнике, появляются постоянные запоры, развивается выраженная интоксикация организма ребенка. Протяженность и высота расположения аномального участка может быть разной. Чем больше протяженность и чем выше расположение участка с нарушением иннервации, тем ярче выражены будут проявления болезни у новорожденного.
Содержимое кишечника скапливается выше пораженного участка и вызывает его значительное расширение. В то же время в отделе кишки, расположенном ниже аномального участка, перистальтика усиливается, что является причиной гипертрофии (утолщения) кишечной стенки.
Заключение
Болезнь Гиршпрунга опасна. Она может проявляться не сразу. В этом случае ребенок страдает от болей в животе, тошноты, рвоты продолжительное время. Родителям необходимо следить за регулярностью стула ребенка и при малейших нарушениях обращаться к врачу.
Болезнь Гиршпрунга относится к порокам развития левой половины толстого кишечника. Она характеризуется отсутствием ганглионарных клеток в подслизистом и межмышечном сплетении. Болезнь Гиршпрунга у детей встречается в соотношении 1:5000 случаев. У подростков она обнаруживается значительно реже. Мальчики болеют в пять раз чаще чем девочки. Для данного патологического состояния характерен семейный характер наследования. В некоторых случаях болезнь связана с появлением синдрома Дауна. У взрослых болезнь Гиршпрунга встречается при условии локализации в аноректальной области. В тяжёлых случаях она может распространяться до дистального отдела тонкой кишки.
В патогенезе заболевания значительную роль играет отсутствие влияния парасимпатического отдела нервной системы. Итогом данного состояния является задержка релаксации внутреннего сфинктера прямой кишки, которая приводит к постоянному спастическому сокращению, угнетению перистальтики, расширению и гипертрофии. Клинически болезнь проявляется состоянием, которое носит название мегаколон.
Гиршпрунга болезнь может протекать в компенсированной, субкомпенсированной и декомпенсированной форме. Тяжесть патологического состояния напрямую зависит от длины англионарного участка. Декомпенсированная форма проявляется симптомами тяжёлой кишечной непроходимости.
Характерными признаками заболевания являются интенсивные боли, вздутие, урчание в животе, запоры. Задержка стула носит хроническое течение (в некоторых случаях она достигает месяца). Вздутие живота также является постоянным признаком заболевания, носит тяжёлый характер и может приводить к затруднению дыхания ребёнка. Вздутие остаётся даже после опорожнения кишечника при помощи клизм. Его следствием можно назвать появление интенсивных болей. К основным симптомам заболевания присоединяются тошнота, рвота, слабость, ухудшение аппетита. Осложнениями данного патологического состояния являются анемия, деформация рёберных углов. Наличие воспалительных процессов, изъязвления, дисбактериозы могут приводить к появлению упорных поносов, которые обуславливают изнурение, коллаптоидное состояние.
Диагностика болезни Гиршпрунга начинается с внешнего осмотра. Отмечается увеличение области живота за счёт постоянного вздутия, перистальтические сокращения поражённой кишки, плотные каловые массы. Изменение сократимости анального сфинктера определяется при пальцевом исследовании. Рентгеноскопия в вертикальном положении позволяет получить достаточно точные результаты. Отмечается изменение кишечного рисунка из-за наличия значительного количества газов, которые обуславливают непроходимость. Другими инструментальными методами, которые применяются для диагностики данного патологического состояния, являются колоноскопия, ирригоскопия. Последняя используется для определения протяжённости и локализации сужения, диаметра супрастенотической зоны толстой кишки.
Для того чтобы верифицировать диагноз применяется трансанальная биопсия. Уменьшение нервных ганглиев межмышечного сплетения является признаком, который подтверждает болезнь Гиршпрунга. Во время операции данный метод помогает определить уровень резекции.
Лечение данного патологического состояния зависит от тяжести его течения. Компенсированные формы могут устраняться консервативными методами терапии, в других случаях требуется срочное хирургическое вмешательство, которое заключается в наложении колоностомы, удалении аганглионарной зоны, декомпенсированных, чрезмерно расширенных отделов толстого кишечника. Летальность после проведённого лечения доходит до четырёх процентов.