Частые заболевания и проблемы с кожей у новорожденных детей
Содержание статьи
- Различия опрелостей по степени поражения
- Особенности кожи у здорового ребенка
- Причины
- Энтероколит
- Виды
- Кожные детские заболевания
- Желтушка у ребенка
- Детские заболевания: Шелушение кожных покровов
- Появление опрелостей у детей
- Детские заболевания: Потница
- Пеленочный дерматит у ребенка
- Детские заболевания: Пузырчатка новорожденных
- Неонатальный пустулез у детей
- Детские заболевания: Мипиа
- Общие принципы профилактики заболеваний новорожденных – Детская городская поликлиника №8,, ул. Чайковского, д. 73
- О температуре тела
- Симптомы и диагностика
Различия опрелостей по степени поражения
По интенсивности повреждений опрелости принято разделять на три степени:
- 1-я степень – легкое покраснение кожи без нарушений верхнего слоя.
- 2-я степень – выраженное покраснение, сопровождающееся огрубением кожи. Появляются гнойнички, трещинки, эрозии.
- 3-я степень – интенсивность покраснения увеличивается, эрозии и язвы ярко выражены, кожа мокнет.

Образование опрелостей приводит к общему недомоганию ребенка. У малыша поднимается температура, его донимают зуд и жжение, он постоянно ощущает сильную боль. Такая негативная картина вырисовывается, если лечение опрелостей запустить. Заметив малейшее покраснение в паху, на попе или на шее, безотлагательно приступайте к устранению проблемы. Обязательно проверьте все складки на тельце новорожденного.

Запущенные опрелости негативно влияют на состояние ребенка в целом – может повыситься температура тела, появиться общее недомогание
- Самый щадящий вариант, при котором наблюдается покраснение кожных покровов, но серьезных повреждений нет.
- Интенсивность цвета на данной стадии усиливается. На воспаленной коже образуются трещинки и гнойнички, возможна эрозия. Кожа на ощупь становится более грубой.
- Самая опасная стадия, при которой опрелость – мокнущая. На воспаленной поверхности имеются эрозии и язвочки (возможны кровянистые выделения). Малыш испытывает жжение, у него возникают проблемы со сном, ухудшается общее самочувствие.
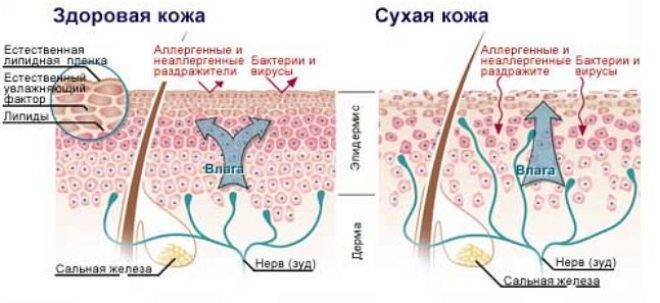
Особенности кожи у здорового ребенка
Для того чтобы понимать, какие состояния кожи для ребенка являются нормальными, а какие патологическими, очень важно знать основные функции и особенности строения кожи младенца. Кожа представляет собой многофункциональный орган, имеющий большое значение, благодаря ее функции основного барьера, функции механической защиты, терморегуляции, иммунного наблюдения и предотвращению потери жидкостей
Ранее считалось, что все функции кожи достигают своей зрелости примерно на 34 неделе беременности. Однако необходимо сказать, что кожа ребенка после рождения незрелая, и она продолжает развиваться до 12 месяцев. Кожа новорожденного подвергается постепенному процессу адаптации к внематочной среде, и в этот период требуется особая забота
Кожа представляет собой многофункциональный орган, имеющий большое значение, благодаря ее функции основного барьера, функции механической защиты, терморегуляции, иммунного наблюдения и предотвращению потери жидкостей. Ранее считалось, что все функции кожи достигают своей зрелости примерно на 34 неделе беременности. Однако необходимо сказать, что кожа ребенка после рождения незрелая, и она продолжает развиваться до 12 месяцев. Кожа новорожденного подвергается постепенному процессу адаптации к внематочной среде, и в этот период требуется особая забота.
Физиологические особенности кожи новорожденного характеризуются чувствительностью, тонкостью и хрупкостью. Более того, по сравнению с кожей недоношенных младенцев, кожа здоровых новорожденных еще более тонкая с более тонким роговым слоем и менее эффективной защитной функцией кожи. Как следствие, происходит увеличение трансепидермальной потери воды, повышенная абсорбция химических веществ и легкая травматизация кожи. Это доказывает необходимость бережного и тщательного ухода за кожей новорожденного ребенка.
рН новорожденного ребенка отличается от взрослых. Кислый рН поверхности кожи, наблюдаемый у взрослых и подростков (pH
Эпидермальные липиды играют важную роль в поддержании защитной функции кожи и целостности кожи. Однако содержание липидов в коже младенцев ниже из-за низкой активности сальных желез. С другой стороны, их кожа имеет высокое содержание воды. Постепенно количество воды уменьшается и заменяется эпидермальными липидами, которые исполняют роль барьера в дальнейшем
Такой природный защитный механизм нельзя никак заменить для ребенка, поэтому требуется максимальная осторожность, чтобы не разрушить этот барьер. Уничтожение происходит в основном за счет использования несоответствующих химических продуктов во время ухода за кожей
Дерма новорожденных содержит менее зрелый коллаген, чем у взрослых, и поскольку он содержит высокую концентрацию протеогликанов, он достигает более высокого содержания воды.
Еще одна особенность строения кожи новорожденного — это меньшая толщина рогового слоя и увеличенное количество волосяных фолликулов. Чем меньше ребенок, более он чувствителен к чрезмерной железистой секреции (пот и кожное сало), что может влиять на развитие таких проблем, как потница при окклюзии кожи подгузником.
Поскольку эпидермальный барьер незрелый у младенцев, проницаемость кожи очень высока, особенно в первые две недели жизни. Это вызывает существенный риск токсичности от всасывания лекарств через кожу. Кроме того, эту кожу легче атаковать механически, так как в области контакта с подгузниками или с использованием салфеток, которые вызывают повторное и локализованное удаление клеток рогового слоя и, следовательно, увеличивают проницаемость кожи.
Нормальный цвет кожи новорожденного отличается в разные периоды жизни. Сразу после рождения кожа может иметь ярко-красный цвет, так называемая эритема. Когда ребенок начинает дышать воздухом, цвет кожи меняется на более светлый оттенок, а затем становится розовым. Такое покраснение кожи обычно начинает исчезать в первый день. Затем кожа становится ярко-розовой, что считается нормальным. Но есть ряд других изменений цвета кожи, которые характерны для здоровых детей и считаются физиологическим явлением.
[], [], [], [], [], [], [], [], [], []
Причины
Естественная защита нежной детской кожи — это липидный слой. Однако сальные железы, которые вырабатывают жиры, у новорожденного работают не в полную меру. Их деятельность тесно связана с гормональным фоном, а у грудничка он, как и у подростка, нестабилен.
Под влиянием материнских гормонов, которые достались крохе после родов, в первые полгода сальные железы могут вырабатывать слишком большое количество липидов, что приводит к детскому акне, а могут «лениться», и тогда кожа становится слишком сухой.
Повлиять на состояние кожи грудничка могут самые разнообразные факторы:
- Слишком сухой воздух в помещении, где живет ребенок. Особенно часто такое случается в холодное время года, когда родители, чтобы ребенок не замерз, включают в детской комнате обогреватель.
- Чрезмерная гигиена. Кожу очень быстро иссушивают моющие средства — мыло, пенки, гели, даже если они снабжены пометкой на упаковке, гласящей, что средство является детским и гипоаллергенным. Если подмывать и купать ребенка с мылом каждый раз, как только возникает необходимость в этом, то сухой кожа становится уже через неделю таких процедур.
- Недостаток гигиены. Сухой кожа может стать в том случае, если ее обезвоживание наступило в результате воспалительного процесса. Если малыша редко подмывать, несвоевременно менять ему подгузники, то кожные складочки и паховая область сначала воспалятся, а затем покроются сухими пятнами, на которых могут образовываться довольно болезненные трещины.
- Нарушение обмена веществ. Причиной сухости кожи у грудного ребенка могут быть проблемы с щитовидной или поджелудочной железой врожденного или приобретенного характера. Нередко сухость кожи вызывает хроническая жажда, если родители не дают ребенку воды в достаточных количествах. Особенно это актуально для детей-искусственников.

- Недостаток витаминов. За целостность и эластичность кожных покровов в человеческом организме отвечают два витамина — А и Е. Если в питании мамы, кормящей ребенка грудью, не хватает этих витаминов, то и малыш будет получать их в недостаточном количестве. У детей, находящихся на искусственном вскармливании, такого дефицита обычно не наблюдается, поскольку все детские молочные смеси обогащены всеми необходимыми витаминами в нужном суточном количестве.
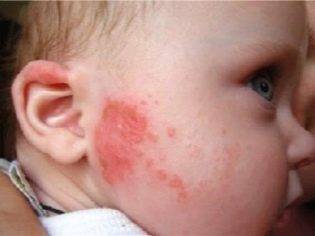
- Аллергия. Сухая красная кожа на теле, за ушами, на щечках, на лице, на лбу, на ягодицах может говорить о том, что организм ребенка неадекватно реагирует на некий белок-антиген. Это может быть пища, медикаменты, а может — вещества, которые входят в состав стирального порошка, которым мама стирает детские вещи, постельное белье и собственную одежду.
- Воздействие внешних температур. Больше всего сухости подвержена кожа грудничков, которых купают в слишком горячей воде (выше 38 градусов), а также детей, которые живут в квартире, где слишком жарко или слишком холодно. Потери влаги кожей в этом случае протекают достаточно стремительно.

Энтероколит
Инфекционное заболевание, характеризующееся воспалением слизистой оболочки тонкой и толстой кишки. Нарушается работа кишечника. Основные возбудители: кишечная палочка, сальмонелла, стафилококк.
Симптомы болезни:
жидкий стул зеленого цвета со слизью;
перистальтика кишечника (часто сокращение стенок);
ребенок отказывается от груди, вялость;
рвота с желчью;
постоянные газики;
отек низа живота и половых органов;
задержка стула, может содержать слизь и кровь;
обезвоживание организма из-за частой рвоты, стула и срыгивания — язык и полость рта становятся сухими;
вздутие живота;
сильная потеря в весе.
Лечение: правильное питание и гидратационная терапия. Врач может назначить антибактериальные препараты, терапию большими дозами бифидумбактерина и бактисубтила (нормализуют нормальное функционирование кишечника).
Виды
Заболевания кожи у детей можно объединить в несколько групп в зависимости от причины их возникновения. Они могут быть:
Аллергические заболевания кожи
(токсикодермии) провоцируются воздействием определенного аллергена на организм ребенка. К этой группе можно отнести контактный и , крапивницу, экзему, синдром Лайелла.
Гнойничковые заболевания
(пиодермии) провоцируют стафилококки и стрептококки, попавшие на поврежденную детскую кожу. В эту группу выделяют фурункулез, фолликулит, карбункулез, гидраденит, импетиго, сухую .
Инфекционные
поражения кожи вызываются различными вирусами и бактериями. К инфекционным заболеваниям, для которых характерны кожные высыпания, относят корь, скарлатину, краснуху, менингококковую инфекцию, герпес и бородавки.
Аллергические заболевания кожи у детей возникают как реакция организма на действие аллергена
.
Причиной аллергии могут стать продукты питания, шерсть животных, лекарства, косметика и бытовая химия, пыль, ткани и т.д.
В 4-6 месяцев у ребенка начинают активно вырабатываться сальные железы, что способствует появлению .
Инфекционной сыпи
обычно сопутствуют , насморк, боли в горле и животе, повышение температуры, снижение аппетита и другие типичные симптомы инфекционного заболевания. Высыпания на коже могут появиться как в самом начале болезни, так и спустя несколько дней.
Наиболее опасна среди всех инфекционных заболеваний менингококковая инфекция.
Она проявляется сильной лихорадкой и сыпью, имеющей вид кровоизлияний. Заболевание опасно своей скоротечностью: от первых признаков болезни до летального исхода может пройти менее суток.
Для кори характерно появление кожных высыпаний спустя 2-4 дня от начала заболевания. Особенностью высыпаний при кори является их распространение по телу сверху вниз.
- Сначала они возникают на лице;
- Затем появляются на верхней половине тела и руках;
- В последнюю очередь поражаются ноги и нижняя часть туловища.
Высыпания имеют вид пятен, которые приподняты над поверхностью кожи. Они достаточно крупные, могут сливаться между собой.
(ветрянке) распространяется по лицу, голове и телу и сопровождается зудом. Сначала на коже появляются красные пятна, которые спустя несколько часов превращаются в пузырьки с жидким содержимым. Диаметр пузырьков не превышает 4-5 мм. Позже на их месте появляются корочки бурого цвета.
Заподозрить краснуху можно по увеличению лимфатических узлов, появлению лихорадки, интоксикации организма и сыпи. Она имеет вид мелких пятнышек, распространяется сверху вниз, за сутки поражая всю поверхность тела.
Развитие скарлатины на начальном этапе напоминает , высыпания на коже в виде мелких точек появляются на вторые сутки болезни. Преимущественная локализация сыпи – внутренняя поверхность рук и бедер, низ живота. Кожа в этих местах приобретает красный цвет, становится горячей на ощупь.
При чесотке имеет вид небольших точек и сопровождается сильным зудом. Чаще всего она расположена на кистях и в нижней части живота. Заразиться чесоткой можно при тактильном контакте с больным, через постельное белье и предметы одежды.
При кожа на голове или в паху поражается яйцами вшей. Характерным симптомом заболевания является сильный зуд.
Кожные детские заболевания
У новорожденных деток часто наблюдаются проблемы с кожными покровами, которые не являются опасными и при правильном уходе за телом ребенка быстро излечиваются.
Желтушка у ребенка
В первое время после рождения кожа малыша может иметь желтоватый оттенок, также могут пожелтеть и белки глаз. Не нужно бояться и переживать по этому поводу, у ребенка просто развилась желтушка, характерная для новорожденных.
Она не несет никакой опасности жизни и здоровью ребенка и проходит к началу второго месяца. Чтобы она быстрее прошла, достаточно выполнять надлежащие гигиенические процедуры и побольше гулять с карапузом на свежем воздухе.
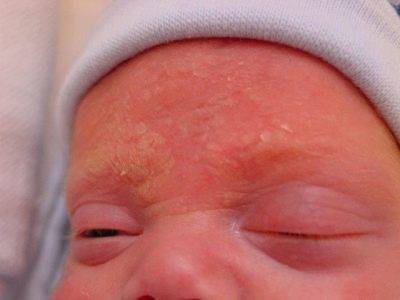
Детские заболевания: Шелушение кожных покровов
Кожные покровы новорождённых покрыты специальной смазкой, которая похожа на белую маслянистую жидкость. Она выполняет защитную роль и предохраняет нежную кожу крохи от сухого воздуха в первые дни после появления на свет.
Через некоторое время смазка полностью впитывается в кожные покровы ребенка, а если он появился на свет позже назначенного срока, карапуз рождается без нее, в результате чего кожа иссушается и начинает шелушиться.
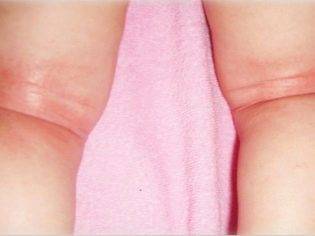
Появление опрелостей у детей
Опрелости выглядят как сухие или мокнущие покраснения в паховых, шейных и подмышечных складках. Они появляются в результате перегрева и невыполнения правил гигиены. Чтобы устранить опрелости, в комнате ребенка следует снизить температурные показатели до 22 градусов. Затем необходимо выявить какая у крохи опрелость – мокрая или сухая.
Если опрелость сухая, ее следует обрабатывать детским кремом и стерилизованным детским маслом. Если она мокнущая, то необходимо применять присыпку, в которую не должны входить различные ароматизаторы и добавки. Также дважды в день следует обрабатывать опрелости слабым раствором марганца или промывать теплой, кипяченой водой.
Детские заболевания: Потница
Потница выглядит, как мелкие красные прыщики, появляющиеся на припухших участках кожных покровов. Иногда высыпания могут быть гнойничковыми. Зачастую они поражают ягодицы ребенка, шею, голову, паховые складки, подмышечную область, грудь, спину, а иногда появляются за ушами. Часто родители путают потницу с аллергией.
К врачу родители должны обращаться, если высыпания начинают чесаться, быстро распространяться по телу ребенка и вызывать у него беспокойство. В этом случае, педиатр скорее всего, диагностирует аллергическую реакцию и назначит соответствующую терапию.
Сыпь появляющаяся при потнице, малышу беспокойства не доставляет. Чтобы от нее избавиться необходимо обрабатывать пораженные участки отваром ромашки, череды, календулы или слабым раствором марганца. Также ее можно смазывать препаратом «Бепантен», детским кремом, стерилизованным детским маслом или антибактериальной присыпкой для грудничков.
Пеленочный дерматит у ребенка
Этот недуг называют еще пеленочной молочницей. Ее самым явным признаком считают появление мелких пузырчатых высыпаний, которые скучиваются, но не выходят за четко очерченные границы зоны поражения.
Чаще всего дерматит поражает паховую область, промежность, складки на нижних конечностях и места вокруг половых органов. Для его лечения используют препараты с клотримазолом или нистатином, которые может назначить только педиатр. Самолечение в этом случае недопустимо.
Детские заболевания: Пузырчатка новорожденных
Через некоторое время после появления на свет на теле грудничка могут появиться крупные пузырчатые высыпания, внутри которых находится желтая жидкость.
Постепенно пузырьки лопаются, оставляя розовые пятна на коже. Лечат это заболевания при помощи специальных кремовых препаратов и антибиотиков, которые назначает педиатр.
Неонатальный пустулез у детей
Акне новорожденных встречается всего у 20% грудничков. Высыпания в виде прыщиков появляются на лице ребенка и обладают гормональным характером.
Лечить данный недуг не следует, он проходит сам.
Детские заболевания: Мипиа
На лице у грудничка появляются белые прыщики, похожие на угревые высыпания у подростков. Такая сыпь не нуждается в лечении и проходит до начала четвертого месяца.

Общие принципы профилактики заболеваний новорожденных – Детская городская поликлиника №8,, ул. Чайковского, д. 73
15 декабря 2019
Сохранение здоровья новорожденных и детей грудного возраста относится к приоритетным направлениям профилактической работы службы здравоохранения.
Квалифицированная медицинская помощь во время беременности, при родах и в постнатальный период (сразу же после родов) способна предупредить осложнения для матери и новорожденного ребенка и позволяет выявлять и устранять проблемы на ранней стадии.
На долю новорожденных приходится 40% всех случаев смерти детей в возрасте до пяти лет. Большинство всех случаев смерти в неонатальный период (75%) происходят на первой неделе жизни, а 25-45% из них – в течение первых 24 часов.
Основными причинами смерти новорожденных служат преждевременные роды и низкая масса тела при рождении, инфекции, асфиксия (недостаток кислорода при рождении) и родовые травмы. На долю этих причин приходится почти 80% случаев смерти в этой возрастной группе.
Поэтому, ВОЗ и ЮНИСЕФ в настоящее время рекомендуют проводить патронажные визиты квалифицированными работниками здравоохранения на дому в течение первой недели жизни новорожденного, что будет способствовать улучшению показателей выживаемости.
В особых случаях новорожденным детям, например с низкой массой тела при рождении, рожденным от ВИЧ-инфицированных матерей или больным от рождения, требуется дополнительная помощь, и они должны направляться в стационар.
В предотвращении заболеваний детей в возрасте до года огромное значение имеет не только уровень здравоохранения, но и правильный родительский уход.
Инфекционные и неинфекционные заболевания кожи новорожденных
Все заболевания кожи новорожденных условно можно разделить на три группы:
Первая группа – это болезни, присущие исключительно младенцам первых дней жизни и никогда не встречающиеся у людей других возрастов.
Вторая группа – это кожные проблемы у новорожденных, спровоцированные неправильным уходом.
Третья – болезни гнойничкового характера, вызванные бактериями.
Для периода новорожденности характерны такие поражения кожи, которые не встречаются в другие периоды жизни ребенка.
Потница – это неинфекционные заболевания кожи новорожденного, связанное с дефектами ухода за ребенком. Потница возникает при повышении температуры тела ребенка или при чрезмерном его укутывании. Особого лечения не требуется, главное — устранение причины избыточного потоотделения. Ребенку делают гигиенические ванны со слабо-розовым раствором марганцовокислого калия.
Еще одна необходимая профилактическая мера — воздушные ванны, особенно они полезны в жаркую погоду.
Дело в том, что кожа ребенка имеет свои особенности. Во-первых, она очень нежная и поэтому больше подвержена любым заболеваниям, а во-вторых, сальные и потовые железы еще не работают в полную силу.
Отдельно взятая потница у новорожденных — состояние не угрожающее здоровью ребенку. Но ребенок будет чесаться и может занести инфекцию в мельчайшие ранки от расчесов и тогда риск развития воспалительного процесса будет велик.
После каждого испражнения кишечника подмывайте ребенка обычной проточной водой. После следует обработать все складочки детской присыпкой (тальком) или любым другим детским средством с похожим действием. Не забывайте проветривать помещение. Идеальная температура помещения для нахождения в нем новорожденного ребенка — это 20-22 градуса. Не стоит одевать своего ребенка в «сто одежек».
О температуре тела
На сколько повысится температура тела у того или иного ребенка, предсказать невозможно. Все зависит от общего состояния здоровья, особенностей метаболизма и даже личностного склада. И, конечно, от возраста. До 1 года вероятность подъема температуры тела на протяжении длительного времени в пределах 37,1—38,0 °C и выше. При нижних значениях субфебрилитета самочувствие малыша практически не ухудшается. Но чем больше она приближается к верхней границе, тем апатичнее, слабее становится ребенок. Гипертермия нередко осложняется сухим кашлем без отхождения мокроты, головными болями, угнетением аппетита.
При повышении температуры до 38,5 °C коронавирусная инфекция проявляется слабостью, болезненностью гора, ломотой в костях, дискомфортными ощущениями в суставах. Подобная симптоматика часто отмечается у ребенка в 3 года. Именно в этой возрастной группе чаще возникает понос с большим содержанием воды в каловых массах. На фоне высокой температуры возможны приступы рвоты, провоцирующие обезвоживание.
Рвота и понос указывают не необходимость незамедлительного обращения за медицинской помощью. Потеря 10% жидкости детским организмом может привести к развитию тяжелейших осложнений, а у новорожденных даже стать причиной летального исхода.
И только у подростков и взрослых людей при коронавирусной инфекции температура поднимается до 40 °C и выше. Отмечаются лихорадочное состояние, озноб, холодная испарина, побледнение кожи, проблемы с дыханием. Подростки жалуются на сильные боли в мышцах, слабость, сонливость, тошноту, нередко заканчивающуюся рвотой. При выраженной одышке может потребоваться вентиляция легких с помощью аппарата.
Симптомы и диагностика
Пинетки на новорожденных для мальчика и девочки: схемы и описание
В большинстве случаев сепсис у новорожденных возникает внезапно и имеет ярко выраженную симптоматику. Медицина знает немало случаев, когда заболевание развивается незаметно, а признаки списываются на иные проблемы младенцев.
Смертность новорожденных при сепсисе составляет около 30%
Чаще всего понять, что у ребенка сепсис, можно по следующим симптомам:
- бледная или желтушная кожа;
- повышенная или пониженная температура тела;
- озноб;
- лихорадка;
- слишком медленная прибавка в весе;
- частая рвота или срыгивание;
- повышенная беспокойность;
- чрезмерная плаксивость;
- отсутствие аппетита;
- появление опрелостей;
- гнойничковые высыпания.
Важно! На фоне сепсиса у грудничка может развиться пневмония либо иное воспалительное заболевание. Наиболее опасной формой является молниеносный сепсис, для которого характерны нарушения дефекации, отеки и существенное снижение температуры тела
Данная разновидность заболевания нередко приводит к летальному исходу.
На последней стадии сепсис новорожденного очень сложно вылечить
Родителям следует принимать во внимание одно важное условие: если ребенок демонстрирует одновременно несколько признаков сепсиса, его следует незамедлительно показать врачу – в ряде случаев счет идет на часы, если не на минуты. Раннее выявление гнойно-воспалительного процесса очень важно – это повышает шанс на положительный исход заболевания, как в краткосрочной, так и долгосрочной перспективе. Проблема заключается в том, что подтвердить диагноз часто оказывается непросто по причине неспецифической или слабовыраженной клинической картины или нетипичной симптоматики
Проблема заключается в том, что подтвердить диагноз часто оказывается непросто по причине неспецифической или слабовыраженной клинической картины или нетипичной симптоматики
Раннее выявление гнойно-воспалительного процесса очень важно – это повышает шанс на положительный исход заболевания, как в краткосрочной, так и долгосрочной перспективе. Проблема заключается в том, что подтвердить диагноз часто оказывается непросто по причине неспецифической или слабовыраженной клинической картины или нетипичной симптоматики
При подозрении на сепсис первое, что требуется сделать, – это определить наиболее вероятный источник инфекции и выявить фактор риска развития септического состояния. Изначально диагноз устанавливается на основании клинической оценки специалистом. Затем проводятся лабораторные анализы, например, биомаркеры или бактериологическое исследование крови.







