Детская матка у женщины: можно ли забеременеть и родить с такой патологией?
Содержание статьи
- Нужно ли лечить эрозию при беременности
- Тонус матки при беременности – симптомы
- Влияние на зачатие, беременность и роды
- Что это такое «детская» матка?
- Какие бывают формы недоразвития матки?
- Сущность патологии
- Что такое гипоплазия матки
- Врожденная
- Приобретенная
- Возможность зачатия при маточной патологии
- Симптомы
- Симптомы и возможные осложнения
- Зачатие и вынашивание
- Можно ли забеременеть с маленькой маткой
Нужно ли лечить эрозию при беременности
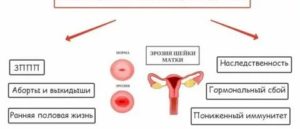
Эрозия при беременности и другие, куда более серьезные патологии шейки матки определяются нередко. Ведь не многие молодые женщины при отсутствии симптомов гинекологических заболеваний посещают врача. Хотя любая женщина, живущая половой жизнью, должна 1 раз в год ходить к гинекологу с профилактической целью. Только так можно на самых ранних стадиях определить патологии шейки матки, а нередко и предотвратить рак.
При первом же визите будущей мамы к врачу, который будет вести ее беременность, тот осматривает шейку матки с помощью гинекологического зеркала и берет мазок на цитологию. Эти нехитрые меры позволяют диагностировать даже мельчайшие негативные изменения в эпителии шейки, наличие дисплазии. Если состояние половых органов удовлетворительное, анализы хорошие, но имеется эрозия шейки матки при беременности, лечение не проводится. Дело в том, что у каждой будущей мамы на шейке матки обнаруживают покраснение — это так называемый выворот шейки матки (эндоцервикального эпителия) из-за увеличения ее диаметра в силу физиологических причин. Поэтому, мучить женщину дальнейшим обследованием не нужно. Тем более, что количество гинекологических осмотров у будущих мам должно быть ограничено.
Совсем другое дело, если эрозия во время беременности сопутствует дисплазии. Если в результатах пап-теста (мазка на цитологию) обнаруживается дисплазия, рекомендуется сдать анализ на высококанцерогенные штаммы ВПЧ (вируса папилломы человека). Если они обнаруживаются — женщине проводят кольпоскопию. Если на ВПЧ взять анализ невозможно, тогда берут еще один раз мазок на цитологию, и если в мазке вновь обнаруживаются диспластические клетки — выполняется кольпоскопия.
Это не больно. Влагалище женщины расширяют с помощью гинекологического зеркала, тем самым обнажая шейку матки, и рассматривают ее с помощью специального оптического прибора, увеличивающего изображение во много раз — кольпоскопа. Плюс проводят специальные пробы уксусной кислотой и йодом. Таким образом можно определить потенциально опасные в плане онкологии участки шейки матки. Если результат кольпоскопии удовлетворительный, лечение эрозии шейки матки при беременности (точнее — заболевания ШМ) не проводится. Женщина находится под наблюдением. Если результат не удовлетворительный — врач может направить на биопсию – щипок с шейки матки (ножевая биопсия не проводится). Процедура эта немного болезненна и для будущих мам чревата сильным кровотечением, поэтому назначается только после взвешивания всех «за» и «против». Только гистологическое исследование поможет узнать степень дисплазии и соответственно определиться с тактикой лечения. Следует сразу уточнить, что лечение эрозии шейки матки жидким азотом, лазером, радиоволнами и прочим не проводится в период вынашивания ребенка.
Если по результатам гистологического обследования у женщины обнаруживается рак, проводится консилиум врачей, на котором решается можно ли пролонгировать беременность или необходимо ее прервать. Следует отметить, что в первом триместре обычно рекомендуют сделать аборт. Смотрят на стадию онкозаболевания, состояние женщины и т. д. Женщина становится пациенткой и онколога.
Помните, что так называемые эрозии шейки матки после родов и беременности могут в некоторых случаях быть сопутствующим рак явлением. Всегда следите за своим здоровьем, не забывайте регулярно посещать гинеколога. И обязательно планируйте беременность, чтобы еще до ее наступления подлечить шейку при необходимости.
Тонус матки при беременности – симптомы
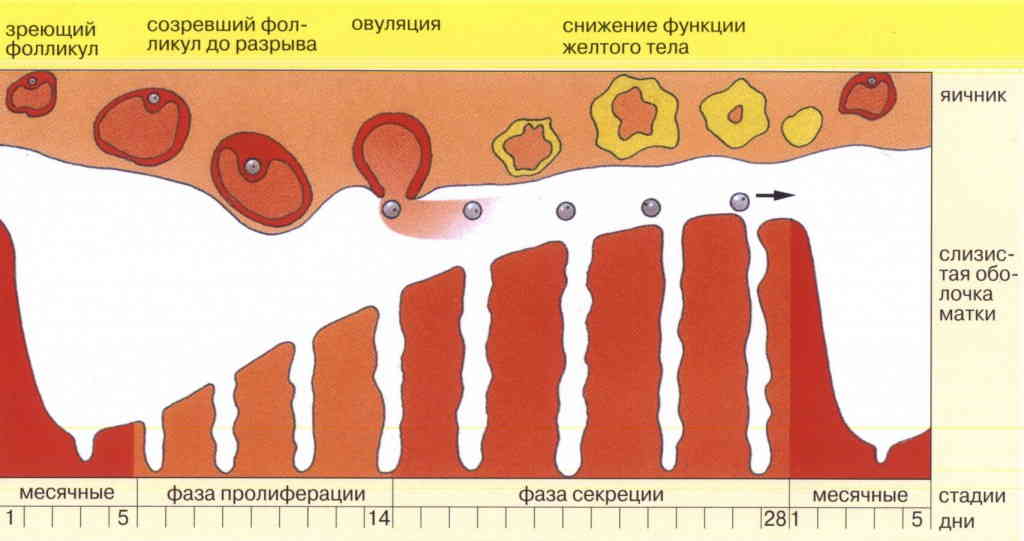
Матка расположена в малом тазу между прямой кишкой и мочевым пузырем. По обеим сторонам матки симметрично расположены фаллопиевы трубы, благодаря которым транспортируется оплодотворенная яйцеклетка. Матка состоит из трех частей: дно, тело, шейка. Стенка органа сформирована тремя типами ткани: периметрий, миометрий, эндометрий.
В момент вынашивания ребенка матка имеет способность увеличиваться в 10 раз, ее мышцы растягиваются, а стенки утолщаются. Основную роль в повышении тонуса матки играет миометрий, представленный слоем гладкой мускулатуры. В течение всей беременности миометрий остается относительно неподвижным, обеспечивая подходящую среду для развивающегося малыша. В краткосрочной перспективе ритмичные и продолжительные сокращения мышечного слоя и расширение шеечной части объединяются и происходят физиологические роды.
Если сократительная активность матки появляется задолго до родов, в первом либо втором триместре, то врач зачастую диагностирует гипертонус матки. Конечно, подобное явление не во всех случаях рассматривается как патологический процесс. Но, если гипертонус отмечается все время, данное явление может привести к критическим последствиям. Присутствующие симптомы повышенного тонуса матки при беременности могут стать причиной самопроизвольного аборта в 1 триместре, а во 2-3 триместре приводят к кислородному голоданию плода (гипоксии).
Стоит отметить, что клиническое проявление тонуса не отличается характерными признаками, обычно будущая мама жалуется на дискомфорт и болезненность в нижней части живота, схожую на менструальную.
Болевой синдром в большинстве случаев не выраженного типа, но может иррадиировать в поясницу.
Во 2 триместре беременности симптомы повышения тонуса матки особых отличий от первого не имеют, но при пальпации можно обратить внимание, что живот стал более плотным. В редких случаях, женщина наблюдает выделения из влагалища мажущего характера красновато-коричневого оттенка. При развитии подобного признака обратиться к доктору нужно в экстренном порядке
При развитии подобного признака обратиться к доктору нужно в экстренном порядке.
Отдельно стоит описать симптомы гипертонуса матки при беременности на поздних сроках, в 3 триместре. По окончанию 38 недели тонус имеет совершенно другой смысл и рассматривается как проявление тренировочных схваток. Такой тонус имеет научное название схватки Брекстона-Хигса. Сокращения Брэкстона-Хикса предназначены для укрепления мышц матки, готовящихся к последующим родам. Сокращения обычно длятся около 30-45 секунд. Однако в восьмой и девятый месяцы беременности они могут возникать даже каждые 20-30 минут. Сокращения Брэкстона-Хикса называют «прогностическими сокращениями», средняя продолжительность которых не более двух минут.
У некоторых женщин гипертонус протекает бессимптомно и диагностируется в ходе ультразвукового исследования.
Влияние на зачатие, беременность и роды
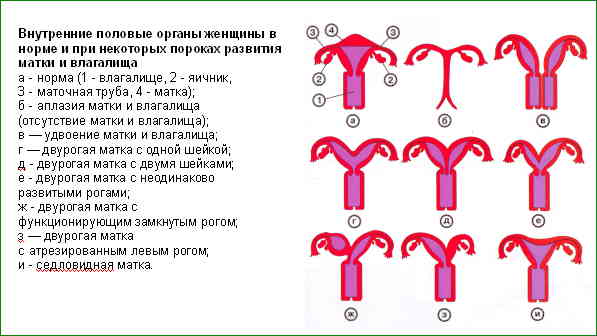
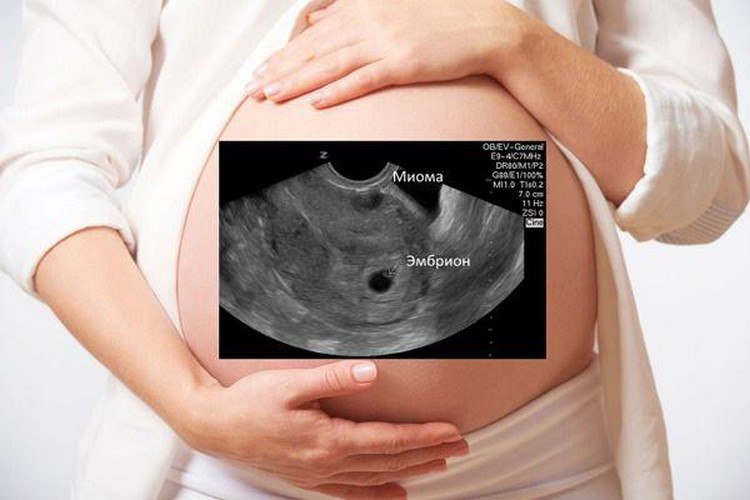
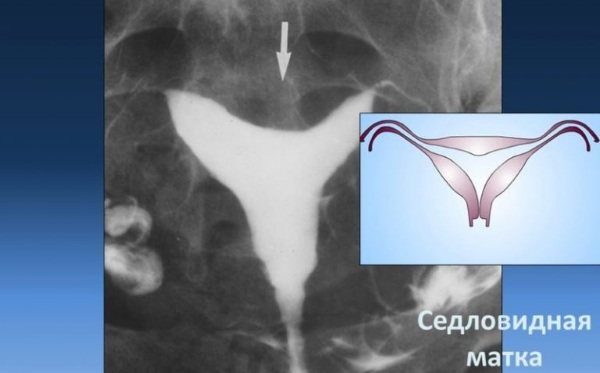
При постановке диагноза «двурогая матка» появляются закономерные вопросы о возможности зачатия, вынашивания и рождения ребёнка. Ситуация неоднозначная и требует более пристального рассмотрения.
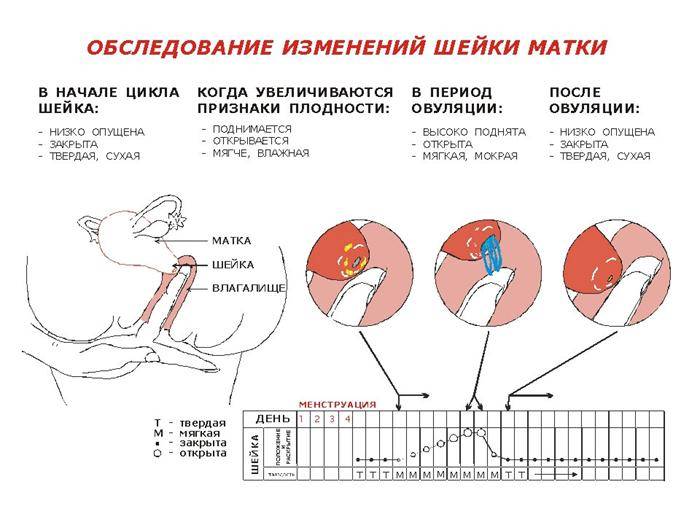
Очень часто у женщин, с подобной аномалией, нет абсолютно ни каких проблем с беременностью и родами. Они могут прожить всю жизнь, родить детей, а о своём диагнозе узнать на склоне лет, проходя медицинское обследование. Косвенно на наличие аномалии указывают обильные и продолжительные, иногда болезненные, месячные. Чтобы точно определить наличие изменений или аномалий, нужно провести трансвагинальное (вагинальное) УЗИ.
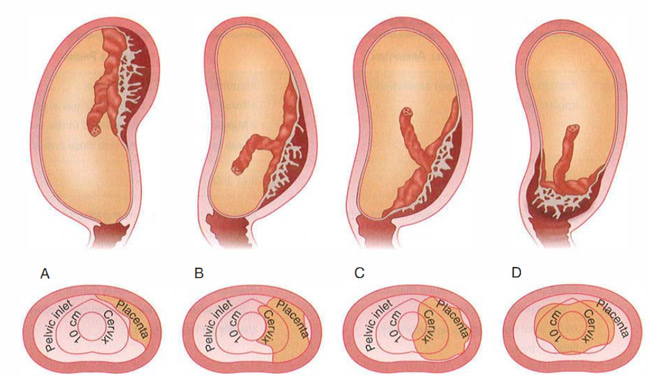
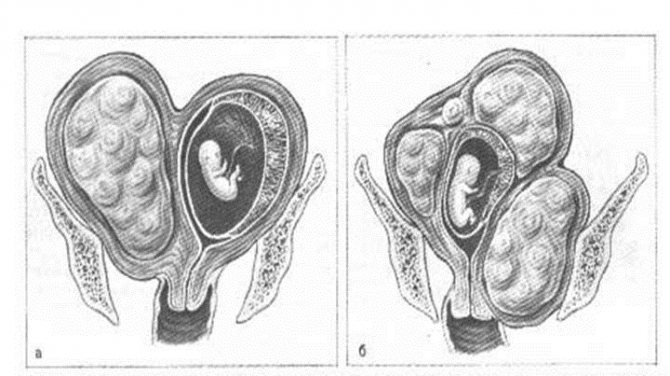
Подобная ситуация чаще всего наблюдается при полном удвоении органа. При этом каждый рог имеет свою «собственную» трубу и яичник, а функции разделённых рогов не нарушены. Ежемесячно происходит овуляция, а беременность может поочерёдно развиваться в каждом из рогов. Однако возможно и иное развитие событий.
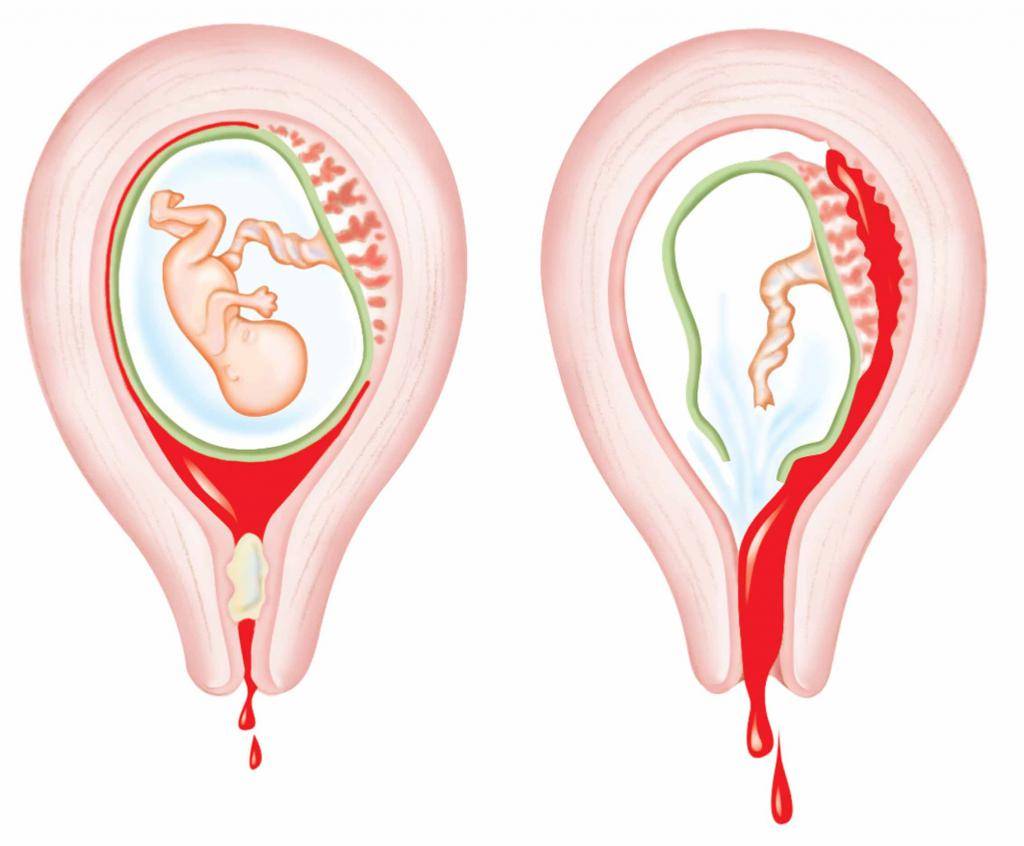
При двурогой матке часто развивается слабость родовой деятельности, неправильное расположение плода, предлежание плаценты. Высока вероятность прерывания беременности или преждевременных родов, развивается бесплодие. Связано это с тем, что при наличии аномалий строения матки, иногда наблюдается недоразвитие мышечного слоя, миометрия, развивается слабость сократительной деятельности матки в родах, послеродовые осложнения (кровотечения, плохое сокращение органа и пр.).
Если один из рогов недоразвит, то есть находится в рудиментарном состоянии, то имплантация оплодотворённой яйцеклетки именно в этом роге приведёт к опасной ситуации. Растущий и увеличивающийся в размерах плод спровоцирует разрыв рудиментарного рога. В результате у женщины начнётся массивное кровотечение, шок.
Неправильное закрепление плаценты, тазовое или поперечное расположение плода развивается вследствие нарушения анатомического строения плодовместилища.
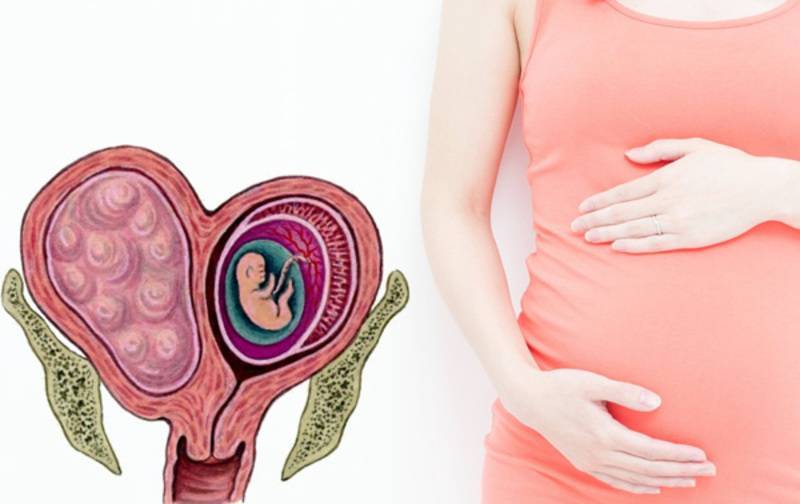
Что это такое «детская» матка?
Диагноз «гипоплазия матки» или термин «детская матка» хорошо известен не только гинекологам, но и в кругах планирующих беременность. Однако нередки случаи, когда маточный инфантилизм или недоразвитие этого органа ставится ошибочно. При позднем созревании еще возможно дальнейшее формирование репродуктивных органов, если это не врожденная патология. Поэтому неудивительно, что на формах молодые женщины выясняют – можно ли забеременеть при детской матке? С «детской» проблемой нередко сталкиваются взрослые женщины – так называют матку половозрелых дам, если она не соответствует норме и возрастным стандартам. Конечно, в медицине понятие «норма» относительное или условное. И при разной форме и размерам суммарно объединяет несколько разных патологий, условно называя «детская матка».
Можно ли забеременеть с диагнозом «детская матка», если женщина боится его как приговора? Психологическая составляющая тоже играет не последнюю роль, и все органы и функции в организме взаимосвязаны. Часто девушки, имеющие проблемы «с несовершенством», впадают в крайности, доводя себя до истощения.
Ментальная незрелость и нежелание брать на себя ответственность за свое здоровье идут параллельно. Посмотрите на девушек, страдающих от крайней степени истощения при анорексии – разве там может быть нормальная матка и возможность родить? Нет, конечно! Но у обычных девушек, не имевших проблем с диетами, тоже нередко бывает такой диагноз, хотя настойчивое «высушивание» тела может не отразиться на репродуктивной функции в дальнейшем.
Нормальная матка – гарантия возможности родить собственных детей, не прибегая к сторонней помощи. Когда-то расценивали патологии репродуктивных органов как наказание свыше, проклятие или приговор. Однако во времена наших бабушек старались лечиться народными средствами, молились и верили в лучшее. Мы живем в век развитых технологий, поэтому любой диагноз не считается критичным, особенно если очень хочется иметь ребенка. Да, можно забеременеть и с детской маткой, смотря какая стадия отклонения от нормы.
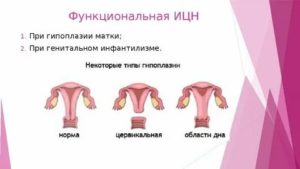
Какие бывают формы недоразвития матки?
Чисто теоретически, маточная гипоплазия – не заболевание, а незначительная патология, при которой важный женский орган не достиг нормы. Это достаточно условно, но «детская» матка – определение относительно возраста и пропорций тела взрослой женщины. Возможно, это наследственный фактор или по какой-то причине некоторые органы останавливаются в развитии на определенном этапе.
Детская матка – общее понятие для нескольких диагнозов, но, исходя из названия, ясно, что она не достигла полноценного развития. У некоторых народов в качестве профилактики девочек хорошо кормят (особенно молоком и медом), например, в Мавритании. Там детскую матку потенциальные женихи подозревают у каждой худощавой девушки с невыраженной грудью. Можно ли забеременеть с диагнозом детская матка и маленькой грудью? Там уверены, что такие женщины не способны полноценно вынашивать. К сожалению, и у нас такой диагноз – не редкость.
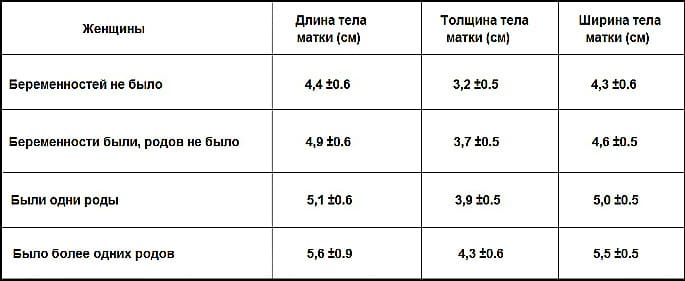
Инфантильной или укороченной матке сложнее удержать имплантированное плодное яйцо и растягиваться до нормы, чтобы в 9 месяцев родить малыша. У медиков есть шкала соответствия, где «нормой» считается матка не менее 5,4см высотой и от 4,3см в ширину.
У тех, кому поставили такой диагноз при обращении с проблемным зачатием, скорее всего, обнаружили непропорционально маленький орган. При этом шейка миниатюрной матки может быть нормальной формы, а сам мышечный мешочек уплотненный, небольшого размера. Медики определяют подвиды:
- Маточный инфантилизм;
- Гипоплазия матки.
Нередко инфантилизм сопровождается скудными месячными и отклонениями цикла. Такая матка укороченная и уплотненная, но с достаточно длинной шейкой, она выходит в конической формы влагалищем, зев точечный, очень маленький. Это затрудняет оплодотворение, но возможна беременность после ряда процедур.
Половой инфантилизм с недоразвитой маткой часто сопровождается дисфункцией или поликистозом яичников, возможны и другие признаки. Это неочевидно по размерам внешних половых органов, чаще всего есть гормональные отклонения. Но при стабильной повой жизни и грамотно подобранной терапии возможна стимуляция репродуктивной функции. У таких женщин скудные менструальные выделения, цикличность начинается поздно. Генитальная инфантильность классифицируют по степени развития:
- Зародышевая (матка до 3см).
- Собственно инфантильная или детская матка (до 5,5см).
- Подростковая (5,5 – 7 см).
Во врачебной практике встречаются разные случаи, но для них важнее суммарное состояние репродуктивной системы женщины, ее физиологическая готовность к беременности и родам
Не так важно диагностическое определение, когда детская матка у женщины, основной вопрос – можно ли забеременеть с ней?. Здесь важно не только физиологически, но и психологически подготовить пациентку к длительному реабилитационном процессу
Хуже всего, когда девушка «уходит в себя», замыкается и депрессирует, не желая лечиться, чтобы избавиться от комплекса неполноценности
Здесь важно не только физиологически, но и психологически подготовить пациентку к длительному реабилитационном процессу. Хуже всего, когда девушка «уходит в себя», замыкается и депрессирует, не желая лечиться, чтобы избавиться от комплекса неполноценности
Сущность патологии
Матка – орган, состоящий из мышц, полый изнутри, который находится в области малого таза.
Каждая беременность и роды способствуют тому, что связки, которые удерживают этот орган в нормальном физиологическом положении, растягиваются и становятся более слабыми.
Именно поэтому женщины, имеющие многократные роды, во время очередной беременности могут столкнуться с данной патологией.
По сути, это одна из форм пролапса тазовых органов. Положение матки в результате различных причин изменяется, и детородный орган смещается вниз. Современная медицина рассматривает этот процесс как один из вариантов грыжевого образования тазового дна, локализованной у влагалища.
Согласно статистике, каждая 10 женщина переносит операционное вмешательство по причине опущения матки, а это значит, что проблема довольно широко распространена.
ОБРАТИТЕ ВНИМАНИЕ!
Чем старше пациентка, тем более высок у нее риск развития данного недуга.
Что такое гипоплазия матки
Такое заболевание женской репродуктивной системы обусловлено слабым развитием или недостаточным формированием ее частей, каждая из которых может быть недоразвитой. Уменьшение размеров отделов органа не должно превышать 1 см от следующей нормы:
- тело матки у нерожавших женщин – 7 см;
- для рожавших – 8 см;
- длина шейки матки – 2,5 см;
- толщина слизистого слоя (эндометрия) – 7 мм.
Во время гинекологического осмотра может диагностироваться гипоплазия и недоразвитие эндометрия, что является причиной серьезных осложнений детородной системы. После прохождения эффективного комплекса терапевтических процедур возможно нормальное зачатие и вынашивание малыша. Успех лечения во многом зависит от грамотной диагностики, которая определяет причины недоразвитости, среди которых бывает врожденная и приобретенная гипоплазия.
Врожденная
Этот вид обусловлен неблагоприятными факторами, оказывающими вредное воздействие на внутриутробное развитие плода в период беременности, что негативно сказывается на последующем созревании девочки. Большое влияние на формирование репродуктивной системы имеет наследственность, предполагающая сохранение зародышевой матки.
Врожденная патология может стать последствием генетических заболеваний и аномалий хромосом у матери, вынашивающей плод. К негативным факторам, влияющим на формирование всех систем эмбриона, относятся:
- инфицирование организма женщины во время беременности;
- курение в период гестации, употребление наркотиков и алкоголя;
- самостоятельный прием лекарственных средств и работа на вредном производстве;
- задержка развития плода в утробе матери.
Приобретенная
Гипоплазия может развиться в детском возрасте и во время полового созревания организма девушки. Причинами возникновения патологии являются проблемы с физическим здоровьем, с нарушением гормонального баланса и с увеличением психологической нагрузки, включая стрессовые ситуации. Очень важна профилактика данного недуга, исключающая голод и изнуряющие нагрузки. Матка может уменьшиться на фоне:
- эмоциональной усталости;
- частых вирусных и бактериальных заболеваний;
- неполноценного питания;
- постоянной интоксикации организма.
Возможность зачатия при маточной патологии
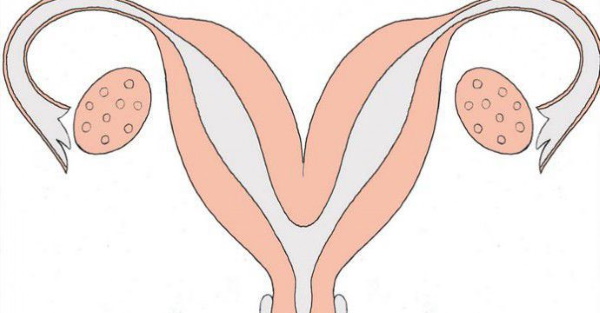
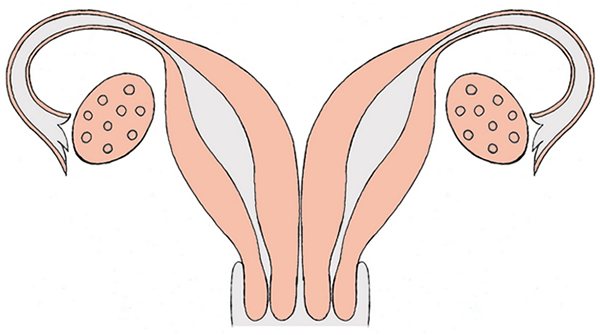
Часто женщина даже не догадывается о наличии у себя такой патологии, как двойная матка — живет в своем ритме, беременеет и рожает детей. Сложности могут возникнуть, если наряду с двумя органами у женщины наблюдается два влагалища. При этом менструальные выделения могут быть чересчур обильными или болезненными. Этот симптом может сигнализировать женщине о неполадках в детородном органе.
Зачатие при двойной матке, как впрочем и при другой патологии строения органа, вполне возможно. Но периодически женщины с подобным диагнозом стакиваются с определенными трудностями. Поскольку деформированная матка может влиять на работу других половых органов, женщина может испытывать различного рода дискомфорт. Неприятные ощущения при этом могут быть как физического плана (сильная боль при менструации), так и психологического. Нередко, женщина, знающая о своей патологии, считает себя неполноценной, ущербной. Мысли о невозможности забеременеть часто посещают таких женщин еще до самого факта проблем с зачатием. Таим образом, женщина заранее настраивает себя на неудачу. А ведь психологический настрой очень важный аспект при планировании зачатия.
Успешное зачатие возможно при данной патологии детородного органа
Случается, что сам факт наличия удвоенной матки не является препятствием к зачатию. Обычно в таких случаях параллельно удвоению детородного органа имеются и другие патологии внутренних половых органов (труб, яичников). Негативно влияя на работу иных органов, матка может снижать или вовсе блокировать фертильность. Зачастую у женщин с подобным диагнозом диагностируется гипофункция яичников, а также гормональная недостаточность. Нередки случаи, когда одна матка гораздо меньше другой по размеру или вовсе — обе недоразвитые.
Перед зачатием женщине стоит пройти полноценное обследование и удостовериться, что оба органа, или хотя бы один из них в полной мере готовы к зачатию и процессу вынашивания ребенка. Определить, что причиной бесплодия является именно двойной детородный орган, может только врач на основании результатов УЗИ.
Таким образом, двойная матка и зачатие вполне совместимы. Но пренебрегать предварительной диагностикой не стоит.
Симптомы
Некоторые женщины не ощущают никаких признаков наличия патологии. В этом случае менструация происходит сразу в обеих матках. Но бывают ситуации, когда патология не протекает так незаметно.
В этом случае наблюдаются следующие проявления:
- Через 3 месяца после первой менструации женщина начинает жаловаться на ощущение распирания в нижней части живота.
- Могут появиться мажущие выделения, которые отличаются коричневым цветом (в них могут быть кровавые включения). Это происходит примерно к середине менструального цикла. Подобный симптом появляется в том случае, если между 2-я матками образовался свищевой ход.
- Женщина постоянно жалуется на кровяные выделения с гноем. Это говорит о том, что через свищевой ход в матку могла попасть инфекция.
- Наблюдается снижение родовой деятельности в процессе родов.
К дополнительным признакам наличия двойной матки относятся послеродовые кровотечения, бесплодие. Также подозрение на хроническую патологию возникает, если женщина не может выносить ребенка или у нее уже были преждевременные роды или выкидыш
Также стоит обращать внимание на нарушения менструального цикла. Во время месячных выделения слишком скудные или, наоборот, обильные. Наличие данных симптомов не точно указывает на наличие аномалии, связанной с раздвоением матки
Однако такие признаки могут свидетельствовать о других отклонениях в работе репродуктивной системы женщины
Наличие данных симптомов не точно указывает на наличие аномалии, связанной с раздвоением матки. Однако такие признаки могут свидетельствовать о других отклонениях в работе репродуктивной системы женщины.
Выявляют ее обычно только в процессе полного и тщательного обследования, которое первоначально проводится из-за предположительного наличия других патологий. Диагностика
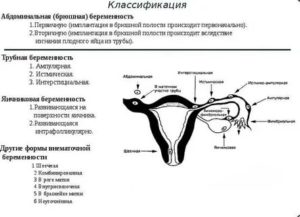
Две матки у женщин – это патология, которую можно выявить после проведения следующих исследований:
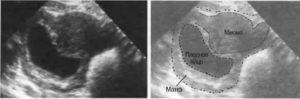
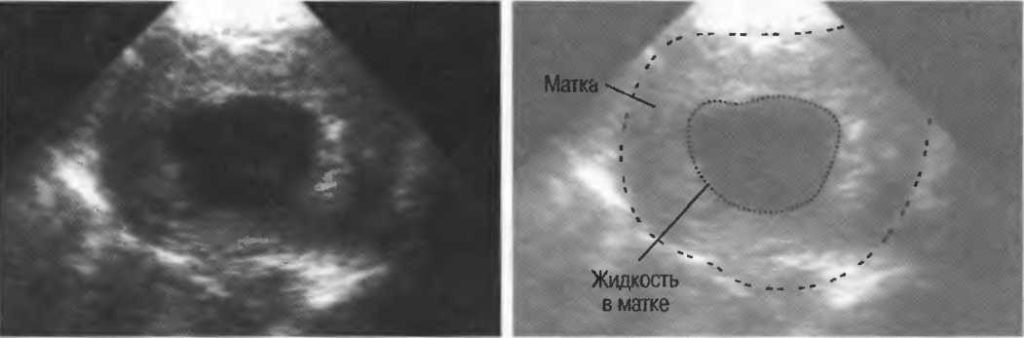
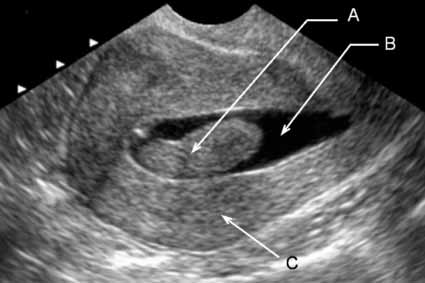
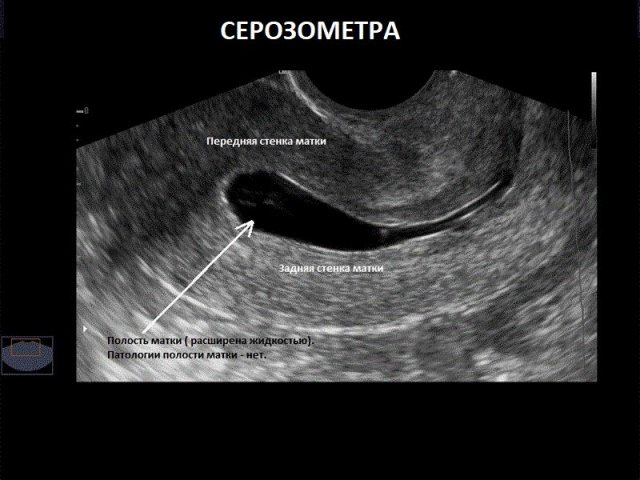
- УЗИ малого таза и почек. Важным этапом диагностики является исследование при помощи ультразвука. Оно позволяет оценить размер и форму обеих маток, а также уточнить габариты гематокольпоса и гематометры.
- МРТ малого таза и почек. Благодаря магнитно-резонансной томографии становится возможным получить трехмерное изображение мочевыводящих органов, почек и репродуктивной системы пациентки.
- Лапароскопии. Суть данной процедуры заключается в выполнении диагностических внутрибрюшных манипуляций, в ходе которых используется эндоскоп с микроскопической видеокамерой и подсветкой. Благодаря такому видеонаблюдению хирург может также выполнять сложные операции благодаря детальной визуализации. Картинка выводится на монитор, поэтому специалист видит все зоны оперируемой области. Чтобы получить доступ к поврежденному месту, выполняются проколы, через которые вводится лапароскоп.
- Гистероскопии. Диагностическое исследование, в ходе которого используется гистероскоп. Врач вводит этот инструмент в матку и может увидеть, в каком состоянии находятся органы. Этот способ исследования позволяет поставить предельно точный диагноз.
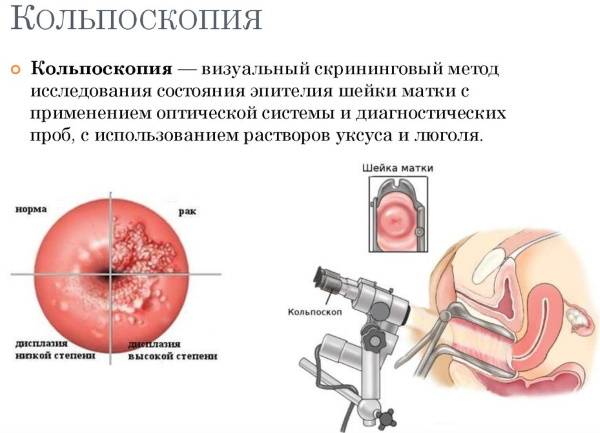
- Кольпоскопии. Это еще один метод для визуализации шейки матки. Это неинвазивный метод, который не может спровоцировать осложнение патологии. Кольпоскопия бывает неприцельной или прицельной. В первом случае диагностические мероприятия выполняются в ходе стандартного вагинального осмотра. Врач оценивает целостность слизистых оболочек, их цвет, размер матки. В этом случае врач лишь предполагает, от какой патологии страдает пациентка. При прицельной кольпоскопии врач может обнаружить конкретные патологические элементы. Данная процедура выполняется в том случае, если в ходе неприцельной диагностики у врача возникли подозрения на ту или иную патологию.
Дополнительно проводится ретоабдоминальное исследование. Подобный тип диагностики может спровоцировать увеличение выделений с некоторым содержанием гнойных масс. Но это очень эффективный метод, который позволяет определить наличие гематомы, что представляет собой неподвижное опухолевидное образование.
Если врач опытный и уже сталкивался с аномалиями такого типа, то определить наличие удвоенной матки он может определить и в ходе стандартного гинекологического осмотра. Но обычно гинеколог проводит вагиноскопию, в ходе которой можно быстро выявить возможное выпирание латеральной стенки влагалища.
Симптомы и возможные осложнения
Многих женщин интересует, как проявляется детская форма маточного тела. Гинекологи говорят о том, что основным симптомом зародышевой формы является либо полное отсутствие менструации, либо скудные кровянистые выделения. При детской и подростковой разновидности, которые соответствуют второй и третей степени, может наблюдаться позднее начало месячных, в частности, после 16 лет.
Девушки обращают внимание на нерегулярный характер менструации, скудность или обильность выделений. Кроме того, критические дни сопровождают слабость, головные боли, тошнота, обмороки
Болевой синдром связан со следующими факторами:
- возникает прилив крови к маточному телу при его сниженной эластичности;
- наличие слишком длинного цервикального канала;
- нарушение иннервации приводит к отправке соответствующих болевых импульсов к головному мозгу.
При осмотре врач отмечает характерное отставание, которое касается физического развития. Обычно такие девушки обладают худощавым телосложением, маленьким ростом. Кроме того, можно отметить наличие узкого таза, недостаточную развитость молочных желез и скудное оволосение лобка, подмышечных впадин.
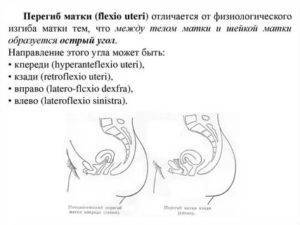
При гинекологическом осмотре можно выявить:
- недоразвитие, которое охватывает половые губы;
- втянутость промежности;
- небольшой размер и узость влагалища;
- клитор, не прикрытый половыми губами;
- шейка матки является конической и длинной, в то время как маточное тело малых размеров;
- перегиб маточного тела кпереди.
Женщины жалуются на невозможность зачатия или самопроизвольное прерывание беременности, отсутствие полового влечения и оргазма.
К осложнениям гипоплазии можно отнести:
- стойкое бесплодие;
- невынашивание;
- хронические воспалительные процессы;
- осложнения при родах;
- ранний токсикоз, сопровождающийся тяжёлым течением;
- преждевременные роды;
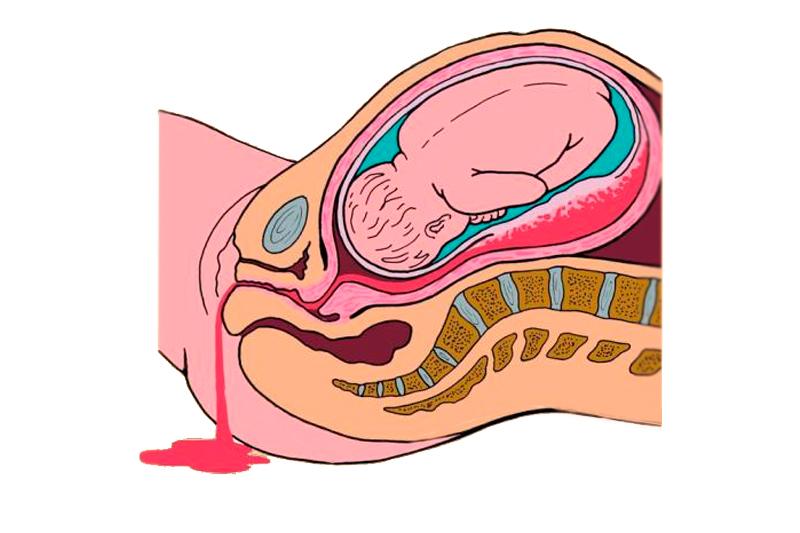
- внематочная беременность;
- непроходимость труб;
- кровотечения после родов.
Диагностика включает в себя
сбор и анализ данных анамнеза, гинекологический осмотр, УЗИ малого таза, гормональное обследование, МРТ мозга. Лечение направлено на коррекцию питания, психологического состояния, гормонального статуса.
Прогноз зависит от тяжести течения. При первой степени беременность невозможна. Однако при наличии адекватно функционирующих яичников может быть рассмотрен вопрос о суррогатном материнстве. Детская матка подразумевает длительное лечение, которое не всегда позволяет забеременеть и выносить ребёнка. Прогноз при третьей степени благоприятный, так как гормональная коррекция позволяет полностью нивелировать проявления патологии.
Зачатие и вынашивание

Еще несколько десятилетий назад считалось, что половая инфантильность неизлечима. Сейчас эта теория абсурдная и полностью устаревшая. Женщинам, мечтающим о материнстве, современная медицина доказала, что детская матка и беременность совместимы.
Новейшие гормональные препараты дают возможность «расти» репродуктивному органу до необходимого размера. Половозрелым пациенткам может быть назначена лазерная коррекция, курсы специального массажа, в некоторых случаях – хирургическое вмешательство.
Чтобы выносить и родить, женщина также должна быть настроена только на положительный лад, вовремя проходить обследования и неукоснительно соблюдать все предписания врача.
Маленькая, детская, инфантильная – все это обозначения одной и той же особенности строения важного женского органа. Гипоплазией матки называется патологическое состояние, характеризующееся ее необычно маленькими размерами
Считается, что шансы на беременность и благополучные роды в этом состоянии снижены. Несмотря на это, забеременеть при гипоплазии можно, а вероятность зачатия определяется индивидуальными характеристиками пациентки.
Услышав диагноз «инфантильная матка», не нужно опускать руки. Современные методики лечения и вспомогательные репродуктивные технологии осуществляют главную цель пациентки – рождение ребенка.
Диагноз «детская матка» зачастую женщины слышат впервые на приеме у гинеколога. Заболеванию подвержены нерожавшие девушки, имеющие сопутствующие гинекологические нарушения. Если врач говорит, что у пациентки матка маленькая – не следует воспринимать эти слова как приговор. Необходимо понимать, что анатомическое строение малого таза у всех женщин схожее, но оно не может быть абсолютно идеальным. Для того, чтобы оценивать серьезность поставленного диагноза, нужно точно знать, насколько выражена гипоплазия тела матки и есть ли сопровождающие отклонения в развитии органов репродуктивной системы
Важно оценить уровень гормонов, месячный цикл. Имеют значение даже телосложение и вес пациентки
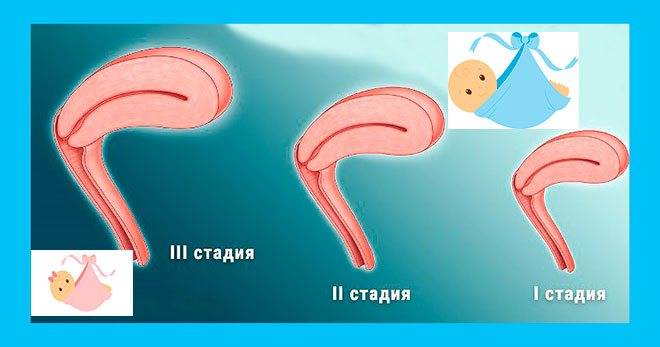
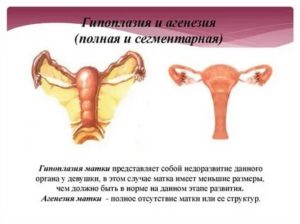
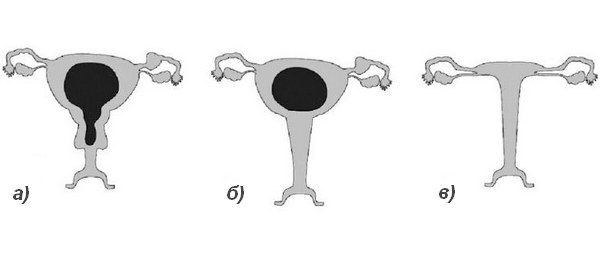
У здоровой женщины детородный орган имеет размеры и форму небольшой груши: 4-5/7-8 см. В зависимости от дня менструального цикла они могут незначительно варьироваться в ту или другую сторону. Аномалия развития матки может иметь следующие формы:
- гипоплазия – характеризуется отклонением от нормы более, чем на 1 см и напоминает матку подростка;
- инфантилизм – сопровождается изменением размеров, характерными для ребенка и составляет не более 5,5 см в длину;
- аплазия – полость детородного органа женщины соответствует размерам матки новорожденной девочки и не превышает 3 см.
Гипоплазия, причинами которой могут стать травмы, инфекции, внутриутробные патологии и физиологические особенности, может обнаружиться внезапно во время первого обследования у девушки. Статистические данные показывают, что патология имеется у 5% женщин всей планеты. Жить нормальной жизнью и заниматься любовью она не мешает. А вот совместима ли гипоплазия матки и беременность, определяется степенью тяжести заболевания.
По мнению известного врача Елены Березовской, такой диагноз ставят женщинам слишком часто и неправильно. По ее мнению, зачастую это «коммерческий» диагноз. В частности, этот медицинский термин некорректен в отношении молодых девушек. Смотрите видео.
Можно ли забеременеть с маленькой маткой
Вопрос о том, можно ли забеременеть и родить с детской маткой волнует многих женщин, которым поставили подобный диагноз. Так как гипоплазия является патологией развития, существуют методы коррекции аномалий.
В зависимости от степени патологии определяется потенциальная возможность вылечить заболевание. I степень гипоплазии, к сожалению, только в редких случаях поддается лечению, и забеременеть с ней редко удается. Причины зародышевого состояния полового органа могут скрываться в генетических нарушениях при внутриутробном развитии или перенесенных операциях на яичниках в детском возрасте.
Матка при II-й степени поддается коррекции, однако подход должен быть комплексным. III степень часто не требует радикальных мер. В этих случаях врачи в качестве основы лечения прописывают гормональные препараты, которые ускоряют процесс созревания половой системы. В качестве вспомогательной терапии врач может выписать ряд витаминов, в числе которых обязательно есть фолиевая кислота. Начинают лечение за полгода до предположительного зачатия, хотя часто половой орган достигает показателей нормы за несколько месяцев.
Лучшим средством от всех болезней считается здоровый образ жизни — правильное питание, упражнения для улучшения кровообращения и отказ от вредных привычек. Эти меры должны помочь в попытках забеременеть при III степени генитальной инфантильности.
Забеременеть и выносить ребенка при детской матке вполне реально, однако во время вынашивания женщина может столкнуться с рядом трудностей:
- проявление токсикоза намного сильнее;
- неправильная имплантация оплодотворенной яйцеклетки из-за неэластичности эндометрия;
- замирание беременности или замедленное развитие плода;
- осложнения при родах из-за недостаточной силы мышечной ткани;
- в особо сложных случаях может потребоваться оперативное вмешательство.
Во избежание негативных последствий рекомендуется обратиться к врачу для назначения правильного лечения.