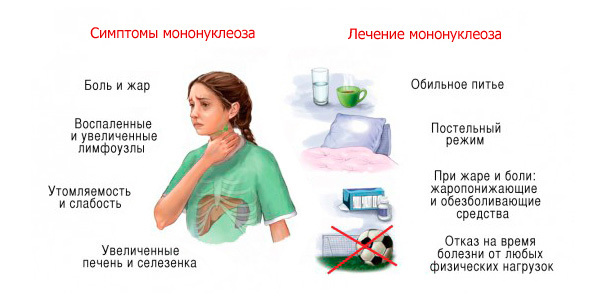
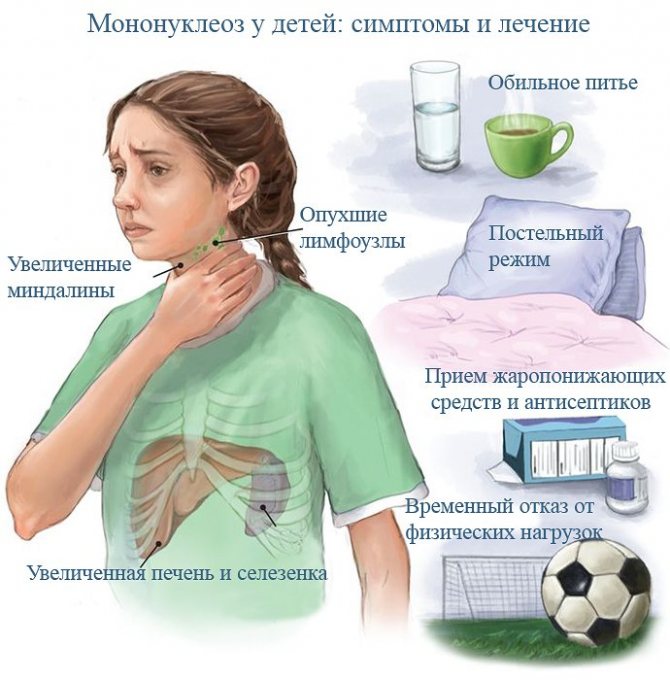
Диета для ребенка при мононуклеозе: особенности питания во время и после инфекционной болезни
Содержание статьи
- Полностью или частично ограниченные продукты
- Какой врач лечит инфекционный мононуклеоз у ребёнка
- После мононуклеоза нельзя загорать. Инфекционный мононуклеоз – можно ли на море после болезни?
- Раньше был запрет
- А как сейчас?
- Разрешенные продукты
- Диета при мононуклеозе комаровский. Диета при мононуклеозе у детей
- Острый мононуклеоз
- Хронический мононуклеоз
- Лечение
- Характерные проявления
- Что такое мононуклеоз у детей и чем он опасен?
- Диета для детей при крапивнице
- Особенности низкокалорийных диет для похудения
- Диета
Полностью или частично ограниченные продукты
- Полуфабрикаты, фаст-фуд, бульонные кубики, супы быстрого приготовления.
- Твердые жиры и сало, жир и мясо гуся и утки, любые жареные блюда (оладьи, сырники, блины, пирожки, жареный картофель).
- Копчености мясные и рыбные, колбасы, консервы.
- Жирная молочная продукция.
- Свежая дрожжевая выпечка, выпечка из слоеного и песочного теста (в виду содержания жиров и маргарина), пирожные и торты.
- Бобовые, белокочанная капуста, овощи с грубой клетчаткой.
- Шоколад, какао.
- Острые приправы и соусы. Ребенку, даже здоровому, не допустимо употреблять майонез и кетчуп.
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
| овощи консервированные | 1,5 | 0,2 | 5,5 | 30 |
| брюква | 1,2 | 0,1 | 7,7 | 37 |
| горох | 6,0 | 0,0 | 9,0 | 60 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| нут | 19,0 | 6,0 | 61,0 | 364 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| фасоль | 7,8 | 0,5 | 21,5 | 123 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
| виноград | 0,6 | 0,2 | 16,8 | 65 |
| грибы | 3,5 | 2,0 | 2,5 | 30 |
| грибы маринованные | 2,2 | 0,4 | 0,0 | 20 |
| орехи | 15,0 | 40,0 | 20,0 | 500 |
| миндаль | 18,6 | 57,7 | 16,2 | 645 |
| чипсы картофельные | 5,5 | 30,0 | 53,0 | 520 |
| вареники | 7,6 | 2,3 | 18,7 | 155 |
| пельмени | 11,9 | 12,4 | 29,0 | 275 |
| булочки сдобные | 7,9 | 9,4 | 55,5 | 339 |
| хлеб ржаной | 6,6 | 1,2 | 34,2 | 165 |
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
| тесто песочное | 6,5 | 21,6 | 49,9 | 403 |
| мороженое | 3,7 | 6,9 | 22,1 | 189 |
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| сливки 35% (жирные) | 2,5 | 35,0 | 3,0 | 337 |
| сливки взбитые | 3,2 | 22,2 | 12,5 | 257 |
| сыр пармезан | 33,0 | 28,0 | 0,0 | 392 |
| свинина жирная | 11,4 | 49,3 | 0,0 | 489 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| бекон | 23,0 | 45,0 | 0,0 | 500 |
| колбаса с/копченая | 9,9 | 63,2 | 0,3 | 608 |
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| икра лососевая зернистая | 32,0 | 15,0 | 0,0 | 263 |
| лосось | 19,8 | 6,3 | 0,0 | 142 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
| семга | 21,6 | 6,0 | – | 140 |
| форель | 19,2 | 2,1 | – | 97 |
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
| вода содовая | 0,0 | 0,0 | 0,0 | – |
| кола | 0,0 | 0,0 | 10,4 | 42 |
| кофе растворимый сухой | 15,0 | 3,5 | 0,0 | 94 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
| * данные указаны на 100 г продукта |
Какой врач лечит инфекционный мононуклеоз у ребёнка
В большинстве случаев лечение мононуклеоза у детей проводится амбулаторно, под контролем участкового врача-педиатра. Для точной диагностики требуется сдать ряд анализов, обычно это:
- Общий или клинический анализ крови.
- ПЦР (полимеразная цепная реакция) — для выявления конкретного возбудителя.
- Биохимический анализ крови – его результаты позволяют определить, насколько хорошо функционируют внутренние органы ребёнка.
- ИФА (иммуноферментный) анализ – определяет наличие в крови антител к вирусу-возбудителю.
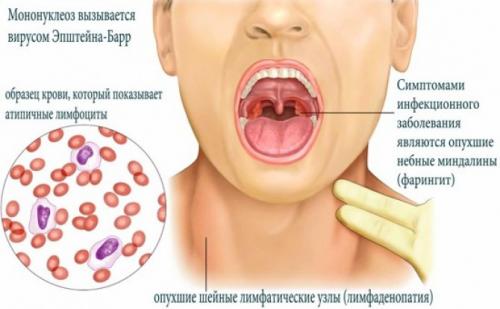
Медицинская практика показывает, что участковый педиатр не всегда верно диагностирует мононуклеоз, списывая симптомы на обычную ангину, простуду (ОРЗ, ОРВИ). Но заболевание протекает сложнее: инфекция поражает внутренние органы (селезёнку, печень), дыхательные пути, провоцирует увеличение лимфоузлов в брюшной полости и на шее, высыпания на кожных покровах.
Неправильное лечение может привести к ухудшению состояния ребёнка и развитию тяжёлых осложнений. Если улучшение не наступает, и есть сомнения в правильности диагноза, целесообразно потребовать проведения анализов, вызвать бригаду скорой помощи, либо обратиться за консультацией к врачу-инфекционисту.
Мононуклеоз, в отличие от ангины, протекает с особой симптоматикой. Визуально определимым признаком является увеличение лимфатических узлов. Изменения в состоянии ребёнка становятся заметны через несколько дней или недель после заражения. Диагностика осложняется тем, что существуют типичная и атипичная формы инфекционного мононуклеоза. Во втором случае один или несколько характерных признаков патологии полностью отсутствуют в клинической картине.
После мононуклеоза нельзя загорать. Инфекционный мононуклеоз – можно ли на море после болезни?
Можно ли на море после инфекционного мононуклеоза? Этим вопросом задаются многие родители, ведь болезнь нередко атакует детей летом.
Инфекционный мононуклеоз внешне напоминает обычную простуду или грипп . Чаще всего она развивается у детей. Для многих родителей диагноз «инфекционный мононуклеоз» звучит как гром среди ясного неба. Звучит зловеще, правда, если вовремя обратиться к врачу и провести назначенное лечение, то инфекционный мононуклеоз, как правило, не доставит никаких проблем.
Причиной данного недуга является вирус Эпштейна-Барр. Заразиться им можно через поцелуи, зараженные игрушки, а иногда и воздушно-капельным путем. При заражении у больного развиваются типичные для простуды и гриппа симптомы – повышение температуры , боль в горле, увеличение миндалин и другие. Отметим, что инфекционный мононуклеоз никогда не носит эпидемического характера. Правда, переболеть им можно в любое время года, даже летом.
Раньше был запрет
Еще несколько лет тому назад детям и взрослым, перенесшим инфекционный мононуклеоз, категорический запрещалось посещать пляжи, по крайней мере, в течение нескольких дней после выздоровления. Этой практики до сих пор придерживаются многие врачи, которые не рекомендуют своим пациентам бывать на солнце. Такое решение мотивируется тем, что ультрафиолетовые лучи якобы замедляют процесс нормального восстановления иммунной системы после перенесенного заболевания.
Вопросы читателей

Добрый вечер!Мне 19 лет, сегодня
получила общий анализ крови: Hb
126гл, эритроциты 4,18 , цветовой
показатель 0,9, лейкоцити 4,0,
палочки 6,сегменты 49,
еозинофилы 2, лимфоциты 26,
моноциты 14, атипические
мононуклеары 3, СОЕ 3 мм 18 октября 2013 Добрый вечер!Мне 19 лет, сегодня
получила общий анализ крови: Hb
126гл, эритроциты 4,18 , цветовой
показатель 0,9, лейкоцити 4,0,
палочки 6,сегменты 49,
еозинофилы 2, лимфоциты 26,
моноциты 14, атипические
мононуклеары 3, СОЕ 3 мм.
Подскажите, пожалуйста, из-за
чего могут повыситься моноциты и
о чем это говорит ? И что могут
значить в анализе крови
атипические мононуклеары?
А как сейчас?
Касательно возможного вреда ультрафиолетовых лучей на состояние здоровья детей, переболевших инфекционным мононуклеозом, до сих пор нет никаких достоверных данных. Какого-либо отрицательного действия на организм солнечные лучи после инфекционного мононуклеоза не оказывают. Ранее выдвигаемое предположение, что ультрафиолет снижает иммунную систему, не подтверждается, и к рецидиву болезни загорание на пляже не приведет.
Более того, некоторые исследования показывают, что умеренное пребывание на солнце снижает вероятность развития такого тяжелого неврологического нарушения как рассеянный склероз . Известно, что рассеянный склероз чаще развивается у тех людей, которые когда-то переболели инфекционным мононуклеозом.
Таким образом, можно смело утверждать, что умеренное пребывание на солнце никак не вредит ребенку или взрослому, которые перенесли инфекционный мононуклеоз. После излечения от инфекционного мононуклеоза можно не боясь отправляться на море.
Разрешенные продукты
Диета при мононуклеозе у детей в период болезни и в восстановительный период должна быть щадящей и включать:
- Супы на овощных отварах или воде с добавлением различных круп, тонкой вермишели и небольшого количества овощей. Не допускается поджаривание лука и кореньев для заправки супов. Исключаются овощи с грубой клетчаткой, которые могут вызвать вздутие и нарушить пищеварение — белокочанная капуста, репа, редька, редис. Белокочанная капуста вводится не ранее, чем через 2 месяца после болезни, а остальные из перечисленных овощей исключаются надолго.
- Белковую пищу в виде паровых котлет, кнелей, фрикаделек, тефтелей из нежирного мяса и рыбы.
- Отварное мясо птицы и рыбу можно есть куском. При приготовлении удаляется кожа, видимый жир и хрящи. Возможны и другие варианты мясных и рыбных блюд, запеченных в духовке — голубцы с савойской капустой, фаршированные кабачки и перец. Эти изделия лучше готовить с молочно-сметанным соусом, избегая употребления томатной пасты или томатного соуса.
- Пшеничный хлеб (белый и серый) в подсушенном виде. Нельзя употреблять свежий хлеб и любую другую дрожжевую выпечку. Из мучных изделий можно рекомендовать бисквит, несдобное печенье (типа «мария»).
- Домашние яйца, приготовленные всмятку или паровой омлет. Если ребенок хорошо ест овощи, можно их добавить в омлет.
- Соусы домашнего приготовления на основе перепелиных яиц, сока лимона, сливочного масла, соли и 10% сливок. Все ингредиенты хорошо взбиваются и заправляются соком лимона и солью. Ценность этого соуса в том, что составляющие продукты не подвергаются обработке.
- Нежирные молочные продукты по предпочтению: кефир, молоко, ацидофилин, простокваша, йогурт. Все продукты только натуральные без красителей, подсластителей и усилителей вкуса. Молоко можно использовать для приготовления молочных каш. Нежирный творог в натуральном виде (с сухофруктами) и блюда из него (запеканки, суфле, ленивые вареники, сырники, приготовленные в духовке). Сметана в небольшом количестве, как приправа к блюдам.
- Каши (обычно гречневая, овсяная, рисовая, пшеничная), приготовленные на воде и молоке.
- Овощи преимущественно в отварном и тушеном виде. При нормальном состоянии печени разрешается салат из свежих овощей (очищенные грунтовые огурцы и помидоры). Обычно ребенка трудно заставить съесть листовую зелень. Исключаются из рациона: свежий репчатый и зеленый лук, чеснок.
- Сливочное и растительное масло — по 0,5 чайной ложки на порцию в готовые блюда.
- Некислые фрукты и ягоды в свежем виде, печеные яблоки с медом, яблочный мусс, различные компоты, кисель (только правильно приготовленный — сок ягод отжимается, отжимки провариваются, вводится разведенный крахмал, а в конце отжатый сок).
- Настой шиповника, вода без газа, овощные соки, соки из сладких фруктов и ягод, некрепкий чай, настой калины, отвар отрубей.
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
| баклажаны | 1,2 | 0,1 | 4,5 | 24 |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| салат айсберг | 0,9 | 0,1 | 1,8 | 14 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
| изюм | 2,9 | 0,6 | 66,0 | 264 |
| инжир сушеный | 3,1 | 0,8 | 57,9 | 257 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| перловая крупа | 9,3 | 1,1 | 73,7 | 320 |
| рис | 6,7 | 0,7 | 78,9 | 344 |
| макароны | 10,4 | 1,1 | 69,7 | 337 |
| лапша | 12,0 | 3,7 | 60,1 | 322 |
| лапша гречневая | 14,7 | 0,9 | 70,5 | 348 |
| хлеб с отрубями | 7,5 | 1,3 | 45,2 | 227 |
| хлебцы цельнозерновые | 10,1 | 2,3 | 57,1 | 295 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| ряженка | 2,8 | 4,0 | 4,2 | 67 |
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
| куриная грудка вареная | 29,8 | 1,8 | 0,5 | 137 |
| куриная голень вареная | 27,0 | 5,6 | 0,0 | 158 |
| индейки филе отварное | 25,0 | 1,0 | – | 130 |
| яйца куриные вареные всмятку | 12,8 | 11,6 | 0,8 | 159 |
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| треска | 17,7 | 0,7 | – | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло оливковое | 0,0 | 99,8 | 0,0 | 898 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
| вода | 0,0 | 0,0 | 0,0 | – |
| вода минеральная | 0,0 | 0,0 | 0,0 | – |
| чай зеленый | 0,0 | 0,0 | 0,0 | – |
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| сливовый сок | 0,8 | 0,0 | 9,6 | 39 |
| томатный сок | 1,1 | 0,2 | 3,8 | 21 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта |
Диета при мононуклеозе комаровский. Диета при мононуклеозе у детей
Рост заболевания у детей объясняется снижением иммунитета. Дети до одного года, как правило, не болеют, потому что имеют пассивный иммунитет, переданный матерью. Больше болеют дети дошкольного и школьного возраста, чаще мальчики.
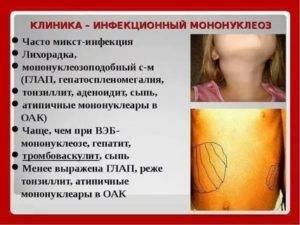
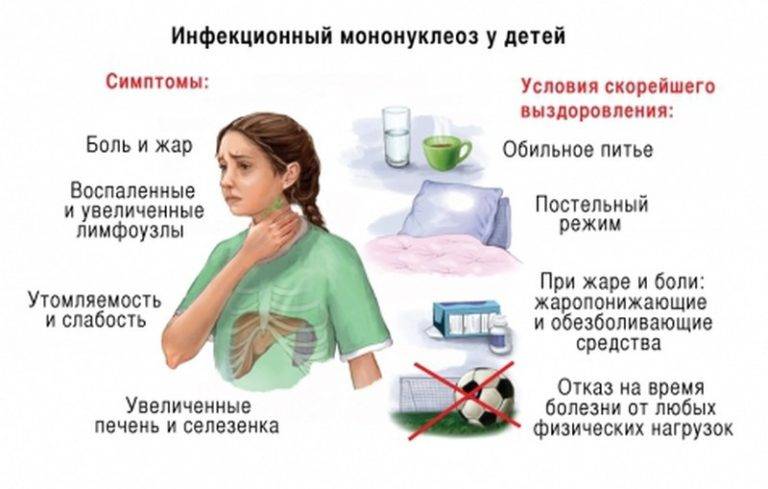
Пик заболеваний отмечается на зимне-весенний период времени.Если проявились симптомы болезни: озноб, температура, увеличение лимфоузлов, сыпь и слабость стоит обратиться сначала к участковому или семейному врачу, а потом к инфекционисту.
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
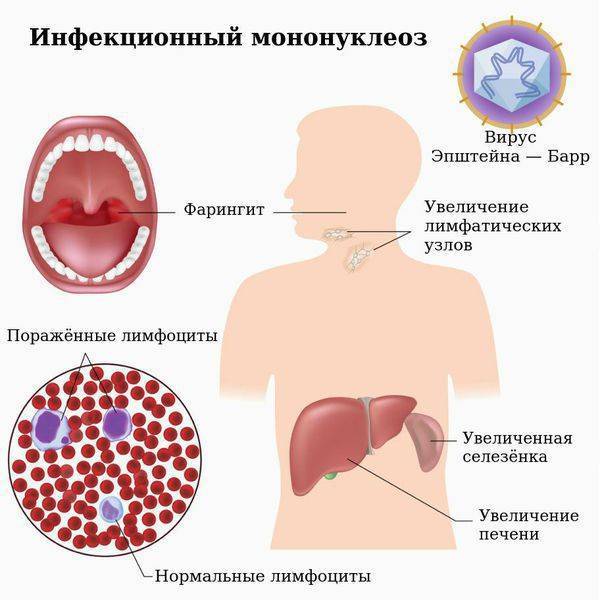
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
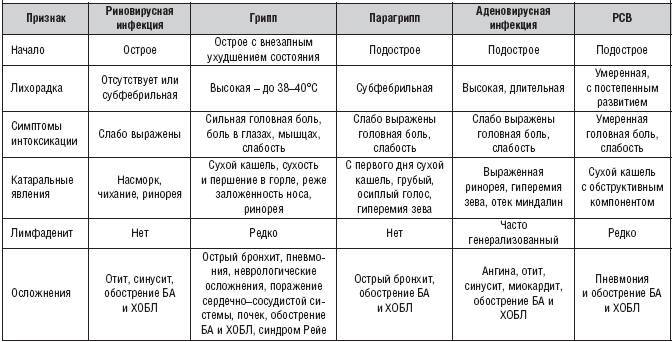
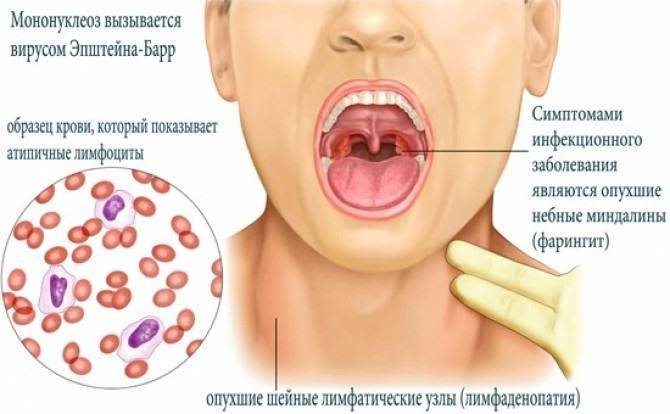
- увеличение печени и/или селезёнки.
Как следствие всего вышеперечисленного, увеличение чувствительности к ОРВИ и прочим респираторным заболеваниям, частые поражения кожного покрова вирусом «простого герпеса» (вирус простого герпеса 1 типа), обычно в области верхней или нижней губы.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка.
Все эти лимфоидные органы поражаются при мононуклеозе. Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами.
В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ. Хотя, если увеличение значительное, его также можно определить путем пальпации.
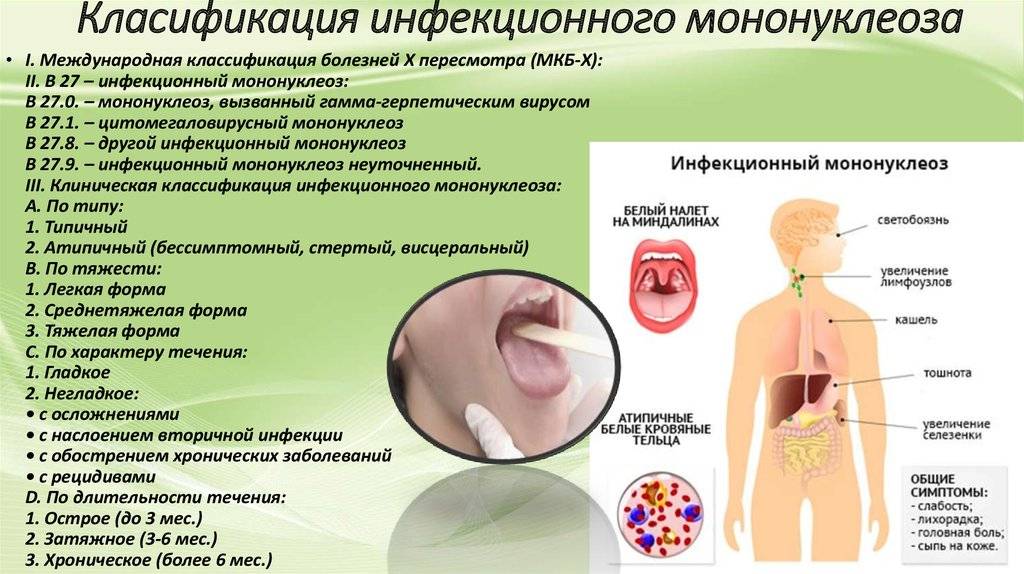
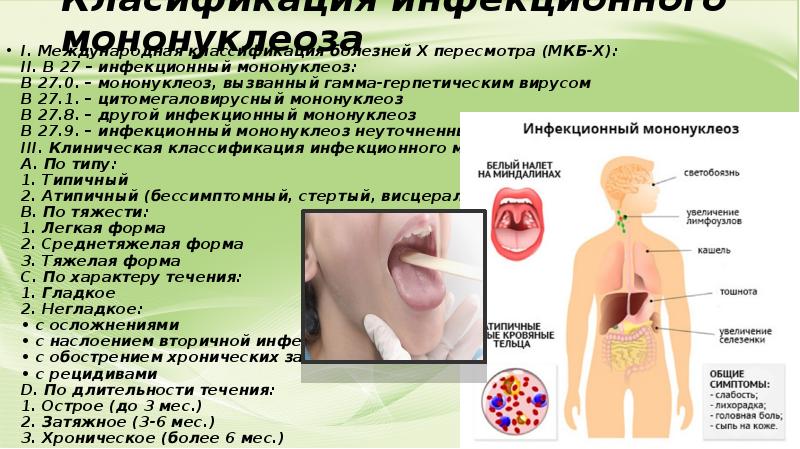
Инфекционный мононуклеоз может иметь острое и хроническое течение. Также принято выделять типичные и атипичные формы заболевания. Типичный мононуклеоз, в свою очередь, делят по степени тяжести: легкая, среднетяжелая и тяжелая.
Атипичный мононуклеоз может протекать со стертой симптоматикой, бессимптомно или только с признаками поражения внутренних органов.
Если классифицировать заболевание в зависимости от наличия осложнений, то инфекционный мононуклеоз может быть неосложненным и осложненным.
Клинические проявления инфекционного мононуклеоза зависят от его течения, поэтому рассмотрим каждую форму заболевания отдельно.
Острый мононуклеоз
У детей симптомы острого мононуклеоза появляются резко. Инкубационный период заболевания заканчивается подъемом температуры тела до высоких цифр (38-39 °С).
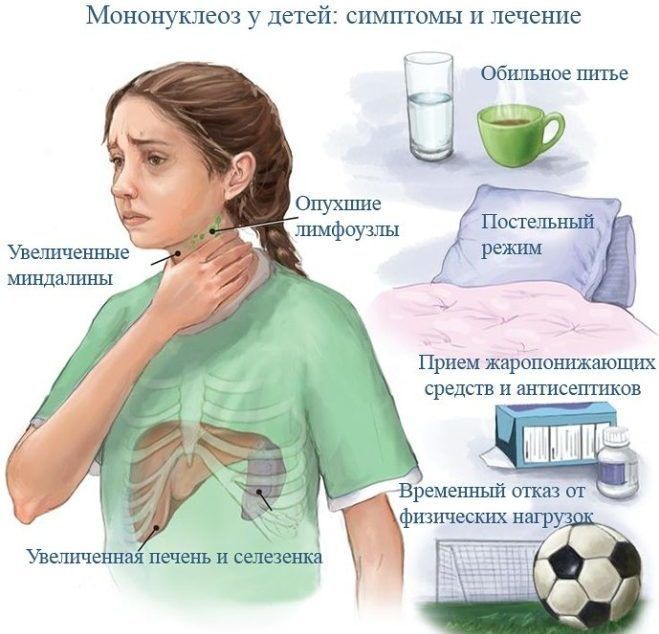
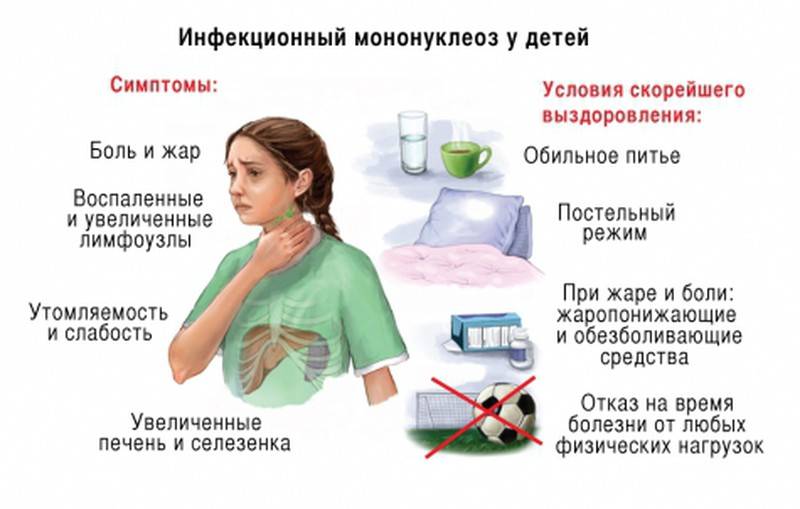
При мононуклеозе у детей присутствуют следующие симптомы:
- лимфаденопатия, в первую очередь, шейных заушных лимфоузлов;
- боли в области увеличенных лимфоузлов;
- отек слизистой горла, что выражается затрудненным дыханием;
- гиперемия горла;
- боли в горле;
- заложенность носа;
- общая слабость;
- озноб;
- нарушение аппетита;
- боли в мышцах и суставах;
- белый налет на слизистых языка, неба, миндалинах и задней стенке глотки;
- спленомегалия (увеличение селезенки);
- гепатомегалия (увеличение печени);
- мелкая, красная и густая сыпь в области лица, шеи, груди или спины;
- отек век;
- светобоязнь и другие.
Отвечая на вопрос, сколько в данном случае опасен больной для окружающих, можно сказать, что выделение вируса во внешнею среду происходит во время инкубационного периода и в первые 5 дней разгара заболевания. То есть ребенок является заразным даже тогда, когда у него еще не проявляются симптомы инфекционного мононуклеоза.
Хронический мононуклеоз
Определить достоверно причину хронизации мононуклеоза специалистам пока не удалось.
Но можно выделить ряд факторов, которые этому способствуют:
- иммунодефицит;
- нездоровое питание;
- вредные привычки;
- малоподвижный образ жизни;
- частые психоэмоциональные потрясения;
- гормональные изменения во время полового созревания;
- умственное и физическое переутомление и другие.
Для хронического мононуклеоза у детей характерны симптомы острого течения заболевания, только их выраженность менее интенсивна.
Лихорадка при хроническом течении инфекции бывает редко, а селезенка и печень, если и гипертрофируются, то незначительно.
У детей наблюдается ухудшение общего состояния, которое выражается общей слабостью, сонливостью, быстрой утомляемостью, снижением активности и т. д. Также могут появиться нарушение стула в виде запора или поноса, тошнота, редко – рвота.
Алгоритм диагностики инфекционного мононуклеоза у детей состоит из нескольких шагов.
Субъективные методы диагностики:
- опрос больного;
- сбор анамнеза заболевания и жизни.
Лечение
Лечить инфекционный мононуклеоз следует сразу же, как появились первые клинические признаки. Запоздалая терапия лишь способствует развитию осложнений в дальнейшем. Цель лечения: устранить все неблагоприятные симптомы заболевания, а также предупредить возможное вторичное инфицирование бактериальной инфекцией.
Госпитализация ребенка в стационар проводится с учетом строгих показаний. Все малыши, имеющие выраженные симптомы интоксикации, лихорадку, с угрозой развития различных осложнений, обязательно доставляются в отделение больницы. Лечение в домашних условиях для них недопустимо. Решение о госпитализации принимает лечащий врач после осмотра ребенка и проведения обследования.

В лечении заболевания применяются:
- Немедикаментозные средства. К ним относятся: соблюдение постельного режима во время острого периода заболевания и лечебное питание. Режим дня для больного ребенка следует четко планировать. Малыш должен обязательно спать в дневное время не менее трех часов. Отзывы родителей свидетельствуют о том, что соблюдение диеты и правильного режима дня помогают крохе быстрее выздороветь и существенно улучшают самочувствие ребенка.
- Местное лечение. Для его проведения используются различные полоскания. В качестве лекарственных средств можно использовать раствор фурацилина, питьевой соды, а также различные травы (шалфей, календула, ромашка). Проводить полоскания следует через 30-40 минут до или после приема пищи. Все растворы и отвары для этих процедур должны быть комфортной, теплой температуры.
- Антигистаминные средства. Они помогают устранять выраженный отек тканей, устраняют воспаление и способствуют нормализации размеров лимфатических узлов. В качестве антигистаминных средств используются: , Супрастин, Перитол, и другие. Назначаются препараты на курсовой прием. Дозировка, кратность и длительность лечения устанавливает лечащий врач.
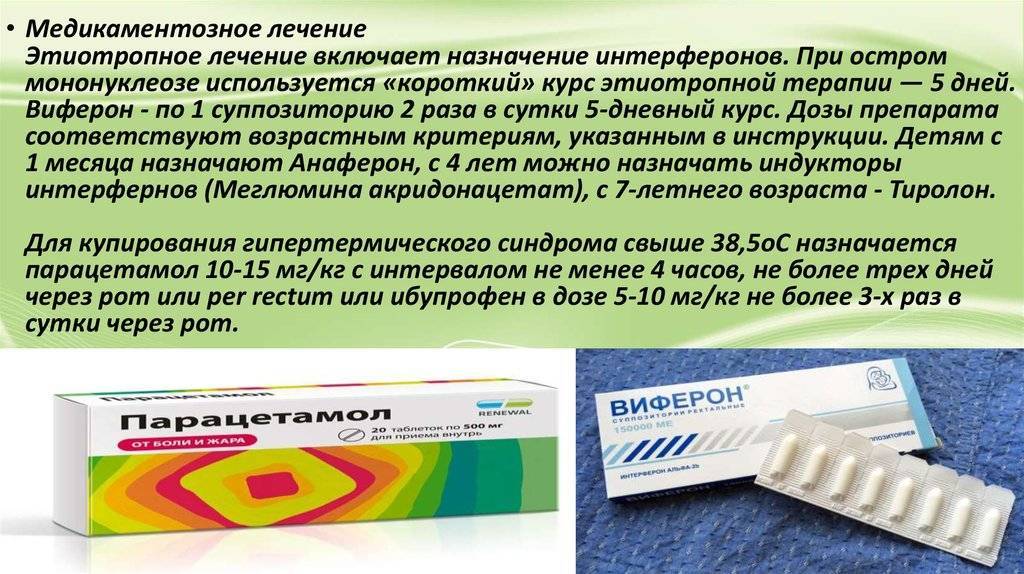
- Жаропонижающие. Помогают нормализовать повышенную температуру тела. Длительность приема данных лекарственных средств обязательно обсуждается с лечащим врачом, так как при длительном употреблении они могут вызывать многочисленные побочные действия. В детской практике применяются лекарства на основе парацетамола или ибупрофена.
- Антибактериальная терапия. Назначается только в случае присоединения бактериальной инфекции. Выбор антибиотика зависит от возбудителя, который вызвал инфекцию. В настоящее время врачи отдают предпочтение современным антибактериальным средствам, обладающим широким спектром действия. Препараты пенициллина у малышей стараются не применять, так как прием данных лекарств сопровождается развитием многочисленных побочных действий.
- Гормональные препараты. В основном используются лекарственные средства на основе преднизолона или дексаметазона. Применяются короткими курсами, до 3-4 дней. Средняя дозировка на курс составляет 1-1.5 мг/кг и рассчитывается индивидуально лечащим врачом. Самостоятельное использование гормонов недопустимо! Средства применяются только после назначения лечащего врача.
- Поливитаминные комплексы. Входящие в состав данных лекарственных средств биологически активные компоненты способствуют улучшению течения заболевания, а также помогают малышу скорее выздороветь от инфекции. Принимать витамины следует несколько месяцев. Обычно курс поливитаминной терапии составляет 60-90 дней.
- Хирургическое лечение. Назначается при опасности разрывах селезенки. Такие операции проводятся исключительно по жизненным показаниям.

Важно отметить, что в настоящее время специфического противовирусного лечения против инфекционного мононуклеоза не существуют. Противовирусные средства могут оказывать лишь косвенное действие на вирусы Эпштейна — Барра
К полному излечению от вирусной инфекции прием данных лекарственных препаратов, к сожалению, не приводит. В основном терапия заболевания симптоматическая и патогенетическая.
При развитии осложнений назначаются антибиотики и гормональные средства. Гормоны позволяют устранять выраженную гиперплазию воспаленных лимфатических узлов. Сильная лимфоидная гиперплазия (увеличение) лимфоузлов в носоглотке и гортани может привести к развитию закупорки просвета дыхательных путей, что приведет к асфиксии. Назначение гормональных средств помогает устранить данный неблагоприятный и весьма опасный симптом. Комплекс лечения выбирается лечащим врачом. В течение развития заболевания он может меняться с учетом самочувствия малыша.
Характерные проявления

Существуют определенные признаки, которые могут указывать на наличие мононуклеоза.
- Болезненное ощущение в горле при акте глотания — всему виной либо воспаление в глотке, либо гипертрофия миндалин патологического характера, наличие налета на них. Также может присутствовать плохой запах изо рта.
- Проявления, указывающие на наличие интоксикации:
- ломота в мышцах;
- лихорадка, температура колеблется от 38 до 39 °C;
- обильное потоотделение;
- боль в голове;
- слабость во всем теле.
- Проблемы с носовым дыханием. Возникают из-за отека, поражается слизистая оболочка. У ребёнка появляется храп, ему сложно дышать с закрытым носом, может иметь место насморк.
- Развитие синдрома «хронического утомления», который может сохраняться даже после выздоровления на протяжении нескольких месяцев.
- Увеличение лимфоузлов в паху, на шее, под мышками, характерно воспаление. Если лимфоузлы воспаляются в животе, то может наблюдаться сдавливание нервных окончаний, из-за чего появится «острый живот», что затруднит правильную постановку диагноза.
- Головокружение, бессонница.
- Увеличение селезенки, печени, что приводит к возникновению желтухи, изменению цвета мочи, ее потемнению.
- Отечность лица, в частности, век.
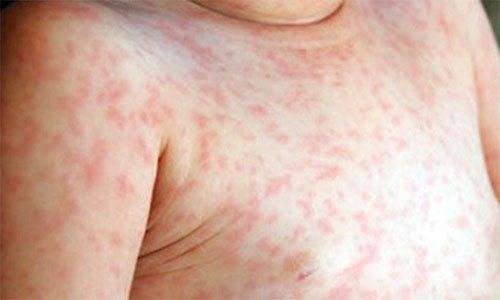
- Возникновение мелкозернистой розовой сыпи на лице, коже рук, живота, спине. При этом характерно отсутствие зуда. Спустя несколько дней сыпь проходит самостоятельно.
Предлагаю Вашему вниманию фото ребенка с мононуклеозом.
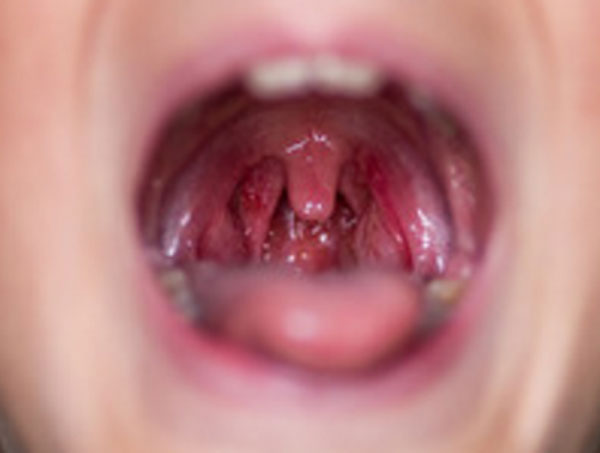 Больное горло ребенка с мононуклеозом
Больное горло ребенка с мононуклеозом

Что такое мононуклеоз у детей и чем он опасен?
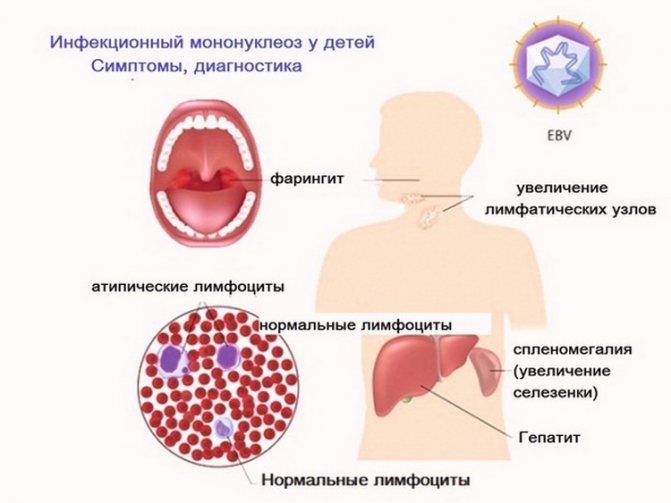
Мононуклеоз — это заболевание, которое возникает на фоне заражения детей вирусом Эпштейна-Барр (герпес 4 типа). Инфицирование вызывает симптомы, характерные для ОРВИ. Интенсивность клинической картины при этом заболевании зависит от состояния иммунной системы. Последняя также определяет вероятность развития опасных последствий мононуклеоза у детей.
Что такое мононуклеоз?
Инфекционный мононуклеоз — это острое заболевание, вызванное герперовирусом. В зону риска заражения входят дети в возрасте 3-10 лет. Реже признаки мононуклеоза выявляются у подростков. В крайних случаях инфекция проникает в организм и манифестирует у взрослых.
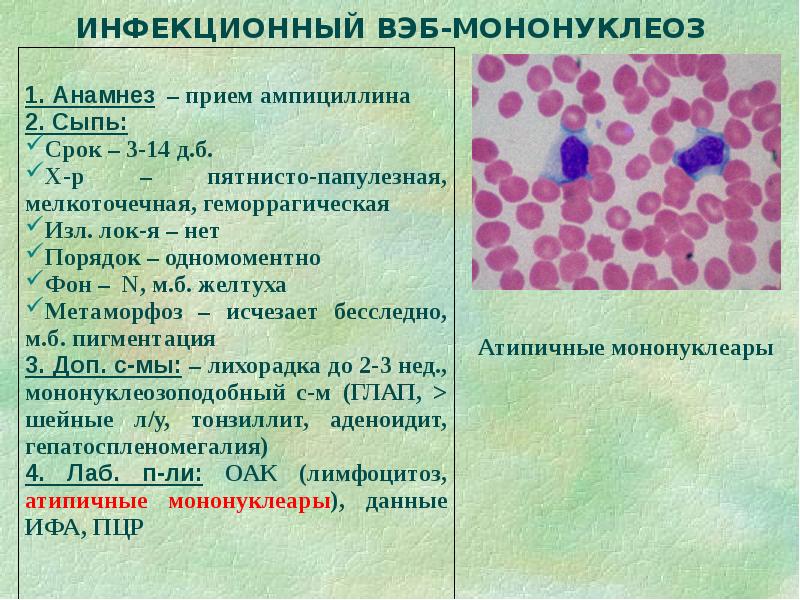
При обследовании у ребенка в крови выявляется высокая концентрация атипичных мононуклеаров (разновидность лейкоцитов). После проникновения в организм инфекция поражает лимфатическую систему, печень и селезенку.
Заражение ребенка вирусом Эпштейна-Барр происходит следующими путями:
- воздушно-капельный (вирус передается через поцелуи, во время чихания, кашля);
- через бытовые предметы;
- через кровь от матери к ребенку во время беременности.
Передача вируса чаще происходит в детском коллективе. Продолжительность инкубационного периода зависит от состояния иммунитета. В среднем от заражения до проявления первых признаков заболевания проходит 7-30 дней. У большинства пациентов мононуклеоз протекает в легкой форме.
Опасность болезни заключается в том, что у многих детей отсутствуют выраженные симптомы. Однако носитель инфекции остается заразным для окружения. При скрытой форме мононуклеоза возможно появление слабо выраженных симптомов простудных заболеваний.
Родителям следует знать, что риск заражения герперовирусом увеличивается в осенне-весенний период. Объясняется это тем, что в указанное время снижается резистентность организма к воздействию внешней среды. Чтобы избежать заражения, детей в осенне-весенний период рекомендуется перевести на здоровое питание, богатое витаминами.
Возбудитель
Развитие инфекционного мононуклеоза у детей происходит после заражения вирусом Эпштейна-Барр. Последний проникает в организм через слизистые оболочки. Возбудители инфекционного мононуклеоза встраиваются в клетки нервной системы, в связи с чем герпес 4 типа остается «недоступным» для атак иммунитета.
В нормальном состоянии организм подавляет вирус. Под воздействием провоцирующих факторов, ослабляющих иммунитет, инфекция активизируется и провоцирует обострение инфекционного мононуклеоза, а у взрослых — синдрома хронической усталости.
Вирус Эпштейна-Барр (ВЭБ) у детей: симптомы (температура), последствия, профилактика, вакцинация
Как проявляет себя инфекция
Симптомы мононуклеоза у детей определяются текущей стадией развития заболевания. При скрытом или атипичном течении клинические явления носят слабо выраженный характер. Заболевание при такой форме развития можно выявить на основании следующих симптомов:
- временное повышение температуры у ребенка до субфебрильных показателей;
- нарушение работы внутренних органов;
- общая слабость;
- снижение активности.
Интенсивность симптомов в острый период развития мононуклеоза зависит от особенностей организма ребенка. Рецидив заболевания характеризуется следующими признаками:
- увеличение миндалин, селезенки и печени;
- отек и покраснение слизистой оболочки в горле;
- болевые ощущения в горле и локальных лимфоузлах;
- мышечные и суставные боли;
- белый налет на слизистой оболочке рта;
- мелкая сыпь, возникающая на всей поверхности тела;
- отек век.
При мононуклеозе не беспокоит зуд. Такой симптом возникает при аллергической реакции, также проявляющейся в виде сыпи на теле.
Сыпь при мононуклеозе
Чем опасен мононуклеоз у детей
Последствия инфекционного мононуклеоза для детей в 95% случаях носят благоприятный характер. Организм самостоятельно борется с вирусом.
Справившись с активностью инфекции, после болезни пациент часто испытывает сильную слабость (астенический синдром), которая беспокоит на протяжении нескольких месяцев. Это состояние объясняется сниженным иммунитетом.
Поэтому в период реабилитации после мононуклеоза детям не вакцинируют.
У 5% пациентов заболевание вызывает другие осложнения. Ряд последствий несет серьезную угрозу жизни и здоровью ребенка. Поэтому при возникновении первых признаков мононуклеоза проводится профилактика осложнений.
5:26 — Осложнения и последствия.
Диета для детей при крапивнице
Диета при крапивнице для детей должна исключить вероятность поступления аллергена в организм. Обязательно нужно отказаться от молока животного происхождения, фруктов и овощей, бобовых, орехов, зерновые, куриных яиц, морепродуктов, рыбы.
В стадии ремиссии рацион можно расширить, но тщательно следить за ежедневным меню ребенка.
Особенности низкокалорийных диет для похудения
Важно помнить о вероятности перекрестных реакций из-за сходства аллергенных структур. Например, коровье молоко – говядина, кефир – дрожжевое тесто или кефир, рыба – морепродукты, морковь – петрушка или витамин А, картофель – томаты
Диетотерапия – один из самых эффективных лечебных тактик во время многих болезней.
Диета
Доктор Комаровский считает, что назначение диеты при лечении болезни играет очень важную роль. Правильное питание, богатое витаминами, способствует укреплению иммунитета.

Диета при мононуклеозе должна включать в себя несколько основных принципов:
- Питание должно удовлетворять суточную потребность организма во всех питательных веществах. Во время инфекционного заболевания организм тратит вдвое больше питательных веществ, чтобы избавиться от микробов. Суточная калорийность рациона во время острого инфекционного заболевания должна быть увеличена в 1,5 раза (если сравнивать с базовой). Определяйте количество калорий согласно возрасту вашего малыша. Для расчета стоит взять показатель суточной калорийности, соответствующей возрасту вашего ребенка, и умножить на 1,5. Столько калорий ежедневно должно поступать в детский организм, чтобы он мог бороться с вирусной инфекцией.
- Все клетки иммунной системы нуждаются в белке. Это базовый строительный элемент для всех клеток, которые обеспечивают иммунитет. Включайте в рацион малыша как можно больше белковых продуктов. Отлично подойдут нежирные сорта мяса, птицы или рыбы. Можно употреблять в пищу также и растительный белок. Это фасоль, все виды бобовых, злаковые.
- Для обогащения рациона витаминами, микроэлементами и минералами обязательно включайте в меню ребенка овощные салаты и свежие фрукты. В своем составе они содержат много природных антисептиков, которые губительны для вирусов и бактерий. В них содержатся антиоксиданты, которые призваны восстанавливать и активизировать иммунитет. Комбинируйте различные фрукты и овощи между собой. Это позволит получить все необходимые полезные вещества даже без использования синтетических поливитаминных комплексов.
- Для обеспечения энергии в борьбе с микробами включайте в меню злаковые продукты. Отличным завтраком, который придаст силы и энергии на длительное время, станут каши, сваренные из цельных злаков. В них содержится много растительного белка, который является важным строительным элементом.
- Обязательно исключите из рациона сладкие и кондитерские изделия. Большое количество сахара способствует угнетению иммунной системы. Это также провоцирует рост и активное размножение вирусных клеток. Лучше замените вредные сладости на природные источники антиоксидантов — ягоды. Это прекрасная альтернатива вредным десертам. Ягоды в своем составе содержат огромное количество природных антиоксидантов, которые способствуют скорейшему выздоровлению и укреплению иммунитета.
- Для удаления токсинов, которые вирус вырабатывает в процессе своей жизнедеятельности, обязательно давайте ребенку достаточное количество воды. Малыш должен пить по потребности, но не менее 1,5 литров в сутки при инфекции. Это позволит вывести все токсичные вещества из организма и ускорить выздоровление после инфекции. В качестве жидкости можно использовать чистую кипяченую воду, компоты из сухофруктов или ягодные морсы. Полезны морсы из лесных ягод. В них содержится наибольшее количество полезных веществ.
При несвоевременном оказании медицинской помощи могут возникнуть осложнения болезни. Диетотерапия при инфекционном заболевании помогает организму быстро восстановиться, укрепляет иммунитет и устраняет все неблагоприятные симптомы, возникшие в результате болезни.