Зачем при беременности проводится генетический анализ, что он определяет, каковы нормы показателей у плода?
Содержание статьи
- Какие параметры смотрят при тройном тесте
- Гены и хромосомы — носители генетической информации
- Что делать, если обнаружены серьезные заболевания
- Методы генетического контроля
- Дополнительная экспертиза
- Анализ крови на патологию ребенка: сроки проведения
- 1 триместр
- 2 триместр
- 3 триместр
- Генетический анализ крови при беременности: что показывает?
- Анализ крови
- Хромосомные перестройки
- Расшифровка генетического анализа: результаты, норма
- Когда, кому и как проводят тройной тест
Какие параметры смотрят при тройном тесте
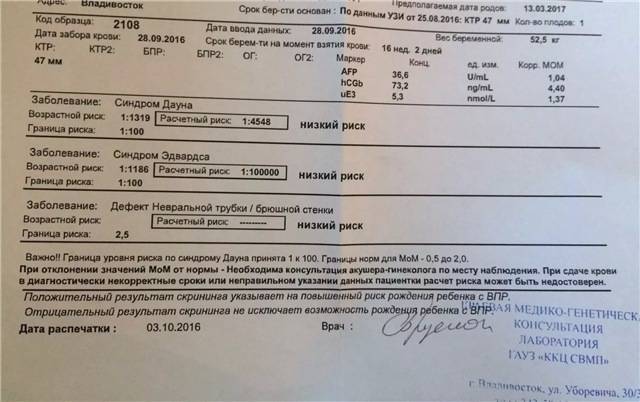
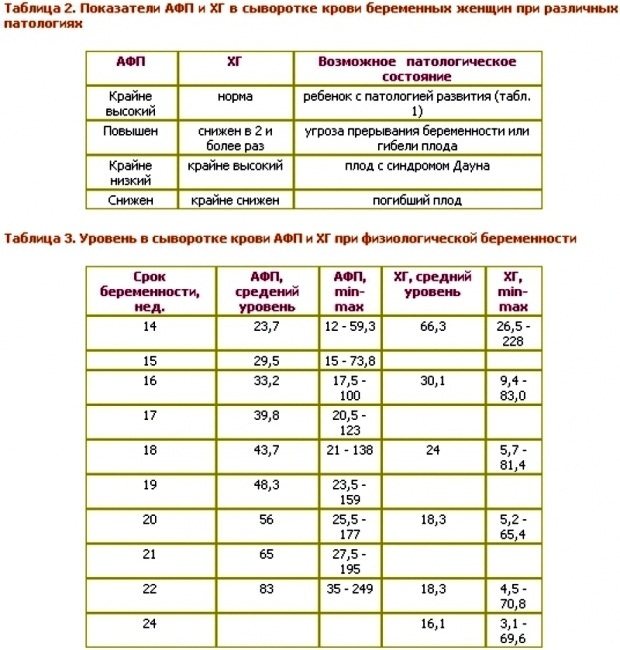
АФП — основной компонент жидкой части крови (сыворотки) формирующегося плода. Этот белок вырабатывается желточным мешком и печенью плода, выходит в амниотическую жидкость с его мочой, попадает в кровь матери через плаценту и всасывается плодными оболочками. Исследуя кровь из вены матери, можно судить о количестве альфа-фетопротеина, вырабатываемого и выделяемого плодом. АФП обнаруживается в крови матери с 5-6-й недели беременности. Количество АФП в крови матери изменяется при более массивном выбросе этого компонента. Так, при незаращении каких-либо участков нервной трубки большее количество сыворотки младенца выливается в амниотическую полость и попадает в кровь мамы.
Повышенное содержание АФП определяется в материнской крови:
- при дефектах заращения нервной трубки — грыжи спинного или головного мозга,
- при дефектах заращения передней брюшной стенки, когда ее мышцы и кожа не закрывают внутренние органы, а кишечник и другие органы закрыты тонкой пленкой растянутой пуповины (гастрошизис);
- при аномалиях почек;
- при заращении двенадцатиперстной кишки.
Надо сказать, что значимым для диагностики является увеличение количества АФП в 2,5 и более раз по сравнению со средним показателем для данного срока беременности. Так, например, при анэнцефалии (отсутствии головного мозга) уровень АФП повышается приблизительно в 7 раз.
Но изменение уровня АФП не обязательно говорит о какой-либо патологии плода. Оно может наблюдаться и при таких состояниях, как угроза прерывания беременности при фетоплацентарной недостаточности, когда нарушен кровоток между плацентой и плодом, а также при многоплодной беременности, во время которой этот белок вырабатывается несколькими плодами.
В 30% случаев хромосомных нарушений, когда у плода появляются дополнительные хромосомы в той или иной паре, что ведет к формированию множественных пороков развития (синдромы Дауна, Эдвардса, Шерешевского-Тернера), уровень АФП оказывается сниженным.
ХГЧ — белок, вырабатываемый клетками хориона (хорион — это часть зародыша, из которой в дальнейшем формируется плацента). Этот белок выявляется в организме женщины с 10-12-го дня после оплодотворения. Именно его наличие позволяет подтвердить наступившую беременность с помощью теста в домашних условиях. Реакция, происходящая на полоске теста, является качественной, то есть говорит о наличии или отсутствии ХГЧ. Количественное определение ХГЧ позволяет судить о течении беременности: например, при внематочной или неразвивающейся беременности темпы нарастания ХГЧ не соответствуют норме. В начале второго триместра уровень хорионического гонадотропина используется как один из диагностических признаков пороков развития и хромосомной патологии плода.
Уровень ХГЧ в крови беременной при синдроме Дауна обычно повышается, а при синдроме Эдвардса (заболевании, характеризующемся множественными пороками развития внутренних органов и умственной отсталостью — снижается.
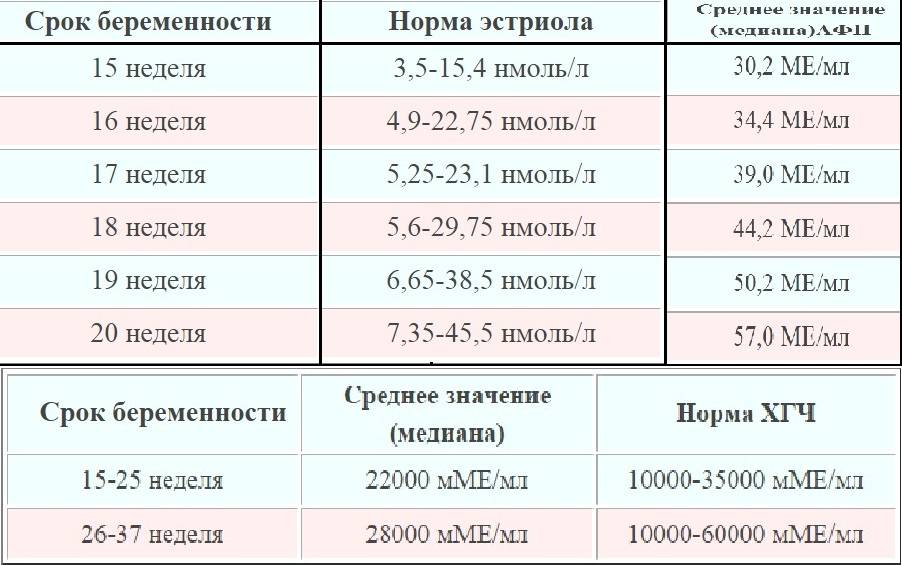
Е3. Выработка эстриола начинается в печени плода, а заканчивается в плаценте. Таким образом, в «производстве» этого вещества принимают участие и плод, и плацента. По концентрации Е3 в сыворотке крови беременной можно судить о состоянии плода. В норме уровень эстриола нарастает на протяжении беременности.
Гены и хромосомы — носители генетической информации
В норме от родителей мы получаем 46 хромосом, каждая их которых выполняет свою роль:
* Две половые хромосомы обуславливают пол.
* Сорок четыре несут всю остальную информацию, которая определяет наши особенности: внешние признаки, личностные характеристики и так далее.
Сама же хромосома состоит из длинной нити ДНК, которая хранит и передает информацию от предков будущим поколениям. На ДНК расположены в предназначенной природой определенной последовательности гены — наименьшие единицы наследственности. Гены несут в себе всю информацию о нашем организме: здоровье, внешнем облике, предопределяют способности к обучению и так далее.
При наследственных заболеваниях имеются изменения (мутации) в генах и/или хромосомах.
Что делать, если обнаружены серьезные заболевания
Если генетическое заболевание было обнаружено, не стоит паниковать и отчаиваться. Многие генетические отклонения могут корректироваться уже после рождения при помощи хирургического вмешательства и лекарственной терапии. Некоторые допускают успешное развитие ребёнка и высокое качество жизни, поэтому каждая пара решает вопрос о прерывании или сохранении беременности самостоятельно. Но если плод имеет тяжелейшие пороки без возможности нормального существования, с большой вероятностью мертворождения, беременность необходимо прервать. Это возможно, если болезнь обнаружена на сроке до 26-ти недель.
Методы генетического контроля
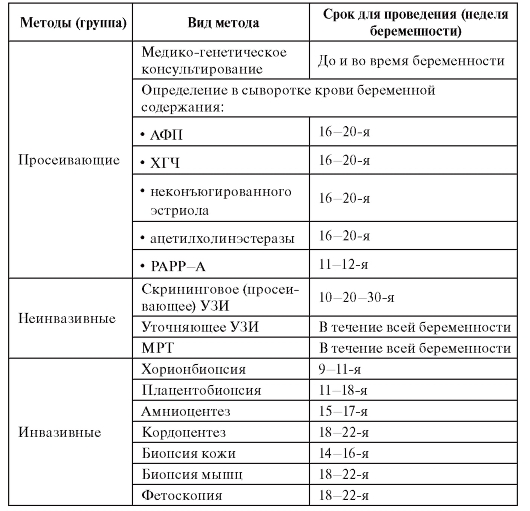
Во время беременности «поймать» риск генетических патологий позволяет пренатальный скрининг, который проводится дважды. Плод и плацента вырабатывают специфические белки. Если в организме имеет место быть генетическая либо хромосомная патология, уровень этих белков изменяется.
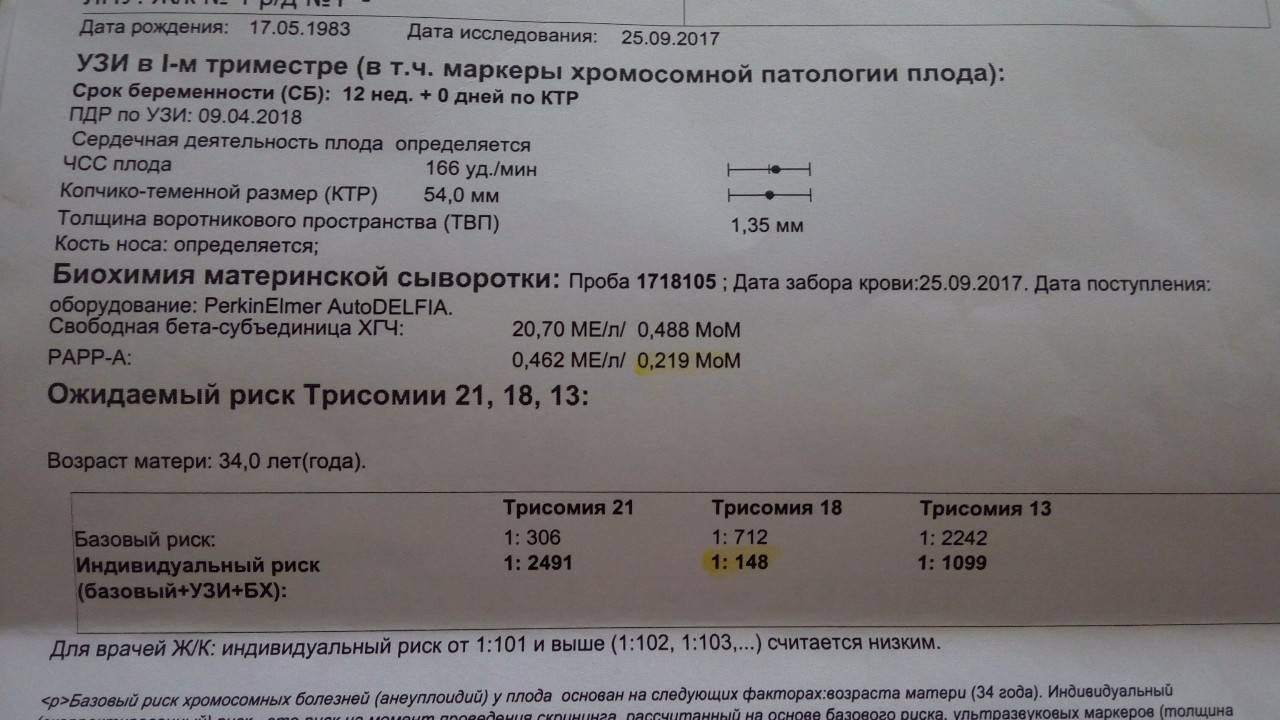
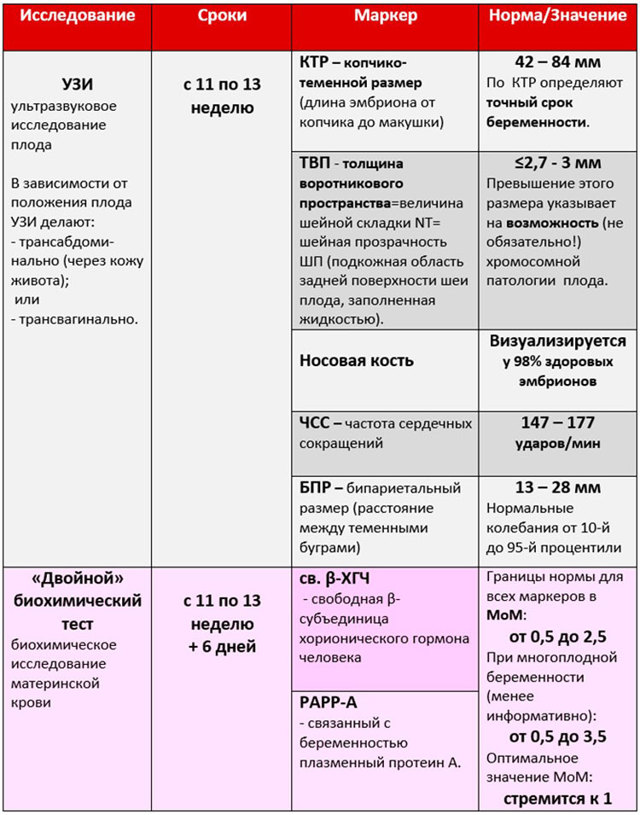
С 11 по 13 неделю беременности проводится первый скрининг. Такой генетический анализ при беременности выявляет синдром Дауна и Эдвардса- заболевания, проявляющиеся умственной отсталостью, аномалиями развития внутренних органов, определяет грубые пороки развития центральной нервной системы. Проводится в два этапа:
- УЗИ. Во время исследования врач может увидеть утолщенную воротниковую зону или не увидеть носовую косточку.
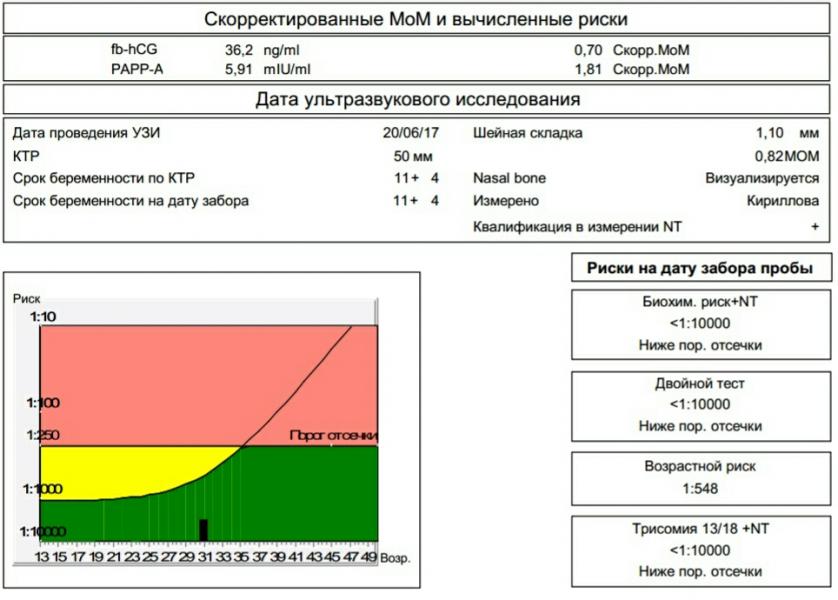
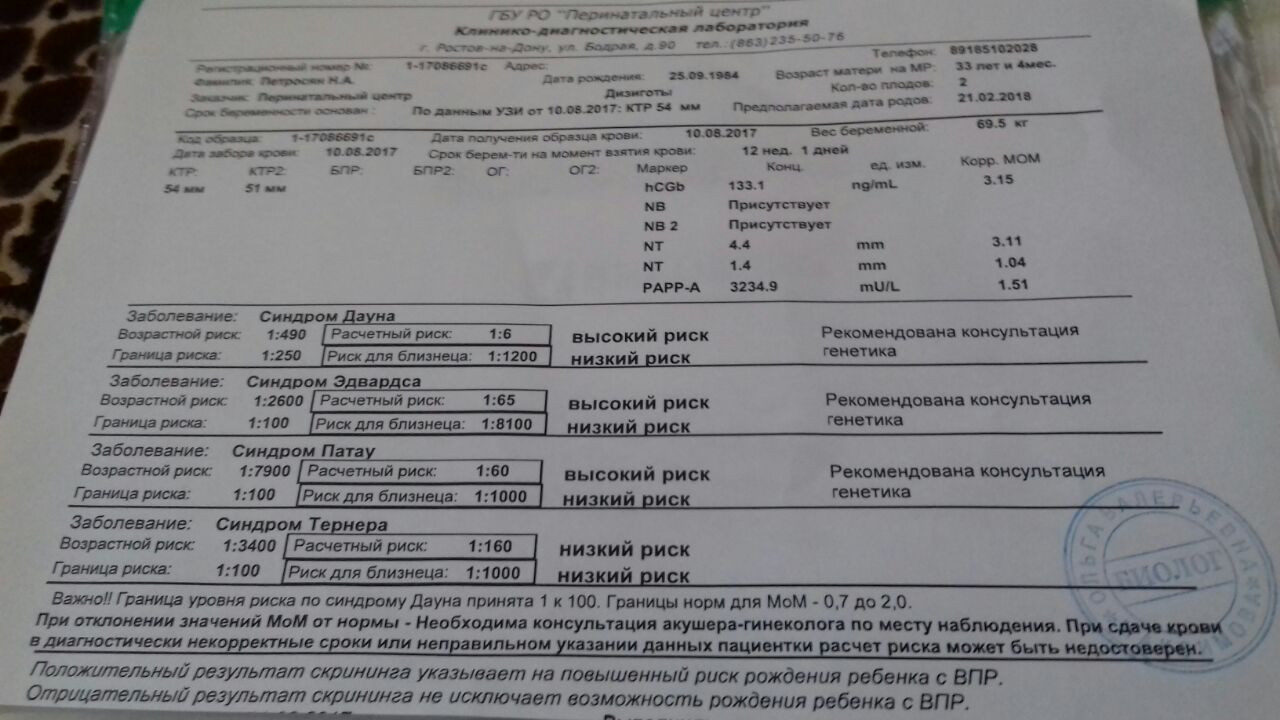
- Генетический анализ крови при беременности. Его берут из вены и называют «двойным тестом», так как риск хромосомных отклонений определяется по двум маркерам : бета — ХГЧ, белок вырабатывается оболочкой эмбриона, и РАРР-А — белок плазмы крови. При повышенных показателях первого и заниженных данных второго можно говорить о наличии генетической патологии со стороны плода.
С 15 по 18 неделю беременная проходит второй скрининг. Анализ крови определяет наличие генных мутаций тремя маркерами — ХГЧ, АФП и эстриол. Показатели определенной концентрации этих веществ в крови беременной женщины позволяет предположить риск формирования дефекта нервной трубки — порок развития спинно-мозгового канала или головного мозга.
При данном виде исследования врач в первую очередь обращает на показатель АФП — белок, вырабатываемый органами желудочно-кишечного тракта и печенью плода.
| Показатели повышены | Показатели понижены |
|
|

Врач определяет окончательный результат скрининга по совокупности УЗИ и анализа крови.
Многие будущие мамы, получив на руки результаты, испытывают стресс, видя отклонения от нормы. Это может быть абсолютно не связано с уродствами будущего ребенка. Так результаты часто бывают недостоверными, если беременность многоплодная, у мамы избыточный вес или же, наоборот, его недостаток, наличие сахарного диабета и других хронических заболеваний. Даже неправильно рассчитанный срок беременности может стать причиной путаницы в результатах.
Дополнительная экспертиза
Когда у доктора имеются значительные поводы для подозрений на патологию со стороны генетики, он направляет будущую маму на дополнительные обследования. Они либо подтвердят, либо опровергнут поставленный ранее диагноз. Но и здесь говорить о 90% точности не стоит.
Биопсия хориона. Проводится на сроке с 11 по 13 неделю. Специальным шприцем с длинной иглой берется образец из оболочки плодного яйца. Взятия образца осуществляется через шейку матки.
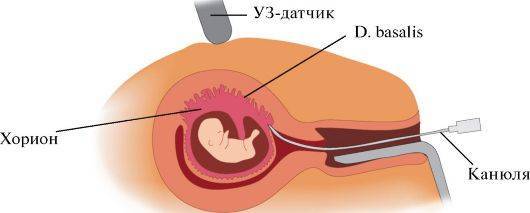
- Амниоцентез. Рекомендуют после 15 недели. Образец околоплодных вод берут под контролем датчика УЗИ.
- Взятие пункции пуповины плода. Женщина обследуется в период с 22 по 25 неделю беременности.
Большой минус таких исследований в том, что они могут спровоцировать выкидыш или кровотечение, так как для их проведения врачам приходится вторгаться в хрупкий союз плаценты и плода.
Диагностика патологий по крови матери. Из крови выделяется ДНК плода и исследуется на наличие хромосомных отклонений. Такой анализ на генетические заболевания у беременных можно начинать сдавать с 6 недели. Результат бывает готов в течение двух недель. На сегодняшний день это самый точный и ранний метод обследования.
https://youtube.com/watch?v=K-EKxkMiR7A
Расшифровка всех анализов — дело специалиста. Но никто не сможет дать вам конкретных рекомендаций, если после множества проверок и перепроверок опасность рождения ребенка с необратимыми изменениями организма по-прежнему высока. Это личное и довольно сложное решение должно быть принято вами, мужем и близкими вам людьми. Прежде чем его принять, придется взвесить многое и пересмотреть всю свою жизнь. Вы не в праве допустить ошибку своим неправильным выбором.
Анализ крови на патологию ребенка: сроки проведения
Анализ крови является важной составляющей скрининга при беременности. Исследуется венозная кровь
Рассмотрим особенности показателей в каждом периоде.
1 триместр
Биохимическое исследование крови на данном сроке называют двойным тестом, так как он показывает уровень двух гормонов – свободного хорионического гонадотропина человека (b-ХГЧ) и протеина А-плазмы (РАРР-А):
- Выработка гормона b-ХГЧ начинается уже после зачатия, концентрация увеличивается до 9-й недели, после чего уровень постепенно уменьшается. В 12 недель нормальным считается показатель 50 000 – 55 000 мМЕ/мл.
Если ХГЧ понижен — это тревожный сигнал о замершей беременности,овозможных пороках (например, синдромы Эдвардса или Патау).
Высокий показатель гормона бывает при многоплодной беременности, при диабете у женщины или генетических нарушенияху малыша.
- РАРР-А в норме для конца 1 триместра – 0,79 – 6,01 мЕд/л.
Понижение гормона информирует о хромосомных нарушениях (например, синдром Дауна), гипотрофии плода, а также об угрозе выкидыша.
Уровень эстриола выше нормы бывает при многоплодной беременности, низком прикрепленииплаценты или большой массе плода.
Первый скрининг пройти очень важно, поскольку именно в первые дни и недели после зачатия у ребенка закладываются все жизненно важные функции. Поэтому и на учет будущим мамам рекомендуют становиться не позднее 12-й недели беременности
2 триместр
Во время второго скрининга определяют три показателя: b-ХГЧ, свободныйэстриол и АФП (альфа фетопротеин):
- b-ХГЧ – норма для этого периода от 4720 до 80 100 мМе/мл.
- Свободный эстриол является гормоном, информирующим о состоянии плаценты. Его норма – 1,17 – 3,8 нг/мл.
Низкий показатель — признак плацентарной недостаточности, угрозы самопроизвольного аборта, синдрома Дауна или анэнцефалии.
Повышенный эстриол бывает при многоплодной беременности, а также при большой массе плода.
- АФП – это белок, продуцируемыйжелудочно-кишечным трактом плода. Норма вещества на этом этапе – 15 – 27 Ед/мл.
Небольшое понижение показателя может означать неверно установленный (немного заниженный) срок беременности.
Очень низкий АФП может означать гибель плода или угрозу выкидыша, а также аномалий в развитии плода.
Высокий уровень АФП бывает у женщин, перенесших инфекцию во время вынашивания ребенка, а также при патологии нервной трубки у плода, атрезии пищевода или синдроме Меккеля.
Скрининг 2 триместра определяет не заболевание, а степень риска, поэтому остаточное заключение о наличии или отсутствии каких-либо патологий плода делается врачом после дополнительных анализов.
3 триместр
Анализ крови в этот период обычно назначается в случаях, если его не проводили на предыдущих этапах, или если раньше были выявлены нарушения и проводилось лечение.
Анализ крови определяет такие показатели:
- ХГЧ: нормальный показатель на этом этапе – от 1800 до 59 000 мМе/мл. Низкий уровень этого гормона указывает на нарушения функционирования плаценты.
- Плацентарный лактоген — синтезируемый плацентой гликопротеин.Он является показателем нормальнойработы детского места. Уровень гормона увеличивается по мере роста плода и плаценты и достигает наивысшей точки на 37 неделе беременности. Норма плацентарного лактогена в 3 триместре составляет 4,0 – 6,5 мг/л.
Понижение показателя говорит о плацентарной недостаточности, гипотрофии или гипоксии плода.
Высокий уровень гормона характерен при резус-конфликте, многоплодной беременности, сахарном диабете и болезнях почек.
- АФП: норма 141 – 423 МЕ/мл.
- Свободныйэстриол: норма 19,5 – 81 нмоль/л.
Расшифровка результатов третьего скрининга,учитывая данные исследования крови, а также УЗИ, дает возможность врачу принять решение о возможности естественного родоразрешения или необходимости кесарева сечения. Нередко на этом этапе дополнительно рекомендуют допплерографию для определения состояния сосудов.
В последнее время, к сожалению, часто встречаются аномалии внутриутробного развития: синдром Дауна, анэнцефалия, пороки сердца, спинно-мозговая грыжа и т.п
Поэтому не стоит недооценивать важность перинатального скрининга
Реклама партнеров
Генетический анализ крови при беременности: что показывает?
Несмотря на то, что врачи всегда делают упор на важности генетической диагностики в некоторых случаях, не все пациенты понимают, что же действительно показывает этот анализ. Вариантов тут несколько
Скрининговые тесты могут определить, есть ли у женщины риск рождения ребенка с врожденными дефектами. Эти тесты не дадут точную информацию о здоровье внутриутробного плода, а лишь укажут степень риска по развитию тех или иных отклонений. Диагностические тесты могут определить наличие дефекта у плода с высокой степень точностью, поскольку исследуется непосредственно генетический материал плода.
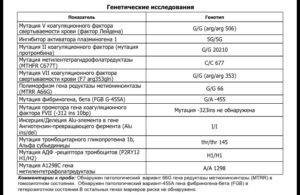
Если проводится генетическая диагностика на уровне хромосом, то есть изучается кариотип, то такие тестовые системы показывают наличие количественных или качественных изменений со стороны хромосомного набора. Это обычно очень грубые пороки развития, которые всегда ярко выражены. Кроме, пожалуй, случаев мозаицизма, когда проявления хромосомной патологии могут присутствовать в незначительной степени.
Если проводится генетическая диагностика на уровне хромосом, то есть изучается кариотип, то такие тестовые системы показывают наличие количественных или качественных изменений со стороны хромосомного набора. Это обычно очень грубые пороки развития, которые всегда ярко выражены. Кроме, пожалуй, случаев мозаицизма, когда проявления хромосомной патологии могут присутствовать в незначительной степени.
Нельзя сказать, что существует какой-то один идеальный вид обследования, который можно сделать, пусть и за высокую стоимость и быть спокойными на протяжении всей беременности, с уверенностью, что будущий ребенок здоров. К сожалению, это невозможно. При любой беременности, независимо от того, в какой группе риска она находится, или вообще вне группы риска, нужен комплексный подход. То есть нельзя сдавать кровь на всевозможные типы аномалий и не делать УЗИ, либо наоборот – ограничиться только данными ультразвуковых исследований. Почему это так? На самом деле, все довольно просто. В течение всего периода беременности организм эмбриона и плода формируется постепенно. Да, генетический набор закладывается с самого моменты зачатия, но не все заболевания современная медицина может диагностировать таким путем.
У ребенка с нормальным кариотипом вполне могут проявиться какие-то пороки развития, которые будут видны на ультразвуковом исследовании лишь на поздних сроках. Например, по данным первого ультразвукового скрининга в 11-13 недель у ребенка нет видимых отклонений.
Взята биопсия хориона в этот же период, и все данные говорят о том, что у малыша нормальный хромосомный набор и беременная женщина находится в группе минимального риска по социальным, возрастным и другим факторам. Но это не исключает того, что на втором ультразвуковом скрининге может быть диагностирован порок желудочно-кишечного тракта в виде, например, атрезии пищевода.
Раньше этот порок просто невозможно увидеть ни на каком сроке. В то же время, эта врожденная патология требует хирургического лечения практически сразу после рождения. Так и некоторые пороки, связанные с генетическими заболеваниями, например, гемофилией, не могут быть диагностированы по УЗИ, поскольку нет ультразвуковых маркеров, которые могли бы помочь предположить это заболевания. А вот на консультации с генетиком есть возможность выявить случаи этой болезни в семье и провести генетическое тестирование родителей или на этапе планирования беременности, или путем изучения генетического материала развивающегося плода. Это лишь одни из примеров развития событий, ярко демонстрирующие то, что нельзя пренебрегать какими-то методами обследования, если они доступны и рекомендованы лечащим врачом.
Анализ крови
Генетический анализ крови при беременности включает в себя поиск специфических маркеров, указывающих на наличие врожденных пороков развития у ребенка. Существует 3 основных соединения, содержание в крови которых вызывает настороженность у врача-генетика и требует дальнейших обследований.
Альфа-фетопротеин (АФП)– особый белок, синтезируемый желточным мешком и печенью плода. АФП выявляется в крови уже в начале второго месяца беременности. Концентрация данного белка способна увеличиваться в крови матери при неправильном формировании органов ребенка. Например, при аномалиях развития нервной трубки в околоплодные воды выходит большое количество сыворотки плода, затем она всасывается через плодные оболочки и попадает в кровь матери.
Если при проведении генетических анализов во время беременности регистрируется повышенная концентрация АФП, это наталкивает на мысль о следующих патологиях развития:
- Почечная патология.
- Дефект заращения передней брюшной стенки.
- Заращение 12-перстной кишки.
- Незаращение нервной трубки.
Достоверным признаком наличия дефектов развития является повышение уровня АФП в 2,5 раза в сравнении со стандартными показателями, характерными для здоровой, физиологической беременности. Например, при патологии нервной рубки показатель АФП повышен, как правило, в 7 раз.
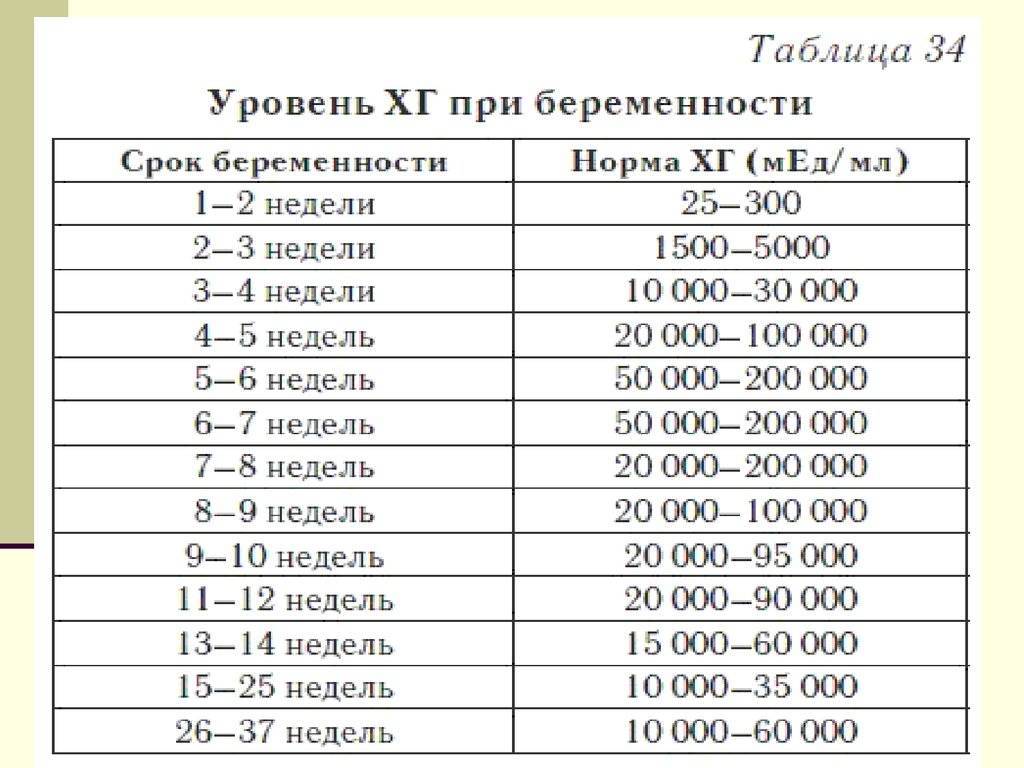
Анализ крови на ХГЧ – еще один из методов, используемый в генетической экспертизе для установки факта наличия патологии развития. Хорион – это структура, являющаяся предшественником плаценты. В результате своей активности хорион вырабатывает ХГЧ, который можно обнаружить в организме матери уже с 10-12 дня от формирования зиготы.
Химические реактивы, используемые в домашних тестах на беременность, взаимодействуют именно с ХГЧ, что делает его крайне важным диагностическим элементом. Анализ имеет значение только в динамике. По темпам нарастания данного показателя можно опосредованно судить о течении беременности. Например, в случае внематочной беременности уровень ХГЧ в крови будет нарастать медленнее, что наведет на мысль о необходимости в дальнейших исследованиях.
Эстриол – стероидный половой гормон, синтезируемый в надпочечниках плода на фоне повышения концентрации ХГЧ. Он является сложным продуктом, полученным в результате биосинтетических процессов в надпочечниках, печени и плаценте. Свое окончательное образование эстриол проходит именно в плаценте.
Содержание этого гормона может быть снижено при следующих состояниях:
- Хромосомные аномалии у ребенка.
- Пузырный занос.
- Инфицирование плода.
- Перенашивание.
- Врожденные пороки развития.
- Фетоплацентарная недостаточность.
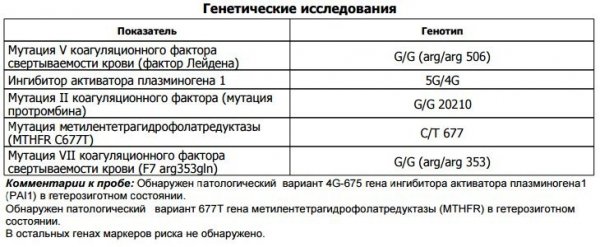
Хромосомные перестройки
Под хромосомными перестройками понимают процесс, при котором нормальные хромосомы без отклонений и мутаций меняются местами. Наличие хромосомных транслокаций нельзя определить по внешним признакам, но такие люди часто имеют проблемы в репродуктивной сфере. Именно по причине хромосомных перестроек происходят выкидыши, рождаются мертвые дети или дети с серьезными пороками развития.
Чтобы определить наличие хромосомных перестроек, проводят кариотирирование. Дальнейшие действия осуществляют в зависимости от полученного результата.
Если доктор обнаружил отклонения в одном и тоже гене у обоих родителей, будет предложено два варианта:
- Предимплантационная диагностика или ПГД – манипуляция, которая входит в программу ЭКО для выявления генетических нарушений еще до переноса эмбриона в полость матки.
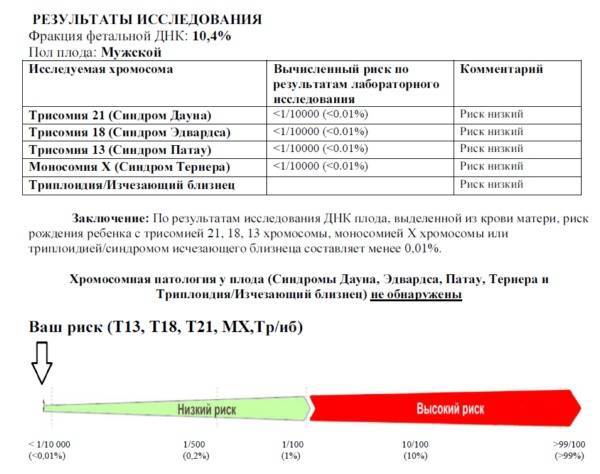
- Неинвазивный пренатальный тест или НИПТ – проводится анализ крови беременной женщины, позволяющий обнаружить хромосомные сбои на сроке более 10 недель.
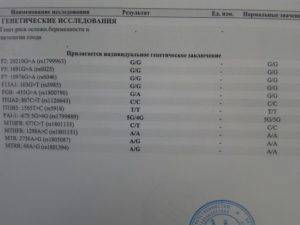
Расшифровка генетического анализа: результаты, норма
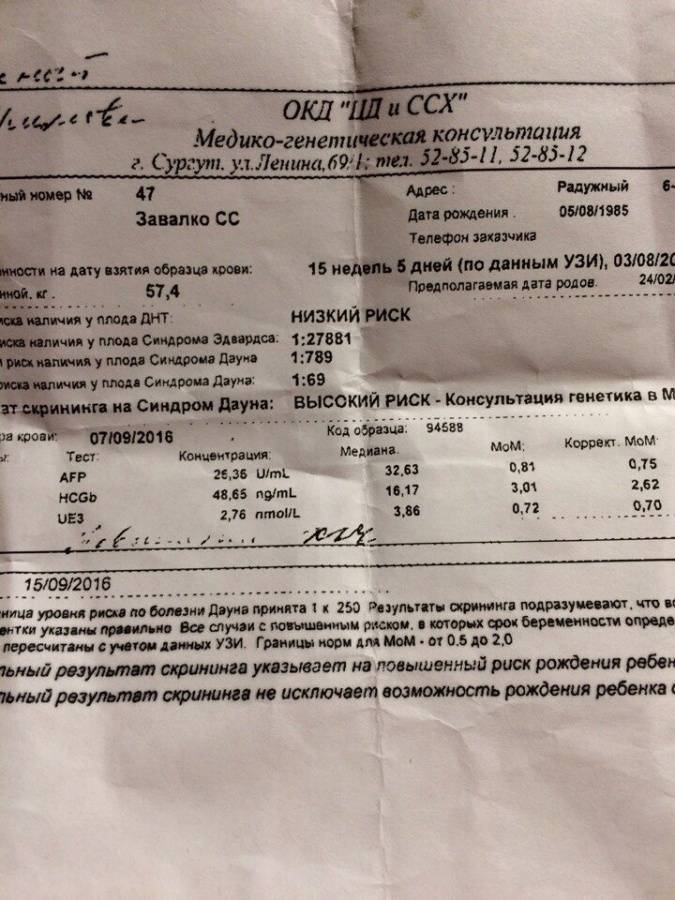
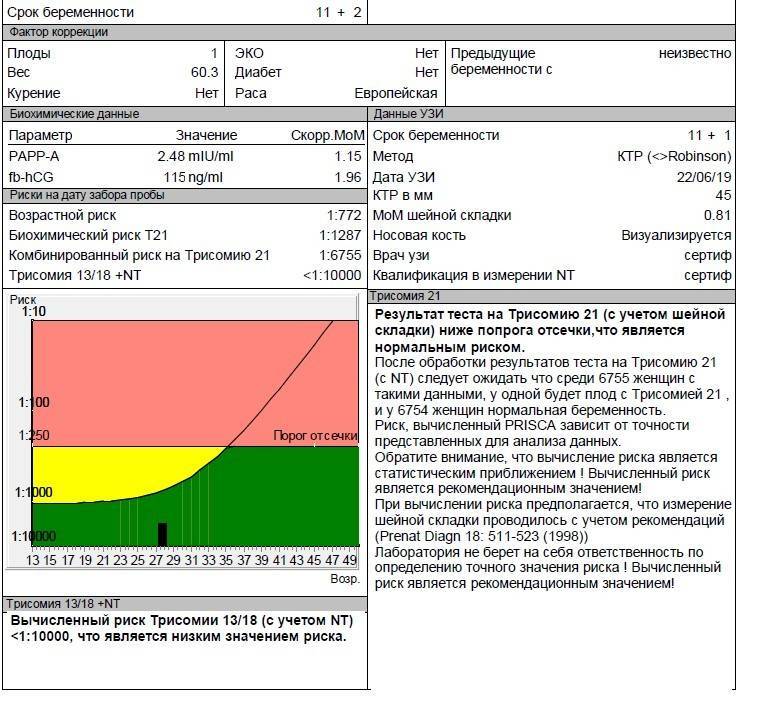
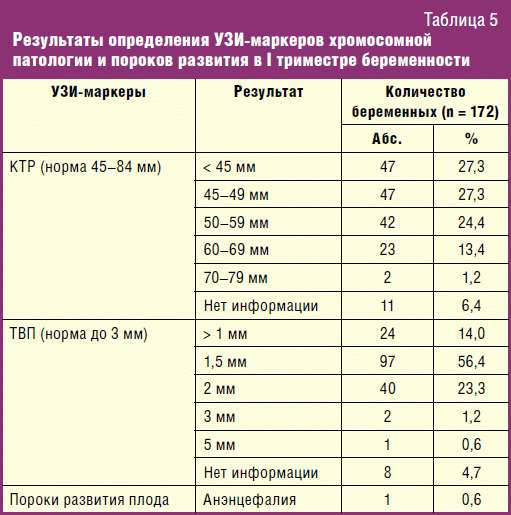
В первом триместре в результате УЗИ и биохимического анализа крови на ХГЧ и РАРР-А определяют риск развития синдрома Дауна и синдрома Эдвардса у ребенка. Опытный узист может идентифицировать наличие болезни по так называемому показателю ТВП (толщина воротникового пространства). Если шейная складка у эмбриона толще 3 мм, то существует высокий риск наличия синдрома. Также учитывается ритм сердцебиения плода и видимость мочевого пузыря, который к 12 неделям должен быть заметен.
Вторым обязательным способом исследования в первом триместре является биохимический анализ крови на норму ХГЧ и свободной β-субъединицы ХГЧ (β-ХГЧ). ХГЧ и свободная β (бета)-субъединица ХГЧ — это разные показатели, каждый из которых может использоваться в качестве скрининга на синдром Дауна и другие заболевания. Но измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ. Норма общего ХГЧ по неделям беременности (отсчет ведется не от момента зачатия, а от первого дня последней менструации!):
3 недели: 5-50 мЕД/мл (mIU/ml)
4 недели: 5-426 мЕД/мл (mIU/ml)
5 недель: 18-7,340 мЕД/мл (mIU/ml)
6 недель: 1,080-56,500 мЕД/мл (mIU/ml)
7-8 недель: 7, 650-229,000 мЕД/мл (mIU/ml)
9 -12 недель: 25,700-288,000 мЕД/мл (mIU/ml)
13 – 16 недель: 13,300-254,000 мЕД/мл (mIU/ml)
17 -24 недели: 4,060-165,400 мЕД/мл (mIU/ml)
25 – 40 недель: 3,640-117,000 мЕД/мл (mIU/ml)
Конечно, уровень гормона хорионического гонадотропина человека может слегка отличаться от нормы
Более важно его изменение в течение беременности (динамика)
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
9 недель: 23,6-193,1 нг/мл, или 0,5-2 МоМ
10 недель: 25,8-181,6 нг/мл, или 0,5-2 МоМ
11 недель: 17,4-130,4 нг/мл, или 0,5-2 МоМ
12 недель: 13,4-128,5 нг/мл, или 0,5-2 МоМ
13 недель: 14,2-114,7 нг/мл, или 0,5-2 МоМ
Так как нормы в нг/мл могут отличаться в разных лабораториях, указанные данные не окончательны, и вам в любом случае лучше проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ. МоМ — это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.
В большинстве случаев уровень ХГЧ удваивается примерно каждые 1-3 дня к 4 неделе, и затем примерно каждые 3,5 дня к 9 неделе. После 10-11 недели беременности ХГЧ начинает падать — это нормально. Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна. Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А, или «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Количество его увеличивается в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
8-9 недель: 0,17-1,54 мЕД/мл, или от 0,5 до 2 МоМ
9-10 недель: 0,32-2, 42 мЕД/мл, или от 0,5 до 2 МоМ
10-11 недель: 0,46-3,73 мЕД/мл, или от 0,5 до 2 МоМ
11-12 недель: 0,79-4,76 мЕД/мл, или от 0,5 до 2 МоМ
12-13 недель: 1,03-6,01 мЕД/мл, или от 0,5 до 2 МоМ
13-14 недель: 1,47-8,54 мЕД/мл, или от 0,5 до 2 МоМ
Если РАРР-А ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то все в порядке, не переживайте. Согласно исследованиям, в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным показателем РАРР-А.
Для правильного подсчета риска необходимо сдавать все анализы в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому для другой лаборатории вам необходимо будет сдать все анализы повторно.
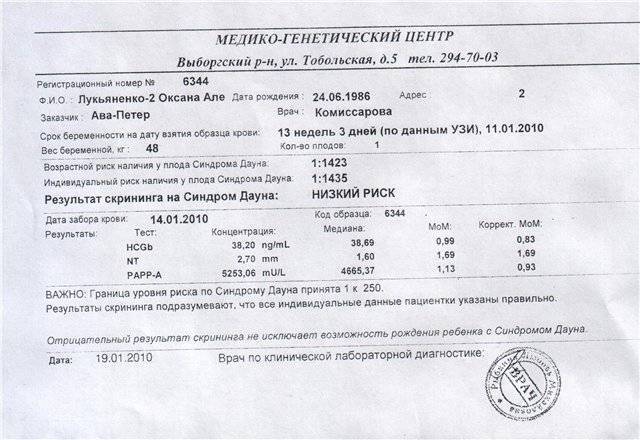
Программа выдает результат в виде дроби, например: 1:10, 1:250, 1:1000, где, например, риск 1:300 означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей. В случае положительного результата вам нужно будет сделать скрининг во втором триместре.
Когда, кому и как проводят тройной тест
Тройной тест проводят на сроке беременности от 15 до 20 недель. В это время показатели маркеров генетической патологии наиболее стандартизируемы, то есть одинаковы у всех женщин, беременность которых протекает нормально. Во многих медицинских учреждениях исследуют АФП и ХГЧ (двойной тест) или только АФП. Хочется подчеркнуть, что при исследовании какого-либо одного компонента тройного теста диагностическая значимость исследования снижается, так как отклонение от нормы только одного из показателей не может достоверно указывать на патологию плода. В целом диагностическая ценность тройного теста составляет до 90% для обнаружения пороков развития нервной системы, 60-70% — для обнаружения хромосомных болезней.
В настоящее время обследование на маркеры генетической патологии является обязательным для всех беременных, но, к сожалению, оснащенность рядовых государственных медицинских учреждений (женских консультаций) в большинстве случаев позволяет исследовать только какой-либо один или два компонента тройного теста. При обнаружении отклонений пациентку направляют к генетику для дальнейшего обследования.
Существует группа беременных, которым консультацию генетика назначают вне зависимости от результатов анализов: это так называемая группа риска, в которой вероятность появления детей с врожденными пороками развития и хромосомной патологией выше, чем в популяции в целом.
К факторам риска возникновения пренатальных патологий относятся:
- возраст женщины старше 35 лет,
- случаи семейного носительства хромосомных болезней,
- рождение предыдущих детей с пороками развития,
- радиационное облучение одного из супругов,
- прием цитостатиков или антиэпилептических препаратов,
- привычное невынашивание,
- определение признаков патологии плода при УЗИ.
При обнаружении отклонений анализ целесообразно повторить; если при этом показатели сохраняют тенденцию к снижению или увеличению, проводятся дополнительные исследования. Лучше пройти тест в начале указанного срока, т.е. в 15-16 недель, чтобы иметь возможность при необходимости повторить обследование и подтвердить или опровергнуть те или иные предположения.
Особую настороженность вызывает снижение АФП в сочетании со стойким повышением уровня ХГ. Такое сочетание позволяет подозревать наличие у ребенка синдрома Дауна. Но только в 60% случаев женщины, вынашивающие плод с синдромом Дауна, имеют патологические показатели тройного теста; в 40% случаев отклонения лабораторных показателей отсутствуют.
Следует подчеркнуть, что исследование маркеров генетической патологии является скрининговым, то eсть проводится всем беременным для выявления группы риска (иначе говоря, вы можете и не подозревать, что в рамках общего обследования по беременности у вас взяли этот анализ).
Пациенткам из группы риска проводится более детальная диагностика пороков развития плода, хромосомной патологии: в рамках медико-генетического консультирования им назначают дополнительное ультразвуковое обследование, предлагают методы инвазивной (с проникновением в амниотическую полость) диагностики. Самым достоверным способом постановки диагноза является исследование хромосомного набора клеток плода. Для получения клеток плода прокалывают переднюю брюшную стенку тонкой иглой, забирают амниотическую жидкость, которая содержит клетки плода (амниоцентез) или пуповинную кровь плода (кордоцентез). При пpoведении инвазивных методов диагностики значительно увеличивается риск потери плода; кроме того, как и при любых оперативных вмешательствах, появляется риск инфицирования. Поэтому инвазивные методики противопоказаны в случае угрозы прерывания беременности и при острых инфекционных заболеваниях.
Учитывая сроки, в которые принято производить тройной тест, порой, возникает вопрос о целесообразности данного анализа, ведь сроки медицинского аборта ограничиваются 12-й неделей. В этой связи следует вспомнить, что каждую женщину, которая носит под сердцем малыша, на том или ином этапе беременности посещают сомнения в полноценности будущего ребенка. Тройной тест поможет вам развеять неприятные мысли, а в случае обнаружения изменений маркеров генетической патологии плода — вовремя пройти дополнительные обследования. При подтверждении неприятных предположений появится возможность прервать беременность или, по крайней мере, приготовиться к тому, что сразу после рождения ребенка может понадобиться оперативное вмешательство, позволяющее корригировать обнаруженные пороки развития. При этом помните, что доктор вправе предложить тот или иной вариант ведения беременности, а окончательное решение в любом случае принимает семья.