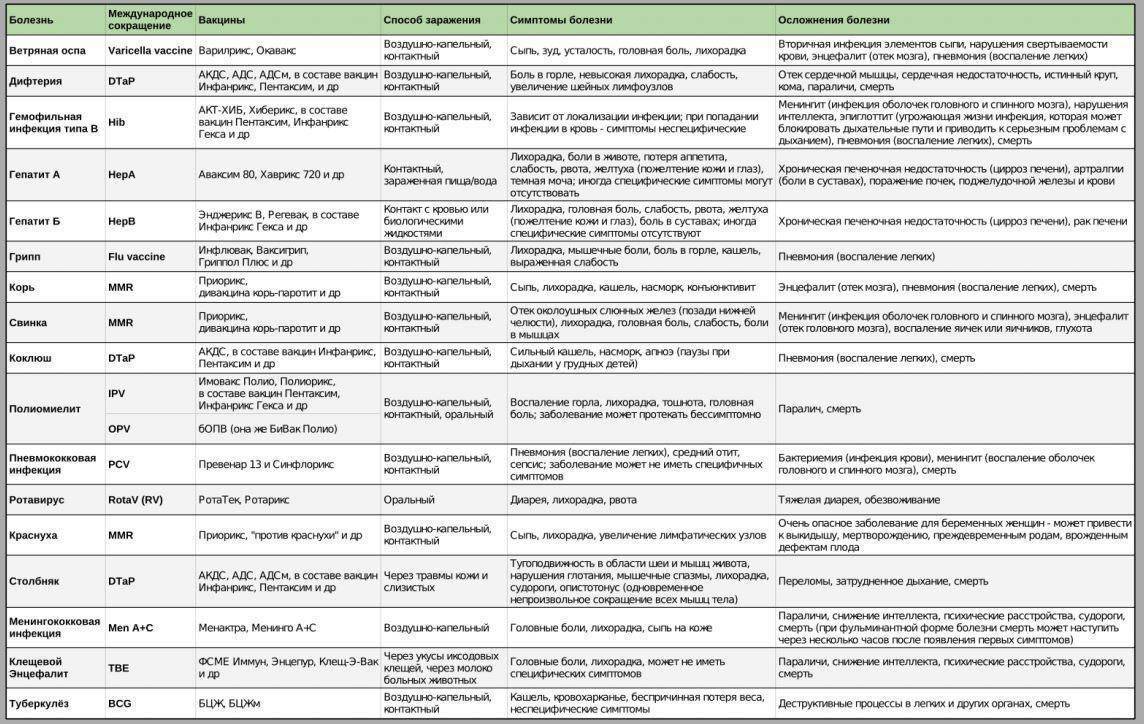
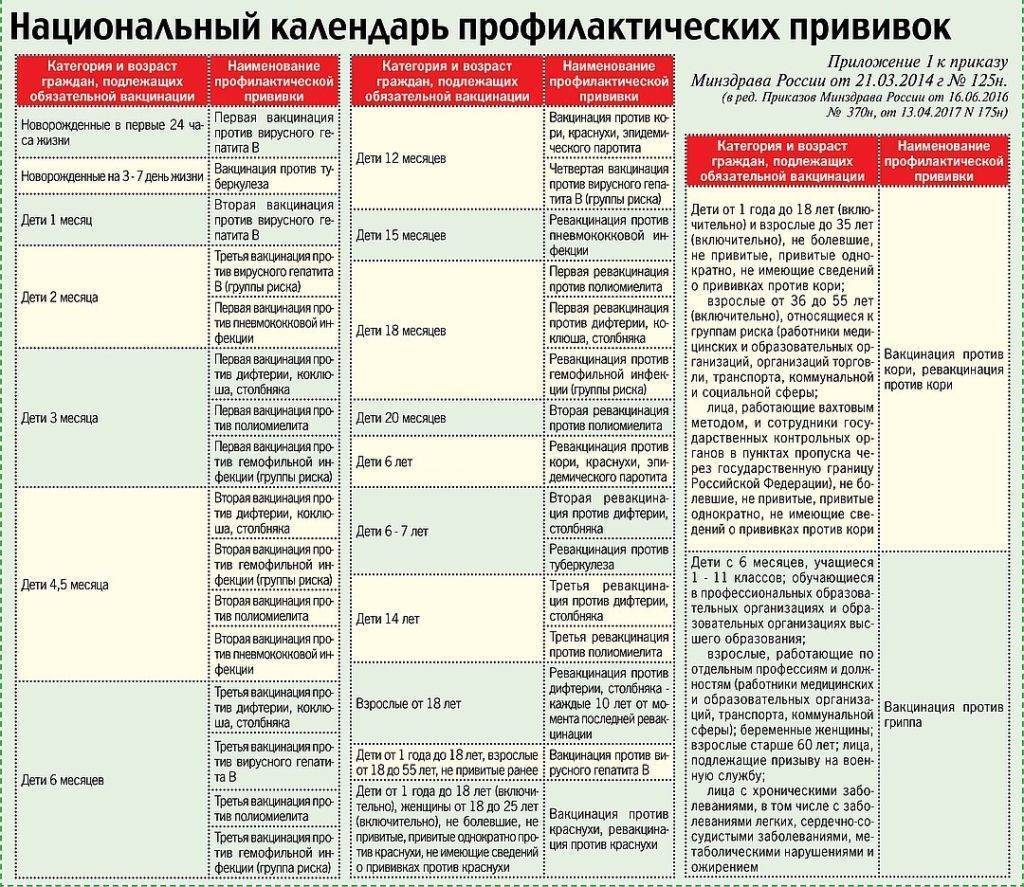
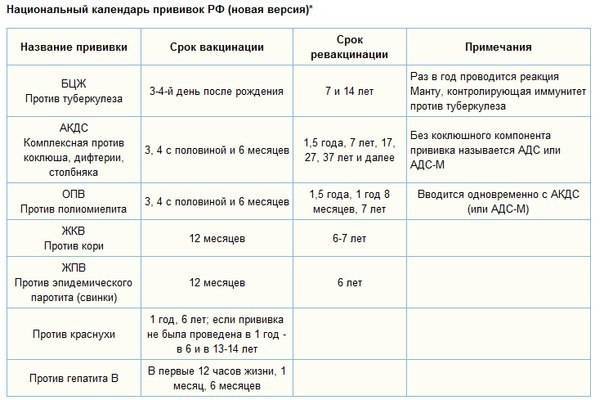
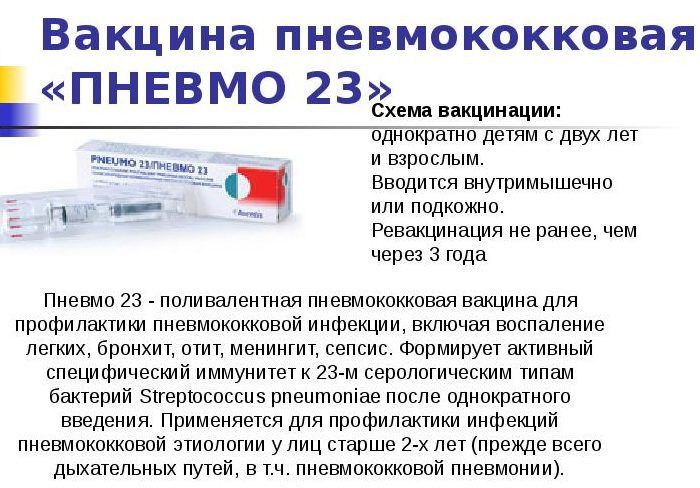
Почему так важно прививаться от гриппа в 2017 — 2018 году? Рассказывает детский инфекционист
Содержание статьи
- После прививки
- Противопоказания
- Абсолютные противопоказания
- Временные причины для отвода
- Возрастные ограничения
- Правила и сроки для иммунизации против гриппа
- Когда поздно делать прививку от гриппа
- Я простудился, можно ли мне прививаться от гриппа? Сколько ждать после болезни?
- «За все в этой жизни нужно нести ответственность»
- Возможные побочные явления и осложнения
- Можно ли делать прививку от гриппа пожилым и старикам
- Рейтинг прививок от гриппа
- Когда следует делать прививку
- Для чего нужна вакцинация?
- Последствия у взрослых
- Побочное действие живой вакцины
После прививки
Что делать, если стало плохо после того, как сделали прививку?
В случае плохого самочувствия необходимо как можно быстрее обратиться к врачу, сопровождающему пациента в рамках исследования. Контакты указаны в информационном согласии или памятке, которую выдают после вакцинации. Специалисты будут следить за здоровьем всех добровольцев в течение полугода. Для этого используют мобильное приложение, телефон, телемедицинские консультации. Информация о самочувствии пациента автоматически загружается в его электронную карту.

Можно ли делать другие прививки, например от малярии, если уже ввели вакцину от коронавируса?
Вакцинация от иных заболеваний разрешена. Между прививками должно пройти 30 дней.
Нужна ли самоизоляция до или после прививки от коронавируса?
Нет, можно вести обычный образ жизни
Но не стоит забывать об общих актуальных мерах предосторожности: социальной дистанции и масочном режиме в общественных местах
Нужно ли носить маску и перчатки после вакцинации?
После прививки необходимо соблюдать общие санитарно-эпидемиологические требования, то есть держать социальную дистанцию и использовать маску и перчатки в общественных местах.
Противопоказания
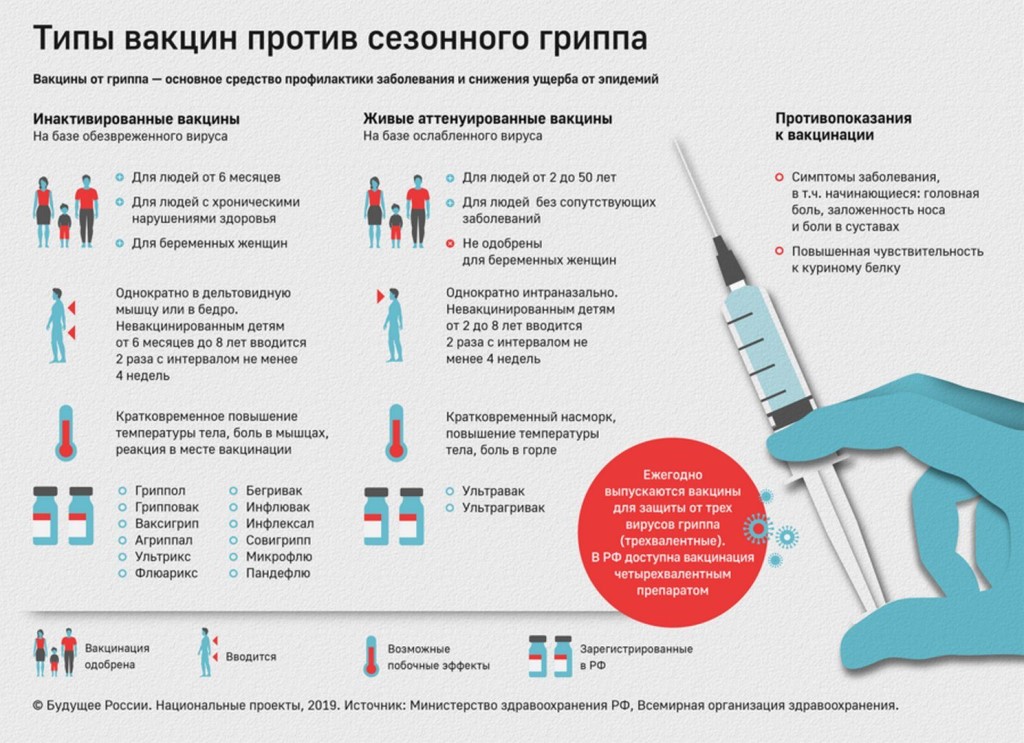
Вакцины против гриппа легко переносятся. В основе большинства препаратов лежат либо части разрушенных вирусов гриппа А и В, либо их отдельные белки-антигены, способные вызывать иммунный ответ. Так кому же нельзя вводить противогриппозные вакцины? Противопоказания к вакцинации могут быть абсолютными (постоянными), временными (относительными), а также возрастными.
Абсолютные противопоказания
Среди тех, кому нельзя ставить прививку против гриппа:
- люди с аллергией на яичный белок (при производстве многих противогриппозных вакцин используют куриные эмбрионы);
- люди с выраженнымиреакциями и поствакцинальными осложнениями после введения предыдущих доз вакцины. Это достаточно редкое явление, однако при наличии негативных реакций на первую дозу вакцины в дальнейшем этот препарат использовать не рекомендуют.
Сильной реакцией на введение вакцины считается температура выше 40℃, а также отек или покраснение (гиперемия) в месте инъекции больше 8 см в диаметре. А поствакцинальные осложнения — это, например, сильнейшая аллергическая реакция (анафилактический шок).
Временные причины для отвода
Временные (относительные) противопоказания — это обострения хронических заболеваний или наличие каких-либо острых инфекций. Так как при вакцинации в организм человека вводят вирусные антигены, воздействующие на иммунную систему, врачи не допускают в прививочный кабинет людей, чей иммунитет уже сражается с другим патогеном.
Как только человек выздоравливает или у него проходит обострение хронического заболевания, можно вводить вакцину (как минимум, через 2–4 недели после выздоровления). Если у больного была нетяжелая форма ОРВИ или острого кишечного заболевания, в прививочный кабинет отправляют сразу после стабилизации температуры.
Временно противопоказаны прививки также детям до шести месяцев и беременным женщинам в первом триместре. Дети после шести месяцев и беременные во втором и третьем триместрах должны прививаться обязательно. Они входят в группу риска, так как подвержены наиболее тяжелому протеканию инфекции. Дети уязвимы перед вирусом гриппа даже больше, чем взрослые. У взрослого в отличие от ребенка может сработать антигенный импринтинг: если человек уже болел вирусом гриппа, его организм может использовать уже имеющуюся иммунную память в ответ на атаку вируса и активировать защиту.
Важно! В случае с живой вакциной против гриппа беременность является абсолютным противопоказанием к проведению вакцинации, независимо от срока. ВОЗ также не рекомендует вводить беременным живые противогриппозные вакцины
Лучшим решением будет инактивированная вакцина или сплит-вакцина. Они не содержат мертиолят (соединение на основе ртути, используемое как консервант в некоторых вакцинах) и подтвердили свою безопасность.
Возрастные ограничения
Младенцев вакцинируют против гриппа, начиная с возраста 6 месяцев, так как иммунитет матери действует примерно до полугода с рождения малыша. Пока организм ребенка защищен материнскими антителами, эффект вводимой вакцины значительно ниже, вводить ее не рекомендуется.
Факт!
Детям от 6 месяцев и до 2 лет (до 9 лет в случае введения им вакцины впервые) рекомендованы 2 дозы противогриппозной вакцины с интервалом 4 недели, так как вторая доза увеличивает для них эффективность иммунизации.
Предела верхней возрастной границы для вакцинации против гриппа не существует. Исключения составляют случаи, когда производитель вакцины в инструкции указывает предельный возраст. В любом случае, перед вакцинацией следует проконсультироваться с лечащим врачом.
Важно! Существует также список ложных причин отводов от прививок. К ним относят: астму, дисбактериоз, состояние анемии, поствакцинальные осложнения в семье и другие. Позиция Минздрава России в этом отношении достаточно жесткая: следование таким противопоказаниям свидетельствует о некомпетентности врача
Правила и сроки для иммунизации против гриппа
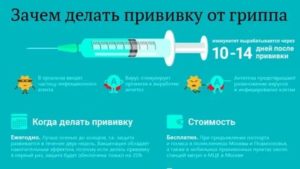
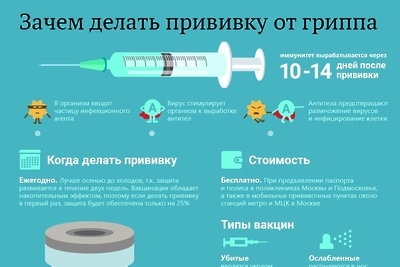
Когда нужно ставить прививку от гриппа? По данным Всемирной организации здравоохранения, оптимальным сроком для вакцинации является период, начиная с октября по середину ноября.
Грипп – серьезная вирусная инфекция, начинается довольно быстро. Заболевание характеризуется появлением яркой негативной симптоматики:
- повышение температуры тела;
- суставные, мышечные, головные боли;
- слезотечение;
- слабость.
Немного позже происходит присоединение катаральных симптомов, с болями в горле, кашлем, чиханием, насморком.
Бороться с заболеванием можно комплексными мерами: применяя симптоматические методы для снятия неприятных признаков, используя противовирусную, иммуномоделирюущую терапию. Антибактериальные составы для применения не подходят, они используются только для лечения инфекций, вызванных бактериальным поражением организма. Особенность течения инфекции гриппа такова, что присоединение осложнений происходит очень часто.
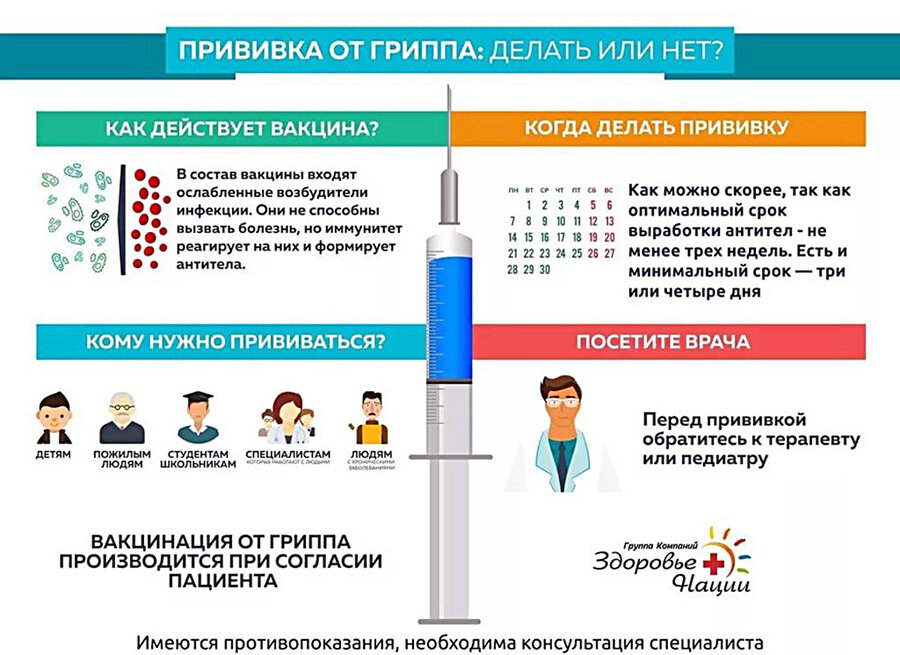
Вакцинация – это единственный способ, позволяющий предупредить развитие заболевания, снизить его остроту, продолжительность, уменьшить риски развития осложнений. Составной частью вакцины являются части вирусов, живые (но ослабленные), либо мертвые. На их внедрение в организм реагирует иммунная система, нарабатывая своеобразный опыт для борьбы с последующим вирусным воздействием.
В какой период нужно ставить укол, чтобы иммунитет мог успеть сформироваться? Некоторые люди вспоминают о необходимости вакцинирования уже тогда, когда в новостях возникает информация о росте количества заболевших людей (обычно, это период с конца декабря до марта).

По мнению специалистов, оптимальные сроки вакцинации от гриппа, начинаются с конца сентября и длятся до наступления последних чисел ноября. Заблаговременная забота о собственном здоровье позволяет не только поставить прививку человеку, не имеющему признаков ОРЗ. Своевременно проведенная вакцинация от гриппа позволяет иммунной системе подготовить достойный ответ вирусу гриппа, до момента, пока он проникнет в организм.
Правила и сроки вакцинации важны ещё и потому, что инъекция, сделанная, когда вокруг много заболевших, может привести к тому, что человек (во время ослабления его иммунитета вирусной борьбой, спровоцированной вакциной), просто не преодолеет атаку и подвергнется инфицированию.
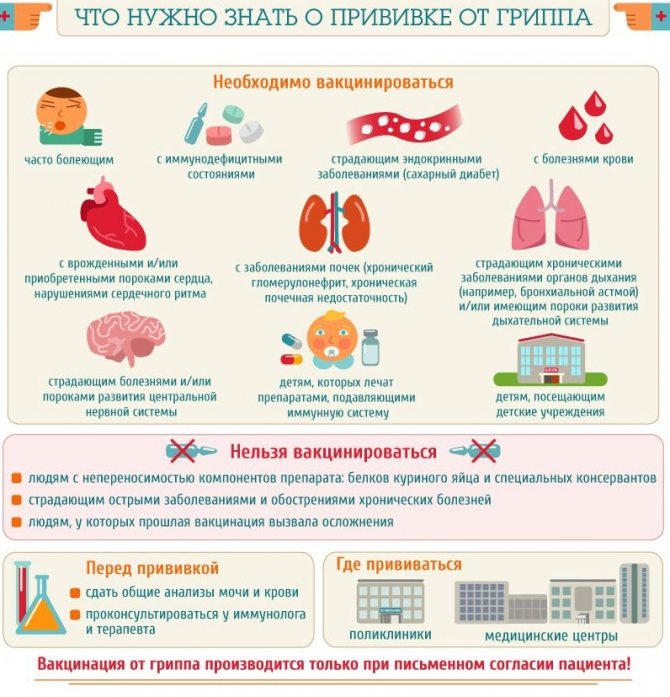
Собираясь отправляться на вакцинацию, нужно учитывать противопоказания к прививке от гриппа:
- аллергия на куриный белок;
- хронические патологии печени, почек;
- личная непереносимость некоторых компонентов вакцины;
- ранее существовавшие аллергические реакции на прививку против гриппа.
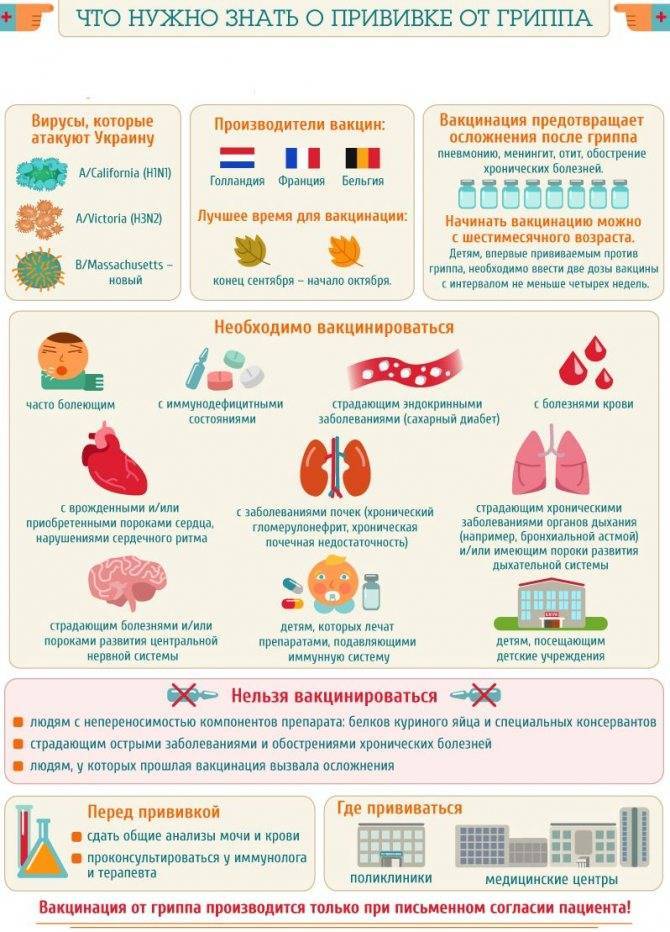
ВОЗ не считает эту инъекцию обязательной процедурой, однако специалисты рекомендуют ставить препарат некоторым категориям граждан:
- медицинских работников учреждений поликлинического и стационарного вида;
- учителя, продавцы, сотрудники полиции, а также представители иных профессий, которые по роду деятельности вынуждены находиться среди большого скопления людей;
- дети, посещающие дошкольные, школьные образовательные учреждения, либо кружки и секции;
- малыши, часто страдающие от простудных заболеваний;
- люди пожилого возраста (после 60 лет);
- страдающие от сахарного диабета, онкологических заболеваний;
- лица, имеющие хронические заболевания;
- граждане с врожденным или приобретенным иммунодефицитом;
- беременным прививка от гриппа может быть поставлена по рекомендации наблюдающего женщину гинеколога.
Каждый человек должен знать, что инъекция может быть сделана только при отсутствии у него симптомов острого вирусного респираторного заболевания. В противном случае, вакцинацию нужно перенести на некоторое время, потому риск возможных реакций и осложнений повышается.
Иммунизация переносится довольно легко (при условии, что она была поставлена по всем правилам). Иногда, после проведенной иммунизации, у человека могут возникать такие проявления:
- покраснение, отечность, болевые ощущения в месте, куда проводилась инъекция;
- суставные, мышечные боли;
- незначительное повышение температуры тела.
Как правило, вся эта симптоматика может напоминать вялотекущую вирусную инфекцию. Обычно неприятные явления проходят самостоятельно (с применением симптоматических средств, при возникновении такой необходимости), без обращения к врачу. Если же состояние пациента спустя 2-3 дня, не улучшается, а, напротив, ухудшается, это прямое показание для обращения за медицинской помощью.
Запрещается ставить укол препаратом, с истекшим сроком годности, без соблюдения правил хранения, при наличии у него внешних изменений состава.

Когда поздно делать прививку от гриппа
Прививка от гриппа, до какого месяца делается? Многие люди волнуются, что защититься от гриппа будет сложнее, если они не вовремя поставят вакцину. Эти волнения имеют под собой реальную почву, когда препарат поставлен в период, когда поздно делать прививку, уже есть много заболевших, иммунитет может не успеть сформироваться, чтобы выполнять свои функции в полной мере.
Период, оптимальный для прививания, отличается для каждой страны. В России, как правило, сезон повышения эпидемического порога заболеваемости гриппом и иными ОРВИ, начинается с ноября и может продолжаться до конца апреля. Это связано с тем, что на улице становится стабильно холодно (с редкими перерывами на потепление), люди постоянно находятся в закрытых помещениях, тесно общаясь друг с другом.
Все эти факторы создают благоприятную обстановку для размножения и распространения вирусов гриппа. Чтобы предупредить заражения, защитить себя и своих близких от этого опасного заболевания, иммунизацию провести нужно, до середины ноября. Лучше сделать это раньше, чтобы иммунитет успел полностью сформироваться, окрепнуть.

Если человек не успел (по каким-либо причинам), вовремя пройти процесс иммунизации, он может поставить инъекцию с наступлением января, однако для этого должна применяться инактивированная вакцина, субъект должен быть абсолютно здоровым, остерегаться контактов с заболевшими людьми ещё на протяжении 2 недель после укола.
Следует ли прививаться каждый год? Иммунологи отвечают на этот вопрос положительно. Каждый тип заболевания, ежегодно претерпевает видоизменения, появляются новые штаммы. Поэтому старая вакцина уже может не спасти от заражения.
Специалисты постоянно изучают эпидемиологическую ситуацию, анализируют, какой именно штамм распространяется в текущем году, и создают вакцины с его включением в состав. Поэтому прививка должна ставиться каждый год, только так можно гарантировать защиту от заболевания, вовремя подготовив собственный иммунитет в инфекции,
Я простудился, можно ли мне прививаться от гриппа? Сколько ждать после болезни?
Если мы говорим о плановой вакцинации до начала эпидемического сезона, то во всем мире врачи рекомендуют делать прививку сразу после исчезновения клинических симптомов. В России рекомендации по сроку медотвода после острого инфекционного заболевания определяются Методическими указаниями о противопоказаниях к профилактическим прививкам, которые гласят:
Плановая вакцинация в случае острого заболевания откладывается до выздоровления (или периода реконвалесценции). Это связано с тем, что развитие осложнения основного заболевания или его неблагоприятный исход могут быть истолкованы как следствие проведенной вакцинации. Врач определяет необходимый интервал (в пределах 2-4 недель), руководствуясь, в первую очередь, степенью риска развития осложнения заболевания.
В большинстве инструкций к вакцинам вы встретите фразу, что легкие респираторные и кишечные вирусные инфекции не являются противопоказанием к вакцинации, однако все же желательно, чтобы пришедший на вакцинацию человек уже не был заразен для окружающих, потому что в очереди на вакцинацию в больнице он встретит здоровых людей.
В эпидемический сезон ситуация другая. Прививку делают даже на фоне болезни, поскольку польза превышает возможные риски, что также оговорено в методических указаниях.
Какие это могут быть риски?
Для некоторых пациентов вакцина может оказаться менее эффективной. Например, для онкологических больных в состоянии иммуносупрессии, которые только что прошли химиотерапию или находятся в процессе ее прохождения. Иммунная система подавлена, она не может адекватно ответить на дозу вакцины. Но даже тот незначительный эффект, который будет получен, может оказаться жизненно важным для этой категории.
Еще один возможный риск, как уже говорилось выше — это возможная дискредитация вакцинации. Прививка может вызвать недомогание, схожее с симптомами инфекционного заболевания, которые могут быть неверно интерпретированы. Если мы делаем прививку на фоне какой-то болезни, то можем подумать, что она усилила или даже вызвала болезнь.
«За все в этой жизни нужно нести ответственность»
— Вернемся к теме пропагандистских высказываний антипрививочников. Означает ли инициатива Минздрава по запрету призывов к отказам от прививок, что о вакцинах вообще нельзя будет высказываться в негативном ключе?
— Если вы говорите о том, какая вакцина или какой компонент в конкретной вакцине, например, агрессивен, и вы считаете, что именно это вредно, ну так вы и говорите о том, что эту вакцину было бы разумно сделать по-другому, изменить то-то и то-то. Ну и прилагайте максимальные усилия, если уж вы об этом заявили. Если сидеть дома и рассказывать мамам через Интернет, что просто нельзя вакцинировать, при этом не имея опыта в клинической практике, и больше ничего не делать, ну извините… Самое главное, что эти люди никогда не выходят на открытые дебаты, вот так чтобы выйти и обсудить все с профессионалами с экранов телевизоров. Но вот выйдите из тени и давайте поговорим, взвесим все за и против, но этого же нет.
— Кто и зачем, по-вашему, занимается этими обвинениями и призывами?
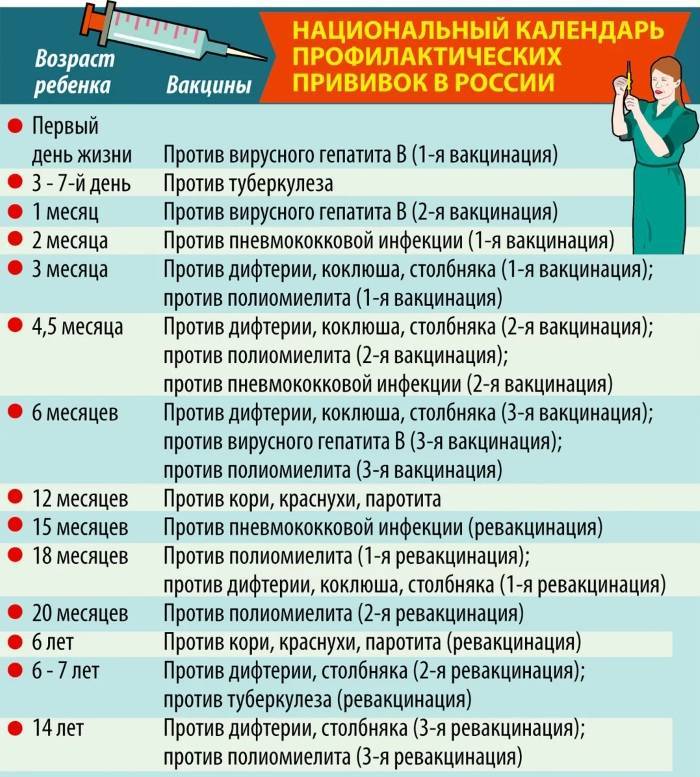
— Я не знаю, кто это делает. Никакой логики тут нет. И когда говорят, что у нас очень широкий, очень большой Национальный календарь, это тоже вызывает вопросы. Вы посмотрите календари других стран и увидите, что наш далеко не самый большой. Во многих странах родители несут в том числе материальную ответственность за случаи заболевания детей той инфекцией, от которой имеются средства иммунопрофилактики.
— У нас в России, если не ошибаюсь, механизм введения ответственности за отказ от вакцинации тоже обсуждался..
— Да, года полтора назад министр (министр здравоохранения Вероника Скворцова. — Прим. ФАН) в интервью заявила, что родителям не будут оплачивать больничный лист, если ребенок не был привит, а они были вынуждены сидеть с ним и при этом отказались от прививки не по медицинским показаниям. Я помню, тогда поднялся такой шум. Но ведь согласитесь, за все в этой жизни нужно нести ответственность, может быть, не ту, которую озвучила тогда министр, но она должна быть. Наверное, один раз надо оказаться у койки пациента — ребенка или совсем молодого человека, когда он умирает от того, от чего мог быть защищен. Я, наверное, как врач говорю сейчас страшные вещи… Но знаете, что самое страшное здесь? Что это не ребенок принимает решение отказаться от прививки. Когда вы взрослый человек и отказываетесь от прививки — вы это решили за себя, а здесь взрослый человек решает, что он не отвечает за жизнь этого ребенка, поэтому Минздрав сейчас и пытается решить эту проблему.
Возможные побочные явления и осложнения
Как и у любого медицинского препарата, у вакцин против гриппа есть побочные эффекты. Их разделяют на серьезные и несерьезные.
Несерьезные реакции после вакцинации незначительны и считаются нормальными. Так, температура тела после иммунизации может повыситься, но не более чем на 0,5℃, горло — покраснеть. В месте инъекции может возникнуть отек (не более 8 см в диаметре). Человеку может показаться, что он начинает заболевать. Могут болеть мышцы или голова, аппетит — снизиться. Такие побочные поствакцинальные реакции наступают либо немедленно в кабинете при введении вакцины, либо в течение первых трех дней и обычно не требуют особого внимания.
Живая гриппозная вакцина может вызывать еще и симптомы ОРВИ: кашель, боль в горле, насморк, заложенность носа, общее недомогание и потерю аппетита. Они могут держаться до 6 дней после вакцинации. Но живые вакцины сейчас используют редко. Предпочтение врачи отдают инактивированным вакцинам, которые переносятся легче и быстрее.
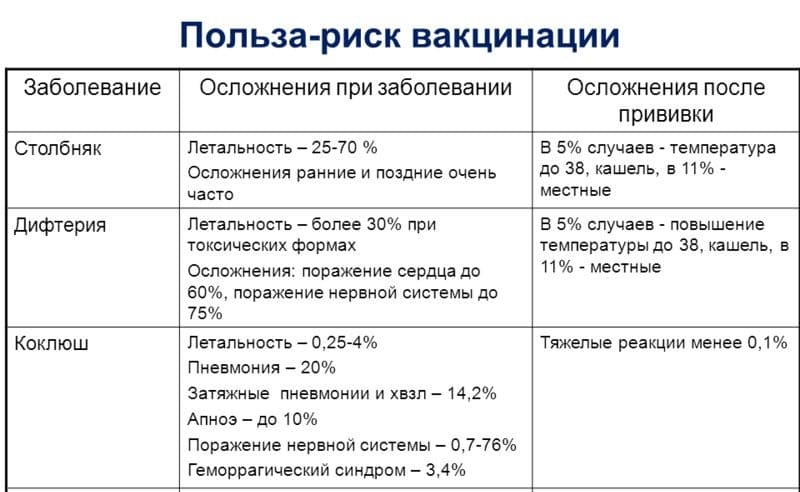
Самое серьезное последствие ― это, конечно же, анафилактический шок. Он требует немедленных реанимационных действий.
Это состояние может начаться сразу после начала введения вакцины вплоть до нескольких минут после ее введения и имеет яркие признаки (рис. 2):
- бледность, холодный пот;
- затрудненность дыхания, отек горла;
- вялость, потеря сознания, в редких случаях – судороги;
- отек, покраснение, сыпь на коже.
Аллергическая реакция на противогриппозные вакцины может быть связана с аллергией на белок яйца, если препарат получен на основе вирусов, выращенных на куриных эмбрионах, хотя в последние годы в ряде исследований была показана безопасность этих вакцин даже для аллергиков (вирусные белки для них проходят тщательную очистку). Не стоит бояться вакцин из-за возможности развития сильной аллергической реакции. Практически любой продукт потенциально может вызвать анафилактический шок у человека с предрасположенностью. Узнать причину и спрогнозировать его начало очень трудно, если только пациент не знает, на что конкретно у него аллергия. В противном случае возникновение аллергии невозможно предсказать заранее. К счастью, аллергия и анафилактический шок в ответ на вакцины — это очень редкое явление. Гораздо чаще люди сталкиваются с аллергией на обычный аспирин, антибиотики (особенно на пенициллин) или анестетик, который использует стоматолог.
В медицинском сообществе вакцинацию против гриппа иногда связывают с возникновением синдрома Гийена-Барре. Это состояние, когда иммунная система уничтожает собственные нервы. Оно сопровождается слабостью, потерей чувствительности, слабыми параличами рук, ног и мышц лица. Но доказана связь этого синдрома только с живой гриппозной вакциной против вируса H1N1 (вирус гриппа А). Но, опять же, подобные препараты, содержащие живые ослабленные вирусы гриппа, сегодня используют редко. Для других вакцин достоверных подтверждений нет.
Что вызывает синдром Гийена-Барре
По данным ВОЗ, причиной возникновения синдрома Гийена-Барре может быть любая инфекция — бактериальная или вирусная. Он может развиться также после вакцинации или хирургического вмешательства.
Очень важно правильно использовать вакцины, хранить и перевозить их при пониженных температурах. Нарушение правил хранения и транспортировки может привести к порче вакцины, а ее введение — к нежелательным реакциям
Эффективность испорченных вакцин может быть значительно снижена или сведена к нулю. Среди других ошибок, которые могут значительно повлиять на эффективность вакцинации:
- нарушение антисептических правил,
- неправильные доза и место введения,
- использование вакцины с истекшим сроком годности.
В крупных кампаниях по иммунизации они неизбежны, но сводятся к минимуму путем тщательного контроля качества всех этапов вакцинации.
Факт!
Взрослым прививки от гриппа делают в плечо, а живые вакцины вводят в нос в виде спрея. Детям врачи ставят прививку в бедро. Дело в том, что при реакции на вакцину врачу легче наложить жгут именно на бедро ребенка.
Наконец, человек может сам спровоцировать поствакцинальную реакцию. Он может забыть о своем хроническом заболевании или наличии аллергии и не сообщить о них доктору перед прививкой. В этом случае ответственность за последствия для здоровья ложится на пациента. У реакций на вакцину могут быть и психосоматические причины. Иногда человек настолько боится либо самой процедуры вакцинации, либо негативных последствий после ее проведения, что его самочувствие начинает ухудшаться. Такая эмоциональная реакция может включать обмороки, головокружение, рвоту.
Можно ли делать прививку от гриппа пожилым и старикам
Считается, что в пожилом возрасте люди становятся как дети. И это касается не только физической беспомощности или умственных изменений. К старикам это выражение можно применить в отношении ослабления иммунной системы. Да, процент смертности и серьезных осложнений в виде пневмонии среди людей пожилого возраста увеличивается в разы. Одним из способов этого избежать является вакцинация.

На государственном уровне борьба со смертностью от вирусных инфекций среди пожилых выражается в предоставлении бесплатных прививок людям, достигшим 60-летнего возраста. Это значит, что граждане этой возрастной категории могут обратиться в поликлинику по месту жительства и на безвозмездной основе получить услугу.
Настоятельно рекомендуется прививаться от гриппа:
- людям старше 65 лет;
- имеющим хронические заболевания сердечно-сосудистой системы или почек.
В течение нескольких дней после вакцинации может наблюдаться повышение температуры на 0.5 градусов, покраснение горла и болезненность в месте укола.
Рейтинг прививок от гриппа
Рейтинг лучших прививок от гриппа 2020-2021 составлен весьма приблизительно с учетом нескольких критериев. Данный рейтинг не основан на клинических испытаниях, в его основе лежат мнения и отзывы врачей и пациентов. Опять же, эти отзывы везде разные, поэтому на полную объективность надеяться не приходится, но в общих чертах из данной информации можно получить более или менее точное представление.
По побочным эффектам и
противопоказаниям:
|
Место |
Вакцины |
|
I (самая опасная) |
Цельноклеточная (Вакцинна гриппозная жидкая) |
|
II (оптимальная) |
Сплит вакцины – Гриппол, Флюарикс, Бегривак, Ваксигрипп, Флю-М. |
|
III (самая безопасная) |
Субъединичные – Гриппол-Квадривалент, Агриппол, Инфлувак |
В цельноклеточных живых и
инактивированных вакцинах, где используется слегка очищенный или убитый вирус
гриппа самый большой процент побочных эффектов. Даже место укола часто краснеет, а уж пациент может крепко заболеть после прививки. Именно благодаря
таким препаратам у гриппозной вакцинации столько противников.
В сплит-вакцинах имеются белки, но сам вирус разрушен. Это самый популярный вид вакцин на сегодняшний день. Но по количеству побочных эффектов субъединичные вакцины, где все максимально очищено, самые безопасные.
По эффективности:
|
Место |
Вакцины |
|
I (самая эффективная) |
Цельноклеточная (Вакцинна гриппозная жидкая) |
|
II (оптимальная) |
Сплит вакцины – Гриппол, Флю-М, Флюарикс, Бегривак, Ваксигрипп. |
|
III (наименее эффективная) |
Субъединичные – Гриппол-Квадривалент, Агриппол, Инфлувак |
По эффективности рейтинг лучших
вакцин от гриппа будет иметь такой же точно вид. Исходя из этого, можно сделать
вывод, что самый нормальный вариант – это сплит-вакцина.

Люди поддерживающие российского производителя, и верящие в отечественную медицину, могут смело ставить российскую прививку Гриппол. Его можно даже бесплатно поставить в Москве.
Одна из самых перспективных и безопасных среди российских — Гриппол Квадривалент, она четырехвалентная и субъединичная, пока плохих отзывов по ней замечено не было. Но наличие ограничений в возрасте настораживает.
Широко сейчас рекламируется и новая вакцина Флю-М, которая изготовлена уже по стандартам ВОЗ, обладает повышенным содержанием гемагглютинина (15 мг против 5 мг в других), заявляется, что в ней минимум аллергических реакций, но в отзывах все же присутствуют стандартные побочные эффекты в виде повышения температуры или крапивницы. Эта вакцина испытана пока не идеально, поэтому и запрещена для вакцинирования детей.
Учитывая развитие технологий, через
несколько лет может появиться новая прививка от гриппа, ее наверняка будут обсуждать немного с другого ракурса, например, некоторые врачи
говорят о перспективах цельноклеточных препаратов, которые ученые научатся делать безопасными.
прививки
Когда следует делать прививку
Американский центр по контролю и профилактике заболеваний называет оптимальные сроки вакцинирования: начало сентября – конец октября. Значит ли это, что в наступившем сезоне делать прививку уже поздно? Вовсе нет. Основное правило – провести вакцинирование до начала эпидемии. Срок вырабатывания иммунитета против гриппа довольно короткий – до 2-х недель, поэтому вполне возможно успеть. Слишком рано, например, летом, делать прививку не стоит, так как со временем выработанный иммунитет ослабевает. Но и затягивать тоже не нужно: обычно к концу декабря кампания вакцинации заканчивается, и бесплатная вакцина соответственно тоже.

Для чего нужна вакцинация?
Грипп – это острое инфекционное респираторное заболевание, вызываемое вирусами. Инфекция легко распространяется от человека к человеку через воздух. Грипп обладает высокой степенью заразности. Причём для того, чтобы подхватить вирус, вполне достаточно небольшого количества вирусных частиц. На сегодняшний день так и не придумано лекарственных средств, воздействующих на вирус гриппа и имеющих доказанную эффективность. Более всего подвержены риску заболевания гриппом следующие категории лиц:
- Маленькие дети;
- Беременные женщины;
- Пожилые люди и люди с хроническими заболеваниями.
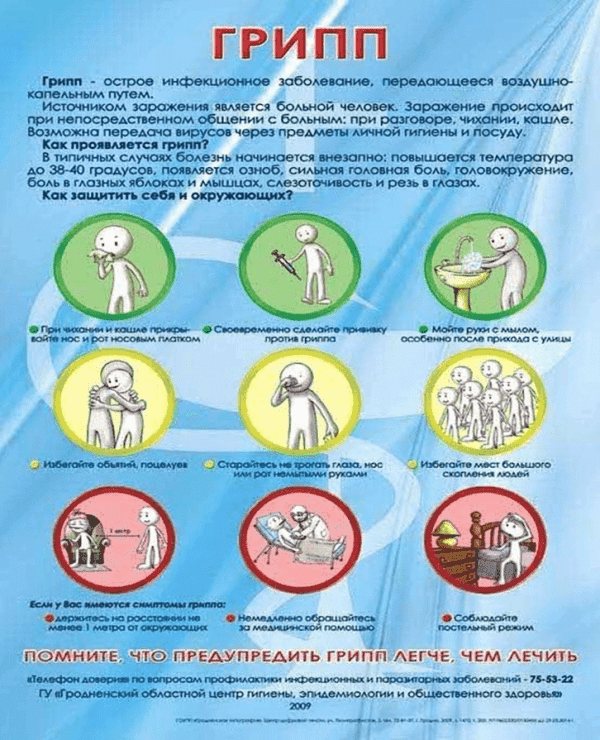
Некоторые думают, что грипп – простое заболевание, которое лечится за неделю. Но это в корне неверно. Грипп опасен своими осложнениями, такими как:
- Пневмония;
- Бронхиты;
- Дыхательная недостаточность.
Вирусы гриппа очень изменчивы, свободно и легко перемещаются по миру из одного полушария в другое. Причём каждый год появляется новый штамм вируса, с которым наша иммунная система ещё не встречалась и, следовательно, трудно справляется. Вот почему дети более восприимчивы к вирусу гриппа, чем взрослые, ведь они ещё не встречались со многими штаммами вируса и не обладают иммунитетом против них. Большинство детей посещают детский сад или школу, где инфекция легко передаётся от ребёнка к ребёнку. Достаточно полчаса нахождения в классе одного больного ребёнка – носителя вирусной инфекции, и вскоре заболеет весь класс, а затем и школа.

Поскольку для каждого сезона характерны свои штаммы вируса гриппа и существует вероятность возникновения новой его мутации, то вакцинацию от гриппа рекомендуется проходить ежегодно. Каждый год учёные проводят анализ эпидемиологической ситуации в мире и создают вакцину против тех штаммов, которые, вероятнее всего, станут причиной заболеваний в текущем году.
Последствия у взрослых
Противопоказания к прививке от гриппа взрослым выделены не зря, когда человек не обращает на них внимания, после вакцинации могут развиваться осложнения, последствия, которых можно было бы избежать.
Кроме того, вакцина может стать причиной не менее серьезных последствий, нежели заболевание гриппом. К примеру, в 1990 году в США у взрослых были выявлены нарушения в виде развития аутоиммунного заболевания. Эта патология приводит к потере нервными клетками части собственной оболочки, что вызывает мышечную слабость, нарушения работы сердца, задержанием физиологического выделения мочи.
Последующие исследования, проводимые Всемирной организацией здравоохранения, позволили видоизменить состав вакцины, поэтому столь тяжелые последствия уже не наступают.

В 2001 году в Канаде наблюдались последствия в виде развития глазореспираторного синдрома. У людей развивался конъюнктивит, появлялось чувство стесненности в груди, отечность лица, кашель и боли в области горла. Однако этот синдром проходит самостоятельно, в течение 2 суток, поэтому не может являться причиной отказа от вакцинации.
Побочное действие живой вакцины
Вакцинирование людей посредством введения живой вакцины, вводимой интраназально (через нос), показано не всем категориям пациентов. В составе вещества находятся живые вирусы, не имеющие возможности размножаться, проникать в клетки, но способные вызывать активное формирование иммунитета к вирусу гриппа.
Этот вид вакцины способен вызывать осложнения, поэтому его не ставят пенсионерам, детям до трехлетнего возраста, беременным женщинам, людям с онкологией, наличие ряда хронических заболеваний и некоторым другим категориям пациентов.
Аллергия на прививку живого вида, может выражаться появлением таких реакций:
- течение слез;
- кашель;
- ринит, сопровождающийся заложенностью носа;
- повышение температуры тела.