Прививать или не прививать? Детский инфекционист об особенностях течения современного коклюша и вакцинации
Содержание статьи
- Вакцины против коклюша
- Возможные осложнения
- АКДС прививка — осложнения
- Возможные осложнения и последствия после прививки АКДС
- Симптомы коклюша у ребенка
- Катаральный период коклюша
- Спазматический период коклюша
- Период разрешения коклюша
- Иммунитет после коклюша
- Реабилитация
- Прививочный план
- Профилактика коклюша у детей и взрослых
- Медикаментозное лечение коклюша
- Прививка от коклюша – можно ли?
- Симптомы коклюша и особенности течения болезни
- Противопоказания к прививке Пентаксим у детей
- Абсолютные
- Временные
- Условные противопоказания
- Виды вакцин против коклюша
Вакцины против коклюша
Как уже говорилось есть два вида вакцин против коклюша:
- цельноклеточные (производятся с использованием живых ослабленных клеток);
- расщеплённые, в состав которых не входят цельные клетки против коклюша.
Вторые менее реактогенные, переносятся лучше и стоят намного дороже, поэтому за бюджетные деньги прививают цельноклеточными отечественными препаратами.
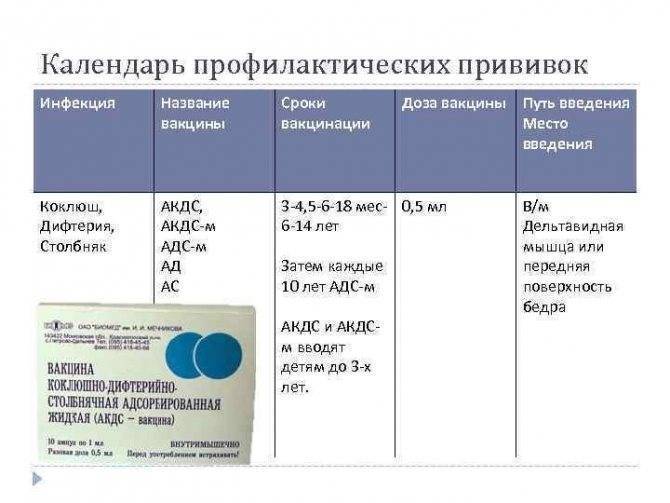
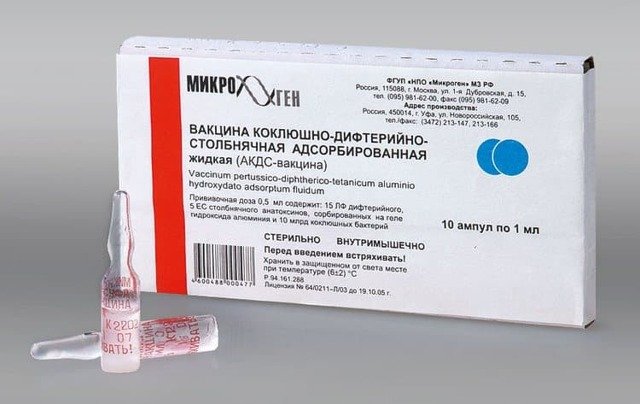
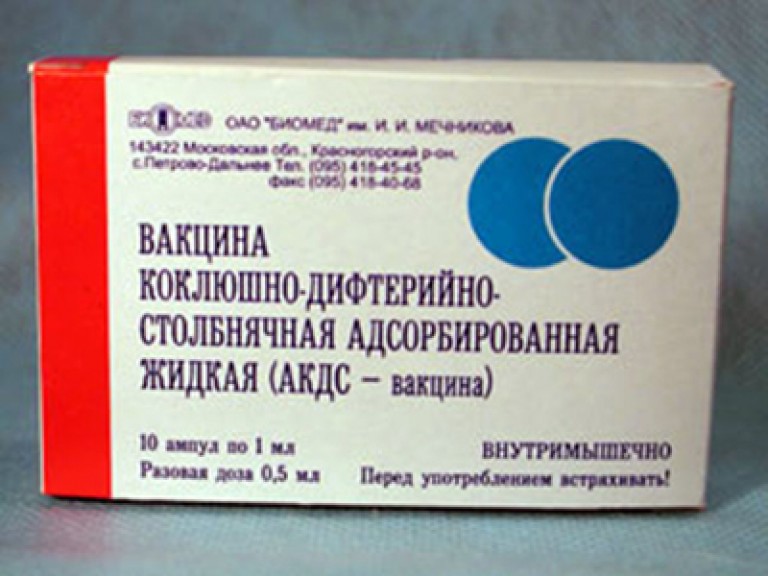
Как называется прививка от коклюша? Самый часто используемый препарат от этой инфекции в странах постсоветского пространства — это комплексная вакцина АКДС (адсорбированная коклюшно-дифтерийно-столбнячная). В одном миллилитре содержится 20 млрд микробных коклюшных клеток, что соответствует двум дозам.
Аналогами являются живые вакцины:
- «Бубо-кок» с дополнительной защитой против вируса гепатита B;
- «Тританрикс» состоящая из защитных клеток против дифтерии, столбняка, коклюша, гепатита B, гемофильной палочки.
Бесклеточные или расщеплённые вакцины:
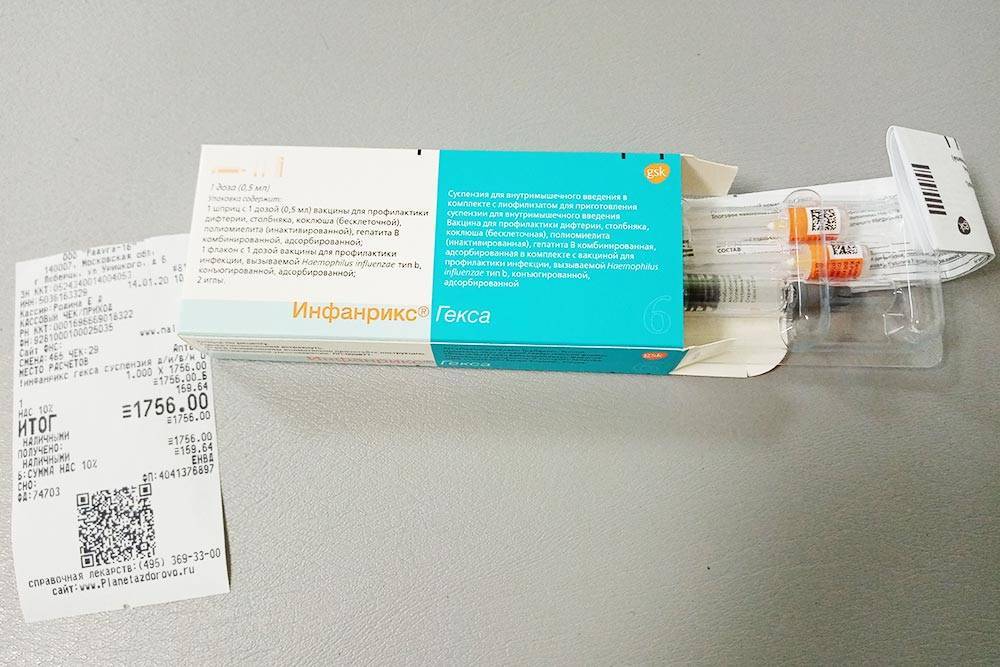
- «Инфанрикс» и «Инфанрикс Гекса» — первый это трехкомпонентный препарат, как АКДС, а второй содержит ещё антитела от гемофильной инфекции, гепатита B и полиомиелита;
- «Пентавак» и «Гексавак» вакцины с защитными клетками от трёх инфекций плюс помощь от полиомиелита, гемофильной палочки в первой, а вторая по содержанию схожа с «Инфанрикс Гекса».
Есть ли отдельная прививка против коклюша? — да, в европейских странах такие вакцины существуют, но у нас они не применяются. Если нет выраженной реакции на вакцину проще использовать многокомпонентные препараты, чем делать несколько прививок.
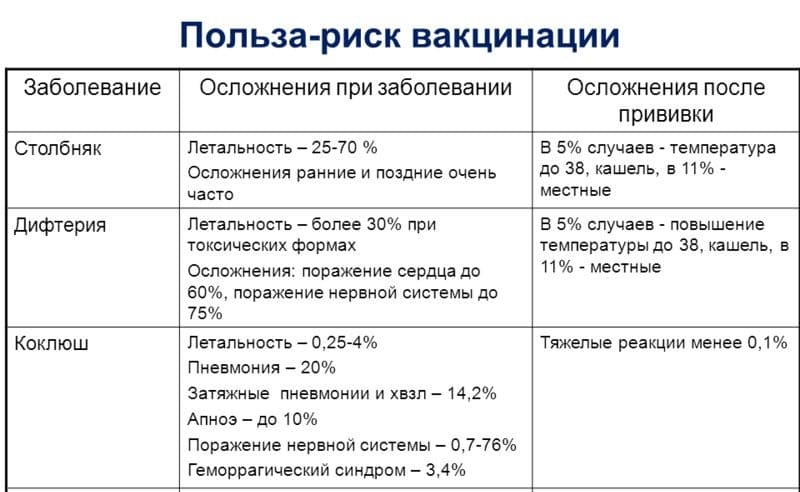
Возможные осложнения
По некоторым причинам организм может не принять вакцину. Например, это может произойти, потому что у человека наблюдается аллергическая реакция, ранее не проявлявшаяся, на один из компонентов вакцины.
Обычно такая реакция происходит в течение получаса после введения инъекции, потому привитый после укола должен еще некоторое время находиться под присмотром врачей. Но всегда перед вакцинацией должен быть проведен полный осмотр и обследование организма в том числе и на предрасположенность к аллергии.
Также в качестве осложнения возможно проявление судорожного синдрома. Он же проявляется при заражении инфекцией коклюша, но как последствие после прививки от коклюша имеет легкую форму и не представляет большой опасности.
Анафилактический шок может случиться через несколько минут после вакцинации. Или, что гораздо реже, через несколько часов. У ребенка аналогом анафилактического шока является коллаптоидное состояние. Для него характерна неожиданная бледность, усталость, резкое падение давления, в редких случаях потливость и потеря сознания.
Энцефалическая реакция – помимо судорожного синдрома возможно проявление в виде нарушения в поведении на период до шести часов, отображением на электроэнцефалограмме медленных волн. Случается, редко, последствий не имеет.
Самое редко встречаемое осложнение – энцефалит. По данным регистрации случаев осложнений после вакцин такой негативный эффект встречается единожды на 300-500 тысяч человек, получивших инъекцию. Сопровождается это постоянной рвотой, судорожным синдромом, гипертермией, парезами, потерей сознания и появления автоматизмов с серьезными последствиями.
На данный момент данные об этом осложнении оспариваются – считается, что данный эффект произошел не из-за вакцинации от коклюша, а от иных вирусов, например, вирусов самого энцефалита, проявление симптомов которого совпало с вводом прививки.
Вакцина против коклюша является необходимым уровнем защиты детского организма. Врожденного иммунитета от коклюша не существует, что повышает актуальность прививки. Закончив весь курс, все четыре этапа вакцинации у 9 из 10 человек вырабатывается специальный иммунитет, позволяющий обезопасить себя от болезни и избежать возможных последствий. В течение нескольких лет после вакцинации, примерно через три или четыре года, количество антител, противостоящих коклюшу постепенно снижается. Этого достаточно, чтобы обезопасить ребенка от болезни до того момента как ему исполнится 6 лет, то есть пройти с максимальной защитой самый опасный период.
АКДС прививка — осложнения
Ни одним родителям не под силу полностью оградить своих детей от всевозможных заболеваний, но зато все родители могут значительно сократить вероятность их возникновения. Для этого, на протяжении уже многих лет применяется практика вакцинации. Прививки делают, как правило, только от самых распространенных и опасных заболеваний. Так, например, АКДС-вакцина защищает от таких болезней как коклюш, столбняк и дифтерия. Эти заболевания тяжело проходят у детей и опасны возможностью осложнений. С вакциной АКДС в организм ребенка попадает ослабленный вирус, с которым иммунная система в большинстве случаев легко справляется и в будущем, когда организм столкнется с реальной опасностью, он сможет дать отпор возбудителю заболевания, с которым уже знаком. Многие мамы опасаются делать эту прививку, так как она нередко вызывает осложнения, а еще является первой серьезной прививкой в жизни малыша.
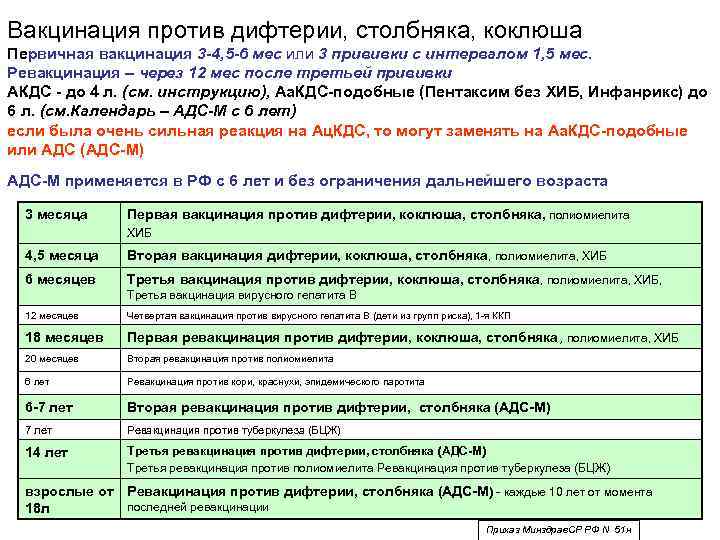
Вакцинация АКДС происходит в четыре этапа. Первая прививка делается в два или три месяца, вторая не раньше чем через месяц, третья через один-два месяца, а четвертая через один год после третьей. Отечественные АКДС-вакцины могут применяться только для детей, не достигших четырехлетнего возраста. Если у ребенка в четыре года незакончен курс АКДС-вакцинации, применяют АДС-вакцины, которые подходят детям в возрасте до шести лет. Зарубежные вакцины АКДС, не имеют возрастных ограничений.
Особой подготовки к прививке АКДС не требуется, за исключением случаев, когда у ребенка есть склонность к аллергическим реакциям.
Возможные осложнения и последствия после прививки АКДС
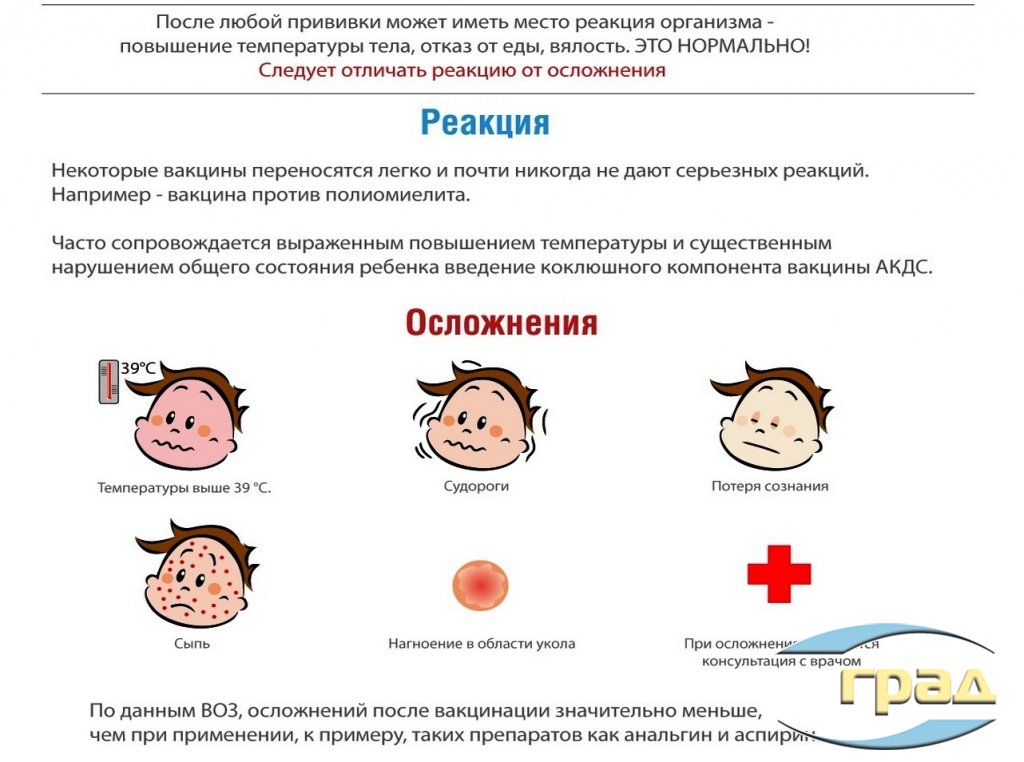
Прививка АКДС, как и все остальные, связана с перестроением иммунной системы и проявление небольших побочных симптомов, после ее применения, считается нормальным явлением. Хотя во многих случаях, современные прививки, не вызывают побочных эффектов и никак не беспокоят ребенка. Стоит отметить, что абсолютно безопасных прививок не существует, поэтому небольшая вероятность осложнений возможна даже с использованием самых современных вакцин.
Первая реакция, которую можно обнаружить после прививки АКДС, это шишка и покраснение или сыпь на месте укола. Покраснение может достигать в диаметре до 8 см. Небольшая припухлость после прививки АКДС, считается самым обычным проявлением. Появляется сразу после укола и сохраняется в течение 2-3 суток. Также, после АКДС у ребенка может подняться температура, как невысокая (37,8˚С), так и высокая (до 40˚С), все зависит от степени реакции организма на прививку. В первые три дня возможны боли в месте припухлости, которые сохраняются на протяжении двух дней.
Возможные реакции на прививку АКДС:
- Слабая реакция . Температура ребенка, в данном случае не превышает 37,5 ˚С и отмечается незначительное ухудшение общего состояния.
- Средняя реакция . При такой реакции температура не превышает 38,5˚С.
- Сильная реакция . Общее состояние ребенка заметно ухудшено, температура превышает 38,5 ˚С.
Также, температура может сопровождаться такими побочными действиями как нарушение аппетита, рвота, понос. В некоторых случаях после прививки АКДС наблюдаются приступы кашля, он, как правило, является проявлением штама коклюша входящего в состав АКДС.
В основном, все побочные реакции длятся не более двух-трех суток, поэтому, если какой-то симптом длится дольше, следует искать другие причины его возникновения. Чтобы не возникала путаница между реакцией на прививку и на пищевые продукты, не рекомендуется вводить новый прикорм за пару дней до и после прививки.
Стоит отметить, что, несмотря на возможность побочных эффектов, прививку АКДС необходимо делать, так как последствия от коклюша, столбняка или дифтерии во много раз хуже.
Симптомы коклюша у ребенка
В течение данной болезни выделяют четыре последовательных периода: инкубационный, катаральный, спазматический и стадия разрешения. Надо знать, что на первых двух этапах развития этот недуг тяжело диагностируется. Даже когда коклюшный микроб в детский организм уже внедрился, признаки коклюша у ребенка еще никак не проявляются. Сам малыш уже является разносчиком инфекции, заражая свое окружение, например, в детском саду.

Условия взятия кредита наличными в Райффайзенбанке
5 условий для оформления досрочной пенсии, о которых важно знать
Вакцинация от гриппа
Катаральный период коклюша
Зачастую начало этой болезни принимают за обычную простуду: малыш сухо покашливает, имеет небольшой насморк, а температура тела или вообще не повышается, или поднимается незначительно – до 37,5-37,8 градусов. Характерное усиление кашля, появление у малыша капризности, раздражительности – вот как проявляется коклюш у детей в катаральном периоде. Эта стадия продолжается от 2-3 дней до двух недель, после чего заболевание переходит в самую тяжелую форму.
Спазматический период коклюша
Только на этом этапе признаки коклюшной инфекции становятся явными. Ребенок начинает сильно закашливаться, такой кашель при коклюше всегда начинается внезапно и проходит своеобразными приступами. Малыш делает несколько кашлевых толчков, после этого происходит глубокий инстинктивный вдох со свистом – реприз, после чего опять начинается судорожный кашель. Во время таких спазматических приступов может произойти от 2 до 15 циклов сильного закашливания на протяжении 4 минут. В конце больной откашливает большое количество густой, вязкой мокроты, часто наблюдается рвота.
Такие уже сами по себе очень мучительные симптомы проявляются еще и на фоне повышенной возбудимости во время приступа. Лицо малыша становится синюшным, проявляется одутловатость и расширение вен на шее, покраснение глазных яблок. Язык непроизвольно высовывается изо рта, зачастую даже травмируется его уздечка. Самым же серьезным осложнением в спазматический период недуга является не обильное выделение слизи или рвота, а то, что из-за интенсивности кашля у ребенка может остановиться дыхание и начаться удушье, даже вплоть до летального исхода.
Период разрешения коклюша
Спазматический кашель у инфицированных коклюшной палочкой детей наблюдается долго – в течение 3-4 недель. За сутки может случиться от 5 до 50 приступов, затем их интенсивность снижается, и наступает период разрешения болезни. Как проявляется коклюш на этой стадии? Малыш продолжает кашлять, но уже обычным способом, а не приступами, без большого выделения слизи и рвоты. Еще 2-3 недели болезнь продолжается в такой форме.

- Автомобильные номера теперь будут выглядеть иначе
- Крем из маскарпоне
- Ферменты для пищеварения
Иммунитет после коклюша
Индекс контагиозности инфекции составляет от 0,7 до 1. Это значит, что при встрече с носителем инфекции из 10 человек заболеет как минимум 7. Наиболее опасно заболевание для детей первого года жизни, поскольку иммунитет, полученный от матери, может защитить лишь в первые недели.
 Организм может научиться распознавать патоген двумя способами:
Организм может научиться распознавать патоген двумя способами:
- после встречи с живым возбудителем,
- после вакцинации.
Когда в организм попадает болезнетворный микроорганизм, активизируется защитная система, состоящая из макрофагов, лимфоцитов, фагоцитов и иммуноглобулина. Иммунная система уничтожает антигены, запоминает возбудитель и при повторной атаке патогена, способна распознать его и уничтожить.
В период борьбы иммунной системы с коклюшем, в организме формируются специфические иммуноглобулины класса G, которые гарантируют постоянный пожизненный иммунитет против болезни. Однако зафиксированы единичные случаи повторного заражения коклюшем. Специалисты объясняют это началом лечения болезни на стадии, когда иммунитет еще не успел выработать ответ.
Дети, получившие прививку против коклюша, заражаются из-за недостаточной выработки иммуноглобулина или снижения напряженности иммунитета. Риск заболеть увеличивается через 3 года после проведения вакцинации. У привитых детей иммунитет знаком с патогеном, поэтому синтез титра специфических антител происходит быстрее и возникает уже на второй недели спазматического кашля.
Реабилитация
Поскольку при коклюше формируется очаг возбуждения в головном мозге, то рефлекторный кашель (по привычке) может наблюдаться в течение года. Как быстро восстановится после коклюша иммунитет, зависит от тяжести перенесенного заболевания, своевременности и адекватности лечения. Если коклюш протекал в тяжелой форме, то требуется продолжительная реабилитация больного.
 Вторичный иммунодефицит приводит к ослаблению организма, при котором легко заразиться любыми инфекциями. Кроме того, условно-патогенная микрофлора может начать размножаться и стать причиной болезни. К примеру, бактерия кандида есть в организме каждого человека, но после болезни или длительного приема антибиотиков, ее колония разрастается, что приводит к кандидозу.
Вторичный иммунодефицит приводит к ослаблению организма, при котором легко заразиться любыми инфекциями. Кроме того, условно-патогенная микрофлора может начать размножаться и стать причиной болезни. К примеру, бактерия кандида есть в организме каждого человека, но после болезни или длительного приема антибиотиков, ее колония разрастается, что приводит к кандидозу.
При восстановлении больных коклюшем особое внимание уделяется витаминотерапии. Советуют принимать такие витаминные препараты, как Мистик, Биск, Хромвитал+, Пассилат
Для восстановления микрофлоры назначаются пробиотики (Линекс, Биовестин-лакто), так как может возникнуть дисбактериоз вследствие лечения антибиотиками.
Помочь иммунитету восстановиться после болезни, призваны иммуномодуляторы, которые стимулируют иммунитет, выводят токсины и свободные радикалы. К ним относятся растительные адаптогены: эхинацея, элеутерококк, женьшень. В некоторых случаях назначают препараты, улучшающие кровообращение в головном мозге.


Во время восстановительного периода нужно следить за режимом дня. Необходимы длительные прогулки на свежем воздухе, желательно в лесополосе (в воздухе соснового леса много фитонцидов, подавляющих рост бактерий и грибов). Недопустимо находиться в запыленных помещениях.
Таким образом, иммунитет после коклюша к коклюшной бактерии остается на всю жизнь. Прививка защищает от тяжелых форм болезни и серьезных осложнений.
Прививочный план
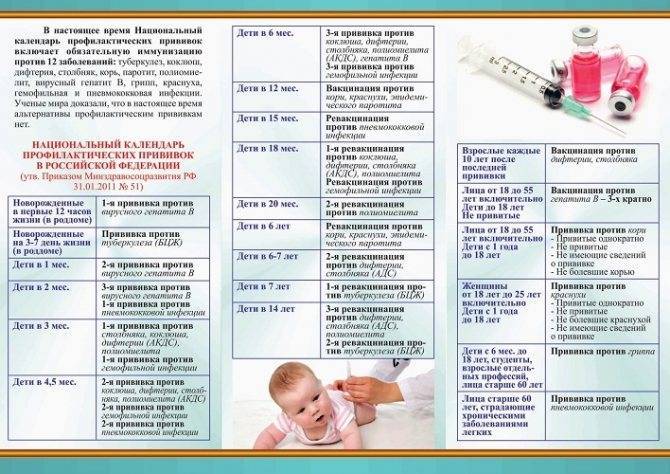
Программа прививания проживающих на определенном участке разрабатывается локальными медиками, работающими в поликлинических медицинских учреждениях, детсадах, школах. Этот план прорабатывается с учетом зарегистрированных граждан и фиксацией родившихся детей, выбывших или прибывших людей. Схема профилактики болезней должна охватывать всех взрослых граждан и детей, нуждающихся в плановом введении вакцины или ревакцинации.
На каждого ребенка заводится своя документация, в частности, карта профилактических прививок, медкарта и история развития ребенка. Она хранится в медицинской части и при необходимости может быть выдана на руки.
Профилактика коклюша у детей и взрослых
Младенцы до 1 года на грудном вскармливании, если мама перенесла коклюш, через грудное молоко получают защитные антитела. Для них вероятность заболеть коклюшем довольно мала. Для малышей, находящихся на искусственном вскармливании, как и для крох, чьи мамы были привиты от коклюша, но им не болели, риск заразиться этой инфекцией существует всегда. Родители должны знать, что пик заболеваний коклюшем приходится на возраст от 1 года до 5 лет. Второй подъем – школьный возраст. Хотя инфекция считается типично детской, по статистике, 12% зарегистрированных случаев коклюша приходятся на возраст старше 15 лет. Обусловлено это тем, что даже если ребенок переболел коклюшем, иммунитет у него будет нестойким. И при соответствующих условиях есть риск того, что он переболеет коклюшем второй раз.
То же самое можно сказать и о прививках от коклюша. Примерно через 5-6 лет после прививки иммунитет настолько ослабевает, что при встрече с возбудителем ребенок может заразиться и заболеть. Большинство детей в этом случае переносят коклюш в легкой или нехарактерной для него форме, без типичных приступов спазматического кашля, так что распознать ее тяжело. Но тяжелая форма не исключается.
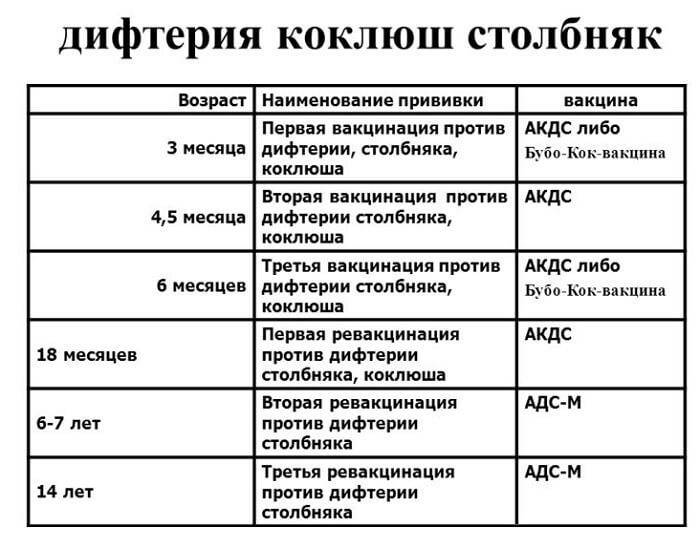
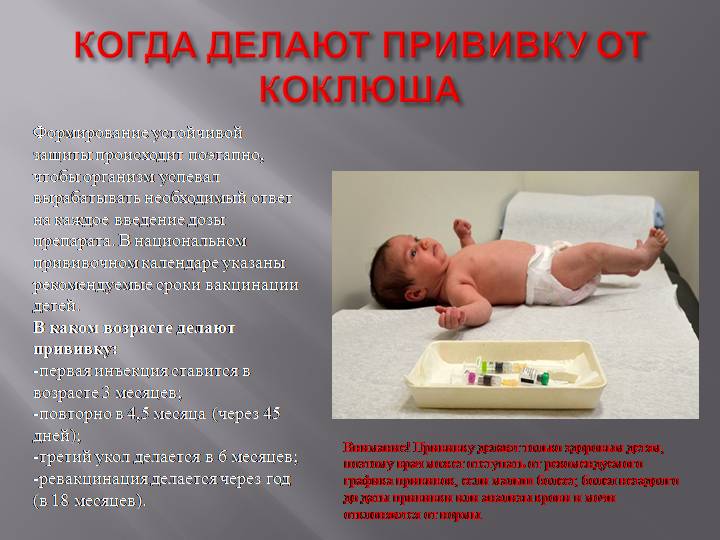
И все-таки единственным надежным средством профилактики коклюша является профилактическая прививка. Она не дает, конечно, 100%-ной гарантии, но даже если привитый малыш и заболеет, то перенесет болезнь намного легче, риск осложнений при этом сводится практически к нулю. Первую вакцинацию здоровым детям проводят в 3 месяца, затем вакцину вводят в 4,5, 6 и 18 месяцев. Схема вакцинации такая же, как при профилактике столбняка и дифтерии потому, что вакцина комплексная и защищает сразу от 3 этих инфекций.
Как видите, по российскому национальному календарю прививок детей старше 3 лет прививают только против дифтерии и столбняка. Между тем, Бельгия, Франция, Германия, Испания, Португалия, США, Япония в 5-11 лет проводят вторую ревакцинацию, а Австрия, Финляндия и Швейцария — еще и 3-ю ревакцинацию в 11-15 лет. В Англии проводят лишь 1 ревакцинацию — но в 3 года, в Новой Зеландии — в 4 года, а в Дании — в 5 лет. В России вторая ревакцинация остается исключительно на совести родителей. Иммунологи советуют сделать ее в возрасте 6-7 лет, когда иммунитет ослабевает.
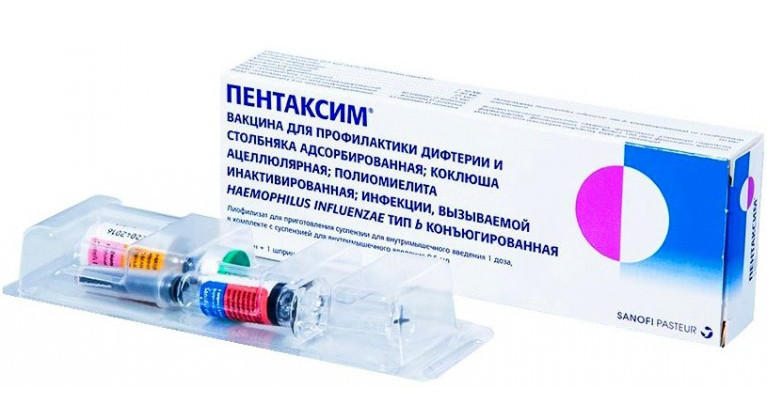
Коклюшная составляющая имеется в следующих вакцинах: АКДС, Тетракок 05, Инфанрикс и Пентаксим. Инфанрикс (АаКДС) – бесклеточная вакцина, она содержит только фрагменты коклюшного микроба (а не целую клетку), поэтому легче переносится ребенком и не вызывает серьезных побочных эффектов. Вакцина Тетракок защищает сразу от 4 инфекций: дифтерии, столбняка, коклюша и полиомиелита. Она не содержит живых вирусов и бактерий. А значит, ее можно вводить ребенку, в семье или в ближайшем окружении которого есть непривитые беременные женщины или люди с иммунодефицитом. Рекомендуют ее и детям с иммунодефицитом.
Медикаментозное лечение коклюша
После появления первых явных признаков развития коклюша необходимо немедленно обратиться к врачу. Не стоит полагаться на домашнее лечение и народные средства, так как это заболевание у беременной способно вызвать серьезные осложнения у плода.
 Как правило, во время продромальной фазы течения болезни врач назначает беременной употребление определенных антибиотиков. Наиболее распространенными являются Азитромицин, Кларитромицин, а также Эритромицин.
Как правило, во время продромальной фазы течения болезни врач назначает беременной употребление определенных антибиотиков. Наиболее распространенными являются Азитромицин, Кларитромицин, а также Эритромицин.
Самым эффективным на сегодняшний день средством для лечения коклюша считается препарат Азитромицин. Это средство отличается востребованностью и популярностью в развитых западных странах. Один прием азитромицина включает в себя не более 500 мг в первый день приема. Последующие пять дней должны сопровождаться приемом меньшей дозы, которая составляет уже 250 мг. Так снижается воздействие на плод. Азитромицин назначается и младенцу в том случае, если он был рожден инфицированной матерью.
Для борьбы с гипоксией, тесно связанной с коклюшем, врач может назначить сосудорасширяющие средства и килородотерапию. Такие меры помогут избавиться от последствий кислородного голодания головного мозга и быстрее восстановиться после болезни.
 Если беременная заразилась коклюшем во время третьего триместра, курс антибиотиков назначается еще и ребенку после того, как он появится на свет. Эта мера вызвана возможностью приобретения инфекции во время родов.
Если беременная заразилась коклюшем во время третьего триместра, курс антибиотиков назначается еще и ребенку после того, как он появится на свет. Эта мера вызвана возможностью приобретения инфекции во время родов.
Эффективность лечения во многом зависит не только от врача, но и от поведения самой беременной. В процессе восстановления женщина должна правильно питаться, избегать серьезных физических нагрузок и переживаний. Еще одна мера, направленная на скорейшее выздоровление – частые прогулки на свежем воздухе, прием витаминов А, С, Е и B. Также стоит исключить контакт с зараженными людьми.
Прививка от коклюша – можно ли?
Прививка от коклюша при беременности – главная мера профилактики заражения этим острым инфекционным заболеванием. Используемая для этих целей вакцина имеет вид сыворотки, в состав которой входит средство против тетануса и дифтерии. Наименование вакцины – Tdap.
 Помимо профилактики, прививка делается еще и для предотвращения заражения новорожденных от матери. Вакцинация проводится в третьем триместре, между 27 и 36 неделями беременности. Практически сразу после попадания активного вещества в кровь, в организме беременной женщины формируются антитела, имеющие возможность обеспечить защиту матери и ее плода.
Помимо профилактики, прививка делается еще и для предотвращения заражения новорожденных от матери. Вакцинация проводится в третьем триместре, между 27 и 36 неделями беременности. Практически сразу после попадания активного вещества в кровь, в организме беременной женщины формируются антитела, имеющие возможность обеспечить защиту матери и ее плода.
Через некоторое время после вакцинации количество активных антител в организме женщины значительно уменьшается, в связи с чем она снова становится уязвимой для коклюша. Первоначального количества защитных антител вполне достаточно для создания барьера от болезни на несколько лет, но при следующей беременности этого будет уже мало.
По этой причине рекомендуется проходить женщинам вакцинацию после каждых родов. Также желательно повторно проходить вакцинацию каждые 10 лет, чтобы поддерживать хороший иммунитет.
Симптомы коклюша и особенности течения болезни
Возбудители коклюша передаются воздушно-капельным путем. Для коклюшных палочек «любимым местом» обитания в организме больного является эпителий дыхательных путей – в первую очередь бронхов и бронхиол.
Бактерии, вызывающие коклюш, не проникают в кровь, но на месте их внедрения в эпителий слизистой оболочки сначала развивается воспаление, которое вскоре приводит к изъязвлению и повышенному выделению слизи.
Просвет бронхиол, самых мелких бронхов, закрывается крохотными пробками, состоящими из слизи и гноя, что само по себе нарушает процесс дыхания. Кроме этого, токсины, которые постоянно выделяются коклюшными палочками, вызывают сенсибилизацию организма – и он начинает реагировать на раздражение рецепторов дыхательных путей судорожным кашлем.
Появлению приступов мучительного кашля предшествует инкубационный период, продолжительность которого составляет от 7 до 14 дней (иногда до 3-х недель). В течение этого периода какие-либо симптомы болезни отсутствуют – но бактерии Bordetella pertussis уже проникли в организм, прикрепились к эпителию дыхательных путей и начали размножаться.
В дальнейшем заболевание может проявляться симптомами, которые в первые дни заставляют родителей ребенка предполагать у него «небольшую простуду»:
- повышение температуры до 37 ºС – 38 ºС.
- появление насморка.
- сухой кашель.
И лишь когда кашель усиливается и приобретает спазматический характер, родители больного малыша начинают понимать, что дело обстоит гораздо серьезнее…
Вообще, в протекании коклюша кроме обычного для инфекционных болезней инкубационного периода принято выделять еще три:
- катаральный или предсудорожный (продолжительность 10-12 дней).
- судорожный (4-5 недель).
- период обратного развития (ранний – до 8 недель, поздний – от 2-х до 6 месяцев).
Судорожный период является наиболее тяжелым, так как он сопровождается частыми приступами специфического кашля, который начинается на выдохе. Кашель на выдохе частый, с короткими кашлевыми толчками, а вдох сопровождается характерным свистящим звуком.
Приступы мучительного кашля могут учащаться вечером и в первой половине ночи. Такой кашель не является следствием прямого действия токсинов коклюшной палочки на слизистую дыхательных путей, а возникает из-за стойкого возбуждения особого кашлевого центра в головном мозге.
В этот период постановка диагноза уже не вызывает никаких трудностей у педиатра – но прием антибиотиков окажется практически неэффективным для облегчения кашлевых приступов, так как их число приблизительно на 4-й неделе болезни начинает само по себе значительно уменьшаться. Вместе с тем, кашель можно сохраняться в течение еще нескольких недель.
Противопоказания к прививке Пентаксим у детей
Поскольку пятикомпонентная вакцина достаточно сильно нагружает иммунную систему ребенка, крайне важно, чтобы на момент введения прививки малыш был здоров. Чтобы убедиться в этом, за 1-2 дня до иммунизации необходимо сдать анализы крови и мочи, которые подтвердят отсутствие «скрытых» противопоказаний
О других мы расскажем далее.
Абсолютные
Абсолютными являются противопоказания, которые делают применение Пентаксима у конкретного ребенка невозможным.
К абсолютным противопоказаниям относят следующие заболевания и состояния:
- прогрессирующая энцефалопатия, вне зависимости от того, сопровождается ли она судорожным синдромом или такового не наблюдается;
- гиперчувствительность на введение прививок с коклюшным компонентом в анамнезе. К негативным проявлениям, которые делают вакцинацию невозможной, относят: повышение температуры тела до 40 градусов, судороги, плач более 3 часов, анафилактические реакции и прочее;
- энцефалопатия неясной этиологии, проявившаяся после введения в организм антигенов Bordetella pertussis;
- установленные факты непереносимости любого из компонентов вакцины;
- реакции гиперчувствительности на ранее введенные вакцины, содержащие антигены к коклюшу, дифтерии, столбняку, гемофильной инфекции или полиомиелиту.
Кроме того, осторожность следует соблюдать при тромбоцитопении и других нарушениях свертываемости крови (причина: риск развития кровотечения при внутримышечном способе введения). К группе риска, относят детей с фебрильными судорогами в анамнезе
Обычно этой категории рекомендован круглосуточный мониторинг температуры тела в течение 48 часов после вакцинации и немедленный прием жаропонижающих при начинающейся гипертермии
К группе риска, относят детей с фебрильными судорогами в анамнезе. Обычно этой категории рекомендован круглосуточный мониторинг температуры тела в течение 48 часов после вакцинации и немедленный прием жаропонижающих при начинающейся гипертермии.
Временные
Временные ограничения действуют, как правило, недолго. Как только период медотвода заканчивается, ребенка можно вакцинировать.
К временным ограничениям относят:
- любое острое заболевание, сопровождающееся повышением температуры тела (вакцинация возможна не ранее, чем через 2-4 недели после полного выздоровления);
- иммуносупрессивная терапия (прививку ставят только после окончания курса лечения);
- состояние иммунодефицита (исключение составляют пациенты с хронической формой, для которых вакцинация жизненно необходима);
- обострение хронических патологий (в этом случае лучше дождаться устойчивой ремиссии);
- заболевания, не сопровождающиеся гипертермией, но вызывающие нарушения общего состояния ребенка (не тяжелые ОРВИ, кишечные инфекции и пр.). При таких состояниях прививаться можно сразу после выздоровления, не выдерживая двухнедельного интервала.
Перед любой прививкой, малыша должен внимательно осмотреть педиатр!
Условные противопоказания
Перечисленные выше ограничения носят официальный характер, поскольку зафиксированы в инструкции производителя вакцины, однако, часто возникают ситуации, когда прямых противопоказаний нет, но прививать ребенка все же не стоит.
Расскажем об условных противопоказаниях подробнее:
- активный период прорезывания зуба. Как правило, он занимает от 2-3 дней до недели. В это время может наблюдаться повышенная капризность, плач, гипертермия, разжижение стула и прочие явления. Как только зуб прорежется, пройти иммунизацию можно;
- инфекция, поразившая кого-то из членов семьи. Если малыш записан на прививку, а мама, папа или другие люди, проживающие с ребенком, заболели, то вакцинацию стоит отложить. Это же касается случая, если установлено, что ребенок контактировал с зараженным какой-либо инфекцией лицом;
- плохие или подозрительные результаты анализов. Если обнаружен низкий гемоглобин или белок в моче (к примеру), то лучше сначала разобраться в причинах подобных явлений.
Только грамотный подход и внимательность родителей и медиков, могут защитить малыша от опасных последствий необдуманной вакцинации.
Виды вакцин против коклюша
Коклюш – болезнь, от которой можно привиться бесплатно, согласно графику вакцинации. Недостатком бесплатных препаратов является высокая вероятность сильных негативных реакций организма после прививки. Эти реакции – следствие коклюшного компонента в бесплатной комплексной прививке АКДС. АКДС относится к виду цельноклеточных вакцин. Патогенные клетки находятся в таких препаратах в убитом (инактивированном) состоянии. К этому же виду можно отнести Бубо-кок и Тританрикс.
В платных зарубежных препаратах, коклюшная составляющая представлена бесклеточными, расщепленными компонентами (АаКДС). Они обеспечивают тот же уровень иммунной защиты, но возможность появления негативных реакций снижается в несколько раз. Платные вакцины применяются по тому же графику, что и АКДС.
Зарубежные комплексные вакцины формируют иммунитет не только к коклюшу, но и к несколькими другим опасным заболеваниям:
Инфанрикс Гекса – одна из самых распространенных прививок. Кроме коклюша помогает защититься от дифтерии, столбняка, полиомиелита, гепатита В и гемофильной инфекции;
- инактивированная полиомиелитная прививка Инфанрикс ИПВ формирует иммунитет еще и к полиомиелиту, дифтерии, столбняку;
- Тетриксим (столбняк, дифтерия, полиомиелит);
- Гексаксим (дифтерия, полиомиелит, столбняк, гепатит В, гемофильная инфекция);
- вакцина Пентаксим поможет уберечься от дифтерии, столбняка, гемофильной инфекции (хиб) и полиомиелита.
В странах Европы есть и отдельная прививка против коклюша. Однако проще и результативней пользоваться многокомпонентными препаратами. В этом случае, после одной инъекции, сделанной по графику, приобретается иммунитет сразу к нескольким заболеваниям.