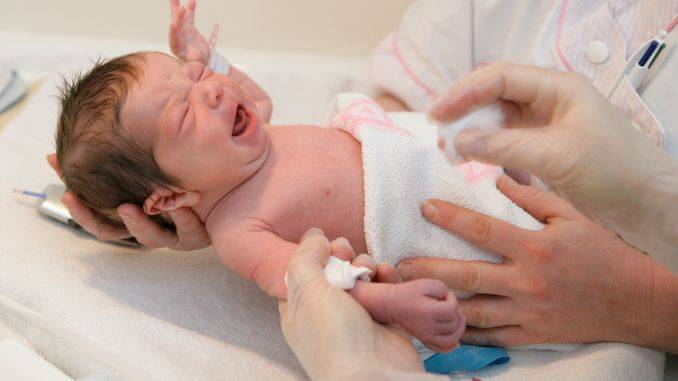
Родовые травмы у новорожденных: последствия повреждения шейного отдела позвоночника и головы
Содержание статьи
- Внутричерелное-внутрижелудочковое кровоизлияние
- Прогноз
- Признаки
- Причины возникновения
- Остеопатическое лечение последствий родовых травм шеи
- Типы натальных травм и их симптомы
- Ротационная
- Дистракционная
- Сгибающе сдавливающая
- Степени развития болезни
- Виды
- Классификация № 1 (по причинам)
- Классификация № 2 (по повреждениям)
- Лечение натальной травмы шеи
- Лечение
- Родовая травма шейного отдела у детей — 8 причин и последствия
- Причины
- Признаки
- Симптомы постродовых травм шейного отдела
- Последствия родового повреждения
- Повреждения черепа
- Понятие
- Повреждение периферических нервов
- Паралич плечевого сплетения
- Паралич диафрагмального нерва
- Паралич лицевого нерва
- Классификация
- Код травмы по МКБ10
Внутричерелное-внутрижелудочковое кровоизлияние
Внутричерепное кровоизлияние результат травмы или асфиксии и редко — первичного геморрагического диатеза. Предрасполагающие факторы — клиническое несоответствие головки плода и таза, роды в тазовом предлежании, стремительные роды или роды с механическим пособием. Массивные субдуральные кровоизлияния редки, их чаще отмечают у доношенных новорожденных. Внутричерепное кровоизлияние иногда связано с дефицитом витамина К у новорожденного, изоиммунной тромбоцитопенией и синдромом диссеминированного внутрисосудистого свертывания.
Внутрижелудочковое кровоизлияние (ВЖК) у недоношенных может возникать без какой-либо травмы. Чем меньше масса тела при рождении, тем чаще ВЖК, и его определяют у 2/3 недоношенных с массой при рождении менее 750 г. Эта патология редко проявляется при рождении, симптомы возникают в первые сутки в 50% случаев. Кровотечение возникает в субэпендимальном зародышевом матриксе. К возникновению ВЖК у недоношенных предрасполагает незрелость кровеносных сосудов в этой перивентрикулярной области, содержащей большое количество кровеносных сосудов в сочетании с плохим кровоснабжением.
Наиболее частые симптомы — уменьшение или отсутствие рефлекса Моро, слабый мышечный тонус, вялость, апноэ и бледность. У недоношенных младенцев с ВЖК на 2-3-и сутки жизни возникает внезапное ухудшение состояния. Тяжелое ВЖК приводит к значительному ухудшению неврологического статуса, легкие формы часто протекают бессимптомно.
Диагноз устанавливают на основе анамнеза и клинических признаков. Стандартный метод исследования для подтверждения диагноза — УЗИ черепа. У крупных доношенных детей с субдуральным кровоизлиянием симптомы могут отсутствовать до месячного возраста. У доношенных новорожденных с подозрением на внутричерепное кровоизлияние необходимо провести магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ) головного мозга, так как внутрипаренхиматозное кровоизлияние или инфаркт при УЗИ черепа не выявляют.
Частоту травматических внутричерепных кровоизлияний можно уменьшить профилактикой возникновения клинически узкого таза и хирургическим родоразрешением. Частоту ВЖК у недоношенных можно снизить антенатальным применением стероидов и тщательным контролем вентиляции. Витамин К необходимо давать всем младенцам для предотвращения кровотечения из-за его дефицита.
Прогноз
У новорожденных с массивным кровоизлиянием быстро наступает ухудшение состояния, и они часто умирают. У большинства новорожденных с небольшими ВЖК постгеморрагическая гидроцефалия не развивается. При прогрессирующей гидроцефалии необходимо вентрикуло-перитонеальное шунтирование.
Признаки

В больницах травмы при родах у ребёнка диагностируются лишь в тех случаях, когда их признаки буквально видны невооружённым глазом и представляют собой открытые повреждения механического характера:
- переломы;
- разрывы;
- надрывы;
- вывихи;
- кровоизлияния (гематомы);
- сдавления.
Так как родовые травмы у детей требуют в некоторых случаях судебно-прокурорского расследования ввиду выявления врачебных ошибок, неонатологи и педиатры не слишком активно диагностируют их. Поэтому чаще всего симптомы выявляются уже после выписки из роддома и объясняются патологиями внутриутробного развития или неправильного ухода за новорождённым в первые дни его жизни.
Симптоматика повреждений мягких тканей:
- царапины, петехии (точечные кровоизлияния), ссадины, экхимозы (синяки);
- опухоли;
- отсутствие пульсации родничка, его безболезненность, нередко сопровождается желтухой и анемией.
- припухлости и отёки;
- невозможность выполнения активных движений повреждённой конечностью;
- болевой синдром, из-за которого ребёнок часто и много плачет;
- основные признаки внутричерепной родовой травмы — мышечная слабость, перепады температуры, приступы удушья, некоординированные движения конечностей, их дрожание, судороги, спонтанное движение глаз, выбухание родничка, сонливость, слабость крика;
- деформации, укорочение конечностей.
Симптомы травм внутренних органов:
- вздутие живота;
- мышечная гипотония, атония;
- угнетённые физиологические рефлексы;
- постоянные обильные срыгивания;
- артериальная гипотония;
- рвота.
Признаки нарушений ЦНС:
- вялость, арефлексия;
- мышечная гипотония;
- слабый крик;
- диафрагмальное дыхание;
- вегетативные нарушения: потливость, вазомоторные реакции;
- одышка, цианоз, выбухание груди;
- застойная пневмония;
- асимметрия лица, рта;
- смещение глазного яблока;
- затруднение сосания.
Большинство симптомов родовых травм у малыша проявляются не сразу, а только на 4-5 день после его появления на свет. Очень часто случается так, что вялость и сонливость мама списывает на обычное состояние крохи, а тем временем в наличии повреждение какого-либо внутреннего органа. Поставить правильный диагноз удаётся только после комплексного обследования и сдачи соответствующих анализов. Они будут зависеть от вида родовой травмы.
Причины возникновения
Приводят к возникновению травм следующие неблагоприятные факторы:
- Узость таза. Если таз женщины недостаточно широкий, процесс прохождения плода по родовым путям нарушается. Также увеличивается давление на плод, повышаются риски преждевременного отхождения амниотической жидкости. Узость таза часто приводит к гипоксическим нарушениям, проблемам с кровоснабжением мозговых структур.
- Маточная гипоплазия, при котором величина матки уменьшена в сравнении с нормальными объемами. Если гипоплазия выраженная, повышается вероятность преждевременного начала родовой активности и возникновения тяжелых токсикозов в процессе вынашивания.
- Патологическое размещение матки. Если присутствуют аномальные изгибы в структурах матки, это ухудшает процесс протекания родов. Увеличивается риск выкидышей на ранних и поздних сроках. Эта аномалия часто сочетается с другими патологиями в строении матки.
- Болезни роженицы: заболевания половых органов, сердца, почек, нарушения в процессах продуцирования гормонов приводят к патологическому протеканию родов, преждевременному их началу. Применение запрещенных препаратов и наркотиков также увеличивает риски.
- Недоношенность либо переношенность. Недоношенный плод более уязвим к любым видам воздействия, а переношенные дети чаще страдают от гипоксии. Нехватка кислорода неблагоприятно влияет на функционирование всех структур организма.
- Костные выросты. Они нарушают процесс прохождения плода через родовые пути и могут стать не только механическим препятствием, но и привести к повреждениям тела ребенка.
- Травмы тазовой области повышают вероятность раннего начала родовой активности, неблагоприятно влияют на процессы расхождения костных структур таза в период родов.
- Патологическое размещение плода. Это значительно затрудняет роды, увеличивает их продолжительность и часто требует применения специальных приспособлений, которые также способны привести к травмам. Для уменьшения рисков возможно проведение кесарева сечения.
- Дефицит амниотической жидкости может стать причиной раннего начала схваток, увеличивает вероятность сдавления плода стенками матки.
- Стремительные роды становятся причиной раннего излития амниотической жидкости, преждевременного отслаивания плаценты, травм и кислородного голодания плода. Если при этом у плода присутствуют патологии (большая черепная коробка, аномалии формирования), это повышает вероятность травматизации.
- Длительный родовой процесс. Если роды длятся долго, голова и тело плода подвергаются продолжительному сильному воздействию, что приводит к возникновению кислородного голодания и нарушений в процессах кровоснабжения.
- Слабые, неравномерные либо слишком сильные маточные сокращения приводят к возникновению кислородного голодания у плода и других нарушений.
- Врачебные ошибки. Неправильное использование инструментария, нарушение предписанных правил, применение инструментов тогда, когда для этого нет показаний, ошибки в процессе проведения оперативных вмешательств, — все это угрожает жизни и здоровью плода.
Также риск повышен у тех женщин, которые рожают впервые, и у тех, которые вынашивают двух и более детей.
Остеопатическое лечение последствий родовых травм шеи
Часто родители таких детей впервые слышат о травме шеи от детского массажиста. Однако невролог при тщательном пальпаторном обследовании также может выявить изменения в костной структуре позвонков и тонусе мышц. Наиболее успешна остеопатическая диагностика травм шеи у младенцев.
Лечение травмы шеи в первые дни жизни ребенка способно предотвратить все отрицательные последствия в будущем. Врач остеопат без помощи рентгена или МРТ выявляет отклонения в костной структуре шейных позвонков, сочленении их друг с другом и костями черепа
У младенцев эти соединения очень мягкие, поэтому важно, чтобы доктор владел именно детскими техниками диагностики
Устранение дисфункций шеи проводится сразу же на первом сеансе. Также врач проверяет весь организм малыша и при необходимости проводит коррекцию родовых травм. Повторный сеанс обычно назначается через 2-4 недели.
Типы натальных травм и их симптомы
У новорожденных связочно-мышечный аппарат еще очень слаб, поэтому при определенного рода нагрузках очень легко происходит травматизация шеи. Типы повреждений делят по способу получения травмы. Акушеры четко понимают, как распознать ту или иную травму и у них разработан специальный алгоритм действий в таких ситуациях.
Наличие родовой травмы шеи определяется еще в первые 2-3 часа после появления младенца не свет. При обычном физикальном осмотре будут заметны такие симптомы:
- отек и покраснение шеи;
- появление гематомы на затылочной кости;
- на первый взгляд укороченная или удлиненная шея;
- гипертонус мышц шеи и затылка;
- явная кривошея.
Кроме визуальных признаков, также могут отмечаться такие симптомы:
- ручки, ножки, а также тело грудничка находятся в расслабленном состоянии, хотя должны находиться в гипертонусе;
- ребенок тяжело дышит со стоном и хрипами;
- цианоз (синюшность) носогубного треугольника;
- у новорожденного нарушается качество сна, он капризничает больше положенного;
- ребенок слабо сосет грудь, срыгивает чаще обычного;
- возникает нарушение сердечного ритма.
Ротационная
Малыш самостоятельно не всегда успешно продвигается, поэтому в отдельных случаях (существует угроза для жизни матери/ребенка) акушеры пытаются ему помочь с помощью рук или специальных щипцов.
Выполняются ротационные (вращательные) движения головой малыша, которые могут приводить к смещению сочлененных поверхностей первого и второго шейных позвонков с сохранением точки соприкосновения или повреждению соединения шейных позвонков между собой и с черепом.
Кроме того, возможно смещение Ⅰ шейного позвонка и возникновение спинального стеноза, сопровождающееся компрессией спинного мозга и нервных корешков, выходящих из него. Но чаще всего такие ротационные травмы случаются только в случае небрежности медицинского персонала.
Дистракционная
Когда малыш к моменту родов оказывается достаточно крупным и его плечевой пояс не проходит в родовые пути или диагностируется неправильное предлежание плода, то в некоторых случаях во время естественного родоразрешения акушерам-гинекологам придется приложить особые усилия. Это может быть сопряжено с дистракционными травмами: повреждение отдельные хрящей позвоночника, полное нарушение целостности связок в шейном отделе и поражение спинного мозга или нервов позвоночного канала.
Сгибающе сдавливающая
Сгибательно-компрессионные травмы чаще всего диагностируются у малышей, которые стремительно появились на свет. В случае первородящих — быстрее чем за 4 часа, а в случае повторных родов — быстрее, чем за 2 часа. Ситуация особенно усугубляется, если малыш крупный. Проходя быстро по родовым путям, он головкой встречает сопротивление, что может привести к компрессионному нарушению целостности тел позвонков.
Степени развития болезни
Мало кто решает срываться к специалисту, если у него просто легкий дискомфорт. Классификация рассказывает о боли при шейном остеохондрозе и других сигналах этого заболевания, в зависимости от его запущенности. Итак, степени недуга могут быть самыми разными:
- Шейный остеохондроз 1 степени практически никак о себе не сообщает. Иногда возникает боль при повороте головы, но она не носит яркий характер. Специалист при осмотре наблюдает напряжение мышц в этой области.
- Остеохондроз 2 степени шейного отдела означает уже серьезные болевые ощущения, дискомфорт может также наблюдаться в руке и в плече. Особенно сильными становятся боли при движении головы, в частности при наклонах и поворотах. Дополнительно чувствуется слабость и, нередко, мигрени.
- Остеохондроз шейного отдела третьей степени означает боль в плече, шее и голове, которая практически не проходит. Стирание хрящей в этом случае уже серьезное, не обходится и без появления грыж.
- Шейный хондроз 4 степени или остеохондроз шейного отдела симптомы имеет кричащие. Немедленно нужно решать к кому обратиться, ведь диск полностью разрушается и присутствует лишь соединительная ткань. К боли добавляется головокружение, шум в ушах, а также отсутствие координации.
Виды

В зависимости от причин и характера повреждений существуют различные виды родовых травм, основных классификаций которых две.
Классификация № 1 (по причинам)
- Если провоцирующими факторами явились именно внутриутробные патологии и аномалии плода, диагностируется неонатальная родовая травма у ребёнка. В некоторых случаях её можно предупредить, если заранее выявить посредством УЗИ.
- Спонтанная травма возникает при обычно протекающих родах.
- Акушерская травма обусловлена определёнными физическими действиями, манипуляциями врача.
Классификация № 2 (по повреждениям)
1. Повреждение мягких тканей: кожи, мышц, подкожной клетчатки, опухоль, кефалогематома.
3. Нарушения в работе внутренних органов: кровоизлияния в печень, надпочечники, селезёнку.
4. Родовые травмы ЦНС:
- чаще остальных диагностируется внутричерепная родовая травма, так как мягкие кости черепа не выдерживают сжатия и давления родовыми путями;
- спинного мозга
- периферической нервной системы (паралич Дюшена-Эрба, Дежерин-Клюмпке, парез диафрагмы, лицевого нерва).
Каждое из повреждений опасно для жизни малыша и не проходит без последствий. Особенно часто диагностируется родовая травма головы, которая прокладывает путь всему телу и оказывается при этом сдавленной либо разбитой. Результат — нарушение функционирования ЦНС, которое практически не поддаётся лечению. Гораздо реже подобные случаи происходят при кесаревом сечении, но и оно не гарантирует 100% безопасное извлечение малыша на свет из материнской утробы.
Лечение натальной травмы шеи
Лечение травмы — достаточно сложная и трудоемкая работа. Лечение сводится к ликвидации причин патологии, но если речь идет о родовом травматизме, устранить корень проблемы невозможно. В результате этого, лечение сводится к устранению результатов травмы, нормализации работы шейных позвонков. Если у родившегося ребенка травма шеи, главное что необходимо сделать – зафиксировать шею.
При обнаруженном вывихе, прежде чем приступать к фиксированию шеи, врачу необходимо поставить позвонки шеи на прежнее место. Фиксация проводят при помощи особого метода пеленания. Шею заключают в твердый марлевый валик. Такую фиксацию стоит проводить 2 раза на неделю. В особых случаях младенцу не просто пеленают шею, но и лишают малыша движений при помощи специальной кроватки.
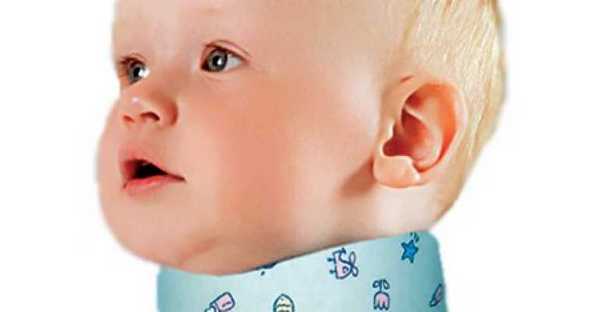 Цель врачей – зафиксировать шею малыша, чтобы она как можно быстрее восстановилась
Цель врачей – зафиксировать шею малыша, чтобы она как можно быстрее восстановилась
Спустя месяц активного лечения можно переходить на новый этап лечения. Его основное назначение – тонизировать мышцы и стабилизировать работу нервных окончаний. Для этого делают массаж, разнообразные ванночки, процедуры физиотерапии. Схожие терапевтические действия на протяжении первого года жизни ребенка стоит повторять 2-3 раза. Если новорожденный получил повреждение шейных позвонков, в больнице он останется еще приблизительно на один месяц. Из родильного отделения таких младенцев направляют в детское отделение, где приступают к начальному лечению. Как состояние ребенка улучшается, можно не пеленать шею и выписать домой. После этого ребенок переводится на регулярное обследование в больнице ортопедом и неврологом. Массажи, физиотерапия и ванночки также делают в больнице или особой реабилитационной клинике. Находиться под наблюдением у врачей можно достаточно долгое время, период которого зависит от того, как быстро происходит восстановление состояния ребенка.
Если повреждению шеи сопутствует вывих позвонков, с момента выписки, врач прописывает воротник Шанца, который носят на шее. Он может назначаться всего на пару часов в день, на момент сна или ношение на протяжении всего дня. Выбирать воротничок стоит с учетом индивидуальных особенностей ребенка, с учетом его веса и объема. Воротник, несоответствующий параметрам малыша, может еще больше осложнить травму.
Лечение
Врачи-педиатры выстраивают лекарственную терапию, ориентируясь на источник возникновения повреждения. Но в случае с дефектом позвоночника, появившимся при рождении и влияющим на спинной и головной мозг, обусловленным смещением шейных позвонков, лекарствами реально устранить причину сегодняшних и естественно, будущих проблем невозможно. Поэтому действия врача-вертебролога направлены на избавление от причины и призваны устранить последствия шейной родовой травмы. Большой опыт работы с новорожденными в клинике вертебрологии, г. Красноярск, перенесшими выраженную родовую компрессию шеи, свидетельствует о необходимости первичной коррекции шеи у новорожденного в течение 4-х месяцев после рождения. Лучше всего коррекция проводится у 1-2 месячного малыша. Существует несколько способов коррекции деформации ШОП у ребенка:
Мануальная терапия
Крайне важно вправить позвонок, оказавшийся не на месте. Благодаря манипуляциям костоправа (используется специальная техника работы на шейном отделе позвоночника, ведущая к укреплению тонуса мышц шеи, устранению нестабильности), исчезает вялость, нормализуются рефлексы, восстанавливается полноценная жизнедеятельность, дети успокаиваются, перестают кричать, дают выспаться родителям
А подростки меняют осанку, начинают дышать, нормализуется давление, уменьшается или исчезает сколиоз и сутулость.
Фиксация. Используется особая техника устранения нестабильности: шея частично обездвиживается при помощи специального мягкого воротничка на 2-3 недели по 2-3 часа в день. Благодаря этому закрепляется результат вправления позвонка мануальным терапевтом.
Массаж. Проводится в комплексе с другими методами. Снимает гипертонус мышц, улучшает неврологическое состояние.
Физиотерапия. Реабилитирующие процедуры направлены на приведение в норму нервной системы и мышц.
Помня о хрупкости скелета младенца, крайне важно обратиться к опытному врачу, длительно практикующему по данной проблеме, в частности в работе с новорожденными, маленькими детьми, подростками и т.д., применяющим щадящую тактику лечения. Например, в клинике вертебрологии доктора Савяка (город Красноярск) используется авторская методика устранения смещений шейных позвонков, основные характеристики которой – безопасность, аккуратность, отсутствие боли
Заботьтесь о здоровье ребёнка с самого его рождения, обращайтесь на консультацию и диагностику, чтобы не усугубить проблемы в дальнейшем!
- О клинике О Докторе Савяке
- Сотрудники
- Литература
- Питание для позвоночника и суставов
Диагностика
- Диагностика позвоночника детей
Диагностика позвоночника взрослых
УЗИ-диагностика патологии шейных позвонков и суставов
УЗИ-диагностика внутренних органов
УЗИ-диагностика патологии шейных сосудов
УЗИ-диагностика поясничного отдела
Компьютерно-оптическая топография позвоночника
Лечение
- Лечение остеохондроза
Безоперационное лечение грыж и протрузии
Мануальная терапия
Помощь новорожденным
Комплексные программы
Детский массаж
Лечебный массаж спины
Вытяжение позвоночника
Программы лечебного питания позвоночника
Предметы внешней коррекции позвоночника и суставов
Уникальная система DRX
Статьи
Новости
Цены
- Прайс на комплексные программы для взрослых
Прайс на комплексные программы для детей
Прайс на медицинские услуги для взрослых
Прайс на медицинские услуги для детей
Прайс на УЗИ для взрослых
Прайс на УЗИ для детей
Отзывы
Вопрос / ответ
Контакты
2020 ООО «Клиника вертебрологии»
Все права защищены, при копировании материалов ссылка на сайт-источник обязательна. Согласие на обработку персональных данных
Родовая травма шейного отдела у детей — 8 причин и последствия

У новорожденных, в отличие от взрослых людей, костная структура достаточно гибкая, что очень полезно при прохождении по родовым путям, поскольку помогает избежать травмы. Но если во время родов возникают осложнения, то есть большая вероятность, что для малыша все сложится не очень благополучно и он получит какое-то повреждение.
Среди всех родовых повреждений доминирует натальная (имеющая отношение к родам) травма, затрагивающая шейный сегмент хребта. Какая бы не была степень тяжести повреждения, бесследно для малыша это не проходит. Вот почему обеспокоенные родители хотят знать — чем опасна родовая травма шейного отдела позвоночника.
Причины
Слишком многое при появлении на свет малыша совершенно непредсказуемо. По-разному могут повести себя организмы матери и ребёнка, не исключены и врачебные упущения. Причинами могут стать как внешние, так и внутренние факторы. Согласно статистике, родовые травмы у новорождённых обусловлены следующими показателями.
«Материнские» факторы:
- ранний или поздний возраст женщины;
- гиперантефлексия, гипоплазия матки,
- гестоз;
- узкий таз;
- сердечно-сосудистые, гинекологические, эндокринные заболевания;
- профессиональные вредности (если женщина, например, работала в химической промышленности);
- переношенная беременность.
Патологии плода:
- тазовое предлежание;
- маловодие;
- крупные размеры;
- недоношенность;
- аномальное (с разворотом) положение плода;
- гипоксия;
- асфиксия;
- асинклитическое (неправильное) или разгибательное вставление головки.
Аномалии родовой деятельности:
- затяжные роды;
- стремительные роды;
- дискоординированная или сильная, а также слабая родовая деятельность.
Ошибки акушерства:
- поворот плода на ножку;
- применение щипцов (это основная причина родовой травмы ЦНС у детей, так как нередко повреждается не только конечность малыша, но и позвоночник со спинным мозгом);
- вакуум-экстракция плода;
- кесарево сечение.
Очень часто родовые травмы новорождённых обусловлены сочетанием сразу нескольких неблагоприятных факторов, которые нарушают нормальное течение родов.
В результате нежелательного стечения обстоятельств некоторые внутренние органы или жизненные функции плода нарушаются, причём в различной степени. Какие-то из них настолько серьёзны, что диагностируются сразу.
Однако в ряде случаев они могут проявить себя только с течением времени.
Согласно статистике. В России, согласно статистике, 18% родов заканчиваются травмами малыша. Но, учитывая проблемы диагностики в роддомах, статисты уверяют, что официальный показатель существенно занижен.
Признаки
В больницах травмы при родах у ребёнка диагностируются лишь в тех случаях, когда их признаки буквально видны невооружённым глазом и представляют собой открытые повреждения механического характера:
- переломы;
- разрывы;
- надрывы;
- вывихи;
- кровоизлияния (гематомы);
- сдавления.
Так как родовые травмы у детей требуют в некоторых случаях судебно-прокурорского расследования ввиду выявления врачебных ошибок, неонатологи и педиатры не слишком активно диагностируют их. Поэтому чаще всего симптомы выявляются уже после выписки из роддома и объясняются патологиями внутриутробного развития или неправильного ухода за новорождённым в первые дни его жизни.
Симптоматика повреждений мягких тканей:
- царапины, петехии (точечные кровоизлияния), ссадины, экхимозы (синяки);
- опухоли;
- отсутствие пульсации родничка, его безболезненность, нередко сопровождается желтухой и анемией.
Симптомы постродовых травм шейного отдела
Непосредственно в роддоме родовые травмы можно распознать по наличию визуально заметных повреждений на ребенке.
Гематомы, переломы, вывихи и подвывихи, надрывы и разрывы, следы сдавливания — все эти механические повреждения являются очевидными признаками травмы.
Кроме таких признаков можно заметить укорачивание или удлинение шеи, покраснение и отек в этой области, сильный мышечный спазм шеи и затылка.
Еще одним явным признаком миотонических нарушений является то, что ребенок сразу после рождения и потом в течение долгого времени принимает позу лягушки.
В период между родами и непосредственной выпиской из роддома врачи обычно не выделяют достаточного количества времени на диагностирование постродовых патологий у ребенка. В большинстве случаев это связано с тем, что наличие родовых травм требует судебного разбирательства для выявления ошибок со стороны врачей.
Всю симптоматику, вызывающую подозрения, они часто объясняют неправильным уходом за только рожденным ребенком или наличием патологий внутриутробного развития.
Последствия родового повреждения
Если даже позвонки шеи несильно травмированы, повреждение отразиться на дальнейшей жизни ребенка. В худшем исходе спинной мозг разорвется и младенец умрет. Но большинство последствий травмы проявляются в виде церебрального паралича, понижения восприимчивости, отказ подвижности конечностей.
 На почве родовой травмы в ШОП могут возникнуть страшные необратимые проблемы
На почве родовой травмы в ШОП могут возникнуть страшные необратимые проблемы
При лучших обстоятельствах проявляется плохая циркуляция крови в мозге, из-за чего умственные способности ребенка замедляются по сравнению со своими одногодками. Затруднения могут возникнуть на поздних порах, когда ребенок пойдет в школу. В это время, как правило, родители даже не догадываются, что причина кроется в травме шеи.
Проблемы могут показать себя в виде:
- мигреней;
- высокого артериального давления;
- нарушений опорно-двигательной системы;
- неровностей позвоночника;
- мышечной атрофии;
- вегетососудистой дистонии.
Натальная травма шеи также сказывается на физическом состоянии и эмоциональном фоне ребенка
Дети с такими трудностями проявляют сверхактивность, их внимание слабо сконцентрировано и слаборазвита память. Из-за этого у детей в школе появляются сложности в процессе обучения.
Спустя год жизни малыша могут проявиться следующие дефекты в его развитии: нестандартные размеры головы (она может быть слишком большой или слишком маленькой), разная длина ножек и ручек, заторможенная реакция
Чем раньше обратиться за помощью, тем больше вероятность вернуть ребенка к полноценной жизни или хотя бы стабилизировать его состояние.
Повреждения черепа
Родовая опухоль — диффузное подкожное экстрапериостальное скопление жидкости с плохо ограниченными краями — распространяется вдоль линии швов черепа и средней линии. Возникает из-за давления предлежащей части на раскрывающуюся шейку. Родовая опухоль обычно не вызывает осложнений и рассасывается в течение первых нескольких суток после родов.
Обычно припухлость не видна при рождении, цвет кожи головы не изменен. Иногда она связана с переломом черепа. Большинство цефалогематом рассасываются в течение 2-12 нед, иногда они кальцинируются. Пальпация организованной гематомы дает ощущение «фестончатости» краев. В редких случаях массивная гематома приводит к большой потере крови, требующей переливания.
Покраснение, экхимозы, царапины и некроз подкожной жировой клетчатки головы и лица возникают после инструментальных родов. У недоношенных младенцев часто встречают экхимозы (подкожное скопление крови из-за разрыва мелких кровеносных сосудов). Некроз подкожной жировой клетчатки после родов обычно не виден, до его обнаружения проходит несколько недель. Типичные признаки — плотная неровная подкожная бляшка пурпурного цвета. Обычно лечение не требуется; иногда появляется гиперкальциемия, требующая коррекции.
Часто возникают субконъюнктивальные и ретинальные кровоизлияния и петехии на лице и шее, как результат внезапного повышения внутригрудного давления при прохождении грудной клетки по родовым путям. Лечения не требуется, необходимо успокоить родителей.
Переломы черепа возникают в результате давления щипцов или костей таза матери. Чаще это линейные переломы, не требующие лечения. Вдавленные переломы обычно наблюдают при родах с применением акушерских щипцов. Перелом затылочной кости несет значительную опасность смертельного кровотечения из-за разрыва сосудистых синусов. Он образуется при родах в тазовом предлежании.
Понятие
Натальная (родовая) травма – поражение, приобретенное в период прохода плода через родовые пути. Возникает при особенностях родового процесса, положения плода в матке. Иногда ее вызывает человеческий фактор: неправильное поведение роженицы во время схваток, ошибка, халатность медперсонала.
Самая частая причина поражения шейного отдела – сложные роды, с применением в ходе них щипцов для извлечения плода. Позвоночник новорожденного ребенка очень хрупкий, а шейный отдел наиболее уязвим. По этой причине может быть нанесена травма, не всегда говорящая о халатности или неаккуратности, ведь это довольно сложный и неконтролируемый процесс.
Повреждение периферических нервов
Паралич плечевого сплетения
В большинстве случаев это паралич Эрба.
При параличе Эрба-Дюшенна поражение ограничено 5 и 6 шейными нервами. У младенцев невозможно отведение руки, поворот руки кнаружи и супинация предплечья. Типично положение приведения и внутреннего поворота руки с пронацией предплечья (поза официанта). Рефлекс Моро и бицепс-рефлекс обычно отсутствуют, а хватательный рефлекс сохранен. Односторонний паралич диафрагмального нерва наблюдают у 5% пациентов с параличом Эрба.
Паралич Клюмпке — редкая форма паралича плечевого сплетения вследствие повреждения 7-8 шейных и 1 грудного спинномозгового нерва. В результате появляется слабость мышц кисти, отсутствие хватательного рефлекса. При повреждении 1 грудного спинномозгового нерва возникает синдром Горнера (односторонний птоз и миоз).
Прогноз зависит от степени повреждения умеренное повреждение или полный разрыв. Поражение дельтовидной мышцы — наиболее серьезная проблема, приводящая к опущению плеча. В целом при параличе верхнего отдела руки прогноз лучше, чем при поражении дистального ее отдела.
Лечение — частичная иммобилизация и придание соответствующего положения конечности для профилактики контрактур. При параличе верхнего отдела руки ее отводят на 90° с наружным поворотом плеча и полной супинацией предплечья и ладонью, направленной к лицу. Иммобилизацию проводят с перерывами в течение дня и между кормлениями. При параличе предплечья или кисти запястье шинируют в нейтральном положении, в кулак кладут подушечку. При сохранении паралича более 3-6 мес пациента должен осмотреть нейрохирург.
Паралич диафрагмального нерва
Цианоз и нерегулярное затрудненное дыхание у новорожденного подозрительны на паралич диафрагмального нерва (3, 4 и 5 шейных нервов). Часто такие повреждения сочетаются с параличом плечевого сплетения. Диагноз устанавливают при флюороскопии или УЗИ. Специальное лечение отсутствует. Оптимизируют подачу кислорода и кормление. Рекомендуют уход за пораженной стороной (шинирование пораженной диафрагмы). Обычно через 3 мес наступает самостоятельное выздоровление.
Паралич лицевого нерва
Паралич лицевого нерва обычно имеет периферическое происхождение. Он часто возникает в результате давления на лицевой нерв внутриутробно, при потугах во время родов, при родах с помощью акушерских щипцов или редко вторично из-за агенезии ядер. Периферический паралич вялый и часто вовлекает всю половину лица, включая лоб. При крике ребенка двигается только непораженная половина лица и, следовательно, рот растянут в эту сторону. На пораженной стороне лоб гладкий и глаз открыт. При центральном параличе лицевого нерва лоб остается нетронутым.
При периферическом параличе у большинства младенцев выздоровление наступает в течение нескольких недель. Важен адекватный уход за глазом. При отсутствии улучшения в течение 2 нед необходима консультация детского невролога или нейрохирурга. При стойком параличе показана пластика нерва.
Дифференциальный диагноз проводят с агенезией ядер, врожденным отсутствием лицевых мышц, односторонним отсутствием круговой мышцы глаза и внутричерепным кровоизлиянием.
Классификация
Мышечная ткань, покрывающая шею, не всегда надежно защищает ее от повреждений. Поражение этой области диагностируется в 20% от всего количества травм позвоночного столба. Существует два вида патологического явления:
- открытая — при ударе нарушается целостность дермы;
- закрытая — исключает наличие ран на коже.
По статистическим данным, распространенными повреждениями шеи считаются:
- разрушение дисков;
- перелом позвоночного столба;
- ушиб;
- смещения и вывихи отдельных позвонков.
Выделяют две степени тяжести, каждая из которых имеет отличительные черты:
- Легкая. Происходит при незначительных ушибах и не приносит серьезных повреждений. Сразу после удара человек может не чувствовать дискомфорта, поэтому не осознает, что шея пострадала. Боль, головокружение и тошнота возникают через 2—3 часа. Иногда наблюдается онемение верхних или нижних конечностей, снижение чувствительности пальцев.
- Тяжелая. Жгучая боль, разливающаяся по всему позвоночному столбу, возникает непосредственно после травмы. Человек может страдать от нехватки воздуха, головокружения, рвоты. Нередко нарушается зрительная функция. Способность видеть ухудшается, появляется двоение в глазах.
При сильном ушибе шейного отдела происходит разрыв мелких сосудов. От этого в мягких тканях может сформироваться гематома. Обширное образование сдавливает нервные окончания, артерии и может стать причиной инсульта.
Код травмы по МКБ10
В справочнике международной классификации болезней повреждением шеи присвоен специальный номер. Код по МБК 10 включает значения S10-S19. Туда входят:
- открытая рана;
- поверхностные повреждения;
- переломы;
- вывихи и растяжения;
- ушиб;
- спинномозговая травма;
- нарушение целостности мышечной ткани и сухожилий;
- травмирование нервных окончаний.