О самых распространённых причинах синусовой аритмии у ребёнка рассказывает детский кардиолог
Содержание статьи
- Как справиться с дистонией?
- Типы синусовых аритмий
- Дыхательная аритмия
- Функциональная аритмия
- Органическая аритмия
- Причины органической аритмии
- Методы диагностики
- Синусовая аритмия
- Физиологическая форма
- Патологическая форма
- Диагностика, показания на ЭКГ
- Основные исследования
- Дополнительные исследования
- Лечение
- Что представляет собой патология?
- Синусовая аритмия у ребенка
- Классификация
- Причины
- Каковы причины и риски
Как справиться с дистонией?
По статистике, каждый четвертый ребенок в возрасте от 3 до 12 лет страдает синдромом вегетативной дистонии (СВД). Но врачи уверены, что на самом деле он гораздо более распространен и охватывает около 50% младших школьников. Как распознать у ребенка СВД и как с ним справиться, рассказывает Любовь Яковлевна Копырина, врач-педиатр, детский кардиоревматолог, функциональный диагност клиники «Медикейт»:
— Синдром вегетативной дистонии (СВД) у детей — это не заболевание, а состояние организма. Он характеризуется нарушением регуляции работы внутренних органов (сердечно-сосудистой системы, желудочно-кишечного тракта, дыхания, желёз внутренней секреции и др.) со стороны вегетативного отдела центральной нервной системы.
— Из-за чего возникает синдром вегетативной дистонии?
— Существует несколько факторов, способствующих его развитию, врожденных и приобретенных. К врождённым относят наследственно-конституционные особенности деятельности вегетативной нервной системы. Наследуется тип реагирования организма на изменяющиеся условия внешней среды.
Одним из факторов является неблагоприятное течение беременности и родов у матери. Развитие вегетативных нарушений у этих детей связано с внутриутробной или родовой гипоксией мозга. В зависимости от глубины гипоксии вегетативная дистония может отмечаться сразу после рождения, либо может появиться значительно позже.
Провоцирующим фактором могут стать повреждения центральной нервной системы — травмы черепа, опухоли головного мозга, инфекционные заболевания.
Развитию дистонии способствует психоэмоциональное напряжение, связанное с ситуациями, которые травмируют психику ребенка.
Негативно воздействуют на ребенка переживания в связи с появлением в семье младших детей, недостаточный сон, увлечение компьютером, подготовка к спортивным соревнованиям, экзаменам, различным выступлениям на публике.
Дистония нередко возникает у тревожных, чувствительных детей с ранимой нервной системой. Для них характерны неспокойный сон, страхи, затруднение в социальных контактах, неуверенность в себе, склонность к депрессии, чрезмерная ответственность, перфекционизм.
о возможных противопоказаниях проконсультируйтесь со специалистом
В развитии СВД большое значение имеет и гормональный дисбаланс, связанный с пре- и пубертатным периодом развития ребёнка, а также врожденные и приобретённые заболевания желёз внутренней секреции. Это вызывает или усиливает вегетативную дисфункцию. Острые и хронические инфекционные и соматические заболевания, очаги инфекции (хронический тонзиллит, кариес зубов, хронический гайморит) могут также провоцировать возникновение дистонии.
К причинам СВД можно отнести и такие факторы, как шейный остеохондроз, оперативные вмешательства и наркоз, меняющиеся метеорологические условия, вредные привычки (курение, приём наркотиков и токсических веществ), избыток массы тела, недостаточный уровень физической активности.
Дистония развивается при накоплении большего количества провоцирующих факторов или при длительном их воздействии. Вегетативные нарушения могут проявляться у детей в любом возрасте, начиная с периода новорожденности. В разные возрастные периоды меняется лишь их частота и степень выраженности.
— Насколько опасна вегетативная дистония?
— Чаще всего отклонения в структурах и функциях вегетативной нервной системы носят функциональный, то есть обратимый характер. Другими словами, данное состояние не представляет угрозы жизни ребёнка. Этим дистонии отличаются от других заболеваний нервной системы.
У детей с дистонией впоследствии чаще развиваются ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма, язвенная болезнь желудка и двенадцатиперстной кишки, аллергические заболевания головокружения, нарушения сердечного ритма сна и др.
— Синдром вегетативной дистонии можно вылечить?
— Как я уже сказала, СВД — это не заболевание, а состояние. Оно требует не лечения, а мероприятий, которые помогут привести вегетативную нервную систему в состояние равновесия
Очень важно выявить дистонию и оптимизировать образ жизни ребенка вовремя, чтобы с возрастом это состояние не «приросло» серьезными заболеваниями. Если своевременно обратиться к врачу и принять меры, во взрослой жизни синдром вегетативной дистонии не будет беспокоить пациента
Myslo
Диагностику и лечение заболеваний сердечно-сосудистой системы у детей, консультации по синдрому вегетативной дистонии можно получить у докторов многопрофильной клиники «Медикейт».
Тула, ул. Вересаева, 2.
о возможных противопоказаниях проконсультируйтесь со специалистом
Типы синусовых аритмий
В зависимости от того, с какой формой аритмии столкнулся ребенок, действия родителей отличаются. Есть опасные и неопасные виды нарушений. Аритмия может быть:
- дыхательной;
- функциональной;
- органической.
Высокий риск развития аритмий наблюдается в таком возрасте:
- от 4-8 месяцев;
- от 4-8 лет;
- у подростков.
Рассмотрим каждый вид аритмий и причины, почему они развиваются.
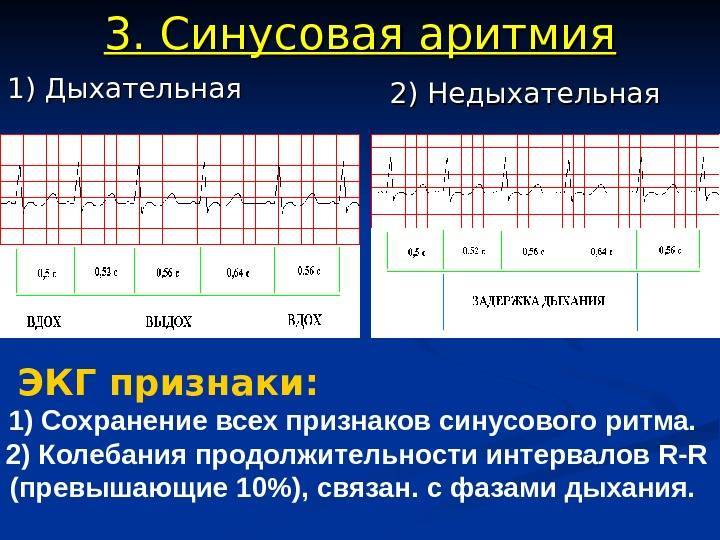
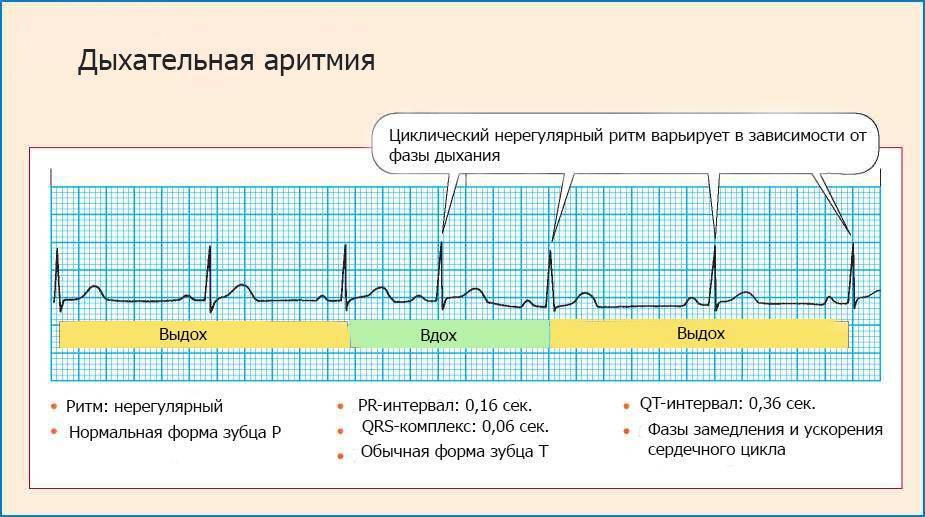
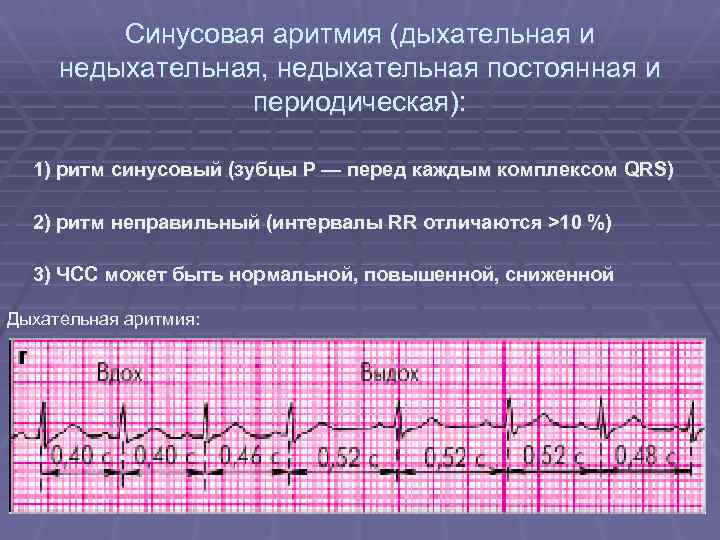
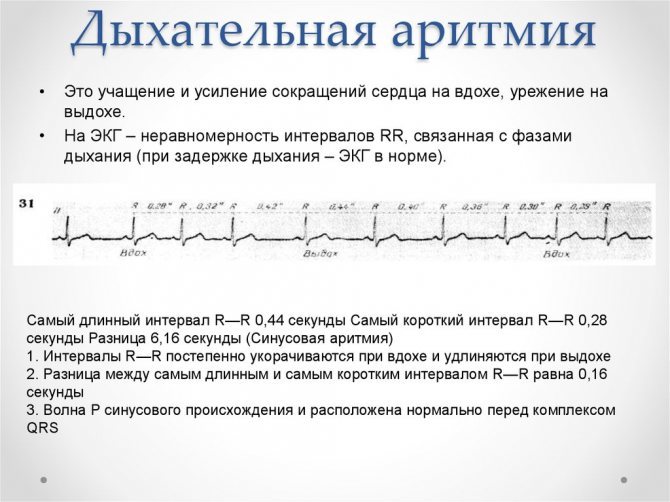
Дыхательная аритмия
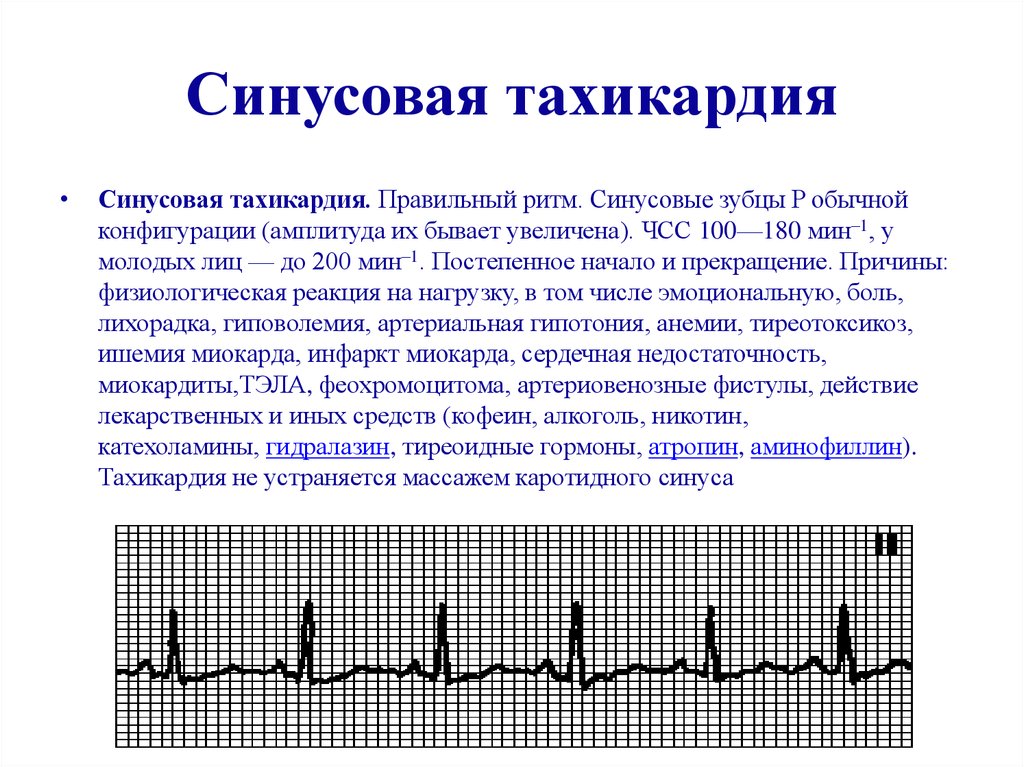
Дыхательная аритмия – нерегулярный синусовый ритм, для которого характерно ускорение пульса при вдохе и замедление при выдохе. Такая форма аритмии считается наименее опасной, так как в большинстве случаев ее развитие не связано с патологическими изменениями в сердечной мышце.
Основной причиной нарушения сердечного ритма принято считать незрелость нервной и вегетативной системы ребенка. Чем младше ребенок, тем больше вероятность развития патологии. Патология проходит самостоятельно по мере взросления и созревания. Но если такое явление обнаружено у малыша, родители должны периодически показывать ребенка кардиологу, чтобы предотвратить возможные осложнения.
 Не все виды аритмий опасны
Не все виды аритмий опасны
В некоторых случаях дыхательная аритмия вызывается более серьезными причинами, требующими внимания врача:
- высокое внутричерепное давление;
- системные заболевания;
- рахит;
- избыточный вес;
- рождение недоношенного ребенка;
- патологии мозга, появившиеся в результате кислородного голодания.
Синусовая аритмия у детей нередко появляется из-за раздражающих факторов, произошедших перед проведением электрокардиограммы. К таким факторам можно отнести следующие:
- после теплой одежды ребенок ложится на холодную кушетку;
- с мороза переходит в теплое помещение;
- измерение показателей проводится после пробежки или интенсивной ходьбы.
 При наличии негативных симптомов ребенка показать врачу
При наличии негативных симптомов ребенка показать врачу
Синусовую аритмию у подростков и детей 7 лет и меньше нельзя считать нормой. Но если она развивается из-за вышеперечисленных факторов, тревогу бить не стоит. Достаточно наблюдать за состоянием ребенка и периодически обследоваться.
Функциональная аритмия
Дыхательный тип аритмии – самый распространенный. Хотя функциональные нарушения имеют место, но встречаются реже. Данный вид патологии в большинстве случаев не представляет опасности для жизни и здоровья ребенка.
 Большинство методов исследования подходят и детям
Большинство методов исследования подходят и детям
Умеренная синусовая аритмия у ребенка функционального типа развивается по таким причинам:
- вирусное заболевание;
- бактериальная инфекция;
- эндокринное нарушение;
- сбои в работе нервной системы;
- иммунные отклонения.
Синусоидная аритмия функционального вида проходит без специального лечения. Как только фактор, спровоцировавший проблему, исчезает, уходят и сбои в ритме сердца.
Органическая аритмия
Важно понимать: что такое синусовая аритмия и когда она представляет опасность для жизни ребенка. Органический тип нарушения наиболее опасный
Развивается при серьезных сбоях в проводящей системе сердца. При развитии нарушения требуется неотложное обращение в больницу за помощью.
 Не стоит расстраиваться, если патология обнаружена вовремя
Не стоит расстраиваться, если патология обнаружена вовремя
Причины органической аритмии
Выраженная синусовая аритмия у ребенка развивается по таким причинам:
- генетическая предрасположенность;
- вегето-сосудистая дистония;
- ревматическая болезнь сердца;
- инфекционные заболевания;
- миокардит.
Когда в семье кто-то страдает аритмией, нельзя исключать, что у ребенка патология также обнаружится. Заболевание не передается от родителей к детям, но риск возрастает.
При вегето-сосудистой дистонии изменяется функциональность сосудов: не способны полноценно питать органы. Аритмия развивается как результат кислородного голодания.
Причин ревматической болезни немало. Заболевание начинается после перенесенной бактериальной или вирусной инфекции, высокой температуры, воспалений. В процессе поражается сердечная мышца и может развиться миокардит и эндокардит. Как симптом этих заболеваний появляется синусовая аритмия.
При миокардите развивается не только аритмия. Состояние сопровождается такими симптомами:
- скачки температуры;
- отечность конечностей;
- нечеткие звуки пульсации сердца;
- боли в области грудины.
К причинам развития не дыхательной аритмии относят врожденные пороки сердца. В большинстве случаев специфическое лечение не требуется, важен медицинский контроль. Редко нарушения ритма случаются из-за опухолевых новообразований.
Методы диагностики
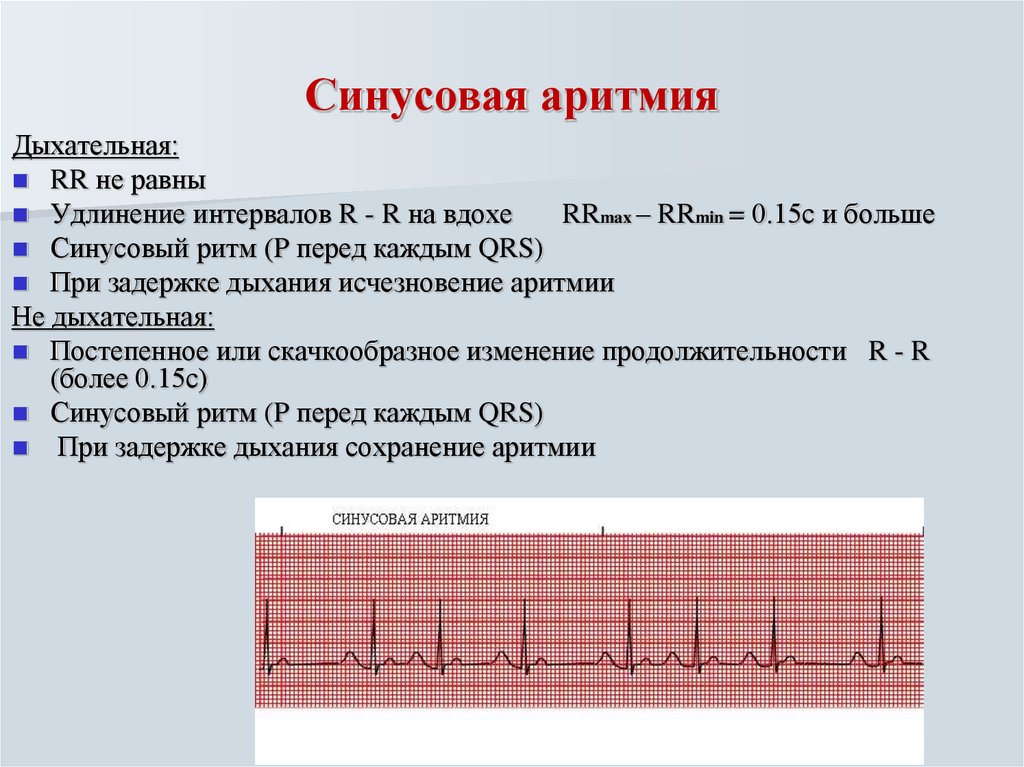
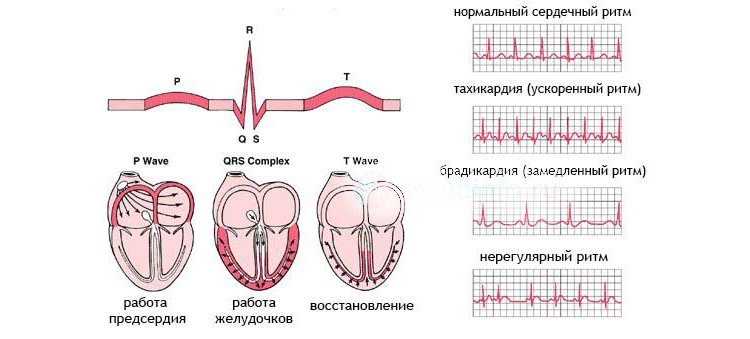
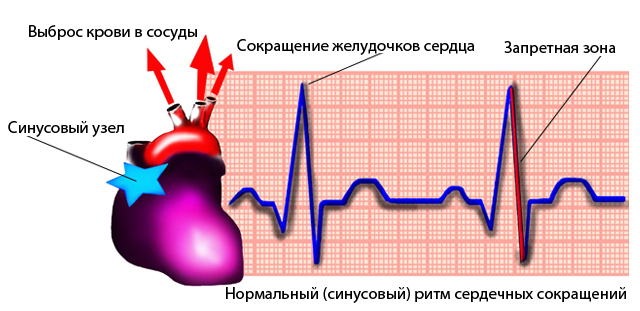
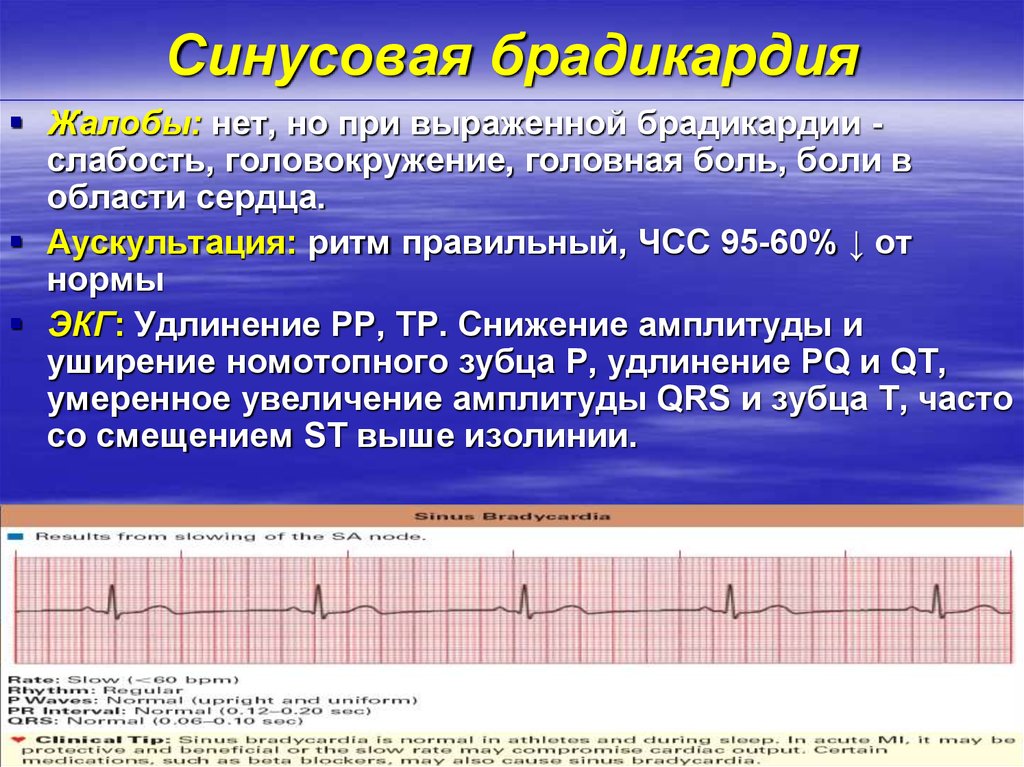
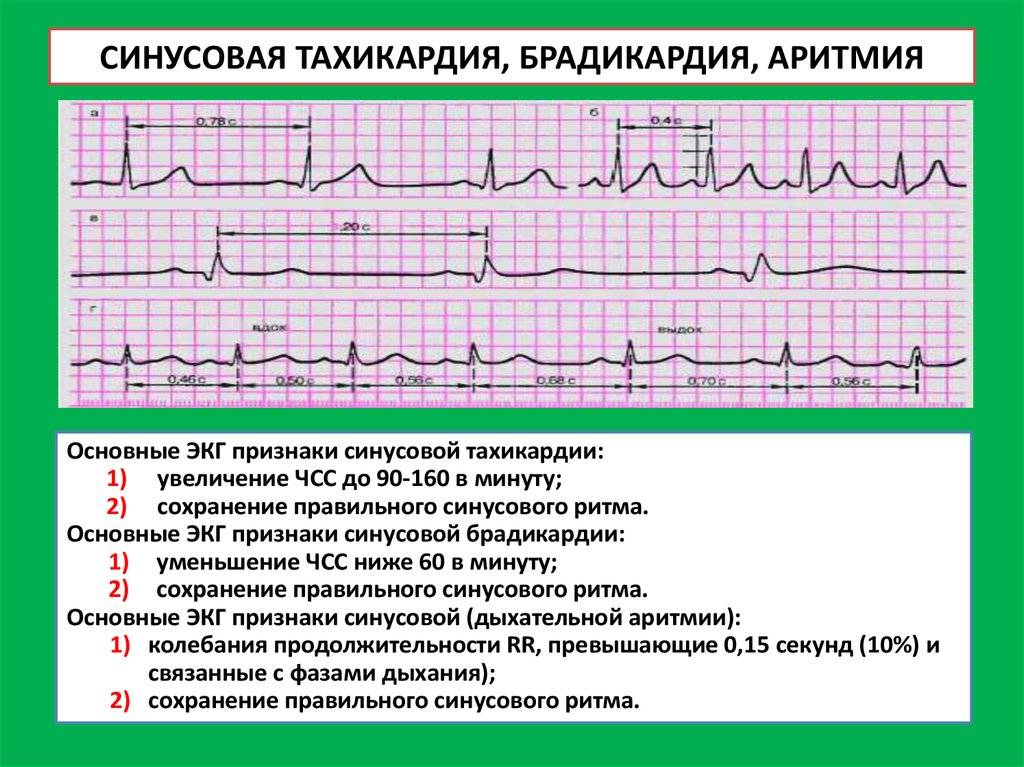
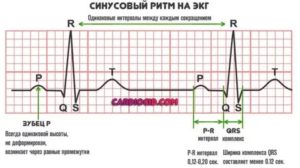
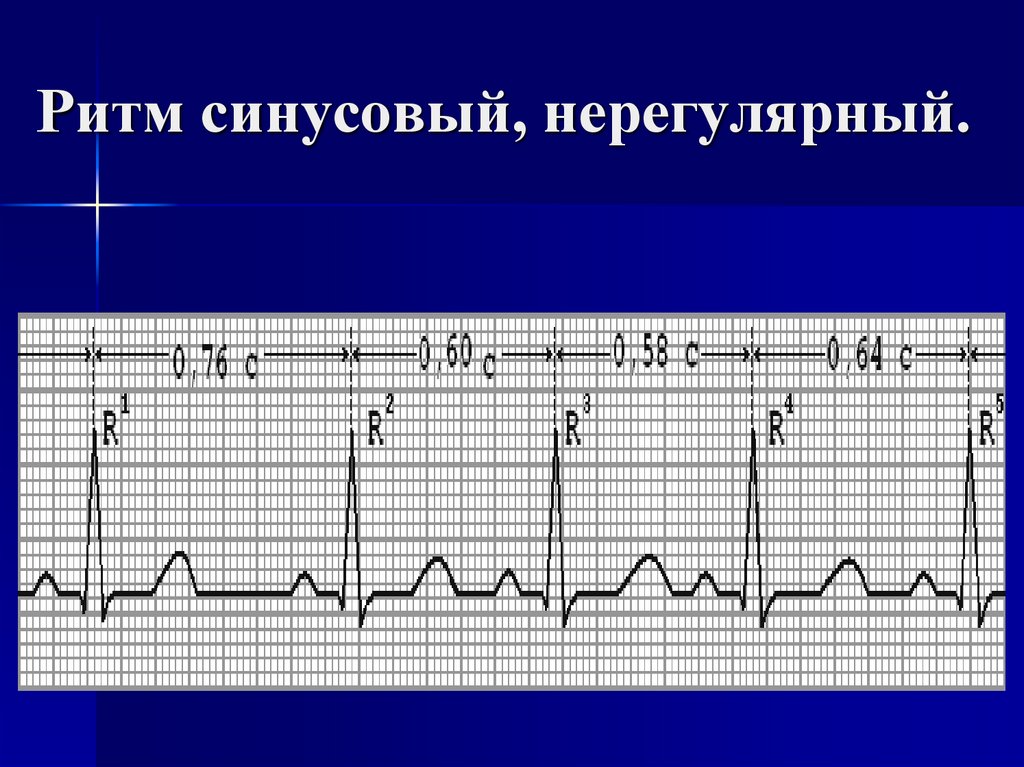
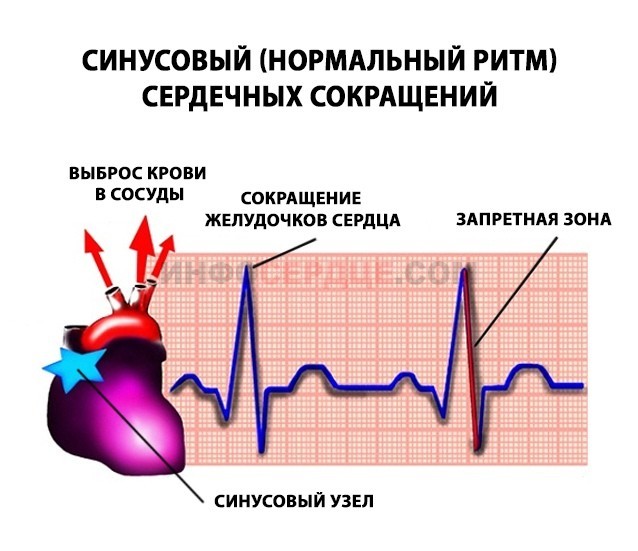
Правильный синусовый ритм — сердце работает с частотой, соответствующей возрасту, паузы между сокращениями одинаковые по длительности.
Заподозрить изменение синусового ритма может даже далекий от сферы медицины родитель. Чтобы вовремя забить тревогу, нужно знать ориентировочные возрастные нормы ЧСС:
- новорожденные — 110—160 ударов в минуту;
- до 1 года — 120—140;
- 1—4 года — 95—120;
- 3—8 лет — 90—110;
- 8—10 лет — 85—105;
- 10—12 лет — 80;
- подростки — 60—75.
Подсчитать количество ударов сердца в минуту можно, приложив руку на левую половину грудной клетки ребенка или на запястье в области лучевой артерии
При этом также следует обращать внимание на равномерность пульса
Предварительную диагностику проводит врач-педиатр, проанализировав жалобы и динамику их развития. Затем доктор производит осмотр малыша, тщательную аускультацию сердца и крупных сосудов.
Назначаются следующие инструментальные методы обследования:
- электрокардиограмма — в теплом помещении, при спокойном состоянии ребенка и доброжелательном отношении к нему;
- эхокардиография;
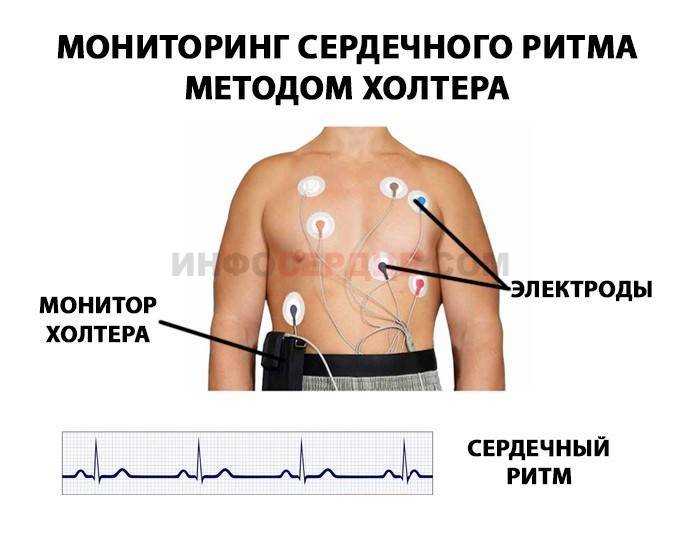
- холтер-мониторинг сердечного ритма — применяют только при выраженных нарушениях со стороны сердца и необходимости использования антиаритмических лекарств;
- УЗИ почек, надпочечников;
- рентгенография грудной клетки для определения сердечной конфигурации.
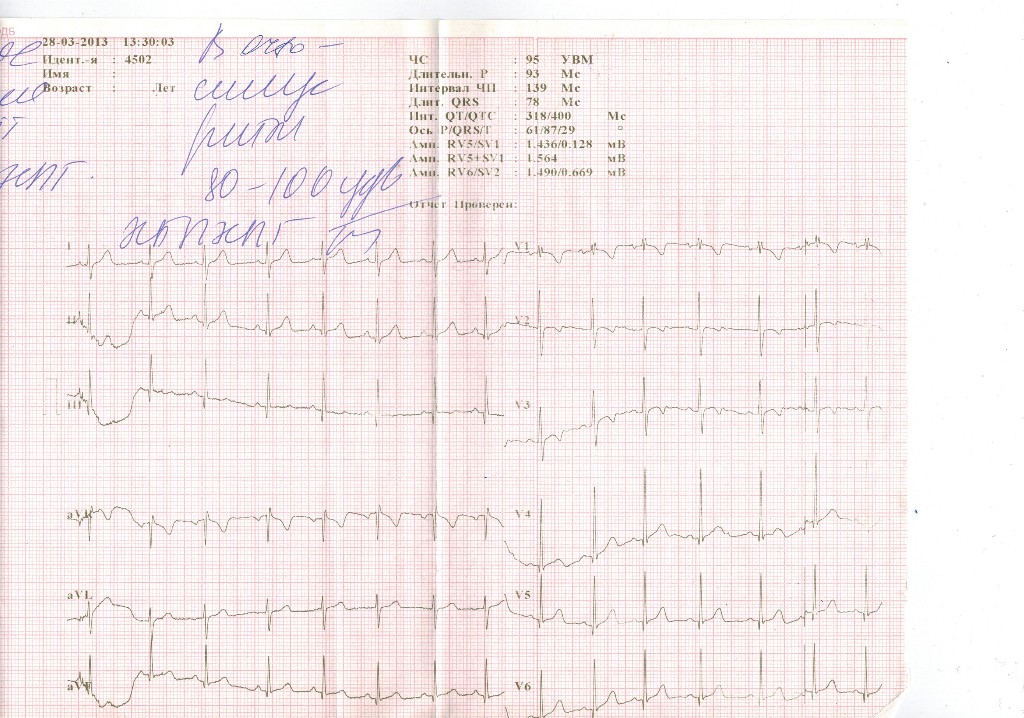
Основным способом выявления заболевания является ЭКГ. При ее расшифровке определяется форма болезни, степень тяжести патологии, состояние миокарда
Врач анализирует ЭКГ, уделяя особое внимание регулярности сокращений, высоте зубцов, величине интервалов между ними
Также в протоколе расшифровки всегда приводятся данные о положении электрической оси сердца (ЭОС). При аритмии она может занимать различное положение. Так, вертикальное положение ЭОС характерно для худощавых детей и подростков. Правильную интерпретацию ЭКГ может дать только кардиолог.
Необходимы также лабораторные способы исследования:
- общие анализы крови и мочи;
- проверка концентрации в крови тиреотропного и других гормонов щитовидной железы;
- анализ крови на биохимию (глюкоза, холестерин, антистрептолизин, ферменты печени, мочевина и креатинин);
- мазок из зева на патогенную микрофлору.
После получения результатов маленький пациент проходит консультации узких специалистов: кардиолога, ревматолога, эндокринолога, невролога, хирурга.
При записи в спортивные секции в обязательном порядке ребенку нужно сделать ЭКГ и УЗИ сердца для установления функциональных кардиорезервов.
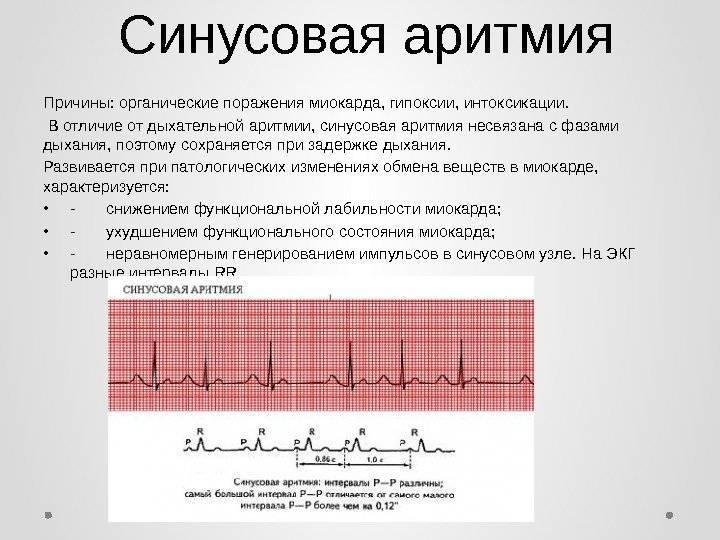
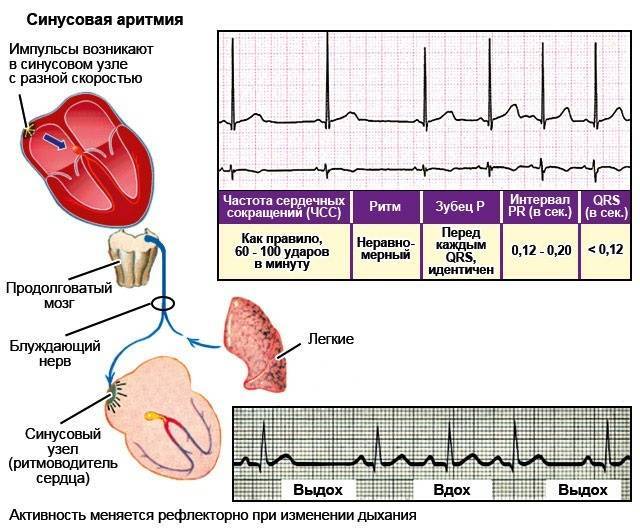
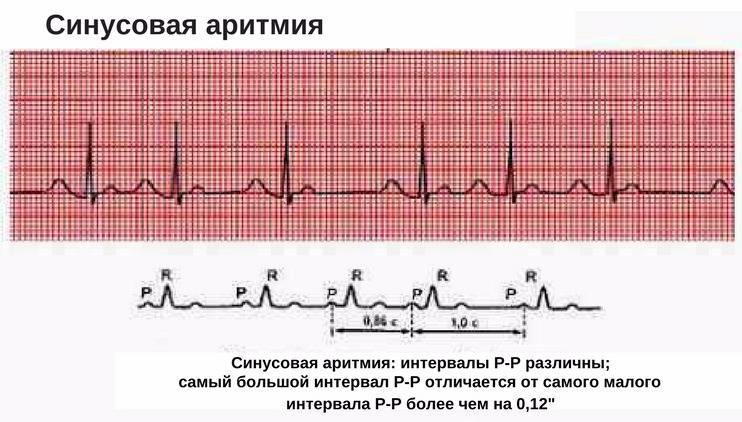
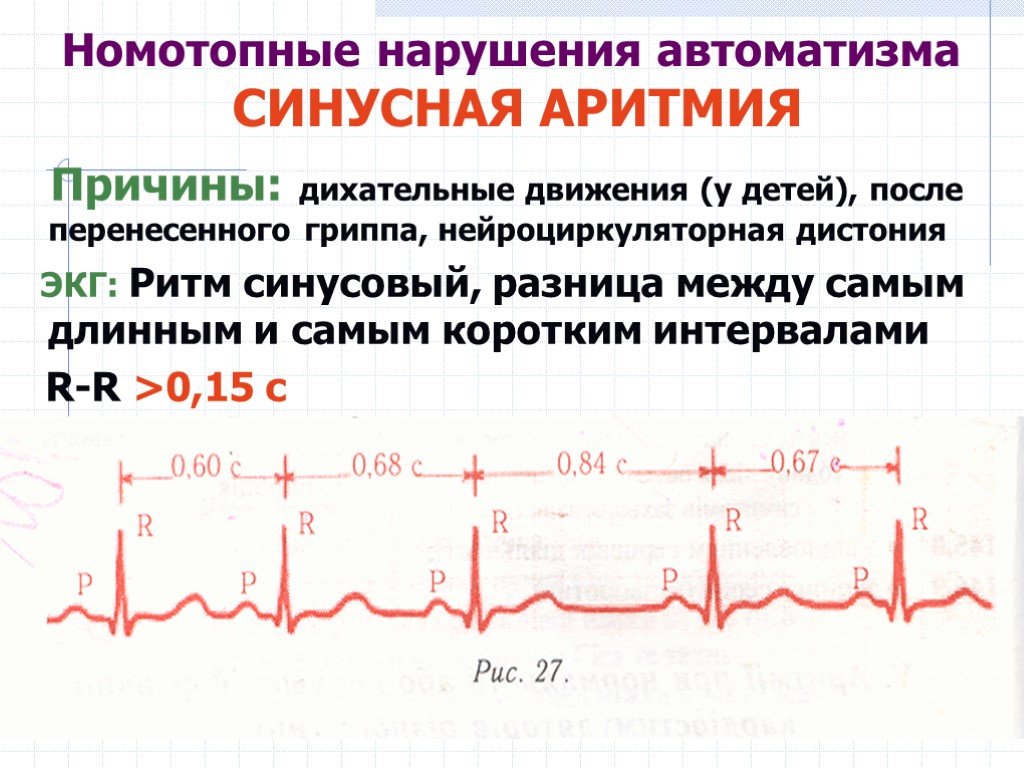
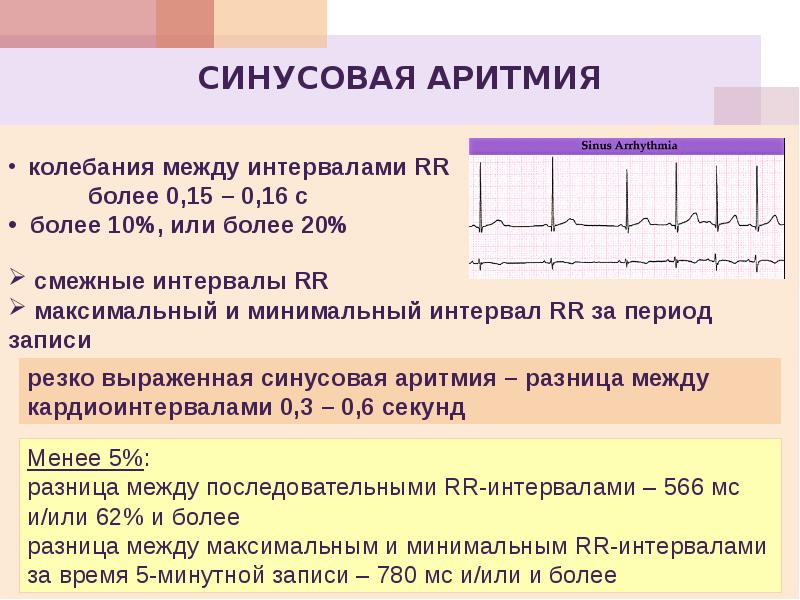
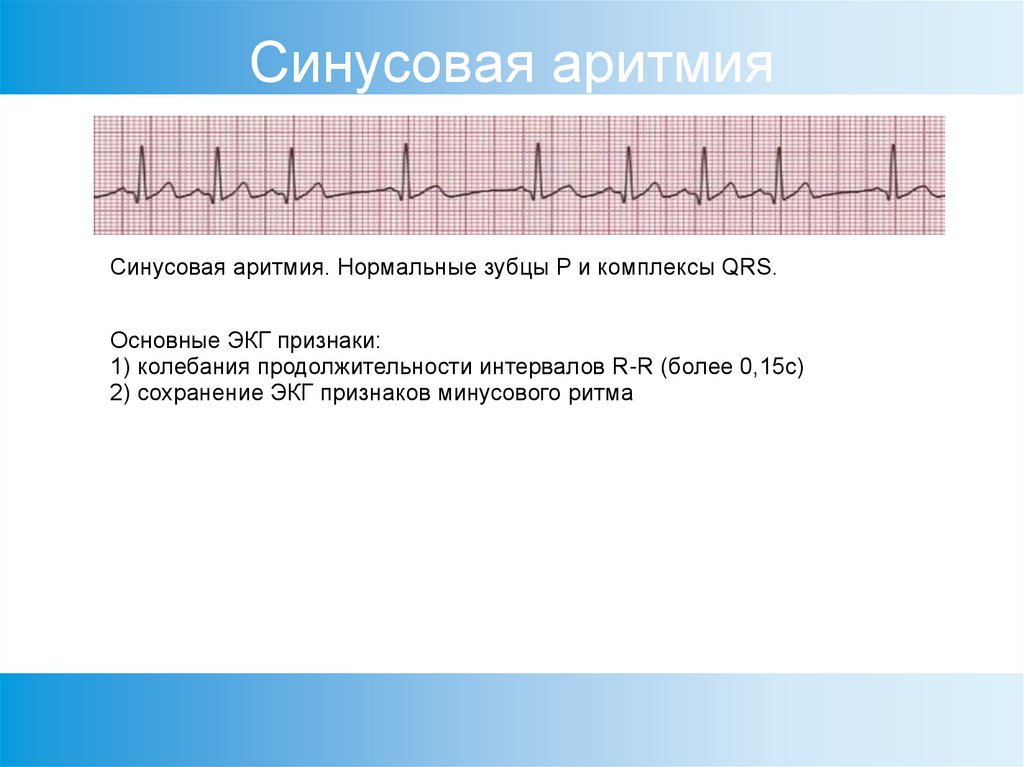
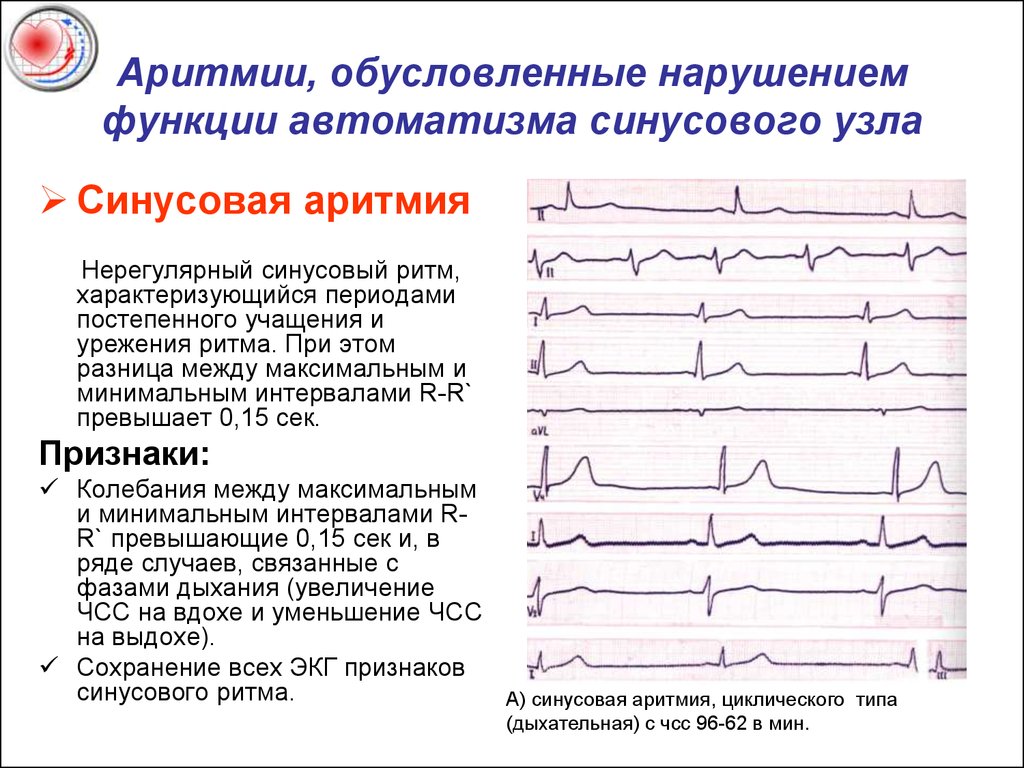
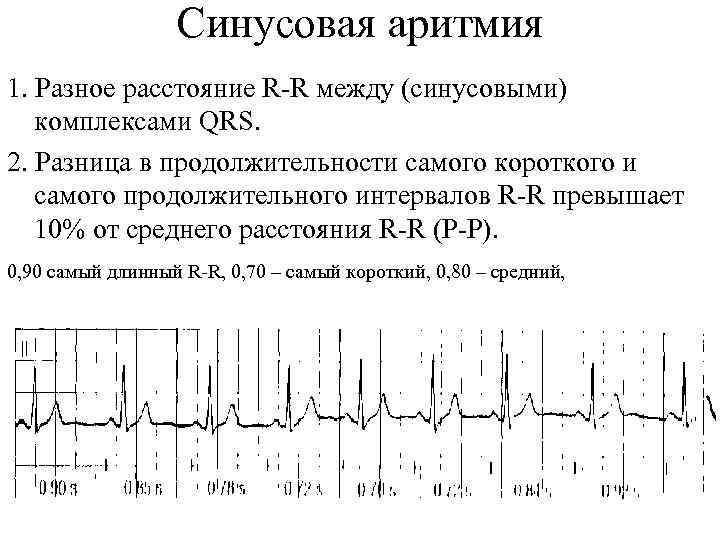
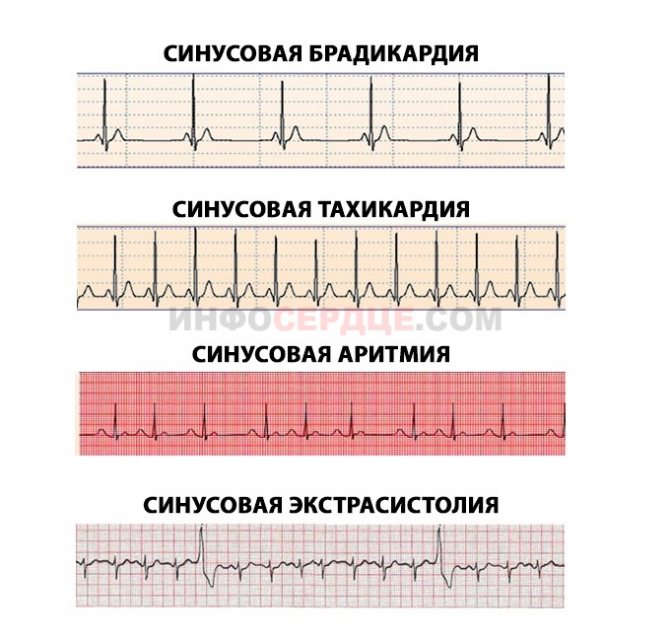
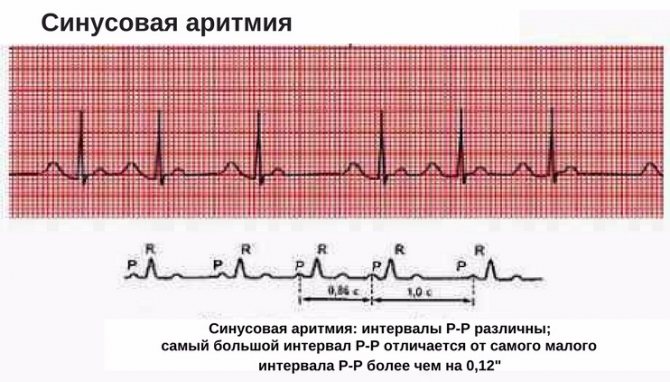
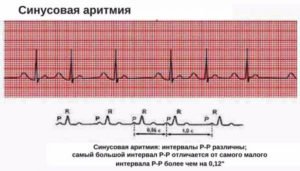
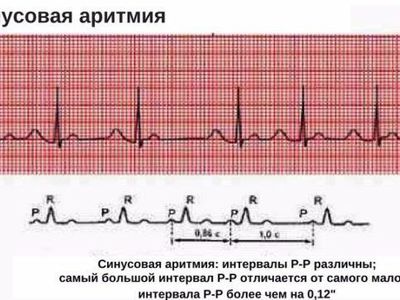
Синусовая аритмия
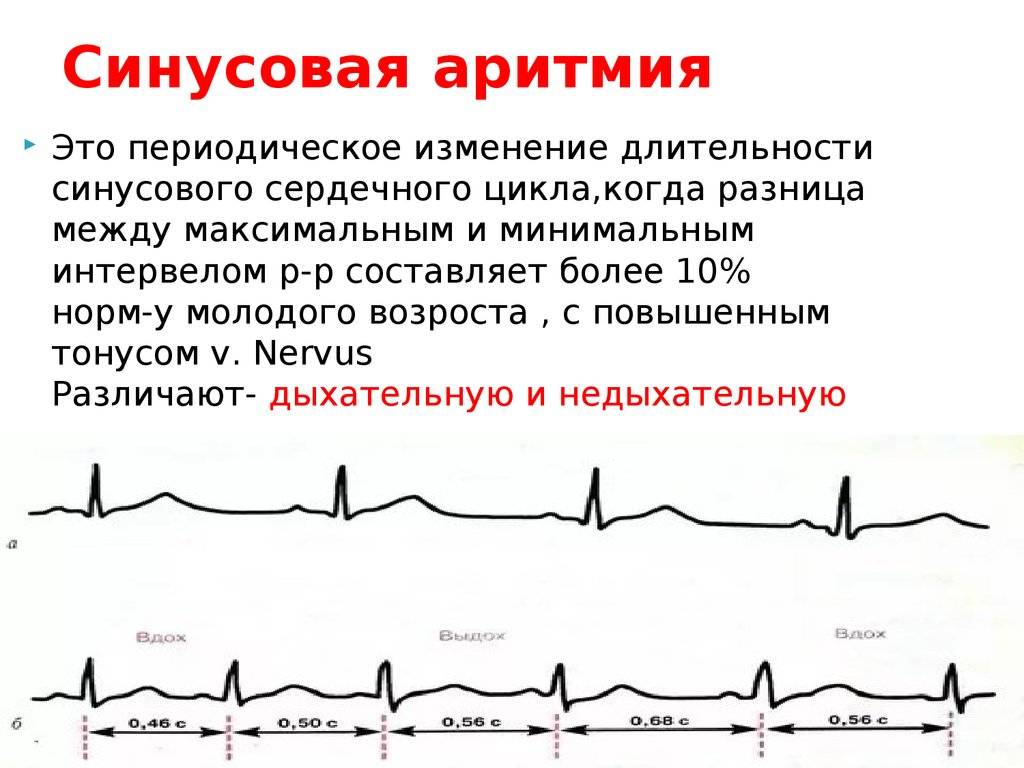
Синусовая аритмия – это такое нарушение синусового сердечного ритма, которое вызывается незрелостью вегетативной нервной регуляции работы, что у ребенка проявляется учащением или замедлением частоты сокращений сердца (ЧСС).
Синусовый ритм задается синусным узлом – главным водителем ритма. Подробнее узнать о свойствах синусового узла, синусном ритме сокращений сердца можно в статье «Синусовый ритм».
Синусное нарушение ритма, не превышающее 10% от нормы, не является болезнью, и не доставляет ребенку беспокойства. Часто выявляется это отклонение в развитии случайно при исследовании ЭКГ.
Физиологическая форма
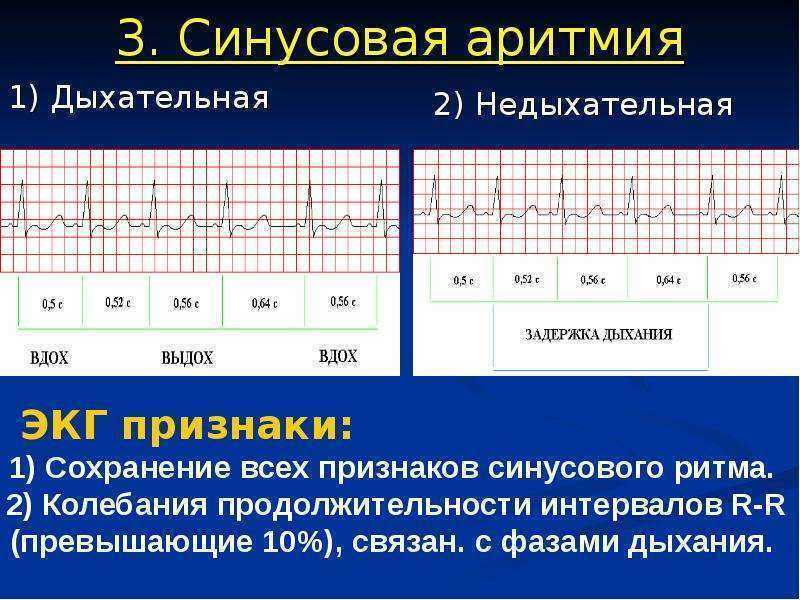
Различают два вида синусной аритмии у детей:
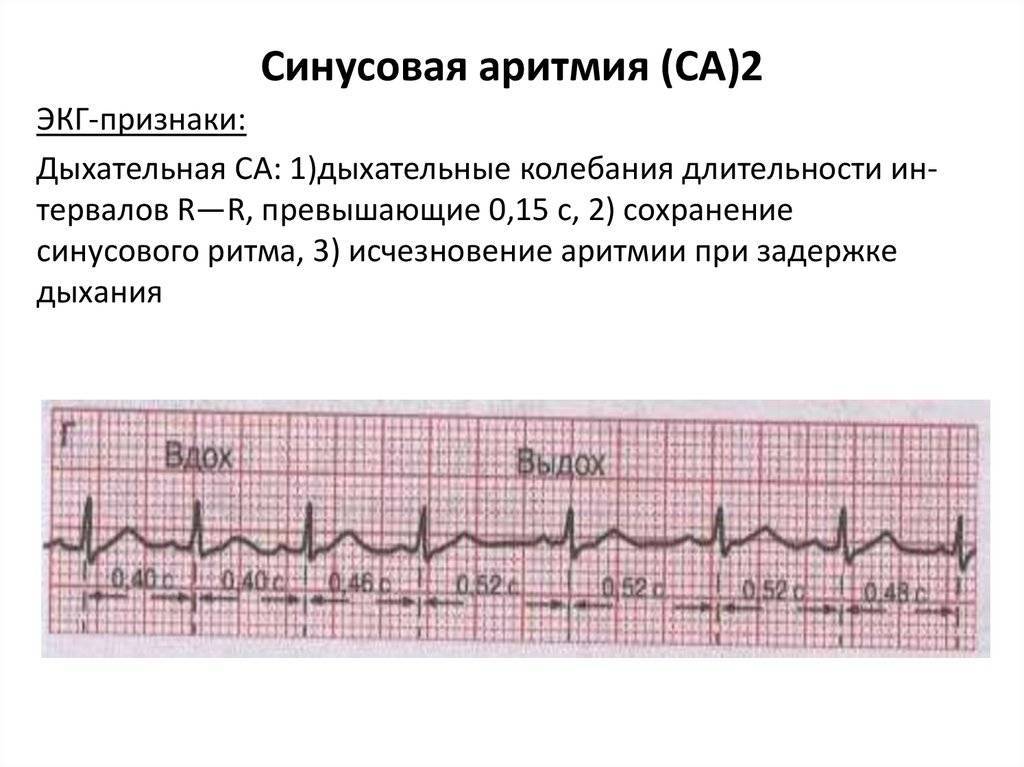
- циклическая форма или дыхательная синусовая аритмия – на вдохе ЧСС возрастает, на выдохе – уменьшается;
- недыхательная форма — нет зависимости ЧСС от фазы дыхания.
Дыхательная синусовая аритмия – это один из вариантов физиологической нормы. Встречается у детей, проявляется в учащении ЧСС на вдохе и уменьшении ЧСС на выдохе.
Периоды выраженной синусовой дыхательной аритмии приходятся у ребенка на возраст 6-7 лет, 9-10 лет, когда идет активный рост органов, и происходит совершенствование вегетативной иннервации.
Иногда ритм сердца нарушается, как эффект «белого халата». У ребенка появляется волнение перед обследованием, вызванное необычным местом и пугающими манипуляциями, что может вызвать испуг, задержку дыхания.
Повлиять на результаты обследования у маленьких детей могут:
- действие холода – слишком холодная кушетка, на которой проводится ЭКГ, прохладный воздух в помещении;
- лишний вес малыша;
- двигательная активность непосредственно перед обследованием.
Синусовый ритм, вызванный незрелостью регуляторных структур, характерен для недоношенных новорожденных, а также для деток с повышенным внутричерепным давлением.
При недыхательной синусовой аритмии ЧСС не зависит от фазы дыхания, а приступы развиваются иногда несколько раз в год. Если приступы отмечаются чаще, до нескольких раз в сутки, то и в этом случае сердце может быть абсолютно здоровым.
Причиной же изменения ритма сокращений миокарда способно стать внутреннее заболевание, вызывающее изменение в проводящей системе сердца.
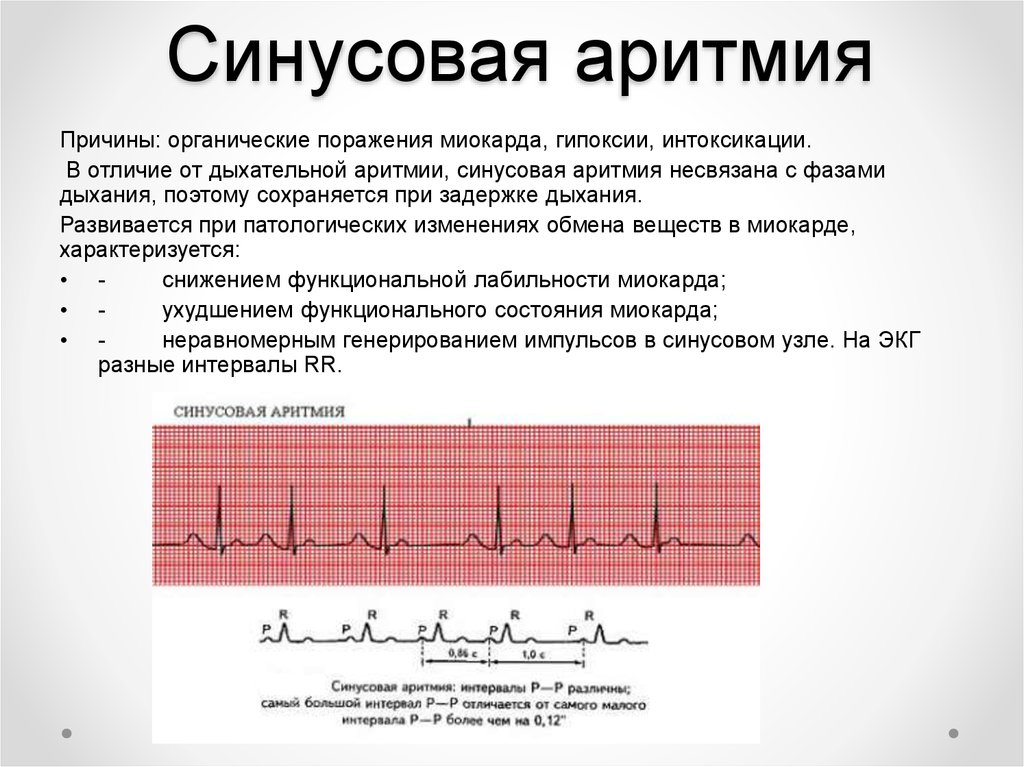
Патологическая форма
Среди множества факторов, вызывающих нарушение ритма сердца у ребенка, выделяются основные группы причин изменения синусового ритма:
- физиологические;
- несовершенство вегетативной иннервации сердца, связанной с активным ростом ребенка;
- наследственные особенности;
- гормональные перестройки в периоды активного роста;
- патологические;
- заболевания, влияющие на проводящую систему сердца;
- сосудистые нарушения;
- инфекционные заболевания, вызывающие осложнения миокарда, клапанах сердца;
- врожденные и приобретенные пороки сердца.
Вызвать нарушение синусного ритма может осложнение вирусной респираторной инфекции, заболевание кишечника, мочевыводящей системы.
На сократительную работу сердца способны повлиять:
- инфекции миокарда или околосердечных оболочек — миокардит, эндокардита;
- заболевания ЛОР-органов, зубов, особенно при хроническом длительном протекании болезни;
- обезвоживание организма и, вызванный этим явлением, электролитный дисбаланс;
- нарушение работы щитовидной железы;
- длительная диарея;
- анемия;
- физические, эмоциональные перегрузки.
У подростков причиной синусовой аритмии может быть кардионевроз. Это заболевание носит психосоматический характер, что выражается во взаимосвязи функций коры мозга, регуляторных центров гипоталамуса и работой сердца.
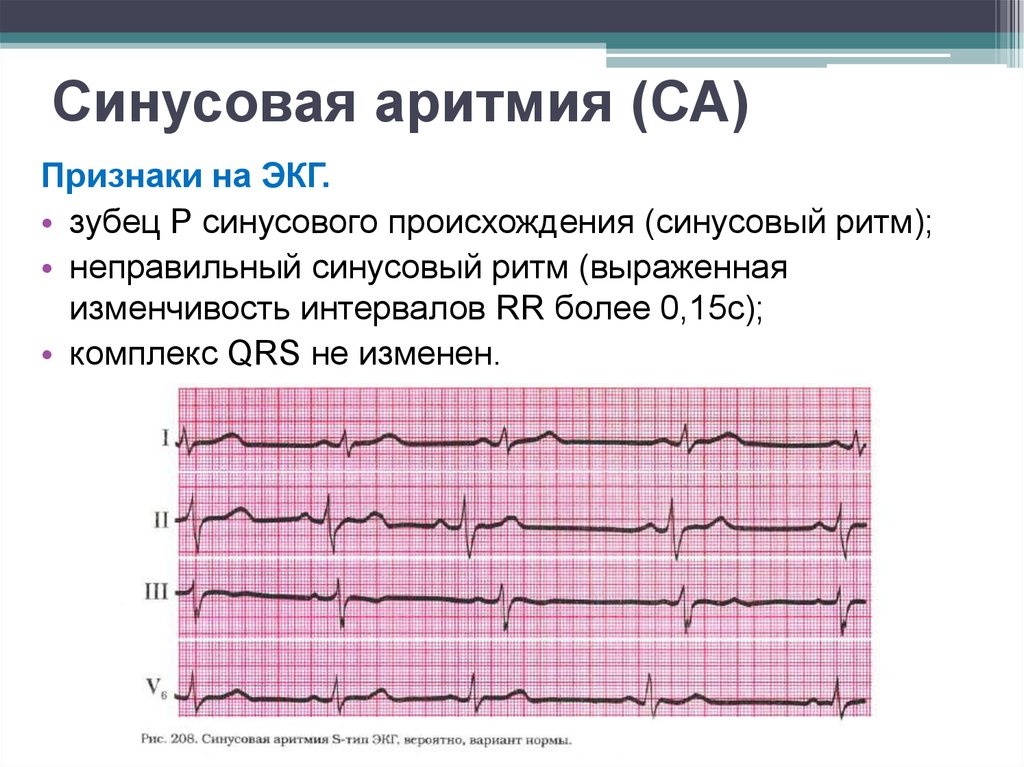
Диагностика, показания на ЭКГ
Миграция водителя ритма на ЭКГ у ребенка или взрослого может быть обнаружена в ходе разового исследования на электрокардиографе либо при снятии ЭКГ в течение 24 часов с помощью специальной методики – холтеровского мониторирования. Исследование полученных результатов должен проводить специалист: грамотный терапевт, кардиолог или аритмолог.
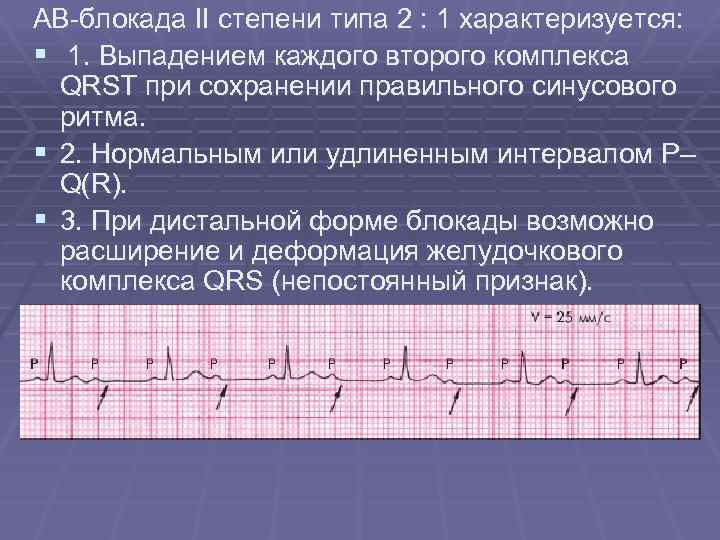
На электрокардиограмме чаще всего обнаруживается один из нижеперечисленных вариантов аритмий:
- ускоренные суправентрикулярные ритмы или непароксизмальные тахикардии;
- синоатриальная реципроктная тахикардия (сокращенно САРТ);
- предсердные тахикардии: монофокусные (один очаг генерации аномального ритма в сердце) и хаотичные (очагов 2 и больше – блуждающий водитель ритма);
- фибрилляция предсердий (мерцательный ритм);
- трепетание предсердий;
- медленные замещающие комплексы и ритмы из предсердий или антиовентрикулярного узла.
После выявления характера нарушения ритма необходимо выявить причину его развития. Для этого необходимо исключить наиболее часто встречающиеся болезни, описанные в разделе причины. Наиболее информативные лабораторные и инструментальные способы обследования пациента с сердечной патологией описаны ниже.
Основные исследования
Назначают:
- Общий/клинический анализ крови (эритроциты, гемоглобин, СОЭ, лейкоциты с лейкоцитарной формулой) – помогает выявить анемию (снижение гемоглобина в кровотоке), заподозрить воспалительные болезни сердца и опухолевые процессы.
- Биохимическое исследование крови (холестерин и липидные фракции, глюкоза, предсердный натрий-уретический пептид) – используется для оценки риска атеросклероза (формирование жировых бляшек в артериях, артериолах), сахарного диабета и состояния миокарда.
- УЗИ сердца – лучший метод диагностики кардиомиопатий, оценки состояния миокарда и наличия/отсутствия недостаточности функций органа.
УЗИ-картина кардиомиопатии
- Определение уровня тетра- и трийодтиронина – гормонов щитовидной железы.
Дополнительные исследования
Также проводят:
- Мониторирование ЭКГ с физической нагрузкой: велоэргометрия, тредмил-тест – позволяет определить скрытые нарушения ритма, возникающие во время работы; уточнить наличие некоторых форм ИБС.
- Компьютерная томография с контрастирования сердечных артерий – лучший способ для подтверждения диагноза «ишемическая болезнь сердца».
- Анализ на ревматоидный фактор, антиДНК, антинуклеарные антитела – используется при подозрении аутоиммунных заболеваний.
Лечение
Лечение аритмии зависит от ее типа, степени выраженности и сопутствующих заболеваний. Только кардиолог сможет подобрать необходимые препараты и методы терапии.
Изолированный тип аритмии не нуждается в лечении. При этом ребенок может посещать уроки физкультуры и заниматься спортом. Но все же следует ограничить участие в соревнованиях.
Дыхательная аритмия без сопутствующих патологий считается нормой и проходит самостоятельно. Но если она вызвана рядом причин, перечисленных выше, то необходимо комплексное лечение основного заболевания.
Терапия функциональной аритмии заключается в устранении причин, которые ее вызвали. Как правило, после соответствующего лечения ее проявления исчезают самостоятельно.
Органическая аритмия всегда сопровождается серьезными заболеваниями сердца, поэтому ее терапия, специфическая и длительная, напрямую зависит от методов лечения основного заболевания.
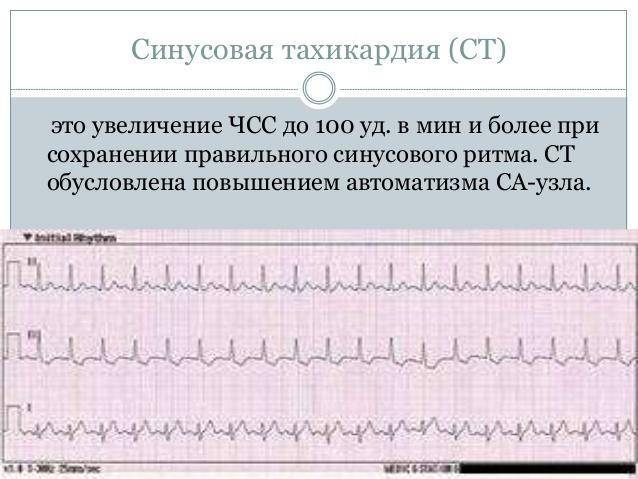
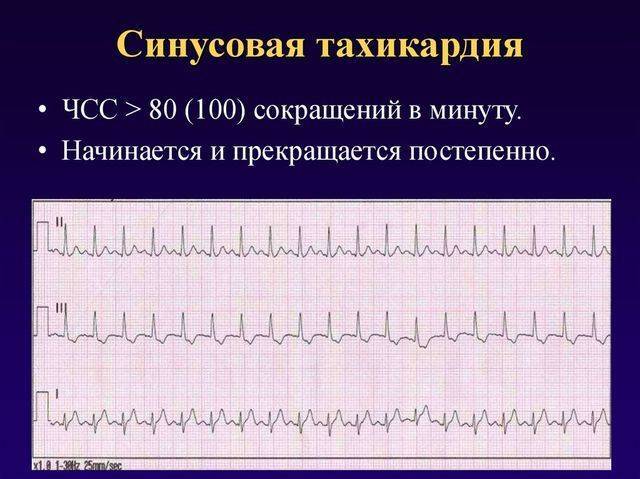
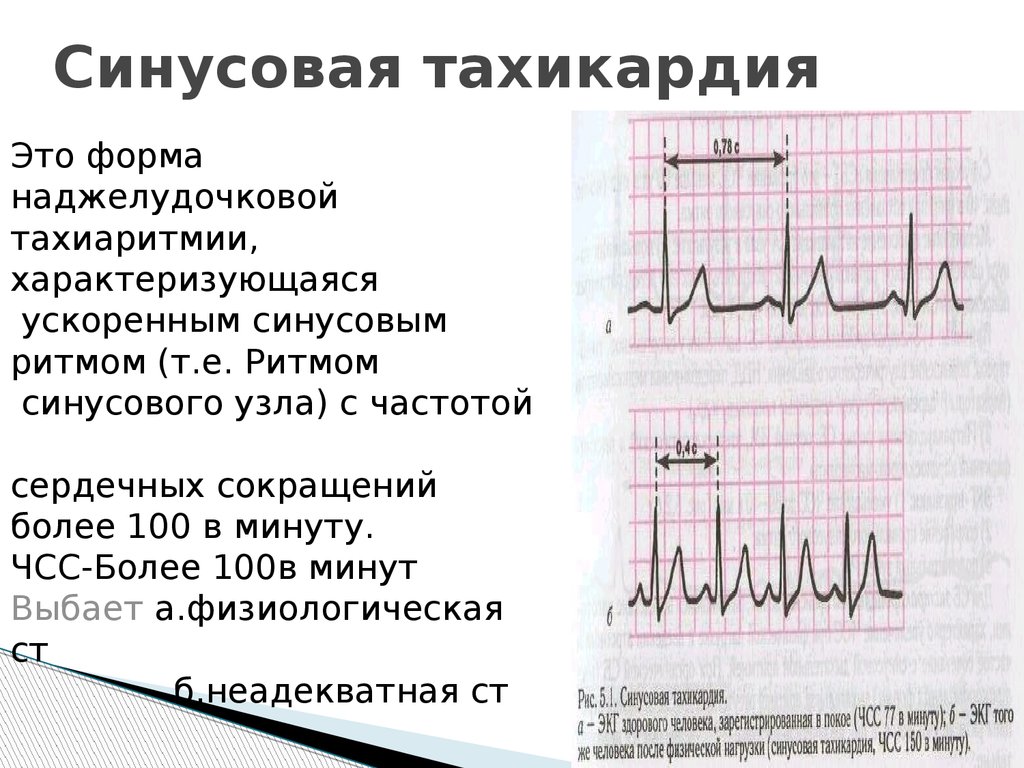
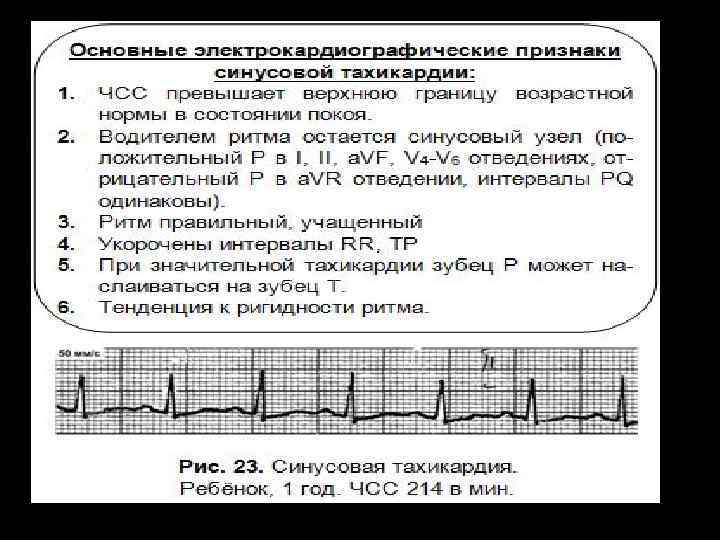
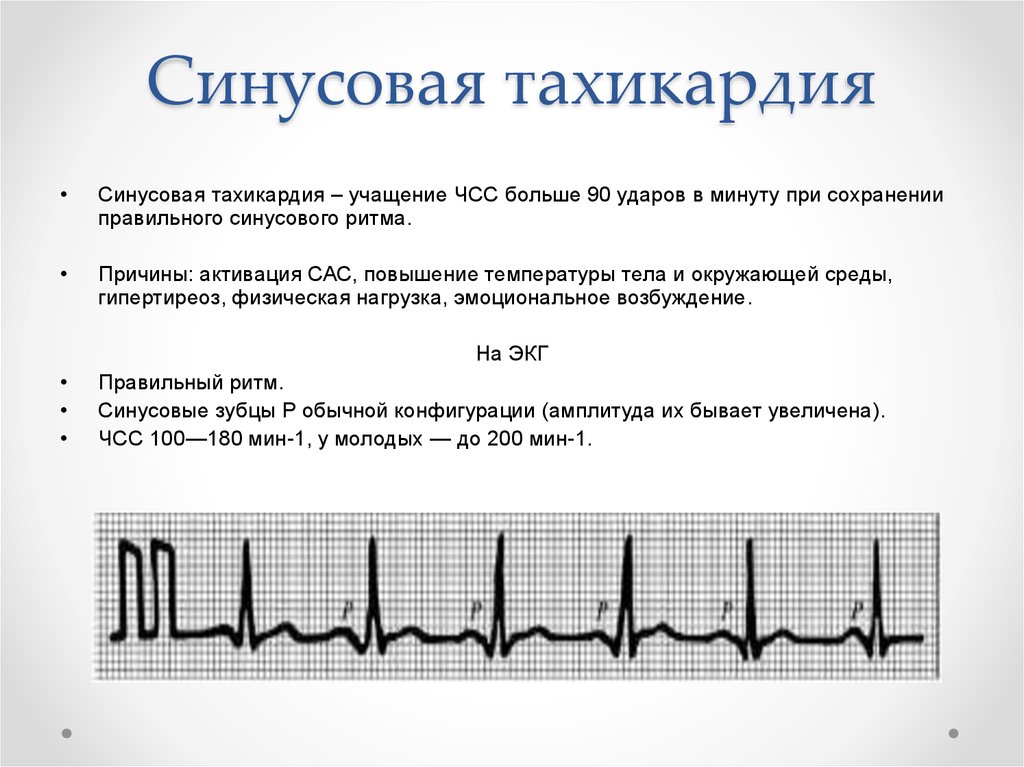
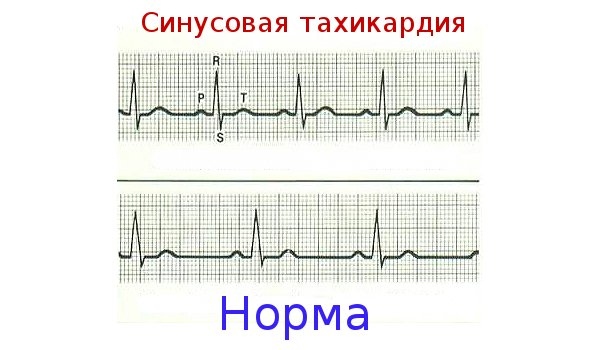
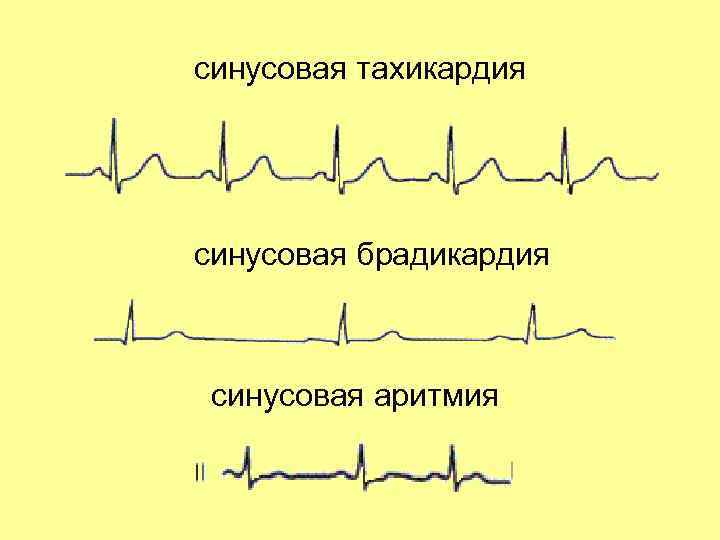
Синусовая тахикардия и брадикардия также требуют лечения заболевания, ставшего их причиной. Врач может назначить противоаритмические средства и успокоительные растительные препараты.
Экстрасистолия, возникшая из-за функциональных нарушений, не нуждается в терапии и проходит самостоятельно, в то время как органическая экстрасистолия нуждается в комплексной терапии, и в первую очередь основного заболевания.
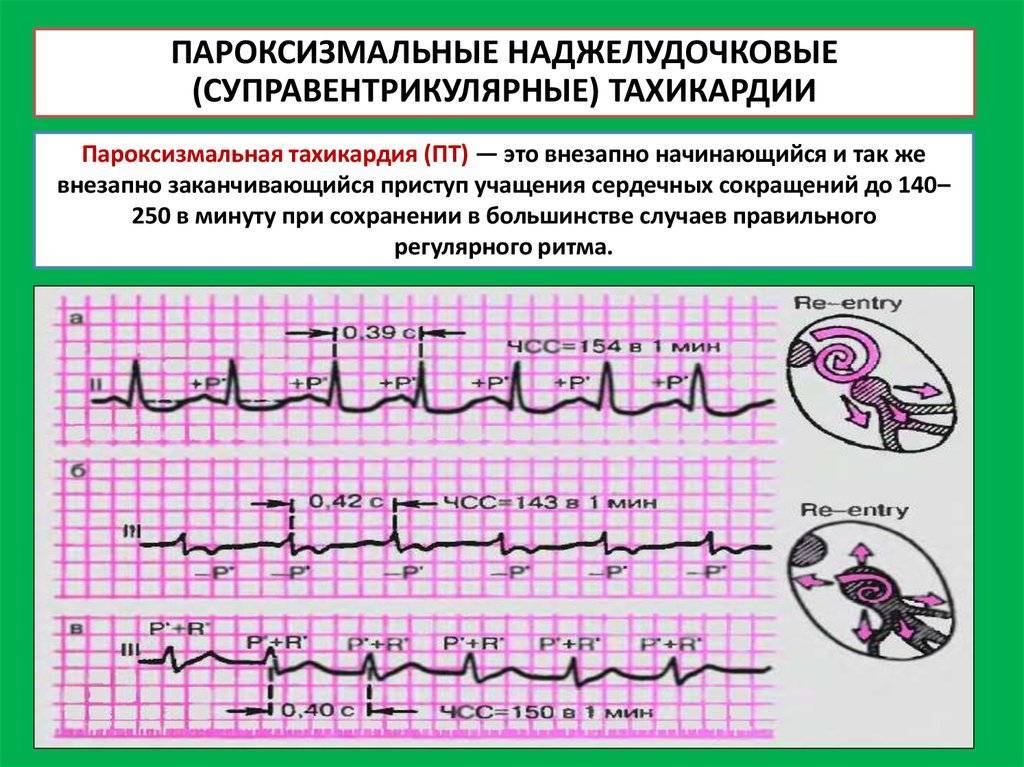
Приступы пароксизмальной тахикардии несут угрозу для жизни ребенка. Поэтому необходимо быстро вызвать «скорую помощь», а до ее приезда попробовать купировать приступ самостоятельно. Сделать это можно следующим образом:
- в течение нескольких секунд надавить большими пальцами ребенку на глаза;
- попросить ребенка натужиться, при этом рот закрыть, а нос зажать пальцами.
В межприступном периоде дети, страдающие приступами пароксизмальной тахикардии, обязательно должны наблюдаться у врача-кардиолога.
Блокады, вызванные функциональными причинами, как и большинство подобных аритмий, в терапии не нуждаются, поскольку они не несут угрозу жизни ребенка и не мешают сердечной деятельности. Приступы полных блокад сердца могут проходить самостоятельно. Но лучше все-таки обратиться за неотложной помощью, чтобы избежать негативных последствий. При частых приступах показано оперативное вмешательство для постановки кардиостимулятора.
Приступ мерцательной аритмии обязательно требует оказания квалифицированной неотложной помощи и экстренных реанимационных мер. В качестве последующей терапии необходимо устранение основного заболевания, вызвавшего приступ.
Традиционное лечение всех видов аритмий:
- противоаритмические препараты двух типов: сокращающие или повышающие сердечную проводимость;
- при тахикардии помогают Кордарон, Верапамил, Анаприлин;
- при брадикардии назначают Эуфиллин, Итроп;
- средства для снятия болевых ощущений в области сердца;
- успокоительные (седативные) препараты при вегето-сосудистой дистонии;
- витамины и витаминно-минеральные комплексы;
- внутривенные инъекции атропина показаны при длительном течении заболевания;
- адреналин показан при нарушениях проводимости;
- сердечные мерцания и трепетания снимаются хинидином, новокаинамидом или хлоридом калия;
- рефлекторный метод помогает замедлить сердцебиение (с помощью надавливания на глазные яблоки);
- не менее эффективен в этих целях массаж боковых поверхностей шеи, глубокое дыхание, давление на брюшной пресс, вызов рвотного рефлекса;
- методы физиотерапии применяются редко, исходя из их целесообразности в каждом конкретной ситуации;
- в тяжелых случаях показана хирургическая операция с целью установки кардиостимулятора; его модель зависит от типа аритмии и общей клинической картины заболевания.
При лечении любого вида аритмии следует соблюдать некоторые правила:
- уменьшить все физические нагрузки, но не допускать ожирения, так как оно является одним из факторов риска;
- обеспечить ребенку полноценное питание и отдых;
- провести коррекцию питания; ребенок должен получать дробными порциями нежирную пищу с повышенным содержанием калия и магния;
- растительно-молочная диета, в которую обязательно должны входить орехи, тыква, сухофрукты, кабачки и мед;
- исключить прием пищи перед сном, так как полный желудок может воздействовать на определенные рецепторы, тем самым способствуя нарушениям в работе синусового узла;
- исключить из рациона продукты и напитки, содержащие кофеин;
- заниматься с ребенком длительными пешими прогулками, плаванием, утренней гимнастикой, не допуская переутомления;
- строго соблюдать режим дня;
- уменьшить время, проводимое ребенком за компьютером и телевизором;
- стараться исключить или уменьшить стрессовые ситуации в жизни ребенка.
Что представляет собой патология?
Сердечный ритм может меняться у человека под воздействием некоторых факторов. Обычно сбои в данной области фиксируются у детей в определенном возрасте. В группу риска входят малыши 4-5 лет, а также 7-8 лет. Особенного внимания медиков требует подростковый период от 12 до 14 лет, когда подобная патология может появиться внезапно и исчезнуть без вмешательства доктора. Новорожденный малыш тоже нуждается в контроле за деятельностью своей сердечно-сосудистой системы, так как аритмия у ребенка чаще всего диагностируется в первые дни жизни.
Это заболевание у малышей связано с нарушением различных функциональных особенностей миокарда. Именно от этого зависит прогноз, лечение и состояние больных.
| Нарушения | Провоцируемые патологии |
| Сбой автоматизма | К этой категории относят аритмии синусового типа. Тахикардия, брадикардия и еще несколько болезней сердца. |
| Изменение возбудимости | Сюда входят патологии, которые сопровождаются нарушением в предсердие и желудочках, происходит их трепетание. Также может наблюдаться тахикардия или экстрасистолия. |
| Нарушение проводимости | Данная разновидность заболевания включает в себя блокады всех типов. |
| Сочетание нескольких функциональных сбоев сразу | Комбинированные виды аритмий могут сопровождаться тахикардией, брадикардией, синдромом удлиненного интервала QT, а также нередко наблюдается синдром Вольфа-Паркинсона-Уайта. |
Кроме того, аритмия сердца у ребенка может быть двух групп. Клинически значимая болезнь обычно вызывает опасный сбой работы сердечно-сосудистой системы, который приводит к серьезным отклонениям деятельности всего организма и влияет на прогноз заболевания. Клинически незначимые группы патологии не оказывают негативного воздействия на состояние малыша, ухудшений ритма органа далее не наблюдается. Последствие от подобной болезни может быть практически любым, так как работа главного отдела организма регулирует функции всех других систем тела ребенка.
Синусовая аритмия у ребенка

Синусовая аритмия — это сбой ритма работы сердца
Сердце у ребенка, как и у взрослого человека, выполняет функцию по перекачиванию крови. Пульсация происходит благодаря электрическим импульсам, которые распространяются по волокнам мышц и заставляют их сокращаться. Данный процесс осуществляется в автоматическом режиме. Если импульс приходит даже с незначительной задержкой или раньше положенного времени, то сердечный ритм сбивается. Это нарушение и является причиной развития синусовой аритмии.
Недуг у детей диагностируют после того, как электрокардиограф подтверждает наличие нарушения синусового ритма.
Нередко кардиологи объясняют сбой быстрым ростом организма ребенка и гормональными изменениями. Лишь в отдельных случаях нарушение указывает на серьезные проблемы с сердцем.
Независимо от того, вызвана синусовая аритмия болезнью или нет, ребенок при таком состоянии должен постоянно наблюдаться у специалиста. Врач предложит ему пройти ряд диагностических мероприятий, которые помогут выявить причину заболевания и при необходимости подобрать адекватную терапию.
Синусовая аритмия сердца у маленького ребенка характеризуется патологическим изменением длительности промежутков между сердечными сокращениями. Из-за этого сбивается его ритм. При этом норма пульса у малышей может оставаться прежней.
Классификация
Аритмия у ребенка 6 и более лет имеет несколько классификаций. Заболевание может быть врожденным, приобретенным или наследственным. Все зависит от причины его развития.
Различают у детей синусовую аритмию по частоте сердцебиения. Она может быть следующей:
- С сохранением количества ударов сердца в минуту, которое соответствует нормальному показателю.
- С увеличением количества сокращений.
- Со снижением количества ударов сердца.
Всего существует 2 степени тяжести течения синусовой аритмии у детей:
- Умеренная. Ее наблюдают при неопасных формах аритмии. Отличается заболевание слабо выраженной симптоматикой или полным отсутствием болезненных признаков. Обычно умеренную синусовую аритмию выявляют у ребенка случайно, например, во время планового проведения ЭКГ.
- Выраженная. Распознается по явным симптомам, которые пациент не способен игнорировать. Аритмия такой формы сопровождается другими заболеваниями сердечно-сосудистой системы.
Существует еще одна классификация болезни, которая имеет большое значение при подборе ребенку оптимального лечебного курса. Синусовая аритмия может иметь следующие формы:

Синусовая аритмия сердца делится на несколько видов
- Дыхательная. Ее еще называют циклической. Диагностируется при возрастании частоты сердечных сокращений на вдохе и их снижении на выдохе.
- Недыхательная. При течении этого заболевания частота сердечных сокращений не имеет никакой зависимости от фазы дыхания.
Дыхательную синусовую аритмию кардиологи относят к одному из видов нормы у детей.
Синусовая дыхательная аритмия выраженного вида часто наблюдается у ребенка 6-7 лет. Также она может проявиться к 9-10 годам. Именно в эти периоды идет интенсивный рост внутренних органов и совершенствуется вегетативная иннервация. Поэтому сбои в таком возрасте у детей не являются редкостью.
Причины
Синусовая дыхательная аритмия или болезнь другой формы у детей появляется по разным причинам. Кардиологи называют следующие факторы, которые могут отразиться на развитии патологии:
- Нарушение работы нервной системы.
- Пики роста у ребенка в разные возрастные периоды.
- Лишний вес.
- Рахит.
- Воспалительные процессы в сердце.
- Наследственная предрасположенность к болезни.
- Инфекционное поражение организма, которое влияет на водно-электролитный баланс.
- Недостаток ценных микроэлементов (кальций, калий, магний).
- Врожденная форма порока сердца.
Большинство приведенных причин указывают на проблемы в работе сердца, которые требуется решать путем проведения консервативного или радикального лечения.
Каковы причины и риски
В целом, причины также можно разделить на три категории. Назначаемое лечение напрямую от них зависит. Это врожденный тип, наследственный и включающий нарушения, вызванные нарушениями в работе систем организма (или сопровождающий приобретенное заболевание).
Легкие формы не причиняют беспокойства ребенку и крайне редко влияют на самочувствие. Чаще всего они проходят сами, без принятия мер, поскольку это часть нормы в процессе взросления ребенка. Они не оставляют последствий и, чаще всего, остаются незамеченными.
Умеренная синусовая аритмия:
- У ребенка 6 лет эта степень наблюдается чаще всего.
- Она проявляет себя слабо, может возникнуть ощущение сердцебиения.
- Бывает, проявления этой патологии отсутствуют вовсе.
Выявить заболевание умеренной степени возможно только на ЭКГ при осмотре у специалиста.
Тяжелые расстройства часто проявляются в полную силу в подростковом возрасте. Оно проявляется, зачастую, через клинические симптомы, серьезно влияющие на самочувствие. Нередко тяжелая аритмия протекает вместе с сердечными патологиями, например, кардиосклерозом.
Внимание!
Высокую опасность представляет сочетание с брадикардией (замедление пульса).
Неврозы чаще всего провоцируют это состояние. По причине того, что болезнь может стать хронической, этот вид болезни требует срочного начала терапии.
В качестве симптома, аритмия может сопровождать другие заболевания.
- пороки сердца, как врожденные, так и приобретенные;
- кардиомиопатия (повреждение миокарда);
- воспалительные сердечные болезни;
- отравление, в том числе психоактивными веществами;
- различные эмоции, что функционально влияют на нервную систему, например, стресс, тревога, резкий страх;
- ВСД (вегетативная сосудистая дистония);
- последствия интенсивных физических нагрузок;
- неопасные для здоровья сердечные нарушения – например, ложные связки;
- опухоли сердца;
- различные воспалительные заболевания, связанные с обезвоживанием организма.
У тинейджеров аритмия часто вызывается гормональной волной, например, в результате массы положительных или отрицательных эмоций.