Наружный акушерский поворот
Содержание статьи
- ИСКУССТВЕННЫЙ АБОРТ
- АКУШЕРСКИЕ ОПЕРАЦИИ, УСКОРЯЮЩИЕ РАСКРЫТИЕ ШЕЙКИ МАТКИ
- Причины формирования предлежания
- Как проводится
- Диагностика
- Возможные осложнения
- Наружный акушерский поворот
- ВАКУУМ-ЭКСТРАКЦИЯ ПЛОДА
- ИЗВЛЕЧЕНИЕ ПЛОДА ЗА ТАЗОВЫЙ КОНЕЦ
- Классический комбинированный наружно-внутренний поворот на ножку при полном раскрытии шейки матки
- Роды при выпадении мелких частей плода, крупном плоде, гидроцефалии плода
- Техника операции
ИСКУССТВЕННЫЙ АБОРТ
Искусственный
аборт — прерывание беременности по желанию женщины — разрешен до 12 нед
беременности. Осложнения, связанные с абортом, в эти сроки меньше, чем в
большие, но и они не исключены. После аборта возможно: бесплодие,
гормональные нарушения, осложненное течение последующих родов.
В более поздние сроки беременности (с 13 до 22 нед) так называемые поздние аборты осуществляются только по медицинским или социальным показаниям.
Медицинские показания
заключаются в психических заболеваниях матери или отца, при которых
беременность противопоказана. При других заболеваниях медицинские
показания к прерыванию беременности устанавливаются комиссией в составе
акушера-гинеколога, врача той специальности, к которой относится
заболевание беременной, и руководителя амбулаторно-поликлинического или
стационарного учреждения.
Социальные показания для искусственного прерывания беременности:
• беременность в результате изнасилования;
• пребывание женщины в местах лишения свободы;
• инвалидность мужа I-II группы или смерть мужа во время беременности.
В
ранние сроки беременности (до 12 нед) можно удалить плодное яйцо
одномоментно. При позднем аборте (после 13 нед) используются другие
методы прерывания беременности (см. операции прерывания беременности).
Чем меньше срок беременности, на котором она прерывается, тем менее
выражены последующие гормональные нарушения. Однако прерывание
беременности в любом сроке может сопровождаться осложнениями, которые
трудно предвидеть и избежать (к ним, помимо указанных, относятся
воспалительные заболевания, бесплодие, нарушение менструального цикла и
т.д.). Всем пациенткам, особенно нерожавшим, имеющим резус-отрицательную
кровь, следует разъяснять вред аборта.
АКУШЕРСКИЕ ОПЕРАЦИИ, УСКОРЯЮЩИЕ РАСКРЫТИЕ ШЕЙКИ МАТКИ
Кожно-головные щипцы (Уилт-Иванова-Гаусса) используются
для подтягивания головки плода к выходу из половых путей при неполном
раскрытии шейки с целью ускорения родов и попытки прижатия головкой
низко расположенной плаценты.
Показанияк
операции: необходимость ускорения родов при мертвом или
нежизнеспособном плоде; попытка головкой мертвого плода прижать
отслаивающуюся низко расположенную плаценту.
Условия: головное
предлежание; соразмерность таза и головки; мертвый плод; раскрытие
шейки не менее чем на 2-3 см; отсутствие кровотечения.
Техника операции. После
обычной обработки наружных половых органов дезинфицирующим раствором
при положении женщины на гинекологическом кресле во влагалище вводят
зеркала и обнажают шейку матки. Если плодный пузырь цел, разрывают его
оболочки и в матку входят двузубчатые пулевые щипцы, которыми
захватывают кожную складку головки. К рукоятке щипцов подвешивают груз
(грелку с водой) весом не более 500 г. Роженицу укладывают на родильную
кровать. Направление тяги должно соответствовать направлению родового
канала. Если головка во входе в таз, то подвешенную грелку можно
разместить между польстерами родильной кровати. После прохождения
головки широкой части полости малого таза бинт с подвешенной грелкой
пропускают через ножной конец кровати. Далее происходят самопроизвольные
роды.
Метрейриз — операция, направленная на
ускорение раскрытия шейки матки введенным за внутренний зев резиновым
баллоном (метрейритнер). Операция в настоящее время применяется крайне
редко в связи с опасностью инфицирования матки.
Показания. Искусственное прерывание беременности по медицинским показаниям
Причины формирования предлежания
Все причины, которые могут провоцировать неправильное положение, можно разделить на две группы. Первая вызвана особенностями или патологиями матери. К ним относятся:
- аномалии в строении матки;
- нарушение объема околоплодных вод (маловодие или многоводие);
- обвитие пуповиной, которая препятствует ребенку повернуться головкой вниз;
- беременность двойней (тройней);
- фиброма матки больших размеров, которая создает механические препятствия для нормального положения;
- пороки развития и аномалии в строении костей таза матери;
- аномалии в развитии плаценты;
- незначительный перерыв между беременностями, особенно если в предыдущей было кесарево сечение;
- снижение тонуса матки – чаще встречается у многократно рожавших или у тех, кто перенес множественные аборты, выскабливания, кесарево сечение или другие операции на матке;
- наследственный фактор.
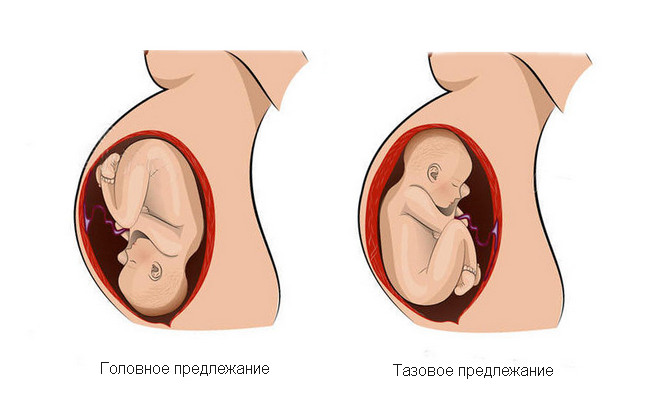
Тазовое предлежание может быть вызвано аномалиями в развитии плода. Оно часто встречается у недоношенных детей, поскольку плод просто не успевает принять благоприятное положение. Ребенок с недостаточной массой тела, спровоцированной задержкой внутриутробного развития, также слишком активно перемещается в матке.
Наконец, причиной тазового предлежания могут стать такие внутриутробные патологии как гидроцефалия, увеличение щитовидной железы (зоб). Обычно такие патологии обнаруживают еще на ранних сроках беременности во время проведения УЗИ. Женщине может быть рекомендовано прерывание беременности.
Тазовое предлежание представляет определенные риски для ребенка. Смертность при родах в этом случае в 9 раз выше, чем при обычном головном предлежании. 80 % беременностей с таким показателем заканчиваются кесаревым сечением. При естественных родах у роженицы повышается риск разрыва внутренних половых органов, а у ребенка может развиться асфиксия, гипоксия, появиться гематомы. Роды часто осложняются слабостью родовой деятельности.
До 36-й недели плод может менять свое положение. Если у матери было отмечено тазовое предлежание до этого срока, это еще не значит, что оно сохранится до самых родов. В этом случае занимают выжидательную позицию. После 36-й недели шансы на естественное улучшение состояния минимальные. В этом случае необходима медицинская помощь.
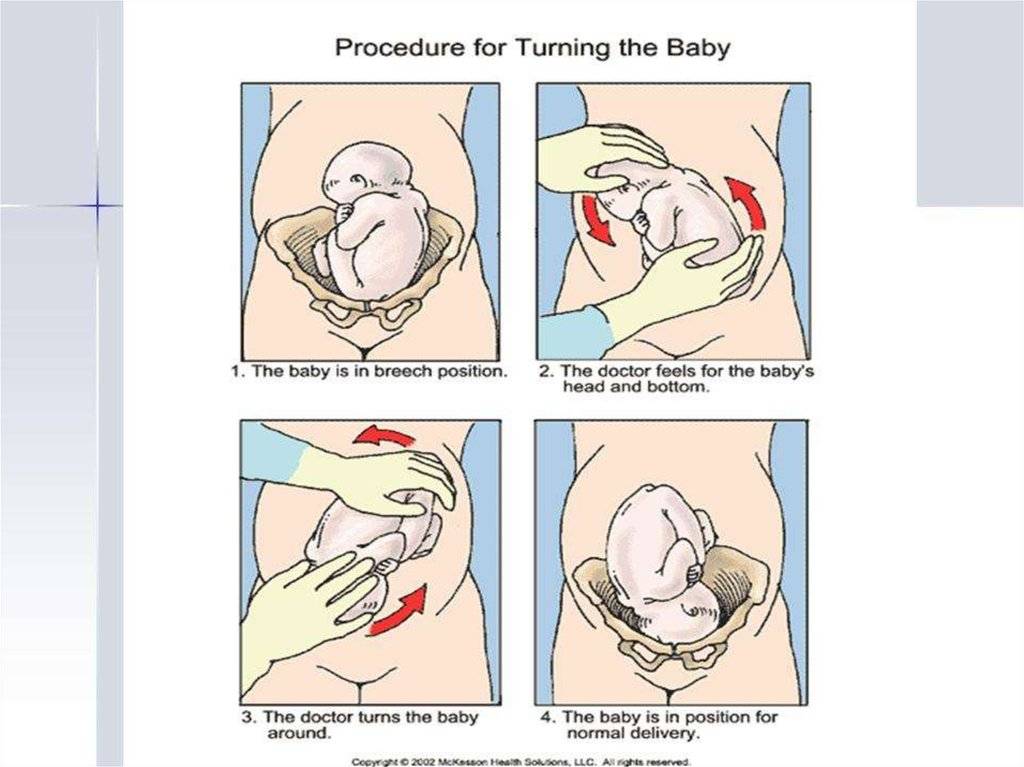
Как проводится
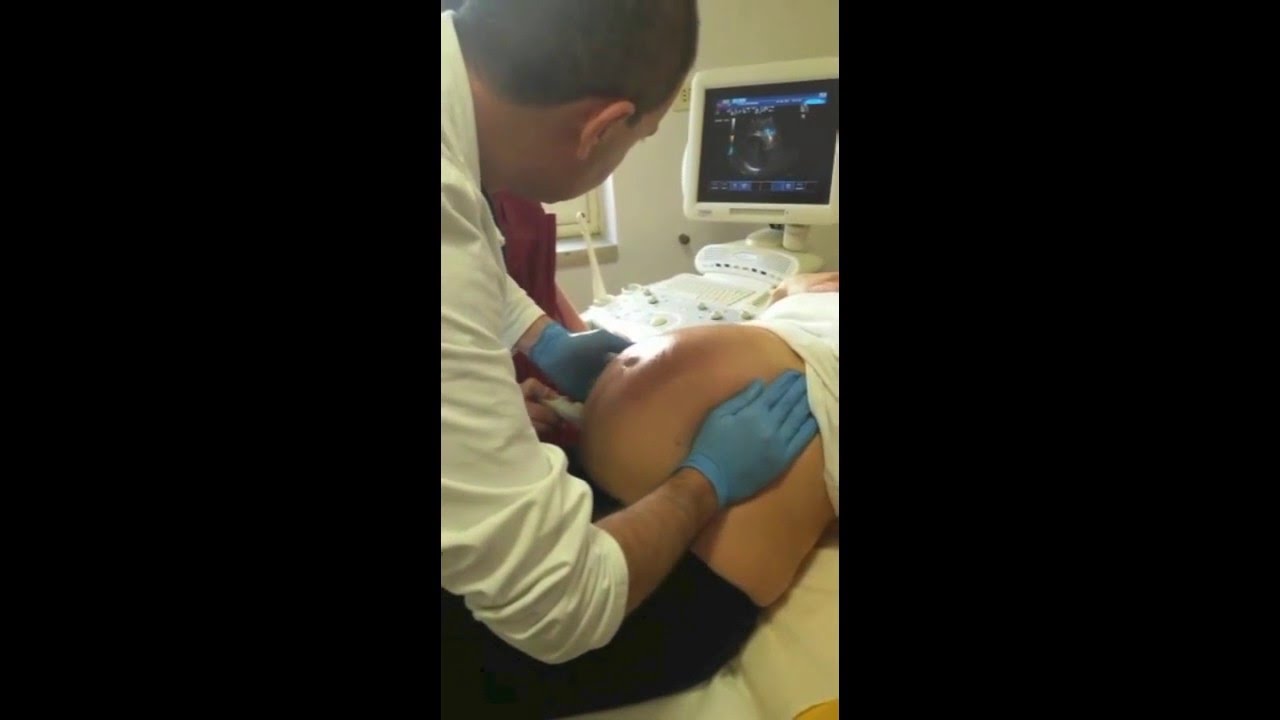
Процедура акушерского поворота состоит из нескольких этапов:
- госпитализация беременной женщины в перинатальный центр на сроке 36 недель;
- проведение всех необходимых исследований (УЗИ, КТГ, анализы крови);
- введение специальных препаратов, которые снижают сократительную активность матки;
- непосредственное проведение поворота ребенка;
- УЗИ плода и матки после поворота для контроля за состоянием.
Во время непосредственного изменения положения ребенка женщина может испытывать некоторый дискомфорт и незначительные болезненные ощущения.
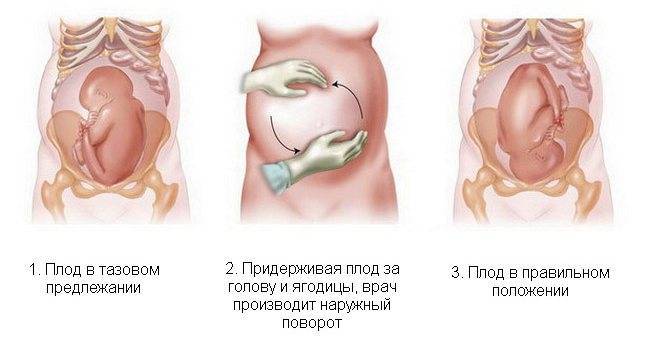
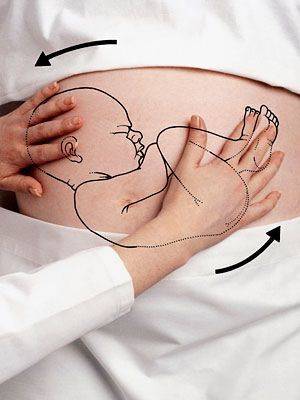
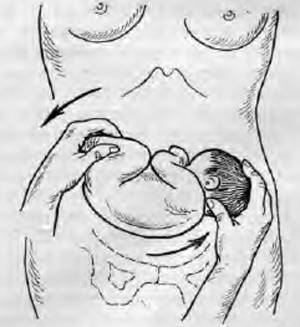
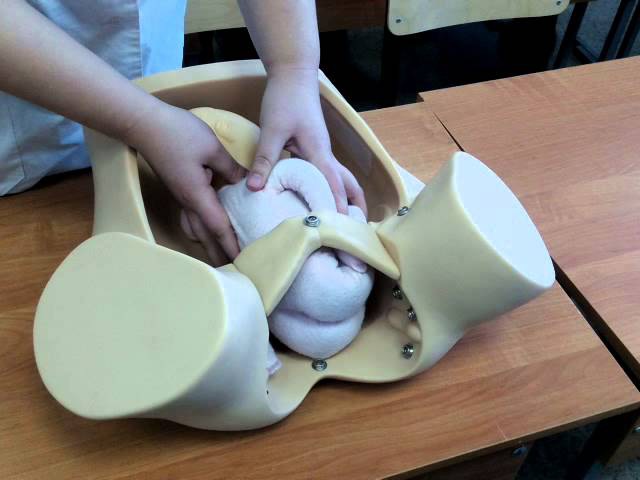
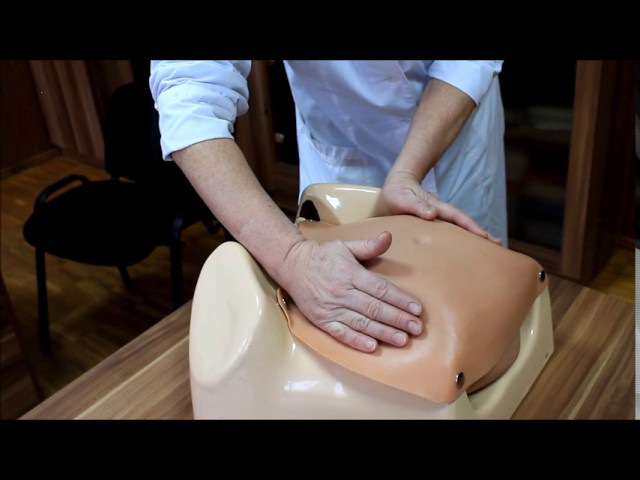
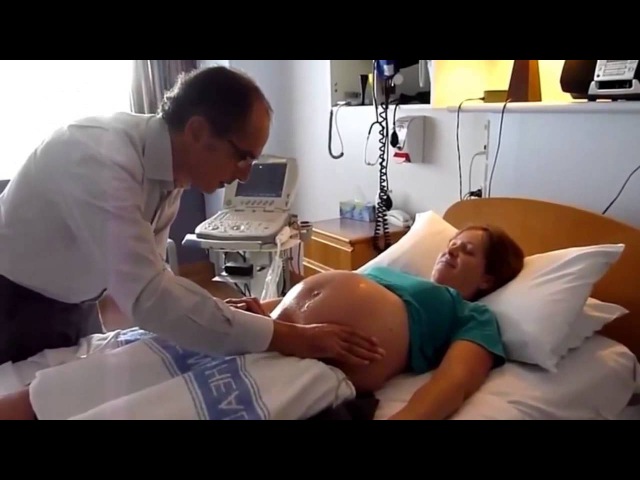
Женщине необходимо занять положение лежа на кушетке. Врач встает сбоку и поворачивается лицом к пациентке.
Одной рукой специалисту необходимо нащупать голову, вторую опустить на область таза женщины. Врач начинает аккуратно двигать ребенка в следующих направлениях:
- ягодицы в сторону спинки;
- спинка в сторону головки;
- головка к животу.
Все манипуляции должны быть очень аккуратными, но в то же время уверенными и ритмичными.
Диагностика
Перед началом проведения наружного акушерского поворота необходимо пройти комплексное обследование. Оно включает в себя следующие процедуры:
- ультразвуковое исследование;
- КТГ;
- общий клинический анализ крови;
- анализ крови на групповую и резусную совместимость.
Ультразвуковое исследование позволяет определить следующие параметры:
- внутриутробное положение ребенка;
- количество амниотической жидкости;
- место прикрепления и локализация плаценты.
В случае, когда оба родителя ребенка имеют отрицательный резус-фактор женщине необходимо сделать инъекцию иммуноглобулина.
На протяжении всей процедуры врачи ведут контроль за состоянием сердечного ритма ребенка.
Перед процедурой обязательно необходимо опорожнить кишечник и мочевой пузырь. Накануне процедуры отказаться от избыточного количества еды.
Возможные осложнения
Главное и опасное осложнение – изменение положения малыша в матке. В таких случаях врачи диагностируют поперечное головное предлежание. Ребенок перед поворачивается спинкой к выходу.
Определить причину такого явления невозможно, но гинекологи выделяют располагающие факторы:
- узкий таз у женщины;
- аномалии, патологическое развитие матки;
- наличие новообразований;
- развитие патологий во время гестации (многоводие, недостаточность плаценты);
- генетическая предрасположенность.
Если плод находится в правильном головном предлежании, женщина может рожать самостоятельно.
От того, в каком положении будет находиться ребенок, полностью зависит родоразрешение. Поэтому состояние контролируют на поздних сроках гестации, чтобы определить положение маленького человека.
Материал подготовленспециально для сайта kakrodit.ruпод редакцией врача Павленко М.Л.Специальность: акушер-гинеколог высшей категории.
Наружный акушерский поворот
Наружный акушерский поворот производится при отсутствии эффекта от дородового исправления аномалий положения и предлежания плода методом физических упражнений, предложенным И. И. Грищенко, А. Е. Шулешовой и И. Ф. Диканем.
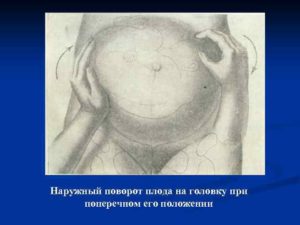
Наружный акушерский поворот на головку
производят с учетом позиции плода по методике Б. А. Архангельского или без учета позиции, считаясь лишь с легкостью перемещения плода — по Виганду. По мнению большинства акушеров, уточнение вида и позиции плода является одним из непременных условий для наружного акушерского поворота.
Показания: поперечное или косое положение плода, тазовое предлежание. Условия: беременность 35-36 недель, хорошая подвижность плода, податливость брюшной стенки, нормальные размеры таза или отсутствие значительного сужения его, благоприятное состояние матери и плода.
Противопоказания: преждевременные роды и мертворождения в анамнезе, послеоперационные рубцы на матке, токсикозы и кровотечения при данной беременности, аномалии развития и опухоли матки, сужения таза (второй степени и ниже), маловодие, многоводие, крупный плод, многоплодная беременность.
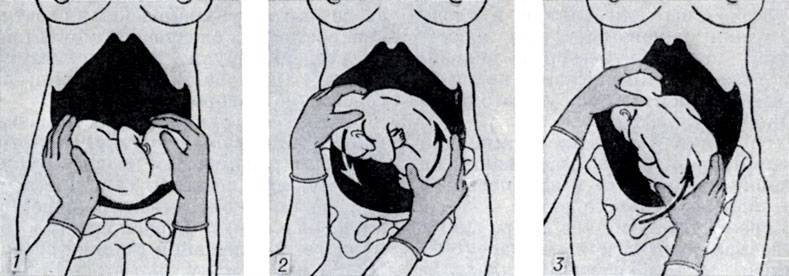
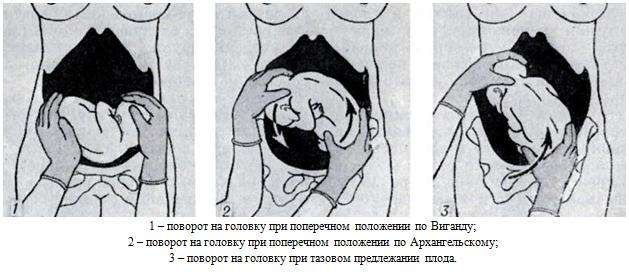
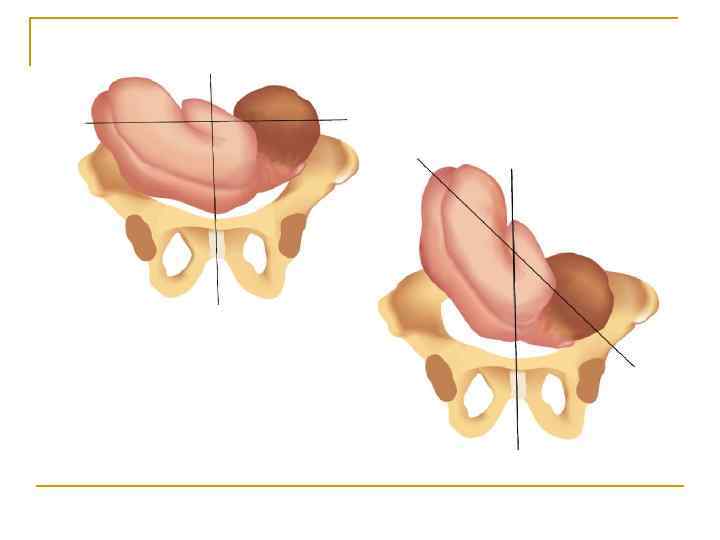
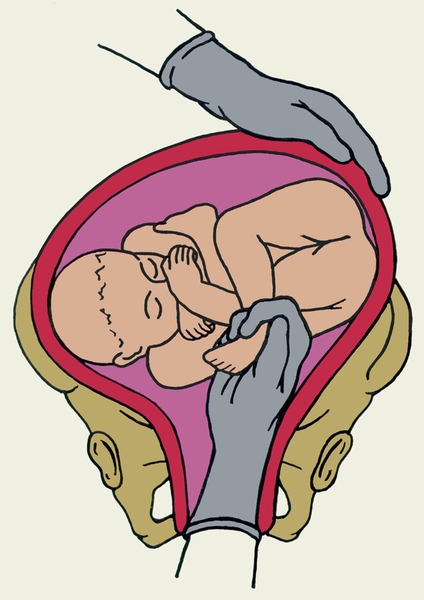
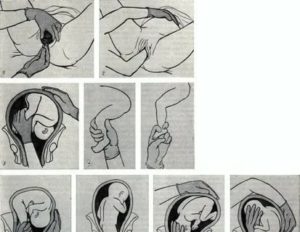
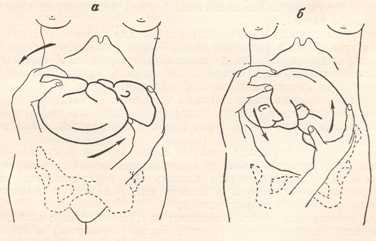
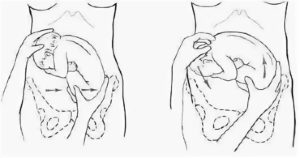
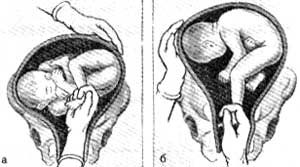
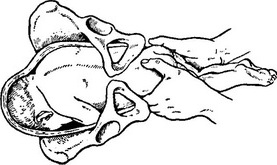
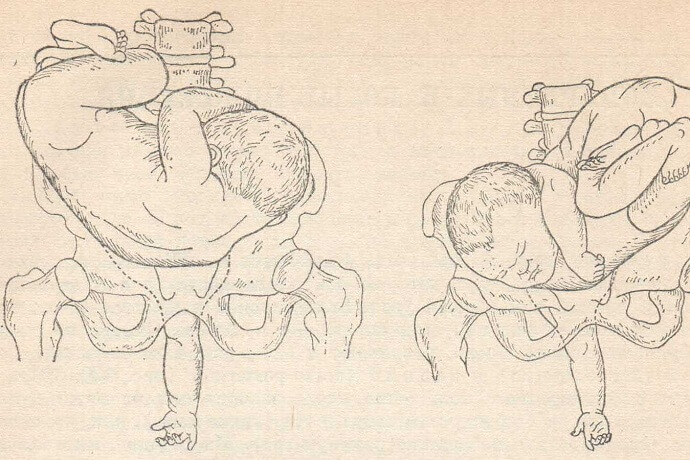
Наружный (профилактический) поворот по Виганду при поперечном и косом положении плода. Беременной опорожняют мочевой пузырь и укладывают ее на жесткую кушетку на спину с согнутыми в коленях ногами. Акушер кладет обе руки плашмя на живот беременной таким образом, чтобы одна рука обхватывала головку плода, другая — ягодицы (рис. 1, 1). Одновременным воздействием на головку и ягодицы, руководствуясь исключительно легкостью перемещения, без учета позиции плода, последний постепенно переводят в продольное положение. Головку оттесняют ко входу в малый таз, а ягодицы — ко дну матки.
Наружный (профилактический) поворот по Архангельскому
при поперечном и косом положении плода. Беременной женщине под кожу вводят 1 мл 1% раствора промедола, опорожняют мочевой пузырь, укладывают на твердую кушетку, предлагают согнуть ноги. Врач садится справа лицом к беременной, точно определяет позицию плода, после чего одной рукой обхватывает головку сверху, другой — тазовый конец плода снизу. При переднем виде поперечного положения плода, когда спинка его обращена ко дну матки, осторожными движениями головку смещают ко входу в малый таз, тазовый конец плода — ко дну матки (рис. 1, 2). В случае, когда спинка плода обращена ко входу в малый таз, поворот производят на 270°, для этого сначала смещают ягодицы ко входу в малый таз, а головку — ко дну матки. Затем из ягодичного предлежания плод переводят в головное.
Общим правилом наружного поворота по Архангельскому при всех видах и позициях (при косых и поперечных положениях) плода является смещение ягодиц в сторону спинки, спинки — в сторону головки, головки — к брюшной стенке плода.
При выполнении указанных технических приемов плод после поворота оказывается в переднем виде. Архангельский считает, что при такой технике плод, сохраняя правильное членорасположение и форму овоида, остается в положении сгибания, что наиболее благоприятно для вращения его в полости матки.
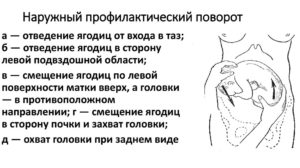
Наружный профилактический поворот плода на головку при тазовых предлежаниях.
Неблагоприятный прогноз при тазовых предлежаниях для матери и плода послужил основанием для применения профилактического исправления тазового, предлежания во время беременности путем наружного поворота на головку.
Условия и противопоказания для поворота из тазового предлежания на головку те же, что и для поворота при поперечном положении.
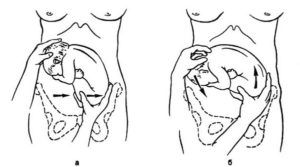
Беременной женщине опорожняют кишечник, непосредственно перед операцией — мочевой пузырь и укладывают ее на мягкую кушетку на спину. Врач садится справа от нее. Детально определяет позицию и вид плода.
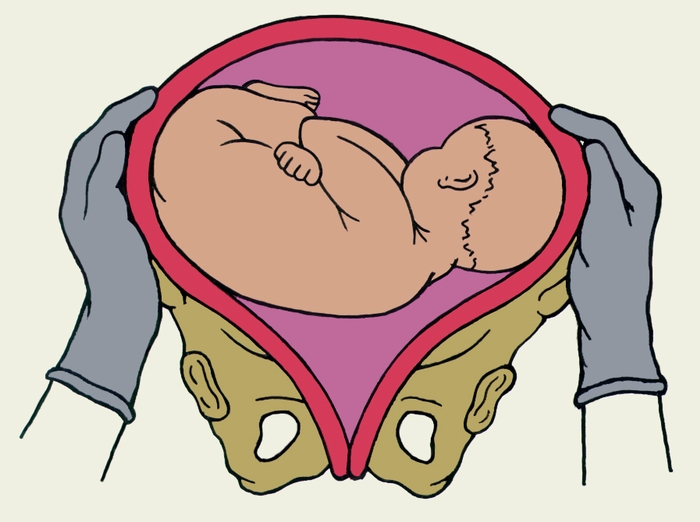
Техника поворота: очень бережно манипулируя одновременно обеими руками, отодвигают ягодицы от входа в малый таз ко дну матки, в сторону спинки плода, а головку — ко входу в таз, в сторону брюшной стенки плода (рис. 1, 5).
После операции наружного поворота не исключена возможность рецидива, поэтому необходимо закрепить продольное положение плода. С этой целью Архангельский предложил особый бандаж в виде ленты шириной 10 см, который фиксируют на животе беременной на уровне пупка или несколько ниже него; это способствует увеличению вертикального и уменьшению горизонтального диаметра матки. Бандаж не следует снимать в течение 1-2 недель для исключения возможности перехода плода в поперечное положение.
Удержание продольного положения плода после наружного поворота на головку можно произвести при помощи двух валиков, скатанных из простынь, положенных по обеим сторонам плода, с последующим бинтованием живота.
ВАКУУМ-ЭКСТРАКЦИЯ ПЛОДА
Вакуум-экстракция плода (лат. vacuum— пустота; extrahere — вытягивать) —
извлечение
живого плода во время родов с помощью вакуум-экстрактора, чашечка
которого присасывается к предлежащей части плода (головке) в результате
разрежения воздуха — создание вакуума.
В нашей стране
вакуум-экстракция используется в 0,12-0,20% всех родов, а в последнее
время ее применяют все реже. Это объясняется расширением показаний к
кесареву сечению в интересах плода.
Вакуум-экстрактор состоит из чашечки, соединенной с гибким шлангом и с вакуумным насосом.
В нашей стране имеются вакуум-экстракторы двух типов:
1.
Вакуум-экстрактор Мальстрёма (рис. 30.23), состоящий из металлических
чашечек диаметром от 7,6 до 15,2 см и устройства для создания вакуума с
помощью электронасоса;
2. Вакуум-экстрактор системы
Kiwi, состоящий из двух чашечек. Одна пластиковая плотная чашечка имеет
внутри поролон, вторая — мягкая, гибкая, защищена колпачком, который
снимают перед использованием. Вакуум создает ручной насос, есть также
индикатор разрежения и клапан сброса разрежения. Первая чашечка является
универсальной (рис. 30.24). Вторая чашечка является менее травматичной,
но она не так сильно фиксируется на головке. Более эффективно применять
«плотный» вариант чашечки.
Рис. 30.23. Вакуум-экстрактор Мальмстрома
 Рис. 30.24. Вакуум-экстрактор Kiwi
Рис. 30.24. Вакуум-экстрактор Kiwi
Отрицательное
давление сначала 100 мм рт. ст., а затем до 400-600 мм рт. ст.
создается правой рукой акушера, воздействуя на насос. Контроль за
давлением обеспечивает индикатор разрежения (зеленый цвет соответствует
достаточному разрежению).
Более щадящим, менее травматичным является вакуум-экстрактор системы KIW.
Показания к вакуум-экстракции плода:
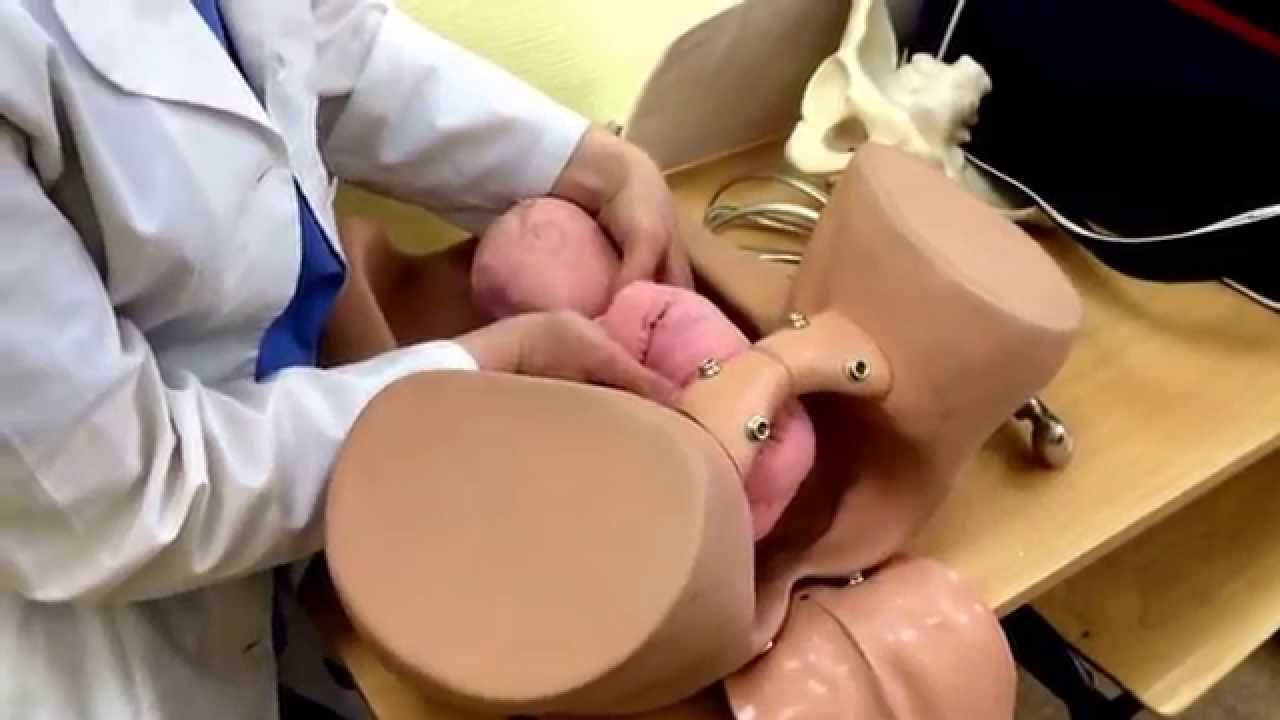
ИЗВЛЕЧЕНИЕ ПЛОДА ЗА ТАЗОВЫЙ КОНЕЦ
Извлечение
плода за тазовый конец производится при любом варианте тазового
предлежания в случае необходимости быстро закончить второй период родов,
когда упущена возможность для проведения кесарева сечения или после
комбинированного поворота плода на ножку. В зависимости от варианта
предлежания плода извлечение может быть проведено за ножку или две ножки
(ножное или ягодично-ножное), за паховой сгиб (чисто ягодичное).
Показания к операции:
•
преждевременная отслойка нормально расположенной плаценты и преили
эклампсия во втором периоде родов (тазовый конец в узкой части полости
малого таза);
• острая гипоксия плода во втором периоде родов (тазовый конец в узкой части малого таза);
• после классического поворота плода на ножку.
Условия для операции:
• полное раскрытие шейки матки;
• отсутствие плодного пузыря;
• соответствие размеров таза и последующей головки.
Нередко
извлечение плода за тазовый конец предпринимается на погибшем плоде.
При этом возможно высокое расположению предлежащей части —
ягодиц (над входом, во входе в малый таз).
Подготовка
к операции обычная для любой влагалищной операции: выпускается
катетером моча; наружные половые органы, внутренние поверхности бедер,
низ живота, влагалище обрабатываются дезинфицирующим раствором.
Обезболивание — ингаляционный наркоз или продолжающаяся регионарная анастезия.
Перед
операцией внутривенно роженице вводят один из спазмолитических
препаратов (1 мл 0,1% раствора атропина сульфата; 2 мл 2% раствора
но-шпы и т.д. с тем, чтобы не наступило спазма шейки матки вокруг шеи
плода после рождения туловища плода.
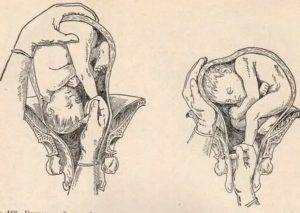
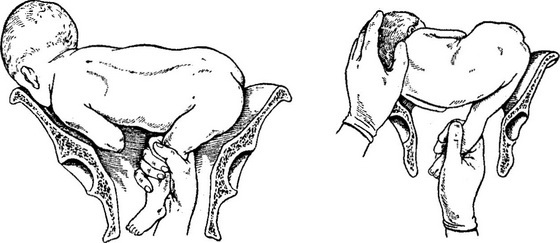
При извлечении плода за тазовый конец выделяют четыре этапа:
• захват ножки и извлечение плода до пупка;
• извлечение плода до угла лопаток;
• выведение плечевого пояса;
• выведение последуюшеи головки.
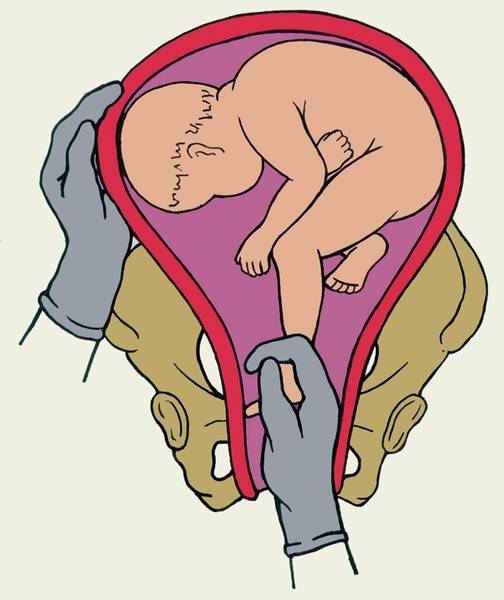
Классический комбинированный наружно-внутренний поворот на ножку при полном раскрытии шейки матки
Показания к операции:
Поперечное и косое положение плода.
Предлежание и вставки, которые неблагоприятны для родоразрешения (лобовое, передний вид лицевого предлежания, высокое прямое стояние стреловидного шва).
Состояния матери и плода, требующие срочного родоразрешения.
Противопоказания к операции акушерский поворот:
1. Запущенное поперечное положение плода.
2. Угроза разрыва матки.
3. Разрыв матки.
4. Рубец на матке после любых операций или перфорации матки.
5. Несоответствие между размерами таза и плода.
6. Гидроцефалия плода.
7. Мертвый плод.
Условия для операции акушерский поворот:
1. Полное раскрытие шейки матки.
2. Целый околоплодный пузырь или воды вылились недавно: если плодный пузырь цел, то его разрывают непосредственно перед операцией.
3. Плод достаточно подвижен в полости матки.
4. Размеры таза соответствуют размерам плода.
Роженица находится в акушерской кровати в положении на спине с согнутыми в коленных и тазобедренных суставах нижними конечностями.
Обезболивание должно быть полным — масочный или внутривенный наркоз.
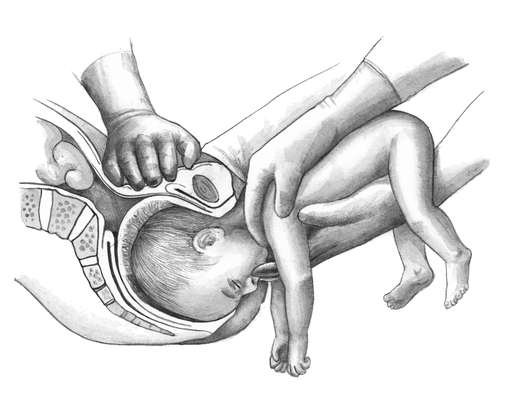
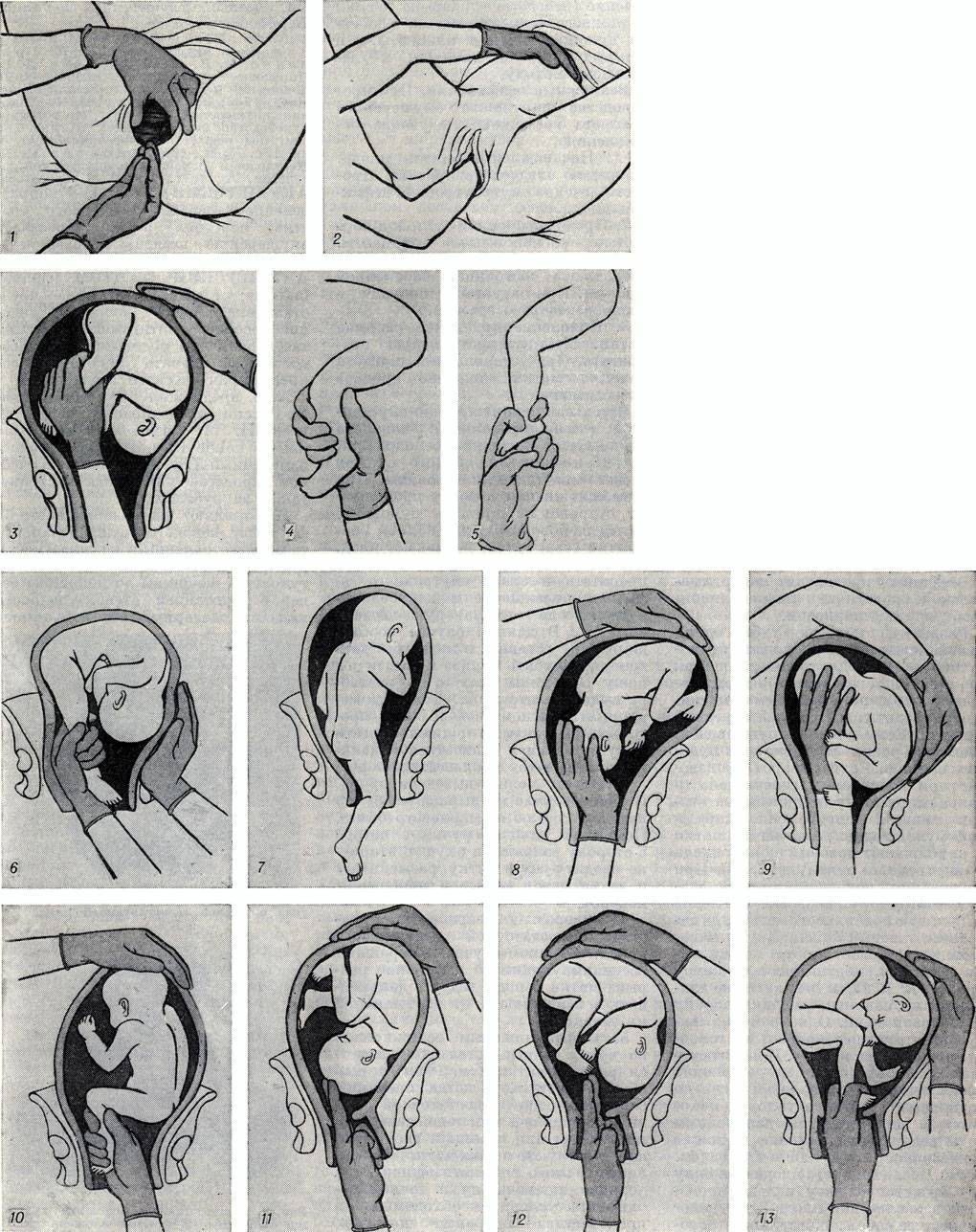
Техника операции — акушерский переворот
Операция имеет три основных этапа:
1) введение руки в матку;
2) нахождение и захват ножки
3) собственно поворот.
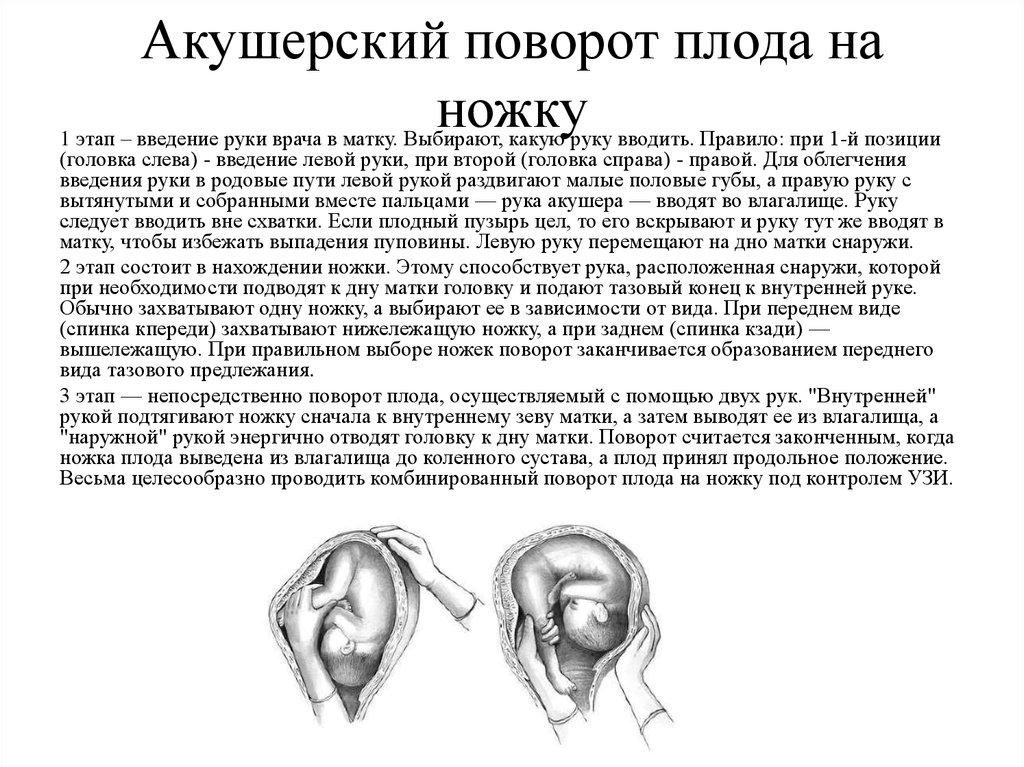
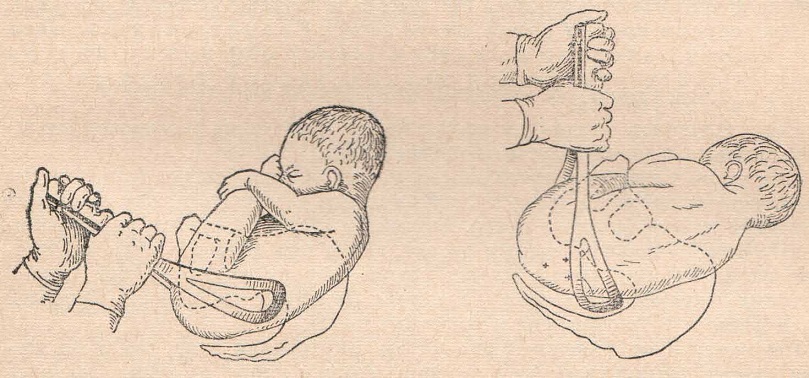
1 момент — введение руки в матку. Одной рукой разводят стыдные губы рожениц, второй составной конусообразно (все пальцы вместе), тыльной поверхностью к кряквы, вводят во влагалище. После этого наружную руку кладут на дно матки, а внутренняя рука вводится в полость матки. В зависимости от позиции акушер вводит ту или иную руку: при 1-й позиции плода вводят левую руку, при 2-й — правую. Если плодный пузырь цел, его разрывают, но воды выпускают медленно для профилактики выпадения мелких частей и пуповины.
2 момент — отыскивание и захват ножки. Отыскание ножки можно осуществлять двумя путями: коротким (рука непосредственно проникает к месту, где как считает акушер должны находиться ножки или длиннее. Последний заключается в том, что после введения руки в матку надо найти ребра плода, провести руку к подмышечной впадины, а затем — в обратном направлении тазового конца и к ножкам плода.
Учитывая, что иногда нахождение ножки может создавать определенные трудности, наиболее восприимчивым есть длинный путь. В таком случае менее вероятным является случайное увлечение не ножки, а ручки плода. И все же следует помнить о черты, отличающие их: пальцы ножек уровне, короткие, большой палец имеет ограниченную подвижность, не отводится и не прижимается к подошве; пальпируется пяточная кость; колено в отличие от локтя имеет округлую подвижную чашечку.
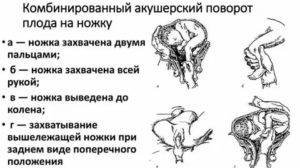
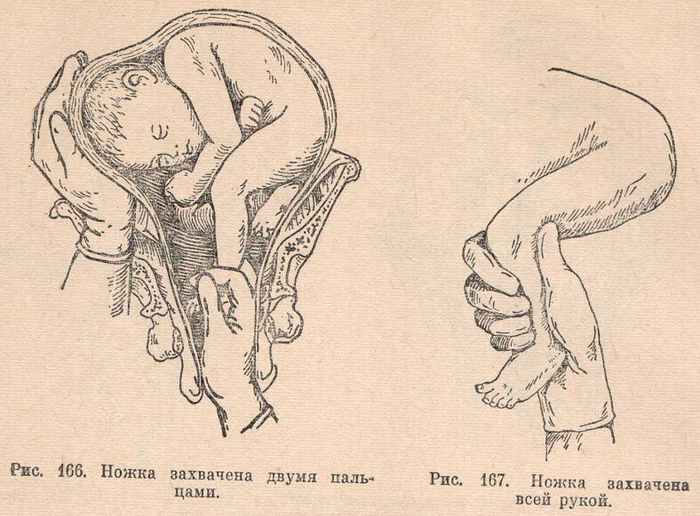
Захватывать ножку можно двумя пальцами (указательным и средним) несколько выше голеностопного сустава, или по методу Фенаменова — всей рукой так, чтобы большой палец находится вдоль икраножного мышцы и верхушкой упирался в подколенную ямку. В случае применения последнего рука менее устает и ножка редко виприснуты.
Принципиальным является то, какую ножку следует захватывать. При этом руководствуются правилом: захватывать следует ту ножку, при подтягивании за которую спинка плода поворачивается к задней стенке матки, то есть:
— При повороте с головного конца следует захватывать ножку, которая лежит впереди (ближе к брюшной стенке матери);
— При переднем виде поперечного положения увлекается ножка, которая лежит ниже, при заднем — та, что лежит выше.
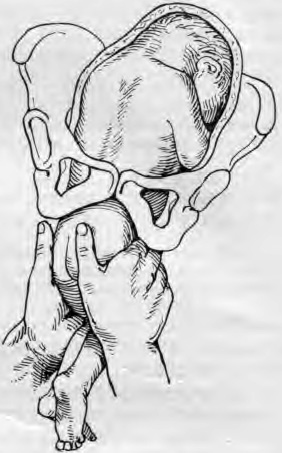
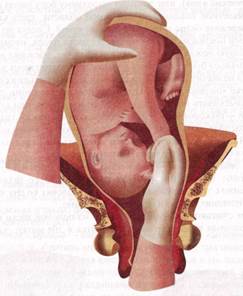
Такая метода позволяет предупредить образование заднего вида при извлечении плода. 3 момент — собственно поворот. Акушер действует обеими руками. Внешняя рука, захватив головку, отодвигает ее до дна матки, а рука, введенная в матку, сводит ножки во влагалище. Тракцию ножки следует вести по ведущей оси таза (строго назад и вниз). Поворот считается законченным, если плод переведен в продольное положение, головка на дне, ягодицы в плоскости входа в таз, а с зазорной щели ножка выведена до колена (подколенной ямки).
Следует помнить, что сразу за поворотом нужно проводить операцию извлечения плода за ножку. Это проводится обязательно из-за возможности травмирования пуповины, развития асфиксии и гибели плода, если ему не будет оказана срочная помощь.
Вывод ножки нужно обязательно проводить в сторону брюшной стенки плода, ибо в противном случае возможен перелом бедра.
Роды при выпадении мелких частей плода, крупном плоде, гидроцефалии плода
Предлежание
и выпадение ножки плода.
Осложнение наблюдаются крайне редко
при головном предлежании, например при
недоношенном и мацерированном плоде,
а также при двойнях, если происходит
резкое сгибание туловища плода при
разогнутой ножке. В случае невозможности
вправить ножку при жизнеспособном плоде
показано кесарево сечение.
Роды
крупным и гигантским плодом. Роды при
пороках развития и болезнях плода.
Плод массой от 4000 до 5000 г считается
крупным, 5000 г и более – гигантским.
При крупном и гигантском плоде окружность
живота роженицы свыше 100 см, высота
стояния дна матки более 38 см, головка
плода превышает обычные размеры. Даже
при нормальном течении родов при крупном
и гигантском плоде очень часто возникают
осложнения: первичная и вторичная
слабость родовой деятельности,
преждевременное и раннее излитие
околоплодных вод, увеличение длительности
родов. При наступлении родовой деятельности
может обнаружиться, что размеры таза и
головки плода не соответствуют друг
другу. Часто рождение плечиков
затрудняется. Частыми являются травмы
матери и плода в родах, в последовом
периоде и гипотоническое маточное
кровотечение в раннем послеродовом
периоде. С целью профилактики слабой
родовой деятельности во время родов
показано создание эстроген-глюкозовитаминного
фона. Если мероприятия, направленные
на усиление родовой деятельности при
развитии слабости родовой деятельности,
не эффективны, проводят кесарево сечение.
Необходимо прекратить стимуляцию родов
и перейти к данной операции при
несоответствии размеров таза и головки
плода. При возникновении угрозы разрыва
промежности в период изгнания необходимо
произвести ее рассечение. С начала
врезывания головки плода для предотвращения
маточного кровотечения роженице
необходимо вводить окситоцин (5 ЕД) с
глюкозой внутривенно или 1 мл
0,02 %-ного раствора эргометрина малеата.
При тазовом предлежании крупного и
гигантского плода родоразрешение
проводится с помощью кесарева сечения.
Роды
при гидроцефалии.
Часто гидроцефалия плода сопровождается
слабостью родовой деятельности и
перерастяжением нижнего маточного
сегмента из-за несоразмерности таза и
головки плода. При осмотре роженицы
пальпируется большая головка плода.
Даже при наличии хорошей родовой
деятельности отсутствует вставление
головки в малый таз. Также при влагалищном
исследовании обнаруживается истончение
костей черепа, их подвижность, широкие
швы и роднички. При тазовых предлежаниях
признаки гидроцефалии обнаруживаются
только после рождения туловища.
Гидроцефалия выявляется при ультразвуковом
исследовании.
При
выраженных признаках гидроцефалии
плода в случаях невозможности
родоразрешения выпускают жидкость
путем прокола черепа. Проведение этой
манипуляции возможно только при головных
предлежаниях.
Техника операции
Перед операцией следует еще раз проверить положение плода. Поворот делают только тогда, когда точно известно положение плода и расположение его частей. Нельзя забывать, что внутренний поворот — операция в основном двуручная. Рука, которой врач действует снаружи, играет важную роль при внутреннем повороте: а) помогает отодвиганию предлежащей части кверху; б) препятствует излишне энергичному отодвиганию матки кверху, т. е. излишнему растяжению нижнего маточного сегмента; в) наконец, способствует продвижению ножки плода навстречу «внутренней» руке.
В процессе внутреннего (классического) поворота принято различать три этапа: 1) введение руки для поворота; 2) отыскивание и захватывание ножки; 3) собственно поворот плода.
Какую руку следует вводить для поворота?
У большинства правая рука технически наиболее ловкая, а поэтому и наиболее способна производить те или иные манипуляции. Однако при тех условиях топографического расположения частей плода, которые имеются в тесном пространстве маточной полости, удобнее вводить не технически более ловкую правую руку, а ту руку, которой можно прямее и короче приблизиться к ножкам плода, не перебрасывая ее с одной стороны матки на другую. Ввиду этого в большинстве клиник по вопросу о введении руки в матку, вернее по вопросу о выборе руки для поворота, существуют определенные правила, которые надо помнить. Мы рекомендуем такую формулировку: при повороте из поперечного положения в продольное следует вводить руку, соответствующую тазовому концу плода, считая сторону акушера. Это будет рука, разноименная той стороне, где лежат ножки плода. При первой позиции тазовый конец плода лежит, если считать сторону акушера, слева, поэтому вводят левую руку; при второй, наоборот, — правую. Это при поперечном положении плода. При продольном положении для поворота вводят руку, соответствующую мелким частям плода, опять-таки считая сторону акушера: при первой позиции — левую, при второй — правую.
Одну или две ножки следует захватывать при повороте?
В настоящее время поворот принципиально делается на одну ножку. Делается это потому, что, как это указывалось выше, неполное ножное предлежание имеет известное преимущество для плода, вторая ножка, идя вместе с ягодицами, лучше расширяет, а следовательно и лучше подготавливает родовые пути для прохождения последующей головки. Только в некоторых случаях легче сделать поворот на обе ножки.
Какую ножку надо захватить при повороте?
Некоторые акушеры (Н. П. Феноменов) не выбирают, а захватывают при повороте любую ножку. Клинические наблюдения, однако, показывают, что неправильный выбор ножки (захватывание любой ножки) может повести к некоторым затруднениям. При правильном течении родов предлежащая часть вставляется таким образом, что передняя ее половина опускается ниже. Вставление задней половины предлежащей части всегда момент неблагоприятный, а в некоторых случаях — явно патологический. При ножных предлежаниях правильным вставлением будет то, при котором вставляется во вход в таз передняя ножка. Вставление за ней ножки — уже до известной степени патология, так как передняя ножка может задержаться над симфизом, вследствие чего течение родов будет нарушено. Вот почему при повороте на любую ножку может случиться что по окончании поворота получится «вставление» задней ножки задержанием передней над симфизом.
Второе осложнение, которое может возникнуть при захватывании любой ножки, — это рождение плода в заднем виде. Об этом мы уже упоминали.
Таким образом, при повороте мы рекомендуем делать выбор ножки.
Правило при выборе ножки можно сформулировать так: при повороте с головного конца на ножной следует захватывать впереди лежащую ножку. Это делается потому, что при захватывании и низведении задней ножки передняя вместе с ягодицей может встретить препятствие у симфиза («сесть верхом на симфиз»).
Что касается поперечных положений, то здесь, выбирая ножку для поворота, приходится считаться с видом позиции, т. е. с тем имеется ли передний (спинка спереди) или задний (спинка сзади) вид поперечного положения. При переднем виде (dorsio-anterior) захватывается нижележащая ножка, при заднем (dorsio-posterior) — вышележащая. Если при переднем виде поперечного положения захватить и низвести вышележащую ножку, то при повороте можно передний вид перевести в задний, что, конечно, невыгодно. То же самое и при заднем виде: захватывая вышележащую ножку, мы переводим задний вид в передний, а сводя вместо вышележащей ножки нижележащую, поддерживаем задний вид, что опять-таки нежелательно и невыгодно.