Об экстренном кесаревом сечении: каковы показания к операции, как она происходит?
Содержание статьи
- Как убрать рубец после кесарева сечения?
- Возможные осложнения и проблемы
- Методы анестезии
- Сколько по времени делают кесарево
- Подготовка к кесареву
- Как готовиться маме, если завтра кесарево
- Почему нельзя пить перед операцией
- Что нельзя есть
- Список в роддом
- Анестезия
- Отслойка плаценты
- Что такое кесарево сечение
- Происхождение кесарева сечения
- Показания к проведению кесарева сечения
- Что представляет собой операция
- Когда операция показана и противопоказана
- Техника операции малое кесарево сечение
- Ход выполнения закрытия тканей и наложения швов
- Восстановление после
- Цена на процедуру
- Когда можно беременеть
- Реабилитация
Как убрать рубец после кесарева сечения?
Способы борьбы с послеоперационными рубцами
- Химический пилинг. На рубец наносят химическое вещество, которое вызывает искусственное повреждение кожи. В результате сглаживается рельеф кожи, ее цвет приближается к нормальному.
- Лазерная шлифовка. При помощи лазера удаляют верхние слои кожи вместе с рубцово измененными тканями. При этом активируются обменные и регенеративные процессы, на месте рубца формируется нормальная структура кожи.
- Физиотерапевтическое лечение. При помощи различных физиопроцедур можно уменьшить размеры рубца, сделать его менее заметным.
- Специальные кремы и мази. Делают рубец более плоским, нормализуют цвет кожи.
Возможные осложнения и проблемы
Осложнения после операции возникают у ряда женщин.
Среди осложнений кесарева сечения можно выделить три группы:
- На внутренних органах.
К ним относят:
- Большая кровопотеря. Во время проведения операции происходит рассечение кровеносных сосудов и женщина теряет значительное количество крови.
- Эндометрит. Болезнь характеризуется воспалением внутреннего слоя матки. Во время операции в матку вместе с воздухом могут проникать болезнетворные бактерии, которые впоследствии и вызывают заболевание.
- Акушерский перитонит. Возникает воспаление брюшины, так как из-за шва сократительная способность матки страдает, и лохии не имеют возможности быстро выходить из органа. Тем самым создается благоприятная среда для размножения бактерий.
- Формирование спаек. Так как нарушается целостность брюшной полости, начинается разрастание соединительной ткани. В результате возникает опасность «склеивания» внутренних органов, маточных труб и др.
- На швах. Выделяют осложнения ранние и поздние.
К первым относятся:
- Воспаление шва. Как правило, возникает при ненадлежащем уходе за областью шва. Наблюдается покраснение, отечность области шва, повышение температуры, возможно выделение крови и гноя.
- Расхождение швов. В настоящее время наблюдается крайне редко, так как используется качественный шовный материал. Разрывы могут наблюдаться из-за раннего начала активной деятельности, половой жизни.
К поздним осложнениям относят:
- Свищ. Формируется воспаление вокруг хирургической нити из-за проникновения инфекции. Терапия проводится путем удаления нити и приме антибиотиков. Это осложнение может формироваться в течение нескольких месяцев после операции.
- Келоидный рубец. На месте шва начинает разрастаться ткань, формируя неровный и массивный рубец. Проблема скорее косметическая и опасности здоровью не несет. Убирается лазерной и ультразвуковой косметологией, либо иссекается при повторной операции.
- На фоне применения анестезии.
- При общем наркозе: боль в горле, падение артериального давления, тошнота и рвота, учащенное сердцебиение, головная боль.
- При спинальной и эпидуральной анестезии: боли в спине и головные боли, снижение артериального давления, тошнота и рвота.
Избежать вышеуказанных осложнений позволит внимательное отношение женщины к себе и своевременное обращение к квалифицированным специалистам.
Методы анестезии
Способы обезболивания выбирают зависимо от состоянии роженицы, плода, плановой или экстренной операции. Средства, которые используют для наркоза, должны быть безопасны для плода и матери. Целесообразно проводить проводниковую анестезию – эпидуральную или же спинальную. Редко прибегают к использованию общего эндотрахиального наркоза. При общем наркозе сначала вводят предварительный наркоз, после этого используют смесь кислорода и препарата, который расслабляет мышцы, с наркозным газом.
При проведении эпидуральной анестезии, в нервные корешки спинного мозга через тонкую трубку вводят вещество. Женщина чувствует боль только во время прокола (несколько секунд), далее пропадают болевые ощущения в нижней части тела, после чего наступает облегчение состояния. Всю процедуру она находится в сознании, полностью присутствуя при родах ребенка, но при этом не страдает от боли.
Сколько по времени делают кесарево
Если женщине делают только кесарево сечение, то операция по времени длится около 1 часа. При повторной операции, а также, когда необходимо удаление миомы, перевязка труб (стерилизация по медицинским показаниям и согласию пациентки), разделение спаек она продолжается 2-3 часа.
Подготовка к кесареву
Непосредственная подготовка будущей мамы к кесареву включает психологический настрой, особые правила питания накануне, заблаговременный сбор нужных предметов для роддома по списку.
Как готовиться маме, если завтра кесарево
Когда на завтра назначено кесарево, то необходимо в первую очередь женщине быть к нему готовой морально. Эта операция только кажется сложной, она по распространенности приближается к удалению аппендикса, при этом число успешных случаев постоянно растет.
Крайне важно:
- выбрать клинику и специалиста, к которым есть полное психологическое доверие;
- создавать силой собственного убеждения в воображении положительный исход, представлять здорового и крепкого малыша на руках;
- пообщаться с родными или друзьями;
- учесть, что через операцию прошли миллионы женщин, ее выбирают даже добровольно для избегания боли при родах;
- при современном обезболивании не будет неприятных ощущений, а сознание полностью сохраняется.
Почему нельзя пить перед операцией
Вечером после 19 часов и утром перед операцией нельзя пить, особенно при необходимости общего наркоза. Если в желудке есть содержимое, то сохраняется риск его заброса в дыхательные пути при спазмах, рвоте. В дальнейшем это грозит пневмонией.
Когда роженице назначен спинальный или эпидуральный наркоз (препарат обезболивает таз и нижние конечности), то такая опасность ниже. Тем не менее врачи всегда готовятся для перехода на общую анестезию при развитии осложнений. При возникновении сильной жажды разрешается рассасывать дольку лимона.
Что нельзя есть
Вечером накануне нужен легкий ужин, нельзя есть такие блюда:
- жареные,
- жирные,
- острые,
- соленые,
- сладкие.
Лучшие варианты – это тушеные овощи с травами и соком лимона вместо соли, кисломолочный напиток, нежирный творог, овощной протертый суп-пюре с сухариками, печеное яблоко. Время приема пищи – до 19 часов, ее общий объем не должен быть больше стакана.
Список в роддом
Пакет для роддома лучше подготовить заранее, наиболее важные вещи по списку:
- обменная карта, паспорт, свидетельство о страховании;
- необходимые медикаменты;
- эластичные бинты или чулки;
- хлопчатобумажная одежда (халат, сорочка, сменное белье), тапочки;
- гигиенические прокладки, салфетки влажные, сухие, детские;
- подгузники, одноразовые пеленки, детская присыпка.
Анестезия
Обезболивание необходимо, поскольку операция является полостной и длится от 25 до 45 минут, а иногда и дольше. Первый этап – адекватное обезболивание. От него зависит то, насколько комфортно будет себя чувствовать пациентка и насколько легко будет работать хирургу.
Если было определено, что будет использоваться эпидуральная анестезия, то сама операция начнет несколько позже, поскольку с момента обезболивания до достижения соответствующего эффекта проходит примерно 15-20 минут. Женщину укладывают набок с поджатыми ногами (поза зародыша) или она садится на операционный стол, низко наклонив вперед голову и плечи, округлив спину.
Поясничный отдел позвоночника обрабатывается антисептиком, анестезиолог проводит люмбальную пункцию – тонкой специальной иглой делают прокол между позвонками, вводят катетер и по нему вводят в эпидуральное пространство позвоночника тестовую дозу анестетика. Через три минуты, если не происходит ничего внештатного, вводят основную дозу наркоза. Через 15 минут женщина начинает ощущать онеменение и покалывание в нижней части тела, перестает чувствовать ноги, низ живота.
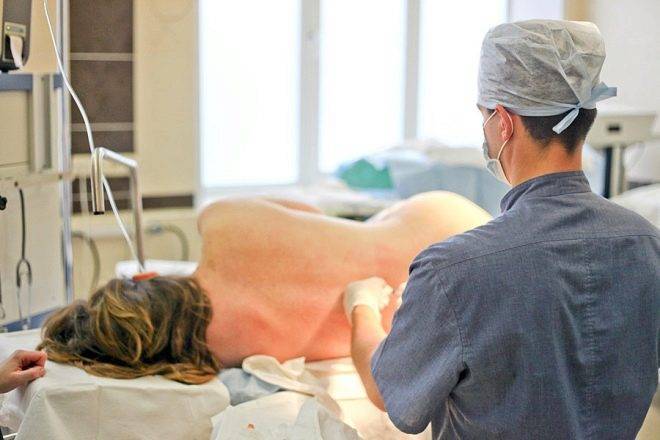
Анестезиолог постоянно контролирует давление, сердцебиение и состояние пациентки, общается с ней. Он проводит тест на чувствительность сенсорную и моторную, после этого дает команду хирургической бригаде о готовности пациентки к операции. Перед лицом роженицы устанавливают ширму (созерцать происходящее женщине совершенно ненужно), и врачи приступают непосредственно к операции. Женщина находится в сознании, но не чувствует боли, поскольку лекарства внутри эпидурального пространства блокируют передачу нервных импульсов от нервных окончаний к головному мозгу.
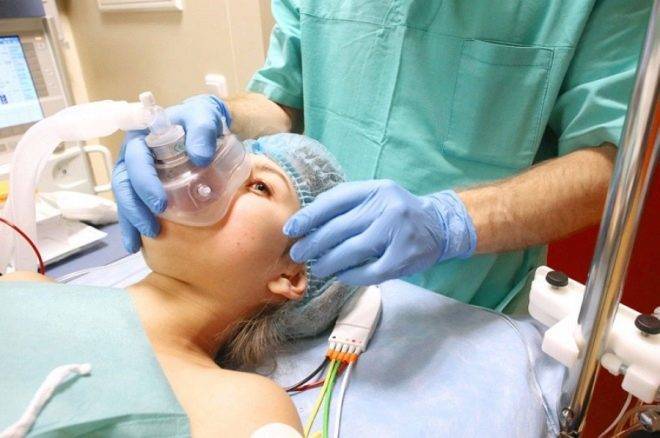
Общий наркоз требует меньше времени. Женщину укладывают на операционный стол, фиксируют руки, вводят в вену катетер и по нему вводят анестетики. Когда пациентка засыпает, а происходит это в считаные секунды, анестезиолог вводит в трахею интубационную трубку и подключает пациентку к аппарату искусственной вентиляции легких. В ходе операции врач может добавлять или уменьшать дозы лекарственных препаратов. Врачи могут приступать к операции, в ходе которой роженица крепко спит и ничего не ощущает.
Отслойка плаценты
Нарушение связи плаценты с маточной стенкой сопровождается кровотечением, что отрицательно сказывается как на состоянии женщины, так и на состоянии плода. Первопричину преждевременной отслойки плаценты не всегда удается установить. К этому может привести как механическая травма при ударе и падении, так и заболевания различных органон и систем (гипертоническая болезнь, болезни почек и т. д.), аномалии развития матки, многоводие, многоплодие, короткая пуповина. Возможны и другие причины.
При отслойке плаценты возникает кровотечение. В зависимости оттого, как отслаивается плацента — с краю или в центре, возможно истечение крови наружу или накапливание ее между плацентой и стенкой матки. В любом случае из-за кровопотери состояние и мамы, и малыша быстро и прогрессивно ухудшается. Чтобы избежать отрицательных последствий, необходимо незамедлительно закончить роды оперативным путем.
Что такое кесарево сечение
Современные врачи уже не могут обходиться только естественными родами, кесаренных женщин в России и во всем мире становится все больше, а перечь показаний к операции постепенно расширяется.
Происхождение кесарева сечения
Что общего у слов «цезарь» и «кесарь»? Оказывается, они оба обозначают «властелин». Легенда гласит, что во время болезненных схваток мать Юлия Цезаря скончалась, и акушеры, теряющие нерожденного малыша, вынуждены были разрезать живот, вынуть кроху искусственно. Эксперимент удался, и ребенок остался жив, а хирургическое вмешательство получило название «кесарева сечения».
Сегодня детей-кесарят становится все больше, их количество составляет 25% от всех малышей. Более половины родоразрешений происходит благодаря кесареву сечению в Бразилии, Египте. В Китае прибегнуть к операции может любая женщина по собственному желанию.
Страны, где кесарево сечение проводят крайне редко нуждаются в обновлении системы здравоохранения. Это Нигер, Эфиопия. Там количество кесарят от общего числа рожденных малышей не более 2%.
Показания к проведению кесарева сечения
В России операция кесарево сечение проводится только по медицинским показаниям. Их перечень исчерпывающий, и наличие одного лишь желания беременной женщины таковым являться не может. Именно поэтому некоторые пары, которые боятся рожать естественным путем, прибегают к помощи акушеров-гинекогологов за границей.
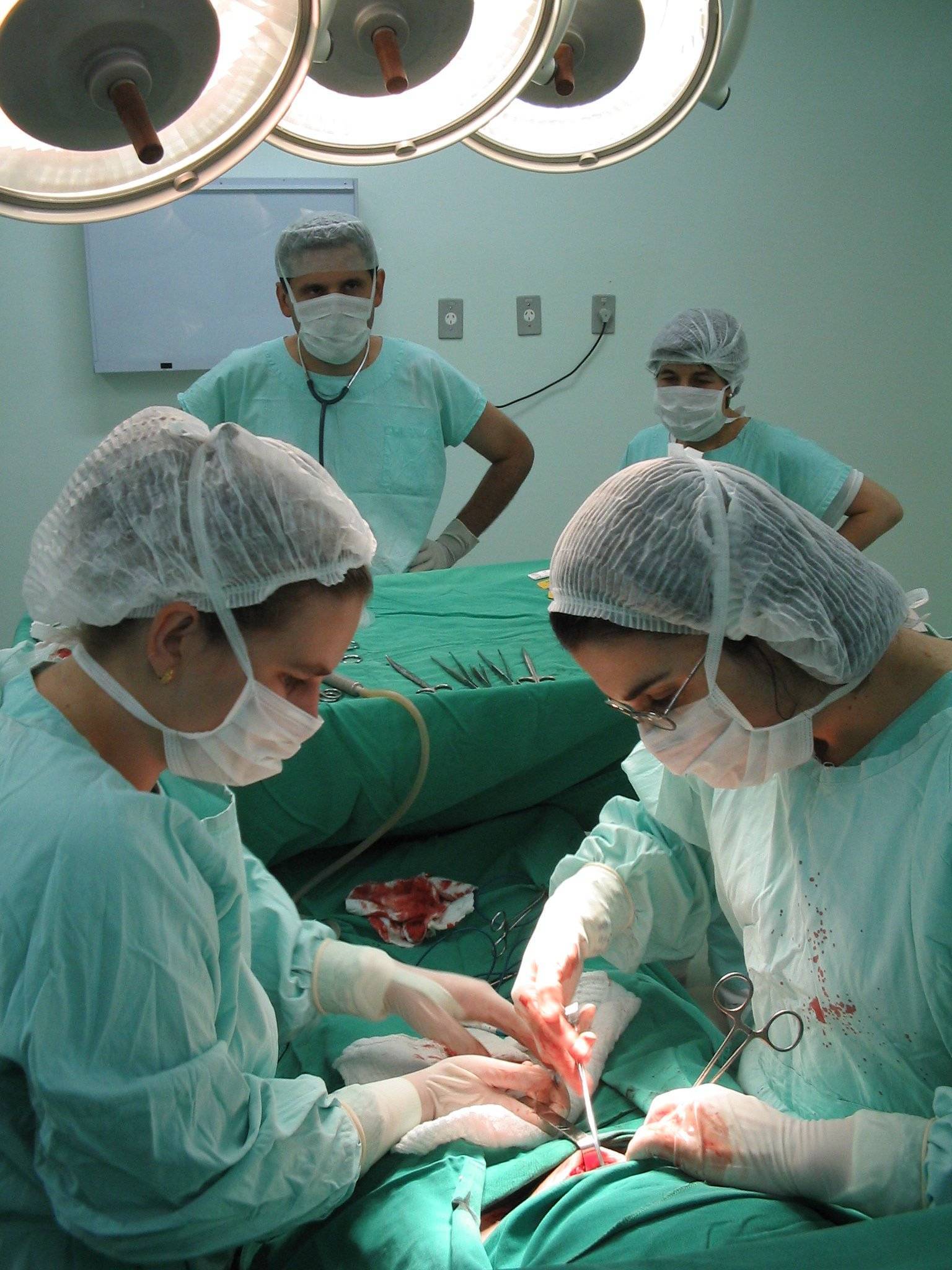 Абсолютные показания для операции:
Абсолютные показания для операции:
- Проблемы с тазом: слишком узкий от природы (со 2 по 4 степень), сильно деформированный.
- Осложнение беременности: предлежание плаценты (полное либо частичное (в случае сохранения до конца беременности)).
- Отслойка плаценты, влекущая острую гипоксию плода, что неизбежно влечет кислородное голодание, а в случае неоказания срочной медицинской помощи – смерть младенца.
- Острая гипоксия по иным причинам.
- Высокая вероятность разрыва матки.
- Несостоятельный рубец на матке (чаще всего становится известно заранее, во время беременности на УЗИ).
- Появление многочисленных рубцов на стенках влагалища, на шейке матки (мешают органам растягиваться и раскрываться).
- Эклампсия (гестоз, сопровождающийся судорогами, потерей сознания).
- Ребенок находится в матке поперек.
При наличии хоть одного указанного фактора роды естественным путем считаются невозможными. Врачи вынуждены кесарить женщину, поскольку имеется реальная угроза жизни будущего ребенка и его мамы.
Относительные показания кесарева сечения:
- Переношенная беременность (прохождение по родовому каналу затруднительно, кости головки не готовы сжаться в нужной степени, они стали плотнее).
- Вес плода более 4 кг (головное положение) и 3,600 кг (тазовом).
- Узкий таз 1 степени.
- Хроническое кислородное голодание плода (длительная гипоксия).
- Порок развития матки.
- Тазовое положение плода в совокупности с другими факторами.
- Рубец на матке после предыдущего кесарева.
- Слабость родовой деятельности на третьем этапе родов.
- Сильный варикоз влагалища и вульвы.
- ВИЧ мамы, инфекционные заболевания половых путей, не вылеченные во время беременности.
- Предшествующее беременности бесплодие, предшествующие выкидыши, мертворождения, эко в анамнезе роженицы.
- Гестоз.
- Симфизит более 12 мм, выявленный посредством УЗИ.
- Некоторые заболевания роженицы: сахарный диабет, проблемы с сердцем, почками, миопия в высшей степени.
- Возрастной рубеж в 35 лет.
Относительные показания для кесарева анализирует врач, решение о способе родоразрешения в каждом случае будет индивидуальным. Операцию в таких случаях медики предпочитают самостоятельным родам в связи с тем, что она дает больше шансов на благоприятный исход для обоих участников родов. Многое в этом вопросе зависит от врача, готов ли он пойти на риск.

Противопоказания к операции:
- Инфекционные заболевания кожи беременной в области предполагаемого разреза.
- Гибель плода до рождения.
- Врожденные пороки плода, несовместимые с жизнью.
Многие беременные, страшась боли схваток и раскрытия шейки матки, пытаются найти врача, готового провести кесарево без показаний. В России проведение операции без достаточных оснований запрещено. Если у роженицы не было проблем с беременностью, состояние здоровья позволяет проходить родам естественно, а малыш здоров, рожать ей придется самостоятельно. Это к лучшему, так как по статистике риск летального исхода для мамы или малыша при плановом кесаревом выше в 4 раза, а при экстренном – в 8-10 раз, чем при самостоятельных родах.
Что представляет собой операция
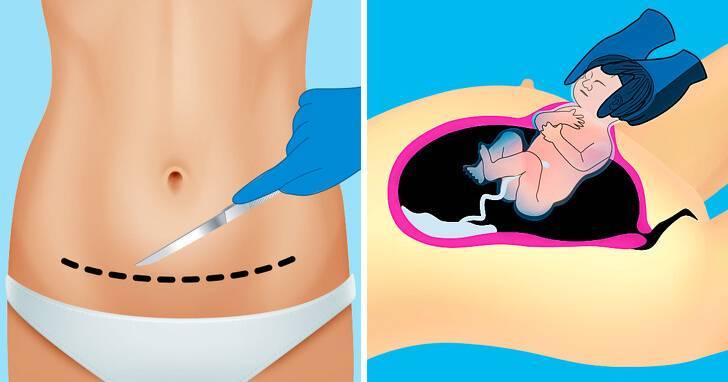
Кесарево сечение (КС) подразумевает извлечение младенца из живота матери через разрезы на передней брюшной стенке и матке.
В большинстве случаев врачи стараются избежать хирургического вмешательства, так как оно сопровождается определёнными рисками
Кесарево сечение считается одним из древнейших хирургических вмешательств, к которому прибегали врачеватели ещё до нашей эры. Существует множество легенд и мифов, связанных с данным видом операции. В литературе можно встретить информацию о том, что благодаря кесареву сечению появился на свет знаменитый правитель Римской Империи Юлий Цезарь, в честь которого оно и было названо. Согласно легенде, его мать умерла во время схваток, а растерянные и испуганные на тот момент акушеры не могли придумать как спасти ребёнка. В результате вскрыли живот умершей женщины и извлекли живой плод. Также известны сведения, что при правлении Цезаря был издан указ, который предписывал обязательное извлечение ребёнка из тела роженицы в случае её смерти. Если женщина на протяжении длительного промежутка времени не могла разродиться самостоятельно, также прибегали к этой операции. Но из-за отсутствия должных знаний у врачей того времени для новоиспечённой мамы всё это, к сожалению, заканчивалось летальным исходом. В первую очередь это было связано с тем, что матку после вмешательства не сшивали, из-за чего женщина попросту умирала от массивной кровопотери.
В процессе развития медицины данное хирургическое вмешательство практиковалось всё чаще и чаще. В середине девятнадцатого века при проведении операции был впервые применён эфир в качестве анестезирующего вещества. А при введении таких понятий, как асептика и антисептика, хирургия вышла на новый уровень развития: частота смертности рожениц после кесарева сечения значительно снизилась. Но, тем не менее, процент летальности всё ещё оставался достаточно высоким. И только с началом использования специальных шовных материалов для сшивания тела матки и тканей передней брюшной стенки, а также с открытием антибиотиков статистика женской смертности сильно «поползла» вниз.
Когда операция показана и противопоказана
К операции могут прибегать в случаях:
- расположения плаценты ниже положенного уровня;
- частичного или тотального предлежания плаценты;
- поперечного направления расположения плода;
- аномальном предлежании плода — ягодичном, ножном или смешанном;
- операции кесарева сечения в прошлом;
- плохого состояния (несостоятельности) рубца после прошлого кесарева сечения;
- деформации костей таза у беременной;
- анатомического узкого таза беременной;
- наличия крупного плода;
- многоплодной беременности;
- многоводия;
- маловодия;
- несоответствия размеров плода и таза женщины;
- кислородного голодания плода в течение длительного времени;
- слабой родовой деятельности, в том числе после применения стимулирующих лекарственных препаратов;
- опухолевых поражений (как доброкачественных, так и злокачественных) матки, яичников и других органов малого таза;
- наличия и обострения инфекций родовых путей (генитального герпеса и других);
- отслойки сетчатки и других серьёзных проблем со зрением;
- выявления маточных и влагалищных аномалий развития у женщины;
- резус-конфликта;
- наличия тяжёлой формы сахарного диабета;
- позднего токсикоза (гестоза), протекающем в тяжёлой форме;
- эклампсии;
- сердечной недостаточности;
- почечной недостаточности;
- преждевременной отслойки плаценты;
- угрозы разрыва маточной стенки;
- выраженного симфизита;
- наличия рубцовых изменений, в частности сужения шеечной части матки и влагалища;
- пороков развития плода;
- выпадения участка пуповины и так далее.
Поперечное расположение плода — абсолютное показание к проведению кесарева сечения
К противопоказаниям к проведению хирургического вмешательства относят:
- внутриутробную смерть плода;
- аномалии развития и уродства плода, которые несовместимы с его жизнью;
- инфекционные процессы на передней брюшной стенке (гнойные высыпания, воспаления жировой клетчатки и другие);
- глубокую недоношенность плода;
- воспалительные процессы половых органов (кольпит, эндометрит и прочие);
- острые инфекционные процессы мочевыводящих путей, лёгких, ЛОР-органов;
- острые патологии органов желудочно-кишечного тракта.
Техника операции малое кесарево сечение
Технически операция малого кесарева сечения не имеет отличий от обычного:
- Введение препаратов для местного или общего наркоза.
- Разрез передней брюшной стенки (поперечный при плановом и продольный при экстренном).
- Разрез стенки матки.
- Удаление плода.
- Ручное отделение плаценты.
- Ревизия (осмотр) маточной полости.
- Расширение шеечного канала для отхождения лохий (послеродовых выделений).
- Послойное сшивание тканей.
- Защитная повязка на коже.
- Пузырь со льдом на низ живота.
При необходимости после удаления плода проводится отсечение тела матки над шейкой, удаление опухоли или перевязка маточных труб. В этих случаях применяется общее обезболивание, а операция продолжается более длительный период времени.
Ход выполнения закрытия тканей и наложения швов
В ходе выполнения заключительного этапа накладывают швы на матку (однорядный или двухрядный), потом соединяют мышцы передней брюшной стенки, подкожный слой и кожу. Наружный шов может быть косметическим при использовании рассасывающихся нитей, которые проходят внутри кожи. Его можно выполнить при поперечном разрезе, так как низкий риск расхождения.
Для скрепления краев раны может использоваться и шелк или скобы при экстренной операции и продольном разрезе.
 Шов после кесарева
Шов после кесарева
Восстановление после
После операции малого кесарева сечения вначале пациентка находится в послеоперационной палате, где по часам контролируют давление, сердечный ритм, работу почек, сердца. Хирург осматривает шов, наличие выделений из влагалища и темп сокращения матки. Если была использована спинальная анестезия, то следят за восстановлением чувствительности конечностей.
При нормальном течении послеоперационного периода женщина переводится в обычную палату. Через 6-7 дней снимают швы из нерассасывающегося материала и к концу 8-10 суток при отсутствии осложнений возможна выписка по месту жительства. При наличии тяжелой сопутствующей патологии пациентка может быть переведена в отделение кардиологии или другое профильное (по виду заболевания).
На 2 месяца после кесарева вводятся ограничения на:
- подъем тяжести;
- половые контакты;
- прием горячей ванны;
- купание в бассейне, открытом водоеме;
- физические нагрузки.
Цена на процедуру
При выполнении операции в условиях платной клиники она обойдется от 11 до 45 тысяч рублей. Стоимость зависит от категории учреждения и объема предоперационной подготовки, течения восстановительного периода.
В больницах государственной собственности операция проводится без оплаты при наличии медицинских показаний.
Когда можно беременеть
При сохраненной матке можно беременеть не ранее, чем через 1,5-2 года
Этот срок ориентировочный, но очень важно на протяжении года тщательно предохраняться. Для этого чаще всего гинекологи рекомендуют гормональные таблетки или внутриматочную спираль
В период, пока полностью не сформируется рубец на матке, опасно не только рожать, но и проводить прерывание беременности в любой форме.
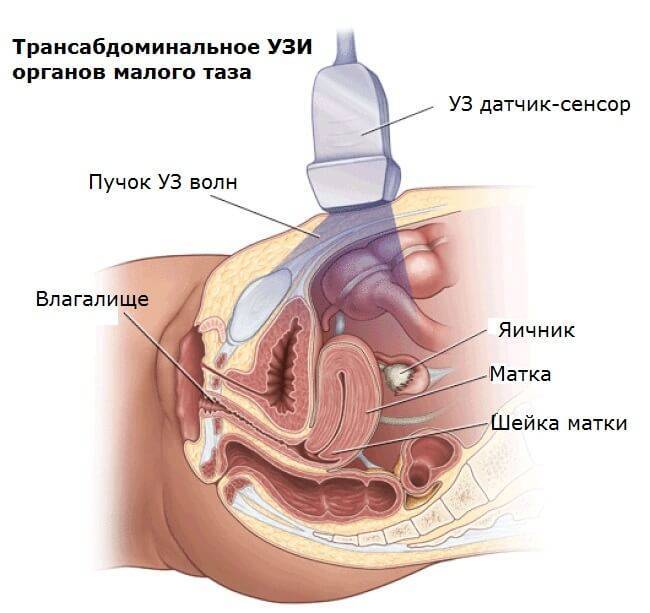
После того, как врач на УЗИ сможет подтвердить состоятельность рубца, разрешается планировать зачатие. Основные критерии прочности:
- толщина не менее 3 мм;
- преобладают мышечные волокна, они имеют правильное направление;
- контур четкий и ровный;
- нет углублений (симптома «ниши»), участков неоднородной структуры;
- достаточное кровоснабжение.
Если операция малого кесарева сечения была назначена из-за декомпенсации болезней внутренних органов, то рекомендуется полное обследование у специалиста. Надо получить его разрешение на последующее вынашивание ребенка, пройти профилактический курс терапии. Не следует и откладывать беременность на срок более 4 лет, так как за это время рубец перестает в достаточной степени растягиваться по мере увеличения матки.
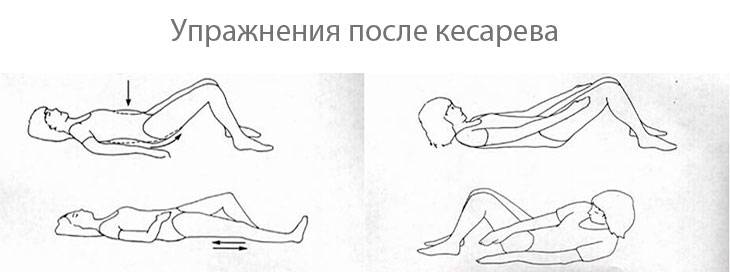
Реабилитация
Многое в дальнейшем самочувствии новоиспеченной мамы будет зависеть от того, насколько правильно будет организована реабилитация. В первые часы после операции роженица находится в особой палате интенсивной терапии, где за ней внимательно наблюдают медики
Важно все — как женщина будет выходить из наркоза, каким будет артериальное давление, температура тела, насколько быстро начнется обратная инволюция матки (сокращение)
Уже в палате интенсивной терапии женщине начинают вводить сокращающие препараты, задача которым усилить маточные сокращения. В обязательном порядке дают обезболивающие средства, могут быть назначены антибиотики, если у врачей есть основания предполагать высокий риск развития послеоперационных осложнений.
Через 5-6 часов женщину переводят в общую палату. Там еще через пару часов она может начать переворачиваться набок, садиться, постепенно вставать и делать первые шаги. Чем раньше родильница поднимается и начинает умеренно двигаться, тем лучше для сокращения матки, для более быстрого восстановления.
В первые три дня женщине предписывается особая диета. В первые сутки только вода без газа, на следующий день — бульон, кисель, компот без сахара, белые сухарики домашнего приготовления без специй и соли. На третий день можно кушать каши, овощные пюре. На четвертые сутки женщину переводят на общий стол, но рекомендуют избегать продуктов, которые могут вызвать запоры, скопление газов в кишечнике, вздутие. Выписывают после планового кесарева сечения при отсутствии осложнений на пятые сутки. Швы женщина снимает в женской консультации по месту жительства на 7-8 сутки.







