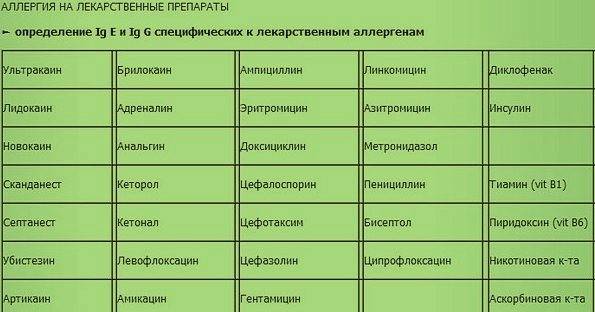
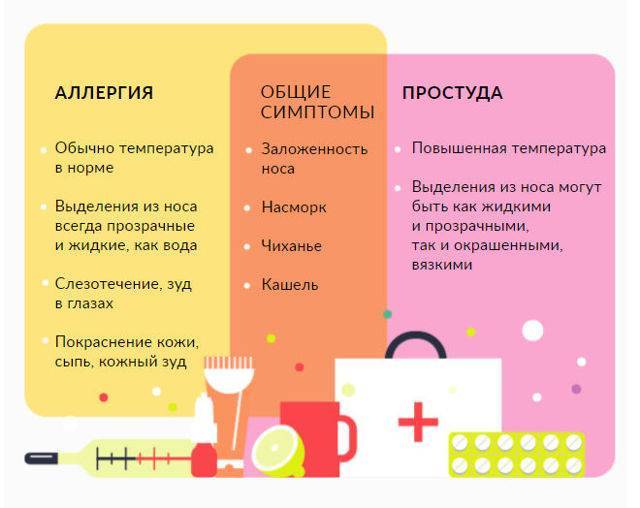
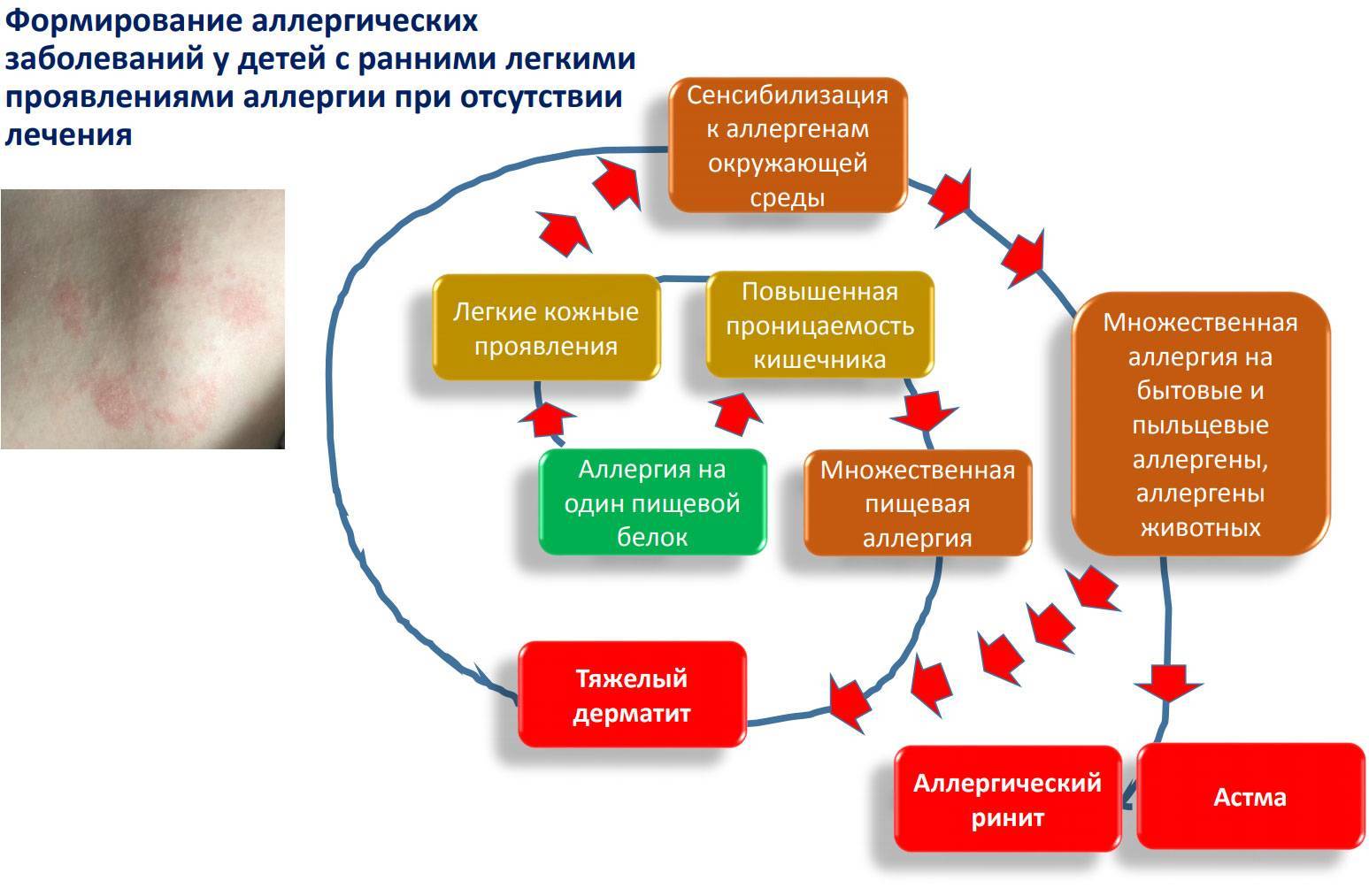
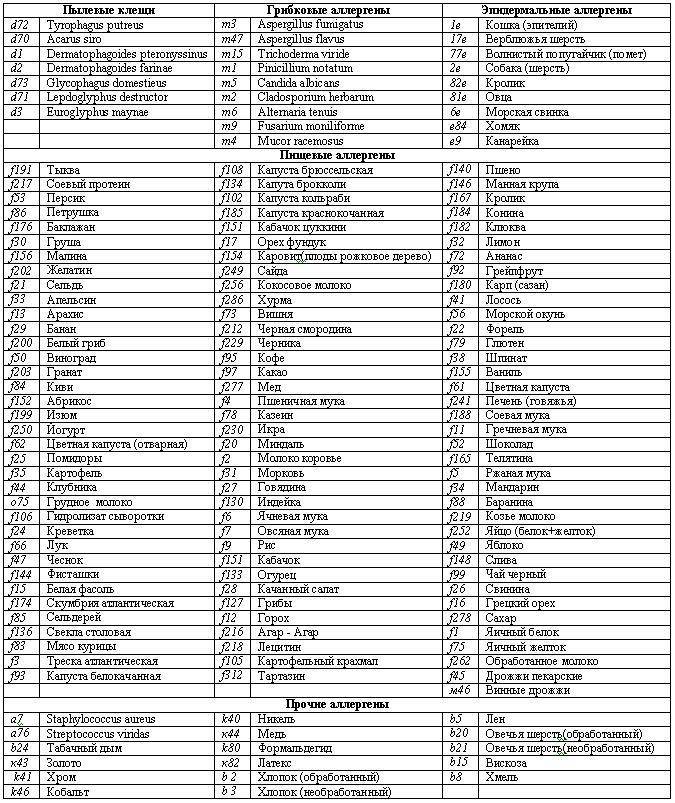
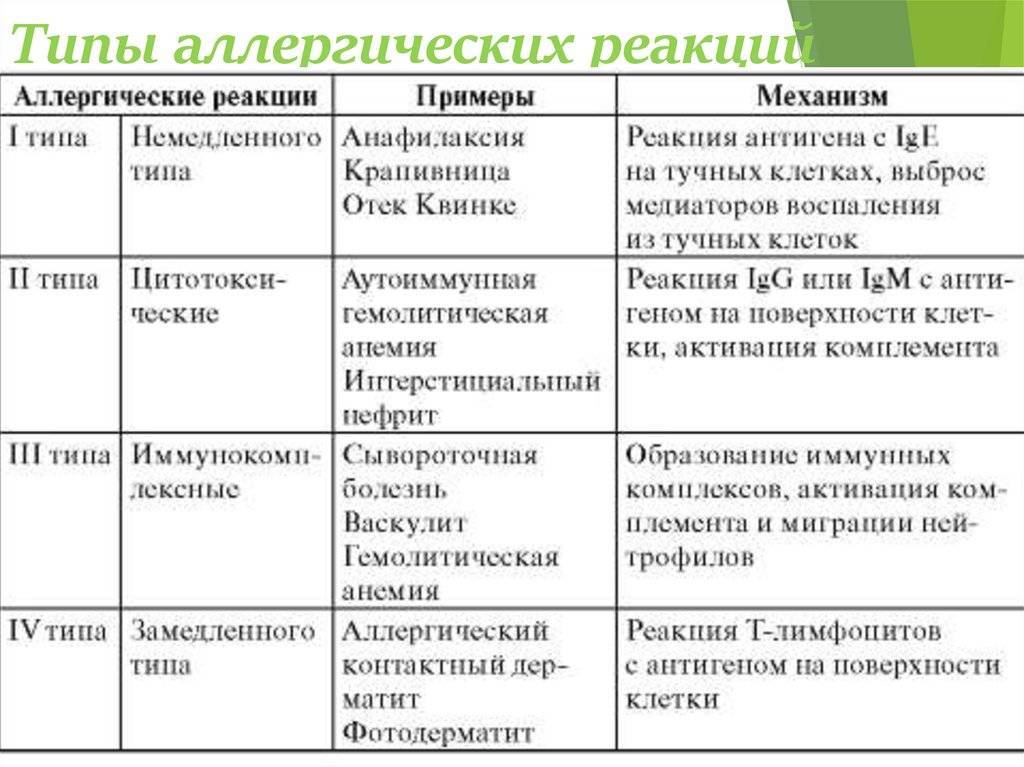
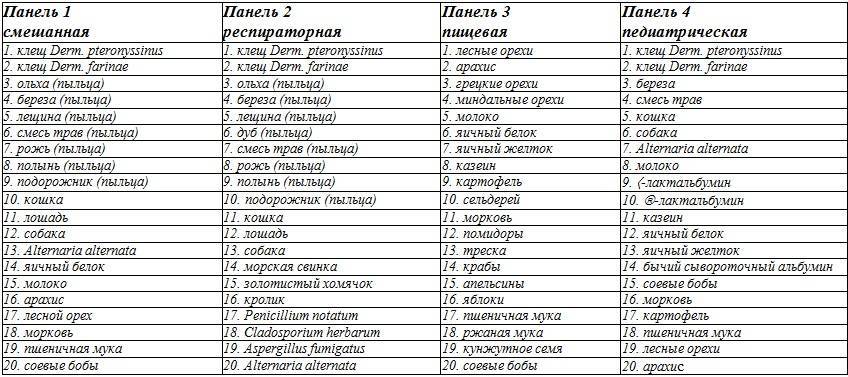
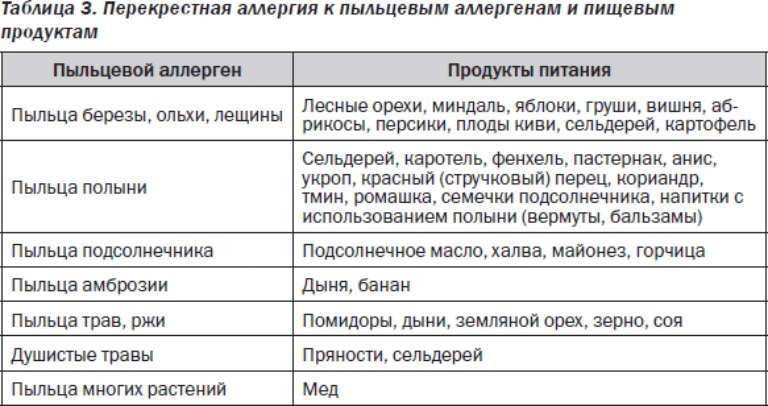
Как узнать, есть ли аллергия у ребенка и какими способами можно выявить потенциальный аллерген?
Содержание статьи
- Компьютерная
- Что вызывает аллергическую реакцию
- Симптомы аллергии
- Диагностика
- Как возникает и развивается аллергия?
- Анализы крови на ингаляционные аллергены
- Наиболее часто встречающиеся ингаляционные аллергены
- Как проводится скрининг
- Подготовка к анализам на ингаляционные аллергены
- Как сдавать анализ крови на аллергены?
- Сдайте анализ крови на определение общего иммуноглобулина Е (IgE)
- Способы лечения аллергии
- Прием антигистаминных средств
- Кортикостероиды в лечении аллергии
- Специфическая иммунотерапия
- Как определить аллергию у ребенка?
- Определение аллергии у детей
- Как проводят аллергопробы
- Какой анализ крови показывает аллергию
- Что показывают эозинофилы
- Иммуноглобулины
- Суть RAST-теста
- Методы диагностики
- Анализы крови
- Общий
- На определение иммуноглобулинов
- Пробы
- Кожные
- Провокационные
- Вестерн-блоттинг или иммуноблоттинг
- Аллергологическая панель
- Причины и факторы, вызывающие аллергию
- Причины аллергии
- Клинические проявления аллергии
Компьютерная
Компьютерная диагностика считается достаточно новым и информативным методом исследования.
Довольно распространенным способом является проведение инструментального обследования по методу Фолля.
Он учитывает частоту электрических колебаний на клеточном уровне.
С помощью этой технологии можно оценить функциональные изменения в организме и подобрать подходящее лечение.
Швейцарская фирма «Phadia» предлагает систему «ImmunoCap».
Она включает уникальные тест-наборы, которые помогают выявить наличие аллергии и вид аллергенов практически со стопроцентной точностью.
В диагностическом комплексе присутствуют тесты для определения чувствительности к плесени, домашней пыли, пыльце растений.

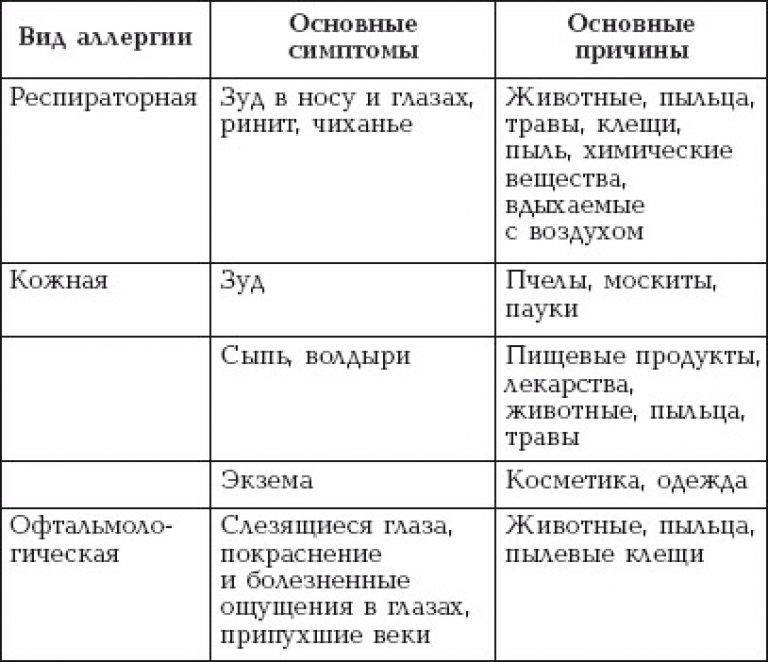
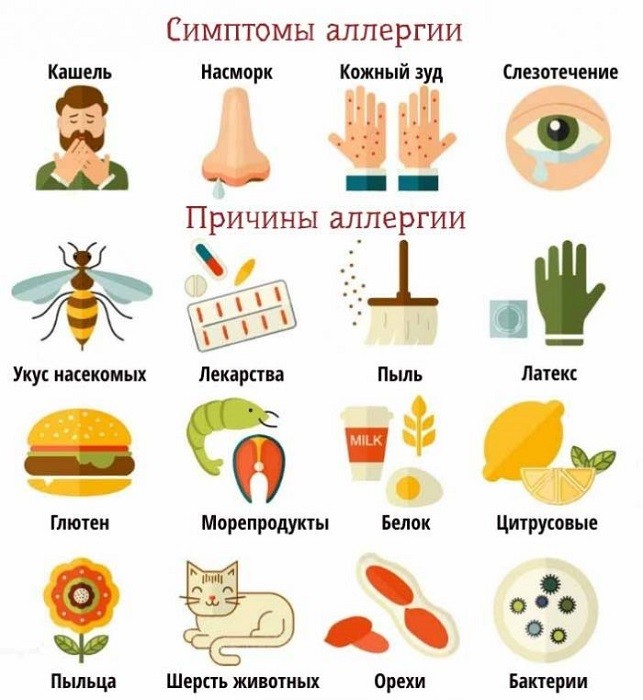
Что вызывает аллергическую реакцию

Недуг появляется у чад буквально от чего угодно. Классифицировать патологию можно на несколько видов:
1. На химические препараты и медикаменты. Если большинство взрослых нормально переносят, скажем, моющие средства и лекарства, то у чад часто встречается повышенная чувствительность к ним
При этом важно не путать аллергию и побочный эффект после приема препарата.
2. На пыльцу
У некоторых крох во время цветения растений появляется чихание и насморк, которые проходят, когда данный период заканчивается.
3. На продукты. Зачастую возбудителем становится белковая продукция или какая-нибудь приправа. Однако аллергия может быть на любую еду.
4. На животных. Повышенная чувствительность возникает при контакте со слюной и кожей животных.
5. На пыль. Отрицательная реакция может быть на пылевых клещей, а также плесень, волосы, шерсть, пух.
Кроме того, аллергены могут иметь инфекционное происхождение — паразиты, вирусы, грибки, бактерии.
Симптомы аллергии

Родители должны насторожиться, когда у ребенка возникают признаки аллергии. Для этого, в первую очередь, их нужно знать:
- «песок в глазах»;
- боязнь света;
- слезоточение без видимой причины;
- чихание;
- ринит;
- метеоризм;
- кишечные колики;
- частое срыгивание (у новорожденного);
- расстройство стула;
- рвота;
- дисбактериоз;
- потница;
- крапивница;
- покраснения кожи;
- зуд и расчесы;
- шелушение;
- высыпания на кожных покровах.
В тяжелых случаях появляется изнуряющий кашель, затрудненное дыхание, удушье, отечность. Если вовремя не начать терапевтические действия, то развиваются серьезные осложнения. Простая крапивница приводит к рубцам от расчесов, а порой и к заражению крови. Насморк провоцирует головную боль, снижение мыслительной деятельности и внимания. Родители не должны игнорировать аллергию у чад, чтобы та не вызвала астму, отек Квинке или асфиксию.
Диагностика
Чтобы понять причины аллергии, необходимо провести аллергопробы. Они помогают выявить чувствительность малыша к тем или иным опасным для него веществам. Для этого их наносят на слизистые или кожные покровы. Иммунолог-аллерголог устанавливает ответную реакцию организма.
Перед процедурой нужно знать, как подготовиться к анализу
Следует обратить внимание на ряд моментов:
- Показания. Обследование назначается при симптомах аллергии.
- Противопоказания. Нельзя проводить тесты во время обострения типового иммунопатологического процесса. Следует подождать две недели. Кроме того, аллергопробы запрещены при судорожном синдроме, эндокринных нарушениях, онкологии, грибковых и вирусных инфекциях, в период обострения хронических болезней.
- Нюансы подготовки. За 14 дней до процедуры стоит прекратить употребление гормональных препаратов, за неделю — антигистаминных средств. Кроху следует оградить от любых стрессов и физических нагрузок, накормить.
- Места проведения. Существуют специальные аллергологические центры, где малышу смогут оказать при необходимости экстренную помощь. После обследования какой-то период ребенок будет находиться под присмотром специалистов.
Чтобы медицинская помощь крохе была оказана правильно, необходимо узнать результаты провокационных и кожных проб, элиминационной диеты, анализов крови. Для чего они нужны и как проводятся?
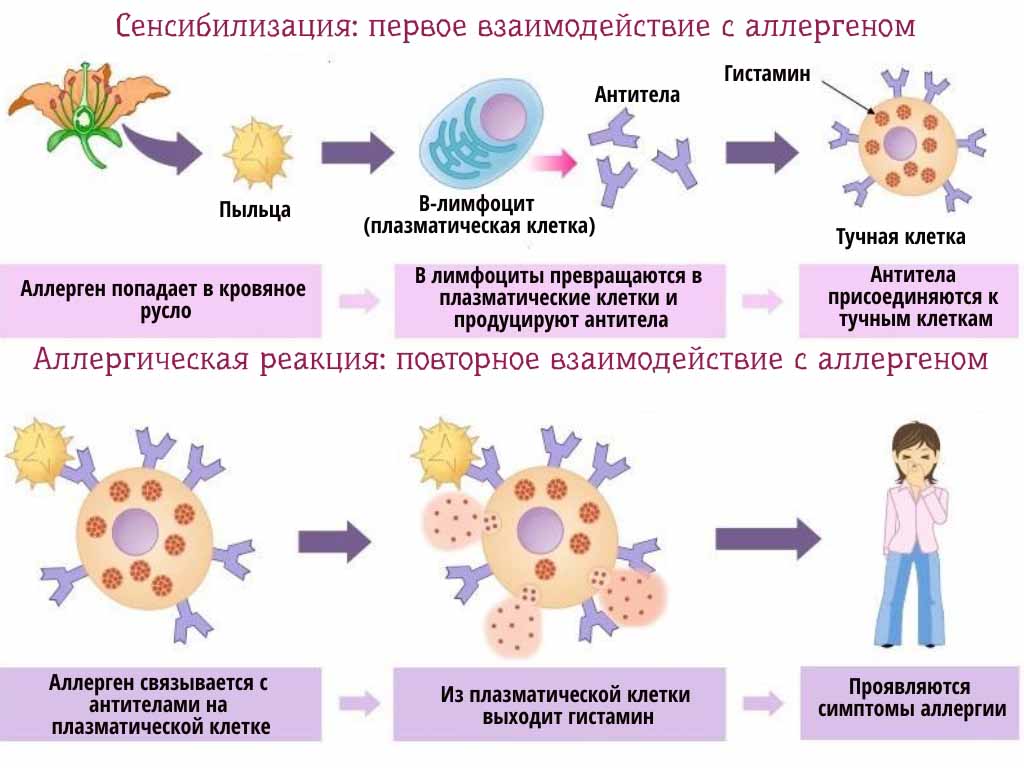
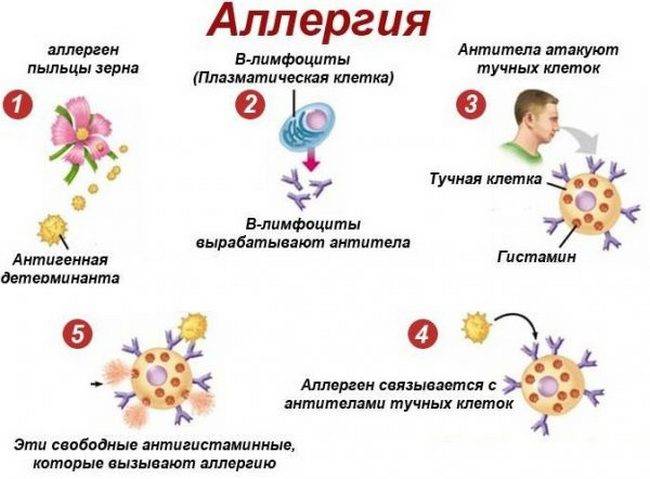
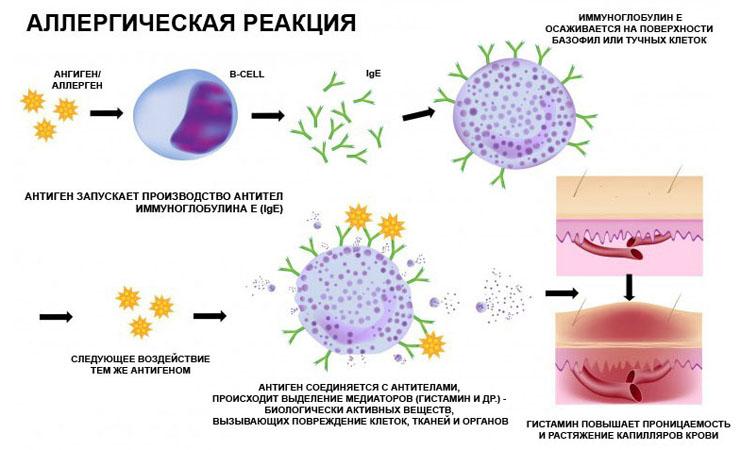
Как возникает и развивается аллергия?
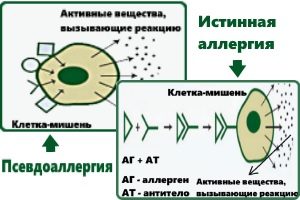
При повторном поступлении вещества внутрь разворачивается полная реакция, характеризующаяся последовательностью процессов:
- антигены связываются с лимфоцитами, сенсибилизированными предшествующим контактом;
- это провоцирует активную выработку не только лимфоцитов, которые должны захватывать аллергены, но и сывороточных факторов защиты;
- медиаторы аллергии должны блокировать аллерген, но разрушают клетки и ткани, провоцируя появление симптомов реакции.
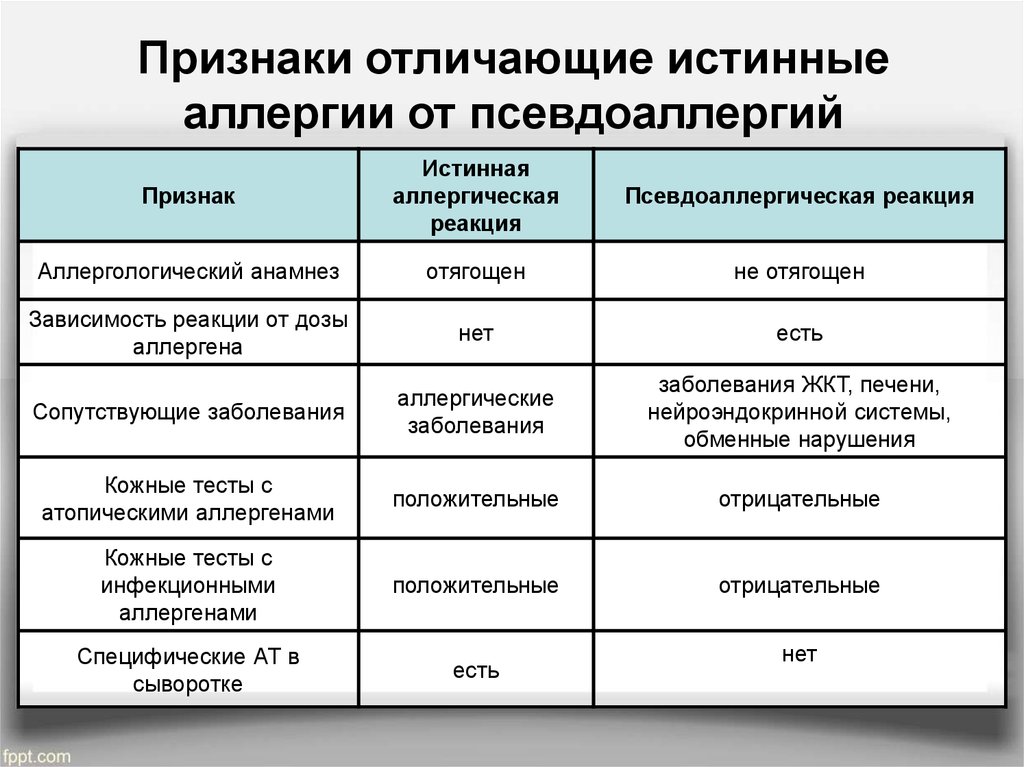
Псевдоаллергическая реакция характеризуется отсутствием первой стадии и сенсибилизации. В крови отсутствуют антитела, поэтому диагностика аллергии затруднительна, нет классических маркеров реакции. После контакта с веществом сразу начинает разворачиваться вторая стадия процесса, патохимическая.
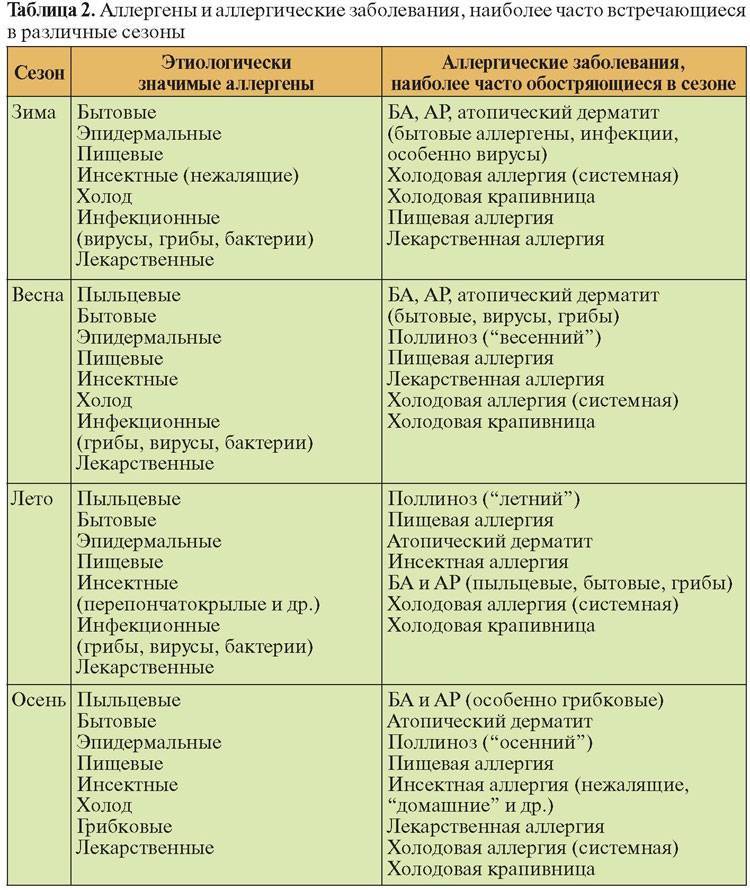
Анализы крови на ингаляционные аллергены
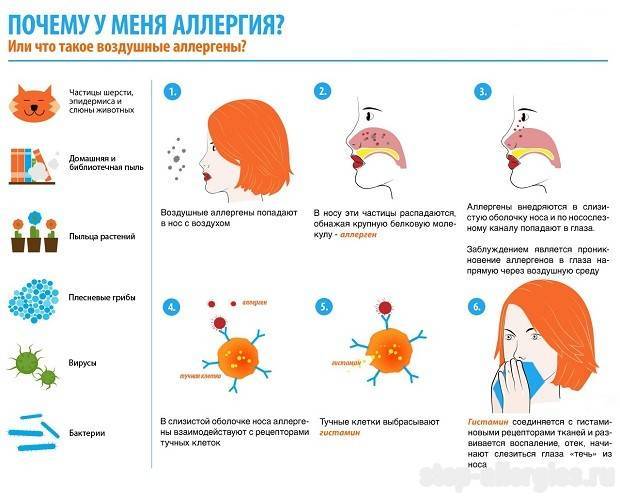
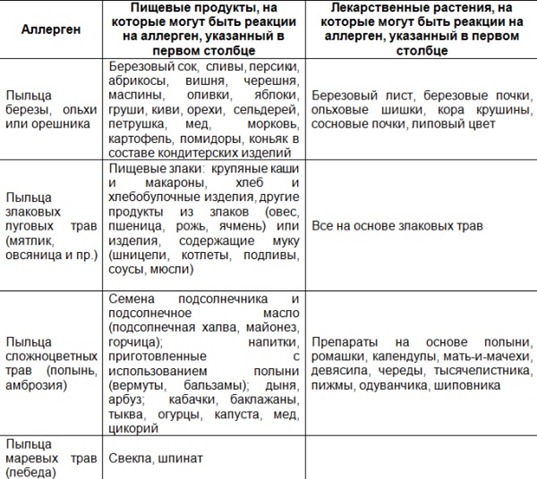
Ингаляционные аллергены — это вещества, которые, попадая в организм человека, имеющего сенсибилизацию, вызывают возникновение аллергических проявлений, чаще всего респираторного характера. Этот вид аллергии плохо диагностируется из-за его сходства с ОРВИ и прочими вирусными инфекциями дыхательных путей, поэтому аллергологи направляют пациентов на скрининг, позволяющий установить причину аллергии и назначить правильное лечение, предотвращающее ухудшение здоровья.
Наиболее часто встречающиеся ингаляционные аллергены
Чаще всего аллергию вызывают домашняя пыль (книжная и бытовая), шерсть и частицы кожи домашних животных, перьев птиц, микроскопические клещи, споры грибов, продукты жизнедеятельности насекомых (тараканов, муравьев, моли, мошек, жучков).
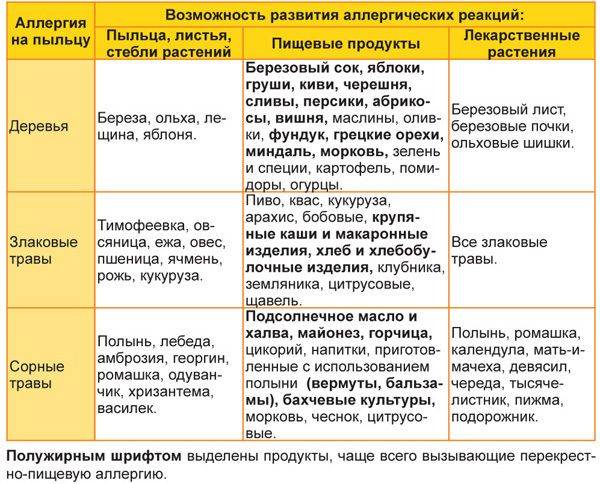
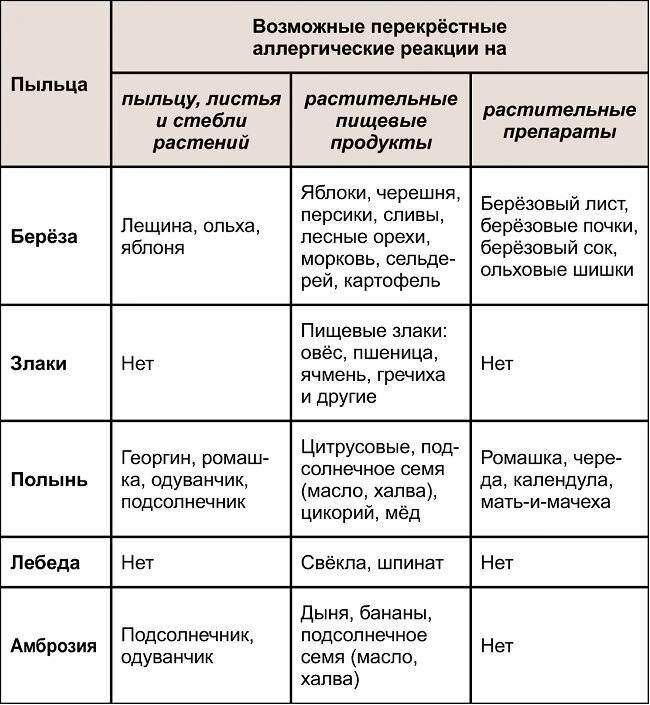
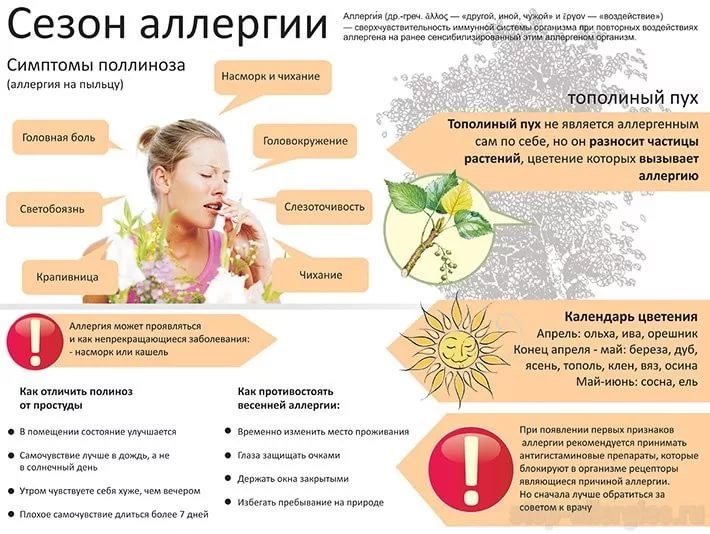
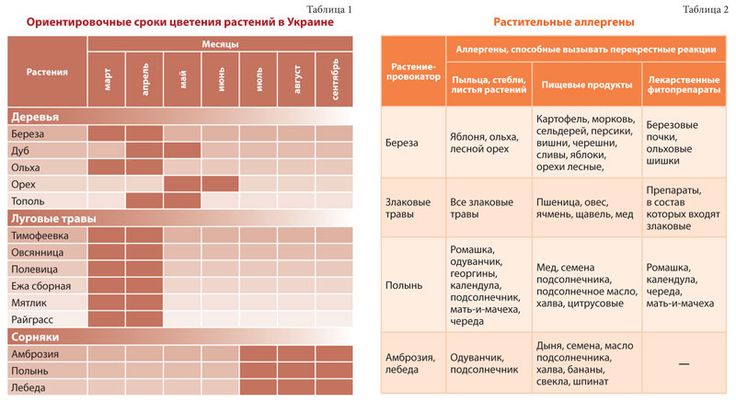
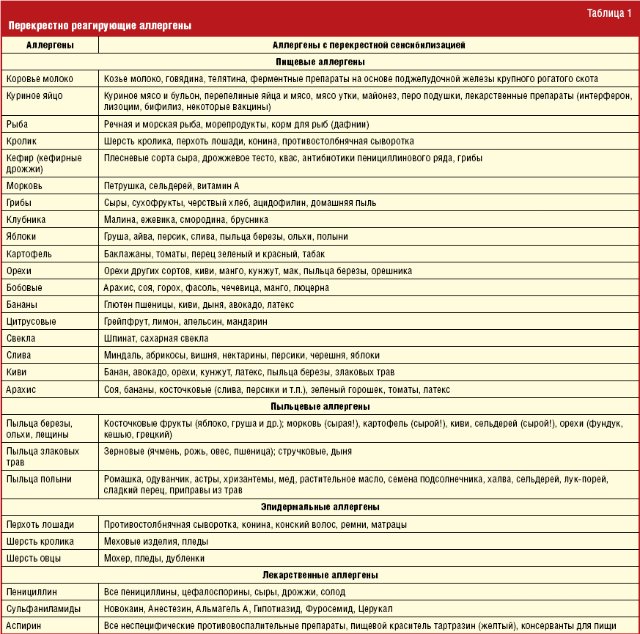
Часто провоцирующий элемент — аллерген пыльцы деревьев и других растений. В этом случае возникает заболевание, называемое поллинозом или сенной лихорадкой. Так заболевание назвали из-за того, что его проявления часто сопровождаются высокой температурой. При отсутствии лечения эта форма аллергии может провоцировать возникновение бронхиальной астмы и кожных проявлений (так называемой перекрестной аллергии), а также самого серьезного осложнения – анафилактического шока.
Как проводится скрининг
Самый передовой и надежный метод диагностики ингаляционных аллергических реакций — метод определения уровня IgE в сыворотке крови (скрининг). При проведении такого анализа крови на аллергены из воздуха можно определить до 95% случаев патологических изменений.
Скрининг позволяет выявить с помощью прохождения тестов все наиболее распространенные аллергены и причины развития реакции. В лаборатории проводятся различные варианты скрининга на следующие виды аллергенов:
- раннецветущих трав (ежа сборная, овсяница луговая, рожь многолетняя, мятлик луговой, тимофеевка);
- поздноцветущих трав (колосок душистый, рожь, лебеда, бухарник шерстистый);
- прочих дикорастущих растений (амброзия обыкновенная, полынь, нивяник, одуванчик);
- раннецветущих деревьев (ольха, ива, лещина, тополь, вяз);
- позднецветущих деревьев (клен, дуб, береза, бук, грецкий орех);
- бытовых аллергенов;
- постельного и птичьего пера;
- микроскопических грибков;
- эпителия кожи животных (собак, кошек).
Показатель IgE указывает на количество антител, вызывающих проявления аллергии. В норме он составляет от 0 до 15 (кЕ/л) (у детей) и от 0 до 100 (у взрослых). Повышение уровня IgE считается проявлением аллергической реакции.
Подготовка к анализам на ингаляционные аллергены
Подготовиться к исследованию несложно:
- В течение одного-двух дней перед проведением анализа необходимо отказаться от пребывания на пляже, в бане и сауне, не пить алкогольных напитков.
- За два часа до обследования нужно поголодать и не курить.
При соблюдении этих правил обследование будет наиболее точным.
Как сдавать анализ крови на аллергены?
Избавиться от аллергии проще всего устранив аллерген из жизни человека. Если это касается пищевой аллергии на определенный продукт, то человеку достаточно просто не употреблять его в пищу. Но как поступать людям, которые страдают аллергией на пыль или пыльцу? Для начала необходимо выявить сам аллерген, который вызывает такую реакцию.
Детям, страдающим от аллергий, назначают проведение курса исследований. У совсем маленьких детей недостаточно сформирована иммунная система и при проведении исследований их результаты могут быть недостаточно информативными, поэтому проводить исследования желательно только детям после 3 лет.
При его контактировании с кровью человека можно отметить появление в ней особых антител. Такой тип исследований безопасен для самочувствия малыша и не приносит ему серьезного дискомфорта.
Существует всего несколько типов исследований на аллергию для проведения которых используют биологический материал (кровь):
- RAST;
- тест на иммуноглобулин типа Е.
Первый тест дает возможность выявить определенный тип аллергена и направление последующих исследований. При получении положительного результата необходимо проводить тесты на аллергию более узкой направленности.
RAST-тест требует исследования крови. Полученный биоматериал разделяется по пробиркам. В каждую добавляется некоторое количество особого раствора, полученного при помощи концентрировании одного из аллергенов. При образовании в крови большого числа антител врач может судить о том, какие вещества могут вызвать аллергию у человека.
У человека берется небольшой объем крови, которая смешивается уже с небольшим количеством конкретных аллергенов, относящихся к одной из групп:
Детям в возрасте до 1 месяца, при проявлении сильных аллергий, можно назначить анализ венозной крови на реакцию на аллергены. Для этой процедуры используется исследование специфического или общего IG E. Однако, более целесообразно дождаться 6 месяцев.
Проводить анализ крови на аллергены можно в следующих случаях:
- при длительных насморках без признаков простуды и повышения температуры тела;
- при першениях в горле и покашливаниях, которые длятся более 3 недель;
- при проявлении зуда, кожных высыпаний;
- при зуде в глазах, горле, носу;
- когда ребенку тяжело дышать или он начинает задыхаться;
- при снижении вышеуказанных симптомов после использования антигистаминных средств.
https://youtube.com/watch?v=d-PG3BX7MXA
Сдайте анализ крови на определение общего иммуноглобулина Е (IgE)
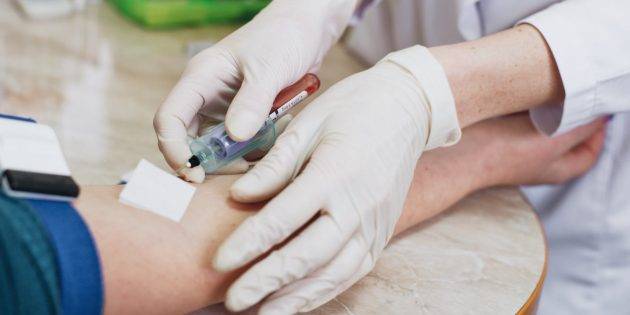
Вам его назначат, если под подозрение всё-таки попадёт именно аллергия. Иммуноглобулины — это антитела , которые наш организм вырабатывает в ответ на вторжение опасных, с его точки зрения, веществ. В процессе борьбы с угрозой антитела выделяют особые химические вещества — в частности, гистамины. Они и вызывают симптомы аллергии.
Цель анализа на общий IgE — определить, какое количество антител содержится в вашей крови. Если их уровень выше нормы (её тоже укажут в результатах теста), это может быть признаком аллергической реакции. Чем больше в организме IgE, тем активнее вы контактируете с раздражителем.
Внимание! Вы, конечно, можете сдать анализ на определение общего иммуноглобулина Е (IgE) самостоятельно. Но правильнее делать это по направлению врача
Дело в том, что повышенный уровень антител иногда говорит не только об аллергии, но и о других неприятных процессах внутри организма — инфекциях, воспалениях, развитии опухолей. Поэтому оценивать результаты теста должен медик.
Способы лечения аллергии
Основные подходы:
- изоляция пациента от диагностированного аллергена;
- антигистаминная терапия;
- прием кортикостероидов;
- специфическая иммунотерапия (АСИТ)
Прием антигистаминных средств

Вырабатываемый при аллергии гистамин – основная причина характерных признаков заболевания со стороны кожи, глаз и респираторной системы. Прием антигистаминных препаратов призван блокировать выработку или действие этого вещества, устраняя или облегчая симптомы.
Препараты эффективны при следующих проявлениях сенсибилизации:
- атопические реакции у маленьких детей;
- сезонный или круглогодичный аллергический насморк;
- различные формы дерматитов;
- конъюнктивит;
- бронхиальная астма, тяжелые проявления бронхита;
- ангионевротический отек (отек Квинке);
- анафилактический шок.
Существует несколько поколений гистаминных препаратов:
- 1 поколение – эффективные средства с большим набором «побочек». Обладают выраженным седативным действием, вызывают сонливость. В современной медицине почти не используются.
- 2 поколение – имеют меньше побочных эффектов, в частности, не угнетают умственную деятельность и не вызывают сонливость. Главный минус – плохо влияют на работу сердца. Используются для устранения кожных реакций.
- 3 поколение – представляют собой активные метаболиты с незначительным списком ограничений и щадящим воздействие на сердце.
- Новое поколение – обладают мгновенным действием и длительным эффектом. Полностью безопасны для сердечно-сосудистой системы.
Кортикостероиды в лечении аллергии
При тяжелых и затяжных формах сенсибилизации негормональные препараты неэффективны. В таких случаях, во избежание ухудшения состояния пациента, назначают кортикостероиды. При общих формах аллергии с высоким риском анафилактического шока и бронхоспазма хороший эффект дают инъекционные формы. При кожных реакциях используют мази и кремы, при ринитах и конъюнктивитах – капли и спреи.
Кортикостероиды назначают короткими курсами под строгим контролем врача. Неконтролируемый прием сильнодействующих гормональных препаратов чреват отравлением, нарушением обмена веществ, эндокринными сбоями, атрофией кожных покровов и другими тяжелыми последствиями.
Назначают при выраженных формах аллергических заболеваний:
- дерматитах, нейродермитах, дерматозах;
- экземах и псориазе;
- конъюнктивитах;
- бронхиальной астме;
- тяжелых формах лекарственной и пищевой аллергии.
Внимание! Кортикостероиды противопоказаны беременным женщинам, детям, гипертоникам, пациентам с тяжелыми патологиями сердца, печени, почек, язвенной болезнью
Специфическая иммунотерапия
Аллерген-специфическая иммунотерапия (АСИТ) — это многократное введение специфических аллергенов для постепенного снижения гиперчувствительности организма. Начинают с подпороговых доз и постепенно наращивают концентрацию вещества.
Механизм действия полностью не изучен, однако на эффективность метода указывают многочисленные научные статьи и медицинская статистика. Гипосенсибилизацию используют преимущественно при реакциях немедленного типа с высоким риском анафилактического шока
Важное условие: нет возможности изолировать пациента от главного раздражителя (при аллергии на пыль, плесень, пыльцу)
Лечение методом АСИТ проводят врачи-аллергологи в условиях клиники, преимущественно в стационаре. Предварительно проводят точную диагностику с выявлением основных аллергенов и их пороговых доз. Лечение продолжительное, проводится курсами в период ремиссии заболевания на протяжении 3–5 лет. Клиническая эффективность достигает 80–90%.
Как определить аллергию у ребенка?
Повышенная чувствительность организма к какому-либо веществу бывает у каждого четвертого малыша. Кроме того, за последние 40-50 лет число аллергических реакций у детей, особенно пищевого характера, сильно возросло. В качестве аллергенов способны выступать продукты питания, пыль, пыльца растений, перья, пух птиц, шерсть, кожа, слюна, экскременты, выделения животных, лекарственные препараты, бытовая химия и косметика.
Реакция организма может быть различной, в зависимости от состояния иммунной системы ребенка. При незначительных проявлениях возникают кашель, насморк, слезоточивость глаз, отеки, кожная сыпь. При острых состояниях отмечаются одышка, сильная отечность слизистой, снижение артериального давления и анафилактический шок — они требуют немедленной медицинской помощи. В некоторых случаях у ребенка может наблюдаться замедленная аллергическая реакция, механизм возникновения которой до конца не изучен.
Определение аллергии у детей
Родителям, задающимся вопросом, как определить аллергию у ребенка, следует внимательно наблюдать за его состоянием. Выявить реакцию в острой стадии намного проще, особенно если она возникает сразу после контакта с аллергеном. Но и в таком случае точно диагностировать ее вид поможет аллергологическая проба, которую проводит врач. И только затем назначается соответствующая терапия, при необходимости корректируются состав и нормы питания, изменяются бытовые условия.
Если же реакция не сильно выражена, заподозрить аллергию на что-либо бывает проблематично. Например, дыхание у малыша с присвистом, и родители решают, что у него простуда. Особенно опасно, если ее начинают лечить самостоятельно, а между тем длительно не проходящее дыхание с присвистом может свидетельствовать, что у ребенка астма. Очень часто за простуду принимают аллергию на плесень и пылевых клещей, ведь первая начинается осенью, а вторая – зимой. Постоянный насморк, особенно не поддающийся традиционному лечению, также может быть аллергией, например, на домашнего питомца. Поэтому выяснить причину способен только врач-аллерголог после проведения специальных анализов.
Как проводят аллергопробы
Один из самых распространенных видов тестирования различных аллергенов — прик-тест. Определение аллергии у ребенка таким методом предусматривает не прокалывание кожного покрова, а его легкое царапанье. Царапины делают в районе предплечья, затем наносят каплю аллергена и ждут реакции в течение 15-20 минут. Если ее нет – аллергопроба негативная, при появлении вздутия или покраснения размером в 1-2 мм она считается сомнительной, от 3 до 7 мм — позитивной, от 8 до 12 мм — явно позитивной, а больше 13 мм — чрезмерной. Прик-тест позволяет быстро, удобно и безболезненно для маленьких детей выявить аллерген, также он проводится при назначении лекарственных препаратов или анестезии у ребенка-аллергика.
Поскольку реакция при прик-тесте бывает мгновенной, такие аллергопробы могут представлять опасность. Поэтому во время их проведения необходимо находиться под присмотром врача минимум полчаса, чтобы в случае ухудшения состояния он мог оказать неотложную помощь. Прик-тест проводят через две-три недели после обострения заболевания, также желательно за 5-6 дней отменить прием антигистаминных препаратов.
Детям до пяти лет за один раз можно делать не более двух проб, поэтому такой метод эффективен после достижения трехлетнего возраста. Для маленьких пациентов старше 6 месяцев врачи предлагают альтернативу — аллергоскрининги в лаборатории. Для их выполнения забирают кровь из вены или пальца, и за один раз можно определить до 40 видов аллергенов. Аллергоскрининг у детей обладает высокой информативностью, при проведении этого вида исследования нет необходимости контактировать с аллергеном и он может проводиться в период острых, тяжелых форм заболевания.
Некоторые производители медицинского оборудования предлагают воспользоваться специальными аппаратами и провести анализы, не выходя из дома. Для этого достаточно приобрести экспресс-тест и определить реакцию организма на распространенные аллергены. Он выдает результат в течение 20 минут, обладает достаточно высокой информативностью, портативен и безопасен в применении. Однако такой метод не отменяет похода к врачу и проведения анализов в лабораторных условиях. А тем более он не должен быть основанием для самостоятельного назначения препаратов, особенно детям. Лучше всего он подойдет для мониторинга и скрининга в домашних условиях, до посещения врача и проведения лабораторных исследований.
Какой анализ крови показывает аллергию
Чтобы понять, как проводят определение аллергии по анализу крови, нужно вспомнить механизм развития аллергической реакции, происходящей в организме. Аллергия является своеобразной реакцией иммунной системы. Она возникает после непосредственного контакта организма с определенным веществом.
Аллерген, к которому организм человека становится гиперчувствительным, попадает в ЖКТ, на слизистые носа, глаз, кожу. Это провоцирует выработку иммуноглобулинов Е. Так начинается аллергия.
Так как, иммуноглобулины Е-класса вырабатываются в организме в ответ на контакт с аллергеном. Это дает возможность на уровне антител поставить диагноз — аллергия.
Общий анализ крови при аллергии сдают для предварительного заключения о возможной аллергической реакции при повышенном содержании эозинофилов — специфических лейкоцитов (белых кровяных клеток). Они участвуют в ответе организма на различные заболевания, в том числе и аллергические. Рассмотрим эти методы исследования подробнее.
Что показывают эозинофилы
Общий или клинический анализ крови при аллергии сдавать необязательно, так как он малопоказателен. ОАК может быть развернутым или кратким. Нас интересует содержание в крови эозинофилов. Но о чем может рассказать эта цифра?
В норме количество эозинофилов в крови взрослого человека и ребенка не должно превышать 1–5%. Если эта цифра больше, значит, в организме происходят патологические процессы. Возможно, это аутоиммунное, инфекционное или воспалительное заболевание, глистная инвазия или аллергия.
То есть, если у человека аллергия, анализ крови на эозинофилы покажет их избыток. Но утверждать, что это именно аллергия, нельзя. Методом исключения можно выяснить, что это за болезнь. Но для подтверждения предварительного диагноза, поставленного на основании клинических симптомов, общего анализа крови и данных анамнеза, необходимы другие, более точные обследования.
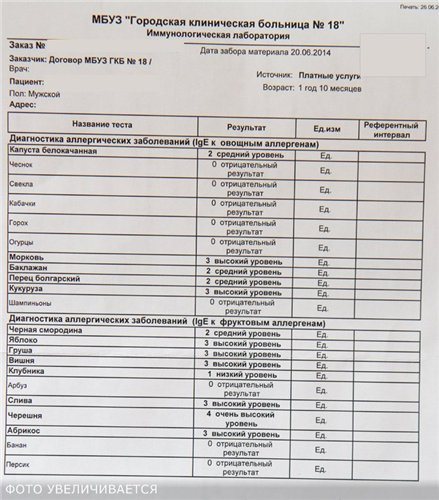
Иммуноглобулины
В условиях лаборатории можно выявить вещество, которое вызывает специфическую реакцию иммунной системы, т. е. аллерген. Для этого у аллергика берут кровь и смешивают ее с различными веществам — вероятными аллергенами. Если при взаимодействии с одним из них в крови появляются антитела, значит, человек предрасположен к аллергической реакции на данное вещество.
Перечень аллергенов очень обширен. Поэтому количество проведенных проб может исчисляться десятками и сотнями. Чтобы сократить список веществ, подозреваемых в возбуждении аллергии, внимательно изучают симптомы и историю болезни. Если считается, что заболевание вызвал какой-то пищевой продукт, то сначала проводят анализ крови на пищевую аллергию. При этом в список сначала включают самые агрессивные аллергены, с которыми пациенту приходится контактировать.
Суть RAST-теста
Этот способ диагностики не в состоянии охватить весь список возможных аллергенов. Его проводят с целью сужения круга поисков. Он помогает определить направление, в котором нужно двигаться дальше.
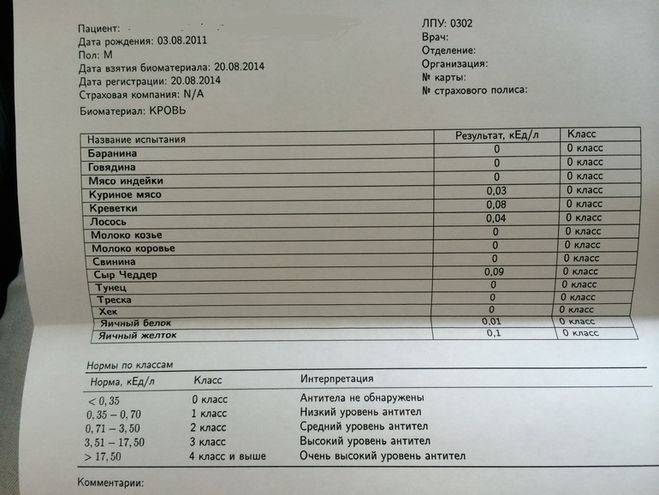
Расшифровку анализа крови на аллергию должен проводить врач, но ничего сложного в этом нет. Она представляет собой определенный диапазон норм. Если результат 0 (показатели антител от 0 до 0,35), значит, аллергии нет. Присутствие антител выражают по классам от 1 до 6 по принципу возрастания.
Преимущества анализов крови перед кожными пробами очевидны. Они безопаснее и не вызывают ухудшения состояния больного аллергией человека. Обследования можно проводить даже в период обострения аллергической реакции (когда у человека может проявляться аллергический ринит или симптомы аллергического кашля) и при наличии кожных высыпаний (симптомов). А в результате человек получает не только качественные, но и количественные показатели реакции организма на определенное вещество.




Копирование материала, размещенного на сайте, разрешено только с одобрения администрации.
Методы диагностики
Современные способы диагностики позволяют безопасными методами определить тип аллергена. Есть более и менее информативные, но большинство проводятся в период ремиссии, когда проходит несколько месяцев после того, как пройдут все симптомы реакции.
Анализы крови
Поскольку антитела к аллергенам появляются в крови, то наиболее простой способ определения веществ – анализы. Исследование крови может быть общим, неспецифическим, и иммунологическим, специализированным. Есть иммунологические
Общий

При аллергической реакции увеличивается количество лимфоцитов Т-типа, являющихся разновидностью лейкоцитов. Поэтому косвенно при увеличении этого параметра можно подозревать аллергию. Сложно сказать точно, поскольку эта же фракция отвечает за вирусную инфекцию, онкологическое поражение.
Косвенно о наличии аллергии свидетельствует повышение уровня эозинофиллов. Уровень в крови в норме не превышает 1%. Если значение больше, то это говорит о глистной инвазии, аллергической реакции или аутоиммунном или инфекционном процессе.
Как узнать, на что аллергия? Тест на аллергию
Watch this video on YouTube
На определение иммуноглобулинов
Молекулярная диагностика аллергии является специфическим способом ее определения, наиболее точным. Он основан на определении иммуноглобулинов класса E, отвечающих за активную стадию реакции. Для этого есть несколько способов:
- RAST-тест с определением типа аллергена;
- RIST-исследование, устанавливающее наличие антител в общем;
- пассивная реакция Шульца-Дейла;
- тест на освобождение гистамина.
Ответ на вопрос, какие анализы нужно сдать, чтобы выявить аллергию, это не только исследование крови, но и кожные пробы. Они могут быть активными и пассивными, проводятся у детей старше 6 лет и у взрослых.
Пробы
Проба – это внедрение аллергена в или на кожу для определения реакции на опасные вещества. Могут быть качественными или количественными.
Кожные
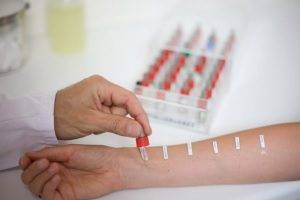
- ингаляционные;
- пищевые;
- сезонные;
- контактные.
Аллерген может контактировать с организмом путем внутрикожного введения, наложения повязки, скарификации или реакции пассивной сенсибилизации. После контакта с веществом оценивают наличие кожной реакции, покраснения, размер сыпи.
Провокационные
Суть метода такова, что лабораторная сыворотка с антителом вводится в шоковый орган, где должна разворачиваться основная клиническая картина заболевания. Если это группа аллергена, вызывающая конъюнктивит, то аллерген соответствующий этой природе вводится в конъюнктивный мешок.
Если аллерген закапывают в нос и появляется насморк, чихание, покраснение слизистой, то реакция положительная на назальный провокационный тест.
При бронхиальной астме в стационаре назначают ингаляционный провокационный тест. Вначале измеряют форсированный объем выдоха(в норме 70-80%), после чего последовательно вдыхают аллерген до той поры, пока не появятся признаки приступа. Если он снижает первоначальное значение ФЖЕЛ на 20%, проба положительная.

Тромбоцитопенический и лейкоцитопенический тест используют для диагностики пищевой и лекарственной аллергии. Суть в измерении уровня клеток крови до провокации 2 раза на протяжении 60 минут. Если показатели значительно не разнятся, то вводят потенциальный аллерген. При снижении параметра на 1*109 после введения через 30, 60 и 90 минут говорят о положительной реакции (из периферической крови лейкоциты уходят в периферическую ткань).
Вестерн-блоттинг или иммуноблоттинг
Еще одна возможность, как выявить, на что аллергия у взрослого, – иммуноблоттинг. Это нанесение крови больного, где могут циркулировать антитела к аллергенам, на специальную целлюлозную панель, куда уже сразу нанесены типы аллергенов. Если в крови пациента уже есть антитела к этому веществу, то ячейка изменяет цвет.
Как найти причину аллергии? — Доктор Комаровский
Watch this video on YouTube
Аллергологическая панель
Как выявить аллергию по анализу крови, если существует так много аллергенов? Поскольку вещества попадают разными способами, и степень их опасности отличается, удалось определить наиболее часто встречаемые и разместить их в панели:
- смешанные;
- пищевые;
- ингаляционные;
- расширенные.
Этот метод исследования имеет сразу несколько преимуществ:
- исключена анафилаксия после контакта с аллергеном;
- нет прямого контакта с пациентом;
- может применяться после приема антигистаминного препарата.
Из-за первых пунктов метод может использоваться у грудных детей старше 6 месяцев.
Причины и факторы, вызывающие аллергию
Главная роль в появлении аллергической реакции принадлежит иммунной системе. Вместо того, чтобы защищать свой организм от болезнетворных микробов и опасных элементов, она даёт сбой и порой повреждает собственные клетки, ткани и органы.
Самые обычные и безобидные вещества иммунная система расценивает как враждебные и обороняется от них. Такой агрессивный ответ и называется аллергией. Её вызывают различные аллергены (внутреннего и внешнего происхождения).
Основные характеристики аллергии:
- Вследствие аллергической реакции происходит взаимодействие антигена и антител;
- Антиген – это вещество, которое, проникая в организм из окружающей среды, вызывает повышенную чувствительность;
- Антитела – это белковые молекулы. Они атакуют и обезвреживают антигены;
- Иммунные комплексы в виде антитела и антигена оседают на тучных клетках. Внутри особых гранул этих клеток имеется неактивный гистамин. Впоследствии он становится активным и выходит в кровь;
- При разрушении клеток высвобождается серотонин;
- Слишком большая концентрация гистамина в крови может вызвать изменения в жизнедеятельности организма — спазм мускулатуры в бронхах, усиление секреции слизи в носовой полости, воздействие на кровеносные сосуды, анафилактический шок.
Аллергическая реакция может возникнуть и на аллергены внутреннего происхождения. Антитела атакуют собственные клетки. В результате чего они разрушаются и гибнут. Это приводит к развитию различных аутоиммунных заболеваний.
Виды аллергенов:
- Экзоаллергены;
- Эндоаллергенны.
Экзоаллергены проникают в организм из окружающей среды. Они бывают инфекционного и неинфекционного происхождения.
Виды экзоаллергенов:
- Пищевые — молоко, яйца, цитрусовые, шоколад, мёд, консерванты;
- Бытовые — домашняя пыль, рыбный корм;
- Эпидермальные — перхоть, шерсть собак и котов;
- Вирусные/бактериальные;
- Грибковые;
- Лекарственные — сульфаниламиды/антибиотики/витамины;
- Гельминтные;
- Пыльцевые — пыльца цветов, деревьев;
- Инсектные — укусы пауков, комаров, яд ос;
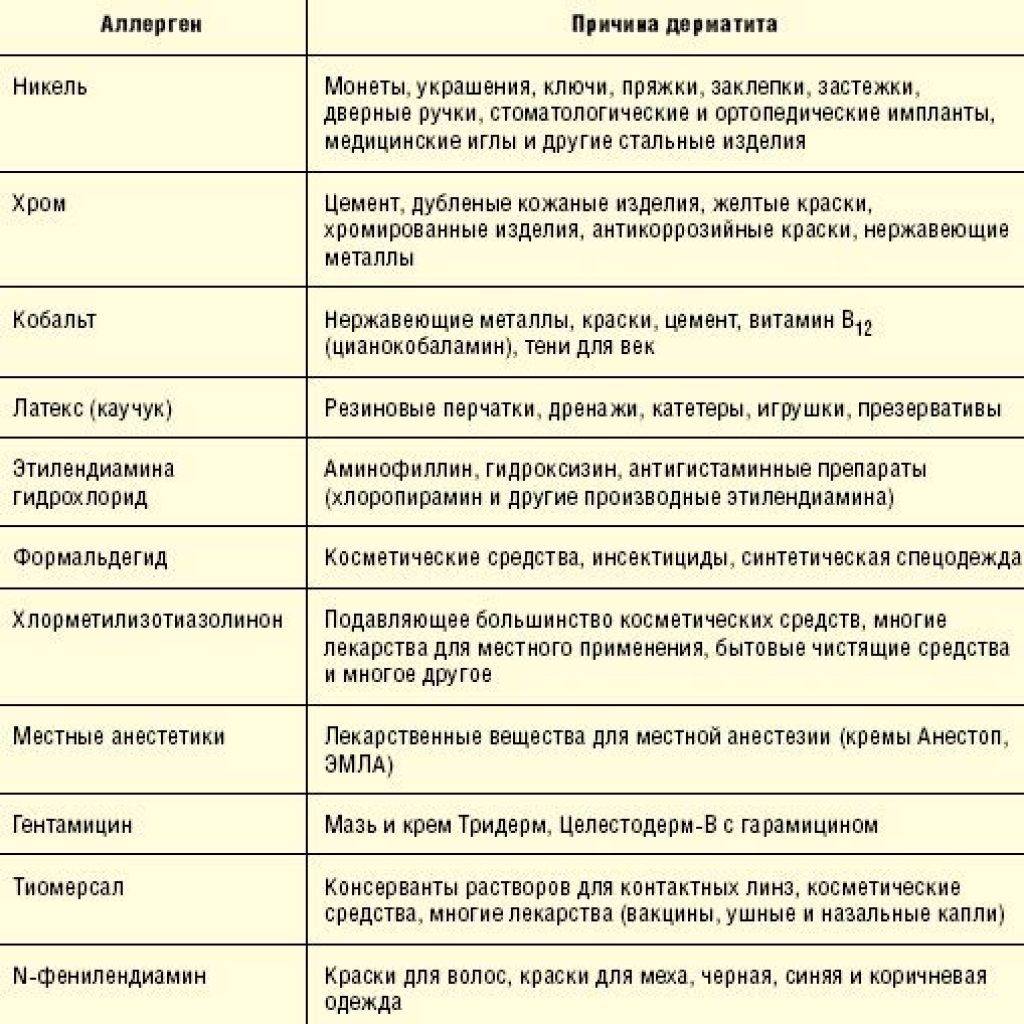
- Промышленные — краски, косметические и моющие средства, кремы.
Основные особенности эндоаллергенов:
- Эндоаллергены постоянно присутствуют в некоторых органах человека — глазном хрусталике, щитовидной железе, головном мозге;
- В общий кровоток они обычно не попадают. Сенсибилизация ими организма человека происходит при повышенной проницаемости гистологических барьеров вследствие лучевой болезни, гипоксии, действия ядов, токсинов, различных микроорганизмов;
- Такой процесс инициирует комплекс иммунных реакций и приводит к развитию аутоиммунных заболеваний, например, гипертрофия щитовидной железы;
- Могут быть и приобретёнными. Инфекции и вирусы, проникая в клетки, изменяют свойства белков организма;
- Могут иметь неинфекционную природу. Под воздействием разнообразных физических факторов таких как ожог, холод, лучевая энергия, собственные белки изменяют свои свойства и становятся частично чужими.
Причины аллергии:
- Наследственная предрасположенность;
- Патологическое состояние иммунной системы;
- Влияние негативных физических факторов;
- Неблагоприятная экологическая обстановка;
- Стресс, частые нервные расстройства;
- Перенесённые заболевания, повлиявшие на иммунитет;
- Неправильное питание, нездоровый образ жизни.
Аллергическая реакция может быть временной, вызванной присутствием какого-то аллергена в крови. Обычно болезненные симптомы проходят после выведения раздражителя из организма.
Иногда аллергия приобретает общий характер, что вызвано серьёзными нарушениями в работе иммунитета, и приводит к развитию астмы или других заболеваний.
Причины аллергии
Прежде чем бороться с этой проблемой, следует выяснить причины, способствующие ее возникновению. К ним можно отнести:
- Заболевания внутренних органов. Чаще всего воздействие на появление аллергической реакции оказывают неполадки с печенью, желудком, эндокринной и нервной системой.
- Ослабленный иммунитет. Нередко из-за этого организм теряет способность эффективно бороться с влиянием раздражителей, то есть аллергенов.
- Чрезмерно стерильные условия жизни. Вследствие того, что контакта с аллергенами нет или его очень мало, иммунная система слабеет.
- Экологическая ситуация. Воздействие излучения электроприборов, наличие в продуктах гормонов, антибиотиков увеличивает риск появления аллергии.
- Проблемы психологического характера. Они подрывают нормальное состояние организма, делают его наиболее восприимчивым к негативным факторам. Чаще всего к таким проблемам можно отнести длительную депрессию или нервное расстройство.
У маленьких детей риск появления аллергии повышается, если кто-то из близких родственников страдал от этой проблемы. Это обусловлено генетической предрасположенностью.

Клинические проявления аллергии
Повышенная чувствительность к аллергенам у грудничков может проявляться в виде:
- аллергических поражений кожных покровов;
- поражений пищеварительного тракта;
- респираторные аллергозы;
- сочетанные поражения органов различных систем.
К кожным аллергическим реакциям относятся:
- аллергические диатезы (шелушения кожи щек, лба, ягодичной области, интенсивный зуд и покраснение кожных покровов;
- гнейс, крапивница, местные отеки кожи;
- проявления потницы и/или упорные опрелости неизвестной этиологии (при комфортном микроклимате и хорошем уходе за кожными складками малыша).
Нарушения пищеварительного тракта:
- частые срыгивания;
- жидкий стул или запоры;
- метеоризм и упорные колики;
- рвота;
Респираторные проявления аллергической реакции:
- аллергический насморк;
- бронхоспазм (частый сухой кашель, затрудненное дыхание, частые респираторные инфекции с ларингитами, альвеолитами или обструктивными бронхитами).
Сочетание аллергических реакций с поражением нескольких систем у грудничков считается высокой предрасположенностью к возникновению опасных аллергических заболеваний:
- бронхиальной астмы;
- экземы;
- атопических дерматитов;
- развитие сложных воспалительно-аллергических патологий почек, сердца, сосудов, костно-мышечной системы.
Достаточно часто встречаются сочетание нескольких поражений:
- респираторной системы и кожных покровов (ринит или бронхоспазм);
- аллергические реакции кожи и поражения кишечника.
При появлении у грудничка одного из признаков или сочетания патологии нескольких систем предположительно аллергической природы необходима консультация специалиста: педиатра или детского аллерголога, а при пищевой аллергии — диетолога.