Осложнения после краснухи у детей и взрослых
Содержание статьи
- Диагностика
- Диагностика
- Общий анализ крови
- РТГА
- Иммуноферментный анализ
- Дифференциальная диагностика
- Сыпь при краснухе: фото и сравнительная таблица
- Формы
- Лечение заболевания
- Профилактика
- Краснуха у взрослых
- Водить ли ребенка в детский сад при краснухе?
- Ограничение очага инфицирования
- Защита ребенка от суперинфекции
- Контроль состояния ребенка
- Обеспечение ухода за ребенком.
- Возможные осложнения
Диагностика
При наличии характерной сыпи, появляющейся на 2-3 сутки, краснуха у взрослых диагностируется на основании клинической картины и жалоб пациента.
При наличии сомнений и высокой степени важности уточнения диагноза (например на ранних сроках беременности при атипичной форме заболевания, протекающей без кожных высыпаний) назначают:
- Анализы крови для определения наличия антител к вирусу-возбудителю. Используется метод ИФА (иммуноферментного анализа) или метод ПЦР (полимеразной цепной реакции).
- В ряде случаев ДНК возбудителя выделяется при помощи посева из носоглотки.
На основе данных анализов болезнь дифференцируют с корью, скарлатиной, аллергической реакцией на медикаментозные препараты, атипичную – с энтеровирусными инфекциями. Самостоятельная диагностика при появлении первых симптомов на начальной стадии заболевания крайне затруднена из-за схожести признаков болезни с простудой, гриппом, респираторной инфекции, поэтому необходимо обращать за врачебной помощью.

Диагностика
Первичная диагностика заболевания включает физикальный осмотр ребенка и сопоставление с местными эпидемиологическими данными. Если симптомы слабо выражены, или врач хочет уточнить диагноз, могут быть назначены дополнительные исследования.
К ним относятся:
- клинические анализы крови и мочи;
- РТГА;
- серологические и иммуноферментные анализы;
- рентген легких;
- ЭКГ (редко).
Общий анализ крови
Клинический анализ крови при краснухе малоинформативен. На нем будет заметно повышение лейкоцитов – лейкопения, что свидетельствует о вирусной природе воспаления, и увеличение СОЭ. Возможно появление плазматических клеток, что говорит о перенесенной или присутствующей в организме ребенка инфекции.
РТГА
Реакция торможения гемагглютинации (РТГА) единственный метод, который способен идентифицировать вирус краснухи. Для данного способа у малыша берется кровь из вены, а затем в сыворотке исследуют противовирусные антитела. Как правило, этот метод применяют дважды – в разгар заболевания и спустя неделю после активной фазы.
Иммуноферментный анализ
Для этого исследования используется венозная кровь, в которой определяют антитела, как и в случае с РТГА. О наличии у больного ребенка вируса краснухи, будут свидетельствовать IgM, а о приобретенном иммунитете – IgG.
Дифференциальная диагностика
Проявления краснухи могут быть похожи на корь или скарлатину, поэтому важное значение для постановки диагноза имеет дифференциальная диагностика. Для кори характерна сильная интоксикация организма и высокая температура.
Высыпания при этом расположены близко друг другу и имеют тенденцию сливаться. Сыпь при скарлатине отличается более мелкими пузырьками розового цвета.
Реже заболевание нужно дифференцировать от энтеровирусной экзантемы, менингококцемии и псевдотуберкулеза.
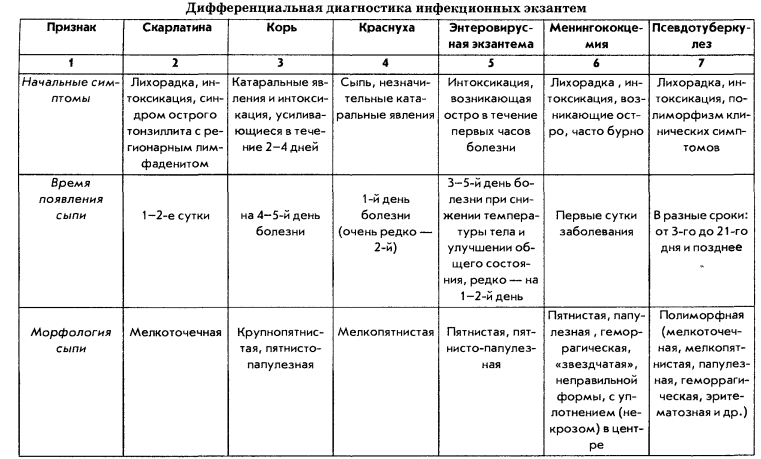
Сыпь при краснухе: фото и сравнительная таблица
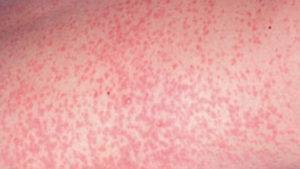
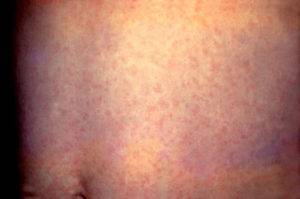
Характер сыпи (см. фото) у неопытного специалиста и человека, не имеющего отношения к медицине, может вызвать затруднения в диагностике: кожные проявления имеют сходство с симптомами кори и скарлатины. Сравнительная характеристика высыпаний приведена в таблице.
| Симптом | Корь | Скарлатина | Краснуха | Розеола |
|---|---|---|---|---|
| Изменение слизистых | Белые мелкие пятна во рту | Покраснение зева, как при ангине, малиновый язык | Энентема – красные пятна на нёбе и зеве | Отсутствует |
| Сыпь на коже | Крупнее и ярче, чем при ветрянке, склонна к слиянию | Издалека кажется, что вся поверхность кожи красная, но при ближайшем рассмотрении видно, что это красные пятна сыпи на раздраженной коже. Сыпь не зудит | Мелкая, розовая, чаще всего несливающаяся, возможен небольшой зуд | Небольшие розовые пятна, склонные к слиянию |
| Локализация | Щеки и тело. Сыпь появляется за ушами, на переносице, затем в течение первых суток сыпь распространяется на лицо, шею, верхнюю часть груди | Сгибательные поверхности, поясница, паховый треугольник, на лице сыпь выражается в покраснении щек (кроме носогубного треугольника) | Появляется на лице и шее, далее распространяется по всему телу. Наиболее интенсивна в области ушей, в паху, на ягодицах | Чаще начинается с лица и распространяется по всему телу |
| Остаточные явления | Легкое шелушение, возможна небольшая пигментация | Сильное шелушение кожи | Небольшое шелушение кожи, иногда на несколько дней остается незначительная пигментация | Нет |
Сыпь при краснухе также легко спутать с сыпью при розеоле. Отличительной особенностью розеолы является то, что температура перед высыпанием держится выше 38,5-39 градусов, тогда когда при краснухе, температура редко превышает 38 градусов. Более подробно о розеоле можно прочитать в этой статье.
В последнее время встречаются краснуха у детей с редуцированными симптомами: температура не повышена, катаральных явлений нет, сыпь проходит за несколько часов и может остаться незамеченной. Лимфоузлы без специального обследования (пальпация) не демонстрируют явное увеличение.
Формы
Краснуха – вирусная инфекция, которая в зависимости от формы клинического течения может быть:
- типичная (приобретённая и врождённая);
- атипичная.
Типично краснуха протекает согласно обычному развитию симптоматики характерной для этой инфекции. Обычно течение болезни лёгкое. В продромальном периоде возникают небольшая интоксикация, лёгкие катаральные явления (першение в горле, гиперемия небных дужек, сухой кашель), увеличение лимфоузлов. Температура тела немного повышается или остаётся нормальной. Далее появляется типичная краснушная мелкопятнистая сыпь сначала на лице, затем она распространяется по всему телу. Во время реконвалесценции через 5-7 дней все симптомы регрессируют, сыпь исчезает бесследно, лимфаденопатия может сохраняться на протяжении нескольких недель после болезни.
Атипичное течение приобретенной краснухи может быть:
- стёртое;
- бессимптомное;
- с преобладанием лимфаденопатии;
- с изолированной экзантемой (сыпью).
При стёртом течении симптомы болезни слабо выражены, некоторые из них отсутствуют. При бессимптомной краснухе клинических проявлений вообще нет. Диагностика этих форм крайне затруднительна. Больные продолжают контактировать с окружающими, представляя угрозу их инфицирования.
По тяжести краснуха бывает легкой, средней тяжести и тяжелой. Это подразделение происходит при оценке интенсивности интоксикационного синдрома, лимфаденопатии и высыпаний на теле.
Кроме перечисленных форм, краснуха может быть гладкого и негладкого течения. Для последней формы характерны осложнения (синовит, артрит, менингит, энцефалит), присоединение бактериальной патогенной флоры, обострение хронических болезней.
Лечение заболевания
Общий характер лечения краснухи у детей и взрослых практически не отличается. Все мероприятия должны быть направлены на:
- Выработку антител против вирусной инфекции,
- Поддержание сил организма в борьбе с инфекцией,
- Усиление устойчивости к другим инфекциям.
При возникновении болезни детей, их лечат в домашних условиях. Госпитализация показана только по эпидемиологическим показаниям и при тяжелой форме заболевания. Классическая форма приобретенной детской и взрослой краснухи не требует специфического лечения, поэтому по показаниям назначается симптоматическое лечение, в которое должны быть включены:
- Покой, постельный режим,
- Помещение, в котором находится больной, следует регулярно проветривать, не допуская переохлаждения, а также увлажнять
- Теплое обильное питье,
- Диета, с умеренной калорийностью (прежде всего за счет жиров),
- Жаропонижающие и болеутоляющие средства,
- Противовирусные и иммуномодулирующие препараты,
- Изоляция заболевшего до 6-го дня от начала высыпания.
В отношении питья и диеты следует руководствоваться следующим рекомендациям:
- Питье должно быть обильное и теплое, можно делать отвар шиповника (богат витамином С), компот из яблок, фруктовый сок, негазированная минеральная вода;
- Разделить прием пищи на 4-5 приемов, небольшими порциями, чтобы не перегружать желудок (стимулирует физиологический лейкоцитоз),
- Пища должна быть легко усвояемой,
- В рацион следует включить легкие овощные супы, картофельное пюре, мясные блюда, приготовленные на пару.
Противовирусное лечение краснухи может включать иммуномодулирующие препараты.
В качестве симптоматического лечения применяют:
- Препараты против кашля;
- Капли в нос,
- Жаропонижающие препараты,
- Противоаллергические препараты.

Как правила у детей собственно лечение кашля при краснухе не требуется, если заболевание не усугубляется смежной инфекцией. В случае возникновения сухого кашля используют препараты, которые направлены на образование и отхождение мокроты. Группа этих препаратов отличается дозировкой и продается в концентрации 0,025% и 0,05% водный раствор – детям и 0,1% раствор взрослым. Препараты на основе оксиметазолина меньше сушат слизистую полости носа. Время действия препаратов может различаться, в среднем составляет от 4 до 6 часов.
Из жаропонижающих средств наиболее часто используются препараты содержащие парацетамол для детей, и аспирин для взрослых.
Течение краснухи сопровождается ослабление иммунитета и может провоцировать аллергические реакции. Поэтому в ряде случаев показаны противогистаминные препараты.
Профилактика
Так как краснуха довольно просто передается от больного к здоровому, то единственный надежный способ профилактики болезни – вовремя сделанная прививка. Первая прививка от краснухи делается ребенку в 1 год, вторая прививка делается спустя 7 лет.
Прививка при краснухе
Повторно привиться от краснухи можно и через двадцать лет, это особенно актуально для женщин, которые планируют беременность, но в детстве не болели данным заболеванием. Недаром говорят, что «детскими» болезнями, такими, как ветрянка и краснуха, лучше переболеть в детстве, так как в зрелом возрасте такие недуги протекают тяжело и могут привести к тяжелым последствиям.
Еще многих интересует вопрос, можно ли заразиться краснухой от привитого ребенка? Минимальный риск существует, но если вы уже болели этой болезнью или привиты, то переживать не стоит.
И последний вопрос, который волнует многих родителей – куда делают прививку от краснухи ребенку? Она делается, как и любая вакцина от инфекции – внутримышечно. Маленьким деткам до года укол делается в бедро, детям от 6 лет вводят вакцину под лопатку или в плечо.
Как правило, вакцинация переносится детьми хорошо. К сожалению, сегодня многие родители отказываются от вакцинации своих детей, боясь серьезных последствий. Но последствия от прививок могут быть у 1% привитых детей, а в остальных случаях вакцинация позволит защитить ребенка от болезни и выработать иммунитет от недуга на целых 15 лет! Задумывались ли вы делать ли прививку от гриппа ребенку?
Прививка от краснухи ребёнку
Иногда бывает так, что в течение двух недель после вакцинации у карапуза может повыситься температура. При этом не нужно сразу паниковать и кидаться с претензиями к врачам. Температура до 38,5, которая может продержаться пару дней, считается нормой!
Первая вакцинация от краснухи детям чаще всего делается в комплексе с прививками от кори и паротита. Дети нормально ее переносят, главное соблюдать все правила прививания: на момент прививки ребенок должен быть абсолютно здоров и до этого не болеть три недели. Если ребенок хоть немного простужен, то вакцинирование лучше отложить.
Надеюсь, эта статья ответила на все волнующие вас вопросы, касающиеся такого заболевания, как краснуха. Как видим, для детей данное заболевание не несет никакой опасности для жизни, лишь только в редких случаях может повлечь серьезные последствия. Не бойтесь прививок, в большинстве случаев страшные рассказы о необратимых последствиях после вакцинации преувеличены.
Надеемся, что наша статья была полезна для вас и теперь вы знаете как распознать симптомы краснухи у детей. Подписывайтесь на обновления нашего блога и вы узнаете много интересного. Рекомендуйте нас своим друзьям в соцсетях. До скорых встреч!
Краснуха у взрослых
Взрослые заражаются краснухой крайне редко и в том случае, если они ею не переболели в детстве. Чаще всего они заражаются по контакту от своих маленьких детей. Заболевание у взрослых протекает гораздо тяжелее, часто с осложнениями. Особенно оно опасно для беременных женщин.
После контакта с больным ребенком уже через 1,5 -3 недели у взрослых повышается температура, появляются насморк, боли в горле и головные боли, что чаще всего связывают с простудой или ОРВИ. Однако о наличии именно краснухи должны насторожить следующие симптомы:
- Температура повышается с первых дней болезни, соответственно, больные жалуются на недомогание, чувство разбитости и головные боли. Головные боли сильные, долго не снимающиеся лекарствами. Это объясняется интоксикацией, как результат влияния продуктов жизнедеятельности вируса на организм человека. У некоторых больных температура может повыситься до 40º.
- Лимфаденит – воспаление лимфоузлов. В отличие от лимфаденита у детей, у взрослых он более выражен и может охватить любые другие группы, например, подчелюстные, паховые или подмышечные. Лимфоузлы также плотные, болезненные на ощупь.
- Сыпь. Она более выражена, чем у детей. Элементы сыпи сливаются, образуя красные пятна – эритему. Наблюдается этапность высыпания: сначала сыпь появляется за ушами, на лице, постепенно спускаясь на туловище и нижние конечности. Сыпь держится до 7-10 дней.
- Боли в суставах и мышцах – как симптом интоксикации организма, возникает с первых дней болезни. Без наличия сыпи этот симптом путают с интоксикацией при гриппе.
- Конъюнктивит, который сначала проявляется светобоязнью к яркому свету и слезотечением. К 3-4 дню выделения из глаза становятся гнойными. Гнойное отделяемое из глаз становится обильным, что утром больные не могут открыть даже глаза.
Иногда заболевание протекает без-каких-либо признаков, однако после появления сыпи все-таки отмечается субфебрильная температура. Незначительный насморк и снижение аппетита могут быть и до высыпаний.

Водить ли ребенка в детский сад при краснухе?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Краснуха является заразной вирусной инфекцией. Для того чтобы не допустить ее распространения, больных детей рекомендуется изолировать от коллектива и не водить в детский сад или школу.Изоляция ребенка преследует следующие цели:
1. ограничение очага инфицирования;
2. защита ребенка от суперинфекции;
3. контроль состояния ребенка;
4. обеспечение ухода за ребенком.
Ограничение очага инфицирования
При данной патологии изоляция больного позволяет ограничить очаг инфицирования. Объясняется это тем, что для передачи возбудителя необходим довольно близкий контакт, и если ребенок будет находиться хотя бы в другом помещении, заражение не произойдет. Однако следует помнить, что часто больные начинают выделять вирус за 7 – 10 дней до появления первых признаков болезни, еще в инкубационном периоде. Изоляцию же начинают в период разгара болезни, когда возникают первые симптомы, и когда появляется сыпь.
К сожалению, к тому времени некоторые дети уже могут быть зараженными.
Особенно важно не допускать контактов больного ребенка с беременными женщинами. Дело в том, что вирус краснухи обладает выраженным тератогенным действием, то есть способен вызывать тяжелые патологии развития плода.
Изоляция ребенка это наиболее эффективная противоэпидемиологическая мера, которая в сочетании с вакцинацией в очаге инфекции позволяет в короткие сроки предотвратить распространение вируса.
Защита ребенка от суперинфекции
Краснуха способна ослабить защитные силы организма, открывая путь другим инфекциям (процесс, называемый суперинфицированием). Так как риск встретить новых возбудителей в коллективе детского сада значительно выше, чем дома, изолирование на период болезни считается также и мерой, направленной на защиту ребенка.
Контроль состояния ребенка
Так как данная инфекция обычно протекает легко, больные не нуждаются в госпитализации. Но это не означает, что совсем не следует следить за состоянием ребенка. Для того чтобы заранее заметить возможные осложнения, необходимо контролировать некоторые жизненные показатели, такие как температура, пульс, ритм дыхания. Делать это достаточно один – два раз в день, например, утром и вечером.
Настораживающими признаками являются:
- температура выше 38 градусов;
- одышка;
- дыхательные движения чаще 40 в минуту;
- головные боли;
- тошнота и рвота, не связанные с приемом пищи;
- слабость и вялость ребенка.
При возникновении этих признаков следует обратиться к специалисту за консультацией.
Обеспечение ухода за ребенком.
Изоляция больного ребенка на дому позволяет обеспечить полноценный уход. В условиях детского сада добиться того же несколько сложнее.Ребенок с краснухой должен содержаться в следующих условиях:
- Постельный режим. Следует ограничить физическую активность ребенка, обеспечив ему покой, в идеале – постельный режим.
- Правильное питание. Кормить ребенка следует легкой и питательной пищей, богатой витаминами и микроэлементами. Рекомендуются молочные продукты (кефир, йогурт, творог), овощи, фрукты, соки.
- Температурный режим. Не стоит излишне укутывать ребенка, так как это создает условия для его перегрева и повышения температуры тела.
- Периодическая влажная уборка. Помещение, в котором находится больной, необходимо периодически убирать и проветривать.
Срок изоляции ребенка с краснухой составляет обычно 5 – 7 дней с момента появления сыпи. Однако в некоторых случаях, если больной остается заразным, это время может быть увеличено до 15 – 20 дней.
https://youtube.com/watch?v=8OU3QWKu4_Q
Возможные осложнения

Краснухи стоит бояться только беременным женщинам и тем, кто планирует забеременеть, – уверяют врачи. Так как опаснее всего – внутриутробное заражение плода и риск преждевременных родов или мертворождения в случае, если будущая мама заражается вирусом.
Осложнения при столкновении с этим заболеванием у детей и небеременных взрослых возникают на фоне общего снижения иммунитета из-за присоединения уже бактериальной инфекции. Такое может возникнуть, если переносить краснуху на ногах, не соблюдать рекомендации врача и не принимать необходимые лекарства. Осложнениями краснухи могут стать синусит, отит, пневмония, ангина и ряд других тяжелых заболеваний.
Довольно частый вопрос, беспокоящий родителей: как отличить краснуху от кори, ветрянки или обычной аллергии? В основном, по сыпи:
- Ветряная оспа заявляет о себе розовыми пузырьками с жидкостью, зудом и корочками. При этом высыпания поражают слизистые оболочки, чего не происходит при краснухе. Кроме того, во время ветрянки больного не беспокоят насморк и боль в горле, лимфоузлы увеличиваются только на шее, а температура достигает небывалой для кори отметки в 40 градусов.
- Корь сопровождается мелкими выпуклыми яркими пятнами, которые сливаются и локализуются в основном на лице, на коленных и локтевых сгибах и за ушами. Во время краснухи пятнышки практически никогда не сливаются. Сыпь при кори чешется, проявляются воспаление слизистой глаз и удушающий кашель. Температура поднимается до 40 градусов, а лимфоузлы не увеличиваются.
- Аллергия не сопровождается повышением температуры и увеличением лимфоузлов. Аллергическая сыпь проявляется в отдельных местах, но не по всему телу сразу. При этом сыпь чешется, покрывается корочками и шелушится.