Прививка ребенка от паротита: виды и названия вакцин, побочные действия и противопоказания к вакцинации
Содержание статьи
- Реакция на введение вакцины, побочные эффекты
- Прививка корь, краснуха, паротит
- Виды применяемых вакцин
- Отечественные
- Импортные
- Какая вакцина лучше
- Показания к применению профилактических прививок
- Прививка против паротита
- Характеристика препарата
- Сроки проведения прививки
- Реакция на введение
- Осложнения
- Противопоказания
- Реакция на прививку и осложнения
- Как происходит вакцинация, календарь вакцинации, ревакцинация
- Как переносится
- Температура
- Заразен ли ребенок после прививки
- Можно ли гулять после прививки
- За и против вакцинации
- Можно ли отказаться
- ПАРОТИТ
- Симптомы паротита
- Осложнения паротита
- Чем опасна краснуха
- Оральная вакцинация
- Преимущества оральной вакцинации:
- Чем опасен эпид. паротит у детей и взрослых
Реакция на введение вакцины, побочные эффекты
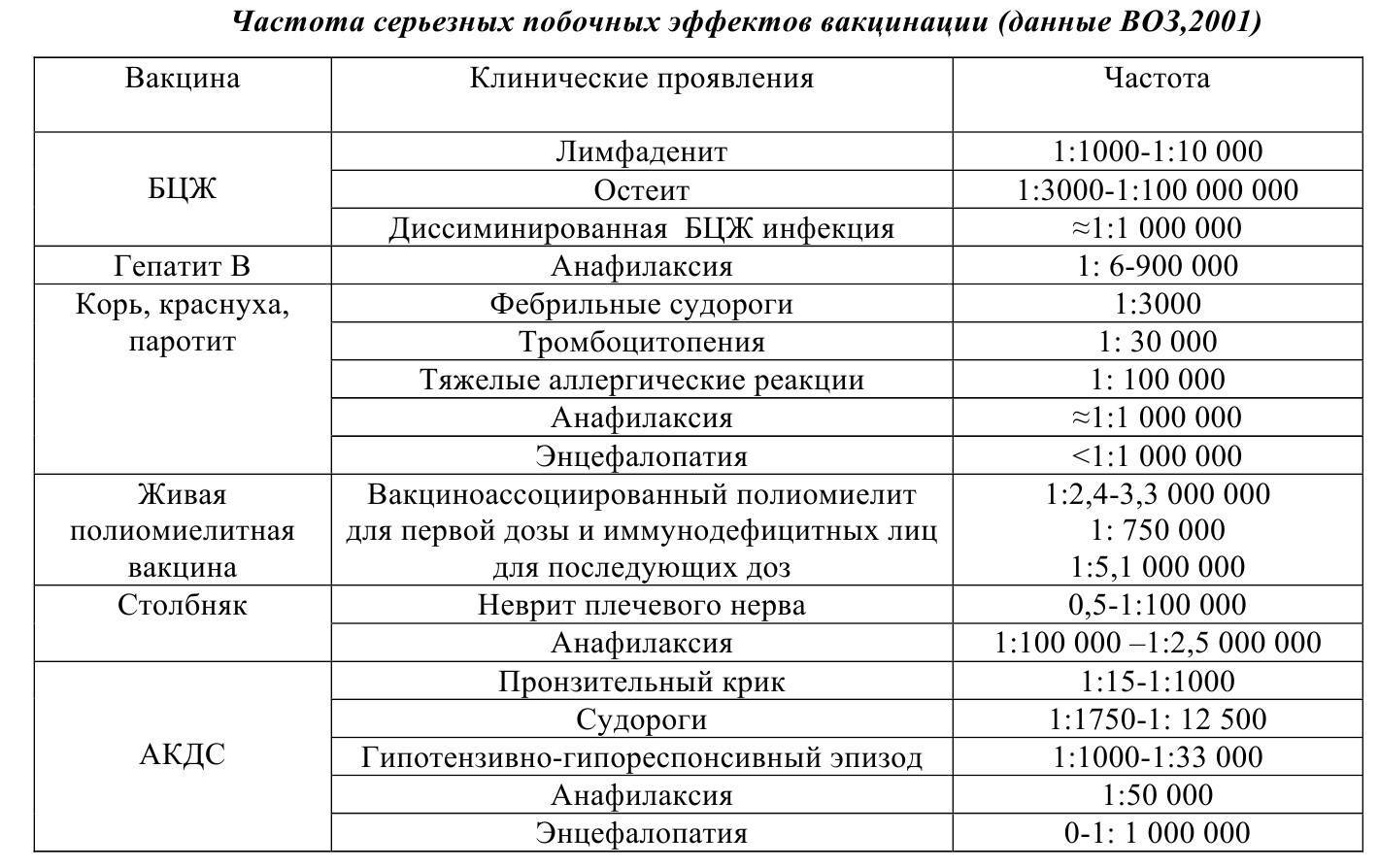
В цело, побочные проявления при вакцинации против паротита наблюдаются редко и в легкой форме. Помимо небольшого отека и незначительной болезненности в месте инъекции, наиболее распространенными поствакцинальными проявлениями являются паротит и невысокая температура. Если у ребёнка присутствуют симптомы незначительной лихорадки, ему можно дать жаропонижающие средства.
У большинства детей после прививки вообще нет никакой реакции, ребёнок чувствует себя нормально, на коже нет никаких проявлений.
В редких случаях отмечены следующие побочные эффекты:
- Высокая температура (до 40 градусов), которая появляется через 5-15 дней после процедуры, и держится несколько дней, мешая работе иммунитета – поэтому её необходимо сбивать лекарственными препаратами вроде Ибупрофена.
- Судороги у маленьких детей, которые могут быть вызваны повышением температуры.
- Кашель, першение в горле: обычно проходят в течение нескольких дней.
- Сыпь: появляется по всему телу или локально, пятна мелкие, окрашены в розовый цвет, для окружающих не представляют эпидемической опасности.
- Аллергическая реакция: в группу риска входят люди с аллергией на яйца и неомицин, при этом наиболее опасна вакцинация для тех, у кого может происходить анафилактический шок. У остальных аллергическая реакция ограничивается сыпью и зудом.
- Болезненность суставов: обычно отмечается у взрослых после прививки.
- Идиопатическая тромбоцитопеническая пурпура: редкое нарушение свёртываемости крови, которое возникает раз на почти 25 тысяч случаев прививки. Оно может привести к изменению цвета кожи, к появлению синяков, кровоподтёков, кровотечений из носа.
 В целом, все эти проявления не являются патологией, так как свидетельствуют о формировании у привитого человека специфического иммунитета. В лечении они не нуждаются, а через несколько дней проходят сами.
В целом, все эти проявления не являются патологией, так как свидетельствуют о формировании у привитого человека специфического иммунитета. В лечении они не нуждаются, а через несколько дней проходят сами.
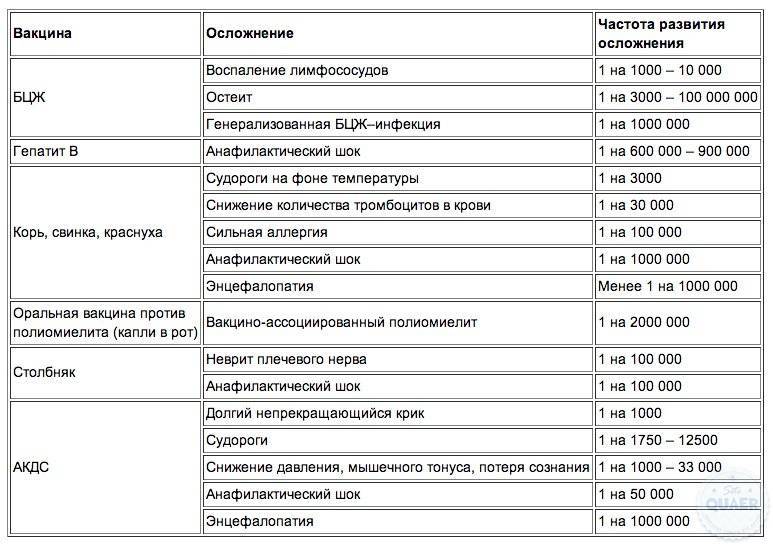
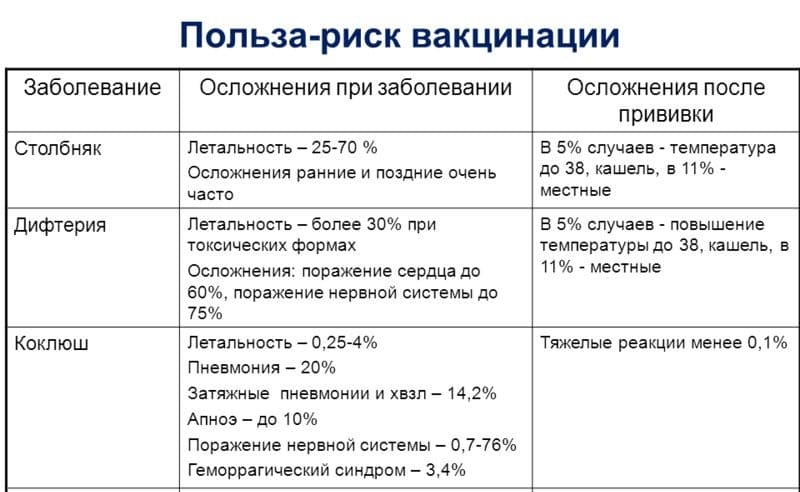
Существует некоторый риск формирования осложнений после прививки – они редки, но иногда всё же случаются.
Одно из опасных для жизни осложнений – анафилактический шок на фоне аллергической реакции. Аллергия на белок яйца и на аминогликозиды может давать состояние анафилактического шока, так как в составе сыворотки присутствуют , а также антибиотики. Также может формироваться крапивница – тяжёлый приступ аллергии с интенсивными кожными высыпаниями, который часто требует госпитализации.
Энцефалиты развиваются у детей с очень слабым иммунитетом, а также у тех, кто имеет патологии нервной системы. Статистика показывает, что один такой случай происходит в среднем на 1 миллион сделанных прививок.
Прививка корь, краснуха, паротит
Вирусы носят эпидемиологический характер. Они наносят немалый вред организму:
- Нарушения нервной центральной системы.
- Поражение зрительного нерва.
- Поражение слухового нерва.
- Ослабление организма, приводящего к снижению иммунитета.
Корь, краснуха, паротит опасны и для женщин, особенно в период беременности, и для мужчин. В первом случае есть риск для ребенка, вплоть до летального исхода. Статистика показывает, что в 25% случаев при инфицировании беременной краснухой, корью или паротитом, смерть плода неизбежна.
У мужчин осложнения после болезни могут привести к бесплодию. Если заболевание перенесено мальчиком в детстве, то осложнения могут обойти стороной. Но если заболевание пришлось на период 13-15 лет, то оно может не поддаваться лечению и станет постоянным.
Но сейчас избежать инфицирования можно. Вакцина против кори, краснухи, паротита не только разработана, но и объединена в одну прививку. То есть одна доза прививки избавит от трех опасных вирусов.
Но стоит учесть, что вакцинация возможна только при условии соблюдения мер и противопоказаний. Применима она и для профилактики, и для экстренного лечения.
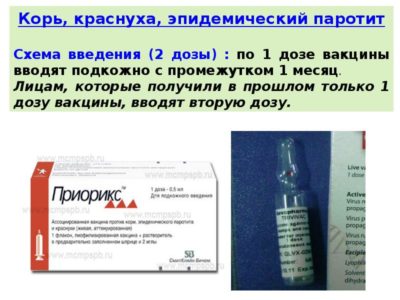
Взрослым проводят курс из двух доз. Время между дозами должно составлять не менее одного месяца. Одной дозы не хватает для создания иммунитета, поэтому требуется вторая завершающая инъекция.
Полный курс позволит выработать стойкую защиту и антитела, позволяющие создать невосприимчивость организма к вирусам. В среднем вакцина защищает человека на протяжении десяти лет. Повторная ревакцинация проводится разово в промежутке десяти лет.
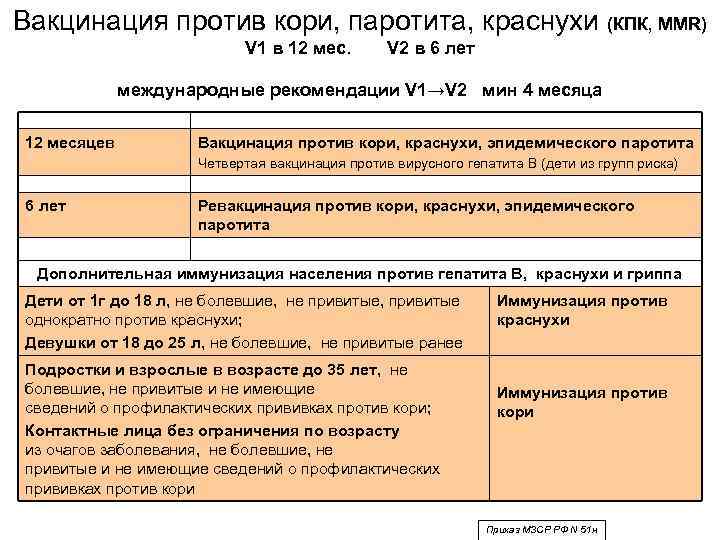
Ребенок получает инъекцию в два подхода: в первые 12 месяцев жизни и в шесть лет. Почему этот период является идеальным? В первый год жизни прививка позволит избежать заражения вирусом. А в шесть лет ребенок идет в школу, где активно общается с другими детьми.
Второе введение дозы позволит создать устойчивый иммунитет. Повторная ревакцинация проводится через 10 лет.
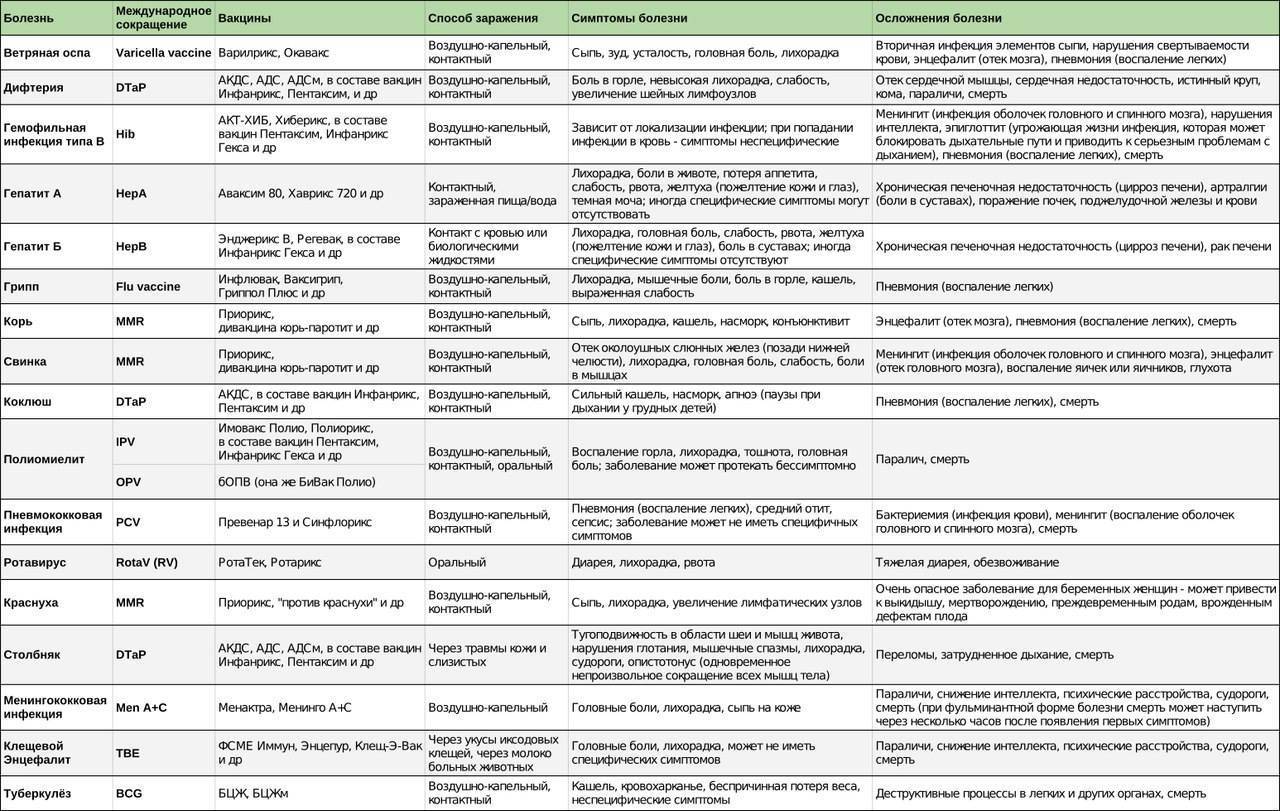
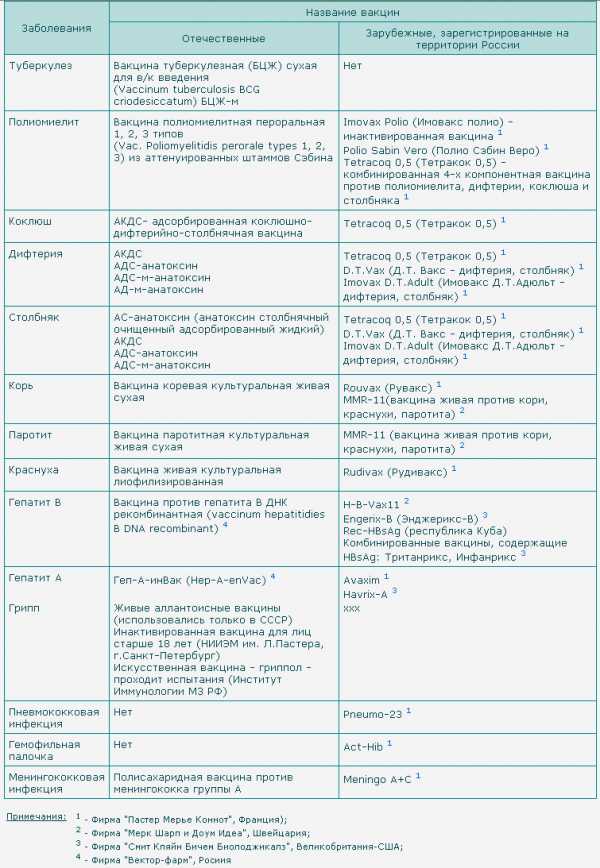
Виды применяемых вакцин
Вид препарата определяется типом включённых в него ослабленных вирусов. Все применяемые составы формируют стойкую невосприимчивость к типовым вирусам и активируют устойчивость к ним с высокой вероятностью. Правила ВОЗ требуют взаимозаменяемости составов, то есть прививать детей можно разными препаратами и получать одинаково хороший результат.
Прививка КПК может быть трёхкомпонентной, дикомпонентной и монокомпонентной. Трёхкомпонентная вакцина – это готовый комплекс, имеющий в составе ослабленные вирусы краснухи, кори и паротита. Дивакцина содержит два компонента, это могут быть комбинации корь-краснуха или прививка корь-паротит без вирусов краснухи. Моновакцина действует на какую-то одну инфекцию, например, корь. Прививание трёхкомпонентной вакциной позволяет посетить врача один раз и сделать только один укол. Дикомпонентная вакцина требует дополнительного инъецирования недостающей моновакцины, например, краснуха-паротит должна быть дополнена противокоревым препаратом. Ингредиенты из разных ампул категорически не смешиваются, поэтому придётся делать второй укол.
Отечественные
В нашей стране не производится трёхкомпонентная вакцина. Дикомпонентная выпускается на основе белков яиц перепелов. В лечебных заведениях применяют только препарат краснуха-паротит, что требует дополнительного введения вакцины с вирусами кори. Отечественный препарат уступает зарубежным аналогам только в этом отношении.
Импортные
Среди импортных вакцин на хорошем счету у педиатров бельгийский препарат, имеющий название Приорикс. Вакцина предназначена для профилактики всех трёх инфекций одновременно: кори, свинки и краснухи. Обладает комбинированным действием. Так, если ребёнок или взрослый перенесли корь и паротит, но иммунитета к краснухе у них нет, то препарат вполне может выступать, как универсальная вакцина – краснушно-паротитно-коревая культуральная живая. При этом стимулируется выработка иммунитета на новый, присутствующий в вакцине, вирус.
Применяются также другие импортные вакцины:
- против кори, паротита и краснухи – MMR (Голландия-США);
- против краснухи – Эрвевакс (Англия).
Они чаще всего отсутствуют в поликлиниках, поэтому, при желании использовать их, придётся покупать препараты за свой счёт
При самостоятельном приобретении в аптеке важно проверить условия транспортировки и хранения ампул
Какая вакцина лучше
О преимуществах отечественных или импортных вакцин говорить сложно. Безусловно, импортный трёхкомпонентный препарат удобней в том смысле, что можно пройти вакцинацию сразу от трёх инфекций. Российская же вакцина требует дополнительного введения недостающего компонента. Зато она всегда есть в наличии и бесплатно. Реакция на отечественную и импортную прививку корь-краснуха-паротит будет одинаковой.
Показания к применению профилактических прививок
Для предотвращения болезней нет способа лучше прививания, следует различать:
- плановую иммунизацию (ПИ): вакцинация ведётся согласно составленной схеме и в установленные сроки. Примером может стать инъекция от полиомиелита;
- обязательные прививки — часть ПИ. Такие вакцины учтены в Прививочном календаре. Они самые нужные и защищают от наиболее тяжёлых болезней. Например, БЦЖ;
- и вакцинацию экстренную, когда в регионе сложилась критическая эпидемиологическая ситуация по какому-либо заболеванию, а значит, риск заразиться очень возрос, либо при контакте с источником инфицирования. Например, иммунизация медицинского персонала областной больницы при вспышке инфекции в населённом пункте, где она расположена.
Все перечисленные ситуации рассматриваются как показания к вакцинации.
Прививка против паротита

Эпидемический паротит относится к детским вирусным инфекциям с воздушно-капельным путем передачи, поражающим центральную нервную систему.
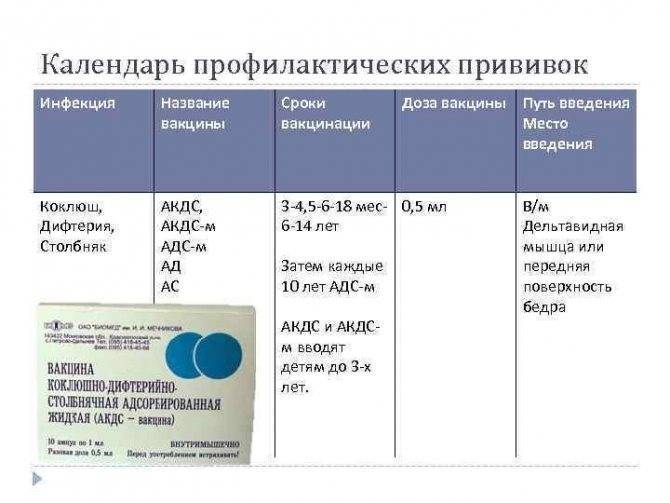
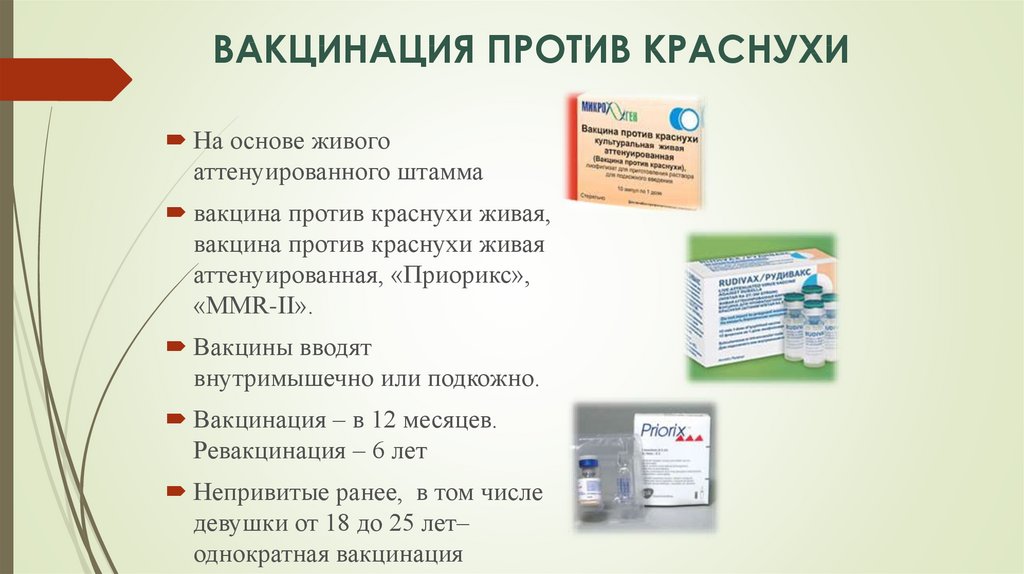
Вакцинация — главное направление борьбы против эпидемического паротита. Необходимо строго соблюдать календарь профилактических прививок. Для предупреждения заражения паротитом используют культуральную живую сухую паротитную вакцину.
Характеристика препарата
Живую паротитную вакцину производят из ослабленного штамма вируса паротита Ленин-град-3, выращенного на клеточных культурах эмбрионов японских перепелок или перепелов линии «фараон».
Вакцина производится в сухом виде в ампулах (флаконах). Разведенный препарат представляет собой прозрачную розоватую или бесцветную жидкость, не содержащую посторонних примесей.
Ампула содержит от 1 до 5 доз.
Сроки проведения прививки
Прививку проводят ранее не болевшим паротитом детям в возрасте от 12 месяцев до 7 лет. После прививания не болевшего паротитом ребенка в 12 месяцев рекомендуется его ревакцинация в 6 лет ассоциированной вакциной против кори, паротита и краснухи. Введение препарата обеспечивает формирование иммунитета на 8 лет.
Реакция на введение
У большей части привитых детей реакции на введение препарата не отмечается, вакцинальный процесс проходит бессимптомно.
У некоторой части привитых детей, предрасположенных к аллергическим реакциям, с 4-го по 12-й день после введения вакцины могут наблюдаться повышение температуры и катаральные явления (легкое покраснение зева, покашливание, насморк), продолжающиеся 1 — 3 дня.
В редких случаях в те же сроки возникает кратковременное (на 2—3 дня) незначительное увеличение околоушных желез, общее состояние при этом не страдает. Местные реакции, как правило, отсутствуют. Могут развиться незначительная гиперемия и отек в месте инъекции.
Осложнения
У некоторых привитых детей, имеющих отягощенный аллергологический анамнез или предрасположенных к аллергическим реакциям, с 1 по 16 сутки после введения препарата могут развиться аллергические осложнения в виде сыпи, крапивницы или отека Квинке. Могут быть крайне редкие осложнения в виде высокой температуры тела, болей в животе, однократной рвоты, судорог, возникающие спустя одну-две недели после прививки.
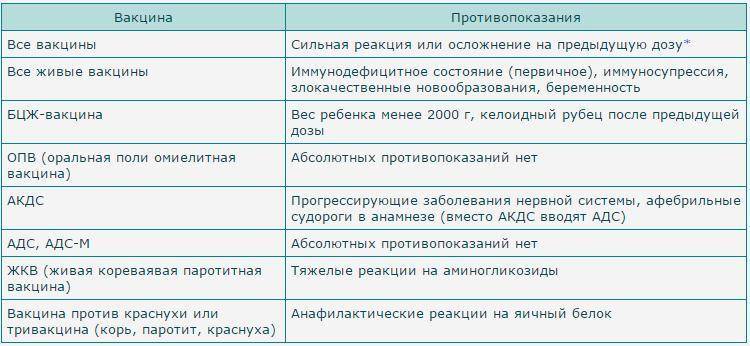
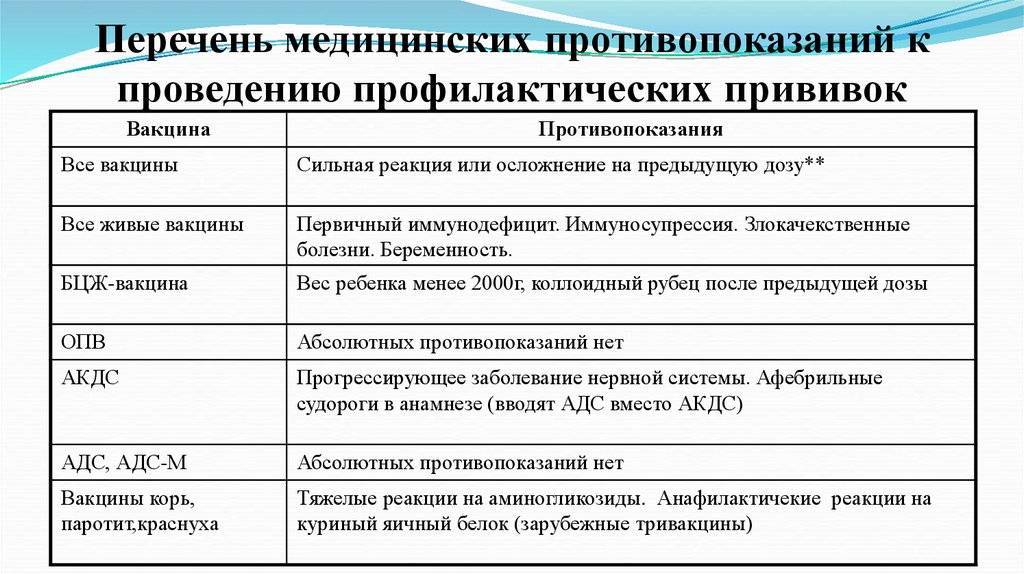
Противопоказания
Противопоказаниями к вакцинации против эпидемического паротита служат:
– инфекционные и неинфекционные заболевания в острой форме. В таких случаях прививку выполняют не ранее чем через 1 месяц после выздоровления или наступления стойкой ремиссии;
– обострение хронических заболеваний. Вакцинацию проводят индивидуально после обязательной консультации врача-специа-листа не ранее чем через 1—3 месяца от начала ремиссии;
– индивидуального решения о проведении вакцинации требуют длительно текущие и тяжелые заболевания (вирусные гепатиты, туберкулез, диффузные заболевания соединительной ткани, заболевания нервной системы, панкреатиты и другие). В таких случаях вакцинацию проводят, но не ранее чем через 6—12 месяцев после выздоровления, предварительно проконсультировавшись с лечащим врачом;
– при иммунодефицитных состояниях, злокачественных заболеваниях крови, онкологических заболеваниях, при проведении длительной тяжелой медикаментозной или лучевой терапии вакцинация запрещена. Прививку проводят через 12 месяцев после окончания лечения.
Обязательна консультация лечащего врача-специалиста; противопоказанием служат имевшие место тяжелые аллергические общие и местные реакции на введение паротитной вакцины, а также отметка в прививочном сертификате или личной медицинской карте ребенка о бывших в анамнезе аллергических реакциях на аминогликозиды и перепелиные яйца.
В период подъема заболеваемости серозным менингитом энтеровирусной этиологии осуществлять вакцинацию против эпидемического паротита не допускается.
https://youtube.com/watch?v=3iQPp7YYO7M
В целях активного выявления противопоказаний к вакцинации перед проведением прививки врач изучает медицинскую документацию, опрашивает родителей и осматривает ребенка. Дети, по любой причине временно освобожденные от прививки, берутся на учет, вакцинируются в определенный срок после снятия противопоказаний.
Реакция на прививку и осложнения

После попадания в кровь ЖПВ, начинается активная выработка антител организмом. Этот процесс отражается на самочувствии. У человека обычно до субфебрилитета, появляется головная боль и слабость.
Также может краснеть, отекать и болеть место прокола. Все это считается вариантом нормы и свидетельствует о начале формирования специфического иммунитета против паротита. Спустя несколько дней состояние улучшается.
Некоторые педиатры для хорошей переносимости ЖПВ рекомендуют за пару дней до и после иммунизации принимать и . Бывает, что в поствакцинальный период проходит бессимптомно.
Если общее состояние отягощается или плохое самочувствие сохраняется дольше пяти дней, то скорее всего, у человека развились побочные реакции от ЖПВ.
К перечню поствакцинальных осложнений относят:

- увеличение и воспаление лимфатических узлов;
- сильный жар;
- (отек Квинке, сыпь по телу, анафилаксия);
- серозный .
Аллергические реакции развиваются крайне редко. Обычно они появляются в первые два дня и характерны для детей с проблемами иммунной системе.
Серозный менингит также встречается редко и имеет доброкачественное течение. Все побочные реакции от ЖПВ являются обратимыми, но требуют своевременной медицинской помощи.
При сильной гипертермии назначаются жаропонижающие, при аллергии – антигистаминные средства. Если появились симптомы серозного менингита, то проводится дифференциальная диагностика.
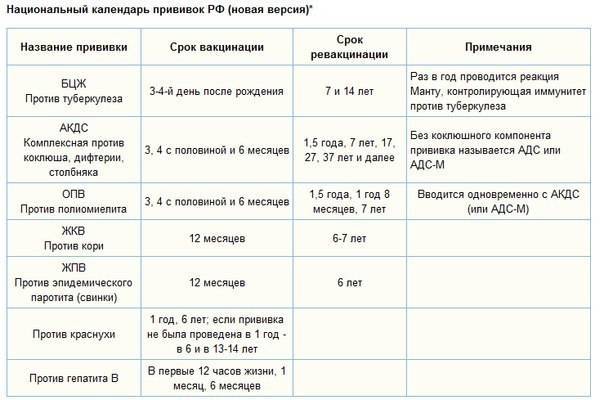
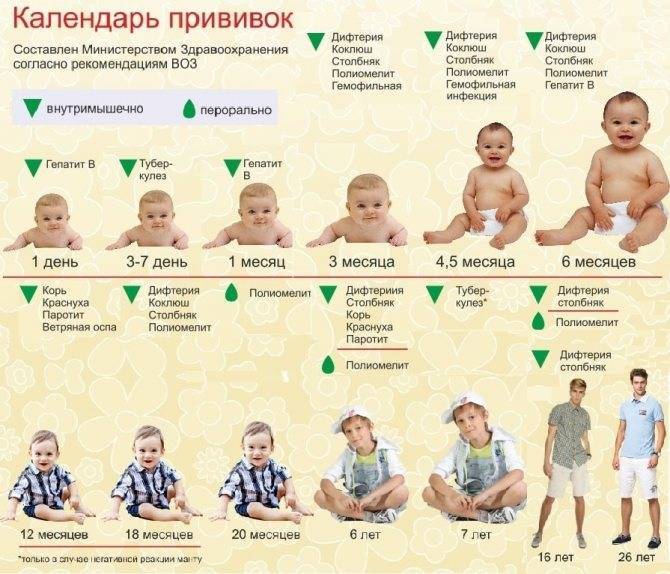
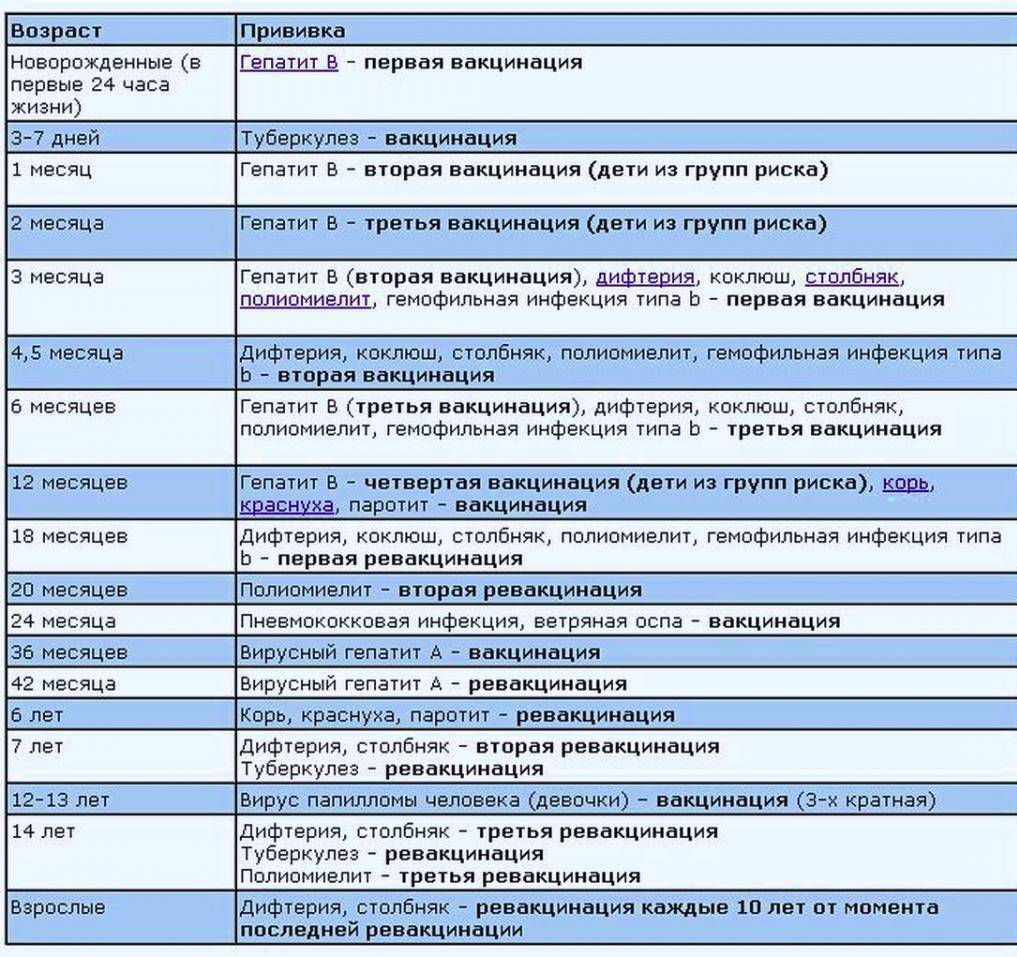
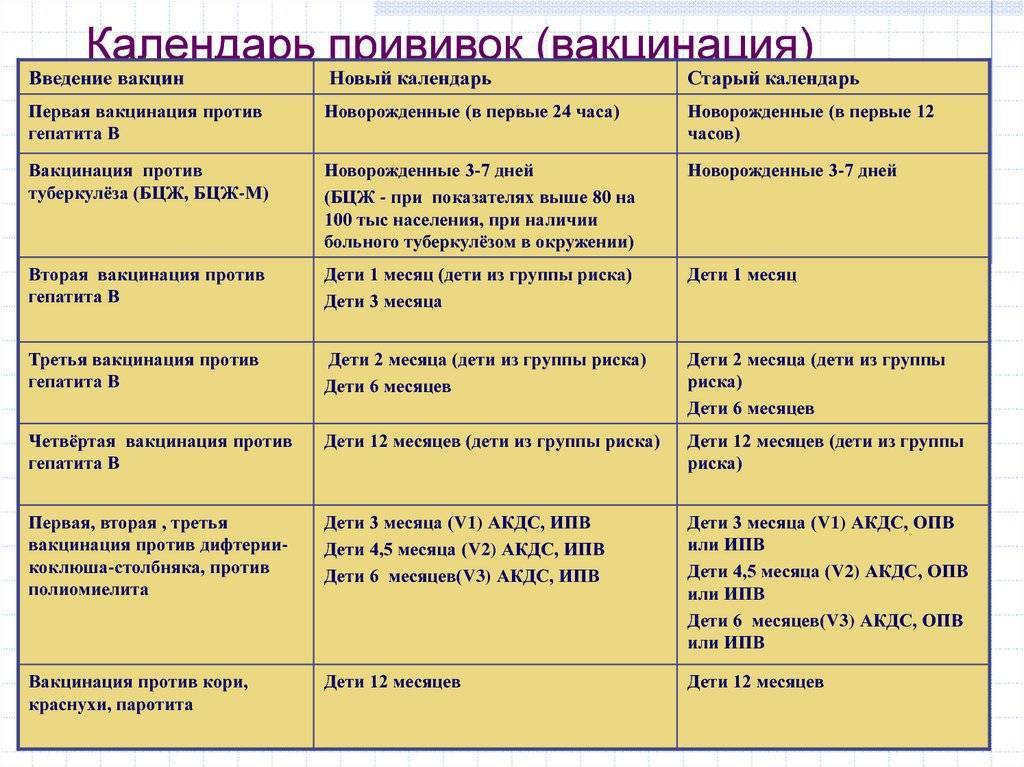
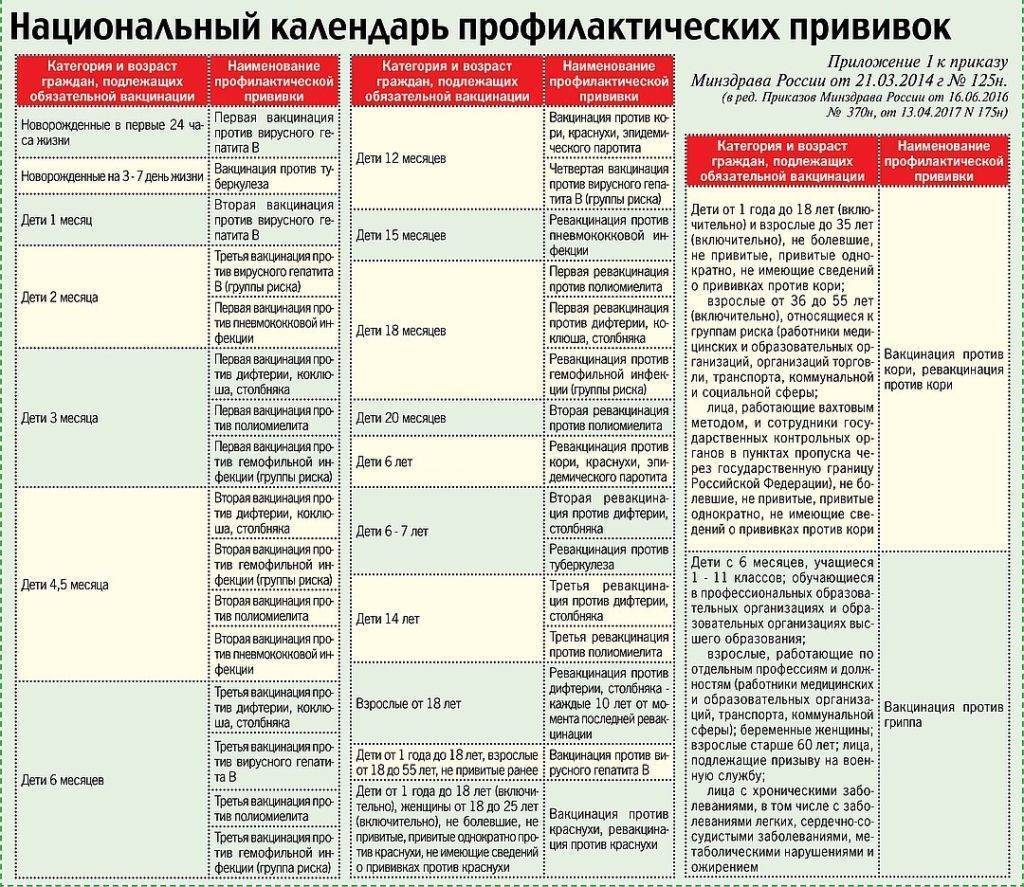
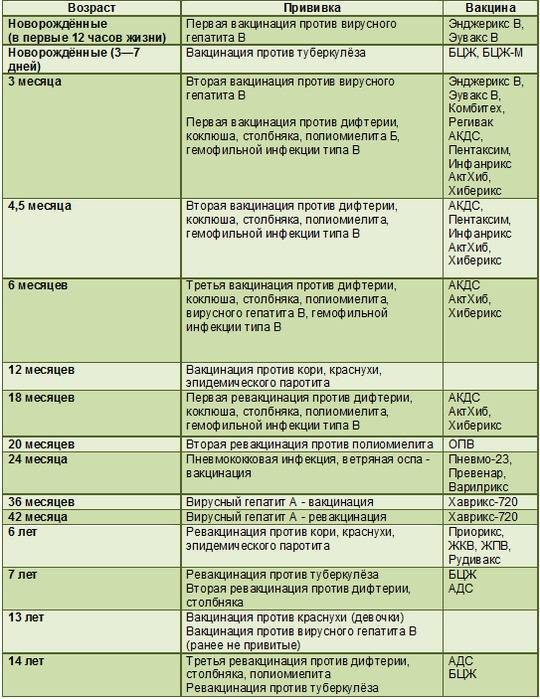
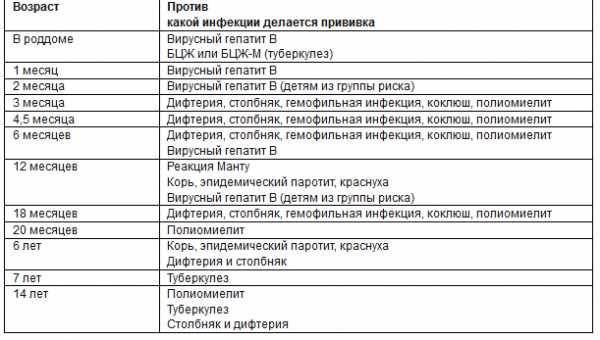
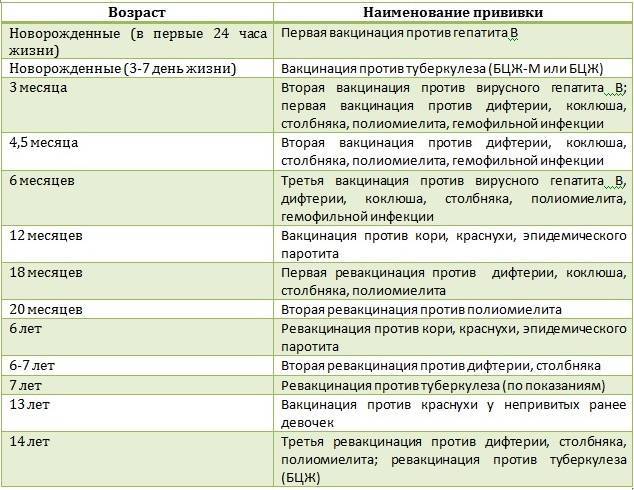
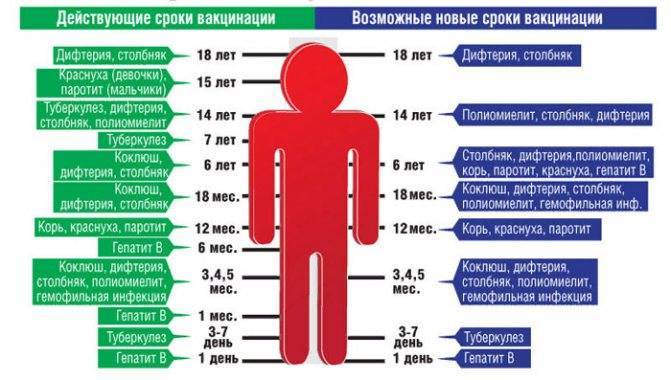
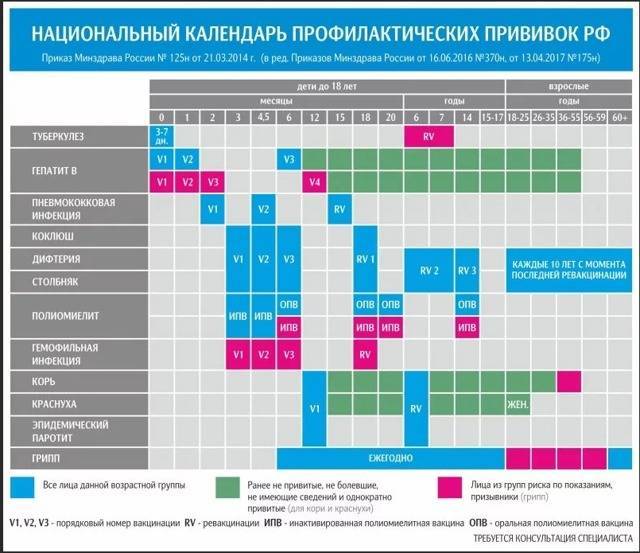
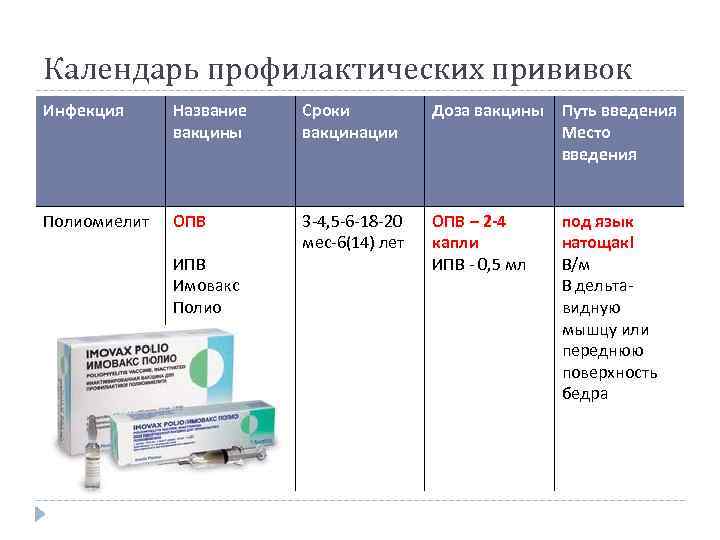
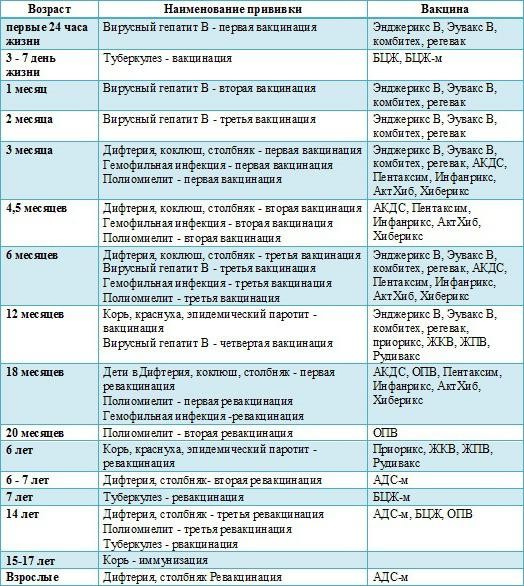
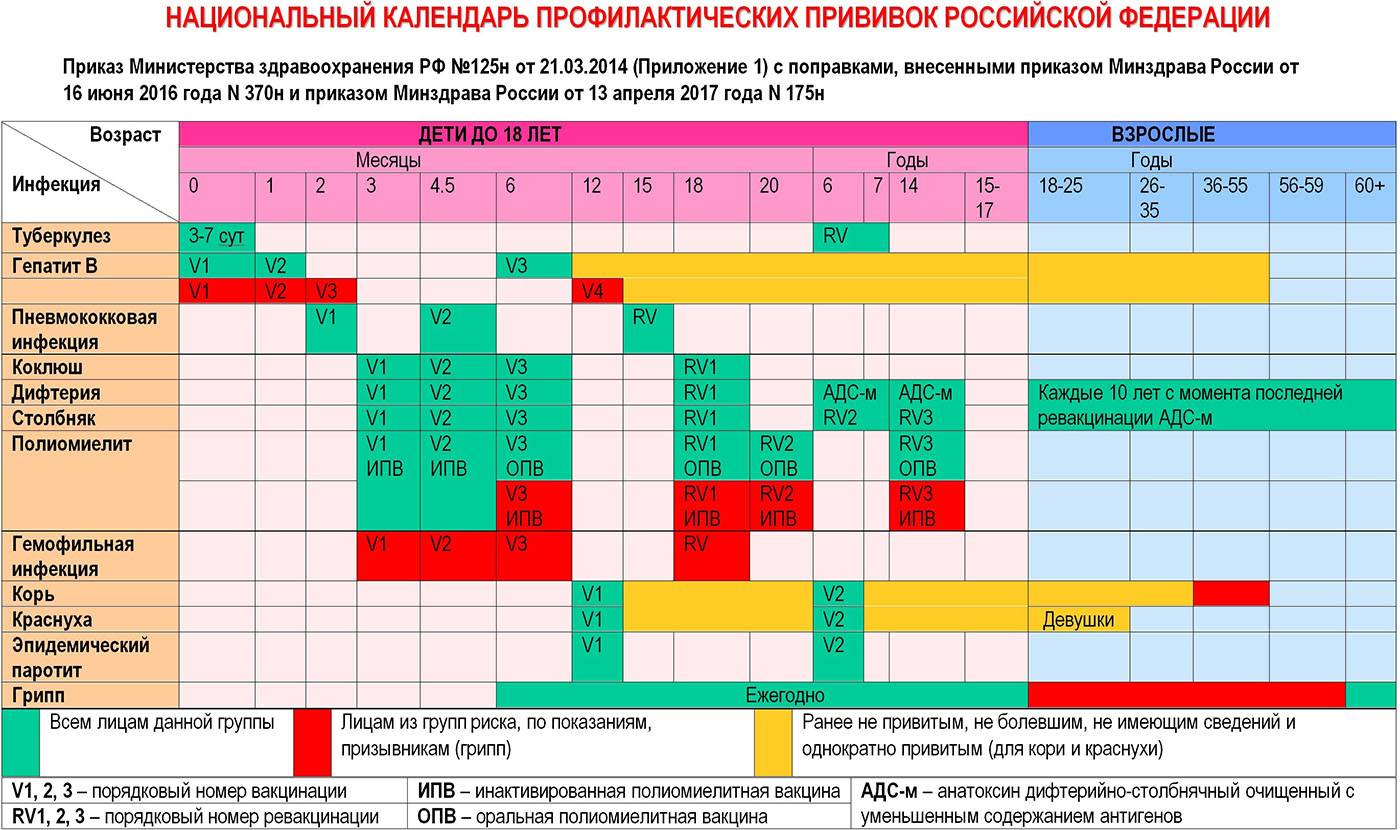
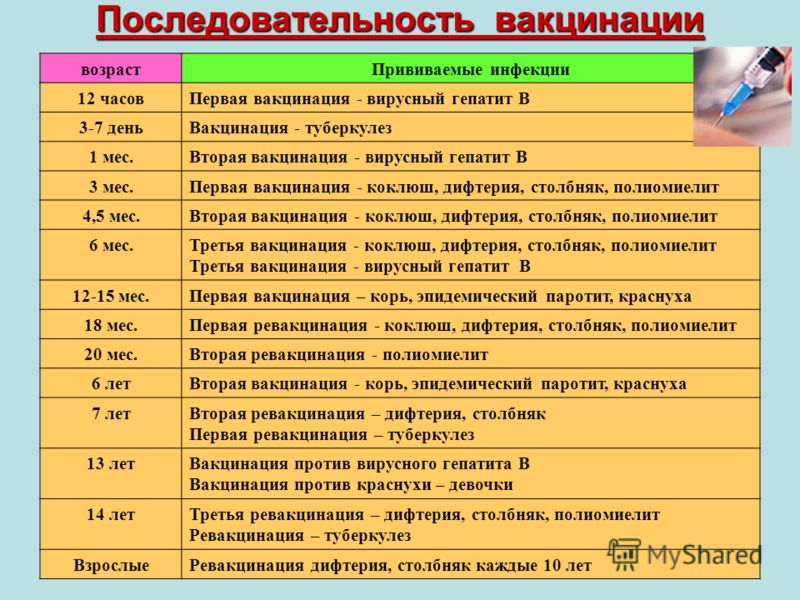
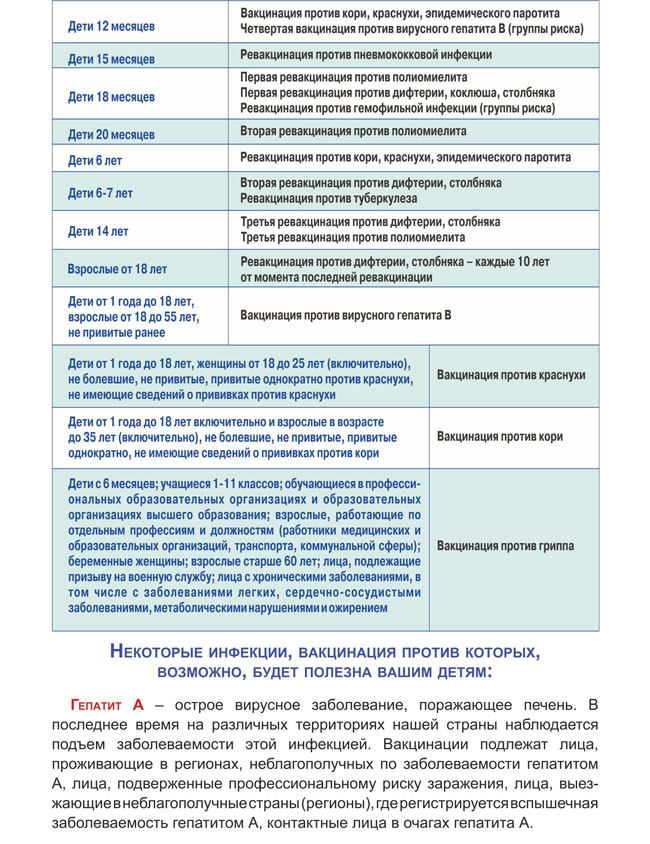
Как происходит вакцинация, календарь вакцинации, ревакцинация
Согласно плановому календарю прививок в России, первая вакцинация должна быть сделана ребенку по достижению одного года от рождения. До года считается, что ребенка сохраняются материнские антитела к паротиту и некоторым другим инфекционным заболеваниям. Вакцина вводится под кожу или внутримышечно, обычно под лопатку или в плечо. Ревакцинация детей происходит в 6 лет. После этого повторять прививку не нужно. Эффективность препаратов для вакцинации считается высокой, а иммунитет после процедуры практически во всех случаях остаётся пожизненно, то есть прививка действует всю оставшуюся жизнь.
При наличии временных противопоказаний для первичной вакцинации, её можно отложить до возраста полутора лет.
Кроме плановой вакцинации, существуют также экстренные случаи введения вакцины. Так, например, процедура проводится в первые 2 дня после контакта с заболевшим, чтобы избежать тяжёлого течения болезни, а также опасных последствий. Кроме того, если человек не был вакцинирован повторно в детском возрасте, при условии отсутствия противопоказаний он может быть привит уже во взрослом возрасте по собственному желанию.
В случае, если эпидемическая ситуация по паротиту становится угрожающей, а заболеваемость превышает определённый эпидемиологический порог, прививки от паротита могут проводиться экстренно внепланово. Процедура проводится по отношению ко всем детям и подросткам, которые не болели ранее, не были привиты, или не прошли ревакцинацию, в любом возрасте старше года.
Мальчикам в подростковом возрасте рекомендуется сдать анализ крови на наличие антител к паротиту. Если они отсутствуют, необходимо осуществить ревакцинацию. Подростки, особенно мужского пола, очень тяжёло переносят заболевание, а также они подвержены высокому риску развития осложнений.
В каких случаях нельзя проводить процедуру прививки? Противопоказаниями являются:
- онкологические болезни;
- заболевания крови;
- аллергия на белок яйца и говяжий белок;
- острые состояния любых заболеваний;
- непереносимость антибиотиков-аминогликозидов;
- иммунодефицитные состояния;
- аллергические реакции на предыдущие прививки;
- обострения любых хронических болезней.
 В случае необходимости гемотрансфузии, вакцинация откладывается на три месяца. Беременность является временным противопоказанием, а сразу после родов женщину можно прививать.
В случае необходимости гемотрансфузии, вакцинация откладывается на три месяца. Беременность является временным противопоказанием, а сразу после родов женщину можно прививать.
Как переносится
На прививку может быть реакция, которая развивается на протяжении 2 недель. Она может относиться к прогнозируемой и ожидаемой. Но иногда возникают непредсказуемые осложнения после прививки. Ослабленные вирусы, введенные в организм, активизируются и создают имитацию инфекции. В ответ на это возникает иммунный ответ. В возрасте 1 года прививка может спровоцировать тяжелые реакции, а детьми в 6 лет переносится она уже хорошо.
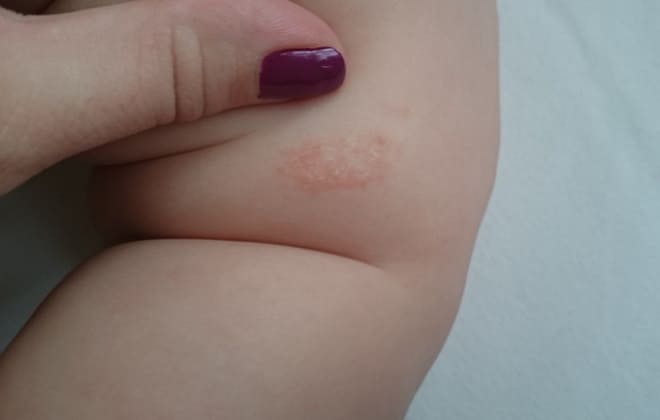
Прививка КПК последствия может иметь следующие:
- Воспаление в области инъекции. При этом возникают уплотнение, боль, отек тканей и инфильтрации в месте введения. Такая реакция на паротитно-коревую вакцину возникает в первые сутки и через 2-3 дня проходит самостоятельно.
- Судороги. В 1-2 года прививка переносится тяжело, и могут появиться судороги на фоне высокой температуры. Такая реакция организма не причиняет вреда здоровью ребенка.
- Кашель и першение в горле. В первые сутки после иммунизации нередко возникает такой побочный эффект.
- Сыпь. Она распространяется на все тело или появляется на отдельных участках: на руках, лице, шее, спине, ягодицах, за ушами. Пятна — маленького размера, бледно-розового окраса. Если появилась сыпь, то ничего не стоит предпринимать, т.к. она через 3 дня проходит самостоятельно.
- Воспаление лимфоузлов. Чаще всего затрагиваются лимфатические узлы, расположенные за ушами.
- Аллергия. Вакцина против кори-краснухи-паротита содержит не только вирусы таких заболеваний, но и куриный белок, желатин и неомицин, провоцирующие в некоторых случаях аллергическую реакцию. Если аллергикам будет введена такая вакцина, то может развиться сильная реакция вплоть до анафилактического шока.
- Болезненность в суставах. Такой симптом чаще всего возникает у взрослых людей и проходит через 3 недели.
- ИТП. Это редкий побочный эффект, связанный с нарушением свертываемости крови. Он приводит к появлению синяков и носовым кровотечениям.
Возникают такие симптомы в 6 лет и позже.
К осложнениям после прививки относят:
- сильный отек в месте укола;
- крапивницу;
- энцефалит;
- анафилактический шок;
- миокардит;
- боль в брюшной полости;
- гломерулонефрит;
- острый токсический шок;
- воспаление легких;
- серозный менингит асептического типа;
- временное уменьшение тромбоцитов в крови.
Температура
Нередко повышается температура после прививки КПК. Чаще всего такая реакция развивается, если была введена вакцина коревая культуральная живая. В 1 год такое побочное действие может сопровождаться лихорадочным состоянием и судорогами, особенно если температура достигла 40°C.

Эти симптомы не имеют негативных последствий. Температура после прививки держится 1-5 дней. Нельзя ее игнорировать: чтобы помочь ребенку легче перенести такое состояние, нужно давать ему Найз, Нурофен или Ибупрофен. Такая реакция на прививку может наблюдаться и у взрослых.
Заразен ли ребенок после прививки
Многие дети нелегко переносят прививку КПК. Нередко возникает негативная реакция организма в виде сыпи и небольшого повышения температуры, может даже развиться эпидемический паротит (свинка). Такие последствия прививки проходят через 7-10 дней.

Но в этот период малыш не является заразным: если ребенок заболел, нет необходимости изолировать его от других детей.
Можно ли гулять после прививки
Если была проведена вакцинация КПК, то в этом случае в организм вводят ослабленных возбудителей. Возникает ответная реакция после прививки со стороны иммунитета в виде повышенной восприимчивости к заболеваниям.
Нередко развиваются побочные эффекты. Многие родители считают, что после прививки гулять нельзя, т.к. существует вероятность сильно заболеть. Но врачи чаще всего рекомендуют воздержаться от прогулок в день проведения вакцинации. В дальнейшем малыша нужно выводить на свежий воздух.
За и против вакцинации
Существует немало аргументов, побуждающих родителей согласиться на вакцинацию ребенка.
А именно:
- до массовой иммунизации болезнь диагностировалась практически у всех детей;
- вирус способен спровоцировать начало воспалительного процесса в органах репродуктивной системы;
- у мальчиков в результате перенесенной болезни возможна атрофия яичек, приводящая к бесплодию;
- существует риск развития панкреатита;
- опасным осложнением патологии является воспаление мозга, приводящее к инвалидности и смерти;
- возможно развитие глухоты.
Всех этих проблем удастся избежать, если своевременно провести иммунизацию. Единственным минусом выполнения процедуры считается риск появления побочных эффектов.
Можно ли отказаться
Родители вправе отказаться от вакцинации. В случае принятия такого решения нужно ежегодно писать письменный отказ. При этом стоит понимать, что такими действиями взрослые сознательно подвергают ребенка опасности.
Реакция организма на прививку слабо выражена. В случае же развития болезни последствия могут оказаться весьма серьезными.
ПАРОТИТ
Вирусное заболевание, поражающее преимущественно слюнные железы. Паротит передается от человека к человеку воздушно-капельным путем.
Инкубационный период в большинстве случаев составляет 14-21 день. Опасность заражения окружающих возникает за 2 дня до увеличения желез и сохраняется до полного выздоровления.
После перенесенного заболевания, как правило, формируется пожизненный иммунитет. В России паротитом ежегодно страдают около 50000 человек.
Симптомы паротита
После короткого продромального периода, сопровождающегося потерей аппетита, раздражительностью, усталостью, головными болями, болями в горле, на фоне подъема температуры появляется болезненное тестообразное припухание околоушной железы. Обычно поражается одна сторона, преимущественно левая, потом через 1-3 дня — другая. Иногда заболевание распространяется на другие железы (подчелюстные и подъязычные). После 4-5 дня температура снижается, жалобы уменьшаются, увеличение слюнных желез исчезает.
Осложнения паротита
1) Кроме слюнных в патологический процесс могут вовлекаться и другие железы. Воспаление поджелудочной железы проявляется возникновением боли в левой верхней части живота, рвотой. Как следствие, может развиться юношеский сахарный диабет.
2) У больных типичной формой ЭП часто поражается ЦНС (Типичная, комбинированная форма). Серозный менингит возникает, как правило, до 6-го дня болезни, может быть единственным проявлением паротитной инфекции. Наиболее часто паротитный менингит возникает у детей в возрасте от 3 до 9 лет.
3) Поражение поджелудочной железы (панкреатит) встречается у половины больных. У большинства детей развивается одновременно с поражением околоушных слюнных желез, реже — на 1-й нед. болезни и в единичных случаях — на 2-й нед. Почти всегда отмечают тошноту, повторную рвоту, снижение аппетита, икоту, запоры, в редких случаях — поносы. У детей первых 2 лет жизни изменяется характер стула — жидкий, плохо переваренный, с наличием белых комочков. Язык обложен, суховатый. При тяжелых формах отмечается многократная рвота; пульс учащен, артериальное давление снижено, возможно развитие коллаптоидного состояния.
4) Частота возникновения орхита у мужчин достигает 68%, у мальчиков дошкольного возраста — 2%. С наступлением периода полового созревания орхиты встречаются чаще: в возрастной группе 11-15 лет — 17%, в 16-17 лет — 34%. Описаны случаи развития паротитного орхита у мальчиков грудного возраста. Орхит развивается остро, чаще на 3-10-й день болезни. Возможно возникновение орхита на 14-19-й день от начала болезни и даже через 2-5 нед. При ЭП наблюдается преимущественно одностороннее поражение семенных желез. Правое яичко вовлекается в процесс чаще, чем левое, что обусловлено особенностями его кровообращения.
5) Поражение предстательной железы (простатит) наблюдается, в основном, у подростков и взрослых. Больной отмечает неприятные ощущения, боли в области промежности, особенно во время испражнений и мочеиспусканий. Увеличение предстательной железы обнаруживают с помощью пальцевого исследования прямой кишки.
6) Поражение женских половых желез. Оофорит отмечается у девочек в период полового созревания. Воспаление яичников характеризуется остротой процесса, резкой болезненностью в подвздошной области, высокой температурой тела. Обратная динамика, как правило, быстрая (5-7 дней). Исходы оофоритов чаще благоприятные.
7) Маститы паротитной этиологии встречаются у женщин и мужчин. Отмечается повышение температуры тела, болезненность, уплотнение молочных желез. Процесс ликвидируется быстро — через 3-4 дня; нагноения желез не наблюдается.
8) Поражение щитовидной железы (тиреоидит) встречается крайне редко. Заболевание протекает с высокой температурой тела, болями в области шеи, потливостью, экзофтальмом.
9) Поражение слезной железы (дакриоаденит) характеризуется сильной болью в глазах, отечностью век, их болезненностью при пальпации.
10) Менингоэцефалит встречается редко. В типичных случаях он развивается на 6-10-й день заболевания, чаще у детей до 6 лет. В патологический процесс вовлекаются черепные нервы, пирамидная и вестибулярная системы, мозжечок.
11) В патологический процесс могут вовлекаться: печень, селезенка, орган слуха (лабиринтит, кохлеит), орган зрения (конъюнктивит, склерит, кератит, неврит или паралич зрительного нерва), серозные обологки суставов.
Чем опасна краснуха
Основными осложнениями краснухи являются доброкачественные артриты, тромбоцитопеническая пурпура, а также осложнения, обусловленные активацией вторичной бактериальной флоры (отиты, синуситы, бронхиты и т.д.).
Симптомы краснушного энцефалита могут проявляться парезом черепных нервов, симптоматикой судорожного и менингеального характера, расстройством функции тазовых органов и т.д.
Внимание! Наибольшую опасность вирус краснухи представляет для будущих мам. При заражении данным заболеванием на раннем сроке возможны самопроизвольные аборты или рождения мертвых плодов.. При внутриутробном инфицировании плода (врожденные формы краснухи) заболевание проявляется:
При внутриутробном инфицировании плода (врожденные формы краснухи) заболевание проявляется:
- врожденными сердечными патологиями (формированием незаращеного АП (артериальный проток), стеноза ЛА (легочная артерия), ДМЖП и МЖПП;
- нарушением развития органов зрения (возможно формирование ядерных жемчужных катаракт, микрофтальмии, врожденных форм глауком, различных патологи сетчатки);
- поражением ЦНС (у ребенка может сформироваться микроцефалия, задержка умственного развития, умственная отсталость, аутизм);
- врожденной глухотой.
Справочно. Дети, рожденные от матери, больной краснухой, имеют малый вес, часто рождаются раньше срока. Также может отмечать геморрагическая сыпь, увеличение печени и селезенки, гемолитическая анемия, менингит, дефекты формирования скелета.
В более зрелом возрасте у таких пациентов может развиваться вялотекущее поражение ЦНС (вялотекущий панэнцефалит является следствием внутриутробного поражения нервных тканей).
Панэнцефалит сопровождается снижением интеллектуальных способностей, появлением эпилептических синдромов, мышечной слабости и т.д.
Также, у пациентов с врожденными формами заболевания часто развиваются инсулинозависимые типы СД.
Оральная вакцинация
Преимущества оральной вакцинации:
вовлекаются элементы местного иммунитета (секреторный иммуноглобулин А), что важно при защите от инфекций, поражающих слизистые оболочки;
меньше риск передачи инфекции с кровью (ВИЧ, гепатиты В и С);
экономичность (отсутствует необходимость в шприцах и иглах);
относительно низкая стоимость производства вакцин;
лучший охват населения;
Вакцинацию данным способом проводят натощак. Младенцы иногда не могут проглотить вакцину. Если вакцина вылилась, выплюнута или ребенка вырвало спустя 5-10 минут после введения, то нужно дать еще одну дозу вакцины. если эта доза также не усвоена, то повторять более не следует, лучше перенести вакцинацию на другой визит.
Чем опасен эпид. паротит у детей и взрослых
Справочно. Наиболее часто встречаемыми осложнениями эпидемических паротитов являются орхиты, панкреатиты и поражения ЦНС (центральная нервная система).

Симптомы орхита могут появляться к пятому-восьмому дню заболевания на фоне снижения температуры и улучшения состояния больного. При этом развитие осложнения сопровождается появлением новой волны лихорадки, озноба, головных болей, слабости и т.д.
Пациента беспокоят сильнейшие боли в мошонке, иррадиирующие в бедро или нижнюю часть живота. Пораженное яичко может увеличиваться в размерах в два-три раза.
Справочно. В некоторых случаях, клиника орхита может быть стертой.
Осложнениями паротитного орхита может быть формирование:
- бесплодия (нарушается сперматогенез);
- приапизма (стойкая, болезненная эрекция, не связанная с чувством полового возбуждения);
- тромбоза вен простаты;
- инфаркта легкого (данное осложнение может возникать как следствие тромбоза вен простаты).
Внимание. У женщин эпидемический паротит может осложниться маститом (воспалением молочных желез), бартолинитом (воспалением бартолиновой железы), оофоритом (воспалением яичников).. Частым осложнением эпидемических паротитов является панкреатит
Заболевание может протекать с острой симптоматикой или в стертой форме и диагностироваться только по лабораторным показателям (высокая амилаза, диастаза)
Частым осложнением эпидемических паротитов является панкреатит. Заболевание может протекать с острой симптоматикой или в стертой форме и диагностироваться только по лабораторным показателям (высокая амилаза, диастаза).
Острый панкреатит сопровождается сильными болями в животе, появлением рвоты, тошноты и диареи. Осложнением паротитного панкреатита может стать атрофия клеток островкового аппарата поджелудочной и развитие сахарного диабета.
Поражение нервных тканей у пациентов с данным заболеванием может проявляться неукротимой рвотой, светобоязнью, тремором конечностей, судорогами, появлением менингиальной симптоматики и т.д.