График детских прививок от полиомиелита в России – схемы вакцинации и ревакцинации
Содержание статьи
- Расшифровка и описание вакцины
- Применение вакцины
- Описание инструкции по применению вакцины ОПВ
- Возможные осложнения
- Сроки вакцинации
- Описание инструкции по применению
- Противопоказания для АКДС
- Виды используемых вакцин
- Какие прививки делают детям до года?
- Периодичность вакцинации против полиомиелита
- Если пропущены установленные сроки
- Если вакцинальный статус неизвестен
- Туровая вакцинации
- Календарь прививок и подготовка к прививке АКДС
- Календарь вакцинации прививок от полиомиелита для детей
- Периодичность иммунизации
- Внеплановая вакцинация
- Когда лучше перенести прививку
- Что делать, если сроки вакцинации пропущены
- Разновидности вакцин и принцип их действия
- ОПВ
- ИПВ
- Комплексные препараты
Расшифровка и описание вакцины
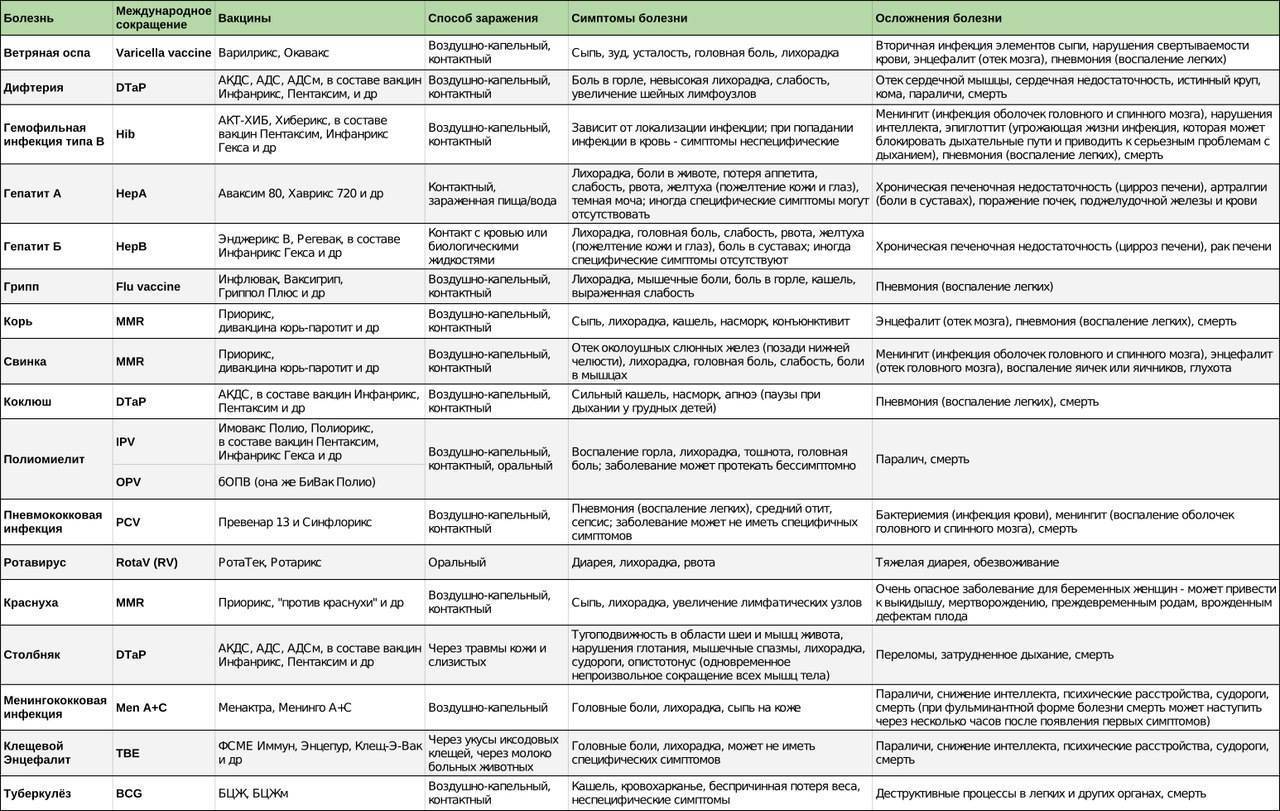
Детский спинномозговой паралич, или полиомиелит – острая инфекционная болезнь, возбудителем которой является кишечный энтеровирус. Как и у прочил кишечных инфекций, основной путь заражения – фекально-оральный, однако бывают и случаи инфицирования воздушно-капельным путем. В основной группе риска – малыша от 6 месяцев до 6 лет.
Полиомиелит способен протекать без симптомов. Активность приходится на лето, и осень, но заражения регистрируются круглый год. Специфических очагов обитания вируса нет. Возбудитель поражает серое вещество спинного мозга, может вызвать параличи, патологии слизистой кишечника и носоглотки. Часто его принимают за ОРЗ или менее опасные кишечных инфекции.
В некоторых случаях возбудитель не вызывает серьезных осложнений, в других из-за паралича, может стать причиной смерти или инвалидности. До изобретения вакцины заболеваемость носила характер эпидемий, унося в год тысячи жизней в разных странах.
Вакцинация от полиомиелита началась в 1955 году, когда двое ученых из США независимо друг от друга создали первые вакцины. В первом препарате вирусы были ослаблены и вакцинация велась орально, во втором содержался убитый вирус и требовались инъекции. Обе вакцины формируют иммунитет.

Инактивированная полиомиелитная вакцина (ИПВ)включает в себя все три типа вирусов полиомиелита. Применяться она может как отдельно, так и вместе с вакцинами от других болезней. Например, используют препарат тетракок, сразу от полиомиелита, столбняка, коклюша и дифтерии. Также ИПВ можно вкалывать в сочетании с иммуноглобулином.
ИПВ вводится в плечо или бедро. Дальше кровь ребенка начинает вырабатывать антитела. В отличие от ОПВ (живой вакцины), в некоторых случаях на слизистой кишечника защитных клеток не формируется, что раньше считалось недостатком. Однако это опасно лишь при столкновении с диким типом вируса, который из-за массовых вакцинаций встречается очень редко. В нашей стране о нем не было слышно уже около двадцати лет, поэтому смело можно выбирать инактивированную вакцину.
Календарь вакцинации ИПВ выглядит так:
- в 3, 4,5 и 6 месяцев делаются вакцинации;
- в 3 года и 6 лет следуют ревакцинации.
В большинстве развитых стран применяется только инактивированная вакцина, без совмещения с ОПВ. В нашей стране ИПВ не производится, но есть много импортных препаратов, например, Имовакс. Если по разным причинам график прививок сбит, это не повод для беспокойства. Иммунолог или педиатр могут подобрать для ребенка индивидуальный график, с той же эффективностью. Рекомендуют лишь соблюдать промежуток между первыми тремя уколами в 45 дней. Производится ИПВ в 0,5 мм шприц-дозах, и хранить его проще, чем живые вакцины.
Применение вакцины
Введение препарат Превенар осуществляется внутримышечным способом. Участок введения – переднебоковая часть бедра (у детей младше 2 лет), а также дельтовидная мышца (у детей от 2 лет и старше).
Папилломавирусная инфекция
ЧТО ТАКОЕ ВИРУС ПАПИЛЛОМЫ ЧЕЛОВЕКА (ВПЧ) И ЧЕМ ОН ОПАСЕН
ВПЧ (вирус папилломы человека) является наиболее распространенной вирусной инфекцией половых путей. Существует 40 различных типов этого вируса, которые могут инфицировать область гениталий мужчин и женщин, включая кожу пениса, вульву (область вне влагалища) и анус, а также шейку матки и прямую кишку.
Некоторые типы ВПЧ безвредны, тогда как другие (в том числе типы 16, 18, 6, 11) могут вызывать различные онкологические заболевания, прежде всего генитальной области:
- Рак шейки матки (рак нижнего отдела матки) у женщин,
- Патологические и предраковые изменения шейки матки (т.е. такие изменения клеток шейки матки, при которых существует риск их трансформации в опухолевые),
- Рак влагалища и вульвы (рак наружных половых органов) у женщин,
- Генитальные бородавки (кондиломы) у женщин и мужчин.
Рак шейки матки – это тяжелое заболевание, представляющее угрозу для жизни. Практически все случаи рака шейки матки (99%) связаны с заражением гениталий женщины некоторыми типами ВПЧ. Эти типы вируса могут способствовать изменению клеток поверхностного слоя шейки матки, вызывая трансформацию их из нормальных в предраковые. Если такие изменения не лечить, они могут перейти в рак. Рак шейки матки занимает второе место в мире среди видов рака, наиболее распространенных у женщин. По данным Всемирной организации здравоохранения (ВОЗ) ежегодно отмечается около 500 000 новых случаев заболевания и 250 000 смертельных исходов.
Генитальные кондиломы вызываются определенными типами ВПЧ. Они, как правило, появляются в виде телесного цвета разрастаний неправильной формы. Обнаруживаются они на внутренней или внешней поверхности наружных гениталий как у женщин, так и у мужчин. Генитальные кондиломы могут причинять боль, вызывать зуд, кровотечение и дискомфорт. Иногда после удаления они могут возникать вновь.
ВПЧ может передаваться от человека к человеку воздушно-капельным или бытовым путем, но прежде всего половым. Риску заражения подвергаются мужчины и женщины любого возраста, участвующие в любых формах сексуального поведения, при которых имеет место генитальный контакт. У многих людей, заразившихся ВПЧ, нет никаких признаков или симптомов, и поэтому они непреднамеренно могут передавать вирус другим людям.
Гардасил (MERCK SHARP & DOHME, B.V., Нидерланды) – это вакцина для профилактики заболеваний вызванных вирусом папилломы человека 6, 11, 16 и 18 типов.
Вирус папилломы человека (ВПЧ) вызывает поражение кожи и слизистых, выражающихся в изменении строения и функциональной активности клеток. ВПЧ является важнейшим фактором в развитие рака шейки матки. Эти вирусы выявляются из 99,7% биоптатов различных видов рака шейки матки. Из примерно 200 типов ВПЧ более 30 типов инфицирует генитальный тракт. К группе особо высокого онкогенного риска относятся 16 и 18 типы. Инфицирование происходит половым путем. Чем больше половых партнеров – тем выше риск заражения несколькими типами ВПЧ одновременно. Поражение слизистых сразу несколькими типами вируса увеличивает вероятность развития злокачественного процесса. Ежегодно в мире выявляется более полумиллиона случаев рака шейки матки, примерно половина этих женщин погибает. Пик инфицирования выпадает на 16-25 лет, затем формируются предраковые состояния, такие как генитальные кондиломы, эрозии шейки матки. Сам же рак развивается к 35-60 годам.
Описание инструкции по применению вакцины ОПВ
По инструкции вакцина ОПВ предназначена для применения у детей в возрасте от трёх месяцев до 14 лет. В очагах инфекции вакцина может вводиться новорождённым непосредственно в родильных домах. Взрослых вакцинируют при въезде в неблагополучную зону.
Куда делают прививку ОПВ? Её вводят орально, то есть через рот.
Вакцина представляет собой жидкость розового цвета, расфасованную во флаконы по 25 доз (5 мл). Разовая доза равна 4 каплям, или 0,2 мл. Её забирают при помощи специальной пипетки или шприца и капают на корень языка грудничкам или на нёбные миндалины детям старшего возраста. Процедура введения вакцины должна проводиться таким образом, чтобы не провоцировать повышенное слюноотделение, срыгивание и рвоту. Если такая реакция все же произошла, то ребёнку вводят ещё одну дозу вакцины. Дело в том, что вирус должен «усвоиться» слизистой оболочкой ротовой полости и попасть в миндалины. Оттуда он проникает в кишечник и размножается, вызывая выработку иммунитета. Если вирус при внесении вышел со рвотой или его смыло слюной, то вакцинация будет неэффективна. При попадании в желудок вирус также обезвреживается желудочным соком и не достигает нужной цели. Если ребёнок срыгнул и после повторного нанесения вируса, то третий раз введение вакцины не повторяют.
ОПВ можно делать одновременно с другими вакцинами. Исключение составляют БЦЖ и вакцинные препараты, вводимые орально — например, «Ротатек». На выработку иммунитета к другим заболеваниям ОПВ не влияет и никак не сказывается на переносимость вакцин ребёнком.
Противопоказания и меры предосторожности
Нельзя вводить вакцину ОПВ в следующих случаях:
- иммунодефицитные состояния, в том числе ВИЧ, онкологические заболевания;
- если в ближайшем окружении ребёнка есть люди с ослабленным иммунитетом, а также беременные женщины;
- при неврологических осложнениях на предыдущие прививки ОПВ;
- под контролем врача проводят прививку при заболеваниях желудка и кишечника.
Респираторные инфекции, повышенная температура, другие незначительные ослабления иммунитета ребёнка требуют полного излечения перед введением ОПВ.
Поскольку ОПВ — вакцина, содержащая живой вирус, активно размножающийся в организме, то в течение некоторого времени привитый ребёнок может заражать неиммунных людей. В связи с этим прививка ОПВ требует соблюдения определённых правил при её применении, в других случаях её необходимо заменять на инактивированную вакцину.
- Если в семье есть дети в возрасте до 1 года, непривитые от полиомиелита (или дети, имеющие медотвод от вакцины), прививку лучше делать ИПВ.
- При проведении массовой вакцинации ОПВ, непривитых детей изолируют от коллектива на срок от 14 до 30 дней.
Также ОПВ в некоторые сроки заменяют на ИПВ в закрытых детских дошкольных учреждениях (детские дома, специализированные интернаты для детей, дома ребёнка), противотуберкулёзных санаториях, стационарных отделениях больниц.
Возможные осложнения
В очень редких случаях — примерно в одном на 750 000 — ослабленный вирус в вакцине ОПВ претерпевает изменения в организме и возвращается к типу, который может парализовать нервные клетки. Этот побочный эффект получил название ВАПП — вакциноассоциированный полиомиелит. ВАПП является грозным осложнением вакцины ОПВ.
Наиболее высок риск развития такого осложнения после первой вакцинации, меньше — после второй. Именно поэтому первые две прививки делают инактивированными вакцинами — от них ВАПП не развивается, а защита вырабатывается. У ребёнка, дважды привитого ИПВ, риск развития вакцинной инфекции практически отсутствует.
Первая реакция в случае появления ВАПП возникает с 5 по 14 день после введения капель. Осложнения на прививку ОПВ могут быть у людей с иммунодефицитом. Тогда ослабленная иммунная система не вырабатывает антител, защищающих от вируса, и он беспрепятственно размножается, вызывая серьёзное заболевание. Поэтому прививки живыми вакцинами в этом случае противопоказаны.
Сроки вакцинации
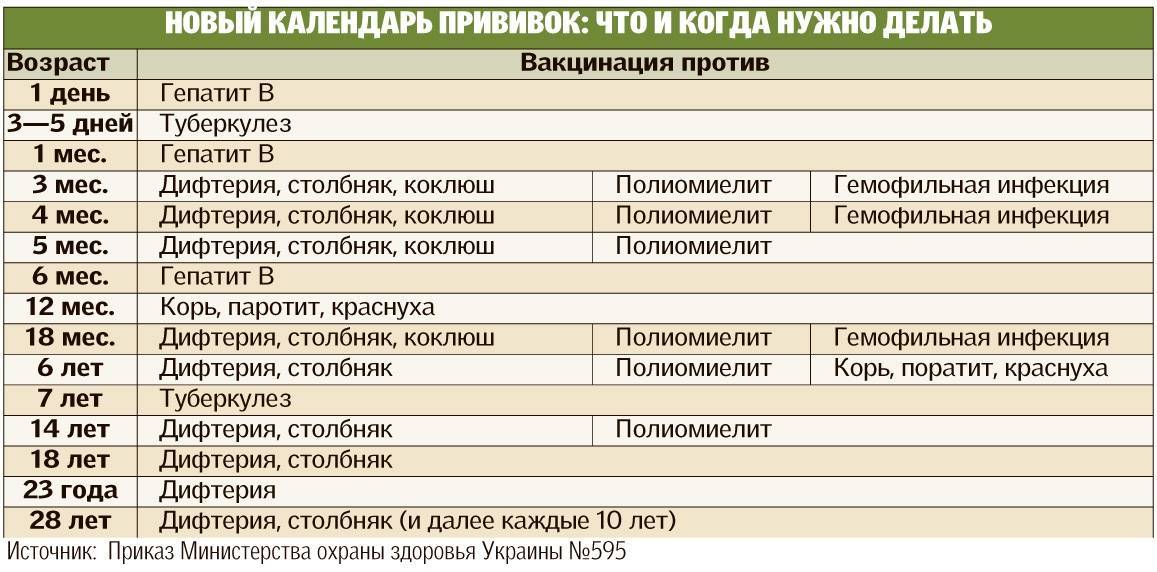
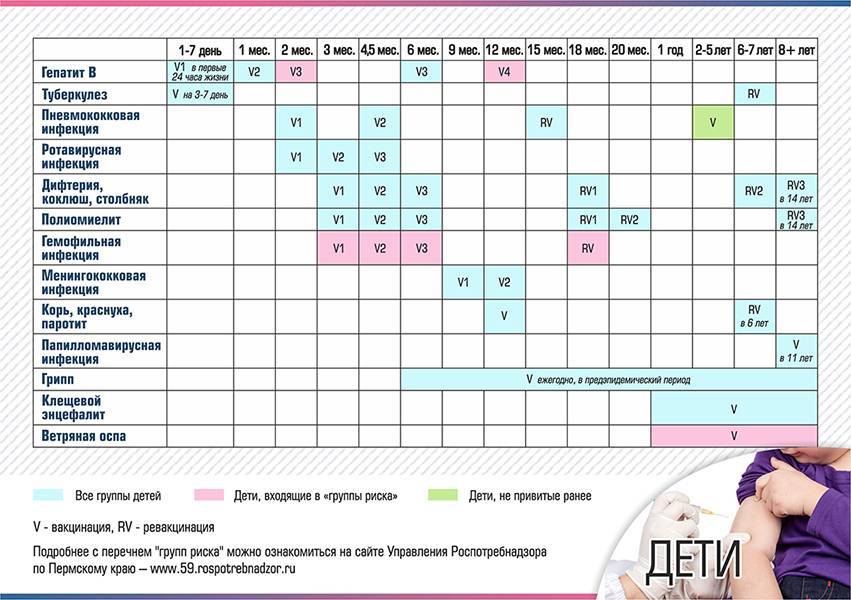
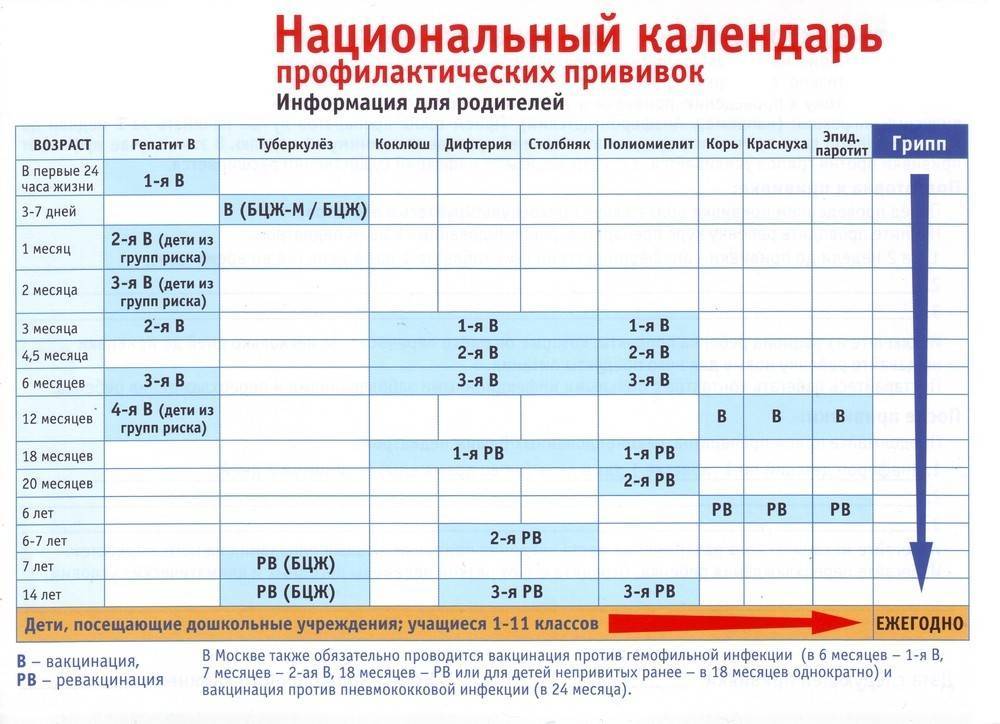
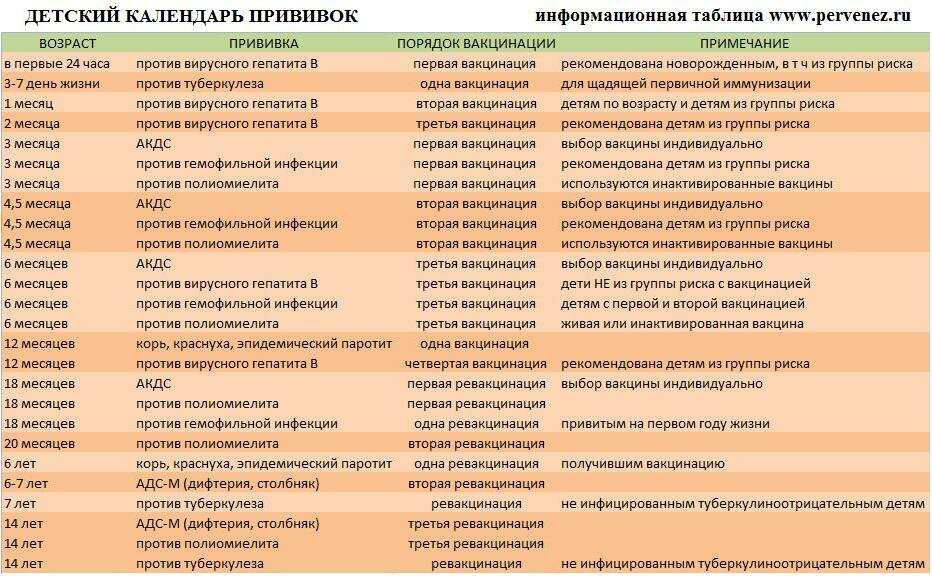
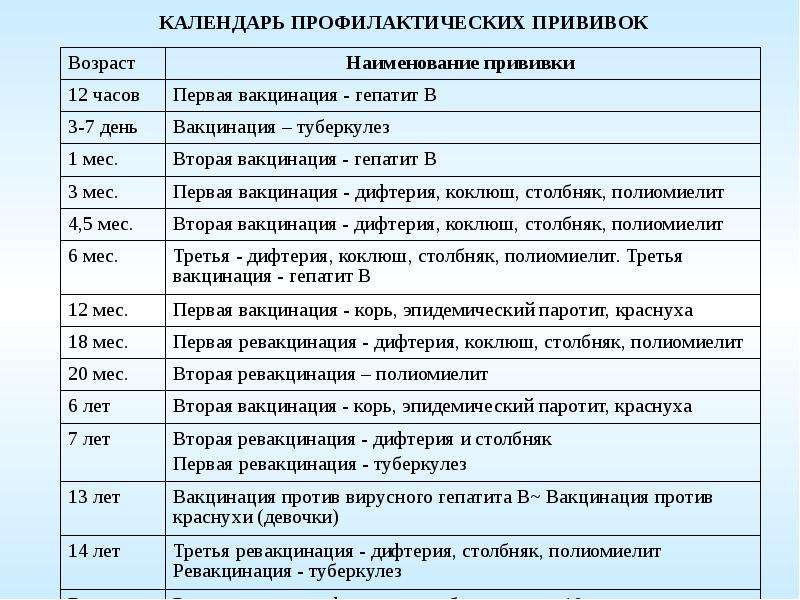
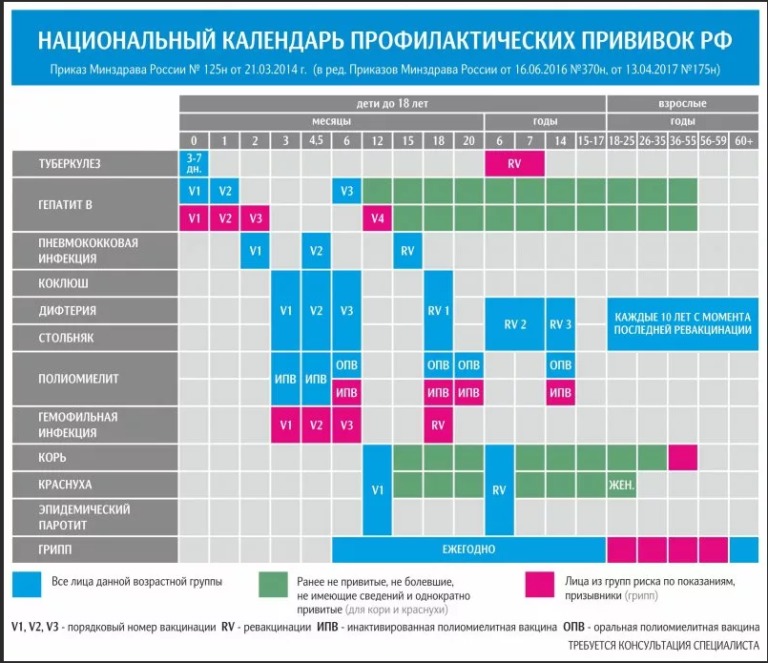
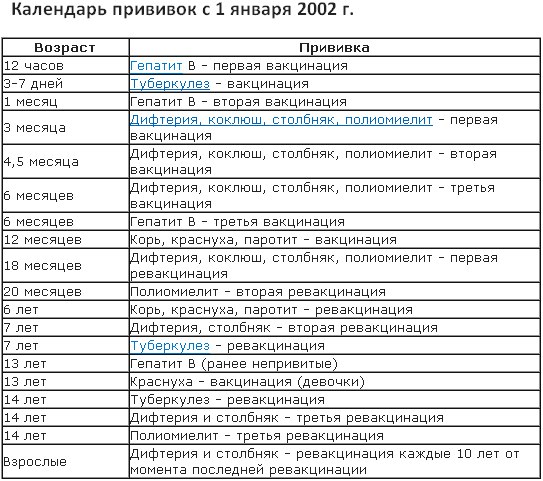
По национальному календарю прививок вакцинацию против полиомиелита проводят в следующие сроки:
- в 3 и 4,5 месяца ребёнку делают инъекцию ИПВ;
- в 6 месяцев — живую ОПВ;
- первая ревакцинация ОПВ в 18 месяцев;
- вторая ревакцинация — в 20 месяцев;
- третья ревакцинация, последняя — прививка ОПВ в 14 лет.
Таким образом, ревакцинация ОПВ проводится трижды.
При желании родителей ребёнка вакцинации против полиомиелита, могут быть сделаны с применением инактивированных вакцин, на личные средства пациента.
Описание инструкции по применению
 Вакцина АКДС представляет собой суспензию белого или желтоватого цвета, расфасованную в ампулы. Ампулы упакованы в картонные коробки по 10 штук.
Вакцина АКДС представляет собой суспензию белого или желтоватого цвета, расфасованную в ампулы. Ампулы упакованы в картонные коробки по 10 штук.
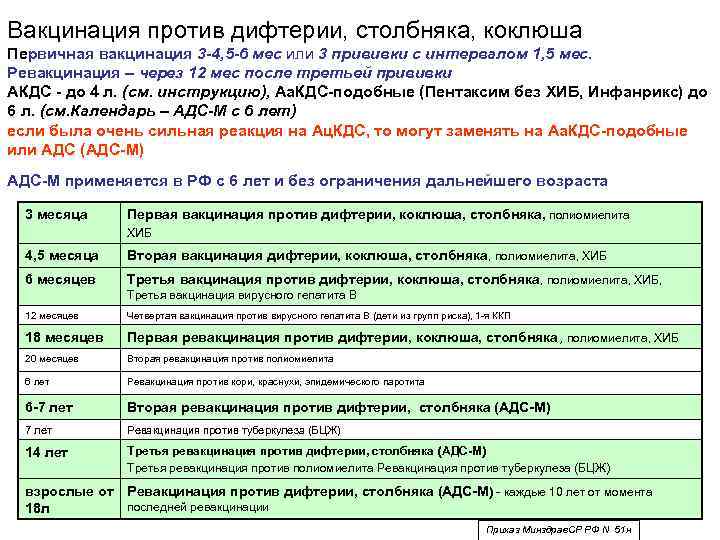
Согласно инструкции по применению АКДС, препарат предназначен для создания иммунитета к коклюшу, столбняку и дифтерии у детей. Все дети до четырёхлетнего возраста должны получить четыре дозы вакцины. Детям, которые переболели коклюшем и имеют естественный иммунитет к нему, вводят вакцину без коклюшного компонента (АДС, АДС-М).
Куда делают прививку АКДС? Её ставят внутримышечно в бедро (четырехглавая мышца), а у детей старшего возраста инъекцию производят в плечо. Внутривенное введение вакцины АКДС не допускается.
Вакцину АКДС можно совмещать с другими прививками из национального календаря, делая инъекции в разные участки тела. Единственное исключение — прививка БЦЖ, её ставят отдельно с соблюдением определённого интервала.
Противопоказания для АКДС
Какие противопоказания есть у вакцины АКДС и когда нельзя делать прививку? Противопоказания достаточно многочисленны.
- Любые заболевания, сопровождающиеся подъёмом температуры, в том числе и респираторные.
- Можно ли делать прививку АКДС при насморке, если нет температуры? Ориентируются на общее состояние ребёнка. Если сопли сопровождаются и другими симптомами — слезятся глаза, есть сыпь, или появился небольшой кашель — то вакцинацию откладывают. Если же других признаков нет, насморк у малыша постоянно, а общее самочувствие и аппетит хорошие, то можно проводить вакцинацию.
- У ребёнка ранее были судороги или конвульсии, не связанные с подъёмом температуры.
- Непереносимость компонентов вакцины, в том числе и консерванта «Мертиолят» (или других содержащих ртуть соединений).
- Сильная реакция на предыдущее введение вакцины — отёк и обширная гиперемия в месте укола, температура выше 40 °C, системная аллергия на прививку АКДС, неврологические осложнения.
- Болезни иммунитета или приём иммуносупрессоров.
Часто спрашивают, можно ли делать АКДС при прорезывании зубов? Да, это ничем не грозит малышу и никак не влияет на выработку иммунитета. Исключение — если у малыша прорезывание зубов сопровождается подъёмом температуры. В этом случае прививку откладывают до её нормализации.
Виды используемых вакцин
 В России для защиты людей от заражения полиомиелитным вирусом применяют разные виды вакцин. Так, выделяют прививки в форме оральных капель и те, которые вводятся инъекционным способом.
В России для защиты людей от заражения полиомиелитным вирусом применяют разные виды вакцин. Так, выделяют прививки в форме оральных капель и те, которые вводятся инъекционным способом.
Классифицируют все препараты на живые и мертвые (инактивированные). Первые содержат ослабленный вирус полиомиелита, вторые – убитый путем термического или химического воздействия.
Живые вакцины производятся отечественными фармацевтическими компаниями. Зарубежные предприятия такие виды препаратов не выпускают. По отзывам медиков и вакцинируемых, лучше переносятся инактивированные вакцины. Они не способны вызывать заражение и развитие болезни. Также у них меньше противопоказаний.
Например, живые прививки запрещается использовать, если у человека имеется иммунодефицит. Мертвые вакцины не применяют лишь при тяжелых нарушениях в работе центральной нервной системы. Подобные препараты отличаются более простыми условиями хранения.
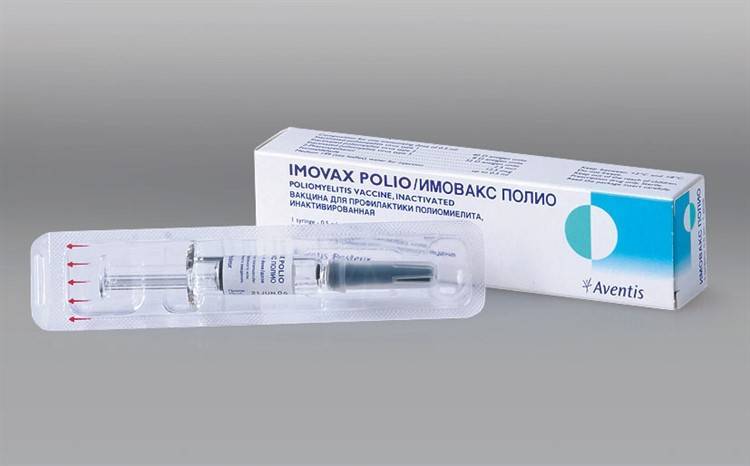 Вакцина Имовакс Полио
Вакцина Имовакс Полио
Прививки, содержащие живой вирус, важно держать в шкафу с определенным температурным режимом. Все прививки делятся на однокомпонентные и поливалентные (содержащие несколько типов вирусов)
По утверждениям врачей последний тип вакцин переносится организмом лучше. Преимуществом многокомпонентных препаратов является создание надежной защиты от ряда инфекционно-вирусных заболеваний.
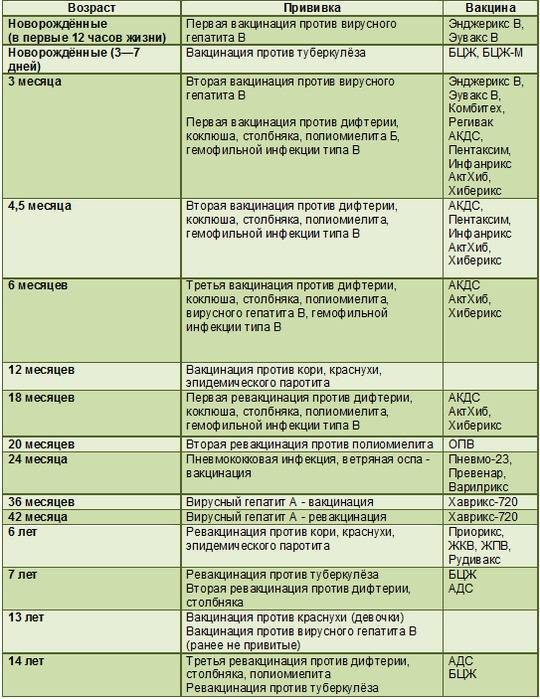
На территории РФ успешно применяются такие вакцины:
- Пентаксим. Это комбинированная прививка, которая защищает от столбняка, гемофильных заболеваний, коклюша, дифтерии и полиомиелита. Содержит анатоксины и убитые вирусы. Препарат хорошо переносится и может использоваться для иммунизации малышей с разными дефектами в развитии. Разрешается применять средство до шестилетнего возраста. Далее детей переводят на однокомпонентные прививки;
- Имовакс Полио. Это инактивированная вакцина. Защищает от полиомиелитного вируса трех серотипов. Выпускается в шприце, что упрощает использование. Хорошо сочетается с другими прививками, за исключением БЦЖ. Подходит для иммунопрофилактики детей и взрослых по графику и внепланово;
- Полиорикс. Это однокомпонентная инактивированная вакцина, которая предупреждает заражение полиомиелитным вирусом трех типов. Препарат является полным аналогом Имовакс Полио;
- Тетракок. Содержит токсоиды коклюша, дифтерии, столбняка и убитый вирус полиомиелита. Подходит для вакцинации детей с двухмесячного возраста до четырех лет. По отзывам, препарат хорошо переносится;
- Тетраксим. Защищает от тех же инфекционно-вирусных патологий, что и Тетракок;
- Инфанрикс Гекса. Это неживая поливакцина. Способствует формированию специфического иммунитета против дифтерии, гепатита В, коклюша, столбняка, гемофильных патологий, полиомиелита.
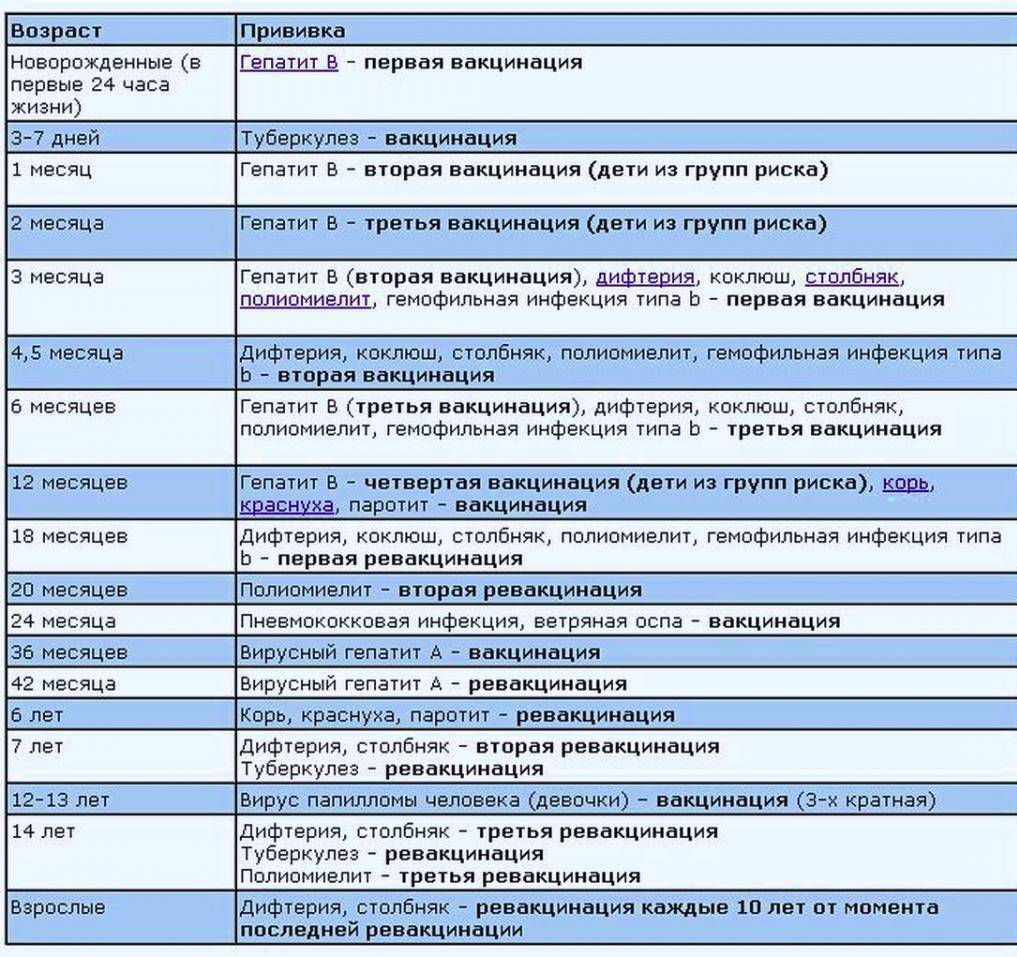
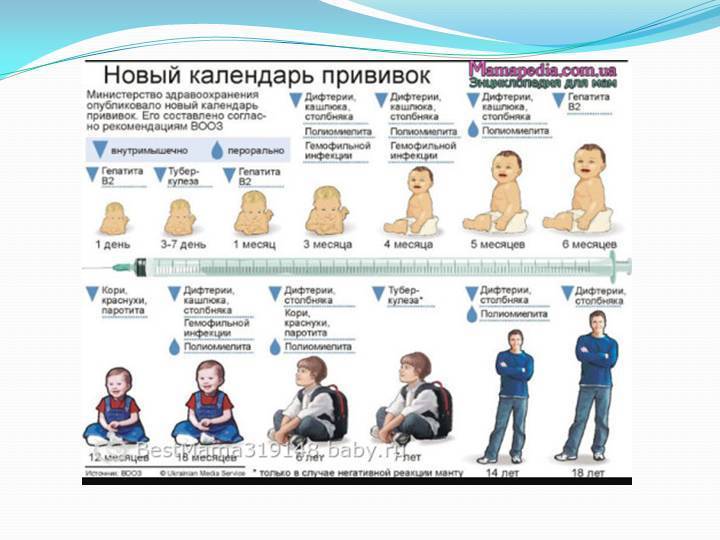
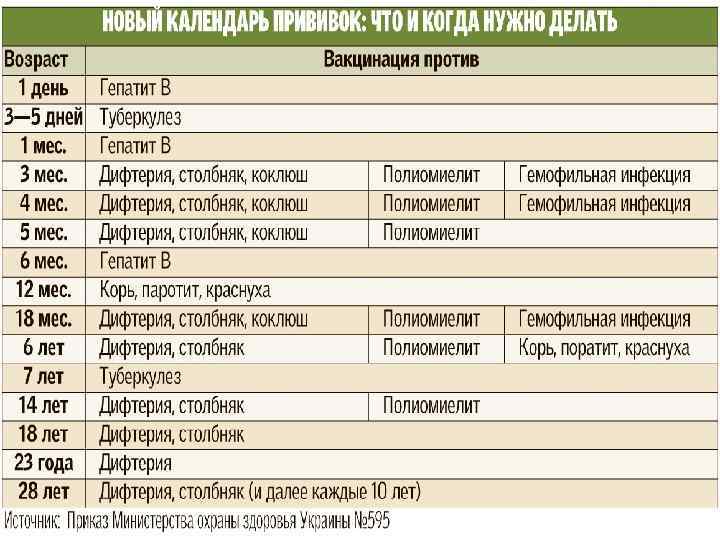
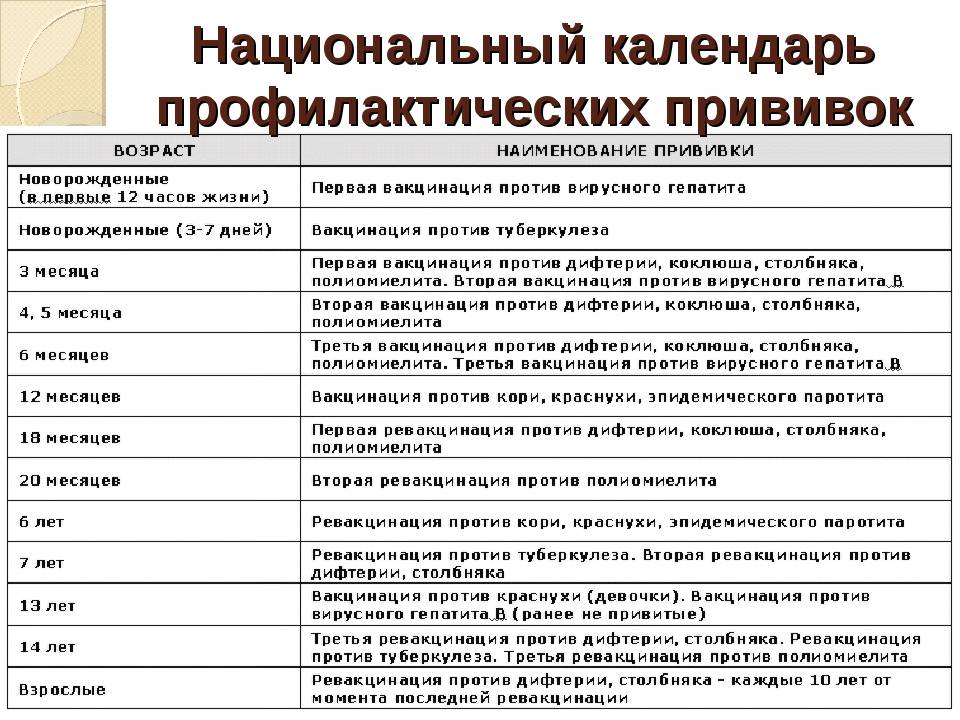
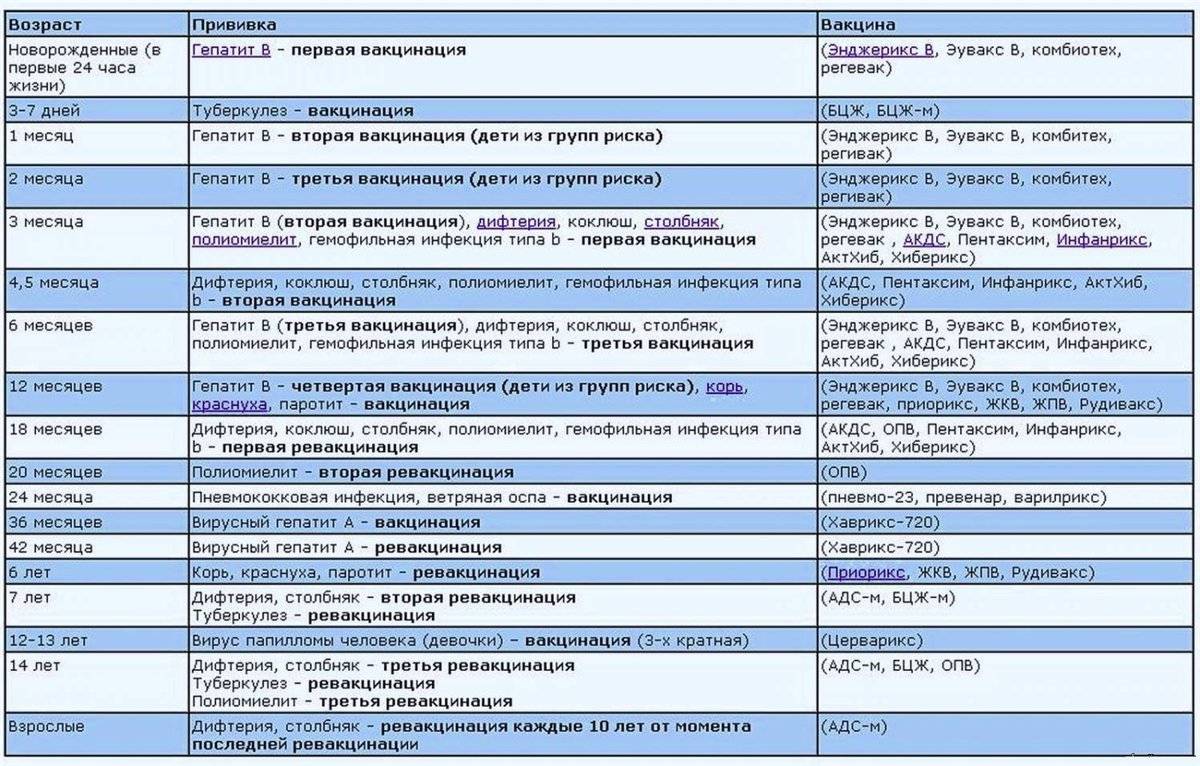
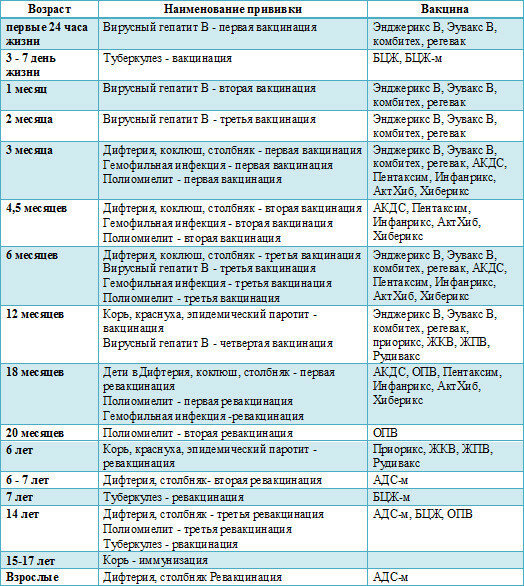
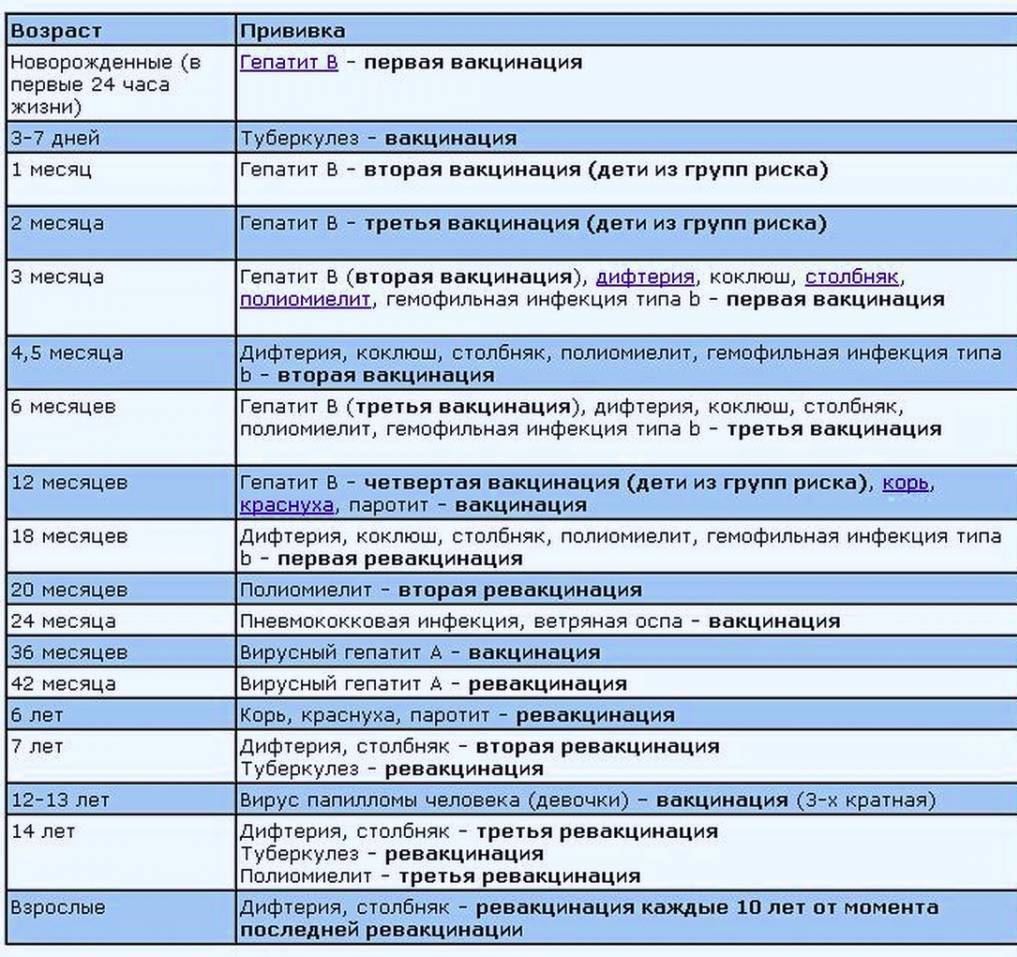
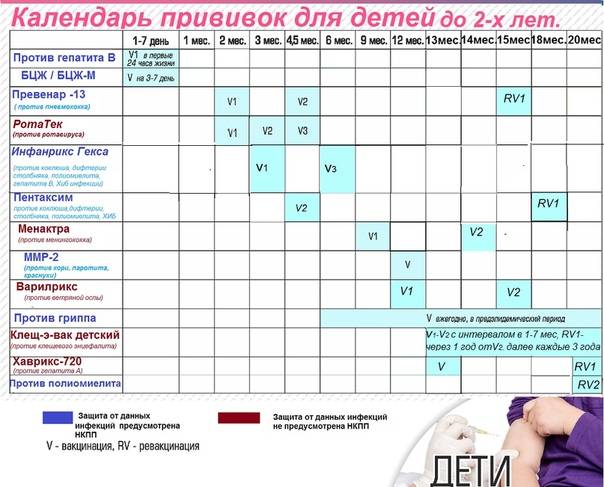
Какие прививки делают детям до года?
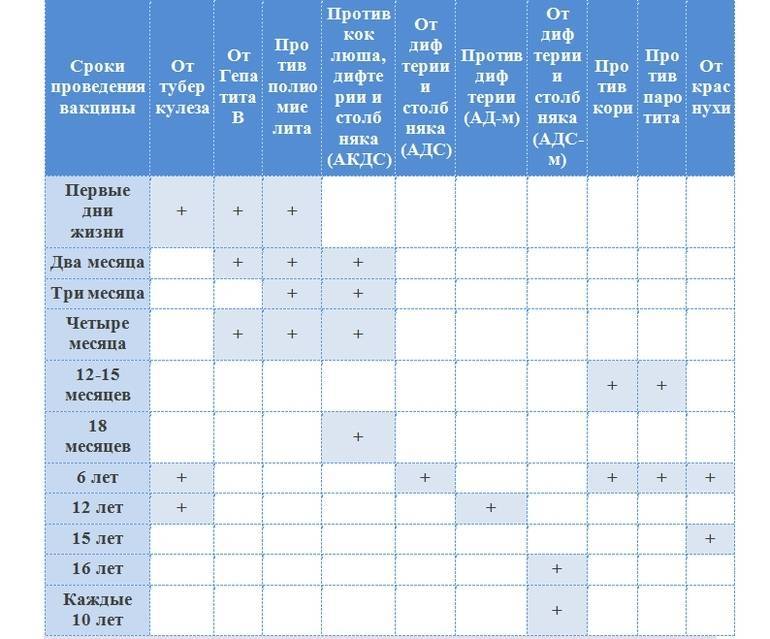
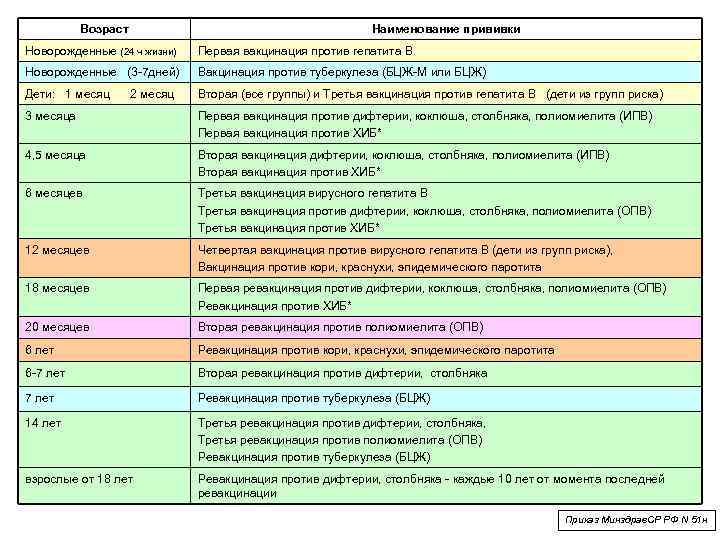
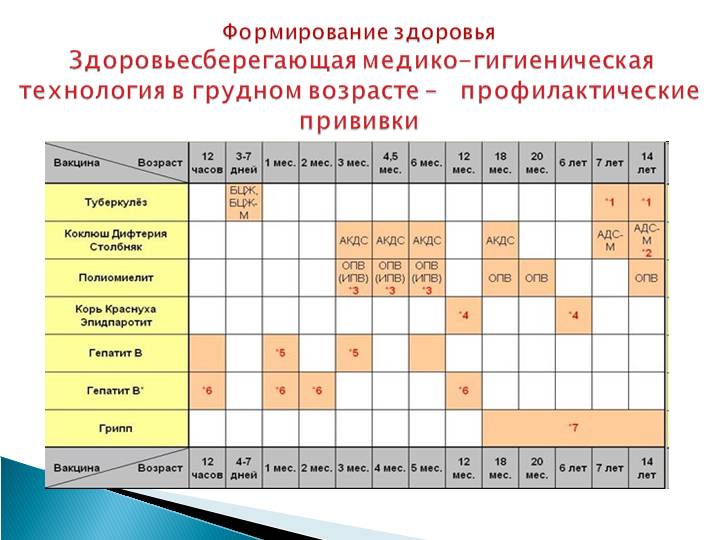
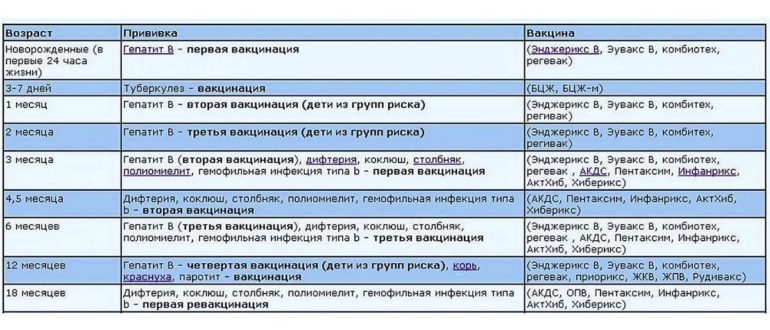
Первая прививка в жизни новорожденного — от гепатита В: вакцина вводится в первые сутки после появления на свет. Требуются повторные введения спустя месяц и полгода. Иммунитет сохраняется в течение пяти лет.
Гепатит В — вирусная инфекционная болезнь, воспаление печени, при котором поражаются ее клетки с угрозой развития цирроза, рака, острой печеночной недостаточности.
Активная специфическая профилактика туберкулеза (БЦЖ, BCG) — проводится в родильном доме в первые трое суток от рождения, место введения — левое плечо. Иммунная защита активна в течение семи последующих лет.
Туберкулез — очень заразное инфекционное заболевание, передается воздушным, пылевым и контактно-бытовым путем, вызывается микобактериями, поражающими легкие, суставы, кости.
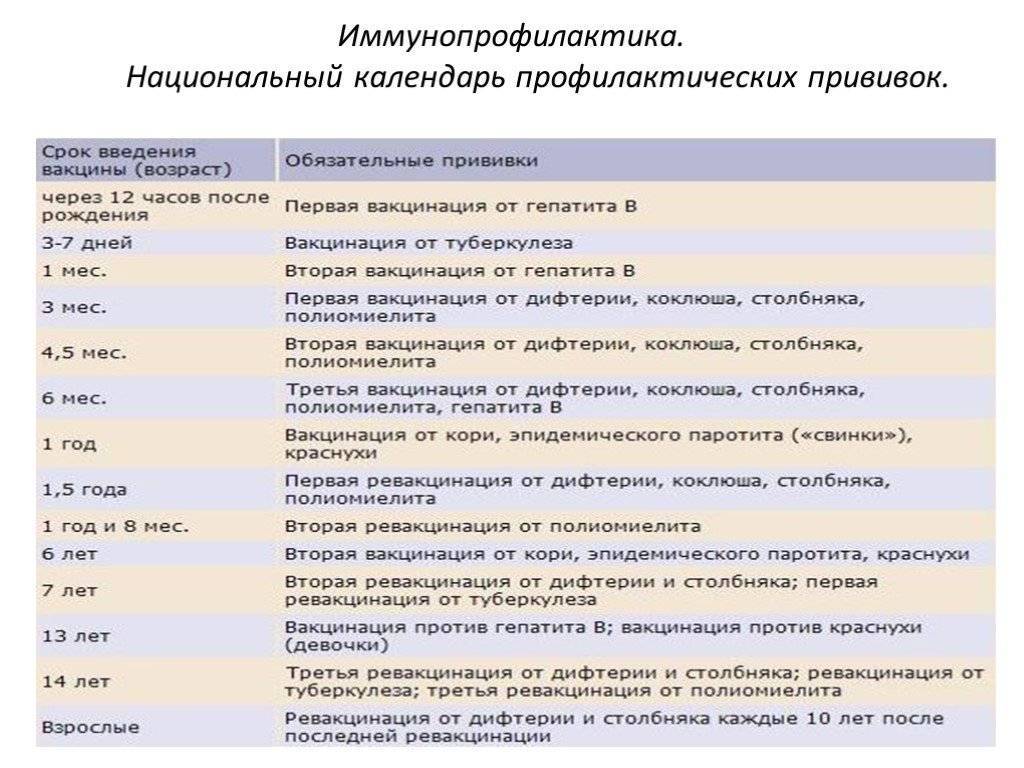
Адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС) разработана для профилактики этих болезней. Рекомендовано трехэтапное ее введение с полуторамесячными интервалами. Иммунитет вырабатывается длительный: на 5-10 лет.
Коклюш — острая воздушно-капельная инфекция, характеризуется пароксизмами спазматического кашля, во время которых развивается гипоксия (кислородное голодание). Опасен коклюш тем, что на высоте приступа возникает угроза остановки дыхания.
Дифтерия — острая бактериальная воздушно-капельная инфекция, поражающая небные миндалины, верхние дыхательные пути, образующая плотный фибринозный налет. Угрожает развитием полной их обструкции (блокированием) с прекращением дыхания.
Столбняк — острая инфекционная патология с поражением нервной системы, путь передачи — контактный.
Выражается в появлении тонической напряженности скелетных мышц и генерализованных судорог.
Смерть может наступить от паралича дыхательной мускулатуры (остановка дыхания) или сердечной мышцы (остановка сердца).
Вакцина от полиомиелита. Практикуется трехэтапное прививание с полуторамесячными паузами. Иммунитет формируется длительный: до 10 лет.
Полиомиелит — острая вирусная пищевая инфекция. Страдает нервная система: поражается серое вещество спинного мозга с развитием необратимых параличей, парезов.
Комплексная вакцина MMR против кори, краснухи, эпидемического паротита (свинки, заушницы). Первичная иммунизация приходится на возраст 12 месяцев. Невосприимчивость к этим заболеваниям сохраняется в течение пяти лет.
Корь — очень заразная острая вирусная воздушно-капельная инфекция, протекающая с высокой температурой тела, катаральными явлениями, воспалением конъюнктив, сыпью. Опасность представляют осложнения кори, прежде всего поражение нервной системы.
Краснуха — вирусное острое заболевание, отличается мягким течением в детском возрасте, с реакцией лимфатических узлов и кожными высыпаниями. Однако представляет серьезную опасность при инфицировании во время беременности: возникает угроза появления тяжких пороков развития эмбриона, самопроизвольного аборта.
Эпидемический паротит — острая вирусная воздушно-капельная инфекция, поражающая железистую ткань (поджелудочную железу, слюнные железы, тестикулы у мальчиков) и нервную систему. Опасна осложнениями: мужским неплодием, глухотой, диабетом.
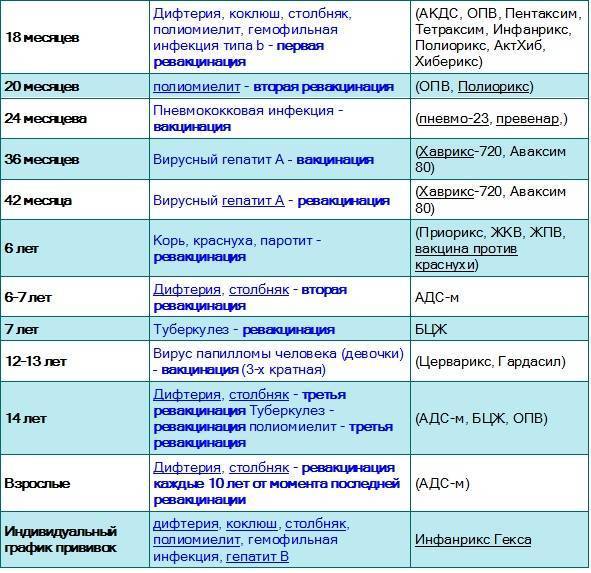
Прививка от пневмококковой инфекции, которая провоцирует возникновение гнойно-воспалительных процессов в легких, мозговых оболочках, суставах, сердце. Рекомендовано трехэтапное введение вакцины: в два и 4 с половиной месяца с ревакцинацией после года. Иммунитет начинает формироваться спустя пару недель после первой прививки и держится не менее пяти лет.
Прививка от гемофильной инфекции — на первом году жизни ставится трижды с полуторамесячным интервалом. При позднем начале вакцинации — после шестимесячного возраста — рекомендовано проводить ее в два этапа.
https://youtube.com/watch?v=XQSdpe_zJ7g
Гемофильная палочка является причиной гнойных воспалений, поражающих сердечную мышцу, суставы, мозговые оболочки (менингит), весь организм (сепсис).
Вакцинацию от гемофильной инфекции проводят младенцам из группы риска:
- недоношенным;
- находящимся на искусственном вскармливании;
- часто болеющим острыми респираторными инфекциями;
- страдающим иммунодефицитными состояниями;
- посещающим ясли-сад.
Многие обязательные прививки допустимо делать в один день, совместимые вакцины даже представлены в одном препарате: АКДС, MMR, Пентаксим.
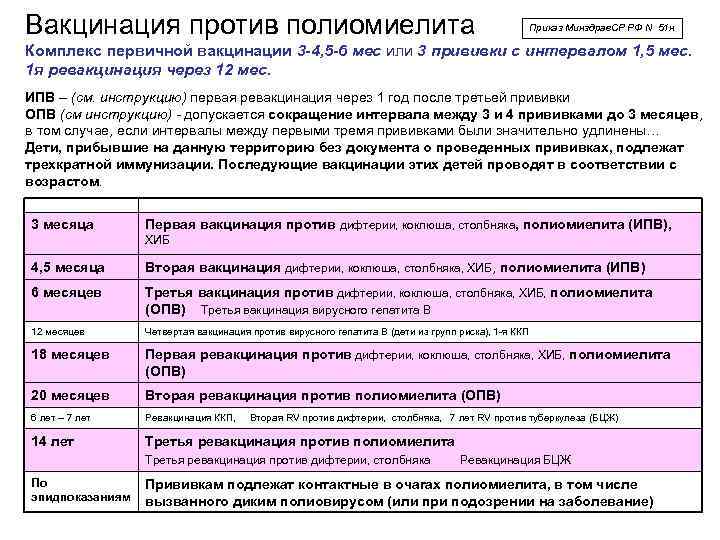
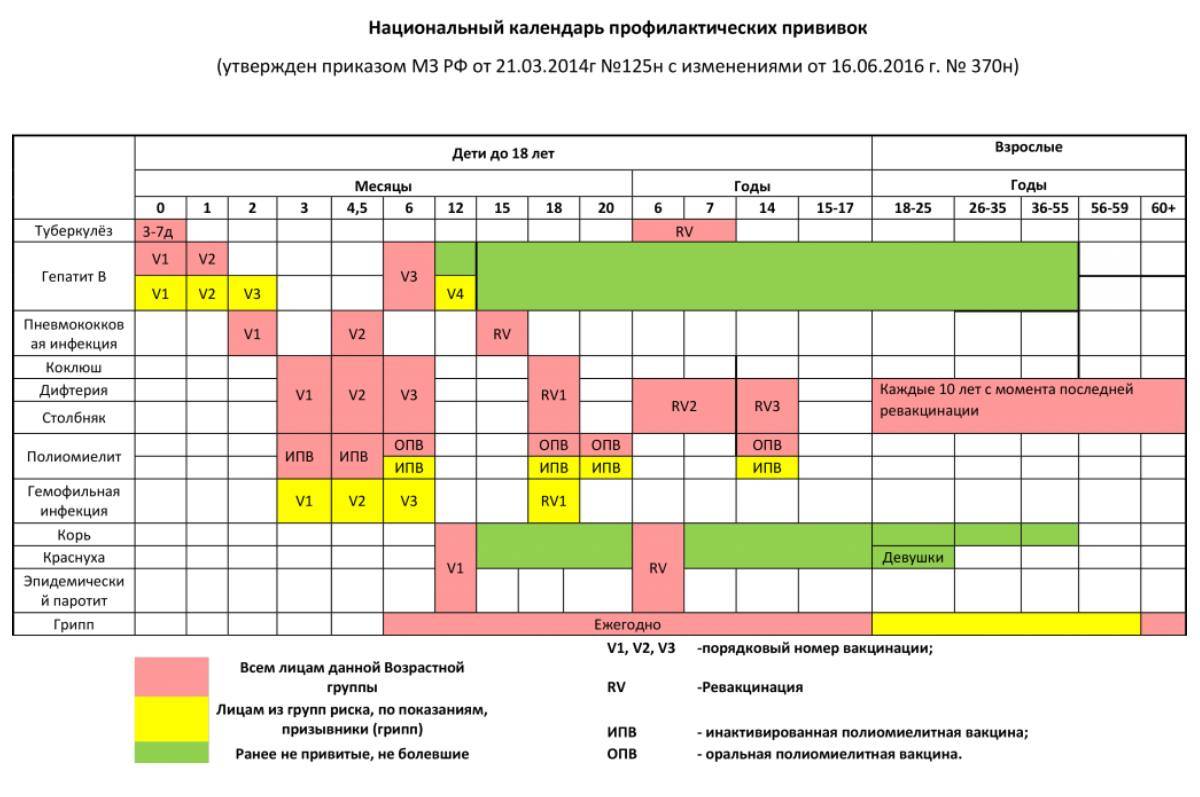
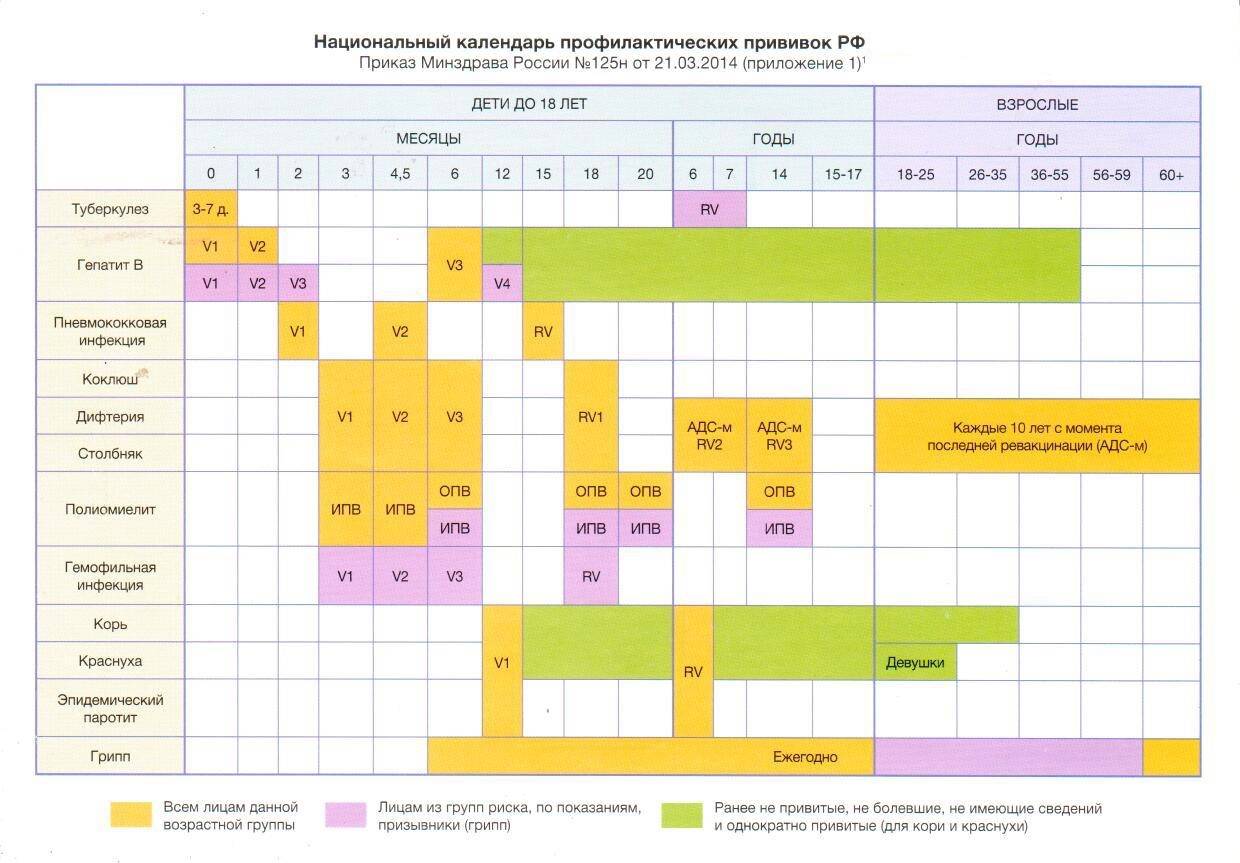
Периодичность вакцинации против полиомиелита

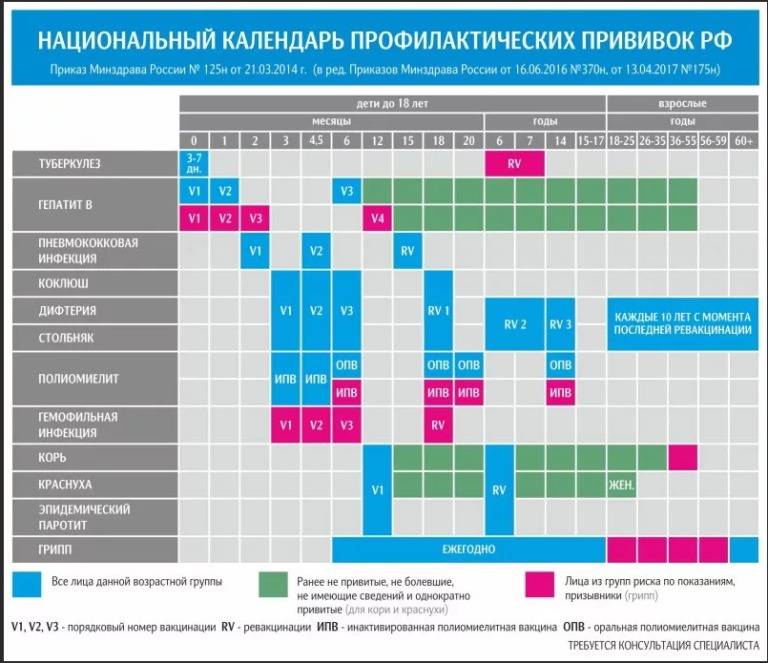
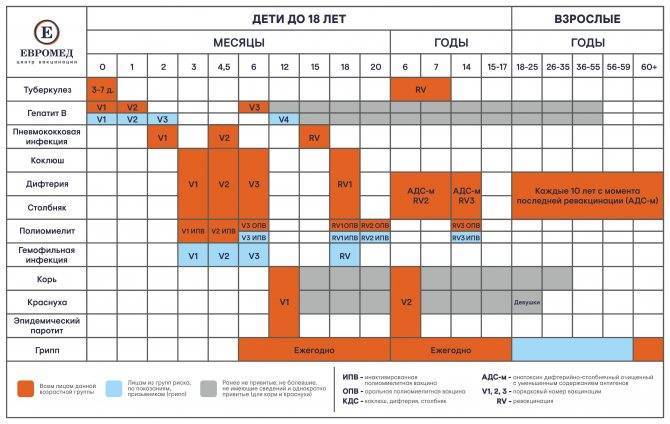
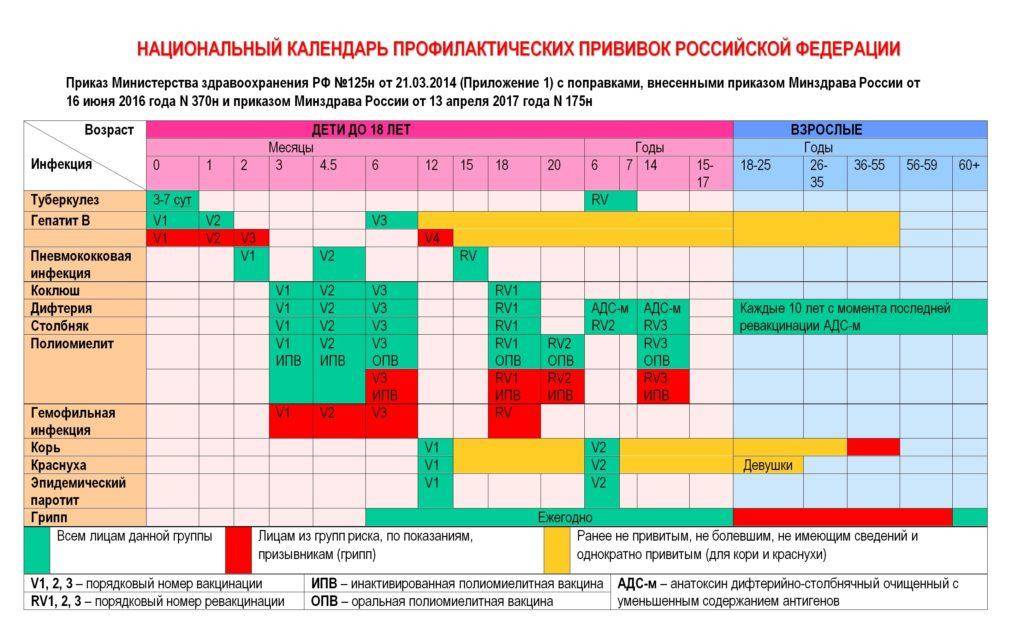
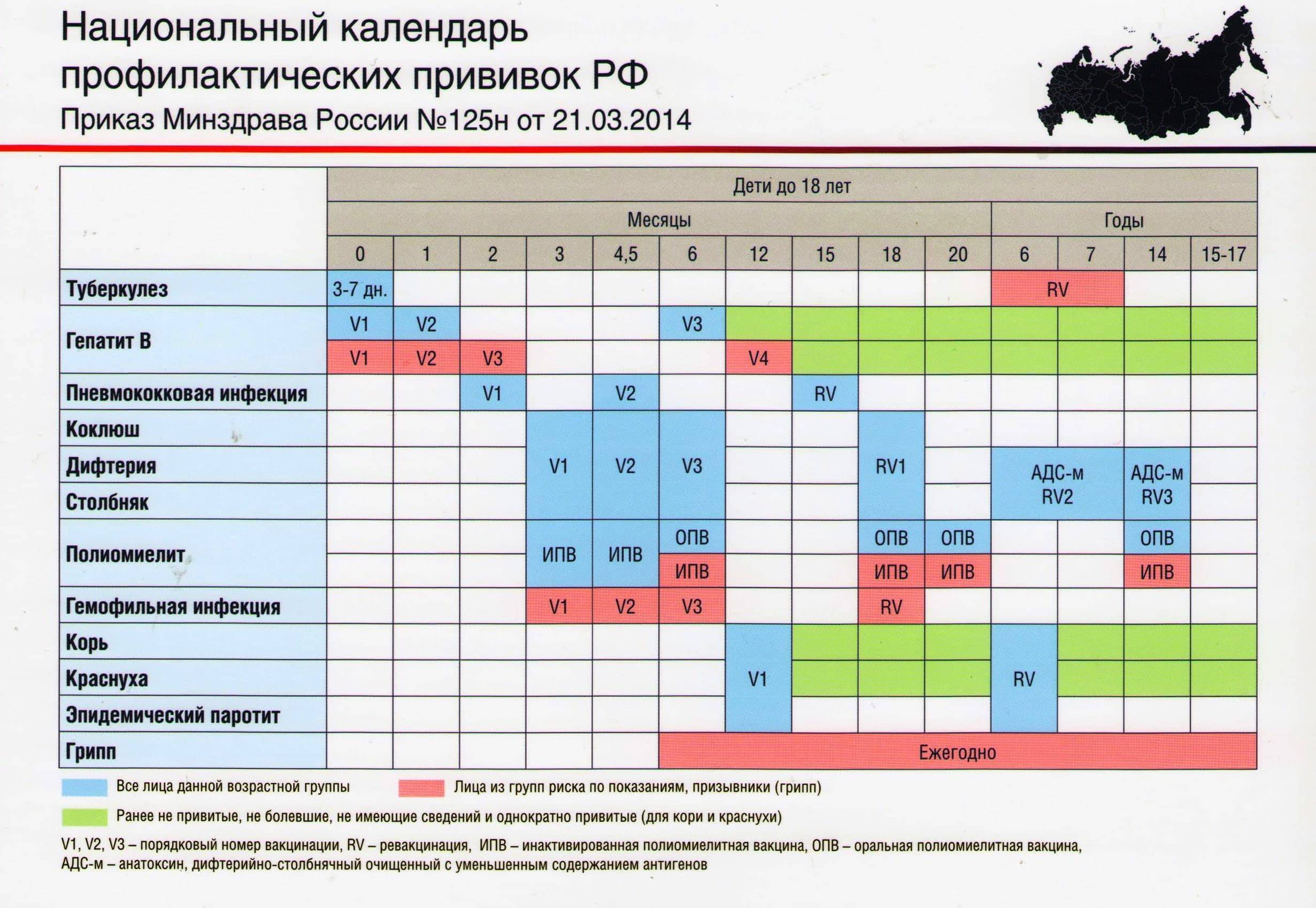
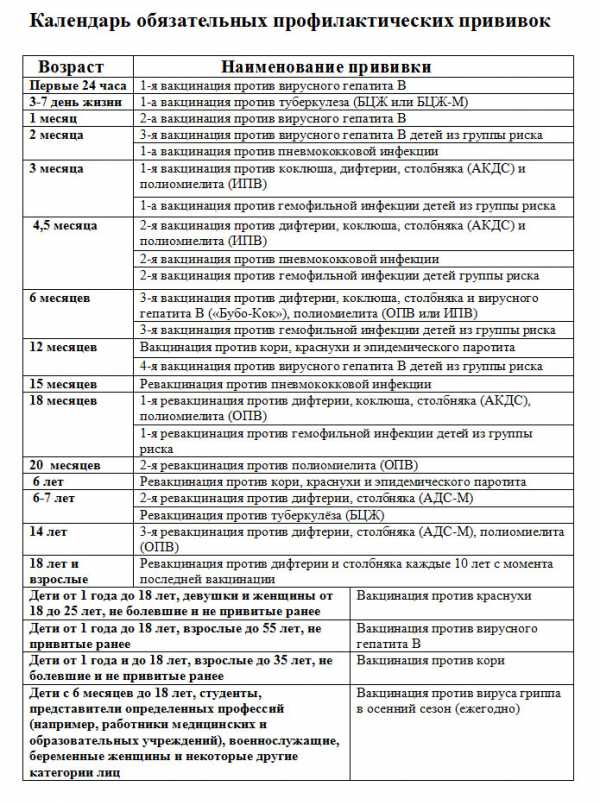
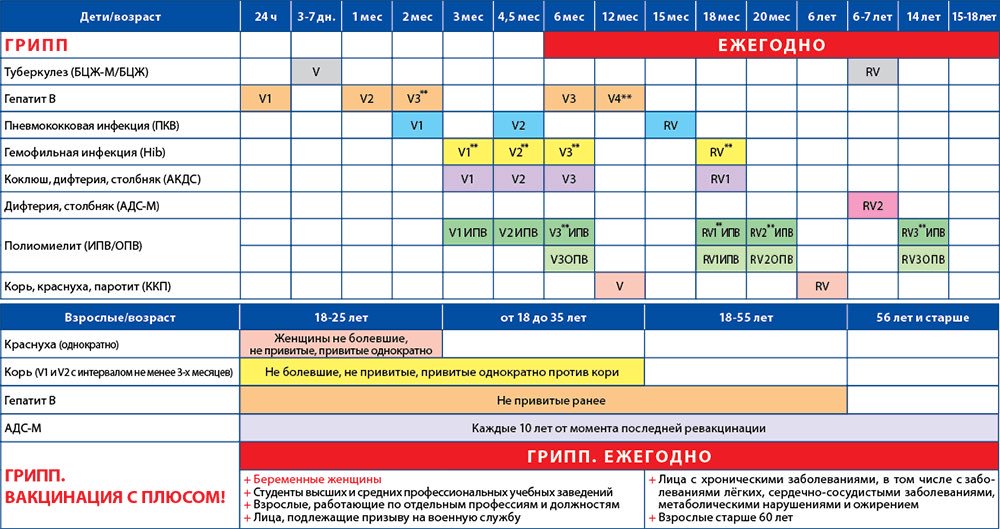
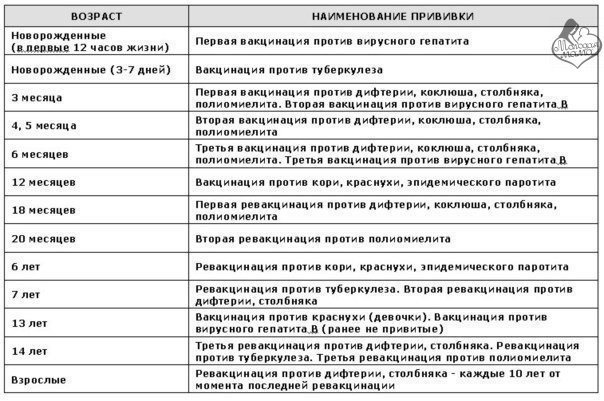
Вакцинация детей против полиомиелита в Российской Федерации проводится в соответствии с Национальным календарем прививок. В документе подробно расписан график иммунизации населения, т.е. указаны названия прививок и нормативные сроки (возраст пациентов) их выполнения.
Если пропущены установленные сроки
Если нарушены сроки иммунизации против полиомиелита, врач (участковый терапевт, иммунолог либо другой узкий специалист, наблюдающий ребенка) поможет сформировать индивидуальный план прививок. Эффективность иммунизации от этого не изменится.
Важно: И инактивированная, и живая вакцины взаимозаменяемы вне зависимости от фирмы-производителя. Потому следить необходимо лишь за сроками введения препарата. Например, если вторая вакцинация против полиомиелита была проведена с опозданием, то третью все равно следует делать в 6 месяцев, а 1-ую ревакцинацию можно делать в возрасте 18 месяцев, как указано в Календаре
Например, если вторая вакцинация против полиомиелита была проведена с опозданием, то третью все равно следует делать в 6 месяцев, а 1-ую ревакцинацию можно делать в возрасте 18 месяцев, как указано в Календаре.
https://youtube.com/watch?v=4Jxc_uogxv0
Необходимо соблюдать минимально допустимый временной интервал между временем введения вакцин, равный 45 суткам. Если вторая прививка была сделана в 5 месяцев, то третью делают не в 6 месяцев, а в 6,5.
Если изначально был сбой в сроках проведения иммунизации, то следует придерживаться временных интервалов, указанных в Календаре.
Совет: Несмотря на пропуски нормативных сроков, желательно, чтобы к 7 годам ребенок получил не меньше 5 доз противополиомиелитной вакцины.
Если вакцинальный статус неизвестен
Если вакцинальный статус пациента неизвестен, то ребята:
- до года прививаются по плану Календаря;
- от 1 года до 6 лет прививаются двукратно с 30-дневным перерывом между процедурами;
- 7-17 лет получают 1 дозу вакцины.
Повторное введение противополиомиелитного препарата совершенно безопасно для здоровья.
Туровая вакцинации
Указанное понятие означает, что проводится массовая иммунизация определенных слоев населения. Это необходимо для того, чтобы остановить циркуляцию и распространение инфекции. Иммунизации подвергаются все лица, отнесенные к группе, определенной медиками, вне зависимости от того, были они вакцинированы или нет. Не учитываются и даты получения последней дозы вакцины.
Так, если в стране доля привитых от определенного заболевания граждан снижается до критического уровня, по рекомендации ВОЗ и национальных медицинских ведомств проводится туровая вакцинация. В России такие мероприятия характерны для южных регионов.
Календарь прививок и подготовка к прививке АКДС
Минздрав РФ определил национальный календарь прививок, в котором прописан график вакцинации и сроки между введением прививок.
Чтобы вакцина действовала в полной мере, необходимо провести вакцинацию, состоящую из трех этапов, с последующей ревакцинацией для закрепления иммунитета.
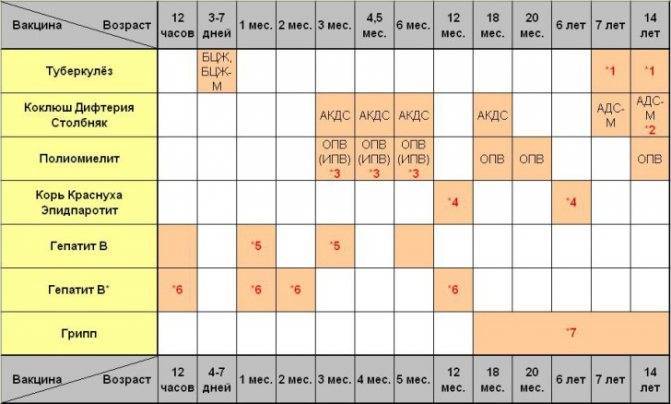
Вакцинация проводится, начиная с 3-х месячного возраста, трехкратно, с интервалом в 45 дней (т.о. в 3 месяца, в 4,5 месяца и в 6 месяцев). Ревакцинация: в 1,5 года, в 6-7 лет, в 14-15 лет и затем каждые 10 лет.
Противопоказания для введения вакцины можно разделить на постоянные и временные. Постоянные противопоказания это:
- прогрессирующие заболевания нервной системы;
- афебрильные судороги (т.е. судороги, возникшие без температуры) в анамнезе;
- возраст ребенка более 4-х лет (в старшем возрасте прививают без коклюшного компонента);
- тяжелые аллергические реакции на неомицин и полимиксин (данные препараты входят в состав вакцины).
Все остальные противопоказания временные: к ним относятся любые острые заболевания (респираторные, кишечные, обострения аллергических заболеваний). В этом случае прививка откладывается на 1-2 недели.
Вакцинация может проводиться отечественной вакциной АКДС или ее зарубежным аналогом (Инфанрикс,Пентаксим). Необходимо помнить, что в состав вакцины Пентаксим также входит вакцина против полиомиелита и гемофильной палочки. Существует также вакцина Инфанрикс гекса, в ее состав дополнительно входит вакцины против полиомиелита, гемофильной палочки и гепатита В.

Календарь вакцинации прививок от полиомиелита для детей
Прививки от полиомиелита являются обязательными для детей в нашей стране. По градации ВОЗ Россия определена, как страна, свободная от полиовируса. Однако попадание на территорию дикого вируса не исключается в связи с соседством стран, где полиомиелит не искоренен (например, Таджикистан). Поэтому массовая иммунизация имеет огромное значение, и проводить её следует всем детям в сроки, установленные графиком вакцинации. Календарём определены виды вакцин, а также то, сколько раз делают прививку тем или иным её видом.
Помимо детей, проводится ревакцинация взрослых, выезжающих в неблагополучные в плане эпидемиологической ситуации районы.
Периодичность иммунизации
Вакцинация от полиомиелита обязательно начинается с самых ранних лет. Иммунизация проводится со строгой периодичностью. Прививка, призванная не допустить полиомиелит, запланирована в определённые периоды жизни ребёнка, и график построен таким образом, что к двадцатимесячному возрасту дети в идеале уже должны получить 4 прививки. Такой объём обусловлен уникальной летучестью вируса, повышающей риск заражения.
Первые три вакцинации совершают в три, четыре с половиной и шесть месяцев с применением ИПВ. После этого детям требуется ревакцинация, при которой уже будет использоваться ОПВ:
- первая ревакцинация R1 – в 18 месяцев;
- вторая ревакцинация полиомиелита R2 – ориентировочно в 20 месяцев;
- третья ревакцинация RV3 (прививка R3) – в 14 лет.
Именно прививка в 14 лет – последняя в серии полиомиелитных, завершает иммунизацию от полиомиелита.

Внеплановая вакцинация
Иногда противополиомиелитная вакцинация проводится не в соответствии с общим календарем, а опираясь на конкретные ситуации:
- если отсутствуют данные о прививке, или они потеряны, или взрослые не могут подтвердить, что ребёнку она делалась, то принято считать, что вакцинация не проводилась;
- если предстоит отъезд в опасную эпидемиологическую зону, или имеет место факт пребывания в такой местности, то внеплановая вакцинация предписана гражданам любого возраста;
- эпидемиологическая ситуация. Внеплановая прививка делается, если человек не привит от штамма, вызвавшего эпидемию.
При отсутствии сведений о прививке её назначают внепланово, в зависимости от возраста ребёнка. Малышам до 3 лет должны быть выполнены три введения препарата и две ревакцинации с разрывом в месяц. Дети от 3 до 6 лет требуют троекратного введения вакцины и одной ревакцинации. Главное, чтобы в 7 лет (к школе) цикл был завершен.
Когда лучше перенести прививку
Случается, что врачи недостаточно тщательно осматривают детей перед вакцинацией, надеясь на бдительность родителей. Многие последствия прививки у детей появляются как раз от такой невнимательности
Следует обратить внимание на следующие моменты
- Температура после проведения прививки от полиомиелита может возникнуть, если ребёнок заразился ОРВИ до или сразу после процедуры. Во избежание этого лучше избегать людных мест за несколько дней до вакцинации.
- Перед прививкой лучше сдать анализы мочи и крови, которые выявят начавшуюся болезнь.
- До процедуры лучше не вводить в рацион новые экзотические продукты и напитки, способные вызвать аллергию. Газводы с красителями, чипсы и подобные пища и питьё – это дополнительные «раздражители».
- Осмотр опытного врача перед процедурой обязателен.
- Купание детей ни до, ни после прививки не запрещено, главное – выдержать меру.
Что делать, если сроки вакцинации пропущены
Процедура вакцинации детей, пропустивших прививки от полиомиелита, зависит от того, какая прививка была не сделана.
Для детей, пропустивших сроки первой прививки, инструкция предписывает до 6 лет двукратную вакцинацию с разрывом в 1 месяц. После 6 лет – однократную.
При пропуске сроков второй прививки вакцинацию сначала не начинают, а продолжают с увеличенным интервалом, при этом допускается использование ИПВ.
Пропуск 3-й и 4-й прививок предполагает такую же тактику, как и при пропуске второй прививки
Важно, чтобы к 2 годам ребёнок получил ОПВ 5 раз или ИПВ – 4 раза. Общее количество при совместном применении препаратов должно быть не менее 4.
Разновидности вакцин и принцип их действия
Существует несколько разновидностей препаратов для проведения иммунизации от полиомиелита. По своему составу они различаются на комплексные средства, содержащие несколько вирусных штаммов для единовременного введения, и моновакцины, которые вырабатывают иммунитет только к полиомиелиту.
Монопрепараты, в свою очередь, подразделяются на подвиды по способу введения (оральные и инъекционные) и особенностям содержащегося в вакцине вируса (живой ослабленный или убитый).
Педиатр подбирает подходящий препарат для вакцинации конкретного ребенка, основываясь на индивидуальных особенностях организма и анамнезе.
ОПВ
Как расшифровать аббревиатуру ОПВ? Это оральная полиомиелитная вакцина. Она была разработана в середине прошлого века в США. Внешне препарат выглядит как красноватая прозрачная жидкость, имеет горький привкус. Содержит в своем составе живой вирус-возбудитель в ослабленном состоянии.
Вакцину просто закапывают в рот. В зависимости от концентрации, используют 2-4 капли: взрослым – на небную миндалину, малышам до 1 года – под корень языка. После введения препарата требуется воздержаться от приема пищи на 1 час. В это время также нельзя пить любую жидкость, в том числе воду.
Оральная полиомиелитная вакцина содержит в своем составе куриный белок, поэтому людям любого возраста, страдающим повышенной чувствительностью к этому компоненту, вакцинацию проводят только инактивированной вакциной. Среди ее компонентов куриный белок отсутствует, и введение считается более безопасным.
ИПВ
Инактивированная вакцина от полиомиелита или ИПВ была разработана на 5 лет раньше своего аналога. Препарат ИПВ выпускается сразу в одноразовом шприце, который содержит одну дозу вакцины. Если сравнить ИПВ и оральную полиомиелитную вакцины, можно отметить несколько основных отличий.
| Признак | ОПВ | ИПВ |
| Вирус в составе вакцины | Живой, ослабленный | Убитый |
| Способ введения | Перорально | Внутримышечно (в плечо или в бедро) |
| Ограничение приема пищи и жидкости | 60 минут | Без ограничений |
ЧИТАЕМ ТАКЖЕ: основные признаки полиомиелита у детей
Комплексные препараты
Комплексная вакцина, в отличие от монопрепарата, содержит штаммы нескольких вирусов-возбудителей разных заболеваний. Такой вариант удобнее тем, что один укол формирует у детей иммунитет сразу против нескольких болезней. Лучшим в Европе считается французский препарат Пентаксим. Помимо вируса полиомиелита, вакцина содержит также гемофильную инфекцию и АКДС.
ЧИТАЕМ ТАКЖЕ: до какого возраста делают детям прививку Пентаксим?