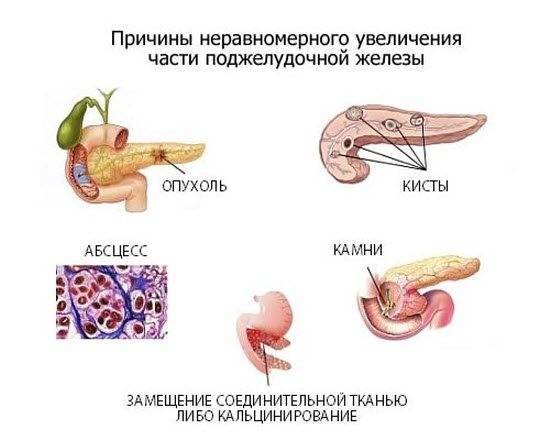
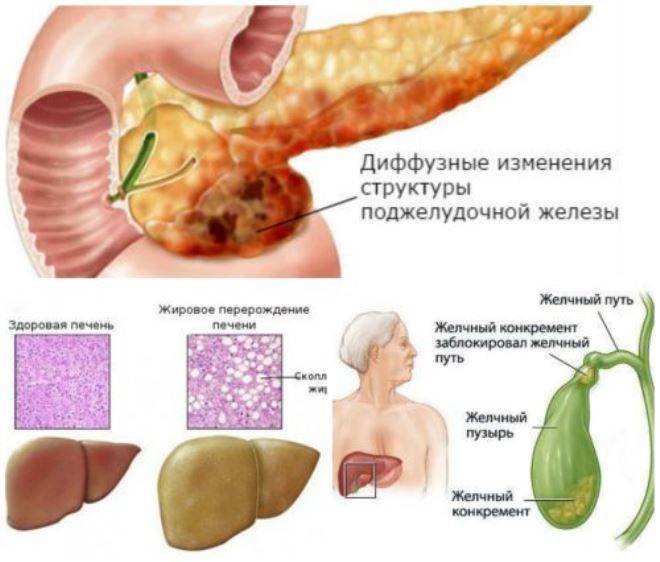
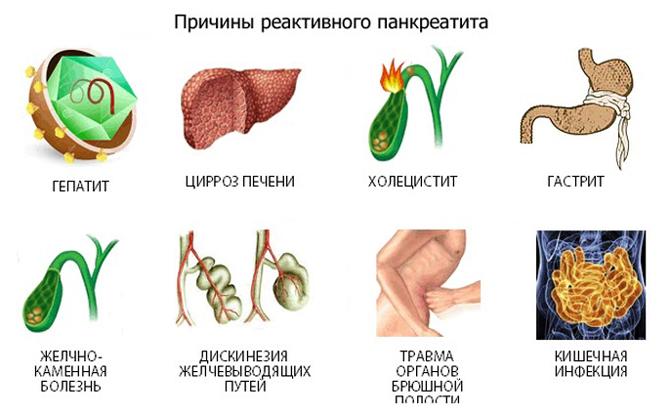
Что такое реактивное состояние поджелудочной железы и печени у детей, как проявляются диффузные изменения?
Содержание статьи
- Диффузные изменения поджелудочной железы
- Диагностические мероприятия и лечение изменений
- Методы диагностики патологии у ребенка
- Функциональные методы
- Лабораторная диагностика
- Как определить диффузные изменения у детей
- Особенности лечения у детей
- Диагностические мероприятия
- Формы гепатомегалии
- Гепатомегалия левой доли
- Гепатомегалия правой доли
- Диффузная
- Парциальная
- Гепатомегалия и спленомегалия
- Из-за жирового гепатоза
- Гепатомегалия у плода
- У новорожденных
- Гепатомегалии при беременности
- Лечение народными средствами
- Советы родителям по профилактике заболевания
- Профилактика реактивной поджелудочной железы
- Профилактика
- Проведение терапевтических мероприятий
- Использование медикаментозного лечения
- Диета при терапии реактивных изменений печени
- Лечение
- Методы проведения диагностики нарушений
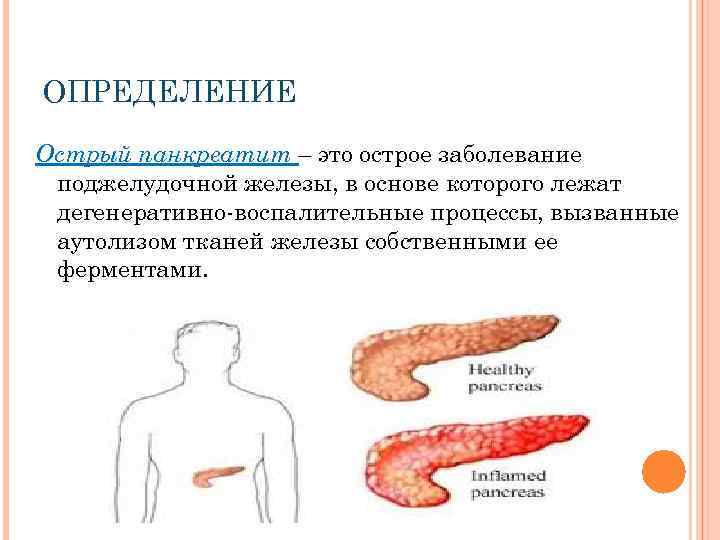
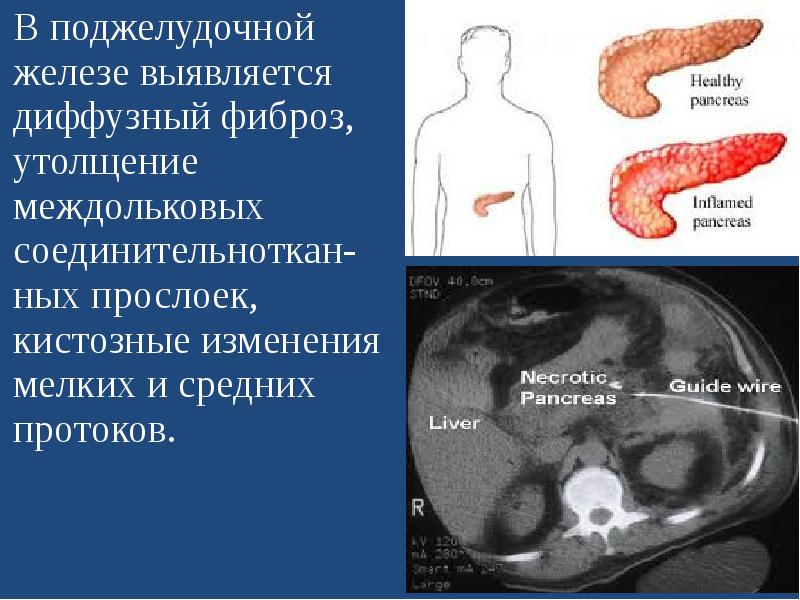
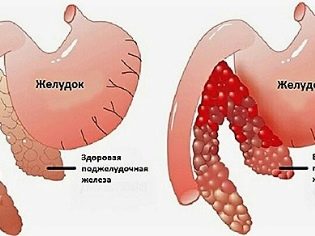
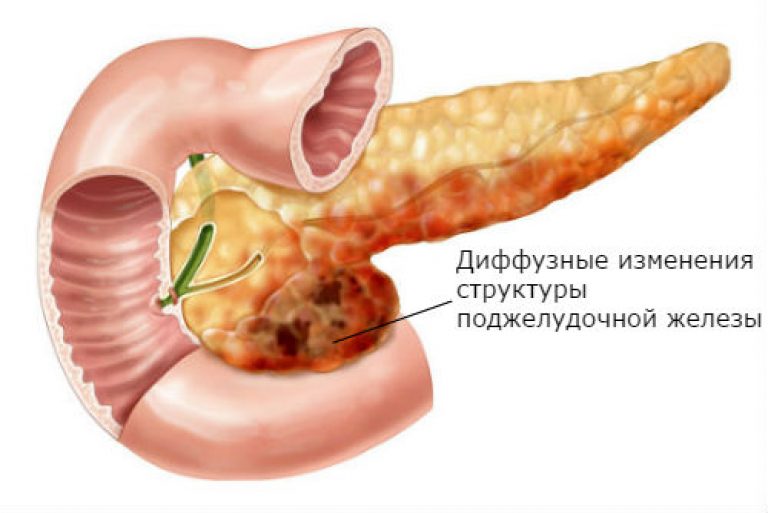
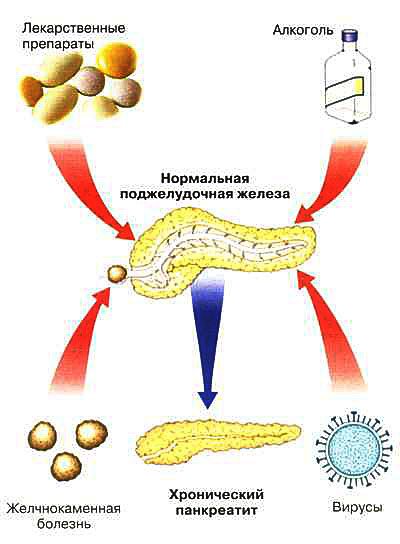
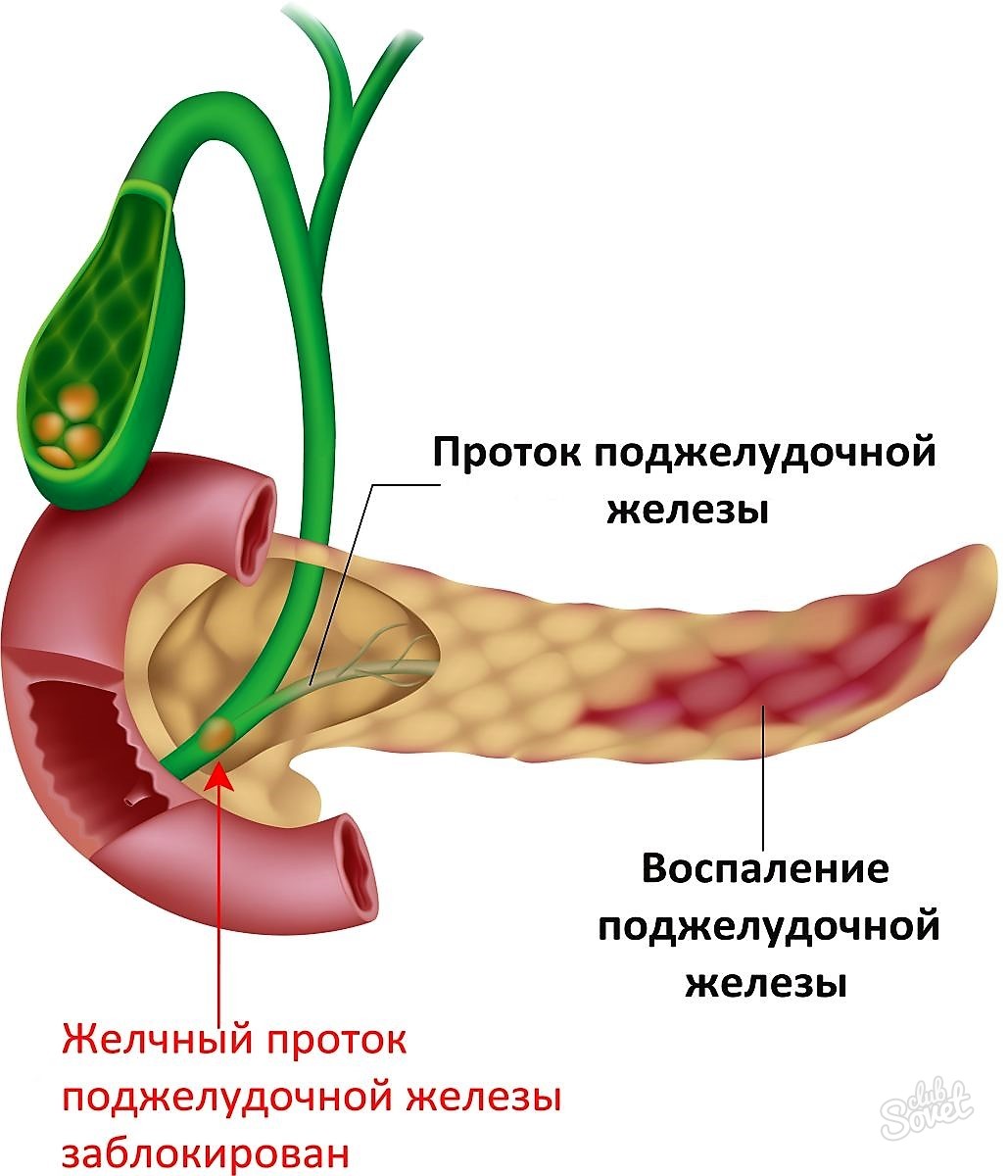
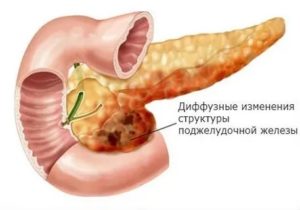
Диффузные изменения поджелудочной железы
Здравствуйте доктор! Моему сыну 2,4 года. Результаты УЗИ показали диффузное увеличение поджелудочной железы. Головка железы – 11 мм, ее тело 8 мм, а хвост 13 мм. Скажите, пожалуйста, какое лечение назначают при этом заболевании?
Здравствуйте Ольга. Вашему ребенку поставили не диагноз, а выявили Признаки диффузного изменения поджелудочной железы, то есть ее увеличение. Правильное лечение вам назначит только детский гастроэнтеролог.
Здравствуйте доктор! Недавно я начала ощущать неприятные тяжелые ощущения в левом боку под рёбрами. Результаты УЗИ показали Диффузные изменения в поджелудочной железе. Насколько серьезно это заболевание и в результате чего оно появляется? Что можно при этом есть и пить?
Здравствуйте Инна. Изменения, происходящие в поджелудочной железе, могут носить различный характер. Поэтому необходимо оценить функцию.
Здравствуйте. По результатам исследований УЗИ у меня выявили диффузные изменения поджелудочной железы и печени, а также не визуализируется Вирсунгов проток. Также обнаружили деформацию желчного пузыря без конкрементов. На аппетит и вес жалоб нет. С детства болею хроническим гастритом (кислотность понижена). Для того чтобы убедиться в отсутствии онкологических признаков, собираюсь сделать ПЭТ томографию. Насколько это эффективно или есть другие способы диагностики?
Здравствуйте, Дмитрий. А почему вы думаете, что у вас может быть онкология? Но может быть вы и правы. Но для диагностики онкологических заболеваний в данном случае лучше будет сдать кал на выявление скрытой крови и сделать колоноскопию. Для диагностики функции печени необходимо сделать биохимию и кот программу для диагностирования заболеваний поджелудочной железы. В том, что у вас понижена кислотность я не могу быть уверен, так как раньше этот диагноз ставили многим людям, но безосновательно.
Мне поставили диагноз: умеренные изменения паренхимы печени, Диффузные изменения паренхимы поджелудочной железы, а также деформация и уплотнение стенок желчного пузыря. Скажите доктор, что означает мой диагноз? И насколько он серьезен?
Здравствуйте. Судя по диагнозу у вас хронические изменения в печени, в поджелудочной железе и в желчном пузыре. Для начала необходимо выявить причину этих нарушений.
Здравствуйте. Результаты УЗИ показали фиброзные включения в поджелудочной железе. Что означает данный диагноз?
Здравствуйте. Вам дали не совсем корректное заключение. Скорее всего, у вас обнаружены признаки диффузного изменения поджелудочной железы, которые могут быть вызваны инволютивными изменениями или связаны с патологией поджелудочной железы. Вам необходимо обратиться к гастроэнтерологу для того чтобы он вынес заключение на основании клинических данных и лабораторных исследований.
Здравствуйте! Результаты УЗИ показали признаки диффузных изменений ткани поджелудочной железы. Насколько это серьезно и как лечить это заболевание?
Сами диффузные изменения не являются заболеванием, которое необходимо лечить, если нет клинических проявлений (болевых ощущений, нарушения пищеварения и т. д.). Но при этом необходимо воздержаться от жареной и жирной пищи, алкоголя, острых соусов и т. д. Для полной уверенности проконсультируйтесь с гастроэнтерологом во избежание осложнений.
Лечение при обнаружении признаков диффузных изменений паренхимы печени и поджелудочной железы у детей или взрослых людей должен назначать специалист при очном приеме. Будь то умеренные изменения, уплотнения или деформация, выявленная по эхопризнакам. Также врач может порекомендовать соответствующую диету.
Диагностические мероприятия и лечение изменений
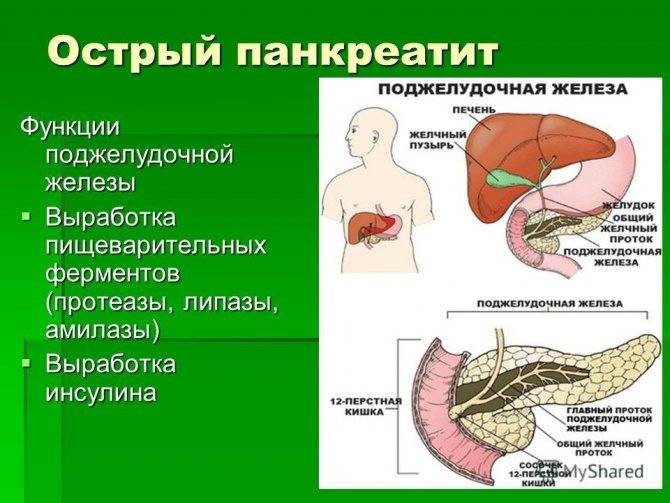
В диагностике реактивных изменений поджелудочной железы применяется опрос больных, который помогает обнаружить нарушения питания, а также сбор анамнеза о перенесенных и наследственных болезнях, чтобы точнее установить диагноз.
Обследование дает возможность выявить конкретную локализацию болей в брюшной области, присутствие или отсутствие признаков раздражения слизистой оболочки органа, а также обнаружить признаки отравления или аллергической реакции.
Данное исследование может помочь найти признаки, характерные для наличия воспалительного процесса: увеличение лейкоцитов, повышение скорости оседания эритроцитов, понижение количества лимфоцитов и гемоглобина.
Также часто проводится копрограмма или анализ кала: отмечается наличие непереваренного крахмала, протеиновых волокон, увеличение жировых частиц.
Биохимический вид анализа крови направлен на обнаружение увеличения уровня ферментов. В анализе мочи замечается увеличение диастазы.
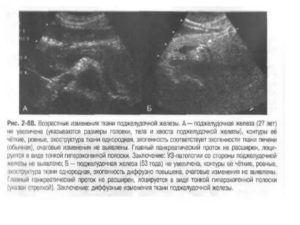
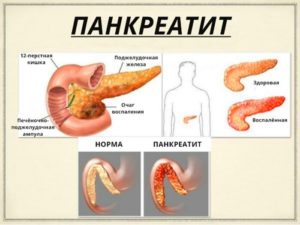
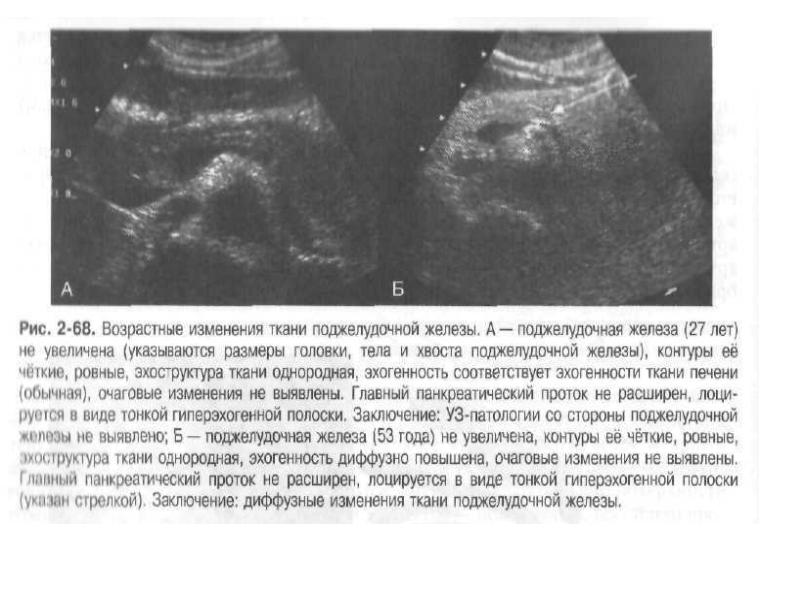
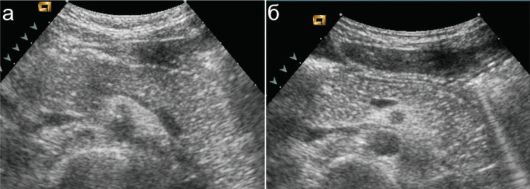
Ультразвуковое обследование находит разнородную эхогенность тканей поджелудочной железы.
Лечить реактивные диффузные изменения паренхимы тяжелой формы нужно только в стационарных условиях.
Врачом в обязательном порядке назначается строгий постельный режим. Лечение включает применение медикаментозных препаратов и специальной диеты, а также устранение причины возникновения заболевания.
Лечение реактивных изменений паренхимы железы в основном имеет такую схему:
- для устранения боли в животе применяются спазмолитики. Подобные лекарства не только устраняют болезненность, но и уменьшают сокращения протоков железы, тем самым облегчая отток пищеварительного сока и полезных микроэлементов;
- дезинтоксикационное лечение с применением внутривенно введенных растворов;
- прием ингибиторов протеаз;
- лечение аллергии антигистаминными лекарствами: Тавегилом, Супрастином, Аллергодилом и т. д.;
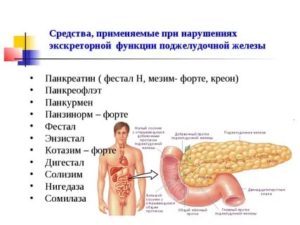
- употребление ферментных препаратов: Панкреатина, Мезима форте, Фестала;
- применение витаминов и поливитаминных комплексов: аскорбиновой кислоты, Аскорутина, витамина B.
Лечение изменений у ребенка и взрослых по данной схеме доказало свою эффективность и было вознаграждено серебряной медалью на интернациональной выставке за универсальность.
Чтобы устранить диффузные изменения поджелудочной железы, лечение непременно должно сопровождаться диетой.
На протяжении двух дней или больше по решению врача нельзя употреблять никакой пищи, чтобы гарантировать полный покой для воспаленной железы.
Видео:
В такие дни следует обеспечить только питье сильнощелочной негазированной теплой минеральной воды. К таким водам относится Боржоми, Лужанская, Поляна квасова, Ессентуки, Саирме, Поляна купель и т. д. Врач назначает необходимую ежедневную дозу минералки.
Следует помнить, что самостоятельное лечение реактивных изменений железы может сильно навредить здоровью.
Методы диагностики патологии у ребенка
Прежде чем выставить диагноз, врач выясняет жалобы и внимательно осматривает ребенка. Первыми симптомами реактивных изменений печени и поджелудочной железы являются:
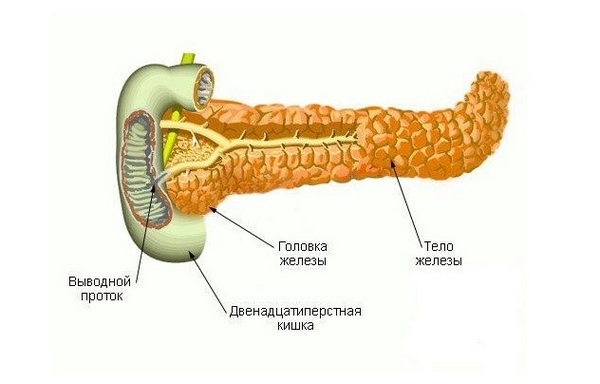
- дискомфорт или боль в околопупочной области или в верхней половине живота, если поражена головка поджелудочной железы,
- опоясывающий характер боли при вовлечении в процесс всех отделов железы (тела и хвоста),
- уменьшение интенсивности боли в сидячей позе при наклоне туловища вперед или в положении на боку с подогнутыми ногами,
- тошнота,
- отрыжки воздухом, метеоризм,
- жидкий стул,
- субфебрильная температура,
- повышение сахара крови,
- сухость во рту,
- налет на языке.
Клиническая картина выражена нечетко, часто проявляется не вся перечисленная симптоматика, а лишь отдельные признаки.
У маленьких детей реактивные изменения в поджелудочной часто протекают без специфических симптомов: отсутствует боль, состояние не нарушено. Если малышу исполнился год, единственные проявления патологии:
- вялость,
- сниженный аппетит,
- плохой сон.
Из-за отсутствия четких симптомов диагностика затруднена. В таких случаях используются дополнительные методы исследования.
Функциональные методы
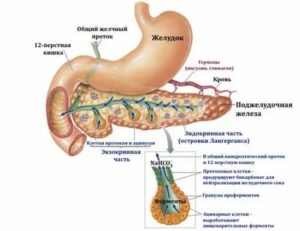
Диффузный процесс в тканях железы, ее увеличение выявляется при проведении ультразвукового исследования (УЗИ). Для верификации диагноза проводят сонографию пищеварительных органов: изучаются печень, желчный пузырь, селезенка. Определяются:
- изменение размеров,
- структура тканей,
- наличие дополнительных образований.
Неоднородный характер паренхимы пищеварительных органов в сочетании с преобладающими симптомами, если они проявляются, поможет уточнить основной диагноз и сопутствующие поражения.
Если метод УЗИ оказался неинформативным, и диагноз по-прежнему сомнителен, возможно проведение компьютерной томографии (КТ). Но у детей из-за высокой дозовой нагрузки проводится редко, в тяжелых неясных случаях.
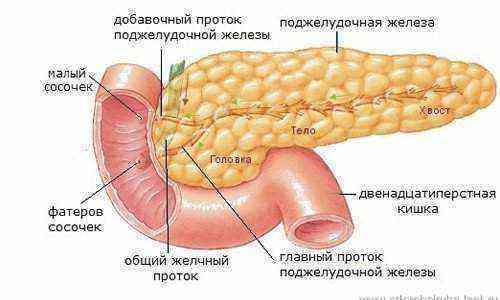
Из функциональных исследований при необходимости назначается ЭФГДС (эзофагофиброгастродуоденоскопию). Помимо воспалительного процесса, эрозий, язв, исследование выявляет изменения слизистой оболочки в устье сфинктера Одди — общего протока поджелудочной железы и желчного пузыря.
Лабораторная диагностика
Необходимы также лабораторные исследования, которые включают:
- общеклинические,
- биохимические анализы крови и мочи.
Назначается копрограмма при поносах.
Как определить диффузные изменения у детей
Новорожденный или малыш младшего возраста не объяснит, что его беспокоит. Ребенок, достигший подросткового возраста, может назвать жалобы и охарактеризовать свое состояние: уточнить, где болит живот, какого характера боль и после чего возникла.
Чтобы точнее определить изменения у детей, используют те же анализы, которые проводятся и у взрослых:
- общий анализ крови – выявляет наличие воспалительного процесса в организме (лейкоцитоз и лимфопения, повышенная СОЭ),
- анализ кала – наличие непереваренных мышечных волокон или зерен крахмала (характерный признак при поражении поджелудочной железы),
- эластаза-1 в кале – один из ферментов, свидетельствующий о патологии органа,
- анализ крови и мочи на содержание амилазы.
Результаты свидетельствуют о наличии в поджелудочной железе воспалительного процесса. Структурные изменения в самой ткани можно выявить при проведении сонографии или КТ:
- неоднородность,
- зернистость,
- повышенный уровень эхогенности.
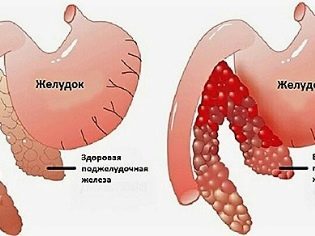
Каждый эхопризнак указывает на диффузные изменения. Панкреатит, имеющий такую же сонографическую картину, может проявляться увеличением размеров:
- при наличии характерных клинических проявлений это свидетельствует об остром процессе,
- если симптомы не выражены, но периодически появляются жалобы, то умеренное увеличение органа характеризует хроническое течение заболевания.
Особенности лечения у детей
Для стабилизации роботы поджелудочной железы детям назначают Фестал
Лечение начинается с воздействия на орган, который беспокоит поджелудочную железу. Терапия симптоматическая: снизить болевые ощущения, купировать приступы тошноты и рвоты. При подозрении на резкий панкреатит ребенка немедленно госпитализируют. Если приступов нет, лечение можно проводить в домашних условиях, применяя следующие препараты:
| Препарат | Действие препарата | Дозировка для детей |
| Пирензепин | Снижение выработки желудочного сока. | Данных о приеме детям нет, поэтому необходимо строго выполнять назначения врача. |
| Фестал | Ферменты, улучшающие процесс пищеварения. | Детям 6-12 лет – 1 таблетка 3 раза в день.
Детям от 12 лет – по 2 драже. Малышам до трех лет назначается редко по индивидуальной схеме приема. |
| Но-шпа (рекомендуем прочитать: дозировка «Но-Шпа» ребенку в 3 года ) | Спазмолитик. | Детям до года – по 1/3 таблетки до 6 раз в день.
От 6 до 12 лет – по ½ таблетки до 8 раз в день. |
| Раствор глюкозы | Восполнение энергетических затрат. | Вводится внутривенно капельно или подкожно в условиях стационара по назначению лечащего врача. |
Диагностические мероприятия
Знаменитый детский доктор Е
Комаровский советует помнить, что важно не перекармливать малыша. Многие проблемы с поджелудочной железой возникают вследствие избыточного поступления пищи
У ребенка должно оставаться легкое чувство голода. Лучше увеличить количество кормлений до шести в день, при этом порции пропорционально уменьшить.
Если ваш ребенок приобрел такое заболевание, обязательно пройдите весь комплекс исследований. Никогда не начинайте терапию самостоятельно. Это может принести вред малышу и ухудшить течение заболевания. Возможно, появление заболевания говорит о наличии комплексной проблемы в организме. А реактивное увеличение поджелудочной железы является следствием сбоя в работе всего организма.
Врачи, которые неоднократно сталкиваются с болезнями подобного рода, отмечают, что обеспечение режима и правильного питания – залог крепкого здоровья ребенка. Исключая запрещенные продукты не думайте, что вы обделяете свое чадо. Наоборот, тем самым вы облегчаете его состояние и ограждаете от того вреда, который они нанесут ребенку. Конечно, полезная еда часто бывает невкусной, но это дело привычки. В будущем ребенок будет, с удовольствием есть все приготовленные вами блюда.
Важно научится общаться с ребенком. Не отстраняйте его от участия в делах, касательно его здоровья
Ваша задача просвещать его на этот счет. Не нужно считать, что он слишком мал и ничего не поймет, только если это не грудничок. Разговаривайте с ним, объясните, что с ним происходит и как с этим бороться.
Что ему нужно делать для того, чтобы всегда себя хорошо чувствовать. Чтобы не было скандалов из-за отказа купить сладкое, объясните ребенку, для чего нужна диета. Не идите у ребенка на поводу. Четко придерживайтесь режима и диеты и выполняйте все назначения врача. Проводите с ребенком разъяснительные беседы.
Для предупреждения развития болезни проходите ежегодные медицинские осмотры. Если чувствуете какие-то изменения в поведении ребенка или его самочувствии, обязательно покажите его врачу. Внимательно относитесь к жалобам, о которых рассказывает вам ребенок. Придерживаясь рекомендации, которые были описаны выше можно добиться длительного положительного эффекта и в течение долгого времени не вспоминать о реактивных изменениях в поджелудочной железе у ребенка. Вы сможете самостоятельно оказать ему первую помощь.
Для уточнения диагноза обследование включает в себя следующие методы:
- клинический анализ крови. При исследовании определяются воспалительные изменения: лейкоцитоз (увеличение количества лейкоцитов) и ускорение СОЭ (скорость оседания эритроцитов);
- в биохимическом анализе крови возрастает уровень воспалительных белков (С-реактивный белок, фибриноген) и панкреатических ферментов (амилаза, липаза и др.);
- в копрограмме выявляют большое количество жиров и непереваренные остатки крахмала;
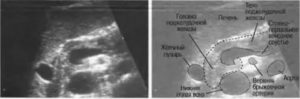
- УЗИ поджелудочной железы — «золотой стандарт» диагностики. Исследование позволяет поставить точный диагноз за счет выявления эхографических признаков патологии: неоднородность структуры и появление гипоэхогенных образований.
В сложных диагностических случаях проводится компьютерная или магнитно-резонансная томография, а также эндоскопическая ретроградная холангиопанкреатография. При необходимости показаны консультации гастроэнтеролога, генетика и других специалистов.
Формы гепатомегалии
Гепатомегалия левой доли
Гепатомегалия за счет левой доли встречается редко. Увеличение органа могут спровоцировать инфекции или проблемы с сердцем, селезенкой, почками. Из-за расположения левой доли вблизи от поджелудочной железы, развитие болезни может начаться из-за панкреатита или из-за диффузных изменений.
Гепатомегалия правой доли
Эта форма заболевания диагностируется часто. Увеличение происходит из-за генетических особенностей. Воспалительные болезни, токсины, злоупотребление некоторыми видами продуктов могут спровоцировать гепатомегалию. Гепатомегалия правой доли негативно отражается на всем организме, так как она на 60% выполняет все необходимые функции печени.
Диффузная
При данной форме орган увеличивает от 12 см и выше. Диффузные изменения затрагивают любую часть. Это повреждает нервные окончания, негативно отразжается на кровообращении и желчевыведении. Изменения возникают из-за инфекционных процессов. Для этой формы характерна следующая негативная симптоматика:
- усиленное сердцебиение;
- ощущаются ноющие боли;
- боль иррадиирует в руку или лопатку;
- если болезнь спровоцировал алкоголизм, наблюдается увеличение в размерах селезенки;
- появляется сильный озноб.
Медикаментозное лечение при такой форме не помогает. Больным назначают хирургическую операцию.
Парциальная
Увеличение органа происходит неравномерно. Одна из долей может быть больше, а другая меньше. Могут наблюдаться неровности по нижнему краю печени. Во время пальпации чувствуется бугристость и неровность поверхности.
Гепатомегалия и спленомегалия
Болезни могут возникнуть одновременно. И если гепатомегалия характеризуется увеличение размера печени, то спленомегалия — увеличением размера селезенки. Эту форму болезни вызывают:
- болезнь Гоше;
- нарушение кровообращения вен этих органов;
- паразиты и инфекции;
- болезни желчного пузыря;
- порок сердца;
- перикардит;
- туберкулез;
- малярия.
Из-за жирового гепатоза
Заболевание, развившееся на фоне жирового гепатоза появляется, когда начинается перерождение здоровых клеток в жировые. Провоцируют болезнь алкоголизм, частый прием лекарств, регулярная диета или частое голодание, злоупотребление пробиотиками и жирной пищей. Жиры не перерабатываются, а накапливаются в клетках, что и провоцирует развитие гепатомегалии из-за жирового гепатоза.
Гепатомегалия у плода
У плода болезнь связана с сильным увеличением органа. Задача врача при диагностике — выявить фактор, спровоцировавший болезнь. Чаще всего это связано:
- с внутриутробной инфекцией;
- из-за сбоя метаболизма;
- если женщина переболела сифилисом.
У новорожденных
Гепатомегалия у новорожденных слабо выражена.
Увеличение составляет максимум 2 см. Вызвать заболевание может очень много факторов:
- неправильное питание;
- вакцинация;
- аутоиммунные болезни;
- инфекции;
- злокачественные образования;
- закупорка или протоков;
- синдром Дебре;
- болезнь Гирке;
- синдром Мориака;
- эхинококкоз;
- синдром Ворингера.
Определить гепатомегалию можно по следующим симптомам:
- рвота или тошнота;
- желтушность кожи;
- появление пигментных пятен;
- набухание пупка;
- диарея;
- анемия;
- вялость.
Гепатомегалии при беременности
У женщин во время вынашивания ребенка диагностируется болезнь довольно часто. Из-за увеличения при беременности матки происходит смещение печени вверх. Она наполняется кровью, происходит ее увеличение в объеме. Оказывая давление на диафрагму, она затрудняет выведение желчи.
Гепатомегалия появляется если:
- орган поражается из-за длительного токсикоза;
- есть внутрипеченочный холестаз;
- если произошло резкое смещение.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе
Спасибо за внимание
_____________________________________________________________________________________
Лечение народными средствами
Чтобы заместить экзокринную недостаточность для лечения лечащим врачом прописывается Панкреатин. Рекомендованы также народные методы избавления от проблемы. Для этого используют разные настойки на травах, чистка печени проводится овсом, березовыми почками, мятой и плодами шиповника.
Рецепты для лечения диффузных нарушений.
- Мед в тыкве – берется овощ небольшого размера, достают семечки и наполняют медом. Затем его настаивают в темном месте около 20 дней. Пить жидкость 3 раза в сутки по небольшой ложке.
- Брусничная настойка – для лекарства берут листья, можно высушенные либо свежие. Для приготовления средства на литр воды бросают в кастрюлю пригоршню растения и кипятят около 20 минут. Охладив напиток пить в сутки по 250 мл.
Поскольку диффузные превращения поджелудочной и печени относят к серьезным признакам, требуется своевременная их коррекция либо лечение.
Советы родителям по профилактике заболевания
При проявлениях реактивных изменений нужно вызвать врача и в дальнейшем придерживаться его рекомендаций.
Педиатр Евгений Комаровский настоятельно советует не перекармливать ребенка. Он считает, что из-за переедания возникают нарушения в функциях поджелудочной железы.
Родители должны наладить режим питания для ребенка, убрать из рациона вредные продукты (это относится к жирной, острой, жареной пище). Если большую часть дня он проводит в садике или в школе, необходимо известить медицинского работника об имеющихся у ребенка проблемах. Диагноз и рекомендации должны быть указаны в медкарте.
Нужно рассказывать малышу о необходимости диеты и опасности ее несоблюдения.
Важно помнить, что реактивные изменения, развивающиеся в поджелудочной железе — не диагноз, а проявление неполадок пищеварительных органов. Если исключить погрешности в питании и распорядке дня, вероятность такого состояния у ребенка уменьшится
Профилактика реактивной поджелудочной железы
Если проблемы с поджелудочной железой уже существуют, важно обеспечить ребенку правильное питание в период ремиссий. Для этого нужно:
- следить за тем, чем питается малыш самим родителям;
- поставить в известность о заболевании воспитателей или учителей в образовательном учреждении, предоставить список запрещенных продуктов;
- провести беседу с медицинским работником детского сада или школы;
- проследить, чтобы диагноз и рекомендации по питанию были указаны в медицинской карте ребенка.
Предотвратить болезнь поможет своевременная терапия инфекционных и воспалительных патологий органов пищеварительного тракта.
И последняя профилактическая рекомендация – свести употребление сладких мучных изделий к минимуму, поскольку в них содержится много углеводов и жиров, что очень вредно для поджелудочной железы.

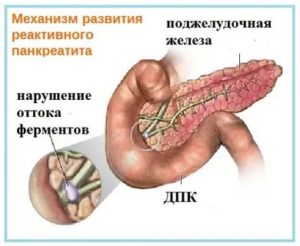
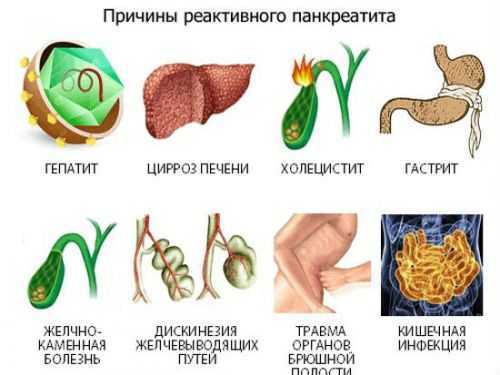
Кроме того, развитие реактивного панкреатита вызывает деструктивные процессы в поджелудочной железе: вырабатываемые в ней ферменты не поступают в кишечник, а остаются в железе, разрушая ткани изнутри. Процессы деструкции опасны, могут привести к развитию сахарного диабета или необходимости оперативного вмешательства, при котором часть органа удаляется.
Комментирует наш специалист
Чтобы не допустить проблем с пищеварительной системой, важно обеспечить ребенку правильное питание, которое заключается в употреблении полезной пищи и соблюдении режима. Если у ребенка уже возникли проблемы, то избежать рецидивов можно, полностью исключив из рациона запрещенные продукты: их нельзя употреблять даже в период ремиссий
Любые эксперименты с едой могут спровоцировать обострение.
Не всегда родители могут уберечь ребенка от ситуаций, вызывающих острый приступ воспаления
Поэтому очень важно проводить разъяснительные беседы с малышом и объяснять, насколько важно соблюдение диеты и к каким опасным последствиям может привести невыполнение правил
И помните, что чем младше ребенок, тем меньше проявляются симптомы нарушений и тем сложнее вовремя диагностировать заболевание. Предупредить опасные осложнения реактивных изменений поможет своевременная диагностика и грамотное лечение. А чтобы вовремя заметить проблему, нужно лишь быть внимательным к своему ребенку.
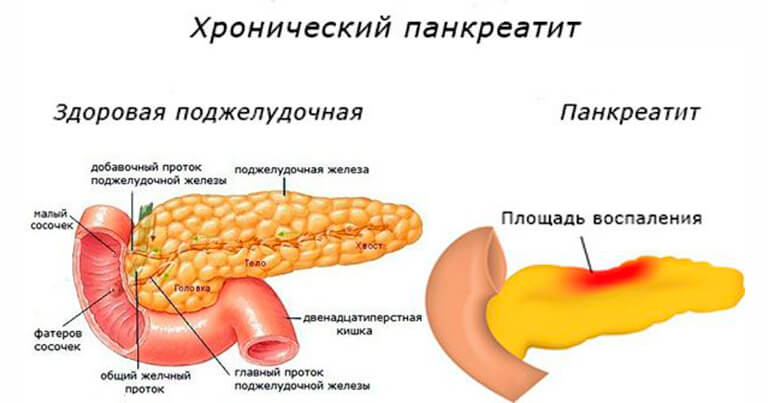
Особенности протекания воспаления поджелудочной железы у детей
Профилактика
Профилактика реактивного панкреатита заключается в правильном, сбалансированном питании, исключении вредных продуктов, в особенности чипсов, сухариков, пакетированных соков и пряностей. У ребенка должен быть четко организованный режим дня, полноценный отдых и физические нагрузки, которые соответствуют возрасту. Инфекционные и воспалительные заболевания необходимо лечить своевременно, а любые медикаментозные препараты принимать только после консультации с врачом, строго придерживаясь дозировок и инструкции по применению.
Лечение детей проводят только по предписаниям врача
Реактивный панкреатит – серьезное заболевание, которое может нанести непоправимый вред растущему организму, но при своевременной диагностике и лечении, а главное, правильной организации питания и режима дня, от него можно избавиться без последствий для здоровья.
Проведение терапевтических мероприятий
Основу терапии реактивных изменений в печени составляет лечение заболевания, спровоцировавшего патологию.
При излечении основного заболевания в железе начинаются регрессивные процессы, ведущие к восстановлению ткани печени.
При проведении терапии следует применять комплексный подход, предполагающий проведение медикаментозного воздействия и использования диетического питания.
Использование медикаментозного лечения
При проведении медикаментозного лечения основное внимание уделяется первичному источнику, который спровоцировал появление реактивных изменений в печени. В случае если патологические процессы спровоцированы хроническими недугами, то применяется медикаментозная терапия, специально разработанная для лечения того или иного заболевания
При этом применяются специально разработанные режимы проведения терапии
В случае если патологические процессы спровоцированы хроническими недугами, то применяется медикаментозная терапия, специально разработанная для лечения того или иного заболевания. При этом применяются специально разработанные режимы проведения терапии.
Дополнительно больному назначается прием энтеросорбентов для улучшения выведения токсинов. Для этой же цели назначается постановка капельниц с физраствором.
Для ускорения процессов восстановления изменений в тканях печени рекомендуется прием следующих препаратов:
- Хофитол;
- Сорбекс;
- Энтеросгель.
В случае необходимости приписывается прием антибиотика Нифуроксазид. Одновременно с указанным антибиотиком для поддержания микрофлоры кишечника и восстановления ее врач назначает прием Лактобактерина и Бифидумбактерин.
Диета при терапии реактивных изменений печени
Лечением патологических изменений в тканях печени не следует заниматься самостоятельно. Это связано с тем, что достаточно сложно определить причины возникновения таких нарушений.
Методика устранения патологии и тактика проведения терапевтических мероприятий во многом зависит от типа первичного заболевания, спровоцировавшего нарушения, поэтому правильно подобрать комплекс препаратов и их дозировки может только лечащий врач с учетом результатов анализов и общего состояния здоровья пациента.
Помимо медикаментозного лечения одним из компонентов комплексной терапии является использование диетического питания, а также корректировка режима приема пищи.
В процессе лечения следует придерживаться определенных рекомендаций в отношении рациона больного.
Рекомендации врачей заключаются в следующем:
- Все потребляемые блюда должны готовиться на пару или с применением метода варки.
- Запрещено употребление жирной, жареной, копченой, острой и соленой пищи.
- Все компоненты блюд должны подвергаться тщательному измельчению. При кормлении маленьких детей такая пища должна перетираться кашицу.
Питание больного должно быть дробным. Оптимальным считается 5-7 приемов пищи в сутки, при этом объем потребляемой за один прием еды должен быть небольшим.
Применение метода дробного питания способствует улучшению работы органов желудочно-кишечного тракта и уменьшению нагрузки на пораженную печень.
Разрешенными к употреблению продуктами и блюдами являются:
- овощные супы;
- паровые котлеты;
- каши, приготовленные на воде;
- отварная рыба;
- мед;
- некислые фрукты;
- белковый омлет;
- мясо курицы;
- кисломолочные продукты с низкой жирностью;
- овощные пюре;
- галетное печенье.
Больной должен употреблять в сутки до 2 литров воды, что позволяет облегчить выведение из организма токсинов. Помимо чистой воды рекомендуется употребление чаев, приготовленных на основе цветков календулы. Такие чаи позволяют ускорить процесс снятия воспаления и позволяют купировать неприятные симптомы сопровождающие развитие нарушения.
Лечение
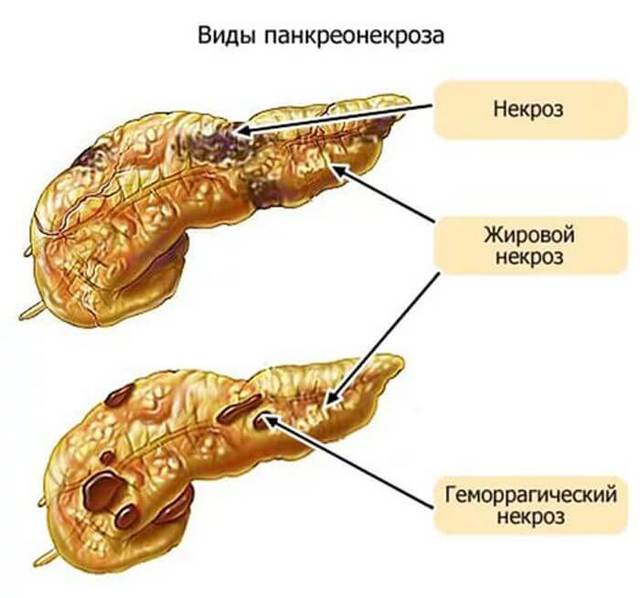
В запущенных случаях изменения структуры паренхимы могут назначить операцию. Хирургическим методом борются с последствиями разрушения внутренних тканей:
- устраняют метастазы;
- удаляют образования (кисты, опухоли);
- уменьшают портальную гипертензию (снижают давление в системе воротной вены, которая была нарушена из-за диффузных изменений).
В очень редких случаях дело доходит и до пересадки поджелудочной железы, если орган невозможно восстановить.
Но обычно диффузные изменения паренхимы вполне поддаются консервативной терапии:
- медикаментозной;
- лечению диетой.
В борьбе с ДИППЖ используют несколько видов медикаментов:
- гепатопротекторы (для восстановления клеток паренхимы);
- ферменты (для регулирования работы панкреатического сока);
- диуретики (для выведения лишней жидкости из органов и тканей).
В зависимости от ситуации, врач может прописать препараты для подавления симптоматики:
- болеутоляющие или спазмолитики;
- желчегонные;
- средства для подавления тошноты, диареи или вздутия живота;
- успокоительные.
Хороший результат дает комбинирование медикаментозного метода с домашними средствами. Народная медицина знает много полезных рецептов лечения поджелудочной железы:
- заваривание корней цикория, кукурузных рыльцев или сухих плодов шиповника;
- использование мяты перечной, зверобоя, тысячелистника и других лечебных растений для панкреатических сборов.
Сырье для приготовления домашних снадобий можно приобрести и в аптеках.
Но самым главным пунктом в лечении ДИППЖ остается диета. Она исключает все жирные, консервированные и острые блюда. Метод приготовления еды – щадящий. То есть продукты хорошо провариваются и тщательно измельчаются.
Методы проведения диагностики нарушений
При появлении признаков патологии или подозрений на ее наличие требуется незамедлительно обратиться за помощью к гастроэнтерологу, который осуществит осмотр больного и после проведения процедуры назначит проведение необходимых анализов.
Проводимое исследование организма больного должно помочь выявить первичную причину развития патологического состояния и степень поражения органа.
Для установления точного диагноза требуется проведение комплекса диагностических мероприятий, включающих в себя лабораторные и инструментальные методы исследования.
При диагностике назначается:
- общий анализ мочи и крови для выявления наличия воспалительного процесса;
- биохимия крови, показывающая повышение количества печеночных ферментов и билирубина в составе плазмы крови;
- анализ крови на наличие гепатитов;
- рентгенография;
- КТ;
- МРТ;
- биопсия печени;
- лапароскопия;
- ультразвуковое обследование органов брюшной полости.
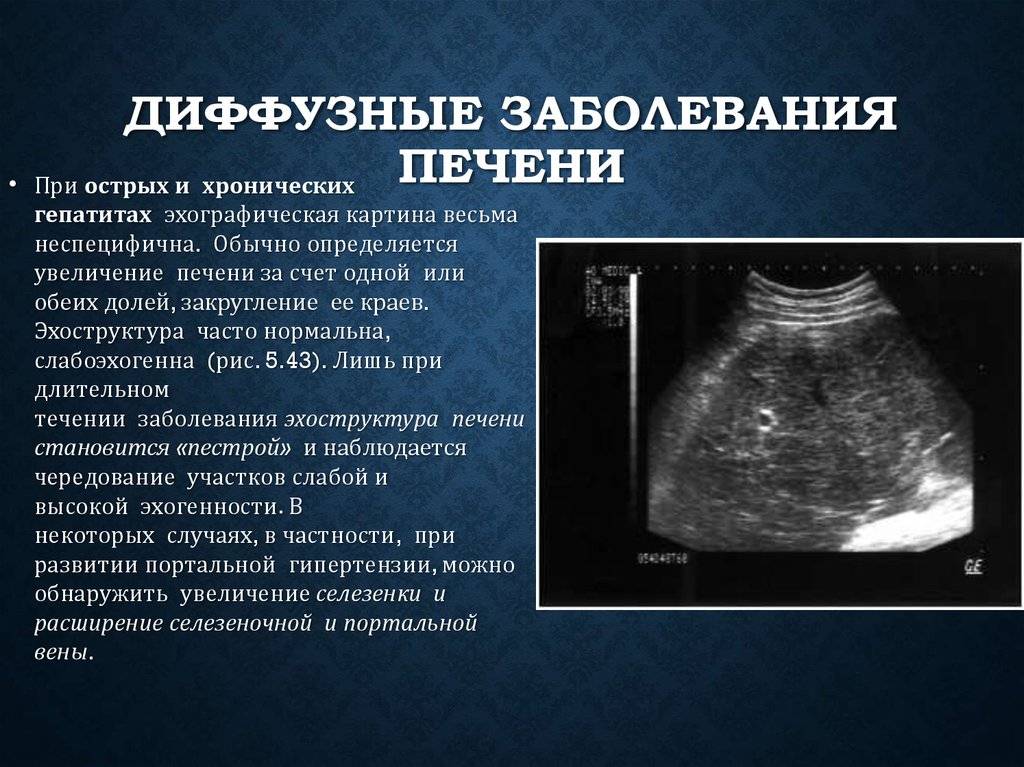
Наличие диффузных реактивных изменений в печени лучше всего диагностируются при помощи использования УЗИ. Эта диагностическая методика является основной, при помощи которой подтверждается первичный диагноз и выявляется степень тяжести развивающейся патологии.
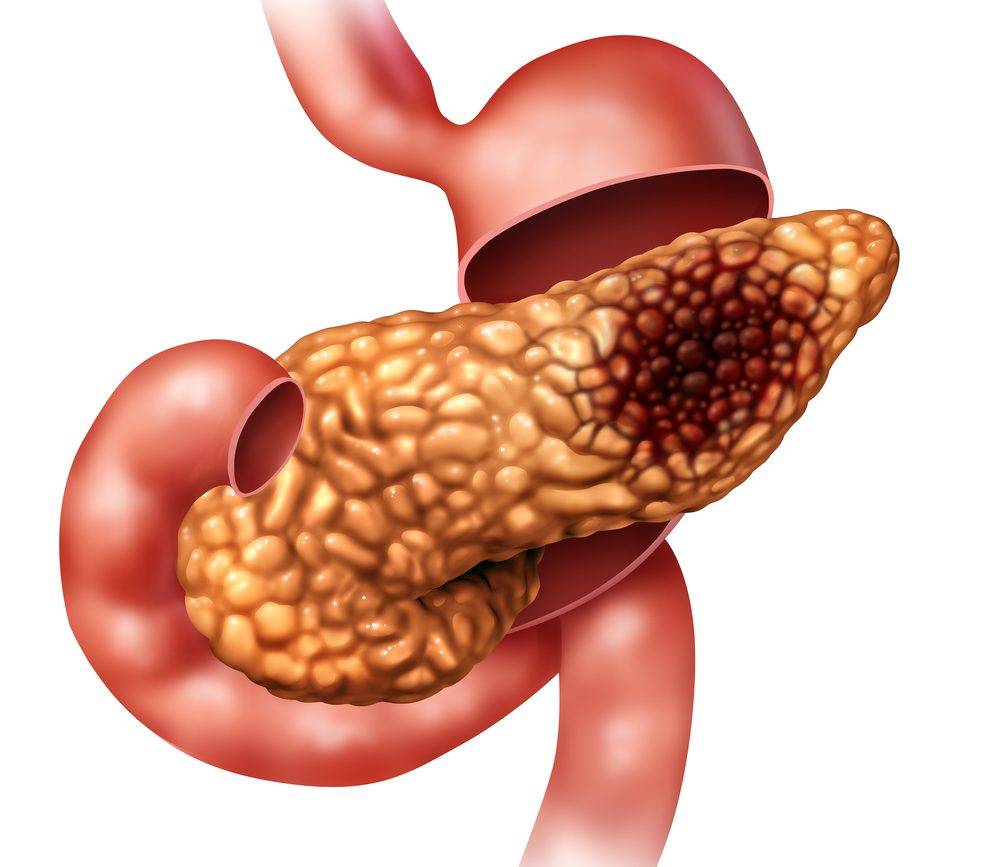
На УЗИ патологические изменения проявляются следующими эхопризнаками.
- Умеренным увеличением плотности ткани органа.
- Появляется неоднородность эхографической структуры.
- Увеличивается звукопроводимость.
- Выявляется скопление соединительной ткани.
- Фиксируется появление атипичных новообразований.
- Выявляется отечность паренхимы печени.
Помимо этого ультразвуковое исследование позволяет обнаружить поражение отдельных участков печеночной ткани, выявить наличие жировых клеток в структуре органа и установить факт появления кровотечения.
Нарушения в работе печени провоцируют сбои в работе других органов пищеварительной системы. Нарушается функционирование поджелудочной железы, что приводит к развитию панкреатопатии, представляющей собой не воспалительный процесс при котором возникает дефицит ферментов железы.