Симптомы реактивного артрита у детей, методы лечения и последствия заболевания
Содержание статьи
- Симптомы
- Изменение кожного покрова и слизистой оболочки
- Поражение соединительной ткани мышц и суставной синдром
- Синдром «Рейтера»
- Систематические проявления
- Причины
- Причины возникновения
- Причины появления детского артрита
- Характерные черты болезни
- Общая характеристика суставного синдрома
- Артралгия. Определение интенсивности суставной боли
- 4-х бальная шкала
- Шкала Каррея
- Ритм боли
- Скованность в суставах
- Изменение формы сустава
- Ограничение движений в суставах
- Контрактура
- Анкилоз
- Диагностика артрита
- Медикаментозное лечение ювенильного артрита
- Нестероидные противовоспалительные средства (НПВС)
- Гормональные препараты
- Иммуносупрессивные лекарственные средства
Симптомы
Доктор Комаровский называет основными специфическими симптомами – суставные изменения:
- болезнь чаще диагностируется на тазобедренных, коленных суставах и голеностопе, значительно реже реактивная артропатия обнаруживается на других сочленениях;
- боль проявляется на левой или правой стороне, в 80-90% случаев недуг имеет асимметричное течение, двухстороннее поражение встречается редко;
- характерные клинические признаки воспалительного процесса: отёчность, боль ноющего характера (беспокоит даже при отсутствии движений конечностью), острый болевой синдром при передвижении, гиперемия, местное повышение температуры;
- хромота, может иметь преходящий характер;
- поражению могут подвергаться до 4 суставов одновременно;
- деформация пальцев, чаще поражается большой палец ноги;
- увеличение фаланг стопы.
Симптомы реактивного артрита возникают, как правило, через несколько недель после острой респираторной или кишечной инфекции Важно понимать, что как и у взрослых, имеющих реактивный артрит, у детей причины, симптомы, лечение и последствия всегда индивидуальны, их сможет определить лишь квалифицированный и опытный врач. До начала терапии важно пройти диагностику и предоставить врачу все необходимые данные для составления курса лечения
Изменение кожного покрова и слизистой оболочки
Во время диагностики доктор обращает наибольшее внимание на кожный покров и слизистые оболочки. Нередко при наличии артрита у ребёнка или даже младенца развиваются: конъюнктивит, увеит, эрозии в ротовой полости, поражается мочеполовая система, формируется уретрит, цервицит или баланит
Рекомендация для родителей от врача – всегда стоит обращать внимание на появление сыпи на стопах или ладонях, это один из малоприметных проявлений болезни. При отсутствии лечения часто развивается кератодермия (кожа замещается ороговевшими частичками эпидермиса)
Если ногти изменяют цвет, теряют прочность и подвергаются разрушению, нужно сразу обращаться к доктору.
Поражение соединительной ткани мышц и суставной синдром
Преимущественно реактивная форма подразумевает повреждение ног: бёдер, коленей, голеностоп и большого пальца на стопе. В соединительных тканях активно прогрессирует воспаление, оно может вовлекать кисти, но обычно ограничивается стопами.
На артрит и артроз указывают:
- боли в области суставов нижних конечностей;
- дискомфорт в области крестца или поясничного отдела позвоночника;
- деформация пальца;
- хромота.

Покраснение кожи в области сустава, отек и местное повышение температуры
Синдром «Рейтера»
Возникновение триады «Рейтера» характерно для реактивной формы патологии в детском возрасте. Синдром нередко проявляется после перенесённой болезни, спровоцированной хламидиями, реже состояние диагностируется из-за кишечной инфекции.
В триаду входит 3 основных симптома:
Для состояния характерно увеличение количества внутрисуставной жидкости. Нарушение быстро развивается, в патологический процесс могут вовлекаться всё новые суставы, обычно располагающиеся выше по оси. Часто склонен разрушаться сустав большого пальца, тогда для малыша есть риск осложнения на голеностопы и колени.
Важно правильно диагностировать болезнь, так как она имеет крайне схожие признаки с ювенильным ревматоидным артритом. Начало болезни острое, характерна лихорадка, слабость, отказ от игр
Начало болезни острое, характерна лихорадка, слабость, отказ от игр
Систематические проявления
Реактивный артрит у детей Комаровский Е. О. описывает следующей симптоматикой:
- лихорадочное состояние, температура часто достигает 38-39°С;
- глюмерулонефрит;
- тошнота с приступами рвоты, но рвотные позывы появляются не всегда;
- болевые ощущения в любой части головы с головокружением;
- плеврит;
- быстрая утомляемость, слабость;
- признаки болезни проявляются спустя 2-3 недели после инфекционного заболевания;
- ухудшение аппетита и похудание;
- аортальная недостаточность;
- увеличение объёмов лимфоузлов в паху;
- патологии сердечно-сосудистой системы.
Наиболее эффективно лечение реактивного артрита у детей при обнаружении патологии на первом этапе, но в этот период мало характерных симптомов. Недуг полностью излечим на начальной стадии. Если не лечиться или использовать неправильный курс, развивается хроническая форма.
Причины
Современная трактовка РеА выделяет два основных вида инфекций, провоцирующих его развитие:
- урогенитальные;
- кишечные.
В первом случае основным возбудителем является хламидия. Хламидиоз относится к числу заболеваний, передающихся при сексуальных контактах.
 Хламидии
Хламидии
У детей заражение хламидиями возможно четырьмя способами.
- Чаще всего инфекция передается от матери к ребенку во время беременности.
- Возможно инфицирование ребенка при родах.
- Третий путь – бытовой. Опасности подвергаются девочки. Заражение происходит через постельные принадлежности, полотенца и т.д.
- Хламидиоз может стать следствием раннего начала сексуальной жизни у подростков и неразборчивости в связях.
Как правило, хламидиоз протекает бессимптомно, и в этом его опасность.
Еще одно инфекционное заболевание, которое может стать причиной РеА – уреаплазмоз. Вызывается уреаплазмами – мелкими бактериями из рода микоплазм. Ранее уреаплазмоз считался венерическим заболеваниям. Сегодня уреаплазмы относятся к условно-патогенным микроорганизмам. Они обнаруживаются на слизистых у здорового человека, но под воздействием разных факторов начинают бесконтрольно размножаться, вызывая уреаплазмоз.
Типичным проявлением хламидиоза и уреаплазмоза является уретрит.
 Кампилобактерии
Кампилобактерии
Энтероколитический Реа вызывают такие кишечные инфекции:
- кампилобактерии;
- шигеллы;
- иерсинии;
- сальмонеллы и т.д.
Типичным симптомом поражения кишечника является диарея. Причины заражения – несвежая пища, контакты с инфицированными людьми и т.д.
Однако заражение перечисленными инфекциями не означает автоматического развития артрита.
Значительную роль, по мнению специалистов, играет наличие у ребенка антигена HLA-27. Они считают, что именно он обеспечивает неадекватный ответ иммунной системы. Антиген представляет собой белок, располагающийся на поверхности иммунных клеток. У 70-90 процентов больных обнаруживается этот антиген.
Причины возникновения
К развитию артрита у детей могут приводить различные причины. В настоящее время их насчитывается более сотни. Некоторые причины оказывают повреждающее воздействие преимущественно на крупные сочленения: тазобедренные, плечевые и коленные. Другие же — на более мелкие. При некоторых детских болезнях происходит одновременное поражение всех групп суставов, вне зависимости от их размеров.
Среди наиболее частых причин возникновения повреждений суставов можно выделить:
Травматические воздействия. Повреждение коленного сустава, вызванное данной причиной, развивается в большинстве случаев. Удар или падение могут спровоцировать разрыв анатомических структур, образующих сочленение. В этом случае нарушаются образование и циркуляция внутрисуставной жидкости. Хрящи сустава становятся более плотными.

- Недостаточное поступление жизненно необходимых веществ. Диета с ограничением белка, гиповитаминозы приводят к нарушениям обмена. Данное состояние часто способствует недостаточному питанию хрящей. Неправильно подобранная диета приводит к развитию патологии суставов у малышей в возрасте 2-3 лет.
- Сильное переохлаждение. Низкие температуры, воздействующие на сустав, приводят к спазму кровеносных сосудов, питающих сочленения. В течение некоторого времени питание хрящей нарушается. При длительном воздействии холода нарушается отток и образование внутрисуставной жидкости.

- Генетическая предрасположенность. При наличии болезней суставов у родителей вероятность развития такого же заболевания у ребенка может превышать 50%. Существует ряд генов, которые обуславливают развитие болезни к определенному возрасту. В некоторых случаях происходит наследование данного признака только со стороны мамы или по отцу.
- Хронические заболевания внутренних органов. Болезни кишечника занимают ведущую позицию у малышей по развитию артритов. Нарушение всасывания питательных веществ приводит к недостаточному их поступлению ко всем элементам суставов. Часто это способствует развитию реактивных артритов. Такие формы повреждения суставов сопровождаются избыточным скоплением в них внутрисуставной жидкости.


- Различные инфекционные заболевания. Заражение вирусами или бактериями часто приводит к развитию инфекционно-аллергических форм артритов. В этом случае вирусные токсины оказывают повреждающее действие на суставы. С течением времени хрящи, которые образуют сочленения, становятся тугоподвижными. Данное состояние способствует развитию ограничений работы в суставах.
- Недополучение витамина D. Недостаточное нахождение на солнце на фоне неполноценного питания может приводить к развитию рахита у малыша. В таком случае нарушается плотность костной ткани. При длительном развитии заболевание становится хроническим и требует проведения комплексного лечения.
- Ревматологические болезни. В результате образования аутоантител, которые отличаются разрушающим действием по отношению к собственным клеткам организма, происходит сильное воспаление в суставах. Ревматоидный артрит является одной из самых частых патологий. Для устранения симптомов требуется назначение гормональных средств.


Причины появления детского артрита
Определить и вовремя начать лечение артрита непросто, так как дети не всегда говорят родителям о том, что их беспокоит.
К причинам, приводящим к артриту у детей, относят:
- Перенесенные вирусные заболевания. Когда дети болеют, вирус распространяется по всему организму и попадает в суставные ткани, где позже начинается воспалительный процесс. К таким заболеваниям относятся краснуха, аденовирусная инфекция, эпидемический паротит, грипп, вирусный гепатит, тонзиллит, гайморит, фарингит и другие.
- Изменение гормонального фона. У детей артрит часто активируется в период полового созревания.
- Заболевания внутренних органов. Чаще других артрит возникает по причинам болезней кишечника.
- Вакцинация. Сегодня эта причина встречается все реже, за счет повышения качества современных вакцин.
- Плохие социально-бытовые условия, в которых могут развиваться болезнетворные бактерии, вирусы, плесень.
-
Недостаточное пребывание на свежем воздухе с сопровождением солнечного света. Витамин Д является незаменимым при построении костей у детей, его отсутствие приводит к нарушению обменных процессов в клетках костей и хряща, и возникновению рахита
- Травмы суставов. Вследствие удара или падения могут возникнуть сбои в процессе выработки суставной жидкости (ее количество резко увеличивается или она затвердевает), что является причиной изнашивания тканей сустава.
- Переохлаждение. В ходе этой причины начинается воспалительный процесс суставных сумок и нарушается питание хрящей, а количество синовиалной жидкости значительно увеличивается.
- Иммунодефицитные состояния. Могут вызывать поражения суставов стрептококками или синегнойной палочкой;
- Наследственность. При наличии артрита у родителей, существует 50% вероятность, что болезнь проявится и у детей к определенному возрасту. Причем существует закономерность идентичного протекания патологии, как и у отца или матери.
- Нарушения метаболизма. Диета с ограничением белковой пищи и гиповитаминозы приводят к недостаточному питанию хрящей у детей 2-3 лет;
- Авитаминоз. Ткани получают недостаточное количество необходимых витаминов, что является причиной деформации хряща.
- Нарушения функций ЦНС;
- Прием белковых препаратов;
- Перенесенный стресс, перенапряжение. Большую роль в образовании артрита у детей играет атмосфера в семье, саду, школе.
Характерные черты болезни
Реактивный артрит представляет собой воспалительное заболевание сустава и околосуставной сумки. Воспалительный процесс возникает у ребенка после проникновения в детский организм инфекции различной природы.
Чаще всего реактивный артрит развивается после:
- урогенитальной;
- кишечной;
- респираторной инфекции.
Крайне редко запустить механизм воспалительного процесса в суставе может вакцинация. Недуг связан с:
- энтеробактериями;
- хламидиями;
- инфекциями дыхательных путей (Mycoplasma pneumoniae и Chlamydophila pneumonia).
Есть данные о способности некоторых видов паразитов вызывать данное заболевание.
Реактивным артритом поражаются преимущественно мальчики. Причины заболевания имеют наследственный характер. В группе риска находятся генетически предрасположенные дети (носители гена HLA-В27). В результате проведенных исследований было обнаружено сходство белков кишечных бактерий и хламидий с участками молекулы HLA-В27.
Поэтому возникающие после инфицирования антитела атакуют не только патогенные микроорганизмы, но и клетки детского организма. Из-за наличия гена HLA-В27 ослабляется иммунная реакция на вторжение возбудителей инфекции. Поэтому у его носителей инфекционное заболевание часто приобретает хронический характер, увеличивая вероятность развития реактивного артрита.
Выявлена зависимость вида инфекции, вызвавшей реактивный артрит, от возраста детей. У малышей дошкольного возраста недуг развивается обычно на фоне кишечной инфекции. Младшие школьники чаще заболевают артритом после острого респираторного заболевания. А у подростков артрит диагностируют после обнаружения урогенитальной инфекции.
Диагностирование и способ лечения зависит от того, какая именно инфекция спровоцировала патологию. Реактивный артрит классифицирую по возбудителю заболевания:
- Вирусную этиологию врач определяет на основании хронологической связи с перенесенным вирусным заболеванием или проведенной вакцинацией (от гепатита, краснухи). Около 30 вирусов вызывают острую форму. Самые распмространенные из них это: вирус гепатита В, краснухи, паротита, герпеса, Коксаки, аденовирус, энтеровирусы, а также ЕСНО-вирусы. Возбудителя иногда обнаруживают в полости сустава либо это могут быть циркулирующие иммунные комплексы, которые содержат вирус (пример тому гепатит В).
- Постстрептококковая форма развивается на фоне перенесенных заболеваний, вызванных стрептококком (бронхит, пневмония). Признаки проявляются примерно через 1,5-2 месяца.
- Лаймскую болезнь вызывают спирохеты В. burgdorfery. Заболевание начинается после укуса клеща вида Ixodes (см. также: укус клеща на голове у детей: первые признаки с фото).
- Причиной септического вида становится генерализованное заражение крови. В группе повышенного риска дети со сниженным иммунитетом.
- Одним из самых распространенных проявлений внелегочного туберкулеза является туберкулезный артрит. Ребенок может заболеть после контакта с носителем палочки Коха. Для диагностики изучают семейный анамнез, рентгенологические данные, проводят анализ синовиальной жидкости, берут биопсию синовиальной оболочки. Протекает заболевание в основном как моноартрит коленного или тазобедренного сустава.
- Гонококковая форма возникает у лиц, ведущих хаотичную половую жизнь, и передается от матери ребенку трансплацентарным путем. Начало болезни протекает бессимптомно, поэтому зачастую обнаруживают недуг уже на запущенной стадии.
- Ювенильный артрит характерен только для детей до 16 лет. Под удар попадают дети с антигеном HLA-B27 и иммунологическими изменениями. В ходе болезни асимметрично поражается несколько суставов ног.
| Стадия реактивного артрита | Отличительные признаки |
| Острая | Характеризуется яркими, выраженными симптомами, которые могут угасать или возобновляться на протяжении 6 месяцев |
| Хроническая | Симптомы обычно стертые, заболевание повторяется не раньше, чем через 6 месяцев |
| Рецидивирующая | Болезнь обостряется (сопровождается выраженными симптомами) более чем через 12 месяцев после того, как окончилась острая стадия |
Общая характеристика суставного синдрома
Суставной сидром при заболеваниях включает в себя:
- артралгию (наличие боли в суставе при отсутствии объективных признаков воспаления);
- скованность в суставах;
- изменение формы сустава и цвета кожи над ним;
- ограничение движений в суставе;
- наличие патологического шума/хруста при движении.
Артрит — воспалительный процесс в суставе, включающий признаки суставного синдрома.
Артралгия. Определение интенсивности суставной боли
Артралгия характеризуется интенсивностью и ритмом. Существует несколько шкал определения интенсивности суставной боли.
4-х бальная шкала
- Боли нет.
- Минимальная боль, которая не требует лечения, не мешает работать, спать.
- Умеренная боль, хорошо поддающаяся терапии обезболивавшими препаратами, снижающая работоспособность, самообслуживание, больной может спать.
- Сильная, постоянная боль, нарушающая сон, утрачивается работоспособность, плохо поддаётся лечению анальгетиками. Сверхсильная, «простынная» боль, при которой ребёнок боится накрываться простыней.
Шкала Каррея
- 1-я степень интенсивности: отмечается боль в суставе;
- 2-я степень: ребёнок жалуется на боль и морщится;
- 3-я степень: защищает (отдёргивает) конечность;
- 4-я степень: больной не позволяет дотрагиваться до сустава.
Ритм боли
- Воспалительный ритм (присутствие боли в состоянии покоя, максимально выражена во вторую половину ночи и к моменту просыпания, боль усиливается в начале движения, расхаживание облегчает состояние больного), характерный для ревматоидного и реактивного артритов;
- механический ритм (характеризуется дегенеративным поражением сустава, существует связь между болью и нагрузкой. Чем больше больной ходит, тем сильнее боль) — признак остеопороза;
- постоянный (выраженная боль, резко усиливающаяся ночью (связана с деструкцией и некрозом кости), сопровождается повышением внутрикостного давления, характерно для остеомиелита, опухоли.
Следует отличать органическую боль от функциональной.
Органическая:
- возникает днём и ночью;
- сильная боль (3 балла и более);
- локализована в суставе;
- односторонняя;
- ребёнок хромает, отказывается ходить;
- имеются признаки системного заболевания;
- краснота кожи над суставом;
- припухлость;
- ограничение движения;
- слабость или атрофия мышц.
Функциональная:
- боль возникает ночью;
- ребёнок продолжает вести нормальный образ жизни;
- боль локализована между суставами;
- двусторонняя;
- походка ребёнка не меняется;
- отсутствуют признаки системного заболевания;
- имеются минимальные нейрососудистые нарушения.
Скованность в суставах
Безболезненное затруднение при движении конечностей, тугоподвижность после пробуждения или длительного отдыха.
Например: продолжительность утренней скованности при ювенильном артрите составляет от нескольких минут до нескольких часов. Кратковременная скованность характерна для ревматоидного артрита. Патологический симптом может наблюдаться в шейном, грудном или поясничном отделах позвоночника при остеохондрозе.
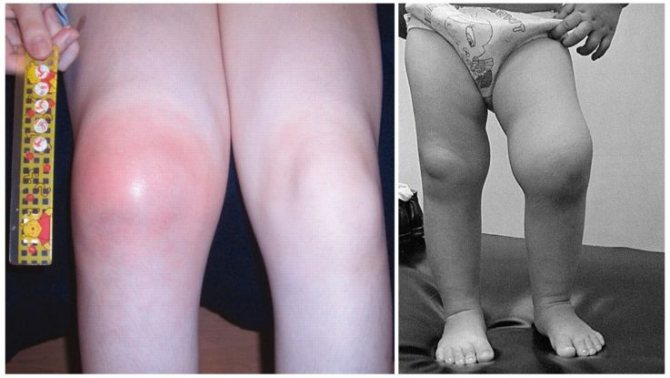
Изменение формы сустава
- Припухлость (равномерное увеличение сустава и сглаживание его контуров. Возникает в результате отёка и выпота в суставную полость);
- дефигурация (неравномерное изменение формы сустава. Развивается вследствие выпота в отдельных заворотах суставной сумки. Характеризует затяжной и хронический воспалительный процесс);
- деформация (стойкое, грубое изменение формы сустава с вовлечением в процесс костно-хрящевых структур).
Наблюдается изменение цвета кожи (покраснение) над суставом.
Ограничение движений в суставах
Контрактура
Контрактура — невозможность или ограничение возможности производить движение в суставе, вследствие фиксации его в определённом положении.
Виды контрактур:
- сгибательные (нарушение разгибания);
- разгибательные (нарушение сгибания);
- отводящие (нарушение приведения);
- приводящие (нарушение отведения);
- суставная (в результате воспалительного процесса в самом суставе);
- внесуставная (вследствие поражения мышц, кожи, нервной системы).

Анкилоз
Анкилоз — полная утрата возможности движения в суставе.
Виды анкилоза:
- фиброзный — сращение поверхностей сустава посредством фиброзной ткани;
- костный — анкилоз в результате деструкции суставного хряща.
Крепитация (хрустящий звук) может быть нежной при ревматоидном артрите и грубой при остеоартрозе.
Диагностика артрита
Диагноз артрита ставится на основании осмотра и сбора жалоб. Самым проблематичным становится диагностика артрита у ребенка в 2–3 года из-за неспецифичности жалоб родителей. В этом случае приходится проводить большое обследование, чтобы определить причину беспокойства малыша.
В первую очередь выполняют основные диагностические исследования: рентген сустава, УЗИ, при необходимости – КТ и МРТ, которые у малышей выполняются по строгим показаниям из-за необходимости проведения диагностики под наркозом.
Из лабораторных показателей имеют значение следующие:
- Общий анализ крови, где наблюдается повышение количества лейкоцитов со сдвигом в сторону палочкоядерных нейтрофилов при бактериальном или лимфоцитов при вирусном артрите у детей; может ускоряться СОЭ.
- В биохимическом анализе имеет значение уровень С-реактивного белка, факторы комплемента, антинуклеарных антител, факторов иммунного ответа, а также ревмофактора (подробно о ревматоидном факторе при артрите у детей рассказывает доктор Комаровский в своем видео, которое вы найдете в конце статьи).
- Дополнительным исследованием может стать инвазивная манипуляция – артроскопия с анализом синовиальной жидкости и биопсией суставной капсулы.
При появлении указанных жалоб ребёнка должен осмотреть педиатр, ортопед, ревматолог. Диагностика артрита включает общий осмотр, проведение лабораторных и инструментальных методов исследования:
- Из лабораторной диагностики имеет значение определение ревматоидного фактора в крови. Общий анализ крови изменяется незначительно, только в период обострения завышаются воспалительные показатели. Определенное значение имеет исследование суставной жидкости. Она изменяет свой состав, становится мутной, содержит большое количество белка;
- Наиболее информативным методом инструментальной диагностики является рентгенологическое исследование. С его помощью определяется степень изменения суставных структур. При необходимости более точной диагностики применяют компьютерную томографию.
Реактивный артрит у ребенка не сопровождается ярко выраженными изменениями. В развитии ревматоидного артрита выделяют несколько стадий, которые определяют по данным рентгенологического исследования:
- Первая стадия характеризуется незначительным отеком суставных структур. Видимых деформаций не обнаруживается;
- На второй стадии появляются единичные костные эрозии (узуры) по краям суставной щели;
- Для третьей стадии характерно увеличение количества узур, сужение расстояния между костными поверхностями сустава;
- Четвёртая стадия характеризуется образованием деформаций и неподвижных костных сращений – анкилозов.
Медикаментозное лечение ювенильного артрита
Если хронический артрит не лечить, патология может привести к инвалидности. Со временем пораженные суставы разрушаются, полностью утрачивается их подвижность. К счастью, в большинстве случаев развитие заболевания удается взять под контроль.
Для лечения ювенильного артрита используют несколько групп препаратов:
Нестероидные противовоспалительные средства (НПВС)
Лекарственные вещества этой группы уменьшают воспаление суставов и купируют болевой синдром. Наиболее распространенными являются «Диклофенак» и «Индометацин». Однако постоянный прием НПВС чреват побочными эффектами со стороны пищеварительной системы вплоть до развития язвенного поражения желудка!
Гормональные препараты
В случаях, когда сильно воспален один или несколько суставов, проводятся инъекции глюкокортикоидных препаратов в полость сочленения. Такое лечение позволяет быстро уменьшить боль и снять воспаление.
Если хронический артрит у детей осложняется поражением внутренних органов, назначается пульс-терапия гормональными препаратами. Суть метода состоит во введении больших доз глюкокортикоидов короткими курсами. Систематическое использование этого типа гормональных препаратов не проводится из-за опасности побочных эффектов, среди которых нарушение роста, ожирение, повышение артериального давления, стероидный остеопороз. Наиболее распространенным глюкокортикоидным препаратом для лечения ювенильного артрита является «Метилпреднизолон».
Иммуносупрессивные лекарственные средства
В основе ювенильного артрита может лежать аутоиммунный процесс в организме, когда иммунитет начинает бороться не с опасными чужеродными агентами, а с собственными нормально функционирующими клетками.
Чтобы помешать иммунным клеткам разрушать живые ткани и органы, больным назначают иммуносупрессоры: «Циклоспорин», «Метотрексат», «Енбрел». Прием препаратов, снижающих активность иммунитета, должен осуществляться под контролем врача из-за высоких рисков развития побочных эффектов. Препараты этой группы способствуют уменьшению воспаления и боли, но для достижения лечебного эффекта, принимать их нужно длительно.
Лечение ювенильного артрита должно быть комплексным. Помимо медикаментозной терапии, должны проводиться:
- Физиолечение: УФО, лазерная терапия, фонофорез, парафиновые аппликации;
- Лечебная физкультура;
- Умеренные физические нагрузки: плавание, езда на велосипеде;
- Массаж;
- Ортопедическая коррекция при помощи корсетов, мягких или жестких шин для поддержки шейного отдела, ортопедических стелек, лонгет.
В фазу ремиссии детям с хроническим ювенильным артритом показано санаторно-курортное лечение.