Ребенок кашляет: что делать?
Содержание статьи
- Причины сухого кашля
- ОРВИ
- Грипп
- Ларингит
- Фарингит
- Тонзиллит
- Трахеит
- Бронхит
- Пневмония
- Бронхиальная астма
- Коклюш
- Посторонний предмет в дыхательных путях
- Чем помочь ребенку при длительных спазмах
- Виды и причины кашля
- Народные способы лечения кашля у детей до года
- Травы в борьбе с кашлем
- Мать-и-мачехи и подорожник
- Солодка, девясил и алтей
- Компрессы для прогревания
- Ингаляции для малыша
- Массаж
- Несколько советов
- Медикаментозное лечение патологии
- Народные методы
- Диагностические мероприятия при затяжном насморке
- Лабораторные методы диагностики
- Методы этиологической диагностики при затяжном рините у детей
- Инструментальные методы диагностики при затяжном насморке
- Дифференциальная диагностика затяжного насморка
- Как лечить кашель без температуры у детей
- Как подобрать правильное лекарство
- Что можно сделать в домашних условиях
- Лечение сухого и влажного кашля без препаратов
- Народная медицина
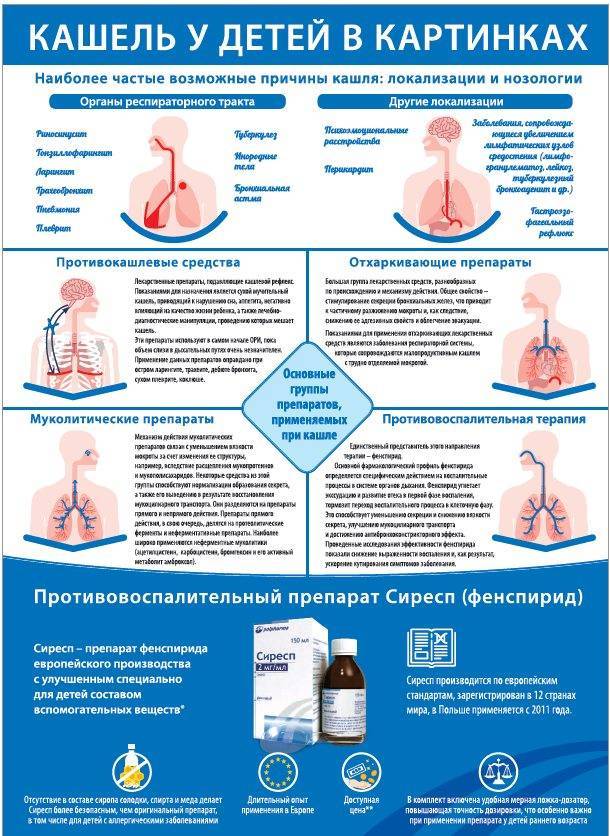
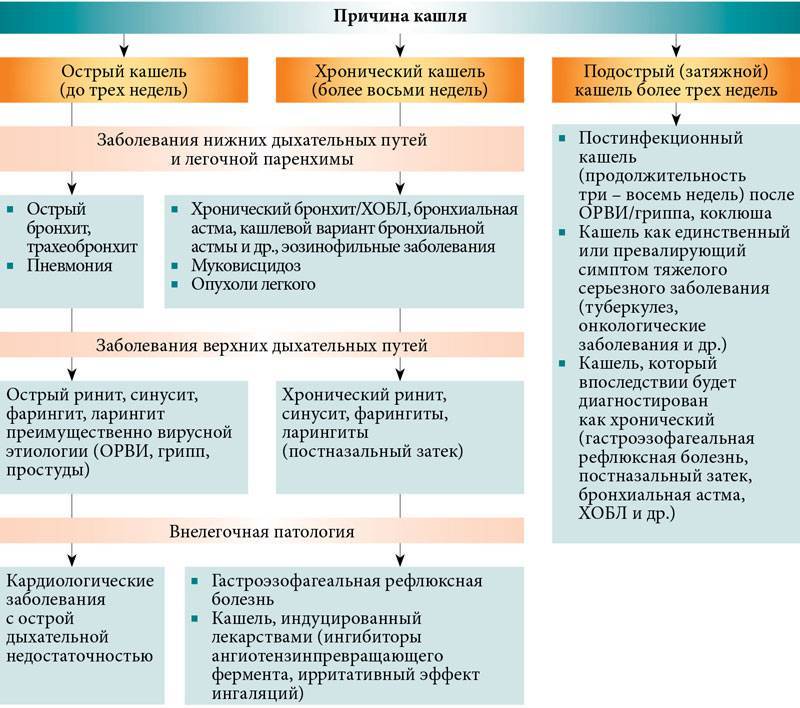
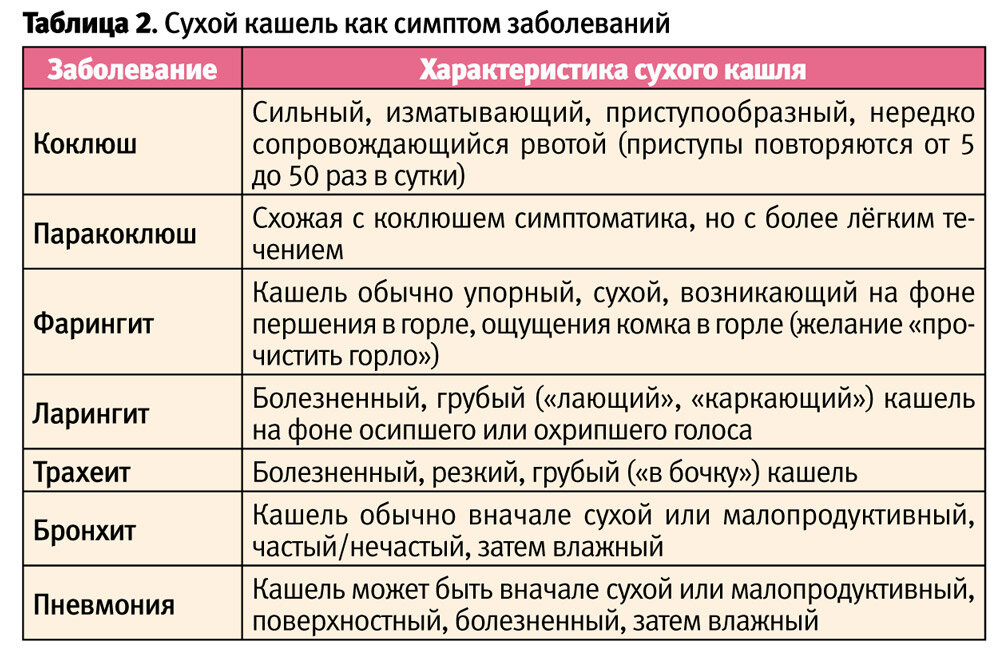
Причины сухого кашля
Единичные покашливания не должны быть поводом для беспокойства, поскольку кашлевой рефлекс – это совершенно нормальная реакция организма на раздражитель. Она может иметь нервную природу или возникать на фоне попадания в дыхательные пути посторонних частиц, например пыли. Однако выделяют и другие причины.
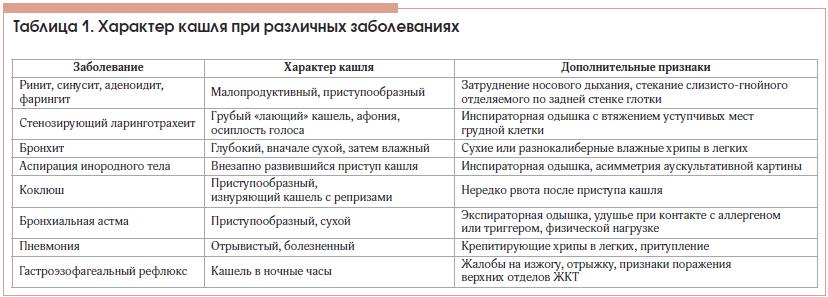
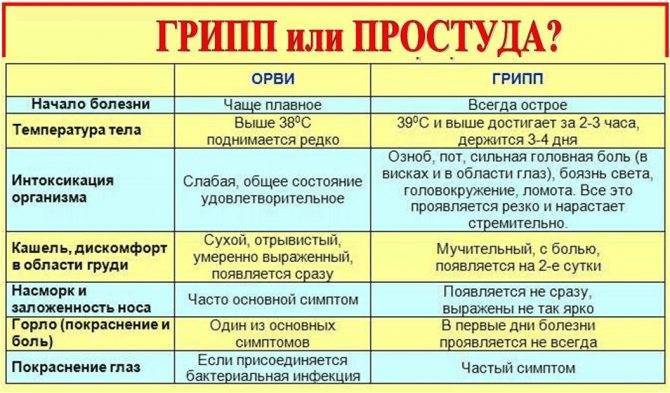
ОРВИ
Этот диагноз является обобщающим и может включать в себя самые разные простудные патологии, вызванные проникновением вирусов в организм. Кашель при простуде в начале заболевания сухой, но затем сменяется влажным. Дополнительные симптомы: головная боль, слабость. У ребенка температура поднимается до 39 градусов. В конце заболевания не проходит сухой кашель остаточного характера.Он проявляется отдельными покашливаниями. Приступ невозможно сдержать.
Грипп
Это одна из форм ОРВИ. Она проявляется сухим кашлем, иногда слизь присутствует в незначительном количестве. Дополнительные симптомы: тошнота, ломота во всем теле, головная боль, слабость, жар в носоглотке, боль при глотании. У ребенка температура поднимается до высоких значений.
Ларингит
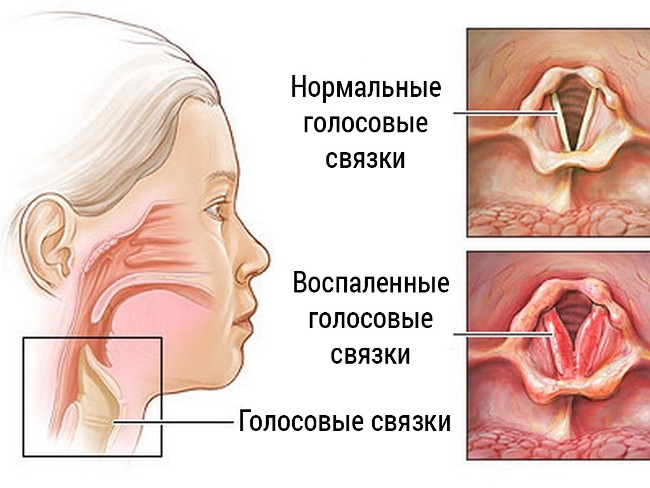
Причиной сухого кашля у ребенка может быть ларингит. При этом воспаляется гортань и сужается голосовая щель
Воспаляется гортань, что сопровождается сужением голосовой щели. Причины этого процесса не всегда имеют вирусную или бактериальную природу. Довольно часто вызвать ларингит может запыленный воздух или табачный дым. При этом наблюдается сухой лающий кашель у ребенка, без мокроты. Облегчения он не приносит. Сопровождающие симптомы: отек гортани, саднящее ощущение в горле.
Фарингит
Развивается как реакция на слишком сухой воздух в помещении. Проявляется воспалительным процессом, который вызван золотистым стафилококком или зеленящим стрептококком. Характерный признак: усиливающийся в вечернее время надоедливый першащий кашель, горло болит, наблюдается потеря голоса или осиплость. Ринит необязателен, но возможен.
Тонзиллит
Характеризуется воспалением в носоглотке, которое локализуется в небных миндалинах. процесс может сопровождаться образованием гнойничков. В горле при этом першит. Кашель и сопли у ребенка усиливаются утром из-за накопления слизи в носоглотке.
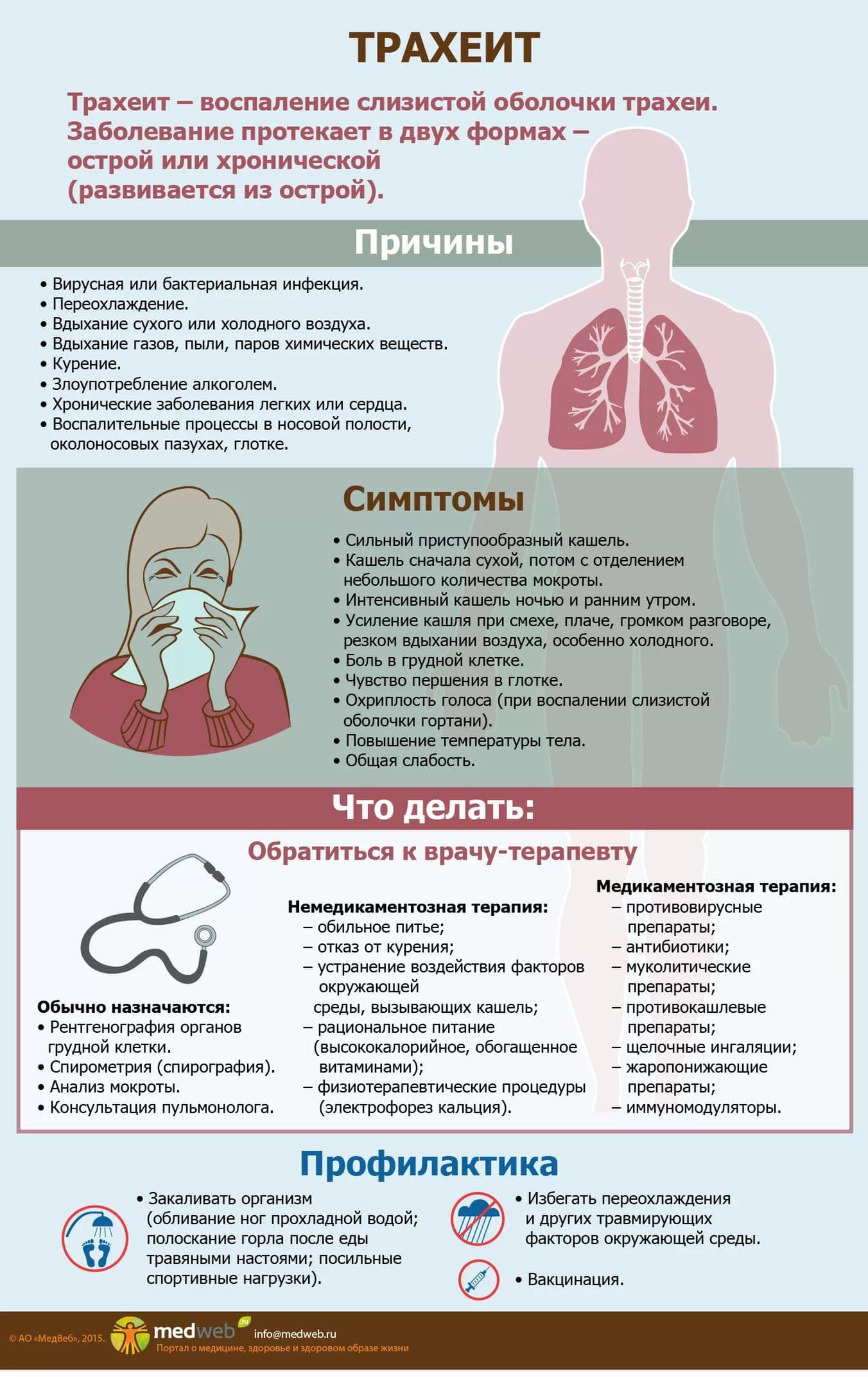
Трахеит
Инфекция проникает в трахеи и поражает слизистую. Причиной является вдыхание инфицированного влажного воздуха. По симптомам заболевание похоже на ларингит и фарингит, но более опасно. Ребенок кашляети днем, и ночью. Сильные приступы сухого кашля у ребенка приходятся на утро, так как в дыхательных путях скапливается мокрота.
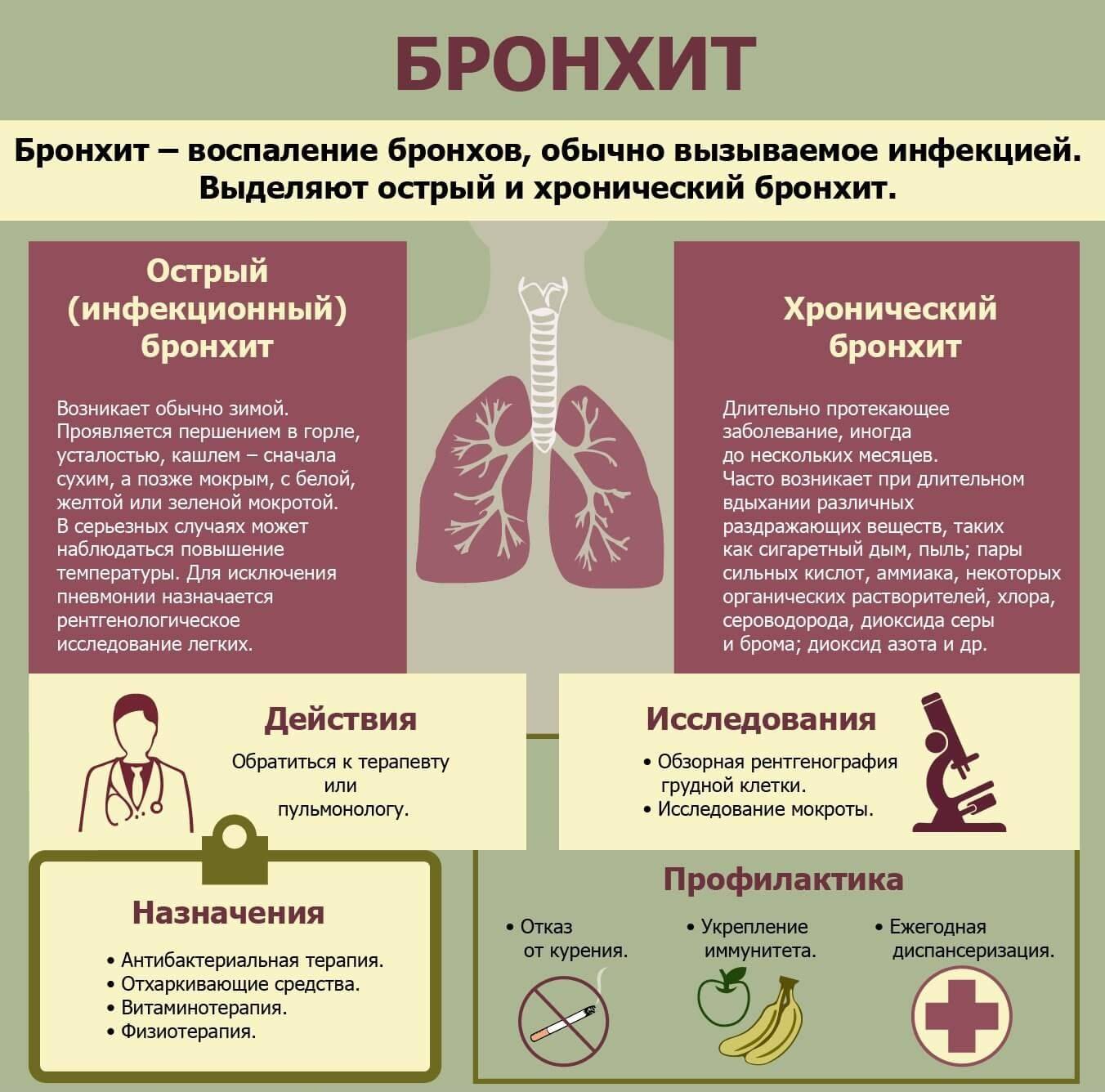
Бронхит
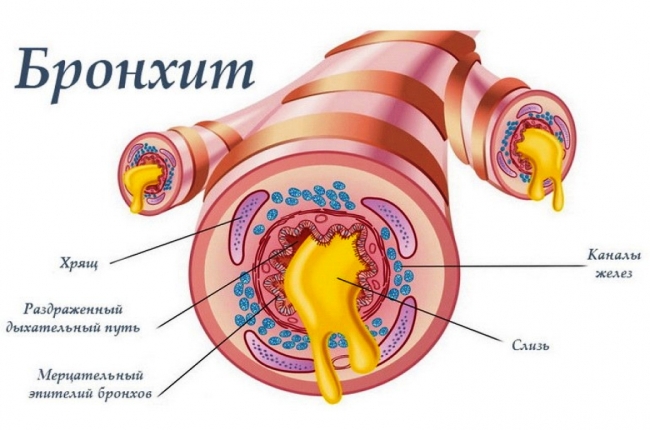
Бронхит – воспалительный процесс в бронхах, чаще всего заболевание возникает при проникновении инфекции из верхних дыхательных путей
Характеризуется воспалением в бронхах. В некоторых случаях возникает как последовательный воспалительный процесс, начинающийся в носоглотке и развивающийся по нисходящей.
Пневмония
Развивается вследствие воздействия как инфекционных, так и аллергических факторов. Также среди возможных причин переохлаждение, долгосрочное вдыхание сухого воздуха. В начале заболевания сильный сухой кашель, вдох болезненный, заболевший не может глубоко вдохнуть и полностью выдохнуть, из-за чего вероятны приступы удушья.
Бронхиальная астма
Заболевание, зачастую аллергической природы, поэтому сухой кашель у ребенка без температуры. Приступы начинаются в возрасте от 6 до 12 лет. Их провоцирует контакт с аллергенами, инфекцией, переохлаждение, простудные заболевания. Он сопровождается сухим удушающим кашлем, в начале приступа без мокроты, затем удается прокашляться. С выделением мокроты чувствуется облегчение.
Коклюш

Сухой кашель может быть симптомом коклюша. При этом наблюдается также насморк и повышение температуры
Для него характерны приступообразный надрывный лающий кашель, насморк, высокая температура. Особенно страдают от заболевания малыши, так как приступы протекают тяжело и могут спровоцировать удушье, потерю сознания, нарушения в работе сердца. В тяжелых случаях возникает частый сухой кашель у ребенка – до 40 приступов в день.
Посторонний предмет в дыхательных путях
Он раздражает слизистую и вызывает желание откашляться.
Если кашель возникает только в утренние часы и не сопровождается симптомами характерными для ОРЗ, такими как кашель и насморк у ребенка, боль в горле, он, скорее всего, вызван неправильным режимом температуры и влажности в помещении.Однако кашель проявляется и как клинический симптом отека легких или порока сердца.
Чем помочь ребенку при длительных спазмах
Необходимо понимать, что кашель без перерыва – это симптом патологического состояния. Временные рефлекторные сокращения могут быть признаком банального дискомфорта или раздражения слизистой, а длительные, болезненные спазмы грудной клетки в любом случае указывают на серьезные проблемы со здоровьем. Вызвать скорую помощь необходимо при выявлении резкого скачка температуры тела, свиста, хрипов, затрудненного дыхания, симптомов интоксикации (рвота, потеря сознания, ухудшения координации движений).
Как помочь ребенку до приезда врачей:
- усадить малыша, если кашель возник ночью или во время дневного сна;
- выполнить успокаивающий массаж грудной клетки, спины;
- поверить просвет дыхательных путей (исключить затруднение дыхания, вызванного инородным телом).
При условии, что у больного нет симптомов воспалительного процесса, разрешено облегчить состояние при помощи ингаляций (небулайзер), применения согревающих компрессов, горчичников. Доктор Комаровский советует увлажнить воздух (например, подышать горячим паром в ванной комнате).
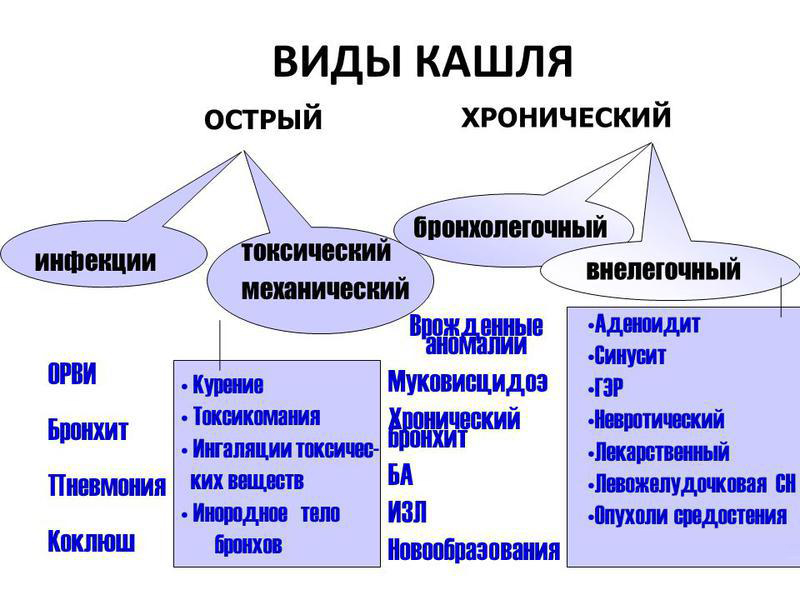
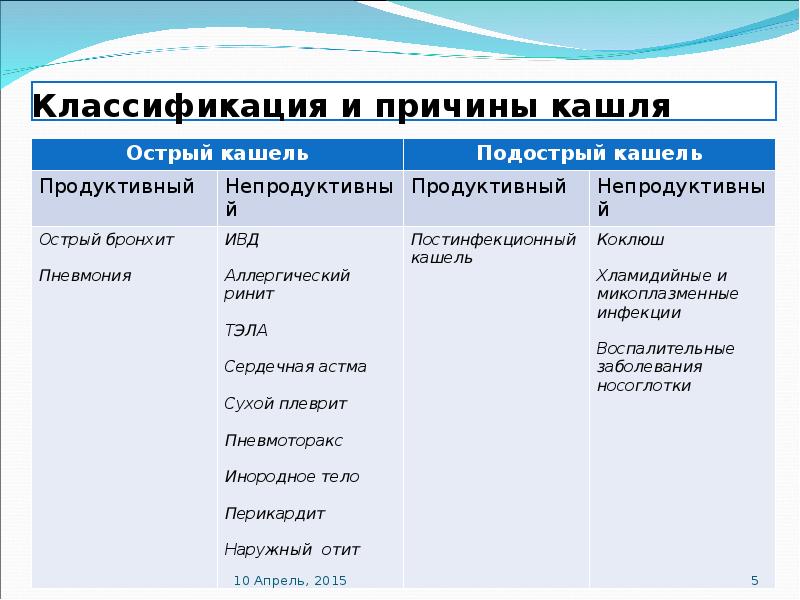
Виды и причины кашля
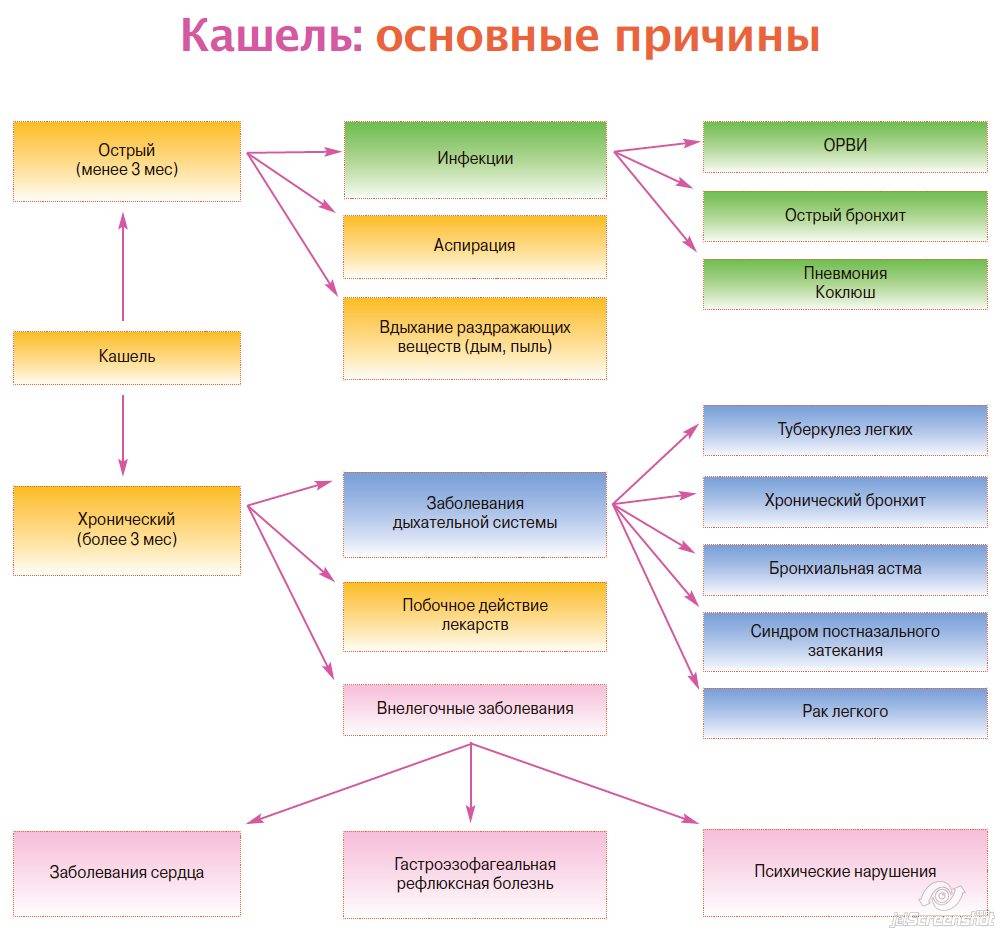
Физиологический кашель порой возникает у каждого человека – это естественная реакция организма на скопление в дыхательных путях пыли и других раздражителей. Данный кашель является нормой и не нуждается в лечении. У детей он возникает чаще всего по утрам и не должен вызывать опасений за здоровье малыша.
Чаще всего дети страдают от патологического кашля. Он может быть вызван различными возбудителями и проявляется разнообразно. В основном, патологический кашель возникает из-за заболеваний дыхательных путей, среди которых:
- ларингит;
- фарингит;
- пневмония;
- бронхит;
- острые респираторные заболевания;
- грипп;
- тонзиллит;
- туберкулез.

Кашель не всегда имеет инфекционную природу. Так, бронхиальная астма на ранней стадии также вызывает сужение бронхов, в результате которого возникает спазм. Подобный симптом характерен и при попадании в дыхательные пути инородного тела, что случается наиболее часто у маленьких детей. При этом кашель возникает у малыша неожиданно и не приносит облегчения, у него пропадает голос и перехватывает дыхание.
Причиной детского кашля может быть и аллергия. Она проявляется разнообразно: в появлении кашля или симптомов, характерных для ОРЗ (заложенность носа, чихание), что затрудняет установление диагноза. После устранения аллергена симптомы обычно исчезают.
Как ни странно, но кашель могут провоцировать некоторые виды глистов. Черви откладывают личинки, которые поражают легкие, вызывают затруднение дыхания и удушье. В других случаях глисты проникают из кишечника в желудок и пищевод, а затем в дыхательные пути, провоцируя кашель.
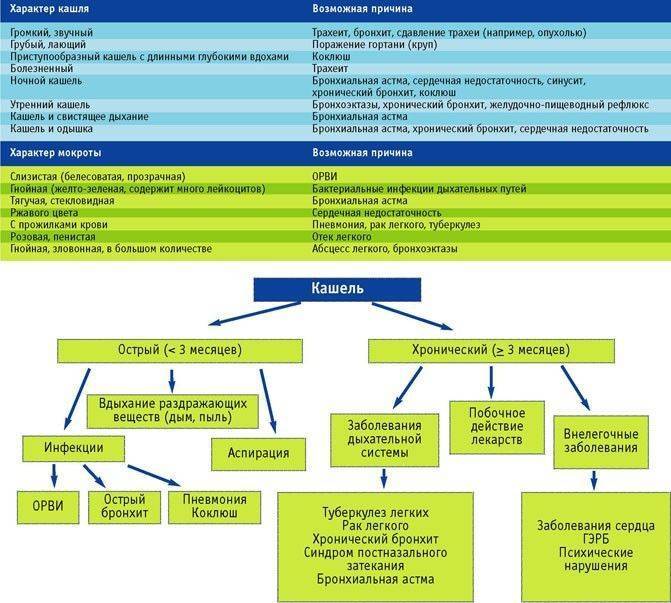
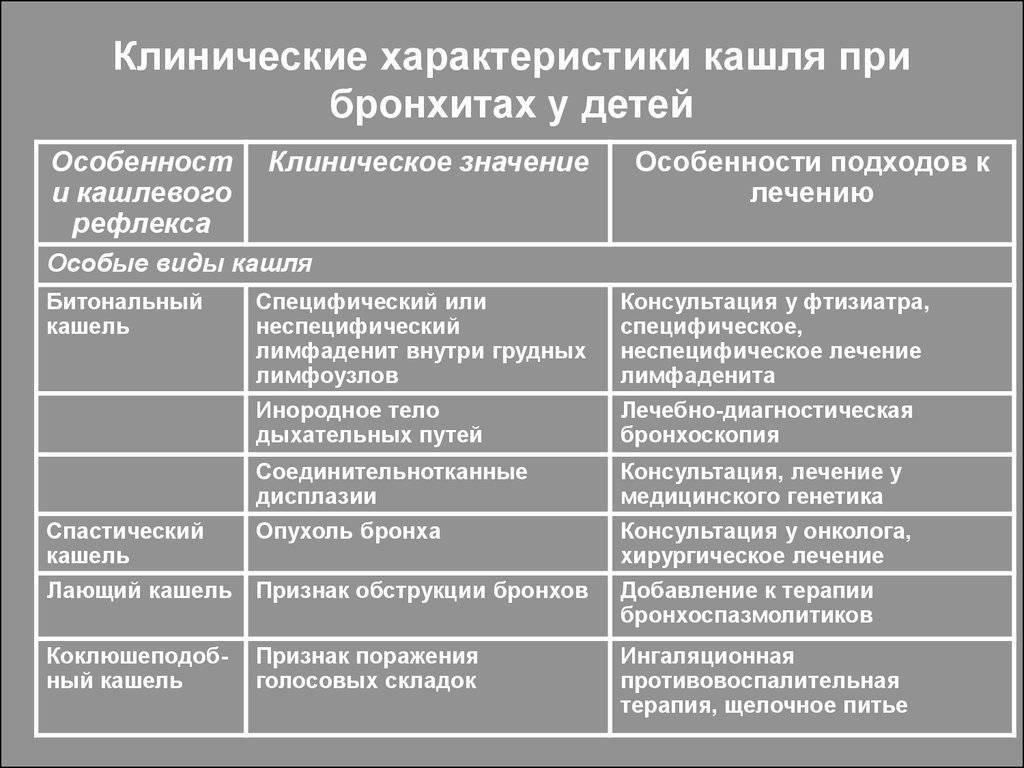
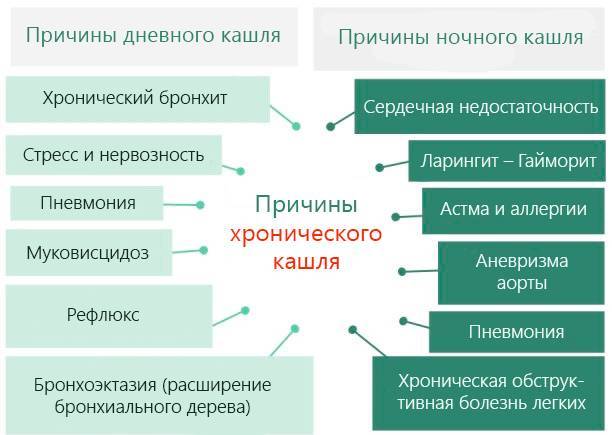
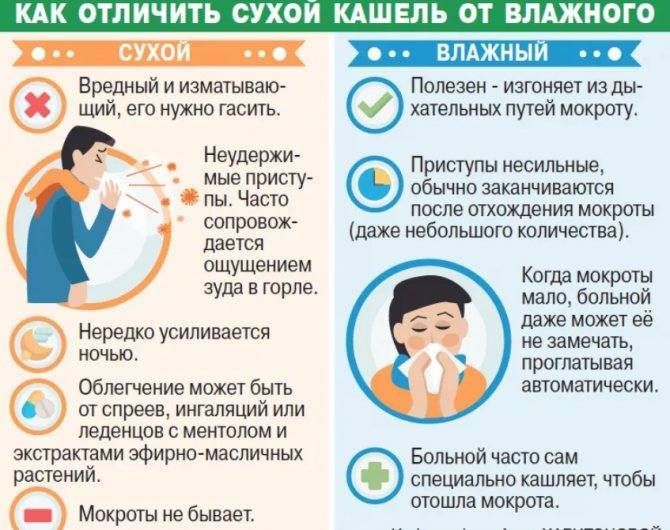
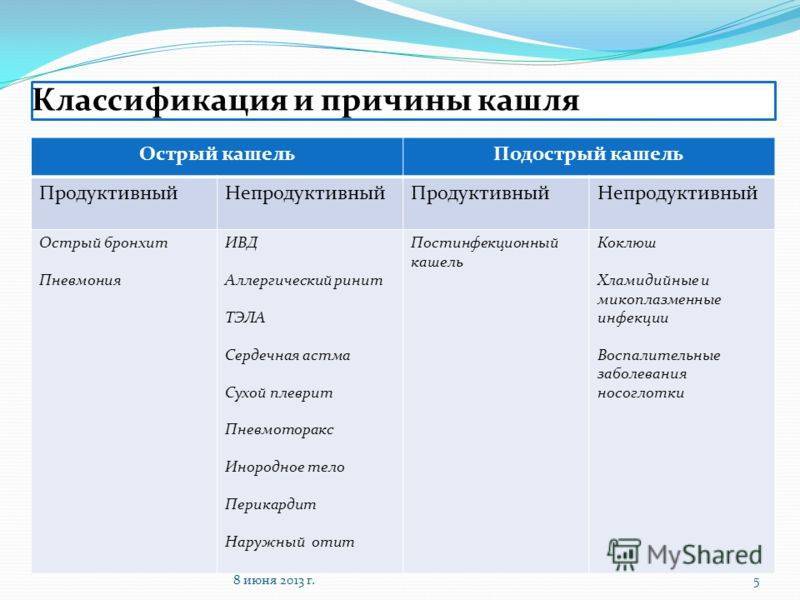
В зависимости от вида заболевания отличается и характер кашля: он может быть сухим и влажным, глухим, лающим, возникать только в ночное время суток или преследовать ребенка постоянно
Обратите внимание: лечение должно быть направлено на устранение самого заболевания, а не на избавление от симптомов
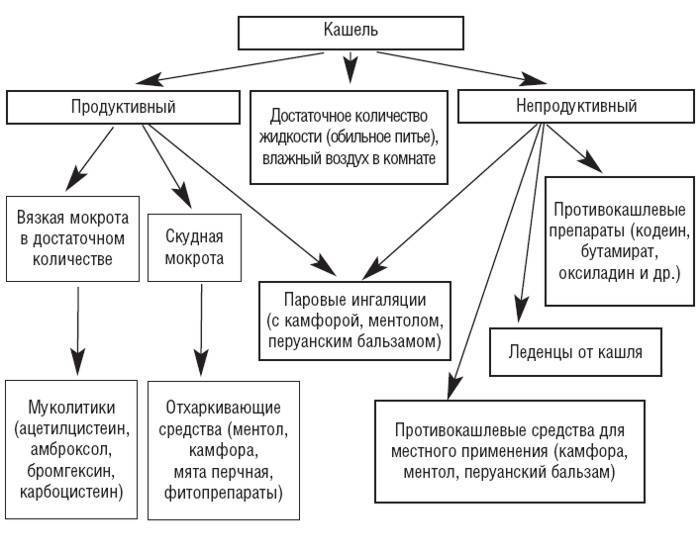
Сухой кашель обычно возникает с началом основного недуга, он изматывает ребенка и доставляет проблемы ему и родителям, мешает спать, говорить. Кашель не приносит облегчения, так как не приводит к отхождению мокроты.
Влажный кашель на фоне ОРЗ – наиболее благоприятный вариант болезни. Он продуктивен, так как выводит из бронхов мокроту и быстро проходит без лекарственной помощи, если нет осложнений.
Коклюш – инфекционное заболевание, которому наиболее часто подвержены маленькие дети до 3 лет. Проблема коклюша состоит в затрудненной диагностике, так как начинается он как обычный кашель, но в отличие от него, не проходит спустя несколько дней и может продолжаться несколько месяцев. Со временем он становится приступообразным и иногда сопровождается рвотой из-за спазма пищевода.
Некоторые виды коклюша лечатся только в условиях стационара, поэтому если у ребенка перехватывает дыхание и из-за недостатка кислорода синеют губы, конечности, нужно незамедлительно обратиться к врачу. Прививка от коклюша, которая входит в график обязательной вакцинации, не является панацеей, но в случае заболевания существенно облегчит его симптомы.
Народные способы лечения кашля у детей до года
В качестве альтернативы лекарственным препаратам от кашля существуют и народные средства лечения грудных детей, которые должны использоваться с умом, чтобы не усугубить ситуацию самолечением.
Первое и главное – не следует делать прогревания и ставить горчичники, если у малыша повышенная температура.
Младенцам до 2-месячного возраста быстро поможет избавиться от кашля луковое варенье. Лук мелко натирают на терке, смешивают в пропорции 1/1 с медом, дают отстояться около 1,5 часов. Затем сок сцеживают. Дают каждый час по половине чайной ложки.
Травы в борьбе с кашлем
Применение трав в виде отваров для лечения младенцев возможно с 2 месяцев.
Мать-и-мачехи и подорожник
С 4-месячного возраста младенцем можно давать травяной отвар, составленный из мать-и-мачехи и подорожника. Изготавливается он так: столовую ложку сырья заливают стаканом кипятка, настаивают в термосе или теплом месте 2 часа, и дают ребенку до еды – по 2 столовых ложки – за 15 минут. Смесь имеет отхаркивающие свойства. Если у ребенка после нее возникает рвотный эффект, значит, дозировку стоит уменьшить.
Солодка, девясил и алтей
Также оказывает хорошее воздействие корень солодки. Рекомендуется использовать его в сочетании с девясилом и алтеем.
Все три корня смешиваются в равных кол-вах. Берется 1 ст ложка полученной смеси и заливается 500 мл холодной кипяченой воды. Настаивается 8 часов. Давать ребенку 2-3 раза в день по 50 грамм
Компрессы для прогревания
Для детей возраста до 2-месяцев ускорить процесс выздоровления помогут следующие рецепты.
- Медовые компрессы. Медовую лепешку замешивают на основе меда, добавляя к нему муку и растительное масло. Лепешка должна получиться достаточно плотной консистенции, чтобы не растекалась после того, как ее поместят малышу на грудь. Некоторые родители добавляют в лепешку горчичный порошок, но он может вызвать раздражение нежной младенческой кожи. С 4 месяцев горчицу можно уже использовать без ограничений.
- Можно прогреть малыша, поставив ему компресс из камфорного масла.
- Для прогревания малыша используется компресс из картофельного пюре.
- Грудка малыша растирается барсучьим жиром, и утепляется марлевым компрессом.
Компрессы делают так:
- Пеленка в несколько слоев;
- Лечебное средство;
- Еще одна пеленка;
- Слой полиэтилена;
- Закрепляющий тур марлей или пеленкой, свернутой углом.
Исключение: барсучий жир или камфорное масло – грудка натирается этими веществами непосредственно.
Все прогревающие компрессы ребенку ставятся на область груди. Если компрессы ставить на спинку и грудку одновременно, есть риск спровоцировать развитие пневмонии.
Барсучьим жиром можно растирать не только грудь ребенка, но одновременно и стопы. Растирание барсучьим жиром позволяет ускорить процесс отхождения мокроты, если она имеется. В случае, когда малыш страдает сухим кашлем, возможно, воздух в комнате излишне сухой и следует его дополнительно увлажнять.
(См статью о сухом кашле у грудничка)
Ингаляции для малыша
Облегчить состояние ребенка до 2-месячного возраста, имеющего сухой кашель, можно с помощью ингаляции пассивного типа. Делается это так. В ванну наливается кипяток, и ждут, когда помещение прогреется паром. Кашляющего младенца ингалируют около 5 минут. Если аромат эфирного масла эвкалипта не вызывает у ребенка аллергическую реакцию, то можно добавить в воду несколько капель данного масла.
Массаж
Помимо отваров, компрессов и ингаляций эффективно применение массажа – нежными похлопываниями и постукиваниями массируется грудная клетка и стопы ребенка. Массаж с применением растительных бальзамов увеличит эффективность лечения. Применение массажа улучшает отхождение мокроты.
Берите ребенка на руки и нежно похлопывайте по спинке – это также улучшает дренаж бронхов.
Несколько советов
- Подвижность ребенка ограничивать не рекомендуется, это может спровоцировать застой мокроты.
- Перед использованием народных рецептов в лечении грудничка, необходимо посоветоваться с врачом.
- Согревающие процедуры используются только тогда, когда у детей нет температуры.
- Дополнительно к описанным средствам можно купать ребёнка в различных травах, например, хороший эффект оказывает чабрец.
Таким образом, не всегда есть необходимость нагружать неокрепший организм грудничка исключительно лекарствами, можно дополнительно использовать проверенные и эффективные рецепты народной медицины, которыми пользуется не одно поколение мам.
- О мокром кашле у грудничка
- Кашель у ребенка во время сна: 5 самых причин
- Кашель без температуры и насморка
- О бронхите
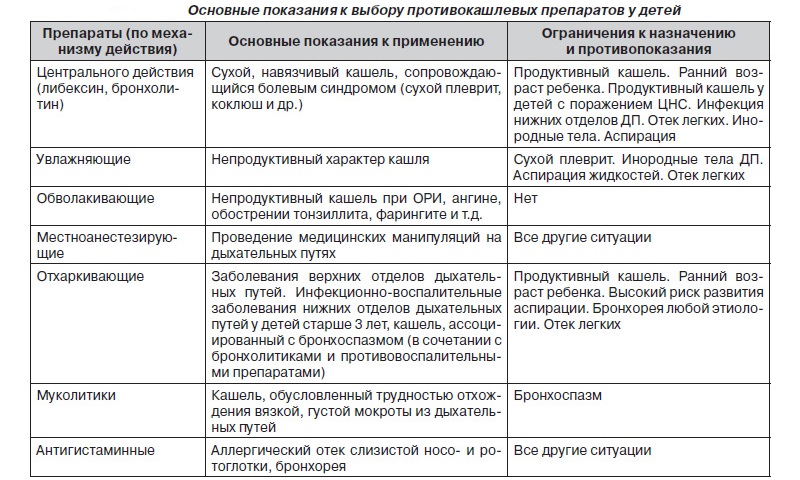
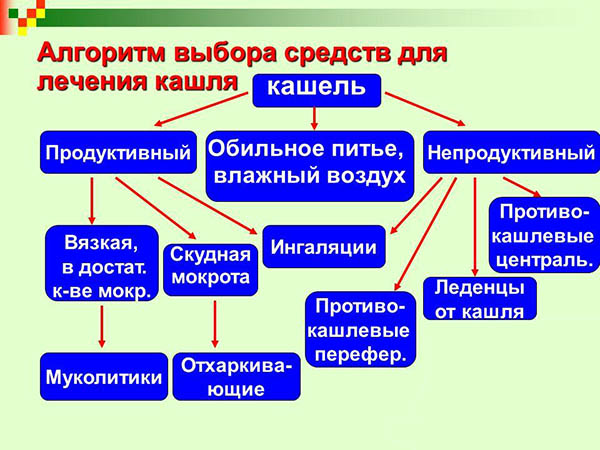
Медикаментозное лечение патологии

Медикаментозные препараты назначает врач только после обследования ребенка и выявления причины кашля
Лечение кашля должно проходить комплексно и включать не только прием лекарственных препаратов, но и ингаляции, компрессы. Кашель как таковой изолированно не лечат.
Назначается терапия основного заболевания, который провоцирует кашель. Снять же приступы сухого или продуктивного (влажного) кашля можно с помощью традиционных и народных методов.
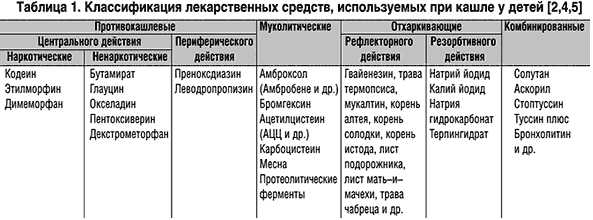
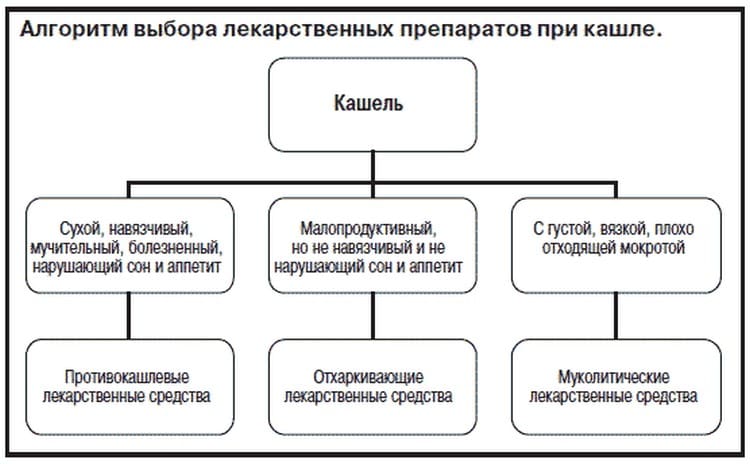
Лечение кашля должно быть назначено только педиатром на основании поставленного диагноза. В зависимости от типа кашля подбирается терапия, в которую будут входить либо разжижающие мокроту препараты, либо подавляющие кашлевой рефлекс (влажный кашель).
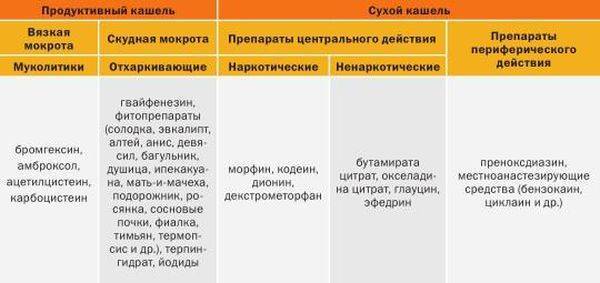
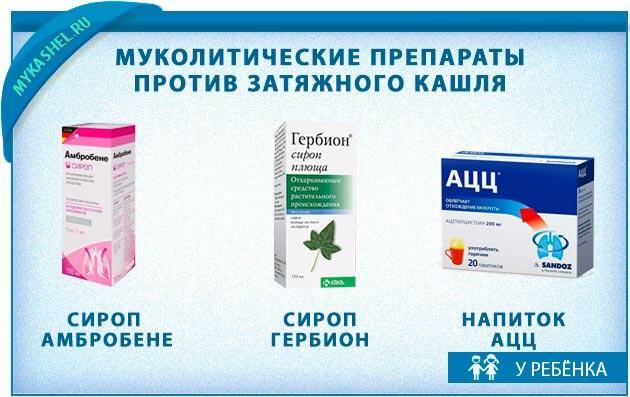
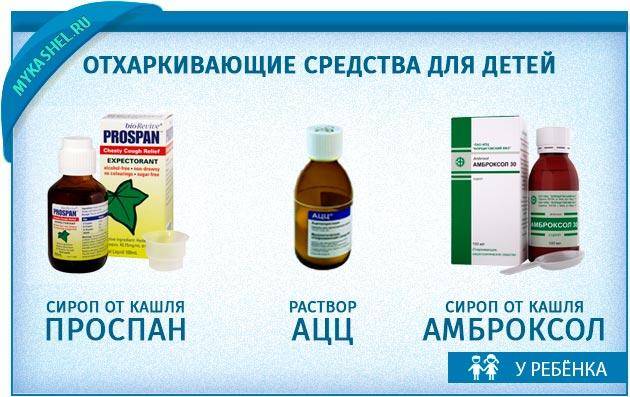
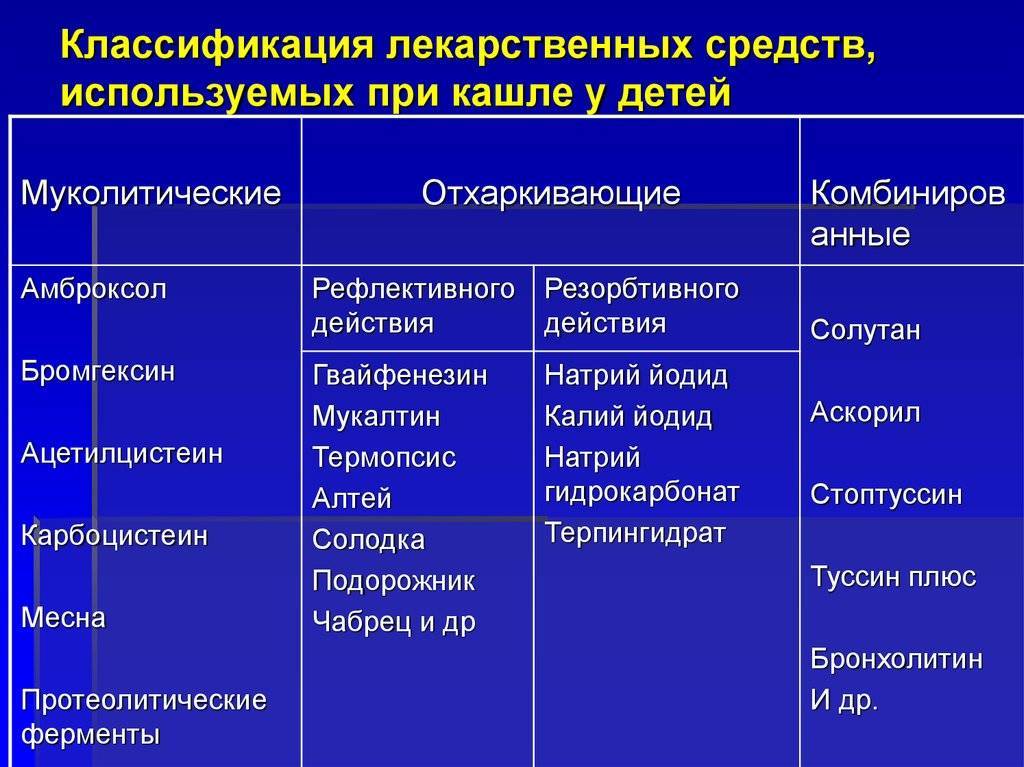
- Разжижающие мокроту препараты – Мукалтин, АЦЦ, Бромгексин, Амброксол.
- Если кашель сухой , чаще назначаются такие препараты как Геделикс, Бронхолитин.
- При ОРВИ прописывают комбинированные средства, например, Доктор МОМ.
- Если у малыша наблюдается бронхоспазм, врач назначает терапию, в которую входят бронхолитики.
Помимо лекарственных средств маленьким пациентам назначают обильное питье, аэрозоли и ингаляции с помощью небулайзера. В раствор для ингаляций добавляют прописанные медицинские препараты.
Не забывайте, что детям до года подобные процедуры запрещены. Питье чаще рекомендуют совмещать с народными методами. Рекомендуют пить теплые травяные сборы, молоко с медом. Педиатр назначит именно то средство, которое максимально поможет справиться с определенным типом кашля.
Народные методы

Мед с луком – один из лучших народных средств от кашля для детей
Часто бывает так, что до приема у врача остается день или два, а кашель настолько сильный, что нужно принимать меры здесь и сейчас. Существуют народные рецепты, которые быстро снимают приступы кашля и воспаление. Ими можно воспользоваться до похода к педиатру. Также их могут назначить и врачи в комплексе с традиционной терапией.
Лучшие народные средства от кашля для детей:
- От кашля хорошо помогают компрессы. Хорошо себя зарекомендовал компресс из картофеля. Для этого нужно отварить три-четыре картофелины, затем тщательно ее размять. Слепите из пюре лепешечку и поместите ее в ткань. Приложите компресс на спину и грудь, избегая области сердца. Укутайте ребенка в теплое одеяло.
- Наряду с компрессом проведите ингаляцию над сваренным картофелем.
- Поите малыша соком черной редьки с медом, средство быстро снимает приступы и воспаление.
- Одним из самых эффективных способов устранения кашля считается мед с луком. Сырую луковицу пропускают через мясорубку. Кашицу смешивают с медом в пропорции 1:1 и дают не более трех раз в день после еды. Кашель быстро проходит. Этот метод лечения не рекомендован малышам до одного года.
- Хорошо себя зарекомендовали ингаляции на основе ромашки обыкновенной, чабреца, мать-и-мачехи. Из этих же трав заваривают чай, добавляют мед и дают ребенку.
- Еще одним проверенным методом лечения стали горчичники. Можно приобрести уже готовые пакеты с горчичным порошком внутри. Их ставят на спину и грудь, избегая области сердца. На начальной стадии кашля можно проводить горячие ножные ванночки с добавлением горчичного порошка. Все согревающие процедуры показаны только при отсутствии повышенной температуры тела. Во избежание ожога нежной кожи малыша, на спинку сначала накладывают марлю или тонкую ткань, а потом ставят горчичник.
Полезное видео — Затяжной кашель у ребенка:
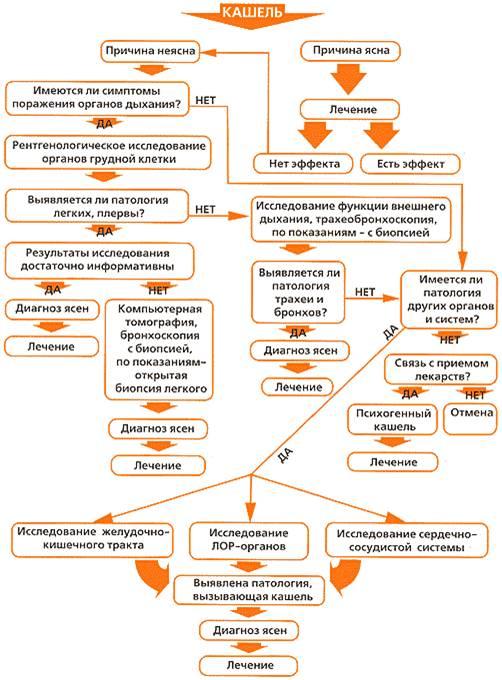
Диагностические мероприятия при затяжном насморке
При затяжном насморке у ребенка постановка диагноза осуществляется на основании данных эпидемиологического анамнеза, клинической картины и риноскопии.
Лабораторные методы диагностики
При
тяжелом течении ринита у детей ранних лет, а также в случае госпитализации ребенка в стационар в обязательном порядке проводится клинический анализ крови с подсчетом лейкоцитарной формулы. Параллельно, по врачебным показаниям, может быть назначен иммунофлуоресцентный анализ отпечатков слизистой оболочки носа для определения вирусных антигенов, или полимеразная цепная реакция (ПЦР), позволяющая идентифицировать широкий спектр возбудителей вирусной природы.
Методы этиологической диагностики при затяжном рините у детей
В том случае, если проведенное в полной мере рекомендованное лечение насморка у ребенка оказывается неэффективным, может возникнуть необходимость идентифицировать хламидийную или микоплазменную инфекцию. Для этого назначается бакпосев
отделяемого из полости носа, или ПЦР мазков из носа и зева.
Инструментальные методы диагностики при затяжном насморке
1.
Риноскопия. Это один из наиболее информативных методов диагностики заболеваний носовой полости и придаточных пазух носа. В настоящий момент в клинической практике применяется передняя и задняя риноскопия. В первом случае для осмотра носовой перегородки, части носоглотки, средней и нижней носовых раковин используется носовое зеркало и лобный рефлектор. Задняя риноскопия
предусматривает применение шпателя и носоглоточного зеркала. При этом исследуется носоглотка, нижние носовые раковины, задние края носовой перегородки и отверстия евстахиевых труб. Иногда для осмотра переднего отдела носовой полости используется ушная воронка (после предварительного закапывания носа сосудосуживающим средством, снимающим отек слизистой оболочки).
2.
Эндоскопическая риноскопия – это инновационная, весьма чувствительная методика, которая назначается при подозрении на развитие синусита и предусматривает использование жесткого или гибкого эндоскопа. Следует отметить, что это достаточно дорогой метод диагностики, а поэтому его проведение оправдано только в случае крайней необходимости.
3.
Диафаноскопия (просвечивание придаточных пазух носа). Это, пожалуй, самая простая диагностическая методика, использующаяся при выяснении причин затяжного насморка. В ходе процедуры к верхнечелюстной или лобной пазухе пациента в темной комнате прикладывается мощный источник света. В норме или при незначительном утолщении слизистой оболочки воздухоносная пазуха хорошо
пропускает свет. Если же развивается воспаление, сопровождающееся сильным отеком и заполнением пазухи патологической жидкостью, отмечается затемнение. Данное исследование в настоящее время рекомендуется проводить вместо рентгенографии при подозрении на развитии острого синусита.
Дифференциальная диагностика затяжного насморка
Необходимость в дифференциальной диагностике возникает тогда, когда при длительно текущем насморке следует исключить неинфекционную природу заболевания (поллиноз, вазомоторный или аллергический ринит, инородное тело или дифтерию носа).
Как лечить кашель без температуры у детей
Устранить неприятный симптом можно, вылечив основное заболевание. Чаще всего педиатр назначает терапию первоисточника проблем, и мучительные признаки проходят по мере восстановления общего здоровья больного. Исключением становится сильный кашель у ребенка. Такие спазмы грудной клетки можно устранить при помощи специальных препаратов и рецептов народной медицины.
Как подобрать правильное лекарство
Выбором эффективного препарата от кашля должен заниматься врач. Педиатр оценивает состояние больного, изучает симптомы и только после этого рекомендует адекватное лечение. Чаще всего применяются:
- отхаркивающие сиропы, усиливающие кашлевый рефлекс («Амрогексал», «АЦЦ»);
- муколитики, разжижающие слизь и ускоряющие отхождение мокрот («Мукалтин»);
- бронхо расширительные ингаляторы, снимающие симптомы аллергии («Эуфиллин»);
- нестероидные противовоспалительные вещества, устраняющие отек в тканях верхних дыхательных путей («Ибупрофен»);
- натуральные микстуры, оказывающие общее действие («Гербион», «Геделикс»);
- препараты, угнетающие импульсы на периферическом уровне («Преноксдиазин»).
Любые медикаментозные препараты имеют противопоказания и могут вызвать опасные побочные действия. Перед началом лечения обязательно проконсультируйтесь с профильным специалистом. Иногда неправильный подбор лекарств приносит больше вреда общему здоровью ребенка, чем первопричина кашля.

Что можно сделать в домашних условиях
Нередко кашель у ребенка без температуры носит физиологический характер. Такой симптом вызывают негативные внешние факторы (пыль, шерсть животных, пары бытовой химии). В этом случае лечение сводится к обеспечению комфортных условий для проживания малыша
Важно чаще проветривать комнату (2-3 раза в сутки по 10-15 минут), выполнять влажную уборку
Многие врачи рекомендуют обратить внимание на температуру и влажность в комнате. Нередко желание защитить свое чадо от сквозняков заставляет родителей «закупоривать» квартиру, пересушивая воздух
Лечение сухого и влажного кашля без препаратов
Если спазмы грудной клетки возникают без симптомов воспалительного процесса, то разрешено попробовать облегчить состояние больного без применения фармакологических веществ.
Кашель у ребенка без температуры можно лечить:
- паровыми ингаляциями (необходимо подышать испарениями вареного картофеля, отваров трав, эфирных масел);
- небулайзером (это бытовой прибор работает по принципу орошения слизистой мельчайшими частицами натуральных лекарств);
- согревающими аппликациями (чаще всего применяются горчичники, компрессы).
Влажный кашель можно устранить при помощи дренажного массажа. Плавные похлопывания по спине от поясницы к лопаткам ускоряют отхождение мокроты из дыхательных путей.
Народная медицина
Многие хронические заболевания, характеризующиеся продолжительным кашлем, можно лечить без применения опасных синтетических препаратов. Природные компоненты менее эффективны, чем фармакотерапия, зато редко вызывают побочные действия.
Детям при кашле без температуры дают:
- теплое питье (чай, молоко, отвары ромашки, мяты);
- жженый сахар (такое сладкое лекарство облегчает отхождение мокроты);
- мед (природный антисептик уничтожает бактерии).
Перед применением любого натурального ингредиента необходимо удостовериться, что у ребенка нет аллергии.