Красные шершавые пятна на теле и лице у ребенка: причины появления и методы лечения
Содержание статьи
- Разновидности
- Грибковое поражение
- Аллергическая реакция
- Причины образования пятен
- Аллергическая реакция
- Укусы насекомых
- Эритема
- Контагиозный моллюск
- Потница и опрелости
- Первая помощь и дальнейшие действия
- Дигностика и лечение
- Тактика лечения в зависимости от причин появления симптома
- Причины возникновения шершавых пятен у ребенка
- Лечение шершавых пятен у ребенка
- Какие заболевания могут привести к появлению белых пятен?
- Витилиго
- Гипомеланоз
- Туберозный склероз
- Отрубевидный лишай
- Проявление при нейроинтоксикации
- Советы доктора Комаровского
Разновидности
В зависимости от того, чем вызваны шершавые пятна на коже, может потребоваться либо местное, либо системное лечение, в некоторых случаях достаточно простого ухода за телом и соблюдения диеты. Также могут потребоваться препараты укрепляющие иммунитет, витаминные комплексы, седативные средства и т.д. Самостоятельно определить заболевание, а тем более назначить лечение, невозможно. Однако сделать предположение относительно природы образовавшегося признака, основываясь на характерных симптомах, всё же можно.
Грибковое поражение
Когда речь заходит о шелушащихся, шершавых участках кожного покрова, то в первую очередь приходит мысль о грибковой инфекции. Нередко такое предположение оказывается верным. Широкое распространение грибковых заболеваний объясняется простотой передачи их возбудителя. Достаточно прикоснуться к поверхности пола, на которой присутствует грибок, чтобы заразиться. Также нередко возбудители передаются при прямом контакте с инфицированным человеком, при использовании его предметов личной гигиены, обуви, одежды и т.д.
Различные грибковые заболевания ведут и проявляются по-разному, однако большинство из них развиваются идентичным образом:
- При попадании на кожу, грибок активно развивается, формируя очаг поражения. Чаще всего на этом месте образуется шелушащееся пятно красного, коричневого, бурого или розового цвета.
- По мере развития инфекции сухие шершавые пятна на коже увеличиваются в размере и количестве. Площадь поражения растёт. Иногда на поверхности образуются высыпания различного вида.
- Образовавшиеся участки нередко сопровождаются зудом, причиняют дискомфорт при прикосновении. В случае образования мелких трещин, возникают болевые ощущения.
Следует понимать, что грибковые заболевания очень заразны. Они представляют опасность как для самого инфицированного человека, распространяясь по поверхности его тела, так и для лиц, находящихся с ним в контакте. Сами по себе такие болезни не проходят, потому что популяция грибка-возбудителя не может произвольно сократиться. Для этого необходимо воздействие противогрибковых препаратов.
Аллергическая реакция
Аллергия, сопровождающаяся кожной реакцией, может привести к поражению значительных участков эпидермиса. В этом случае, как правило, возникает сначала сыпь, а затем появляются множественные красные шершавые пятна на коже, сопровождающиеся зудом. В особо тяжёлых случаях могут наблюдаться такие признаки, как отёчные явления, затруднение дыхания и др. Такие явления требуют немедленной медицинской помощи, поскольку могут привести к серьёзным осложнениям, а в некоторых случаях и летальному исходу.
Аллергическая реакция на коже может появиться под воздействием различных причин. Аллерген попадает в организм по-разному, например:
- с пищей;
- непосредственно на кожу;
- с воздухом при дыхании;
- в результате применения некоторых медикаментозных препаратов и т.д.
Степень интенсивности реакции и её характерные особенности тоже строго индивидуальны, однако в большинстве случаев на поверхности тела аллергия ведёт себя следующим образом:
- На теле появляются мелкие высыпания красного цвета. Чаще всего появляется зуд.
- Сыпь увеличивается, образуя небольшие шелушащиеся пятна с чёткими границами. Площадь поражения растёт.
- Пятна начинают разрастаться, отдельные образования сливаются вместе. Возникают обширные шелушащиеся очаги. Зуд усиливается.
В отсутствие лечения могут появляться и другие симптомы, например, мокнущие участки, трещины по периферии образований, при остром течении даже повышение температуры и отёчные явления.
Такие состояния требуют внимания специалиста и серьёзного лечения. Следует отметить, что аллергические реакции, тем более такие острые, нередко рецидивируют, обостряясь при каждом неблагоприятном воздействии, причём перечень аллергенов может изменяться и увеличиваться. Аллергики знают, насколько непросто бывает справиться с приступами аллергии, некоторые страдают её рецидивами на протяжении всей жизни, соблюдая диету и применяя назначенные препараты.
Причины образования пятен

Пятна на коже у ребенка могут быть вызваны разными факторами, чаще всего провокатором дефектов на коже становятся:
- аллергические реакции;
- укусы насекомых;
- эритема;
- контагиозный моллюск;
- крапивница.
Пятна на коже ребенка может вызвать недостаток гигиены и низкая температура в помещении. При длительном контакте с фекалиями и мочой, на коже ребенка в паховой зоне и на спинке могут отмечаться пятна – это пеленочный дерматит. Если ребенка слишком сильно кутают, у него образуется потничка. В случае воздействия низких температур нарушаются в коже обменные процессы, и на теле появляются пятна, что шелушатся.
Аллергическая реакция
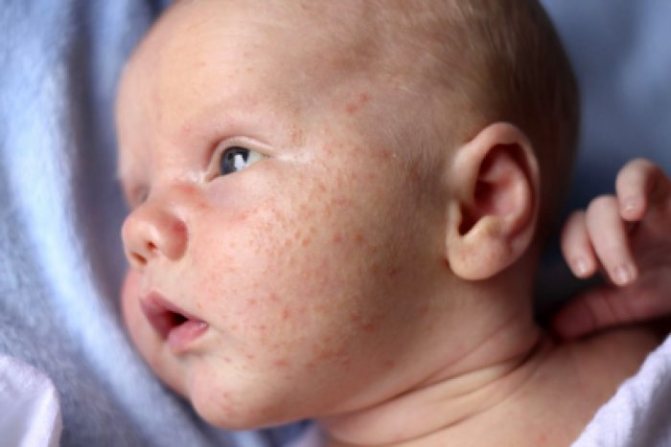
Пятно на коже у ребенка могут спровоцировать реакции на определенный провокатор, он может поступать вместе с пищей, при непосредственном контакте с аллергеном или же через дыхательные пути. Задачей родителей будет определение аллергена, в дальнейшем следует ограничить контакт малыша с провокатором
Обязательно обратить внимание на то, что малыш кушает. Часто аллергическое пятно появляется после яиц, сладостей и экзотических блюд
Узнать аллергическую реакцию можно по тому, что пятна распространяются на все тело, они не имеют четкой локализации, характеризуются расплывчатой формой и разными размерами, доставляют сильный зуд и жжение. На фоне аллергии может повышаться температура и проявляться типичные симптомы простуды — слезотечение или насморк.
Лечение базалиомы на коже лица
Укусы насекомых

Пятна на теле у ребенка фото, которых есть в интернете, часто появляются из-за укуса насекомых. Пока малыш находиться в коляске, он не может сам от себя отгонять комаров или других мошек, соответственно он для них хорошая добыча. Когда ребенок становиться старше, то сам ищет приключений, ведь повышенный интерес к окружающей среде заставляет его брать в руки и в рот все, что движется и не так лежит. Некоторые насекомые способны своим укусом спровоцировать сильнейшую реакцию, и даже анафилактический шок.
Эритема

Очень часто проявляется у новорожденных и детей младшего возраста. Заболевание характеризуется аномальным покраснением кожного покрова неровной формы, что возникает из-за чрезмерного прилива крови к капиллярам. Начинается заболевание мелкими красными точками на лице, которые сливаются в обширное красное пятно. Оно плавно перемещается на шею и сползает на другие участки тела. На раннем этапе, пятно на щеке напоминает след от пощечины, характеризуется отечностью и может возвышаться над кожей. Эритема имеет четко обусловленные границы, и сыпь четко локализована в одном месте. С развитием заболевания, пятно становиться бледным и со временем исчезает.
Контагиозный моллюск
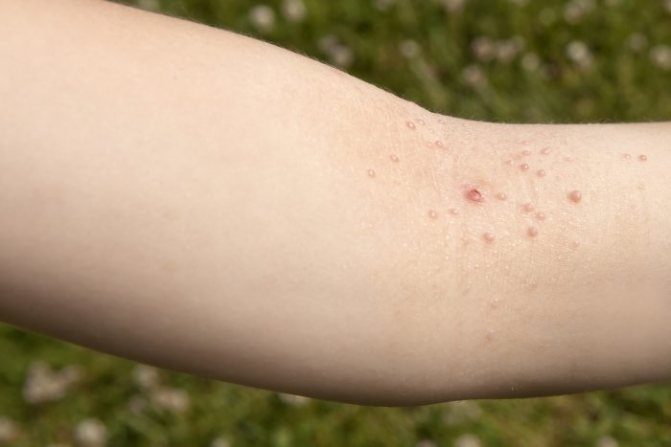
Встречается в младенческом возрасте, пятна на коже напоминают круглые узелки с перламутровым оттенком. При надавливании на них, отделяется творожистое содержимое. Изначально появляется один узелок, а спустя несколько дней, появляться и другие новообразования – чем больше узелков, тем хуже состояние иммунитета у ребенка. Сыпь не доставляет зуда и болезненных ощущений. Держится не больше недели и проходи сама, хотя может усложняться бактериальной инфекцией, что попадет во вскрывшийся узелок, при несоблюдении правил личной гигиены.
Потница и опрелости
Самые распространенные причины покраснений у маленьких детей – это природная реакция организма на жаркую погоду нежной кожи. Потница образуется на складках, на шее, спинке, груди, подмышках из-за затрудненного потоотделения.
Поверхностный слой кожи при этом немного набухает, возникают небольшие красные пузыри. Зуда и дискомфорта потница обычно не вызывает и быстро исчезает при правильном уходе.
Опрелости могут проявляться как красные набухшие чувствительные пятна или шелушения. Кожа в местах опрелостей становится влажной.
И потница, и опрелости могут возникать из-за плохой гигиены ребенка, синтетической одежды, особенно если родители одевают малыша чересчур тепло, или использования жирных кремов для кожи летом.
Что касается гигиены, то нежная детская кожа раздражается из-за долгого нахождения в подгузнике, особенно с каловыми массами или мочой.
Первая помощь и дальнейшие действия
В качестве первой помощи родители должны снять с ребенка рубашку, майку, распашонку: все, что прилегает к кожным покровам спины. Важнейшая для мам и пап тактика — наблюдение. Не спешите сразу отправлять ребенка в больницу или поликлинику. Вполне возможно, что у крохи банальная потница, справиться с которой вы сможете и самостоятельно, или же заразное инфекционное заболевание, при котором контактировать с другими детьми (в той же очереди в поликлинику) категорически запрещено во избежание распространения заразы.
Сняв майку, измерьте ребенку температуру тела. Если она высокая, осмотрите горло и оцените, дышит ли носик. Внимательно осмотрите остальные кожные покровы в поисках других элементов сыпи. Не забудьте обследовать область паха и волосистую часть головы.

В ожидании врача ребенка нужно раздеть до трусов, уложить в постель, накрыв только легкой простынкой. Если жар будет слишком высоким (выше 38,5 градусов для грудничка или выше 39,0 градусов для ребенка старше 3 лет), дайте одну разовую дозу любого жаропонижающего средства на основе парацетамола и обеспечьте ребенку обильное теплое питье.
Если ничего, кроме сыпи на спине, не обнаруживается, малыш бодр, следует оставить его в трусиках на пару часов. Если сыпь побледнеет, это потница. Искупайте ребенка с отваром ромашки или череды, смажьте сыпь подсушивающей мазью, например, «» или «Деситилом». Устраните неблагоприятные факторы, которые привели к образованию потницы: справьтесь с жарой в помещении (рекомендуемая температура воздуха — 21 градус тепла). Переоденьте ребенка в одежду из натуральных тканей.


Если сыпь от контакта с воздухом не бледнеет и меньше не становится, можно отправиться на прием в поликлинику. По дороге следует вспомнить все, что ребенок ел и пил за последние несколько дней, были ли в его рационе новые продукты, применялись ли новые косметические средства или средства для стирки. Не исключена аллергия. Доктор оценит степень сенсибилизации и назначит лечение.
Самое трудное – найти источник аллергена и устранить его. Одновременно с этим ребенку будут рекомендованы антигистаминные препараты, возможна и гормональная терапия мазями, если сыпь распространенная и сильная.
Лишай и нуждаются в осмотре у дерматолога и инфекциониста. Эти доктора дадут родителям подробную инструкцию с пояснениями, как ухаживать за кожными покровами и чем лечить патологию. При подозрении на лишай следует вызвать врача на дом. Себорея заразной не является, с ней вполне можно отправиться на прием самостоятельно.

Бактериальные инфекции нуждаются в лабораторном подтверждении наличия золотистого стафилококка или стрептококка. Лечат такую сыпь анилиновыми красителями: стафилококк боится самой обычной зеленки, а стрептококк чувствителен к . В редких случаях, когда бактериальная инфекция перешла в форму системной, назначаются антибиотики.
Дигностика и лечение
Для дифференциальной диагностики применяют такие виды исследований:
- Осмотр дерматоскопом, который позволяет увидеть с многократным увеличением любую патологию на коже.
- Исследование пигментных образований лампой Вуда, в которой используется слабое ультрафиолетовое излучение. Меланин хорошо поглощает ультрафиолет, поэтому участки с большим содержанием пигмента выглядят более темными, с меньшим — светлыми.
- В сомнительных случаях проводится компьютерная диагностика родинок с помощью видеодермоскопа.
- Биопсия тканей с гистологическим изучением. Нахождение клеток с признаками пролиферативного роста — пазание для консультации онколога.
- Тактика терапии пигментных образований, если они не доставляют никакого физического или эстетического дискомфорта, заключается в динамическом наблюдении. Осветляющие и отбеливающие наружные средства для удаления участков пигментации у детей практически не используются.
- Большинство препаратов содержит гормоны или опасные для ребенка химические вещества. После разрешения врача пятна у ребенка старше 6—7 лет можно обрабатывать соком петрушки, огурца или лимона.
- Если принято решение об устранении патологического образования, метод деструкции подбирается индивидуально.
- Хирургическое удаление заключается в иссечении пораженного участка скальпелем. Ткани направляются на гистологическое обследование. После операции остаются шрамы и рубцы.При подозрении на злокачественное перерождение пигментного образования его удаляют только хирургическим методом
- Криотерапия, когда деструкция выполняется действием сверхнизких температур. Жидкий азот вызывает мгновенную заморозку и некроз патологических тканей. Применяют при удалении у детей небольших сосудистых опухолей — гемангиом. После криодеструкции остается малозаметное пятно. Поврежденные ткани полностью регенерируют через полгода.
- Электрокоагуляция — это метод устранения кожного дефекта действием токов высокой частоты. Манипуляция болезненная, требует использования обезболивания. У детей применяется редко.
- Лазеротерапия. Маленькие родинки и пятнышки с помощью лазерного луча удаляют одномоментно. Это метод позволяет точно рассчитать глубину действия, диаметр луча, чтобы не травмировать здоровую кожу. Используют только при доброкачественных новообразованиях.
- Радиоволновой метод. Прибор оснащен вольфрамовой нитью, которая вырабатывает высокочастотные волны. Срезаются патологически измененные ткани до здоровой кожи. Эпителизация проходит быстро, иногда остается косметический рубчик.
Тактика лечения в зависимости от причин появления симптома
Сыпь на ногах у ребенка требует квалифицированной медицинской помощи. Лечение зависит от природы происхождения патологии. Нередко корректировка образа и качества жизни практически сразу приводит к улучшениям. Комплексное лечение включает устранение основной причины, внешних проявлений на коже (местное лечение), соблюдение правил гигиены, правильное питание.
Специальную терапию назначает специалист. Она предполагает прием противовирусных, антибактериальных или противогрибковых препаратов. Однако большинство заболеваний требует полноценного ухода за ребенком, диеты, местного лечения для снятия воспаления и зуда.
Лекарственные препараты:
- противоаллергические средства, подходящие по возрасту — они хорошо снимают отек тканей, уменьшают неприятные ощущения (Фенистил, Эриус, Зиртек, Супрастин, Диазолин и др.);
- кортикостероидные мази или кремы;
- гормональные препараты для наружного применения (Преднизолон, Кеналог и пр.);
- иммуномодуляторы или иммуностимуляторы (применяются в крайних случаях у детей после 3 лет);
- мази или гели для уменьшения воспаления и зуда, а также для быстрого заживления (Фенистил гель, Бепантен, Веледа и др.);
- антисептические средства — при необходимости (Бетадин, Хлоргексидин, Мирамистин).
Помимо медикаментозной терапии важно позаботиться о личной гигиене, питании, окружающей среде. Следует купать ребенка ежедневно с использованием мягких детских средств или просто теплой водой (грудничков)
Нужно отказаться от некачественной косметики.
Важно пересмотреть домашнюю бытовую химию, особенно средства для стирки. Лучше перейти на экологические гипоаллергенные марки
В помещении должно быть чисто. Постельное и нижнее белье, одежда должны быть из натуральных тканей.
Если причиной проблемы стала аллергия, нужно изолировать малыша от аллергена, в т.ч. обеспечить гипоаллергенную диету
В остальных случаях, особенно при авитаминозе, важно пересмотреть рацион малыша. Важное значение имеет полноценное правильное питание, которое подразумевает употребление нежирного мяса, рыбы, кисломолочных продуктов, овощей, фруктов, каш
Причины возникновения шершавых пятен у ребенка
Аллергические заболевания у родителей (экзема, крапивница) являются факторами, увеличивающими риск возникновения аллергии у ребенка.
Неблагоприятные изменения в организме беременной (заболевания, интоксикации, недостаточное и неполноценное питание, угроза выкидыша, преждевременные роды) также влияют на формирование организма ребенка.
После рождения определяющим фактором при возникновении диатеза является характер вскармливания.
Ранний переход на искусственное вскармливание и выбор неподходящей смеси (особенно на основе миндального и соевого молока) способствуют возникновению кожных проявлений диатеза.
Однако определяющее значение в возникновении данной патологии отводится особенностям питания ребенка.
Избыточное количество углеводов в пище приводит к частым рецидивам в лечении экссудативного диатеза и экзем. У ребенка, страдающего диатезом,содержание сахара в коже выше нормы в 2 раза.
Лечение шершавых пятен у ребенка
Всегда начинается с налаживания рационального питания.
Если ребенок на грудном вскармливании, необходимо определить, на какой именно продукт из рациона матери возникает кожная реакция.
Такие же ограничения делаются в рационе ребенка, если выяснен аллергизирующий продукт.
Часто родители ребенка исключают из рациона яйца, клубнику, шоколад, цитрусовые, сыры, кофе, а шершавые пятна на коже ребенка все равно появляются.
Необходимо помнить о том, что продукты для питания ребенка должны покупаться на рынке, поскольку они не содержат консервантов, эмульгаторов, стабилизаторов и усилителей вкуса.
Именно эти добавки не воспринимаются детским организмом.
Привозные овощи и фрукты обрабатываются газообразными и жидкими консервантами для увеличения сроков хранения.
Различные сахаросодержащие напитки и кондитерские изделия имеют состав, исключающий их присутствие в детском рационе.
Употребление каш, киселей, сахара, меда также приводит к ухудшению состояния кожи ребенка.
Глистная инвазия может быть одной из причин появления участков покраснения и шершавости.
Применение существующих лекарственных препаратов малоэффективно.
Различные мази, содержащие гормональные препараты, очень быстро приводят к исчезновению красных пятен, но так же быстро поражения кожи появляются вновь, иногда на других местах.
Применение антигистаминных препаратов (типа Зиртек, Цитрин) оправдано только в случае упорного зуда кожи.
Их прием можно сочетать с препаратами кальция (хлорид и глюконат, глицерофосфат).
Поскольку дети, страдающие диатезом, нервные и раздражительные, на ночь можно применять в качестве успокаивающего и снотворного средства фенобарбитал.
Традиционные примочки из ромашки, дубовой коры, череды оказывают успокаивающее и заживляющее действие.
После их применения кожу следует присыпать тальком или танином.
При лечении ребенка нужно помнить следующее: изменения на коже ребенка всегда являются отражением процессов, происходящим в его организме.
Сбалансированное питание в сочетании с соответствующим возрасту режимом дня, длительное пребывание на свежем воздухе, улучшение и удлинение сна, предупреждение излишне возбужденного состояния ребенка необходимы для успешного лечения экссудативно-катарального диатеза.
Какие заболевания могут привести к появлению белых пятен?
Рассмотрим подробнее заболевания, которые могут привести к возникновению белых пятен на коже ребенка.
Витилиго
Болезнь Витилиго сопровождается появлением заметных белых пятен, с четко выраженными границами. На пораженных участках отсутствуют высыпания.
Пятна имеют четкий контур, яркий цвет и гладкую текстуру. Участки поражения – руки, ноги, лицо, локтевые сгибы, пах.
Основные симптомы:
- депигментация кожного покрова лица, рук, паха, локтевых и коленных сгибов;
- изменения окраса волосяного покрова.
Возникновение Витилиго происходит в результате нарушения системы выработки меланина.
Причин несколько:
- сбои и нарушения в работе печени;
- заболевания щитовидной железы и эндокринной системы;
- перенесение тяжелых инфекционных заболеваний (ангина, вирусная пневмония, грипп и др.);
- нарушения в работе нервной системы и частые стрессы;
- сбои в работе иммунной системы, при которых организм сам уничтожает меланин;
- несоответствие нормы работы гипофиза;
- заболевания внутренних органов;
- несбалансированное питание.
Витилиго может появиться без возникновения сопутствующих болезней по причине наследственной предрасположенности.
Гипомеланоз
Гипомеланоз – заболевание, поражающее кожные и волосяные покровы небольшими белыми пятнами размером 2-5 мм. Пятна появляются на участках кожи, подверженных воздействию прямых солнечных лучей. Место поражения кожи гладкое, но иногда начинает шелушиться и чесаться.
Гипомеланоз различается по типам, имеющим свою симптоматику:
- Каплевидный гипомеланоз чаще всего поражает девочек со светлой кожей. На эпидермисе проявляются малозаметные белые участки, отличающиеся от здоровой кожи;
- Идиопатический гипомеланоз возникает в результате нарушения цепочки в процессе синтеза меланина;
- Гипомеланоз ито – врожденная патология, выраженная неврологическими нарушениями.У детей наблюдается гиперактивность, умственная отсталость, пониженный тонус мышц, макроцефалию, пороки сердца, отклонения от нормы роста волос и зубов;
- Макулярный (прогрессивный) гипомеланоз распространяется на все конечности, туловище, лицо и шею. Причиной возникновения белых пятен являются бактерии, живущие на поверхности кожи.
Гипомеланоз легче поддается лечению на начальной стадии. Помимо наследственности, причиной возникновения может стать перенесенное организмом тяжелое заболевание.
При обнаружении признаков болезни нужно показаться врачу, чтобы избежать осложнений, влияющих на работу центральной нервной системы.
Туберозный склероз
Туберозный склероз – наследственная болезнь, возникающая вследствие генетических нарушений.
К основным признакам заболевания относятся:
- доброкачественные многочисленные опухоли, локализующиеся на различных участках тела;
- появление матово-белых участков, покрывающих всю поверхность кожного покрова;
- появление на участках кожи бугорков в районе носа и губ;
- потеря гладкости кожных покровов;
- появление гладких и плотных узелков в районе носогубных складок;
- возникновения мелких высыпаний на коже;
- огрубение участков кожного покрова, напоминающее апельсиновую кожуру;
- появление красных пятен и узелков на ногтевых пластинах;
- возникновение туберсов и субэпиндимальных узлов на поверхности головного мозга. Это опухолевые образования. Основаниями для их подозрения являются частые головные боли, ухудшение зрения, рвота, припадки с судорогами, потеря сознания.
Туберозный склероз чаще поражает грудничков, чем взрослых. Из-за сложности диагностики заболевание обнаруживают довольно редко.
Туберозный склероз может спровоцировать возникновение следующих болезней:
- поражение ЦНС;
- аутизм;
- задержка психического развития;
- умственная отсталость;
- гиперактивность;
- синдром дефицита внимания;
- нарушения сна;
- доброкачественнее опухолевые образования, поражающие мышечную ткань сердца;
- почечная недостаточность.
Если вовремя не диагностировать заболевание, можно значительно укоротить продолжительность жизни пациента.
Отрубевидный лишай
Отрубевидный лишай в первую очередь появляется на спине. Затем очаги возникновения распространяются по шее, груди, плечам и подмышечным впадинам. Причиной возникновения является грибковая инфекция (грибы рода Malassezia).
К наиболее часто встречающимся симптомам отрубевидного лишая относят:
- появление белых пятен круглой или овальной формы;
- зуд и шелушение пораженных участков;
- увеличение лимфатических узлов;
- изменение цвета кожных покровов на желтый или зеленовато-коричневый.
Проявление при нейроинтоксикации
Нейроинтоксикация из-за отравлений или вследствие инфекции, также будет стрессом для сердца. Симптом белого пятна при шоке 3 степени также будет наблюдаться. Кроме того, будут наличествовать другие яркие симптомы:
- спутанность сознания;
- сниженная температура;
- сбитый синусовый ритм сердца — брадикардия;
- парез кишечника;
- цианоз кожи.
Первая помощь при выраженной интоксикации — это вызвать рвоту. И срочно позвонить в скорую помощь.
Экзема – хроническое, кожное, незаразное, воспалительное заболевание, характеризующееся высыпаниями, зудом, периодами обострения и ремиссии (улучшения).
Другое название экземы- мокнущий лишай. В переводе от ekzeo — вскипать, этим объясняется свойство пузырьков быстро вскрываться, наподобие пузырьков кипящей воды.
Само заболевание широко распространено.
Выделяют две формы экземы: острая и хроническая.
Различают следующие разновидности экземы:
- Истинная (идиопатическая) форма характеризуется острым началом заболевания. Поражение симметрично (чаще кисти вовлекаются, но располагаться могут в любом месте), границы нечеткие. Отмечаются очаги покраснения, на фоне которых образуются везикулы (пузырьки), папулы (узелки), кожа отечна; через некоторое время пузырьки вскрываются, образуя эрозии (дефект кожи), выделяется серозное содержимое (называется экзематозные колодцы) – такое состояние называется мокнутие, затем содержимое ссыхается и образуются серозные (если серозное содержимое) или геморрагические (т.е. кровяные ) корочки.
- Микробная экзема развивается на месте хронических очагов инфекции, при присоединении инфекции, можно выделить следующие подвиды.
Микотическая форма — при присоединении грибкового компонента, присоединяется шелушение.
Паратравматическая форма — высыпания располагаются на месте травмы.
Варикозная форма — на фоне трофических нарушений, чаще всего располагаются на голенях, высыпания синюшно-лилового цвета, располагаются ассиметрично.
Советы доктора Комаровского
У ребенка болит живот и рвота — возможные причины тошноты и поноса
Решить большинство проблем с детской кожей, по мнению доктора Комаровского, можно, создав оптимальные условия для малыша:
- в комнате должно быть чисто;
- влажность воздуха – 50-70%;
- температура – в пределах 18-20 С.
Если у малыша все же возникли проблемы с кожей, то следует придерживаться простых правил, чтобы быстро справиться с лечением:
- купать в теплой, а не горячей воде;
- только в крайних случаях использовать пенки, гели;
- время купания детей с кожными поражениями не должно превышать 10-15 мин.;
- вытирать кожу нельзя, только бережно промакивать;
- внимательно выбирать одежду, чтобы она не натирала эпидермис.
Детям с сухой кожей не стоит долго находиться под прямыми солнечными лучами. При отдыхе на море для малышей обязательно используют специальные защитные УФ-средства.