9 эффективных способов минимизировать риск синдрома внезапной детской смерти
Содержание статьи
- Какой должна быть постель ребенка? Как лучше укладывать его для сна?
- Профилактика
- 9 эффективных способов минимизировать риск синдрома внезапной детской смерти
- Транспозиция крупных артерий
- Диагностика СВДС
- Факторы риска синдрома детской внезапной смерти
- Причины (факторы риска) синдрома внезапной детской смерти
- Физические причины
- Факторы риска синдрома внезапной детской смерти, связанные со сном
- Материнские факторы риска СВДС
- Поддержка родителей
- Проговаривайте свои чувства
- Дайте себе время для исцеления душевной раны
- Что повышает риск СВДС?
- Предполагаемые причины смерти
- Провоцирующие факторы к возникновению внезапной смерти
- Механизм развития
- На заметку маме
Какой должна быть постель ребенка? Как лучше укладывать его для сна?
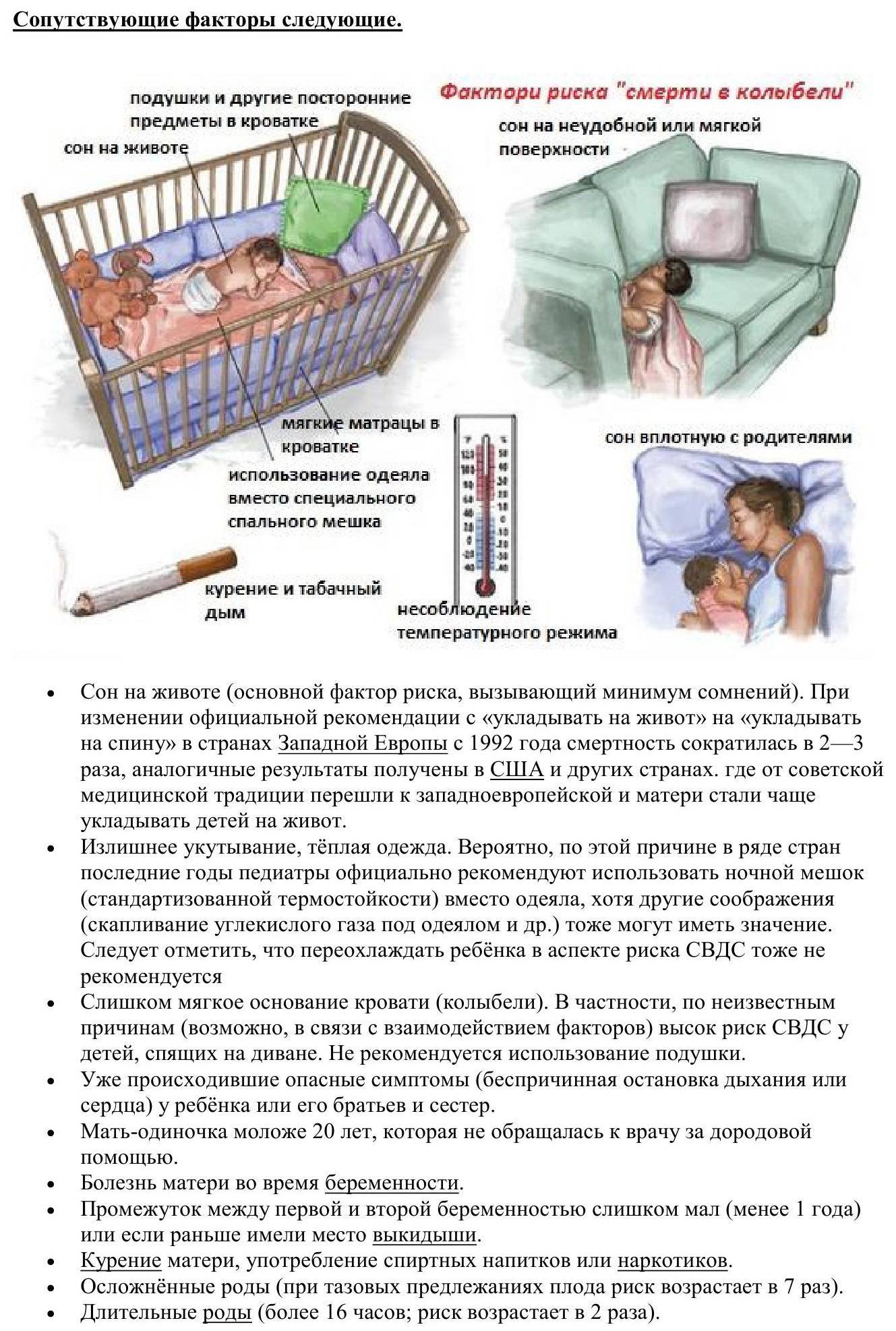
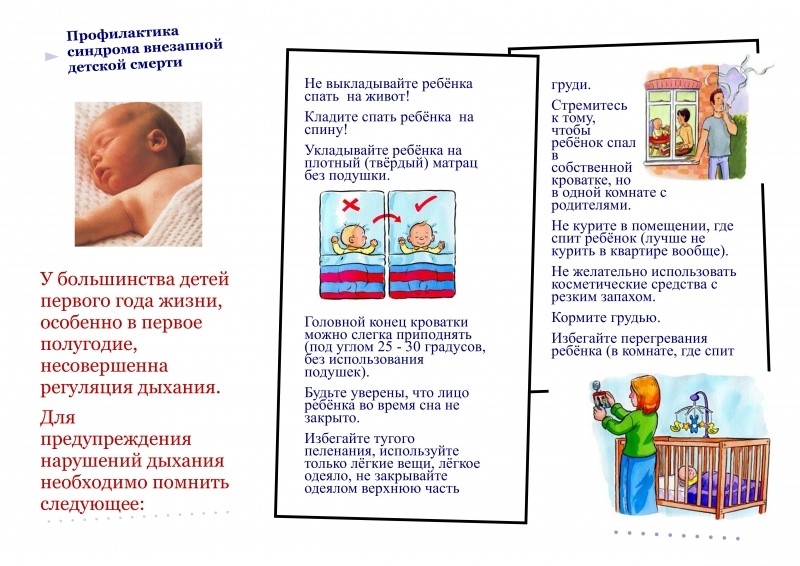
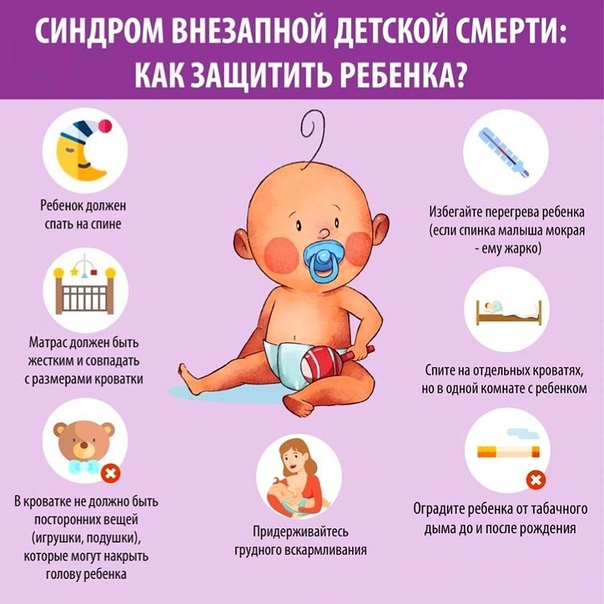
Кроватку лучше всего ставить в комнате матери, но не возле радиатора, камина или обогревателя, чтобы исключить перегревание ребенка. Матрас должен быть твердым, ровным. На матрас можно стелить клеенку, сверху – хорошо расправленную простынь. Подушку лучше не использовать вообще. Постель должна быть настолько жесткой, чтобы голова ребенка не оставляла вмятины.
Одеяло в холодное время года должно быть шерстяным, а не пуховым или ватным. Не следует пользоваться термоодеялом. Накрывать одеялом ребенка следует не выше плеч, чтобы малыш случайно не накрылся с головой. Ребенок должен ножками упираться в нижний бортик кроватки.
При использовании спального мешка надо подбирать его строго по размеру, чтобы ребенок не мог спуститься в нем вниз. Температура в комнате ребенка не должна превышать 20˚С. При перегревании малыша ухудшается контроль мозга за работой дыхательного центра.
Чтобы убедиться в том, что ребенку не холодно, потрогайте его животик, а не ручки или ножки (они бывают холодными, даже если ребенку тепло). Вернувшись с прогулки, разденьте малыша, даже если при этом он проснется.
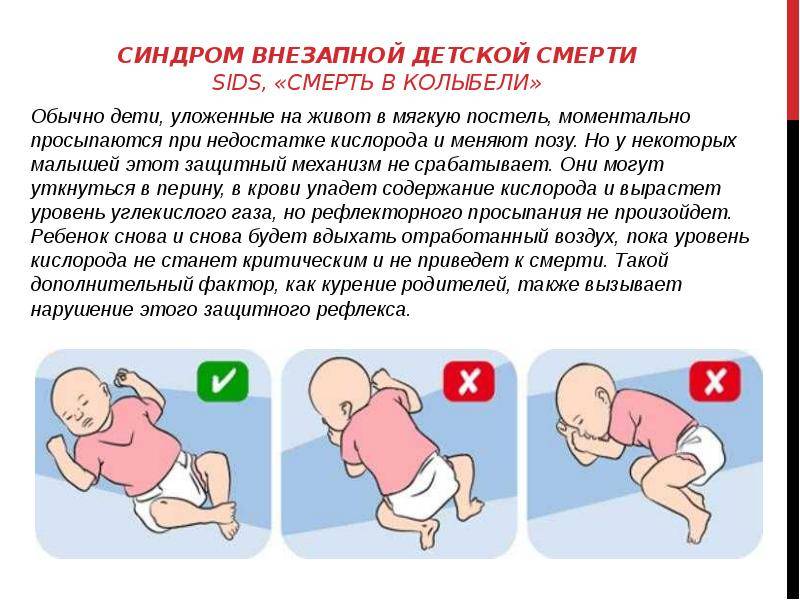
Класть малыша спать следует только на спину. Чтобы предотвратить срыгивание и последующую аспирацию (вдыхание) рвотных масс в положении на спине, необходимо подержать ребенка перед укладыванием 10-15 минут в вертикальном положении. Это поможет ему вывести из желудка воздух, проглоченный вместе с пищей.
В положении на животе возрастает риск СВДС в силу ряда причин:
сон более глубокий (так как повышается порог пробуждения);
нарушается вентиляция легких; это важно особенно для младенцев в 3-месячном возрасте, когда ослабевают рефлексы, способствующие вентиляции;
возможно нарушение баланса между симпатической и парасимпатической нервными системами;
ослабевает физиологический контроль за работой сердца, легких, за вегетативными функциями (в том числе за пробуждением во время сна).
Особенно опасно положение на животе для деток, которые, как правило, спят на спине и случайно переворачиваются во сне на живот. Детей, которые любят засыпать на животе, следует переложить на спину после того, как они уснут. Положение на боку также менее безопасно, чем на спине. Не следует класть в кроватку мягкие игрушки.
Во втором полугодии жизни малыша, когда он сам может переворачиваться в постели, можно позволять занимать удобную ему самому позу во время сна. Но укладывать его спать все же нужно на спине. Если ребенок оказался на животе, лучше перевернуть его на спину.
Несмотря на то, что случаи внезапной смерти происходят чаще в ночное время и ранним утром, не следует оставлять ребенка без присмотра и в часы дневного сна. Переносная люлька удобна тем, что мать может заниматься домашней работой и быть при этом в одной комнате со спящим малышом.
Профилактика
Несмотря на т0 что не существует гарантированных способов профилактики СВДС, родители должны принять несколько защитных мер для снижения риска неожиданного инцидента.
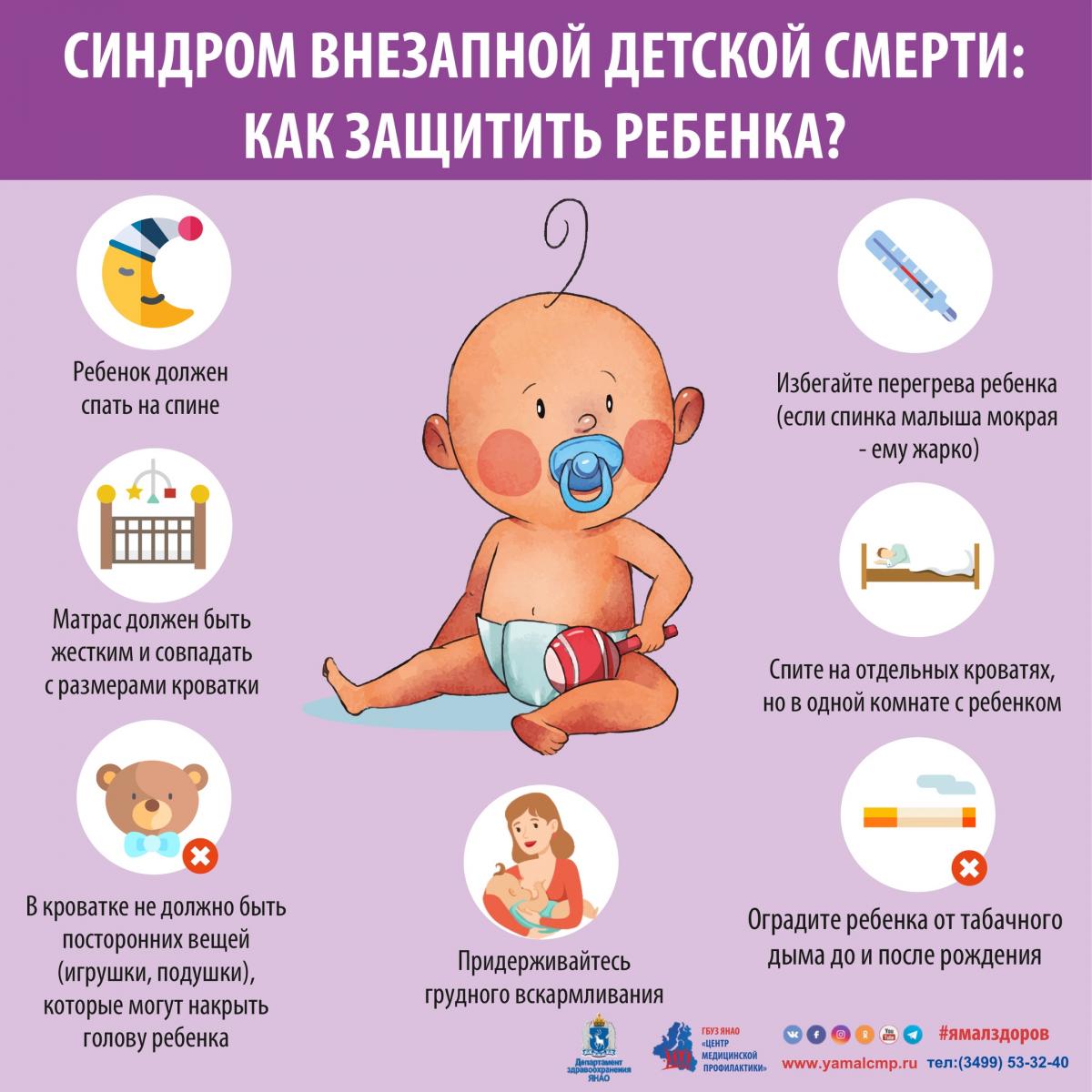
1. Положите ребёнка спать на спину:
- у ребёнка больше риска для СВДС, когда он спит на боку или на животе. Во время такого положения лицо младенца сильно упирается в матрас, и он не может свободно дышать;
- удостоверьтесь, что голова ребёнка раскрыта, и лучше положить спящего ребёнка на спину. Это помогает ему дышать более комфортно.
2. Храните детскую кроватку в чистоте и порядке:
не оставляйте мягкие игрушки или подушки в кроватке ребёнка, так как это мешает его дыханию, когда лицо младенца прижато этими предметами.
3. Избегайте перегрева ребёнка:
- целесообразно использовать мешок для сна или лёгкие одеяла, чтобы ребёнок был в тепле;
- не используйте никаких дополнительных покрытий и не закрывайте лицо ребёнка, когда он спит;
- при покрытии младенца пушистыми одеялами, так как ребёнок делает много бессознательных движений, и одеяло может задушить его;
- выбирайте одеяла небольшого размера и прикладывайте их к подножию матраса, чтобы оно прикрывало плечи ребёнка;
- пеленание или обёртывание младенца пушистыми и толстыми покрытиями заставляет его чувствовать себя некомфортно и затрудняет дыхание;
- перегретый ребёнок испытывает беспокойство и не может переносить высокую температуру тела в течение длительного промежутка времени.

4. Очень полезно грудное вскармливание:
- грудное вскармливание повышает иммунитет ребёнка и защищает его от инфекций дыхательных путей;
- целесообразно кормить ребёнка грудью в течение как минимум шести месяцев, что эффективно снижает риск СВДС.
5. Предложение соски:
- сосание соски во время сна эффективно устраняет риски СВДС;
- но если младенца не интересует соска, не стоит принуждать его;
- положите соску в рот ребёнка до сна. Но не вкладывайте её в рот после того, как он заснёт;
- держите соску чистой для предотвращения попадания вредных микробов в организм младенца.
6. Не курите вокруг младенца:
- родители-курильщики должны отказаться от своей зависимости до и после рождения своего ребёнка;
- пассивное курение часто приводит к удушью младенца;
- младенцы, рождённые от курящих матерей, подвергаются большему риску СВСМ.
7. Обеспечьте сон ребёнка на твёрдой поверхности:
- всегда кладите ребёнка спать на твёрдую поверхность;
- не кладите ребёнка на диван, между подушками;
- когда ребёнок засыпает в переноске, попробуйте как можно скорее положить его на твёрдый матрас.
8. Дородовой уход:
- ранняя и регулярная пренатальная помощь эффективно помогает снизить риск СВДС;
- следуйте сбалансированной диете;
- матери необходимо проходить частые медицинские осмотры в течение всего периода беременности. Это обеспечит в раннюю диагностику любых аномалий растущего плода. Патологии мозга часто приводят к СВДС;
- регулярный медицинский осмотр также снижает риск преждевременных родов или низкой массы тела при рождении.
9. Регулярный осмотр педиатра и иммунизация:
- когда ребёнок выглядит больным или страдает от нарушений дыхания, немедленно обратитесь к врачу;
- необходимо вакцинировать ребёнка согласно графику. Иммунизация защищает его от опасных для жизни заболеваний;
- исследования показывают, что вакцинация ребёнка в указанные сроки снижает риск СВДС;
- если у ребёнка возникнет апноэ, немедленно отвезите его к врачу. Врач изучает нарушения здоровья и принимает необходимые процедуры лечения.
9 эффективных способов минимизировать риск синдрома внезапной детской смерти
Синдром внезапной детской смерти (СВДС) — худший кошмар каждого из родителей. Это может произойти неожиданно. Самое ужасное то, что наука не может сказать, почему это происходит. Итак, одна из немногих вещей, которые вы можете сделать, это вооружиться правильными знаниями об этом явлении.
Новоиспечённые родители делают всё возможное, чтобы сохранить здоровье своих детей. Но иногда ребёнок, который кажется совершенно здоровым, умирает без всякой видимой причины.
СВСМ определяется как внезапная смерть младенца младше 1 года, которая остаётся необъяснённой после тщательного расследования случаев, включая выполнение полного вскрытия, осмотр места смерти и обзор клинической истории. Случаи, которые не соответствуют этому определению, в том числе без посмертного расследования, не должны классифицироваться как внезапная детская смерть; эпизоды, включающие вскрытие и тщательное расследование, но остаются неразрешёнными, могут быть обозначены как неопределённые или необъяснимые.
https://youtube.com/watch?v=7UY6fcS7tzY
Транспозиция крупных артерий
Транспозиция крупных артерий после atrial-switch операции (Mustard или Senning) связана с показателем поздней внезапной смерти 2-8% , которая обычно вызвана дисфункцией синусового узла, но в некоторых случаях обусловлена вентрикулярной тахиаритмией. Из-за необходимости экстенсивной резекции в области предсердной проводящей ткани и в результате развивающегося фиброза пациенты подвержены риску развития атриальных тахикардий. Предполагается, что механизм ВСС состоит в предсердной тахикардии с быстрой проводимостью к желудочкам. Риск ВСС при этом увеличивается с возрастом. Водитель ритма может оказаться необходимым, так как у этих пациентов может оказаться определенной степени дисфункция синусового узла, а принимаемые антиаритмики могут подавлять функцию синусового узла. Некоторые центры рекомендовали антитахикардные pacemakers для пациентов с тяжелыми атриальными тахиаритмиями.
Диагностика СВДС
Детям, которые пережили СВДС назначается комплексное обследование. Для начала проводится осмотр ребенка педиатром, детским невропатологом, кардиологом, пульмонологом, ЛОР-врачом и др. В качестве инструментальных обследований применяются:
- электроэнцефалография (ЭЭГ) – исследование электрической активности мозга;
- полисомнография – анализ сна пациента с применением специальных компьютерных комплексов;
- транскраниальная допплерография (ТКДГ) – ультразвуковое исследование сосудистой системы головного мозга;
- электрокардиография (ЭКГ) – функциональная диагностика, основанная на изучении и регистрации электрических полей, образующихся при работе сердца;
- ультразвуковое исследование сердца;
- суточный мониторинг электрокардиографии – электрофизиологическая инструментальная диагностика;
- рентгенография грудной клетки.
Помимо инструментальных исследований СВДС используется инфекционная диагностика. К методам относятся:
- иммуноферментный анализ (ИФА) – лабораторный метод, определяющий различные низкомолекулярные соединения, макромолекулы, вирусы и пр.;
- полимеразная цепная реакция (ПЦР) – метод, позволяющий увеличить малую концентрацию особых фрагментов нуклеиновой кислоты в пробе;
- микробиологическое исследование – длительная диагностика различных инфекционных заболеваний. Производится сбор биологических материалов – мазок, соскоб, пункция и биопсия;
- биохимический анализ крови – метод, позволяющий оценивать работу всех внутренних органов (почки, желчный пузырь, печень, поджелудочная железа и др.), получать информацию об обмене веществ и выяснять потребность в определенных микроэлементах:
- кислотно-основное состояние крови.
Факторы риска синдрома детской внезапной смерти
До сих пор они пока точно не установлены, однако многочисленные исследования свидетельствуют о том, что наиболее часто СВДС может развиться в следующих ситуациях:
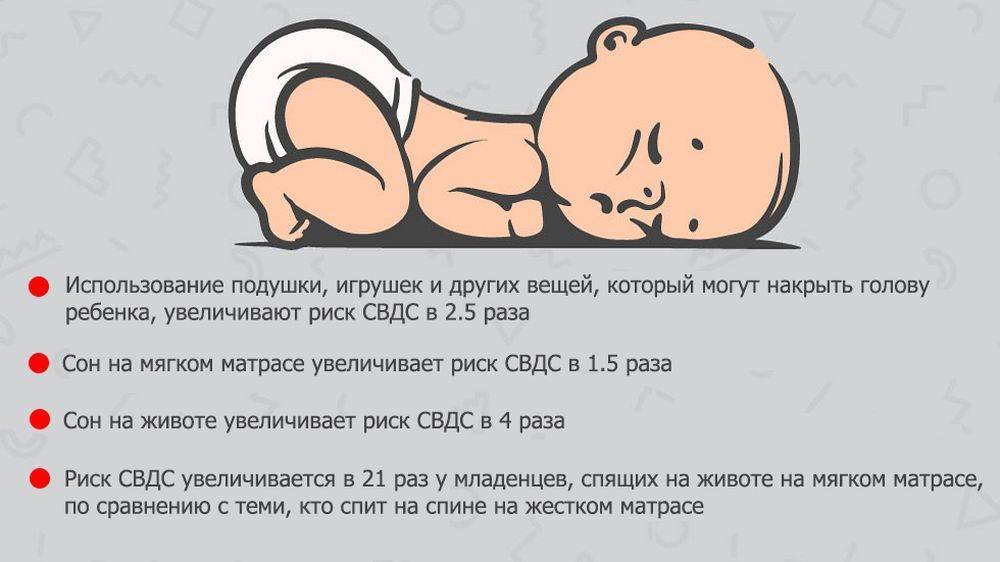
* Сон ребенка на животе. Теория, которая объясняет, почему это происходит, такая: у малыша в положении лежа на животе, сужаются дыхательные пути и присутствует риск того, что он вновь вдохнет уже использованный воздух. Всё это ведет к тому, что ухудшается кровоснабжение головного мозга, а дыхательный центр перестает реагировать на увеличение углекислого газа в крови, приводя к временной остановке дыхания.
* Вероятность «смерти в колыбели» повышается если:
- у братьев, сестер, а также родителей крохи в младенчестве отмечалась беспричинная остановка дыхания или сердца
- в семье ранее кто-то уже погиб от СВДС
По всей видимости, имеется наследственная предрасположенность к синдрому.
* Совместный сон с мамой. Однозначного мнения на это счет нет. Одни считают, что он может привести к СВДС в случае, если нарушается комфортный сон крохи. Однако большинство медиков склоняются к мнению о том, что сон с мамой, наоборот, является профилактикой СВДС. Поскольку организм малютки очень чувствителен, благодаря чему он синхронизирует свое дыхание с материнским, а сердцебиение — с работой маминого сердца. Кроме того, близость матери позволяет ей быстро отреагировать на остановку дыхания и принять соответствующие меры.
* Лимфатико-гипопластический диатез. При этой аномалии конституции увеличиваются миндалины (носоглоточная и небная), нарушая дыхание через нос, что повышает риск наступления апноэ. Кроме того, уменьшается выработка надпочечниками глюкокортикоидов, что ведет к снижению резервных возможностей организма малютки.
* Отягощенное течение беременности (токсикоз, перенесенные инфекции), масса тела при рождении менее 2,5 кг и более 4 кг, недоношенность, многоплодная беременность приводят к тому, что нарушаются адаптационные механизмы организма ребенка.
* Прием алкоголя и употребление наркотиков (даже легких) матерью во время беременности или кормлении грудью нарушает закладку органов и систем, а также их созревание.
* Курение матери во время беременности или кормлении грудью, а также курение отца или близких родственников, проживающих вместе с малышом. Поскольку дымящаяся сигарета содержит окись углерода, которая повышает риск развития апноэ у крохи в пять раз.
* Искусственное вскармливание понижает иммунитет, повышает склонность к аллергическим реакциям, плохо влияет на работу желудочно-кишечного тракта. В результате нарушаются адаптационные механизмы организма крохи.
* Возраст матери менее 20 лет.
* Интервал между двумя беременностями менее одного года. В этом случае организм матери не успевает восстановиться. Поэтому присутствует вероятность того, что внутриутробно плод не получит всё необходимое для нормального развития.
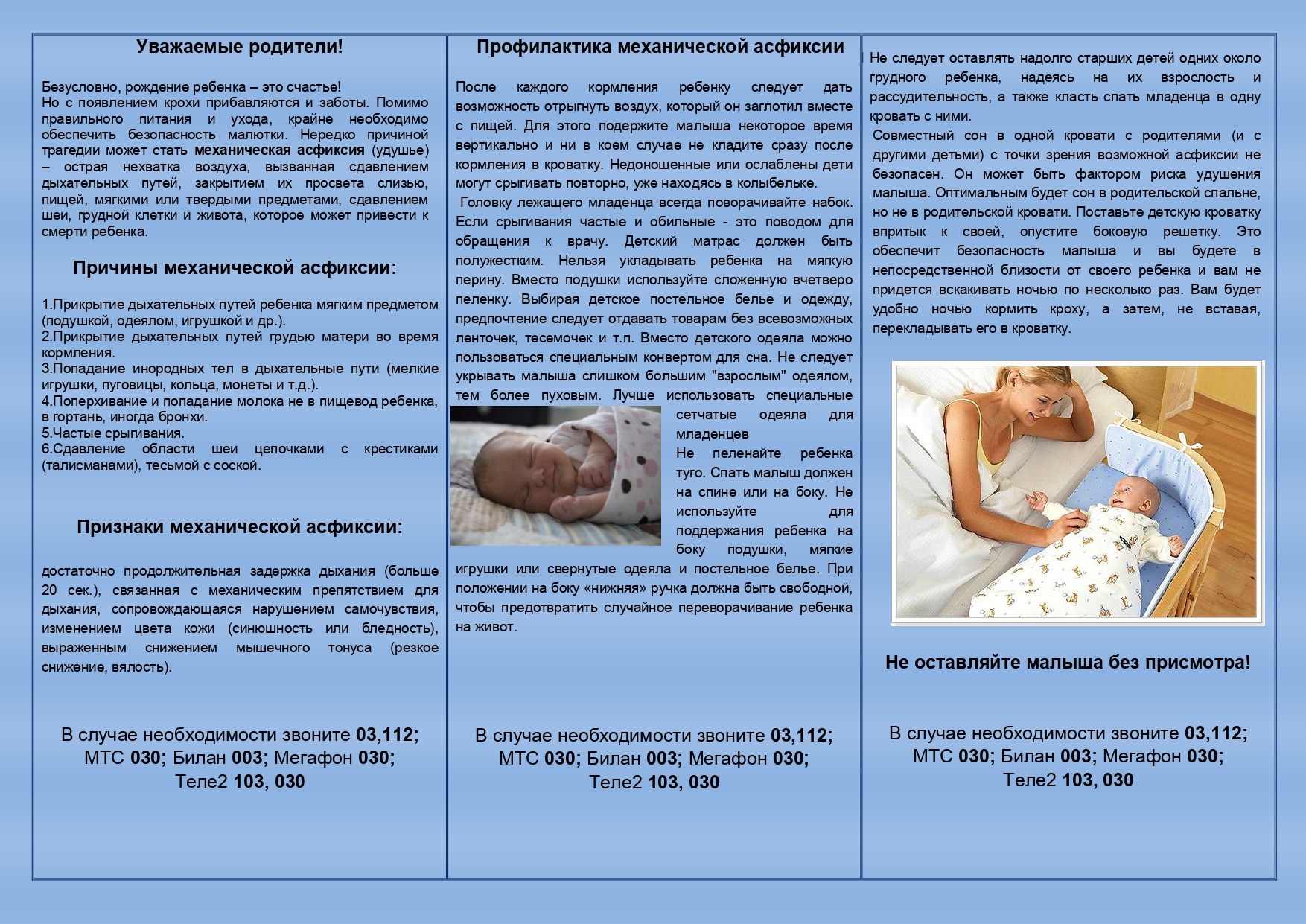
* Наличие в кроватке спящего малыша мягких игрушек, пуховых одеял и подушек может привести к механическому закрытию его дыхательных путей.
* Темнокожие дети более с клоны к СВДС, нежели их белокожие сверстники.
* Холодное время года. Вероятно, это связанно с тем, что увеличивается риск заражения вирусными инфекциями, которые могут привести к развитию СВДС. Однако в этом случае очень трудно разграничить сам синдром и осложнения течения основного заболевания.
Как видите, список получится довольно обширным. Однако, к сожалению, в некоторых случаях фактор, который привел к развитию синдрома, так и остается невыясненным.
Причины (факторы риска) синдрома внезапной детской смерти
Сочетание некоторых факторов окружающей среды может сделать ребенка более уязвимым перед синдромом внезапной детской смерти.
Физические причины
К физическим причинам, увеличивающим риск СВДС, относятся:
- Аномалии строения мозга. Некоторые младенцы рождаются с заболеваниями, которые повышают риск смерти от СВДС. В большинстве случаев эти аномалии касаются частей мозга, контролирующих функцию дыхания и пробуждения ото сна.
- Низкий вес при рождении. Преждевременные роды и многоплодные роды увеличивают вероятность того, что мозг ребенка еще не созрел до нужной степени, и имеет низкую степень контроля над автоматическими процессами, такими как дыхание и сердечные сокращения.
- Дыхательная инфекция. Многие младенцы, умершие от СВДС, накануне перенесли инфекционное респираторное заболевание, что могло внести свой вклад в проблемы с дыханием.
Факторы риска синдрома внезапной детской смерти, связанные со сном
Положение ребенка в кроватке и некоторые атрибуты сна – могут увеличивать риск СВДС. Примерами этого являются:
- Сон младенца на животе или на боку. Дети, которые спят на животе или на боку – чаще имеют трудности с дыханием, нежели дети, спящие на спине.
- Сон на мягкой поверхности. Сон лицом вниз на мягком матрасе, укрывшись мягким одеялом – может привести к удушению тканью. Укрывание головки ребенка одеялом – также является рискованной практикой.
- Сон с родителями. Сон в одной комнате с родителями – снижает риск СВДС, однако сон в одной постели – значительно увеличивает этот риск. Хотя бы потому, что взрослые привыкли использовать более мягкие поверхности для сна, нежели требуются младенцу.
Хотя синдром внезапной детской смерти может случиться с любым ребенком, ученые выявили несколько факторов, которые способны увеличить риск этого синдрома. Они включают в себя:
- Пол. Мальчики чаще умирают от СВДС.
- Возраст. Младенцы наиболее уязвимы во время второго и третьего месяцев жизни.
- Национальность. По неизвестным причинам, чернокожие дети и дети американских индейцев погибают от СВДС несколько чаще, чем дети остальных рас и национальностей.
- Семейный анамнез СВДС. Дети, у которых родные или двоюродные братья/сестры умерли от СВДС, имеют особенно высокий риск развития СВДС.
- Пассивное курение. Дети, которые проживают в одном доме с курящими людьми, имеют более высокий риск СВДС.
- Преждевременные роды. Недоношенность и низкий вес при рождении способны увеличить риск смерти от СВДС.
Материнские факторы риска СВДС
Во время беременности можно прогнозировать повышенный риск смерти младенца от синдрома внезапной детской смерти, если будущая мать:
- Возраст менее 20 лет.
- Курит сигареты.
- Употребляет наркотики или алкоголь.
- Не имеет доступа к адекватной дородовой медицинской помощи.
Поддержка родителей
Наличие эмоциональной и психологической поддержки родителей, потерявших младенца от синдрома внезапной детской смерти – имеет чрезвычайно важное значение. Родители обычно чувствуют острую личную вину за случившееся; кроме того, немало беспокойства доставляет обязательное полицейское расследование смерти младенца, непременно проводящееся в каждом таком случае.
Если вы столкнулись с этой бедой – постарайтесь не замыкаться в себе, обсуждать эту беду и свои чувства с другими родителями, пережившими подобное.
Ваш врач может порекомендовать группу психологической поддержки, доступную в вашем городе, или интернет-форум, объединяющий таких людей, как вы
Беседы с близким другом или духовным наставником – также могут принести пользу.
Проговаривайте свои чувства
Старайтесь делиться с друзьями и членами семьи своими чувствами и переживаниями. Поверьте, многие люди искренне хотят помочь, но просто не знают, как подойти к вам, чтобы не причинить еще больше боли.
Старайтесь быть максимально ближе к супругу/супруге. Потеря ребенка является страшным ударом, способным разрушить ваш брак. Не пренебрегайте возможностью получения консультации семейного психолога, если это возможно. Делитесь своими чувствами и мыслями о произошедшем друг с другом.
Дайте себе время для исцеления душевной раны
Наконец, не запрещайте себе горевать. Не смущайтесь, если слезы волной начинают душить вас в «неподходящих» местах или ситуациях. Это не симптом психической болезни, это просто тяжелая душевная рана. Исцеление от нее требует времени.
Что повышает риск СВДС?
В ходе многолетнего изучения проблемы СВДС и посмертного изучения тканей и органов погибших малышей, были выявлены определенные факторы, резко повышающие вероятность неблагоприятных исходов в младенчестве с формированием СВДС.
Важно
Эти влияния отнесены к группе факторов риска, но их наличие еще совершенно не обозначает, что кроха может умереть во сне, паниковать и переживать не стоит, но обратить внимание на профилактические меры нужно. Итак, повышают риски для младенца на формирование СВДС:
Итак, повышают риски для младенца на формирование СВДС:
- Сон крохи на животике, особенно в колыбельке или постели с мягкими бортами, подушками и перинами.
- Перегрев младенца за счет высокой температуры и низкой влажности воздуха, чрезмерного укутывания, надевания шапочек, носочков, прикрытия одеялом (особенно толстым, ватным) во сне.
- Дефицит веса тела при рождении и недостаточный его набор в первые месяцы.
- Фактор недоношенности и незрелости крохи, причем, зависимый от степени. Чем меньше срок гестации к рождению, тем выше риски, и чем менее зрелый ребенок к рождению, тем хуже прогнозы.
- Дети, которые рождены от многоплодной беременности.
- Малыши, родившиеся погодками, от третьей и последующих беременностей.
- Если в семье имели место случаи СВДС среди ближайшей родни отца или матери, имели место ранее эпизоды гибели младенцев в силу неизвестных причин.
- Отсутствие наблюдения за течением беременности у матери, если она поздно вставала на учет, не проводила УЗИ или иные исследования.
- Если ребенок недавно перенес респираторные заболевания, инфекции, иные болезни.
- Наличие анемии у матери при беременности, состояние гипоксии плода, а также анемия у крохи после рождения.
- Рождение крохи от очень юной мамочки, младше 17 лет, или возрастной после 35-40 лет.
- Наличие у матери вредных привычек до беременности, вовремя нее и после, курение в семье.
- Неблагоприятные условия жизни семьи с ребенком, низкий экономический и социальный уровень, отсутствие элементарных знаний в отношении ухода за младенцами, стесненные условия проживания (общежития, коммуналки, плохо вентилируемые комнаты).
- Наличие депрессивных расстройств у матери еще во время гестации и после родов, а также появление ребенка у мамы одиночки.
Хотя факторов риска перечислено немало, но отдельное внимание стоит уделить именно одному из них, который, по мнению исследователей, наиболее серьезно и неблагоприятно влияет на ребенка и резко повышает риск СВДС – это курение
Важно
Важно
Если отказаться от курения на время беременности и хотя бы на младенческий возраст крохи, риск СВДС снижается минимум на 40% в сравнении с курящими семьями. Опасно не только курение при ребенке, но и пассивное курение беременной, если она дышит табачным дымом при наличии курящих членов семьи.
Опасно даже курение в соседних и смежных комнатах, с наличием вытяжек и открытых окон.

Предполагаемые причины смерти
Существуют определенные факторы и причины синдрома внезапной смерти младенцев, приводящие к этому малоизученному явлению. Родители должны постараться исключить все факторы риска, чтобы сохранить жизнь своему ребенку.
Существуют теории, которые объясняют механизмы появления СВДС. Возможные причины синдрома внезапной смерти младенцев таковы:
- Нарушение дыхания. Может считаться нормой лишь во время сна. По причине непредвиденной остановки дыхания начинается гипоксемия (недостаток кислорода), поэтому организм сразу пробуждается и возобновление дыхания происходит рефлекторно. Если же этого не произошло – наступает смерть. Синдром внезапной смерти младенцев (СВСМ) появляется из-за того, что у новорожденного регуляторные механизмы незрелые и не функционируют в полной мере;
- Нарушение деятельности сердца. Некоторые специалисты настаивают на том, что причиной летального исхода становится не апноэ (остановка дыхания), а именно асистолия (прекращение работы сердца). Причинами считаются: нарушенный ритм, брадикардия (низкое число сокращений сердца) и слишком часто сменяющаяся частота сокращений предсердий;
- Нарушения в стволовом мозге. Дыхательный и вазомоторный центры локализуются в заднем отделе головного мозга. Бывают случаи, когда нарушения ферментного синтеза и формирование ацетилхолиновых рецепторов провоцирует появление СВСМ. У детей, пострадавших от внезапной смерти выявляются микроструктурные поражения и нарушения клеток в мозговом стволе, которые возникли еще в период внутриутробного развития из-за гипоксии (недостаток кислорода);
- Нарушение кровообращения. Возникает по причине пережатия артерии при неправильном положении головы новорожденного. Так как мышечная система у младенцев недостаточно развита, то самостоятельно он не может поворачивать голову. Только через четыре месяца после рождения новорожденный способен поворачивать голову. Не стоит укладывать ребенка спать на боку или на животе, так как в этом случае поступление артериальной крови в головной мозг сильно ухудшается, стремительно замедляется дыхание и слабеет пульс;
-
Стресс. Очень часто у жертв внезапной смерти наблюдаются многие патологоанатомические изменения из-за сильного стресса. Изменения таковы:
- незначительные кровоизлияния в легких и вилочковой железе;
- изъявления слизистой желудочно-кишечного тракта;
- морщинистые лимфоидные новообразования;
- низкий уровень вязкости крови.
Провоцирующие факторы к возникновению внезапной смерти

Во время изучения синдрома внезапной детской смерти были выявлены определенные провоцирующие факторы. Провоцирующие факторы таковы:
- ребенок спит на боку или животе;
- слишком мягкие матрасы и подушки для сна;
- перегрев ребенка (тяжелые одеяла, высокая температура в помещении);
- родившиеся дети с низкой массой тела;
- беременность более чем одним ребенком;
- частые беременности и слишком короткий временной интервал между ними;
- ранее случившаяся внезапная смерть ребенка в семье;
- мертворождение;
- полное отсутствие или недостаток консультации у врача при беременности;
- гипоксия или малокровие у плода;
- слишком молодой возраст беременной;
- табакокурение, употребление беременной женщиной спиртных напитков и психоактивных веществ;
- плохие семейные условия (большое скопление людей в помещении, нерегулярное проветривание, курение других членов семьи, незнание как ухаживать за младенцем);
- послеродовая депрессия.
К одному из провоцирующих факторов относится пеленание младенца. Некоторые специалисты утверждают, что пеленание младенца необходимо, так как у него не получится перевернуться в неправильное положение, а это значит, что риск смерти снижается.
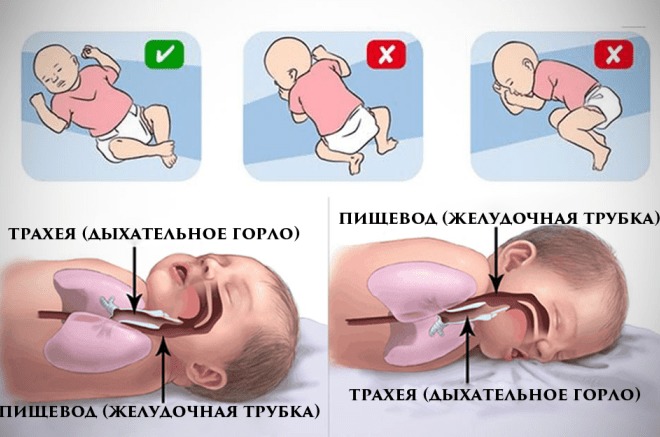
Другие специалисты уверены, что из-за пеленания останавливается физическое развитие ребенка. Слишком тугое пеленание ограничивает младенца в движениях, поэтому нарушаются процессы терморегуляции (происходит увеличение теплоотдачи в ровном положении).
Из-за пеленания нарушается нормальный процесс дыхания, что является причиной возникновения пневмонии, приводящей к СВСМ
Также стоит учитывать, что тугое пеленание ограничивает телесный контакт с матерью, а это является немаловажной частью для последующего развития ребенка
Механизм развития
Конечно, точно сказать, почему и как развивается СВДС, никто не может. Однако некая закономерность исследователями всё же выявлена: как правило, малыши скоропостижно уходят из жизни во сне вследствие временной остановки дыхания (апноэ) либо нарушения сердечного ритма, вплоть до кратковременной остановки сердца. В норме при этих обстоятельствах ребенок просыпается, однако если он склонен к СВДС, этого не происходит.
В чем же причина? Дело в том, что малютка рождается с незрелыми жизненно важными системами (иммунной, нервной, вегетативной). Поэтому считается, что при возникновении определенных ситуаций (воздействии факторов риска), организм реагирует на них неадекватно, приводя к развитию СВДС.
Кроме того, в настоящее время существует еще несколько теорий возникновения синдрома, которые могут привести к апноэ или нарушению сердечного ритма:
* Недостаток серотонина в областях мозга, которые отвечают за дыхание, сердцебиение и кровяное давление во время сна. Однако невозможность в настоящее время определить уровень серотонина у живого ребенка не позволяет продвинуться дальше в исследованиях.
* Отсутствие гена Atoh1, что пока доказано только экспериментальным путем на мышах.
* Недосыпание матери в первом триместре беременности, когда происходит закладка органов и систем.
Однако и эти теории не до конца объясняют причину, а также обстоятельства скоропостижного ухода малыша из жизни в каждом конкретном случае.
На заметку маме
Даже у абсолютно здорового малыша на первом году жизни короткие паузы в дыхании на 12-15 секунд — вариант нормы. Тогда как если у него произошла остановка дыхания на 20 секунд и более, при этом сопровождаясь бледностью кожных покровов, вялостью и пониженным тонусом мышц, то это уже апноэ.