Ваш ребенок заболел: 10 тревожных симптомов, при которых нужно срочно обращаться к врачу
Содержание статьи
- Когда стоит насторожиться
- Не дышит носом
- Об этой статье
- Причины ОРВИ
- Лечение ОРВИ у детей
- Когда нужно срочно обращаться к врачу
- Когда нужно делать повторный тест
- Нужны ли антибиотики?
- Причины отклонения
- У меня кашель и, кажется, температура, это коронавирусная инфекция?
- Что такое скорая медицинская помощь
- История службы скорой помощи в России
- Скорая неотложная помощь: характеристика и основные функции
- Применение ингаляторов
Когда стоит насторожиться
Первый год жизни малыша имеет очень большое значение. Не многие родители в курсе, но именно это время наилучшим образом подходит для корректировки целого ряда отклонений, связанных со здоровьем, если таковые имеются.
Важно не только планово посещать врача для получения рекомендаций по уходу, но и внимательным образом присматриваться к поведению новорожденного. Тот факт, что ребенок резко начинает плакать во сне, в большинстве случаев не является чем-то тревожным или пугающим, но только, если малыш не продолжает плакать до самого утра, а сразу засыпает (либо кричит во сне, не просыпаясь)
Если параллельно с криком кроха во сне выгибает спинку и запрокидывает головку, у родителей есть все поводы начать беспокоиться. Ребенка обязательно нужно показать врачу, если вскрикивания во сне сопровождаются следующей сопутствующей симптоматикой:
- посинение кожных покровов;
- повышение температуры тела;
- жидкий стул или запор;
- тремор подбородка или ножек.
Нужно обратить внимание и на взгляд ребенка. Если он мутный и несфокусированный, скорее всего, малыш чувствует себя плохо, или у него что-то сильно болит
Во время бодрствования нужно понаблюдать за настроением младенца. Если он вялый, апатичный, плохо ест и не реагирует на внешние раздражители, с походом к врачу затягивать не стоит.
Малыши требуют внимания практически круглосуточно
Иногда вскрикивание по ночам с выгибанием спинки является симптомом гипертонуса. Удостовериться в отсутствии проблемы можно легко собственными силами. Для этого понадобится выполнить следующие действия:
- Положить малыша на живот. Если он запрокидывает назад голову, при этом плечи у него приподняты, проблема с тонусом практически очевидна.
- Поставить грудничка на ножки, при этом поддерживая его. При наличии гипертонуса ножки будут самопроизвольно скрещиваться, а тело будет сильно напряжено.
- Положить кроху на спину и потянуть за ручки. Наличие гипертонуса подтвердит запрокидывание головки.
Лучшим средством борьбы с гипертонусом является массаж. Назначить его должен специалист. Он же должен его выполнять или, как минимум, наглядно продемонстрировать мамочку необходимые движения.
Еще одной серьезной причиной ночного крика, плача, выгибания спины и запрокидывания головы является внутричерепное давление. Диагностировать его самостоятельно можно, подняв ребенка и поставив на ножки, придерживая за подмышки. Если ребенок встанет только на пальчики, это может быть признаком наличия проблем. При этом малыш обычно испытывает слабость, бывает беспокойным, в районе родничка прощупывается сильная пульсация.
Недооценивать серьезность таких проблем, как внутричерепное давление или гипертонус, недопустимо. Из-за осложнений в подростковом возрасте у ребенка могут развиться более серьезные патологии. При гипертонусе речь идет о хронических головных болях, проблемах с памятью, при внутричерепном давлении – опухолях, абсцессах или менингите.
Внимательное отношение к ребенку и своевременное обращение к врачу – гарантии здоровья малыша и его отличного самочувствия. Многие дети чувствуют очень тонко недостаток внимания к себе и реагируют на него по-разному. Одни малыши замыкаются в себе, другие – в будущем обрастают комплексами, третьи – начинают кричать по ночам. Основная задача родителей – не допустить ничего из перечисленного.
Не дышит носом
Носовое дыхание играет важную роль в процессе выздоровления. Между тем, некоторые родители до сих пор полагают, что насморк лечить не надо. Такое отношение в будущем может привести к проблемам с аденоидами, а также из-за постоянного дыхания ртом у малыша формируется неправильный прикус.
Слизистую носика нужно хорошо увлажнять во время лечения и для профилактики ОРВИ, чтобы не допустить высыхания выделений. Не зря врачи, в т.ч. известный педиатр Е.О. Комаровский, считают, что влажный и прохладный воздух — залог успешного лечения ОРВИ у ребенка. При правильно организованной окружающей среде организм крохи лучше защищается, не пуская вирус глубже. Кроме того, когда малыш дышит прохладным воздухом, температура тела снижается естественным путем. Оставленный без лечения насморк – одна из самых частых причин развития отита. Ведь у малышей бактерии из носовой полости легко попадают в ушную.
Опасен насморк также тем, что нарушается сон ребенка, накапливается усталость, малыш беспокоен и раздражен. В таком состоянии он может отказываться от необходимого питья, пассивно вести себя на прогулках (если их позволяет общее самочувствие). А маме в таких условиях сложно оценить состояние здоровья крохи.
Об этой статье
Соавтор(ы): :
Laura Marusinec, MD
Сертифицированный педиатр
Соавтор(ы): . Доктор Марусинец — сертифицированный педиатр в Висконсинской детской больнице, где состоит в совете по клинической практике. Окончила Медицинский колледж Висконсинской медицинской школы в 1995 году и ординатуру по педиатрии в Висконсинском медицинском колледже в 1998 году. Является членом Американской ассоциации медицинских писателей и Общества неотложной педиатрической помощи. Количество просмотров этой статьи: 3456.
Категории: Здоровье ребенка
Português:Saber Quando Levar seu Filho Doente ao Médico
Italiano:Capire quando Chiamare il Medico se un Neonato o un Bambino è Ammalato
Français:savoir quand appeler le médecin si son enfant est malade
Bahasa Indonesia:Mengetahui Kapan Harus Menghubungi Dokter Saat Bayi atau Anak Jatuh Sakit
العربية:معرفة إذا ما كان طفلك أو رضيعك في حاجة لزيارة الطبيب عند المرض
Печать
Причины ОРВИ
Как правило, ОРВИ проникает в организм вместе с вдыхаемым воздухом. Больной человек чихает и кашляет, рассеивая вокруг себя частицы слизи, содержащие вирус. И если мы оказываемся рядом и не предпринимаем простейших мер безопасности (например, не надеваем марлевую повязку), то рискуем заразиться.

В теплом, сухом, пыльном и неподвижном воздухе вирусы сохраняют свою активность в течение многих часов (в некоторых случаях – до нескольких суток). Поэтому возможен и бытовой способ заражения – через грязные руки. Само по себе нахождение возбудителя ОРВИ на коже не страшно, для того, чтобы вызвать болезнь, он должен попасть на слизистую оболочку, например, рта. Взрослый человек вряд ли будет облизывать руки, а вот малышам это свойственно. Дети и пальцы в рот кладут, и мир познают, пробуя окружающие их предметы на вкус. В результате дети до 3-х лет заболевают ОРВИ чаще других возрастных групп.
Факторами, также способствующими развитию ОРВИ, являются:
- ослабленный иммунитет;
- стрессы;
- значительные физические нагрузки;
- аллергические заболевания;
- курение;
- нарушение обменных процессов (ожирение, сахарный диабет).
Лечение ОРВИ у детей
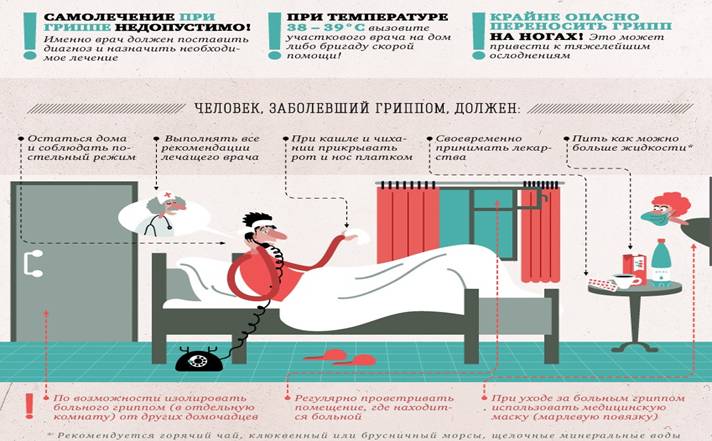
Чтобы избежать появления осложнений после перенесенной простуды, важно своевременно обращаться к врачу, начинать лечение вовремя и не пренебрегать профилактическими мерами. Как правило, дети переносят ОРВИ дома при соблюдении назначений врача
Для лечения часто используются противовирусные средства. В особо тяжелых случаях или при проявлении хронических патологий ребенка могут госпитализировать
Как правило, дети переносят ОРВИ дома при соблюдении назначений врача. Для лечения часто используются противовирусные средства. В особо тяжелых случаях или при проявлении хронических патологий ребенка могут госпитализировать.
Суть терапии заключается в комплексном подходе для облегчения состояния малыша и борьбы с проникшим в организм вирусом. Используется как немедикаментозное лечение, так и лекарственные средства. В первом случае необходимо создать благоприятные условия для ребенка и неблагоприятные для вируса:
Обеспечение покоя и снижение физических нагрузок. Лучше всего в первые несколько дней соблюдать постельный режим, чтобы сэкономить силы ребенка и направить их на борьбу с простудой.
Соблюдение изоляции. Это поможет как самому ребенку избежать дополнительных инфекций, так и оградит остальных детей от контакта с простудившимся малышом.
Питьевой режим
Во время болезни происходит усиленное потоотделение, поэтому важно пить как можно больше жидкости, чтобы избавить организм от токсинов.
Дополнительный прием витаминов. Лучше всего, если это будут натуральные яблоки, цитрусовые, ягоды и другие продукты с высоким содержанием витамина С – естественным иммуномодулятором.
Лекарственная терапия заключается в симптоматическом лечении и приеме противовирусных и иммуномодулирующих средств.
Борьба с симптомами ОРВИ у детей:
Жаропонижающие препараты
В этой группе важно выбирать лекарства, подходящие для возраста вашего ребенка, так как некоторые из них можно применять только с 6 месяцев или трех лет, а какие-то безопасно использовать с рождения.
Противокашлевые средства. Детям младше двух лет рекомендуют давать сиропы на основе амброксола и бромгексина, а также на растительных экстрактах
Комбинированные препараты с амброксолом и чабрецом рекомендованы для детей постарше.
Лекарства от насморка. Для облегчения дыхания используют солевые растворы, приготовленные самостоятельно (разведите 1/2 чайной ложки поваренной или морской соли без добавок в стакане горячей воды до полного растворения) или приобретенные в аптеке, подходящие даже для грудных детей. При необходимости можно использовать сосудосуживающие капли. Маленьким детям до 3 лет с симптомами ОРВИ нельзя применять спреи, так как средство может попасть в слуховой канал и вызвать осложнения.
Препараты, направленные на борьбу с вирусами и усиление защитных сил организма:
- Средства на основе интерферона. Детям до года разрешено применять капли и другие средства с природным интерфероном и рекомбинантные препараты. С трех лет можно использовать синтетический интерферон.
- Этиотропные средства. Это лекарства, направленные на устранение причины заболевания. К ним относятся препараты с осельтамивиром в качестве действующего вещества. До года эти средства малоэффективны, так как действуют только на грипп группы А, которым редко болеют груднички. А вот дети старше года могут принимать суспензию из порошка, а с трех лет можно использовать таблетки; с восьми – капсулы.
- Иммуномодуляторы. Одним из наиболее назначаемых препаратов этой группы у детей является «Деринат», который не только активирует защитные функции организма, но и борется с вирусами и укрепляет первый и важнейший барьер организма – слизистую носоглотки. Средство выпускается в форме спрея и капель. Капельная форма особенно удобна для детей до 3 лет. Препарат разрешен к применению с рождения.
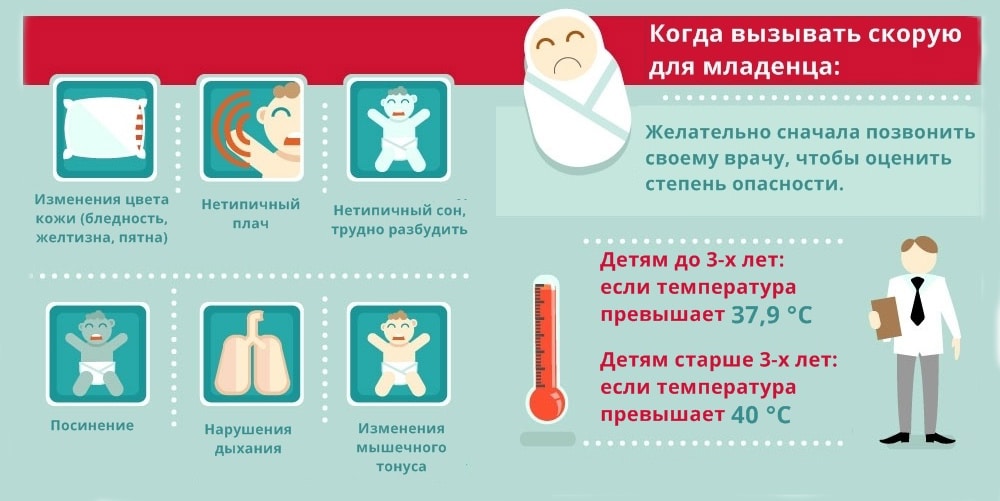
Когда нужно срочно обращаться к врачу
Часто родители легкомысленно относятся к простуде ребенка и предпочитают лечить его самостоятельно. Но стоит помнить о том, что заболевание может грозить серьезными осложнениями:
- Бронхит.
- Пневмония.
- Отек легких.
- Синдром Рея.
- Фебрильные судороги.
- Менингит.
- Бронхиальная астма.
- Муковисцидоз.
Даже при наличии схожих симптомов каждая простуда может отличаться от предыдущей
Важно вовремя определить наличие бактериальной инфекции, чтобы своевременно назначить корректное лечение и исключить развитие сопутствующих патологий
Определим, когда срочно нужно обращаться к специалисту за помощью:
- Если на четвертые сутки у ребенка не наблюдается улучшения состояния.
- После улучшения состояния оно снова резко ухудшилось.
- Появилась видимая бледность кожи, одышка, повышенная потливость.
- Длительный отказ от приема пищи и жидкости.
- Раздражительность, апатия, постоянный плач.
- Начались гнойные выделения из носа или ушей.
- Появилась боль в различных частях тела.
- Кашель усилился.
- Жаропонижающие средства не дают должного эффекта.
В следующих случаях к врачу нужно обратиться незамедлительно в любом возрасте ребенка:
- Судороги, потеря сознания.
- Рвота в сочетании с высокой температурой.
- Сыпь и отек шеи.
- Затрудненное дыхание.
- Высокая температура дольше трех дней.
- Выраженная желтизна глаз или их покраснение, не связанное с плачем.
- Подозрение на инфекции в ухе (ребенок проявляет беспокойство и постоянно прикасается к ушам, чешет их).
- Заложенность носа в течение длительного времени (дольше 14 дней).
Простуда – это общее название острых респираторных вирусных инфекций, в которые включены разные группы вирусов. Это значит, что ребенок может болеть в год до 8 раз, но возбудителем простуды будут разные вирусы. Сама по себе болезнь очень заразна. Передается по воздуху при дыхании, чихании или кашле, но достаточно легко переносится, если нет отягчающих обстоятельств в виде хронических заболеваний, бактериальных инфекций или ослабленного иммунитета.
Симптомы ОРВИ у детей дают о себе знать спустя пару дней после контакта с заболевшим ребенком. Зачастую болезнь проходит за неделю, оставляя после себя некоторые симптомы: кашель, насморк, боль в горле. При тяжелом течении болезни возможна госпитализация и ряд осложнений. Но в большинстве случаев дети переносят простуду без последствий для здоровья.
Лучшими профилактическими мерами является вакцинация, приём специальных лекарственных препаратов, соблюдение правильного микроклимата дома, поддержание режима сна и бодрствования и качественная еда и обильное питье. Дополнительный прием витаминов и других натуральных микроэлементов способствует укреплению иммунитета ребенка в период простуд и позволяет избежать сложного течения болезни.
Полезные статьи:
Как лечить детейЛечение детей народными средствамиО заболеваниях:ГриппОРЗ/ОРВИКашельНасморк
Профилактика заболеванийЧем кормитьЧем поитьО препаратахКак развлечьСоветыЗдоровье взрослых
Когда нужно делать повторный тест
Первое тестирование на коронавирус делают всем гражданам, которые обращаются в больницу с признаками острой респираторной вирусной инфекции или пневмонии. Также материалы для исследования берут у лиц, прибывших из-за границы, и у тех, кому уже поставлен соответствующий диагноз – для подтверждения. Но однократной проверки недостаточно, так как болезнь проходит ряд стадий:
- инкубационный период;
- развитие заболевания;
- острая фаза;
- выздоровление.
Результаты исследований на каждой стадии отличаются. Например, слабая активность вирусов может привести к отрицательному ответу, а при повторном заборе материала отмечается наличие возбудителя. Если у пациента присутствуют характерные для заражения коронавирусом симптомы, рекомендуют делать тест ПЦР 3 раза. Повторное исследование при положительном первом результате назначают через 10 дней.
Тестирование на антитела в организме также является методикой определения коронавирусного заражения. Но в отдельных случаях результат такого исследования может быть сомнительным. Если у человека нет симптомов, ему предлагается находиться дома и сдать тест на иммуноглобулины позднее – через 7-10 дней. Это нужно, чтобы определить, развивается ли заболевание или уже прошло.
При подозрении на коронавирусную инфекцию не нужно сразу бежать в больницу, главное – позвонить на горячую линию или в регистратуру поликлиники и сообщить о своем состоянии. Вызывать неотложную помощь стоит только при острых проявлениях – повышенной температуре или сильной затрудненности дыхания. Приехавший врач проведет осмотр, возьмет материал для исследования, назначит лечение и объяснит, какие правила нужно соблюдать.
Читайте далее:

Можно ли сдавать тест на коронавирус с признаками ОРВИ
На какой день тест на коронавирус становится отрицательным

Где сделать тест на коронавирус в Краснодаре
Мне нравится10Не нравится8
Нужны ли антибиотики?

Многие врачи спешат назначать антибиотики, когда ребенок начинает заболевать простудой. Что делать в таком случае? Слушать ли врача и сразу приступать к радикальным методам? Ответ тут расходится с мнением тех специалистов, которые дают детскому организму время для того, чтобы справиться самому. Как правило, на протяжении первых трех дней наблюдается либо усиление заболевания, либо оно проходит без осложнений. Если лечение подобрано правильно, ребенок находится в комнате, где есть увлажнитель, она достаточно проветривается, малыш получает необходимое для детского организма количество жидкости, то скорее всего, болезнь отступит.
Но случается, что вирусная инфекция осложняется, причиной тому становятся вредоносные бактерии. Именно от них и лечатся с помощью антибиотиков. Если говорить об осложнении, то это может быть и воспаление легких, и бронхит. Чтобы побороть очаг поражения, иммунитет ребенка вырабатывает мокроту, слизь. Вещества, которые в ней содержатся, убивают болезнетворные клетки
Поэтому важно понимать, что наличие жидкой слизи в носовых полостях — это хорошо. Значит, иммунитет работает правильно, тем более если ребенок начинает заболевать
Что делать? Комаровский в одном из своих выступлений акцентирует внимание на том, что ни в коем случае не рекомендуется закрывать в комнате окна и создавать сухую и теплую среду
Причины отклонения
Превышение частоты дыхательных движений в медицине носит название «тахипноэ». Это – не заболевание, а всего лишь симптом, который может говорить о развитии определенной патологии. Говорить о тахипноэ можно в том случае, если ЧДД отличается от нормы в большую сторону не менее, чем на 20%. У частого детского дыхания есть вполне объяснимые физиологические и психологические причины. Когда дети волнуются, переживают, находятся в состоянии стресса, испуга, в нервной ситуации, они очень часто реагируют на стресс именно учащением дыхательных движений.
Такое тахипноэ не требует коррекции, лечения и обычно проходит самостоятельно по мере укрепления нежной детской нервной системы. Если стресс очень сильный, то родителям можно проконсультироваться с неврологом и детским психологом.

Патологическое тахипноэ — это всегда довольно серьезные диагнозы:
- острое или хроническое инфекционное респираторное заболевание;
- ;
- высокая температура, жар;
- черепно-мозговые травмы, отеки мозга и кровоизлияния в мозг;
- пневмония;
- туберкулез;
- опухоли в некоторых отделах дыхательной системы;
- механические травмы грудной клетки (переломы ребер, трещины и смещения);
- патологии сердечно-сосудистой системы, врожденные пороки сердца.
При одышке поверхностное неглубокое дыхание у ребенка наблюдается только в периоды повышенной физической активности, в моменты, когда ребенок устал и пытается отдышаться. Одышка временная и преходящая. Тахипноэ носит постоянный характер. Если превышение нормальной частоты дыхания не исчезает у ребенка даже во сне, это, безусловно, основание для того, чтобы вызвать врача и обследовать малыша на предмет возможного заболевания.

У меня кашель и, кажется, температура, это коронавирусная инфекция?
«Сейчас появилось довольно много мнительных людей, которые подозревают у себя коронавирус и хотят сдать мазок, даже если у них просто першит в горле. Если человека ничего не беспокоит, у него нет практически никаких симптомов, указывающих на заболевание, он может быть бессимптомным носителем коронавирусной инфекции
Делать в этом случае ничего не нужно — важно соблюдать меры защиты, в частности носить маску и меньше контактировать с окружающими людьми
Если же появились симптомы: поднялась температура (это встречается в большинстве случаев), появился кашель, боль в горле, приступы удушья, то нужно обратиться к врачу. Но возникает вопрос, к какому именно?
Если у вас температура до 38,5, то нужно обратиться к врачу поликлиники — куда-то идти и заражать людей не нужно, необходимо вызвать врача по телефону и дожидаться его визита. Перед встречей с врачом лучше проветрить комнату, а общаться с ним в маске.
Врач опросит пациента, проведет осмотр, измерит уровень насыщения крови кислородом, измерит температуру, при необходимости возьмет мазок для проведения анализа на Covid-19, оформит больничный, если это нужно, даст пациенту подписать бумаги о самоизоляции, даст родственникам инструкции о том, как нужно общаться с инфицированным».
Что такое скорая медицинская помощь
Иногда самочувствие больного человека может потребовать немедленного участия медработников, в противном случае ему угрожает опасность. Данные ситуации возникают при повреждениях (травмы, ожоги, вывихи, переломы), кровотечениях, тяжелой лихорадке, острых сердечно-сосудистых катастрофах и прочих состояниях, когда самочувствие пациента не дает ему возможности обратиться в поликлинику. Для того, чтобы оказывать помощь больным людям существует особая служба, называющаяся скорая медицинская помощь. Специальная машина выезжает на вызов домой или к месту происшествия после телефонного звонка самого больного, его родных или случайных прохожих.
Врач скорой помощи – специалист, обладающий навыками оперативно разбираться в причинах, повлекших тяжелое состояние пациента, и максимально быстро компенсировать его лекарствами, манипуляциями или процедурами. Далее он решает – либо оставить пациента дома под наблюдение участкового доктора, либо доставить его для дальнейшего лечения в стационар при наличии серьезных на то оснований.
Знать телефон скорой помощи должен каждый, ведь беда может произойти с любым человеком в любом месте и время суток.
История службы скорой помощи в России
Служба скорой медицинской помощи относительно молода, хотя сама медицина является древнейшей наукой. Толчком для ее появления стал очень сильный пожар в оперном театре Вены. В тот день погибло более 500 человек, однако многих из них можно было спасти. Жертвы были многочисленны потому, что врачи не могли правильно организовать свою работу по оказанию им помощи, и многие из людей умерли от травм, полученных в результате падения и тяжелых ожогов.
После этого инцидента было организовано добровольное спасательное общество, которое явилось прообразом современной скорой неотложной помощи. За первый год своей работы ее сотрудники спасли жизни более чем 2 тысячам больных людей. Далее по аналогии подобные службы стали организовывать в Берлине, Лондоне, Париже, Варшаве, Киеве, Одессе и других городах.
В России служба скорой медицинской помощи появилась в столице в конце XIX века. Однако, учитывая, что финансировались они обычно знатными людьми частным образом, то их количество было очень немногочисленным. Лишь в начале XX века оплачивать работу этой службы стали из государственной казны, что позволило значительно расширить ее объем: появились специализированные бригады. Одной из первых стала скорая психиатрическая помощь, которую вызывали для усмирения буйных людей. К началу Великой Отечественной войны в Ленинграде было уже 9 подстанций, на которых трудилось не менее 200 разнопрофильных медицинских бригад.
Интересно, что структура бригады, которая проводит оказание скорой помощи, осталась неизменной со времен образования этой службы. В нее входят доктор, медицинская сестра или фельдшер и младший медицинский персонал (санитар). Помимо этого, важная роль принадлежит водителю машины скорой мед. помощи, ведь он должен в кратчайшие сроки доставить тяжелобольного либо пострадавшего человека в стационар.
Скорая неотложная помощь: характеристика и основные функции
Трудно представить себе современный мир, в котором нет такой важной службы, как скорая медицинская помощь. Ежедневно ее сотрудники спасают сотни тысяч человеческих жизней.. Скорая неотложная помощь – это не только оказание лечебных мероприятий на дому или на месте происшествия
Иногда они может понадобиться пациентам, находящимся в медицинском учреждении, которое не занимается экстренными случаями (частная клиника, стоматологический кабинет, противотуберкулезный диспансер и др.).
Скорая неотложная помощь – это не только оказание лечебных мероприятий на дому или на месте происшествия. Иногда они может понадобиться пациентам, находящимся в медицинском учреждении, которое не занимается экстренными случаями (частная клиника, стоматологический кабинет, противотуберкулезный диспансер и др.).
Основные характеристики скорой мед. помощи:
- неотложный характер,
- безотказность,
- большинство бригад оказывают услуги по программе ОМС,
- оперативность (осмотр, постановка диагноза и терапия проводится в самые кратчайшие сроки).
Скорая неотложная помощь выполняет определенные функции:
- Оказание неотложной медицинской помощи больным и пострадавшим проводится круглосуточно включая выходные и праздничные дни.
- Перевозка больных и пострадавших в круглосуточный стационар при наличии определенных показаний.
- Больные, которые обратились к специалистам непосредственно в самом здании станции, также должны быть осмотрены врачом скорой помощи.
Применение ингаляторов
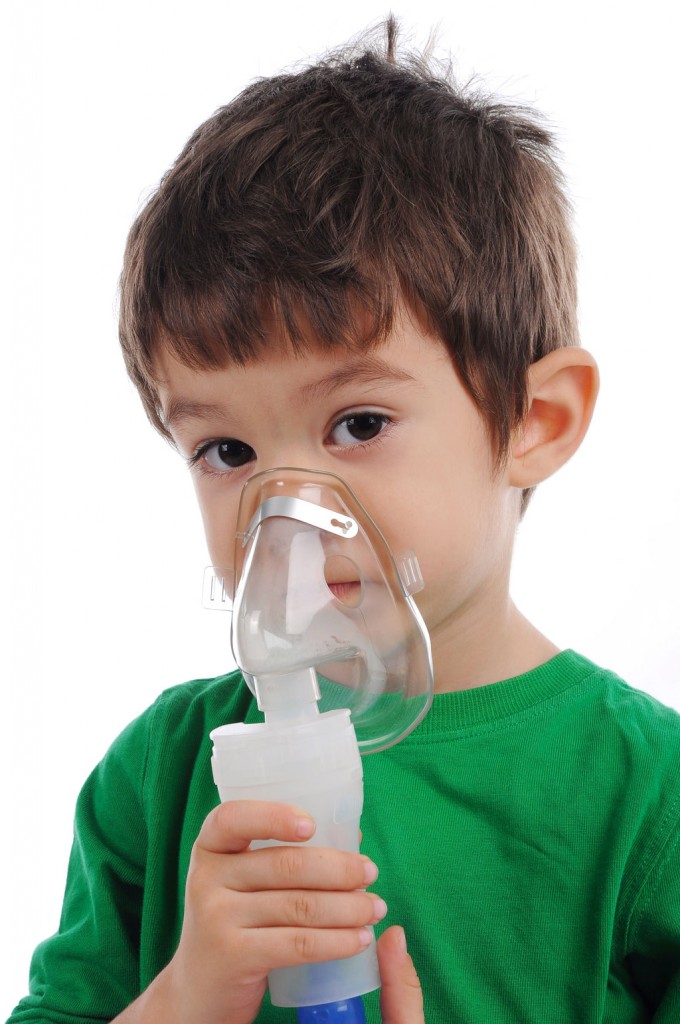
Иногда состояние малыша приводит родителей в замешательство, и они действительно не понимают, что делать — ребенок чихает, начинает заболевать и, кажется, совсем перестал дышать
Прежде всего, стоит обратить внимание на характер выделений из носа. Если они тягучие, жидкие, то это нормальная реакция иммунитета
При наличии в носу корочек, сухих частичек можно говорить о том, что слизистая носа перестала выполнять свои защитные функции и проникновению вируса в организм ничего не противостоит. Ингалятор превращает жидкое лекарство в аэрозоль, что позволяет его частичкам проникнуть глубоко в дыхательные пути и добраться до инфицированного участка. Эффект достигается почти мгновенно.
Чтобы увлажнить слизистую и облегчить отхождение мокроты, хорошо в доме иметь помощника в виде специального детского ингалятора. Он быстро справляется там, где вязкая слизь глубоко «засела» в дыхательных путях, альвеолах и бронхиолах. Существует множество различных рецептов, которые легко приготовить в домашних условиях. Популярным является метод проведения ингаляции с помощью минеральной воды, например, «Боржоми», «Нарзан».
Для малышей, которым нет еще пяти лет, производители предлагают родителям приобрести специальный небулайзер. Лечение с помощью такого устройства позволяет избежать воздействия на печень и почки ребенка. Лекарственный препарат, который поступил во время ингаляции, не проникает в кровь. Допускается проведение до восьми процедур в течение дня.
Если нет ингалятора, а самочувствие ребенка начинает ухудшаться, чтобы помочь ему, врачи рекомендуют наполнить ванную кипятком до образования в комнате стойкого пара. Хорошо увлажненное помещение позволяет добиться желаемого эффекта. Малыш может дышать ртом или по возможности носом, достаточно 5-10 минут постоять среди такого теплого и влажного пара, чтобы получить эффект, как от использования специального небулайзера.