Специфика детской вирусной пневмонии и 5 принципов ее лечения
Содержание статьи
- Симптомы
- Первые признаки
- Дополнительные приметы
- Осложненные пневмонии у детей раннего возраста. Клиника. Лечение.
- Этиология и патогенез заболевания
- Гриппозное воспаление легких
- Респираторное
- Парагрипп
- Герпес-вирусы
- Причины возникновения
- Вспомогательное лечение
- Базовая схема лечения – незаменимые антибиотики
- Причины пневмонии
- Профилактика
- Симптомы
- Специфические признаки воспаления легких при коронавирусе
Симптомы
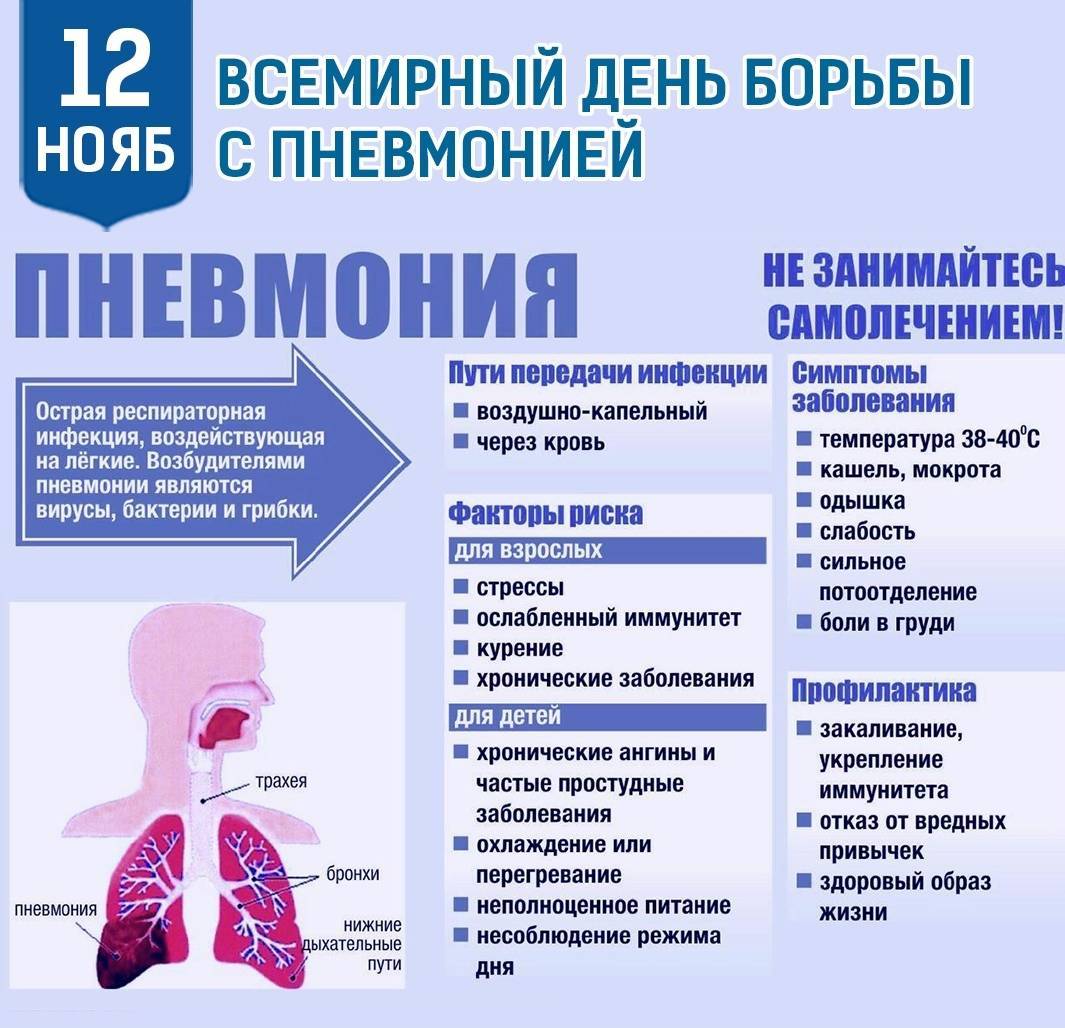
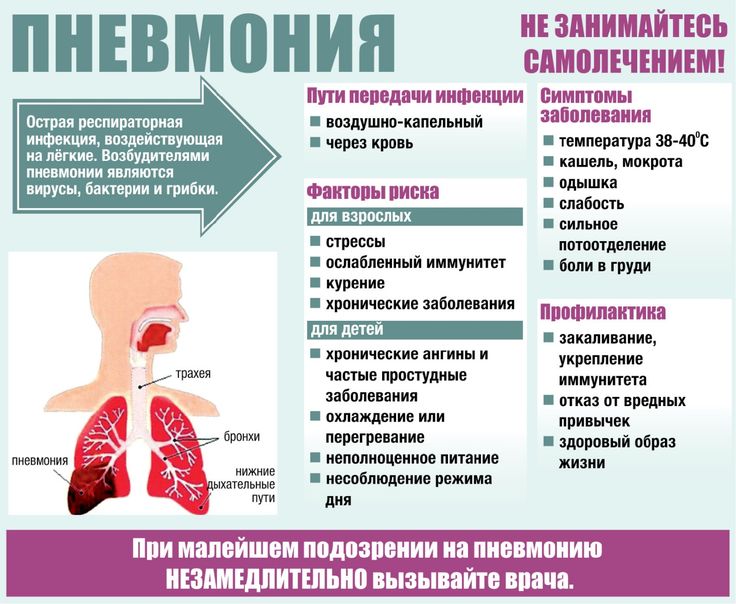
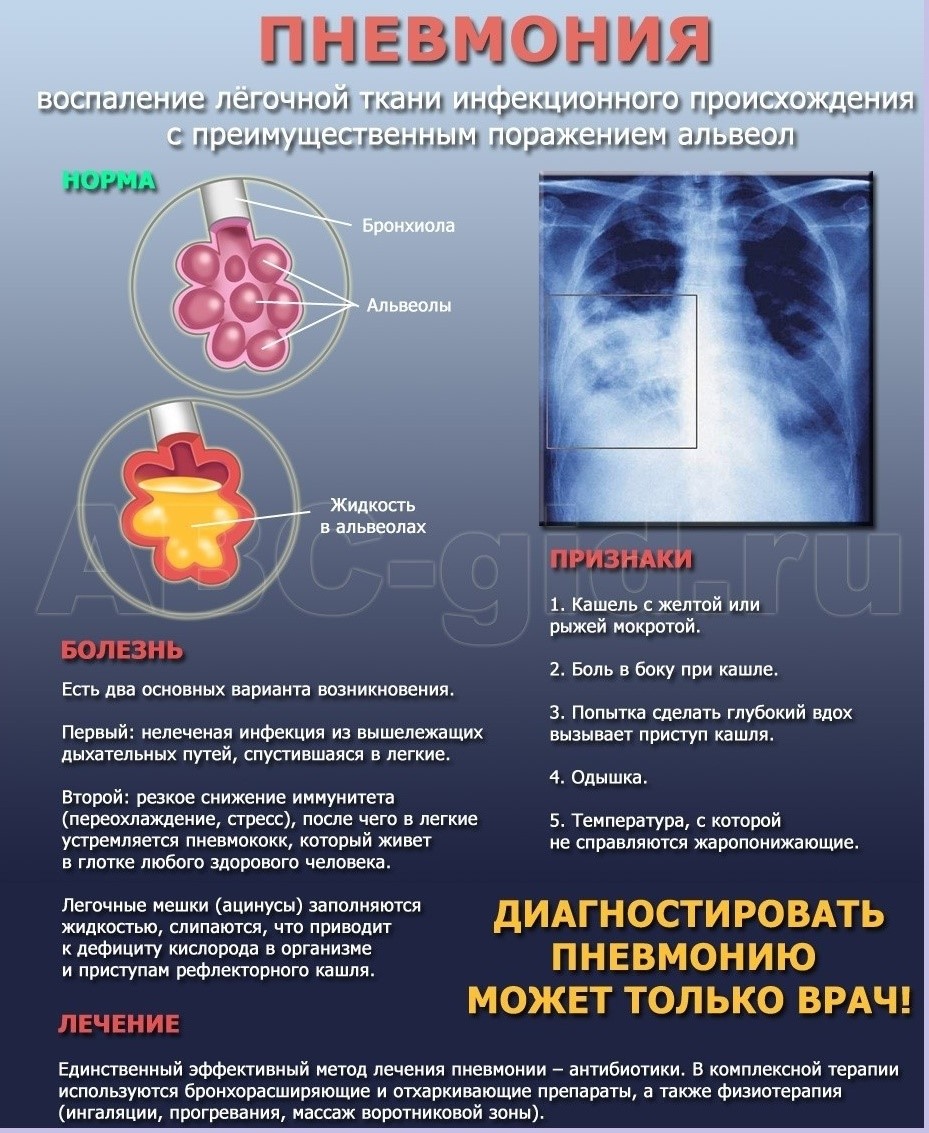
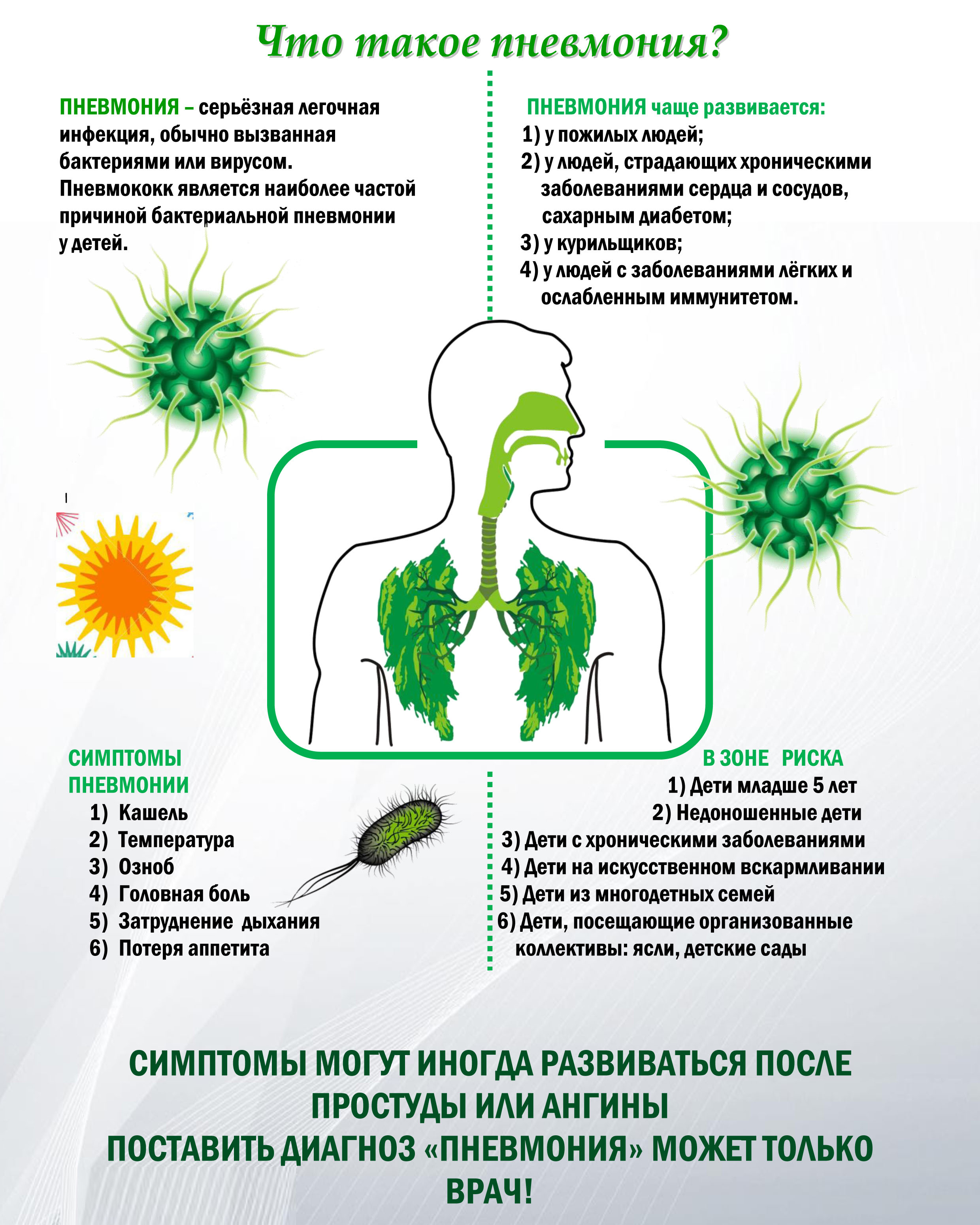
В большинстве случаев воспаление легочной ткани является осложнением ОРВИ, имеет вирусную, бактериальную (реже грибковую) природу. Его причиной может быть и повреждение «легочных фильтров» в результате любого заболевания, ожога, травмы. Иногда возникает из-за попадания в легкие содержимого изо рта или из околоплодных вод при родах.
У детей дыхательная мускулатура развита слабо, им трудно с помощью кашля избавиться от слизи, которая усиленно вырабатывается в процессе ОРВИ. Поэтому она накапливается в легких и, загустевая, затрудняет их вентиляцию. Это становится благоприятным фактором для развития инфекции, из-за которой развивается пневмония.
Обратите внимание! По данным ВОЗ около 2% детей болеет пневмонией. Ежегодно от нее страдает пять миллионов детей до 5 лет
Легкие постоянно фильтруют кровь от вирусов, бактерий, их токсинов. На фоне ослабленного иммунитета любая болезнь или травма приводят к закупорке отдельных участков легких и появлению воспаления.

Важно не пропустить начало болезни, ведь чем раньше ее заметить, тем эффективнее будет лечение. Поэтому родители должны знать тревожные признаки начинающегося заболевания
Первые признаки
Доктор Комаровский выделяет такие признаки:
- Кашель стал главным симптомом болезни, чаще с выделением мокроты. Может наблюдаться без температуры.
- Простуда длится более недели, и после улучшения наступает ухудшение.
- Глубокий вдох провоцирует кашель.
- Бледность кожи, наблюдающаяся при других признаках ОРВИ. Она объясняется спазмом сосудов в ответ на образование токсинов. При вирусной природе пневмонии кожа краснеет.
- Даже при невысокой температуре присутствует одышка.
- Низкая эффективность жаропонижающих средств.
Онлайн-тест на определение пневмонии
Известный педиатр подчеркивает, что эти знания нужны родителям не для диагностики заболевания, а для своевременного обращения за помощью специалистов. Только они могут ставить диагноз, используя для этого опрос, осмотр, перкуссию (простукивание), аускультацию (выслушивание фонендоскопом), данные клинического анализа крови и рентген легких в двух проекциях.
Дополнительные приметы

Кроме основных признаков заболевание сопровождается потливостью, ухудшением аппетита, у больных также слышны хрипы при вдохе и выдохе. Дети становятся беспокойными, нервозными, у них нарушается сон. Из-за этого они вялые, быстро устают, чувствуют сонливость. Про тяжелой форме пневмонии симптомы более явные: нарушается работа органов пищеварения, это выражается в тошноте, рвоте, учащается стул, наблюдается потеря веса. Нередко увеличивается печень, бывают сбои с почками, возникает тахикардия.
Обратите внимание! Скрытая форма пневмонии может развиваться с минимальными симптомами: без температуры, с кашлем слабой выраженности. Однако, признаки дыхательной недостаточности, в том числе одышка, наблюдается всегда
Ознакомьтесь с основной статьей о симптомах пневмонии у детей >>
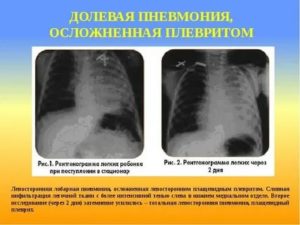
Осложненные пневмонии у детей раннего возраста. Клиника. Лечение.
Пневмония
может быть
осложненной и неосложненной. Основными
осложнениями являются: легочные
(синпневмонии и метапневмонические
плевриты, легочная деструкция, абсцесс
легкого, пневмоторакс, пиопневмоторакс)
и внелегочные (инфекционно-токсический
шок, ДВС-синдром, сердечно-сосудистая
недостаточность, респираторный
дистресс-спндром возрастного гипа)
Из
многих осложнений на практике у детей
раннего возраста чаще всего встречается
токсический
синдром.
Клиника.
В дебюте заболевания (1 степень токсикоза)
на первый план выступают общетоксические
проявления: вялость, снижение аппетита,
возбуждение, лихорадка. Затем (II стадия
токсикоза) присоединяются сердечно-сосудистые
изменения : тахикардия, глухость тонов,
гемодинамнческие сдвиги. Состояние
тяжелое Эти две зоны токсикоза наблюдаются
при любой среднетяжелой пневмонии и
исчезают на фоне эфферентной
антибиотикотерапии. При III стадии
токсикоза отмечаются изменения со
стороны нервной системы — нарушения
сознания, судороги, чаще сонливость,
сопор. В редких случаях пневмонический
токсикоз может осложняться ДВС-синдромом.
Другими
наиболее частыми осложнениями острой
пневмонии являете»tmespum.
Зьаделжут:
синпневмстическгт
и лч’тапневлюническии
плевриты.
Синпневмонический
плеврит возникает в первые дни болезни.
Выпот небольшой, клинически — боль при
дыхании. Этиология — пневмококковая.
Рентгенологически — может не выявляться,
только при УЗИ.
Метапневмонический
плеврит появляется на 7-! О день от начала
острой пневмонии. Этиология — пневмококковая.
Экссудат всегда фиброзный, а после
выпадения фибрина — серозный, с низким
цитозом. Метапневмонический плеврит
представляет собой типичный
иммунопатологический процесс. Диагноз
ставится рентгенологически и при
объективном обследовании
В
настоящее времядеструктивная
пневмония
встречается несколько реже. Деструктивные
процессы в зоне пневмонического
инфильтрата обусловлены некрозом ткани
легкого под влиянием микробного фактора.
Образовавшаяся полость сперва содержит
гной и детрит, а ее опорожнение через
бронх может привести к образованию
полости-буллы. В период-, предшествующий
образованию полости, отмечается
температурная реакция, значительный
лейкоцитоз с нейтрофильным сдвигом,
полное отсутсгвие эффекта от
антибиотикотерапии. Абсцессы встречаются
реже, чем бу-илы.
Принципы
лечения токсикоза включают нормализацию
периферического кровообращения,
проведение дезинтоксикационной терапии,
лечение сердечной недостаточности,
профилактику и терапию ДВС-синдрома,
симптоматическую терапию.
Принципы
лечения СПП —
плевральная пункция, затем назначение
антабиотикотерапии. При адекватной
антибиотикотерапии объем выпота
уменьшается. Вели объем увеличивается
и при повторной пункции увеличивается
цитоз, то следует сменить антибиотик.
При МГГД — к
основному лечению острой пневмонии
следует добавить противовоспалительные
средства (индометацин, стероидные
гормоны), т.к. процесс носит
иммунопатологический характер, •+ ЛФК.
Принципы
лечения деструктивных пневмоний:
режим, питание (иногда через зонд),
лечение дыхательной недостаточности
(от повьшюнной аэрации до оксигенотерапии)
Антибактериальная терапия (обязательно
2 антибиотика; один из них внутривенно
в высоких дозах), применение анитбиотаков
как в аэрозолях, так и в полости абсцесса,
плевральную полость Дез интоксикационная
терапия. Стимуляционная терапия
(свежезамороженная плазма, антистафилококковый
у-глобулин и плазма), витаминотерапия
(А,С,Е,В), биопрепараты (лакто- и
бифидумбактерин, бификод, бактисубтил).
Больного со стафилококковой деструкцией
наблюдают педиатр и хирург.
Этиология и патогенез заболевания
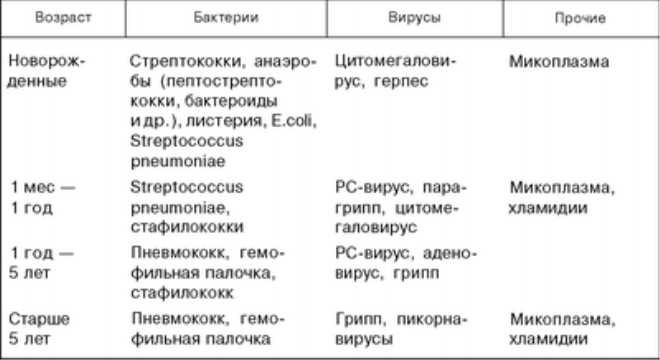
Возбудителями вирусной легочной инфекции являются:
- вирус гриппа А и В;
- парагрипп;
- аденовирус;
- коронавирус;
- семейство герпесвирусов (Варицелла-Зостер, цитомегаловирус, Эпштейна-Барр, простой герпес) – такую пневмонию называю ветряночной;
- вирус кори;
- респираторно-синцитиальный вирус;
- метапневмовирус.
Схема строения вируса гриппа
Механизм заражения – аэрозольный и контактный. Это говорит о том, что вирусная пневмония заразна и передается через воздух с частичками слюны и респираторной слизи больного человека, загрязненные руки и предметы быта.
После проникновения вирусных частиц в ткани легких, происходит их внедрение в интерстиций – межуточную ткань, повышение проницаемости сосудов, отек, слипание альвеол. В результате дыхательная поверхность легких уменьшается в разы.
Вирусы обладают способностью подавлять местные иммунные защитные механизмы дыхательных путей и общий иммунный ответ, что ведет к активизации условно-патогенной флоры или присоединению патогенных бактерий. Развивается бактериально-вирусная пневмония.
Факторы, способствующие реализации вирусной пневмонии:
- пожилой возраст (старше 65 лет);
- сахарный диабет;
- большой стаж курения;
- бронхиальная астма;
- хроническая обструктивная болезнь легких;
- ожирение (ИМТ более 30);
- ВИЧ;
- прием глюкокортикоидов, цитостатиков, иммуносупрессоров;
- беременность.
В некоторых случая болезнь может протекать без температуры. Это говорит о слабой иммунной реакции.
При иммунодефиците шансы на заражение повышаются, тогда провокаторами выступают вирусы из семейства герпеса. Так, цитомегаловирусная пневмония и воспаление при Эпштейна-Барр, развиваются на фоне выраженного подавления клеточного звена иммунитета.
Гриппозное воспаление легких
Вирусные пневмонии отличаются сезонным характером возникновения и регистрируются преимущественно в зимнее время. Половину возбудителей воспаления легких составляют вирусы гриппа подтипа А (Н5N1, H1N1) и В.
Коронавирус считается этиологическим фактором вирусной атипичной пневмонии или SARS, проявляющийся тяжелой дыхательной недостаточностью.
Различают 3 типа течения гриппозной пневмонии:
- Первичная пневмония проявляется в первые двое суток болезни. Имеет исключительно вирусную природу. Характер воспаления – интерстициальный, двусторонний, подразумевающий отек межуточной ткани легких за счет повышения проницаемости капилляров, возникают участки кровоизлияний (геморрагии). Симптомы нарастают стремительно за счет прогрессирующей дыхательной недостаточности.
- Вторичная – развивается в конце первой недели заболевания. Обусловлена присоединением к вирусу кокковой бактериальной флоры (пневмококк, стафилококк). Поражаются нижние доли или несколько долей обоих легких.
- Третичная – подразумевает присоединение других бактерий: синегнойной, гемофильной палочки, легионеллы, хламидий, микоплазм, клебсиелл. Развивается на второй неделе болезни.
Внимание! Отличительной особенностью считается практически молниеносное развитие дыхательной недостаточности
Респираторное
Причиной, так называемой, респираторной пневмонии является респираторно-синтициальный (РС) вирус. Отличительной особенностью при развитии воспаления легких считается появление свистов, мелкопузырчатых влажных хрипов вследствие обструкции бронхов и бронхиол. Нарастает:
- одышка;
- учащается пульс;
- ослабляется дыхание;
- нарушается сознание.
Инкубационный период составляет от 3 до 7 дней.
Парагрипп
Вирус парагриппа 3 типа способен вызвать бронхиолит и пневмонию. Протекает заболевание в умеренной или средней степени тяжести.
При развитии на фоне парагриппа воспаления легких (на 1-2 сутки) появляются боли в груди, сухой кашель с постепенным появлением:
- кровавой мокроты;
- одышка;
- цианоз.
Инкубационный период воспаления легких составляет от 1 до 4 дней. У грудничков данный период может сократиться до 6 часов.
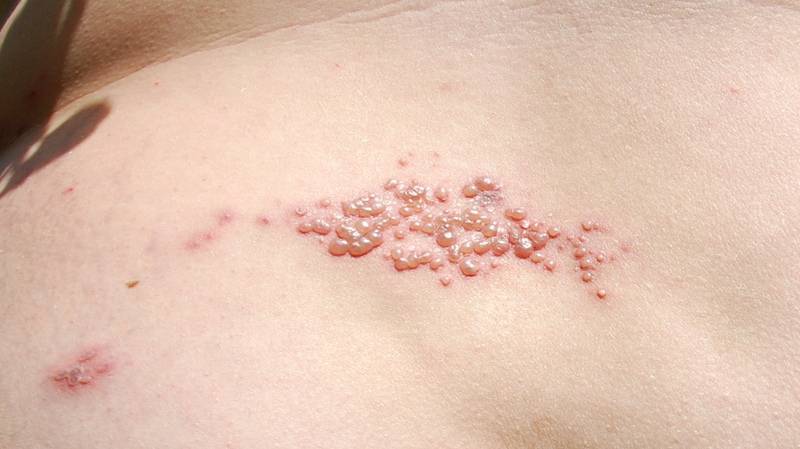
Герпес-вирусы
Первые симптомы появляются через 7-10 дней после контакта с зараженным человеком. Появляется характерная для ветрянки сыпь. Осложнение в легкие наступает с проникновением вируса герпеса в легкие. Согласно статистике, у детей данная патология встречается значительно реже, чем у взрослых. В группе риска курильщики, беременные женщины, хроники с ХОБЛ и люди с низким иммунитетом.
Такую пневмонию называют ветряной или ветряночной.
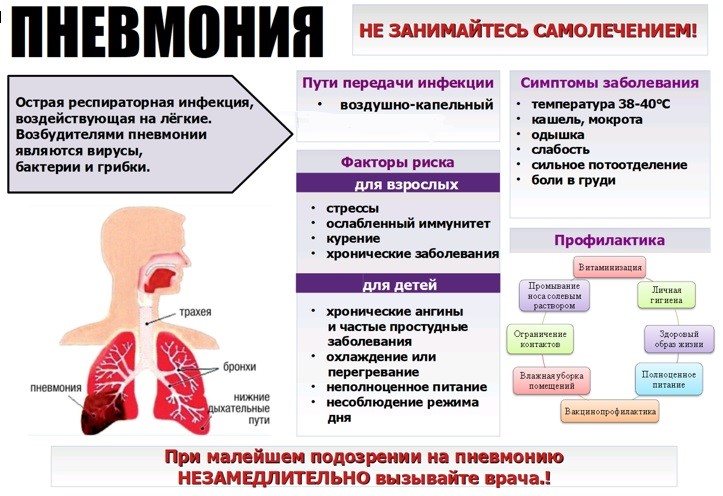
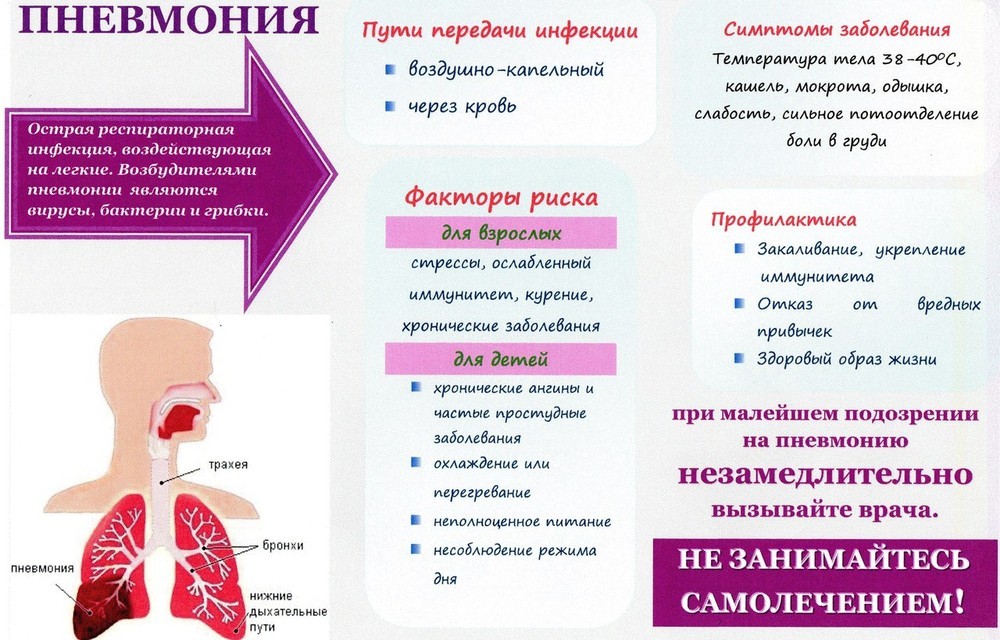
Причины возникновения
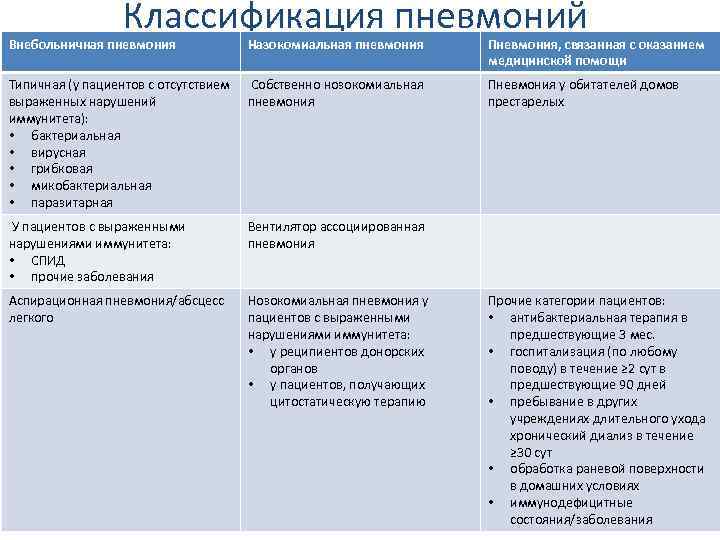
Воспаление лёгких и его течение зависят от возбудителя. А это бактерии, вирусы, грибки, а также смешанной этиологии. Вредоносные микроорганизмы могут передаваться от инфицированного человека воздушно-капельным путём или бытовым. То есть заразиться можно напрямую. Тогда такое заболевание носит название первичная пневмония. В некоторых случаях заражение происходит при вторичном патогенезе, когда человек получает пневмонию как осложнение и результат воспалительных процессов в других органах.

Если взять категорию детей до 6 лет, то среди переболевших пневмонией больше половины маленьких пациентов пострадали не от бактерий или грибов, а именно от вирусов. И в большинстве случаев только потому, что иммунная система у детей ещё слабая, и её обходят вредоносные микроорганизмы, внедряясь в организм. А потом и размножаясь в геометрической прогрессии. Среди них такие вирусы:
- Вирус герпеса;
- Риновирус;
- Вирус гриппа;
- Парагриппа;
- Аденовирус;
- Коронавирус и другие.
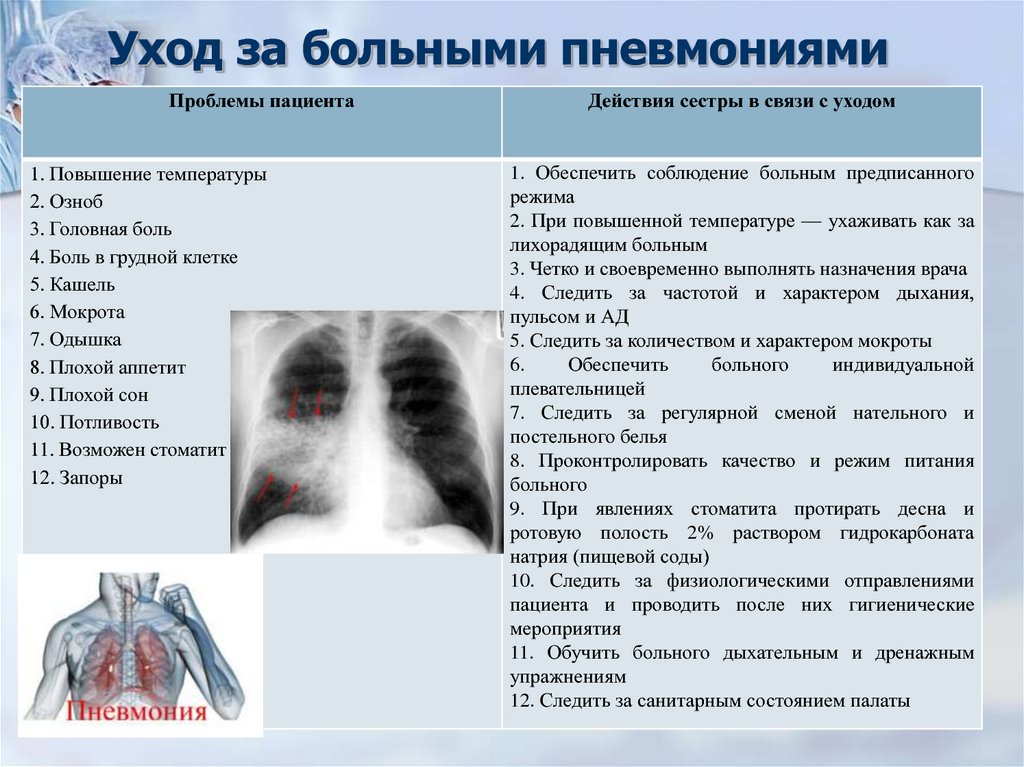
Вспомогательное лечение
Кроме медикаментозного лечения используются и другие методы, такие как физиопроцедуры, лечебная гимнастика, особая диета при пневмонии. Все они назначаются лечащим врачом
Важное значение имеет физиотерапия. Физиотерапевтическое лечение помогает организму быстрее восстановиться после болезни, оказывает стимулирующее действие на иммунную систему. Ультрафиолетовое облучение, электрофорез, УВЧ-терапия, магнитофорез, массаж при пневмонии у детей – все эти методы обладают противоотечным, противовоспалительным, бактериостатическим действием
Ультрафиолетовое облучение, электрофорез, УВЧ-терапия, магнитофорез, массаж при пневмонии у детей – все эти методы обладают противоотечным, противовоспалительным, бактериостатическим действием.

Особое питание ставит целью поддерживать общие силы организма, повышая его сопротивляемость. В рацион должны входить нежирные сорта мяса и рыбы, кисломолочные продукты, свежие овощи и фрукты. Следует ограничить употребление острой, копченой пищи. Принципы диетического питания соблюдаются не только во время болезни, но и после выздоровления.
Не допустить развития болезни гораздо легче, чем заниматься ее лечением
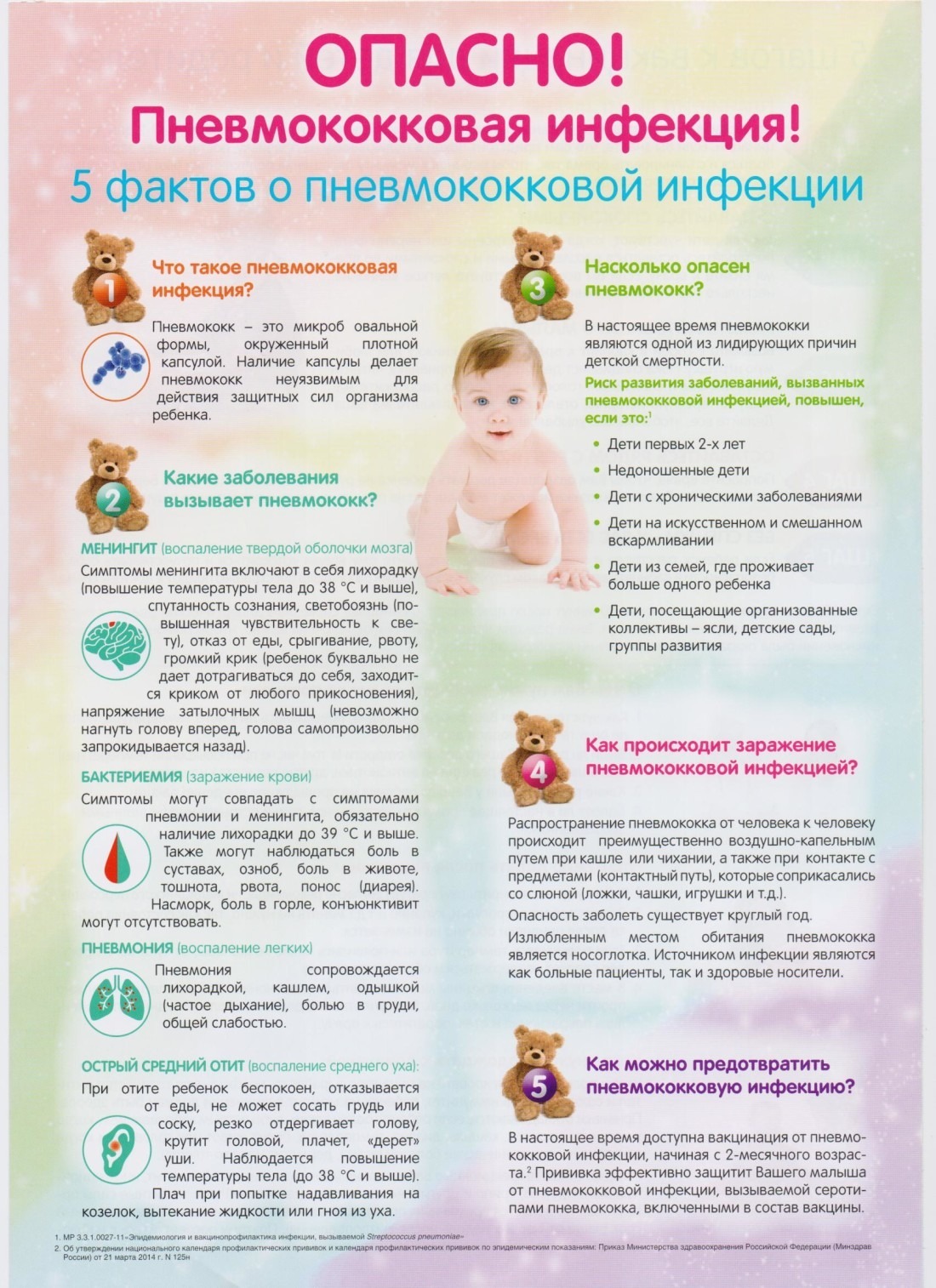
Поэтому важное значение имеет профилактика пневмонии у детей. Одной из эффективных мер предупреждения болезни является прививка. Современные вакцины способны защитить не только от воспаления легких, но и от других заболеваний, вызываемых стрептококком
Прививка почти не имеет противопоказаний и побочных действий. Пневмококковая вакцина является безопасным препаратом и проводится трижды в течение первого года жизни – в 3, 4, 5 месяцев. Прививка после 2 лет делается однократно
Современные вакцины способны защитить не только от воспаления легких, но и от других заболеваний, вызываемых стрептококком. Прививка почти не имеет противопоказаний и побочных действий. Пневмококковая вакцина является безопасным препаратом и проводится трижды в течение первого года жизни – в 3, 4, 5 месяцев. Прививка после 2 лет делается однократно.
Базовая схема лечения – незаменимые антибиотики
Бактериальное воспаление легких требует назначения антибиотиков. На начальных стадиях воспаления легких до получения анализов на возбудителя болезни проводится терапия сильными антибиотиками широкого спектра действия (аугментин, сумамед, цефтриаксон, цефазолин). Клинический протокол требует также симптоматической терапии: бронходилататоры (беродуал), иммуномодуляторы (иммунал), коррекция сопутствующих болезней.
Перед назначением лекарства врач убеждается в отсутствии у пациента аллергии на используемые препараты.
Эффективность антибактериальной терапии значительно зависит от правильного подбора антибактериальных препаратов и динамического контроля состояния пациента при терапии.
Стандарт медицинского ведения пневмонии у детей включает:
- При тяжелом течении – антибиотикотерапия не менее 10 дней;
- Когда исчезают клинические симптомы, тактика ведения ребенка осуществляется на основе аускультативного прослушивания легких, рентгенографии;
- Даже после исчезновения хрипов и стабилизации температуры применение антибиотиков продолжается еще 2-3 дня;
- Сроки лечения определяются состоянием больного даже при нормализации результатов лабораторно-инструментальных методов;
- Тяжелое течение требует назначения антибиотика парентерально (цефтриаксон, цефазолин, супракс). Пероральные препараты (аугментин, сумамед) можно использовать только при прогрессировании воспалительных изменений в легочной паренхиме.
Электрофорез, физиотерапия – дополнительные методы, назначаемые для устранения дополнительных симптомов заболевания.
Из физиотерапевтических процедур следует отметить УВЧ-прогревание верхних дыхательных путей. Оно способствует укреплению защитных функций ротоглотки и усиливает доставку лекарства к очагам повреждения легочной ткани.
Электрофорез формирует очаг накопления лекарства в легочной ткани, что обеспечивает длительное действие препарата.
Причины пневмонии
Для успешного лечения воспаления легких у детей важно правильное диагностировать заболевание и выявить возбудителя. Заболевание может быть вызвано не только вирусами, но и бактериями, а также грибками
Часто причиной становится микроб пневмококк, а также микоплазма. Поэтому природа возникновения пневмонии может быть различной, но именно этот момент важен для организации эффективного лечения, поскольку лекарства для борьбы с бактериями, вирусами и грибками абсолютно различны.
Пневмония может иметь различное происхождение:
- Бактериальное происхождение. Заболевание может возникнуть не только на фоне иного недуга системы дыхания, в качестве осложнения, но и самостоятельно. Антибиотики при пневмонии у детей применяются именно при этой форме заболевания, поскольку оно требует тщательной и срочной антибактериальной терапии.
- Вирусное происхождение. Эта форма заболевания является наиболее распространенной (выявляется примерно в 60% случаев) и самой легкой, но требует адекватного лечения.
- Грибковое происхождение. Эта форма пневмонии встречается редко, у детей она, как правило, возникает после проведения неадекватного лечения заболеваний дыхательной системы антибиотиками или злоупотребления ими.
Воспаление легких может иметь одностороннюю форму, когда поражается одно легкое или его часть, или быть двухсторонним, охватывая сразу оба легких. Как правило, при любой этиологии и форме заболевания у ребенка сильно повышается температура.
Сама по себе пневмония не является заразным заболеванием и даже при вирусной или бактериальной форме очень редко передается от одного ребенка к другому.
Исключением является лишь атипичная пневмония, причиной появления которой стала активация определенного вида микоплазмы. В этом случае заболевание у детей протекает очень тяжело, сопровождаясь высокими показателями температуры.
Особые микоплазмы пневмонии, вызывающие респираторный микоплазмоз и воспаление легких, легко передаются воздушно-капельным путем, становясь причиной заболеваний дыхательной системы различных форм, тяжесть которых зависит от состояния иммунной системы ребенка.
Чаще всего воспаление легких у детей до года и более старше возникает в качестве осложнения других респираторных заболеваний, таких как:
- бронхит;
- ангина;
- фарингит;
- ОРВИ;
- ларингитов;
- бронхиальная астма.
Воспалительный процесс начинается в тот момент, когда в легких и бронхах накапливается большое количество слизи, которая загустевает и создает препятствие для нормальной вентиляции легких.
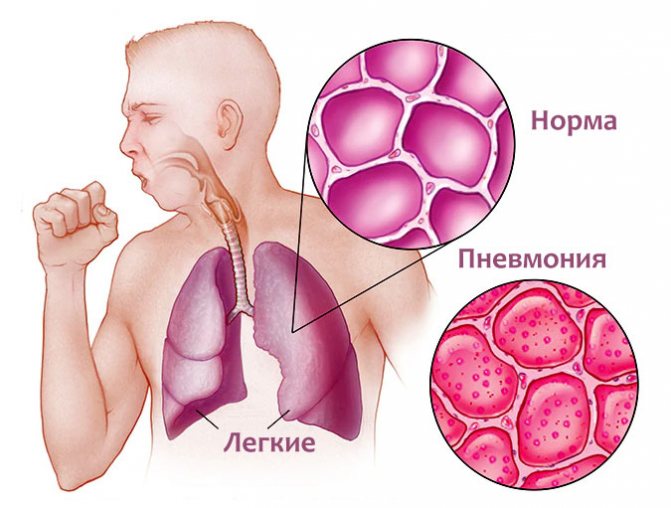
Типичной картиной появления и быстрого развития пневмонии можно назвать ситуацию, когда малыш заболевает ОРВИ или иным респираторным заболеванием, при этом в дыхательных путях начинает усиливаться выработка слизи. Но маленькие дети (особенно до года, как и до 2–3 лет) еще не могут самостоятельно очищать дыхательные пути с помощью рефлекторного кашля ввиду недостаточной развитости мускулатуры дыхательной системы.
В бронхах образовываются скопления мокроты, из-за чего нарушается вентиляция сразу в нескольких участках легких. Возбудители основного заболевания из области носоглотки попадают в легкие и оседают на местах скопления слизи, где начинают быстро размножаться, провоцируя начало воспалительного процесса.
Лечить вирусную форму несложно, она, как правило, не требует никаких специальных препаратов и излечивается через неделю. Но если к воспалительному процессу присоединится бактериальная инфекция и заболевание приобретет запущенную форму, потребуются серьезные дозы антибиотиков.
Профилактика
Если ребенок заболел (ОРВИ, понос, рвота и другие проблемы), нужно обязательно следить за тем, чтобы он потреблял достаточное количество жидкости. Питье должно быть теплым, чтобы жидкость могла быстрее всасываться.
Если ребенок болен, нужно постараться максимально освободить его комнату от всего, что может накапливать пыль — ковры, мягкие игрушки, мягкая мебель. Большое количество вдыхаемых пылинок лишь ускоряет загустевание мокроты и повышает риск развития пневмонии. Влажную уборку надо проводить 1-2 раза в день, моющие средства на основе хлора добавлять категорически запрещено!
Кашель нужен, чтобы вывести излишки отработанной мокроты. Если кашлевый рефлекс остановить на самом пике заболевания противокашлевыми препаратами, то выхода мокроты не будет, и риск, что начнется пневмония, вырастет в разы. Муколитические (отхаркивающие) средства (на растительной основе), задача которых разжижать мокроту, приветствуются, но, по словам Комаровского, при неукоснительном соблюдении всех вышеперечисленных пунктов.
При ОРВИ ни в коем случае нельзя принимать антибиотики. Даже если ваш лечащий врач советует начать делать это для профилактики пневмонии. Всех микробов, которые есть в организме человека, даже новейший антибиотик уничтожить не в состоянии, на вирусы же противомикробные средства вообще не действуют. Но доказано, что прием их при гриппе или ОРВИ в 9 раз увеличивает вероятность развития пневмонии!
При насморке, вызванном вирусной инфекцией, не стоит сразу начинать капать сосудосуживающие капли в нос ребенку. Так выше вероятность, что вирусы, минуя нос, прямиком отправятся сразу в легкие и вызовут там воспалительный процесс.
Подробнее смотрите в передаче докора Комаровского.
Посоветуйтесь с врачом о необходимости сделать прививку ребёнку от кори и гриппа.

В карманчике у малыша постоянно должен находиться свежий носовой платочек. Нельзя руками вытирать лицо, губы, глаза. Вирусы передаются воздушно-капельным путём и бытовым. Поэтому, даже положив руку на перила эскалатора, а потом потерев глаз, ребёнок может заразиться вирусной пневмонией.
Не отпускайте малыша в места скопления детей в период эпидемии инфекционных заболеваний.
Профилактические меры, по словам педиатра Комаровского, проводятся для избежания серьезного лечения и токсического воздействия на организм пневмонии:
- своевременная вакцинация;
- укрепление иммунитета с помощью закаливания, приема витаминов, спортивной нагрузкой;
- соблюдение личной гигиены;
- не контактировать с больными людьми;
- применять противовирусные мази.
Зная причины, симптомы вирусных пневмоний, родители не пропустят это заболевание у своих детей. Необходимо своевременно обращаться к специалистам, они проведут точную диагностику и назначат верную тактику лечения.
Известный педиатр Комаровский рекомендует проводить обязательную профилактику вирусных пневмоний, чтобы предотвратить серьёзное и длительное лечение, а также – неблагоприятное воздействие на детский организм токсических компонентов лекарственных средств. Вот основные требования профилактики, разработанные доктором Комаровским.
- Нужно своевременно проводить вакцинацию.
- Обязательно соблюдение личной гигиены;
- Нельзя иметь контактов с детьми, уже болеющими вирусной пневмонией;
- Необходимо применять мази с противовирусным эффектом;
- Укреплять иммунитет при помощи витаминных комплексов, закаливания и регулярных спортивных нагрузок.

Знание причин и симптомов вирусной пневмонии позволит родителям маленького ребёнка своевременно обратить внимание на развивающуюся болезнь, обратиться к медицинским специалистам (которые выполнят точную диагностику и определят дальнейшую терапевтическую тактику). Надеемся, наша статья про вирусную пневмонию у детей, а также ее симптоматику и методы лечения оказалась вам полезной. Если это так, поставьте ей пять звезд!
Если это так, поставьте ей пять звезд!
Надеемся, наша статья про вирусную пневмонию у детей, а также ее симптоматику и методы лечения оказалась вам полезной. Если это так, поставьте ей пять звезд!
Симптомы
Пневмония у малышей начинается с нарушений поведения, они отказываются есть и часто плачут, кашель сопровождается рвотой. Далее появляются симптомы затрудненного дыхания:
- хрипы в легких;
- одышка;
- кашель с мокротой;
- посинение носогубной области при сосании;
- бледность кожи;
- снижение темпа сердцебиения.
Кроме того, проступают признаки интоксикации организма в виде высокой температуры вплоть до сорока градусов. Этот симптом не обязателен, поскольку часто болезнь сопровождается нормальной и субфебрильной температурой.
При появлении указанных проявлений немедленно обратитесь к врачу для постановки диагноза и последующего лечения.
Более подробно о симптомах >>
Специфические признаки воспаления легких при коронавирусе
Коронавирусная инфекция в среднем размножается в носоглотке в течение недели. Но и через пару дней можно столкнуться с первыми признаками заболевания: сухим кашлем, заложенностью носа, нарушением обоняния и вкуса, субфебрилитетом, слабостью. Все зависит от потенциальных возможностей иммунной системы. Симптомы пневмонии появляются не раньше недели от начала инфекции:
- высокая температура, озноб;
- нарастающая одышка;
- кашель с минимальным отделяемым;
- боли в грудной клетке, усиливающиеся при кашле;
- профузный пот.
Характерно желание пациента лежать на стороне поражения легких. Пневмония сопровождается бледностью кожи, падением АД, глухими тонами сердца, загрудинным дискомфортом. Возможны приступы тошноты, диарея, абдоминальные боли. Дыхательная недостаточность проявляется цианозом носогубного треугольника, форсированным дыханием с участием межреберных мышц, что противоречит физиологии человека. Гипоксия вызывает сонливость, апатию, предобморочное состояние, чередующееся с возбуждением, паническими атаками.
Острая фаза продолжается неделю, если в это время будет оказана адекватная медицинская помощь, осложнения не развиваются. В противном случае присоединяется вторичная инфекция с риском множества осложнений, абсцедированием, некрозом легкого, сепсисом и летальным исходом.
Критериями тяжести коронавирусной пневмонии являются:
- температура ниже 38,5°C, неспокойное горло, сухой кашель, слабость – легкое течение;
- лихорадка выше 38,5°C, одышка более 22 в минуту при нагрузках, сатурация ниже 95%, в крови повышается С-реактивный белок – средняя тяжесть;
- одышка более 30 в минуту, сатурация меньше 93%, АД 90/60, задержка мочеиспускания – тяжелое течение;
- острая дыхательная и полиорганная недостаточность, септический шок – крайне тяжелое течение.