Как распознать врождённый порок сердца у ребёнка? Практические рекомендации от детского кардиолога
Содержание статьи
- Лечение и прогноз
- Клиническая картина врождённых пороков сердца
- Цианоз
- Боли в области сердца у более старших малышей
- Одышка
- Отеки
- Плохой набор массы тела
- Лечебные мероприятия
- Необходимое лечение
- Профилактические меры
- Способы коррекции ВПС
- Двустворчатый аортальный клапан
- Диагностика и лечение ДМПП
- Нарушение целостности межжелудочковой перегородки
- Симптомы
- Аритмии у детей — когда сердце сбивается с ритма
- Что может насторожить родителей
- Как определить порок сердца?
- Повышение артериального давления — «игра» сосудов
- Что может насторожить родителей
- Что может насторожить врача и родителей?
Лечение и прогноз
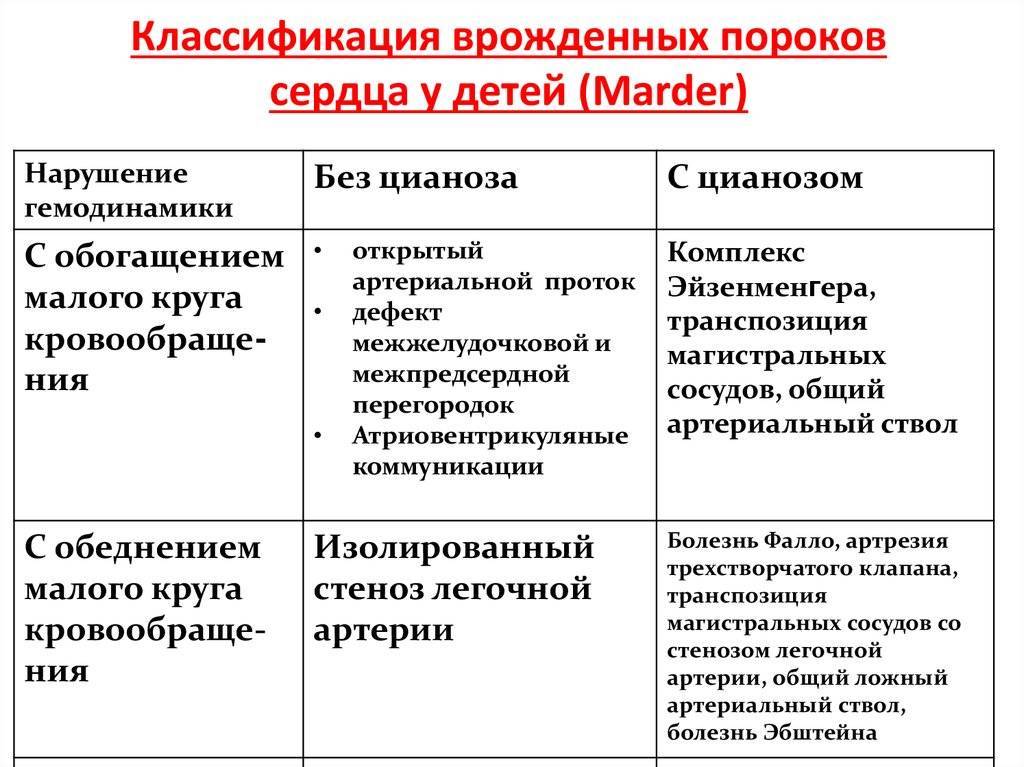
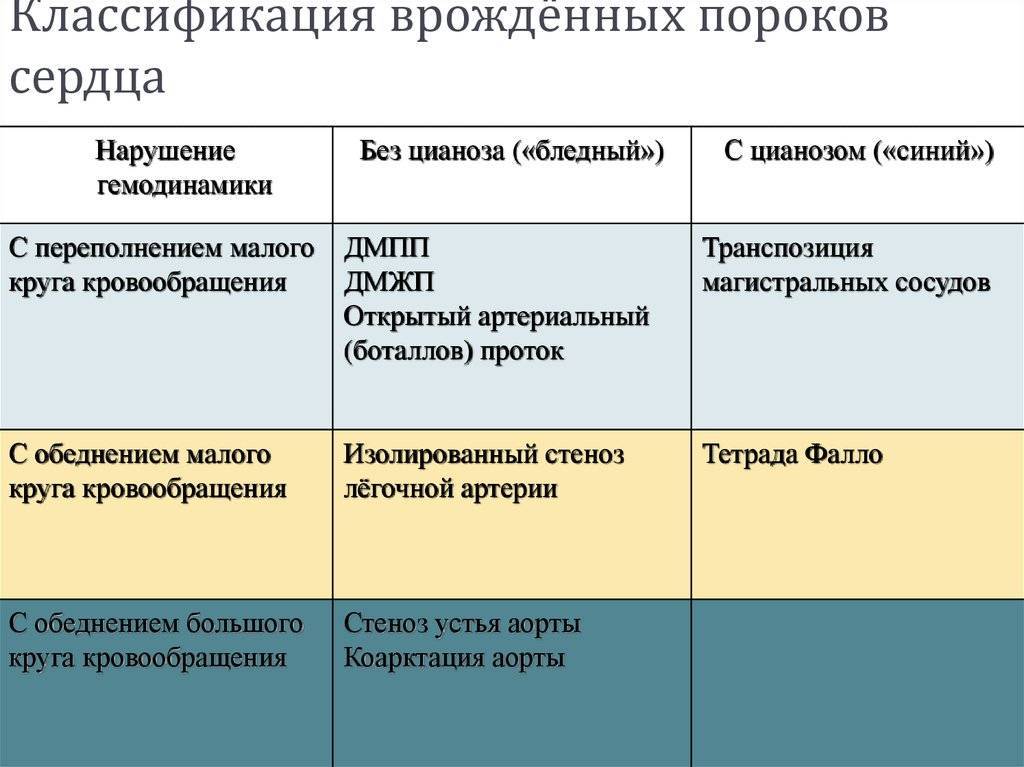
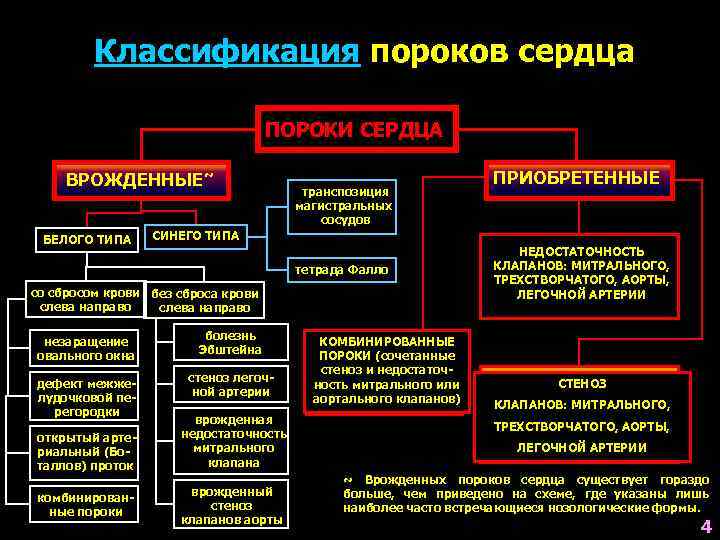
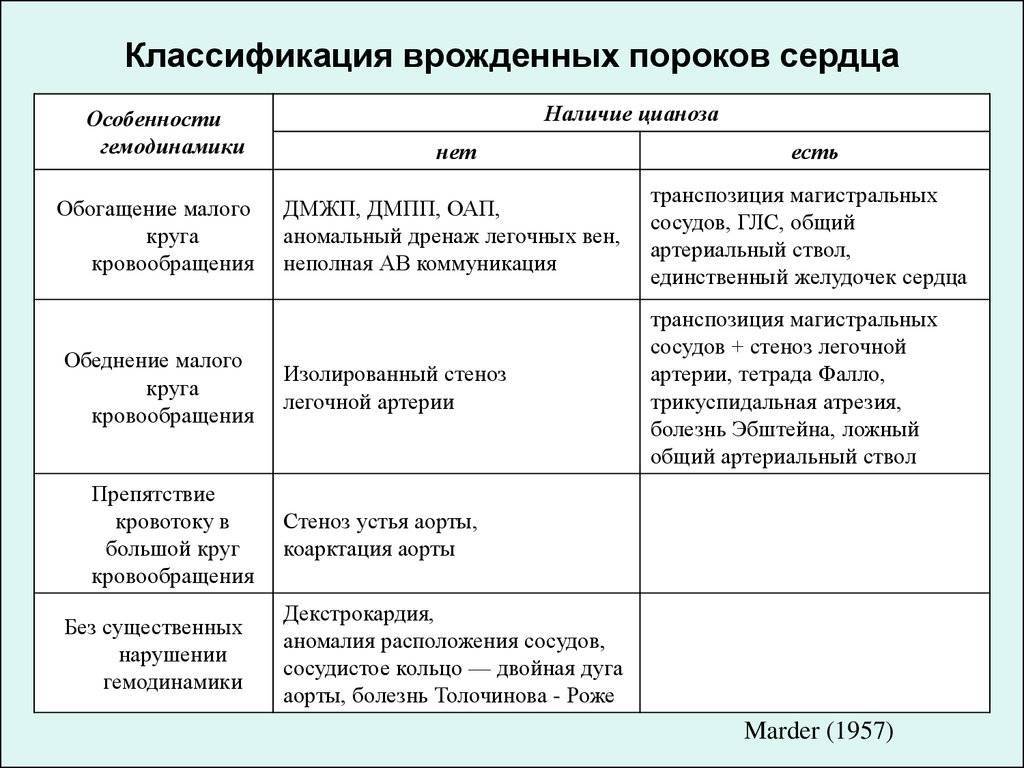
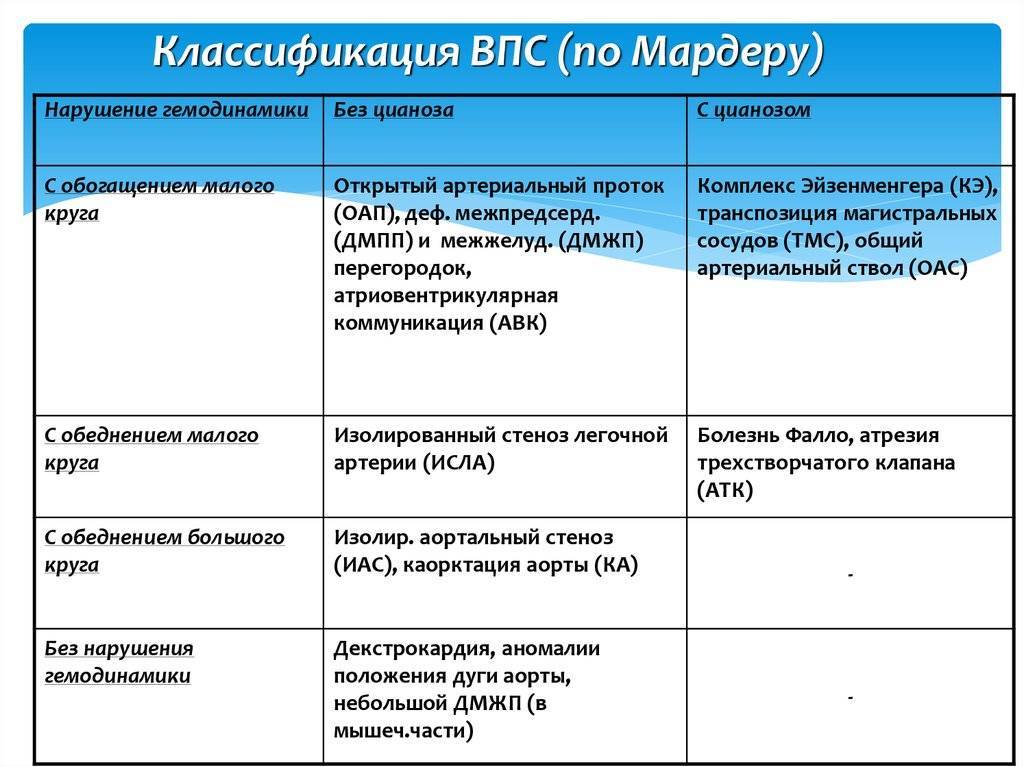
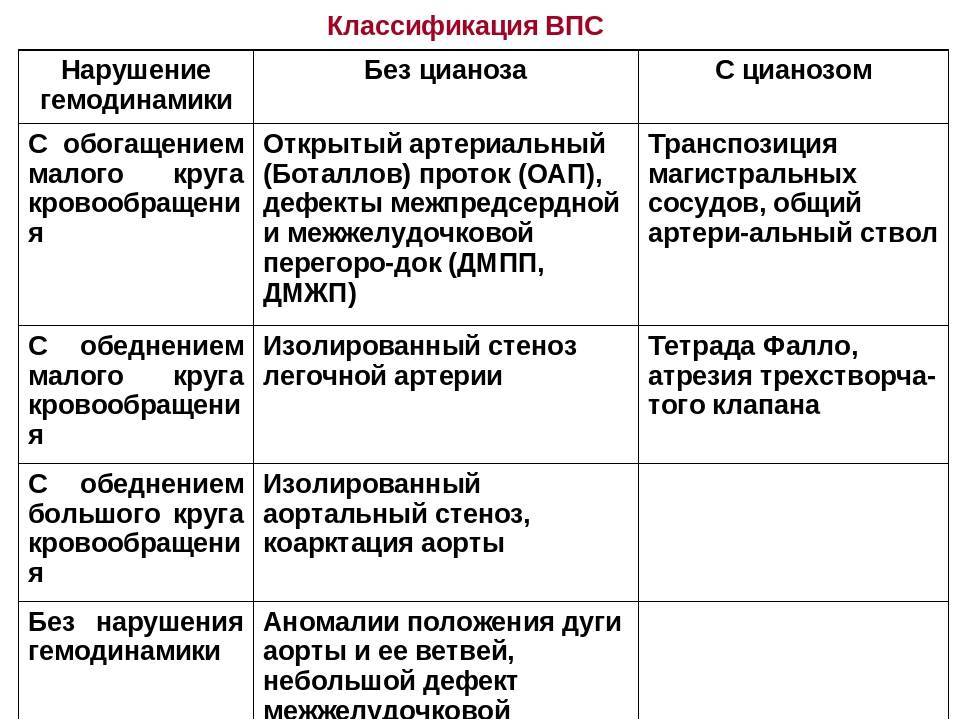
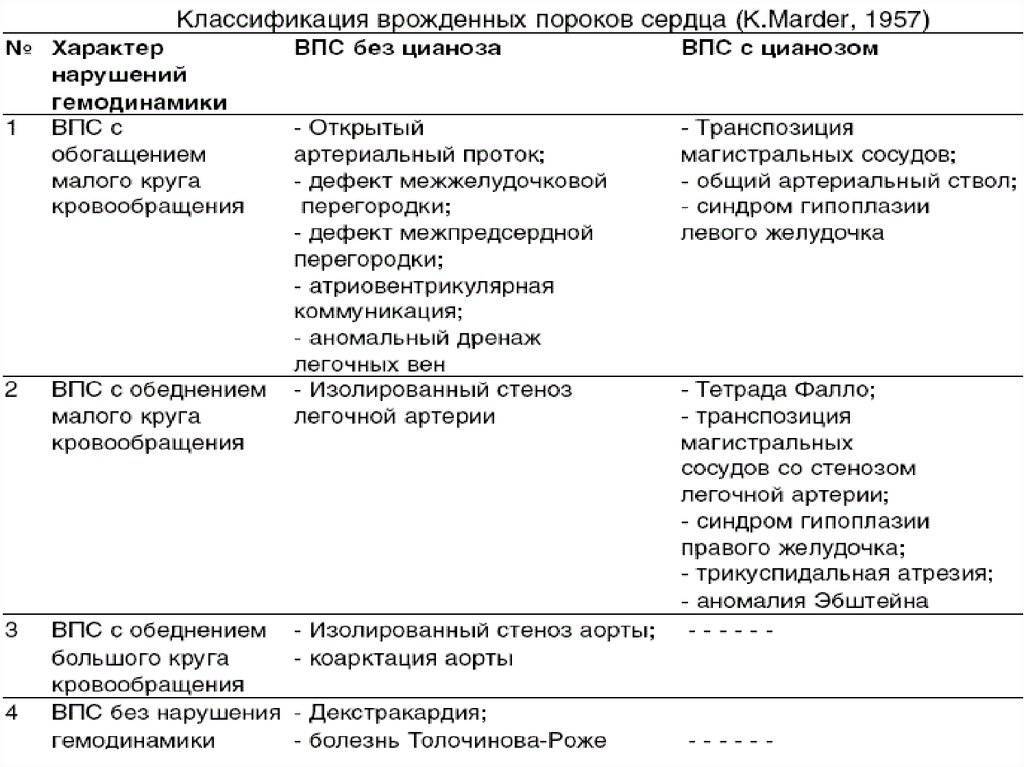
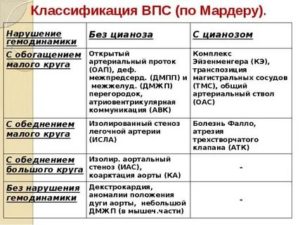
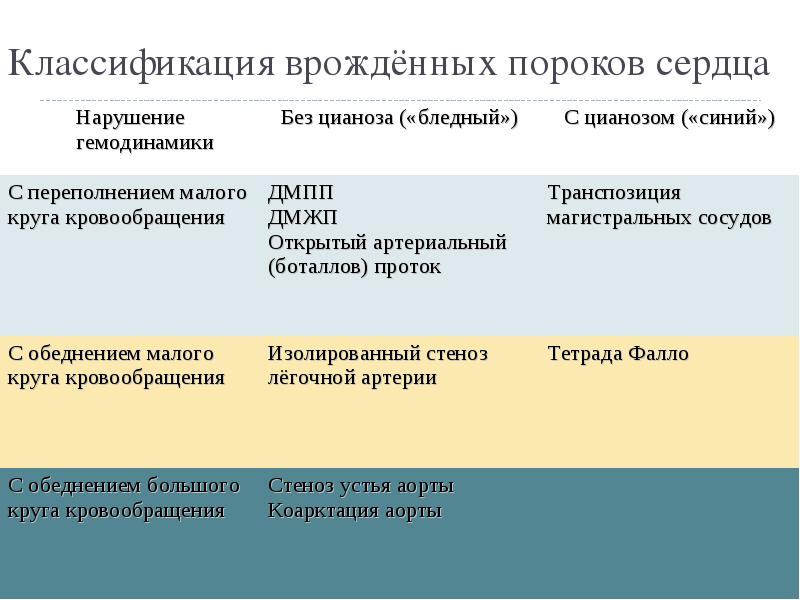
Подход к лечению ВПС всегда индивидуальный. Одним пациентам операция проводится сразу же после рождения, другим – после полугода, а третьих врачи лечат консервативно, без каких-либо хирургических вмешательств. К врожденным порокам, которые хорошо переносятся больными и не всегда требуют хирургической коррекции (поскольку нередко самопроизвольно закрываются), относят следующие:
- Небольшие дефекты перегородок между желудочками и предсердиями.
- Открытый артериальный проток.
- Незначительные деформации сердечных клапанов.
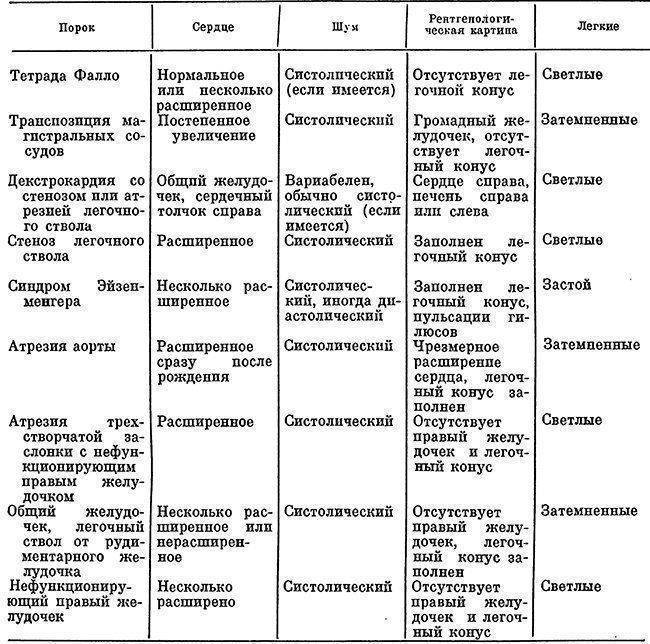
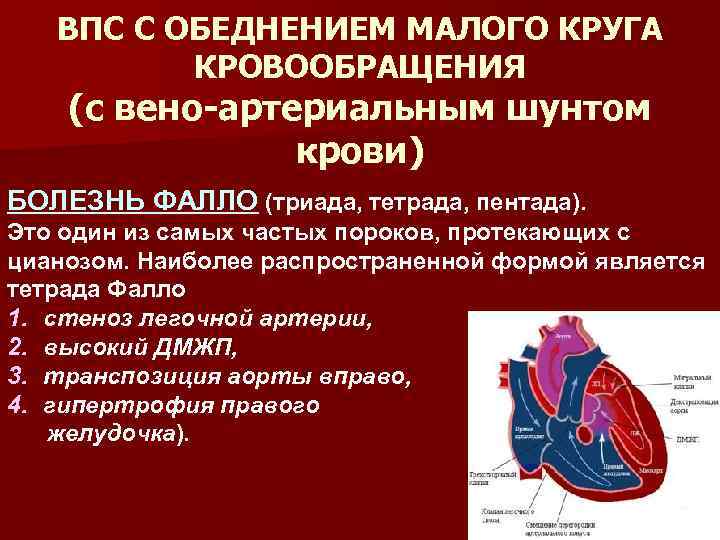
Прогноз при этих ВПС обычно благоприятный, даже если требуется хирургическое лечение. Намного хуже обстоит ситуация с большинством «синих» пороков. Эти пороки – более сложные и более опасные. К самым тяжелым ВПС относят:
- Транспозицию (смену мест) аорты и легочной артерии.
- Отхождение и аорты, и легочной артерии от правого желудочка.
- Тетраду Фало (включает сразу 4 аномалии развития сердца и магистральных сосудов).
- Грубые дефекты клапанов.
- Гипоплазию (недоразвитость) отделов сердца. Особенно опасным пороком является недоразвитость левых отделов. На вопрос о том, сколько с ним живут, можно ответить статистическими данными – при таком пороке отмечается практически 100% летальность.
- Атрезию (заращение) легочной артерии.
При грубых ВПС стремительно нарастает сердечная недостаточность, дети сразу же после рождения переходят в очень тяжелое состояние, требующее немедленного хирургического вмешательства. Успех такого лечения напрямую зависит от того, насколько оперативно новорожденный доставлен в специализированную кардиохирургическую клинику и как правильно выбрана лечебная тактика. Соблюдение этих двух условий возможно только в одном случае – если порок выявлен до рождения ребенка. Внутриутробная диагностика ВПС дает возможность врачам всех звеньев (и акушерам-гинекологам, и кардиохирургам) подготовиться к предстоящим родам и спланировать хирургическое вмешательство на сердце новорожденного.
Клиническая картина врождённых пороков сердца
Первое на что необходимо обратить внимание при осмотре малыша — это кожные покровы
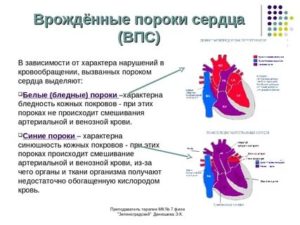
Цианоз
Ведущий симптом изменения окраски кожных покровов – это цианоз или синюшность. Он бывает локализованный – только на ручках или ножках, также генерализованный, т. е. всего тела.
Цианоз бывает не только при сердечной патологии. Такой симптом можно встретить при неврологических проблемах, особенно если у ребенка или плода была гипоксия.
Боли в области сердца у более старших малышей
Но данная жалоба встречается нечасто. Обычно при вегетативных нарушениях можно услышать от ребенка жалобу на боль в области сердца.
При аномальном отхождении коронарной артерии, ввиду гипоксических нарушений, наблюдаются стойкие колющие боли в сердце, которые не купируются препаратами для лечения ВСД.
Одышка
Сопровождает сердечную недостаточность. У малышей до годы можно увидеть одышку при сосании. Малыш устаёт, затруднён и вдох, и выдох, очень быстро засыпает, не наевшись. У деток постарше можно увидеть, что во время бега ребёнок присел отдохнуть, хотя ранее этого не было. При выраженном нарастании сердечной недостаточности шумное дыхание можно услышать и в покое, во сне.
Отеки
Сердечные отеки, как правило, можно наблюдать на ногах. Но это не всегда так. При правожелудочковой недостаточности происходит увеличение печени, пастозность или одутловатость всего тела.
Плохой набор массы тела
Очень важный симптом, особенно первые полгода ребенка. Месячные прибавки могут доходит до 100 граммов, а то их и совсем нет. Отсюда происходит отставание в физическом развитии.
Так как при ВПС происходит перегрузка малого круга кровообращения, отсюда возрастает нагрузка на лёгкие. Поэтому, как результат – частые упорные бронхиты, пневмонии, либо просто частые респираторные заболевания.

Иногда мама может заметить у ребенка искривление грудной клетки, патологическую пульсацию шейных вен, сердечной области, что говорит о выраженной сердечной недостаточности и сложном ВПС.
Лечебные мероприятия
При пороках сердца единственно верным методом лечения является операбельное вмешательство. Медикаментозно можно только приглушить выраженность симптомов. Сейчас прибегают к операциям двух типов: открытые и миниинвазивные.
Миниинвазивные операции больше подходят для устранения аномалий перегородок между предсердиями и желудочками. Рентгенэндоваскулярный метод даёт возможность хирургу установить окклюдер, который закроет сформированный дефект.
Открытое операбельное вмешательство проводят в случае выявления тяжёлых сочетанных пороков. Во время операции проводится вскрытие грудины. Таким образом, у врача есть прямой доступ к сердцу пациента. Данные вмешательства хоть и травматичны, но очень эффективны.
https://youtube.com/watch?v=71u-_HiUKNE
Необходимое лечение
Пороки сердца у детей бывают различными по степени тяжести. И в зависимости от этого назначается врачом лечение.
Более 50% детей с такой патологией без применения срочного оперативного вмешательства могут погибнуть. Поэтому единственным выходом может быть только операция, отказываться от которой нельзя ни в коем случае. При отсутствии немедленных показаний к хирургическому решению проблемы кардиолог назначает определенные препараты, которые необходимо принимать, четко соблюдая рекомендации по времени и дозировке.
Например, диуретики, сердечные гликозиды (дигоксин), антиаритмики и т.д. Давать каких-либо рекомендаций по приему препаратов не имеет смысла, как и по всему медикаментозному лечению, так как данные патологии весьма серьезные, поэтому заниматься самолечением не рекомендуется.
Тем не менее лечение при любом врожденном пороке сердца должно заключаться в обеспечении режима с максимальным пребыванием ребенка на свежем воздухе и физическими упражнениями в пределах минимальной нагрузки на сердце. Кормление таких детей следует несколько уменьшать по объему, но увеличить по частоте приема пищи (для грудничков в 2-3 раза), предпочтение следует отдавать материнскому молоку.
Дети, у которых был констатирован такой диагноз, как врожденный порок сердца, должны состоять на диспансерном учете у кардиолога и педиатра. Обязательным является на первом году жизни осмотр малыша не менее одного раза в 3 месяца, а также проведение дополнительных обследований раз в полгода, а при необходимости и чаще. Тяжелое течение заболевания требует ежемесячного осмотра, а резкое ухудшение состояния является прямым указанием на госпитализацию.
Большая роль в лечении такого малыша отводится родителям. Они должны внимательно следить за изменениями и симптомами и при малейшем ухудшении сообщать лечащему врачу. Наличие признаков дыхательной или сердечной недостаточности у ребенка служит поводом для освобождения его от уроков и занятий физкультурой в детских дошкольных учреждениях и школе. Определяет такую необходимость кардиолог. При отсутствии подобной симптоматики больным детям показаны занятия лечебными упражнениями, которые проводятся в поликлинике.
Детям с пороками сердца не следует длительно пребывать на солнце в летнее время и на сильном морозе зимой, так как они обладают высокой метеочувствительностью, подобное времяпрепровождение может сильно ухудшить их состояние.
Диеты для таких детей не существует, но питание должно быть обязательно разнообразным и витаминизированным. Полезно употребление кураги, чернослива, изюма, запеченного картофеля.
https://www.youtube.com/watch?v=71u-_HiUKNE
Восприимчивость к инфекционным заболеваниям у малышей с наличием врожденных пороков требует тщательной санации любого очага хронической инфекции. Если появляется острая вирусная или инфекционная патология, то интенсивность лечения должна быть максимальной для предупреждения развития осложнений со стороны сердца. Постельный режим по сравнению с остальными детьми продлевается на 2-3 дня.
Даже при наличии компенсированного порока солевой режим должен быть ограничен. Следует также оградить больного от употребления избыточного количества жидкости (максимальный суточный объем составляет не более 1,5 л).
Постоянные запреты и строгое отношение может усугубить состояние и вызвать депрессию. Следует только несколько ограничивать подвижность, особенно во время игр с детьми старшего возраста, и не допускать перевозбуждения. Тем не менее необходимо как можно реже проявлять избыточную опеку или жалость. Такой ребенок не должен себя чувствовать в чем-то хуже, чем другие дети.
Ответы врачей:
Врожденный порок сердца: трехкамерное сердце
Врожденный порок сердца
Не опасно ли при пороке сердца второй степени заниматься спортом?
Врожденный порок сердца не лечится?
У 11-летней девочки порок сердца
Вероятность наследтвенного порока сердца у ребенка
Может ли у меня быть врождённый порок сердца?
Во время беременности у ребенка выявили порок сердца
СпасибоНе подходит
Вы соблюдаете режим самоизоляции?
Конечно 46.46%
Нет 28.5%
Частично 25.04%
Проголосовало: 579
Остались вопросы? Задайте свои вопросы ниже. Для получения полного ответа, сформулируйте свой вопрос нашему консультанту. Опишите подробно, в деталях всю суть вашей проблемы врачу
Или воспользуйтесь поиском на сайте, здесь более 100000 ответов на разные темы.
Важно знать! Будьте внимательны! Прежде, чем воспользоваться рецептами и советами нашего медицинского форума, проконсультируйтесь с лечащим врачом!
Профилактические меры
Каких-либо особых мер, которые способны уберечь вашего малыша от развития порока сердца, к сожалению, не существует. Вы никак не сможете повлиять на внутриутробное развитие ребенка.
Но все же риск возникновения приобретенных форм пороков значительно снизиться, если вы будете придерживаться профилактических мер к тем заболеваниям, которые непосредственно способны спровоцировать развития данной патологии. Стоит отказаться от вредных привычек, стараться правильно питаться и заниматься спортом. Многие специалисты также рекомендуют опробовать закаливания.
Способы коррекции ВПС
Для эффективной помощи детям с пороками сердца нужно знать, что любой ВПС в своем развитии проходит три фазы, которые имеют важнейшее значение в лечении.
Первая фаза — аварийная, или первичной адаптации, начинается с момента рождения малыша. На этой стадии для того, чтобы компенсировать ВПС и нарушение функций сердца, задействуются все резервы организма, подстраиваются к экстремальной нагрузке сосуды, мышца сердца, ткани легких и других органов, которые испытывают дефицит кислорода. Если возможности организма малыша слишком малы — такой порок может привести к гибели крохи, если быстро не оказать ему кардиохирургическую помощь.
Если компенсаторных возможностей хватает — организм переходит в стадию относительной компенсации, а все органы и системы ребенка входят в определенный стабильный ритм работы, перестраиваясь на повышенные требования, и так работают до тех пор, пока все возможности и резервы малыша не будут исчерпаны.
Тогда закономерно наступает декомпенсация — терминальная стадия, когда, истощившись, все структуры сердца и сосуды, а также ткани легкого не могут уже выполнять свои функции и развивается сердечная недостаточность.
Операцию проводят обычно в стадии компенсации — тогда ребенку проще всего перенести ее: организм уже научился справляться с повышенными требованиями. Реже операция требуется экстренно — еще в самом начале аварийной фазы, когда без помощи ребенку не выжить. А в третью стадию операции обычно уже не проводят, так как далеко зашедшие необратимые изменения органов делают ее бесполезной.
Хирургическая коррекция врожденных пороков в России ведет счет с 1948 года, когда впервые была выполнена коррекция ВПС — перевязка открытого артериального протока. А в XXI веке возможности кардиохирургии существенно расширились. Сейчас оказывается помощь по устранению пороков маловесным и недоношенным детям, проводятся операции в тех случаях, которые даже два десятка лет назад еще считались неисправимыми. Все усилия хирургов направлены на возможно раннее исправление ВПС, что позволит малышу в дальнейшем вести обычную жизнь, ничем не отличаясь от сверстников.
К сожалению, не все пороки возможно устранить одной операцией. Это обусловлено особенностями роста и развития малыша, а вдобавок к этому еще и приспособительными способностями сосудов сердца и легких к нагрузке. Тогда врачи делают так называемые паллиативные (промежуточные, направленные на временное улучшение состояния) операции, которые дают возможность ребенку дожить до того момента, когда будет подходящее время, возможность и минимальный риск осложнений от полноценной восстановительной операции. Иногда промежутки достигают нескольких лет, за это время малыш подрастет и окрепнет, что даст ему возможность хорошо перенести большую полостную операцию и позволит быстро и полностью восстановиться после вмешательства.
В России около 30 учреждений оказывают помощь малышам, причем больше половины из них могут проводить большие операции на открытом сердце и искусственном кровообращении. Операции довольно серьезные, и после них требуется длительное пребывание в клинике для реабилитации.
Более щадящими и менее травматичными являются малоинвазивные методики — то есть операции с использованием УЗИ и эндоскопической техники, не требующие больших разрезов и подключения малыша к аппарату искусственного кровообращения. Через крупные сосуды с помощью особых катетеров под контролем рентгена или УЗИ проводятся манипуляции внутри сердца, позволяющие исправлять многие дефекты сердца и его клапанов. Их можно проводить как под общим (у малышей, которые не могут спокойно полежать всю процедуру), так и под местным обезболиванием, что снижает риски осложнений. И после таких вмешательств можно отправляться домой спустя несколько суток.
Все малыши с ВПС находятся под постоянным контролем кардиолога как до, так и после операции, потому что ребенок сначала привыкает жить с пороком, перестраивает кровообращение и обмен веществ, а потом ему так же нужно переучиться жить без него. Именно для этих целей он и будет регулярно показываться врачу. Регулярные осмотры позволят вовремя заметить, если что-то пойдет не так.
Если операция малышу не показана или стадия течения процесса не позволяет ее выполнить именно сейчас, назначаются различные препараты, поддерживающие работу сердца на должном уровне. Для ребенка с ВПС жизненно необходимо заниматься укреплением иммунитета, чтобы не допускать формирования очагов инфекции в носу, глотке или других местах. Им нужно часто бывать на свежем воздухе и следить за нагрузками, которые должны строго соответствовать типу порока.
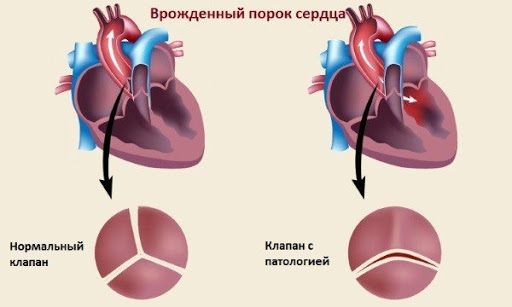
Двустворчатый аортальный клапан
В норме у аортального клапана должно быть три створки, но так случается, что их с рождения закладывается две.
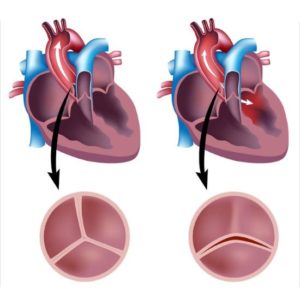 Трехстворчатый и двустворчатый аортальный клапан
Трехстворчатый и двустворчатый аортальный клапан
Дети с двустворчатым аортальным клапаном особо не предъявляют жалоб. Проблема может быть в том, что такой клапан будет быстрее изнашиваться, что послужит причиной развития аортальной недостаточности.
При развитии недостаточности 3 степени требуется хирургическая замена клапана, но это может случиться к 40-50 годам.
Детей с двустворчатым аортальным клапаном необходимо наблюдать дважды в год и обязательно проводить профилактику эндокардита.
Диагностика и лечение ДМПП
При осмотре кардиолог отмечает усиление сердечных шумов в значимых точках аускультации. Это связано с тем, что при прохождении крови через суженные клапаны развиваются завихрения, которые доктор слышит через стетоскоп. Кровоток через дефект в перегородке каких-либо шумов не вызывает.
Во время прослушивания легких можно обнаружить влажные хрипы, связанные с застоем крови в малом круге кровообращения. При перкуссии (простукивании грудной клетки) выявляется увеличение границ сердца в связи с его гипертрофией.
При обследовании на электрокардиограмме отчетливо видны признаки перегрузки правых отделов сердца. На ЭхоКГ обнаруживается дефект в области межпредсердной перегородки. Рентгеновский снимок легких позволяет увидеть симптомы застоя крови в легочных венах.
В отличие от дефекта межжелудочковой перегородки ДМПП никогда не закрывается самостоятельно. Единственным методом лечения такого порока является хирургический. Операция проводится в возрасте 3-6 лет, пока не развилась декомпенсация сердечной деятельности. Хирургическое вмешательство плановое. Операцию выполняют на открытом сердце в условиях искусственного кровообращения. Доктор делает ушивание дефекта или же, если отверстие слишком большое, закрывает его заплатой, выкроенной из перикарда (сердечной сорочки). Стоит отметить, что операция при ДМПП была одним из первых хирургических вмешательств на сердце более 50 лет назад.
В некоторых случаях вместо традиционного ушивания используется эндоваскулярный метод. В этом случае в бедренной вене делается прокол, и через него в полость сердца вводится окклюдер (специальное устройство, с помощью которого закрывается дефект). Этот вариант считается менее травматичным и более безопасным, поскольку выполняется без вскрытия грудной клетки. После такой операции дети гораздо быстрее восстанавливаются. К сожалению, не во всех случаях можно применить эндоваскулярный метод. Иногда расположение отверстия, возраст ребенка, а также другие сопутствующие факторы не позволяют провести подобное вмешательство.
Нарушение целостности межжелудочковой перегородки
Сердце имеет два желудочка, которые разделены перегородкой. В свою очередь, перегородка имеет мышечную часть и мембранозную.
Мышечная часть состоит из 3 областей – приточной, трабекулярной и отточной. Данные знания в анатомии помогают врачу поставить точный диагноз по классификации и определиться с дальнейшей тактикой лечения.
Симптомы
Если дефект маленький, то особых жалоб нет.
Если же дефект средний или большой, то появляется следующие симптомы:
- отставание в физическом развитии;
- снижение устойчивости к физической нагрузке;
- частые простуды;
- при отсутствии лечения — развитие недостаточности кровообрaщения.
Дефекты в мышечной части в связи с ростом ребёнка закрываются самостоятельно. Но это при условии маленьких размеров. Также у таких деток необходимо помнить о пожизненной профилактике эндокардита.
При больших дефектах и при развитии сердечной недостаточности следует проводить хирургические мероприятия.
Аритмии у детей — когда сердце сбивается с ритма
В норме сердце бьётся под воздействием последовательно возникающих в нём электрических импульсов, исправно обеспечивая доставку крови к органам и тканям.
При аритмии нарушена частота, ритмичность и последовательность сокращений отделов сердца. «Мотор» работает с перебоями, уменьшается или увеличивается частота сердечных сокращений.
Аритмии встречаются примерно у 20–25% детей разного возраста.
Сердечные нарушения
При врождённых или приобретенных пороках, инфекционных или аутоиммунных заболеваниях, наследственных аритмиях.
Внесердечные нарушения
Встречаются у детей наиболее часто и являются проявлением другого заболевания или состояния:
* Травмы в родах, недостаток кислорода в утробе матери или в момент рождения, внутриутробная инфекция.
* Незрелость нервной системы.
* Повышенная или пониженная функция щитовидной железы, сахарный диабет.
* Гормональная перестройка в подростковом возрасте.
* Хронические заболевания: тонзиллит, гайморит, поражение тракта, железодефицитная анемия и многие другие.
При лечении основного заболевания и устранения причины сердечный нормализуется.
Что может насторожить родителей
Дети редко предъявляют жалобы, но некоторым признакам можно заподозрить аритмию.
В раннем возрасте
Приступообразная одышка при ползании или переворачивании, беспокойный сон, беспричинная капризность. Отказ от груди или вялое сосание, плохая прибавка в весе.
В старшем возрасте
Быстрая утомляемость, плохая переносимость физических нагрузок, повышение или понижение артериального давления, головокружения и обмороки. Ощущения «замирания», сильных толчков или перебоев в области сердца.
В чём коварность
Примерно у 20% детей аритмии с возрастом «перерастают» и не требуют проведения специального лечения.
Заболевание может протекать и с осложнениями: нарушением кровообращения, внезапными приступами сердцебиения частотой до 100–250 ударовмин, некоторые отделы сердца начинают сокращаться в разном ритме.
Как поступить
Не откладывая «в долгий ящик», обратиться к кардиологу за консультацией и проведения комплексного обследования.

Как определить порок сердца?
Диагностировать порок сердца опытный врач ультразвуковой диагностики может еще внутриутробно. Поэтому гинекологи настоятельно рекомендуют всем будущим мамам проходить плановые УЗИ. Внутриутробное выявление серьезных ВПС у плода дает женщине право выбора: рожать или не рожать тяжело больного ребенка. Если же женщина захочет вынашивать беременность до конца – организовать роды таким образом, чтобы новорожденному сразу же была оказана необходимая медицинская помощь (как правило, это реанимационные мероприятия) и в кратчайшие сроки была проведена операция.
Нередко случается так, что внутриутробно пороки сердца не выявляются, ребенок рождается, на первый взгляд, совершенно здоровым, а проблемы возникают уже позже. Поэтому для того чтобы не пропустить ВПС, не допустить прогрессирование патологии и развитие осложнений, каждого новорожденного тщательно обследуют в роддоме. Первое, что указывает на возможный порок – это шум, определяемый при выслушивании сердца. Если подобное обнаруживается, ребенка сразу же направляют в специализированную клинику для дальнейшего обследования (проведения ЭхоКГ, ЭКГ и других исследований).
Однако обнаружить у новорожденного порок сердца в первые дни жизни удается не всегда (шумы могут попросту не выслушиваться), поэтому родителям важно знать, какие симптомы указывают на то, что с сердцем ребенка что-то не в порядке, чтобы своевременно обратиться к врачу. К таким признакам относят следующие:
- Бледность или синюшность кожи (особенно вокруг губ, на ручках, на пяточках).
- Плохую прибавку массы.
- Вялое сосание, частые передышки во время кормления.
- Учащенное сердцебиение (норма у новорожденных – 150 – 160 удпров в минуту).
При некоторых ВПС выраженные симптомы патологии появляются не на первом году жизни, а позже. В таких случаях заподозрить наличие патологии сердца можно по следующим признакам:
- Отставанию от сверстников в физическом развитии.
Одышке при физических нагрузках.
Жалобам ребенка на головные боли, головокружение.
Периодическим обморокам.
Частым простудным заболеваниям, осложняющимся затяжными бронхитами и воспалениями легких.
Помимо этого, родители должны регулярно водить ребенка к педиатру или семейному доктору (в первый год жизни – каждый месяц, в последующем – ежегодно), поскольку только врач может услышать шумы в сердце и заметить то, на что не обращают внимания папы и мамы.
Если же в семье кто-то имеет ВПС или же беременность протекала на фоне отягощающих факторов (эндокринных и аутоиммунных болезней женщины, сильного токсикоза, угрозы прерывания беременности, инфекционных заболеваний, приема лекарственных средств, курения и злоупотребления спиртным и т.д.), ребенку желательно обследовать сердце с помощью ЭхоКГ даже при отсутствии каких-либо патологических симптомов.
Повышение артериального давления — «игра» сосудов
Обусловлено усилением тонуса мышц сосудов и задержкой жидкости в организме. Степень и тяжесть течения артериальной гипертензии (АГ) определяется в зависимости от возрастных норм артериального давления.
Первичная АГ
Возникает при врожденных пороках развития сердца и сосудов, наследственной предрасположенности.
Вторичная АГ
Развивается наиболее часто при заболеваниях почек и мочевыводящих путей, сахарном диабете, ожирении, заболеваниях щитовидной железы, психоэмоциональном перенапряжении, гормональных изменениях в подростковом возрасте.
Что может насторожить родителей
На первых порах жалоб ребёнок не предъявляет. С течением времени появляются головные боли и головокружения, плохое самочувствие, быстрая утомляемость и слабость, боли в области сердца и сердцебиения.
В чём коварность
Возможен переход детской формы болезни во «взрослую» АГ. Редко развивается гипертонический криз со стойким повышением артериального давления, которое трудно снижается лекарственными средствами.
Как поступить
Ребёнок нуждается в комплексном обследовании, помощи не только кардиолога, но и врачей других специальностей. Цель: выявление истинной причины заболевания и проведение правильного лечения.
заболевания у детей — довольно серьёзная проблема
Для выявления сердечных недугов важно, чтобы ребёнок проходил плановые медицинские осмотры в установленные сроки. И, конечно же, при появлении тревожных признаков необходимо своевременно обращаться за медицинской помощью
Что может насторожить врача и родителей?
-
Шум в сердце. Его выявляет доктор при прослушивании сердца малыша. Проведение эхокардиографии в этом случае обязательно. Шумы бывают органическими, которые связаны с пороком сердца, и неорганическими, или функциональными.
Функциональные шумы у детей — это норма. Как правило, они связаны с ростом камер и сосудов сердца, а также с наличием дополнительной хорды или трабекулы в полости левого желудочка (камеры сердца). Хорда или трабекула — это тяж, который тянется от одной стенки желудочка к другой, вокруг него создается турбулентный поток крови, следствием чего является выслушивание характерного шума. В данном случае можно сказать: «Много шума из ничего», так как эта особенность не является врожденным пороком сердца и не приводит к заболеваниям сердца. - Плохая прибавка массы тела. Если в первые месяцы жизни малыш прибавляет менее чем 400 г, это повод, чтобы обратиться к детскому кардиологу для проведения тщательного обследования, так как многие пороки сердца проявляют себя именно задержкой физического развития ребенка.
- Одышка (нарушение частоты и глубины дыхания) и повышенная утомляемость. Увидеть умеренную одышку — это прерогатива врача, так как для этого необходим достаточный опыт. Мама может заметить утомляемость малыша во время сосания, кроха ест помалу и часто, ему необходима передышка, чтобы собраться с силами.
- Тахикардия (учащенное сердцебиение).
- Цианоз (синюшность кожных покровов). Характерен для сложных, так называемых «синих» пороков сердца. В большинстве случаев связан с тем, что в артериальную кровь, богатую кислородом (ярко-красную), которая бежит по сосудам к коже и другим органам, примешивается вследствие порока венозная кровь, бедная кислородом (темная, ближе к фиолетовому цвету), которая должна попадать в легкие для обогащения кислородом. Цианоз может быть выражен незначительно, тогда его сложно заметить даже врачу, а может быть интенсивным. При умеренном цианозе губы приобретают фиолетовый оттенок, синей становится кожа под ноготками ребенка, синеют пяточки.
Кто предупрежден, тот вооружен
Очень важно вовремя выявить неполадки. А сделать это можно еще внутриутробно с помощью ультразвукового исследования плода
На ранних сроках (11-14 недель) для специалиста легче выявить врожденный порок сердца при трансвагинальном (чрезвлагалищном) УЗИ. Однако некоторые патологии сердца и сосудов выявляются в более поздние сроки, поэтому при подозрении на них необходимо сделать трансабдоминальное (через переднюю брюшную стенку) УЗИ сердца плода в 20-24 недели. В первую очередь об этом необходимо задуматься тем женщинам, у которых были самопроизвольные аборты и мертворождения, есть дети с врожденными пороками развития, в том числе врожденными пороками сердца, а также аритмиями (нарушениями ритма сердца). Кроме того, в группу риска входят:
- женщины, перенесшие вирусную инфекцию на ранних сроках беременности, особенно в первые два месяца, когда формируются основные структуры сердца;
- семьи, в которых у будущих родителей или ближайших родственников также был диагностирован врожденный порок сердца;
- женщины, страдающие диабетом и другими хроническими заболеваниями, принимавшие лекарства во время беременности;
- будущие мамы старше 37 лет;
- женщины, употреблявшие наркотики в течение беременности;
- женщины, живущие в экологически неблагоприятных районах.
Следует отметить, что УЗИ сердца плода, или фетальная эхокардиография, проводится не в каждой женской консультации и необходим высококвалифицированный специалист, который сможет правильно трактовать полученные данные. Акушер-гинеколог должен направить беременную женщину к такому специалисту, если при наблюдении за беременностью был выявлен и ряд отклонений со стороны плода: аномалии внутренних органов, задержка развития или водянка плода и, безусловно, подозрение на неправильное формирование сердца и нарушения ритма плода.
Хочется добавить, что при наличии порока сердца может не быть ни одного из этих признаков или они будут выражены очень незначительно в первые месяцы жизни ребенка, поэтому желательно выполнение эхокардиографии всем детям. Рассказать обо всех врожденных пороках сердца в одной статье невозможно, их около 100. Остановимся на наиболее часто встречающихся. К ним относятся открытый артериальный проток, дефект межжелудочковой перегородки.