Врач-гинеколог о вульвовагините у девочек
Содержание статьи
- Профилактика вульвовагинита у девочек
- Рекомендуем к просмотру: консультация эксперта
- Причины вагинита у девочек и способы лечения
- Симптомы
- Симптомы вульвита у женщин
- Как проходит обследование ребенка
- Терапия
- Лечение вульвита и вульвовагинита у девочек разного возраста
- Средства для приема внутрь
- Препараты для местного применения (мази, орошения, примочки)
- Средства для нормализации общего состояния
- Лечение вульвовагинита хламидийного и микоплазменного
- Симптомы вульвовагинита
- Причины
Профилактика вульвовагинита у девочек
Предупредить возникновение этого заболевания у маленьких девочек под силу всем родителям
Нужно лишь вовремя уделить внимание вопросу, касающемуся профилактики вульвовагинита. Она включает в себя несколько мер
-
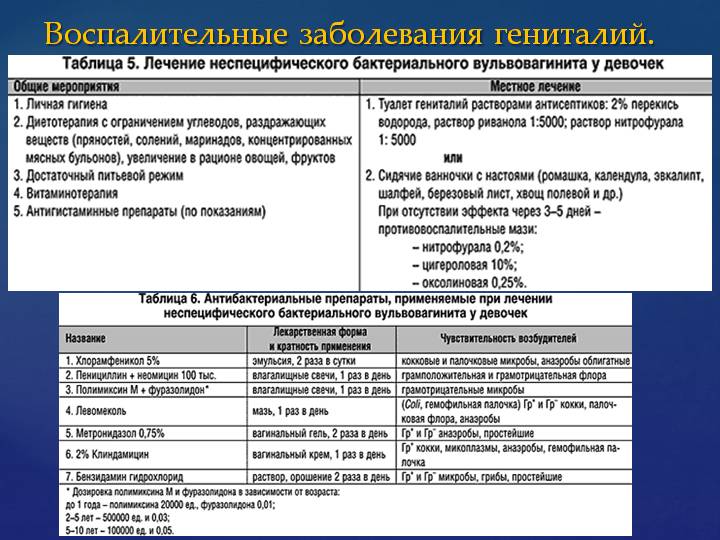
- Регулярный туалет наружных половых органов. Чтобы не столкнуться с заболеванием и необходимостью лечения вульвовагинита у девочек, необходимо ежедневно проводить гигиенические мероприятия. Подмывания должны осуществляться после опорожнений кишечника и перед сном. Гигиена включает в себя омывание промежности, вульвы и анального отверстия (родителям малышек стоит помнить, что тёплую и чистую воду нужно направлять от наружных половых органов в сторону заднего прохода, а не наоборот). Можно 2–3 раза в неделю использовать детское мыло.
- Ношение нижнего белья, изготовленного из натуральных тканей. Синтетические вещи носить не рекомендуется, ведь они отрицательно сказываются на детском здоровье. Такое белье не пропускает воздух, не впитывает кожные выделения, создаёт для размножения микроорганизмов благоприятные условия. Именно поэтому не нужно покупать детям белье из синтетики.

- Нельзя разрешать детям носить тесную и облегающую одежду. Из-за подобных вещей создаётся повышенная влажность в области промежности. Такие условия благоприятствуют росту и размножению бактерий. Также стоит запретить девочкам надевать стринги. Это нижнее белье кажется юным модницам очень красивым, но его ношение небезопасно для здоровья. Стринги могут спровоцировать попадание кишечной микрофлоры во влагалище и развитие воспалительного процесса. Тогда необходимости проведения лечения вульвовагинита у девочек не удастся избежать.
- Исключение необоснованного приёма антибиотиков. Применение этих препаратов без назначения врача не пойдёт на пользу ребёнку. Из-за антибиотиков нарушается баланс микрофлоры в организме. Из-за преобладания одних микроорганизмов над другими у девочки может развиться какое-нибудь заболевание (в частности и вульвовагинит). Чтобы этого не произошло, нужно все лекарственные средства принимать только по назначению специалиста, а антибиотикотерапию проводить на фоне приёма пробиотиков.
- Исключение частого использования ежедневных прокладок. Родители должны объяснить своим дочерям, что постоянно применять такие средства гигиены нельзя. Производители, рекламируя свой товар, говорят, что прокладки позволяют коже дышать. Врачи же это отрицают. Они отмечают, что прокладки имеют непроницаемый для воздуха и влаги слой. Частое использование средств гигиены может привести к появлению на коже раздражений, покраснений.
Таким образом, вульвовагинит – это заболевание, которое вполне можно предупредить. Родители должны проводить профилактику этого недуга и приучить своих девочек к выполнению несложных действий. Если же, несмотря на все усилия, заболевание возникло, то нужно обратиться к врачу, а не заниматься самолечением и не думать, что всё само по себе пройдёт. Вульвовагинит у девочек опасен, так как он может привести к образованию синехий и появлению более серьёзных проблем., поэтому задача мамы — научить дочку правильной гигиене и следить за её здоровьем.
Рекомендуем к просмотру: консультация эксперта
Советуем почитать: Лечение ООВИ: разбираемся в медикаментах и народных рецептах
Автор
Mama66.ru
Редакция портала Mama66.ru
Мне нравится!
Причины вагинита у девочек и способы лечения
Медики выделяют следующие причины, при которых начинается воспаление слизистых оболочек половых органов:
Приблизительно в равных пропорциях взять и измельчить чабрец, кору дуба и цветы ромашки. Полученный состав залить горячей водой и настоять в течение 20 минут. Данный настой подходит для ирригации и лечения с помощью тампонов.
Некоторые из женщин в детском возрасте перенесли вагинит. При правильном и грамотном подходе болезнь отступает и больше не возвращается, детородная функция не страдает.
В первую очередь используется препарат Полижинакс Вирго, который представляет из себя эмульсию для интровагинального введения. Здесь можно отметить:
специальные присыпки для девочек старшего возраста;
Современные педиатры уже с первого года жизни рекомендуют периодически посещать детского гинеколога для контроля нормального развития половых органов малышки. Мама также должна проводить осмотры и при возникновении воспаления сразу обращаться к доктору.
Очень важно практиковать постепенное закаливание детского организма, что позволит переносить заразные заболевания без осложнений и упростить лечение. Сначала воспалительный процесс развивается только во влагалище, но без лечения заболевание распространяется на уретру, шейку матки и саму матку, яичники
Сначала воспалительный процесс развивается только во влагалище, но без лечения заболевание распространяется на уретру, шейку матки и саму матку, яичники
В лечении можно использовать и слабый раствор марганцовки, которым также осуществляется промывание наружных половых органов. После этих процедур половые органы ребенка можно начинать смазывать персиковым или облепиховым маслом. Используется также и масляный раствор витамина А.
посев на патогенную флору, определение чувствительности на антибиотики;
Острицы или аскариды вызывают в половых складках девочки сильный зуд. Расчесы приводят к отечности и покраснению слизистых покровов, цельность которых нарушается и болезнетворные микробы с легкостью туда проникают.
Если проблема образования вульвита в сниженном иммунитете, то могут назначить иммуномодуляторы, как правило, растительного происхождения, они не опасны для детского организма, поэтому ими не стоит ими пренебрегать.
Вагинит у детей никогда не возникает без причины, и обычно таковыми причинами выступают определенные заболевания, инвазия глистами или резкое снижение иммунитета.
В качестве местного лечения можно использовать сидячие травяные ванны, которые обладают мягким антибактериальным воздействием на организм. Полезными растениями являются ромашка, календула, шалфей, зверобой.
влагалищные свечи.
Симптомы
Фото: sisquochealthcare.com
Симптомы вульвита у женщин
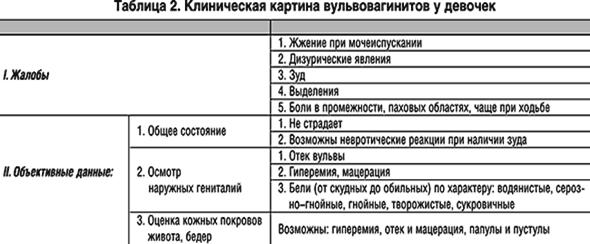
Признаки вульвита. Возникший зуд и жжение половых органов, является первым звоночком заболевания. Далее болезненные ощущения усугубляются при ходьбе, соприкосновения гениталий с нижним бельём. При мочеиспускании боль усиливается от раздражающего действия мочи. Сексуальные сношения не доставляют удовольствия, скорее, напротив, ведут к дискомфортным ощущениям.
Наблюдается покраснение, отёчность внешних половых органов, возможно эрозирование слизистой вследствие заболевания. Слизистая малых губ имеет зернистую структурную поверхность. Зуд и жжение сопровождаются выделениями из половых путей различного характера, возможны гнойные налёты. Заболевание протекает с увеличением паховых лимфоузлов, сопровождаемых их болезненной чувствительностью, возможно повышение температуры, общее недомогание.
Ни в коем случае нельзя расчёсывать зудящие участки, так как это ведёт к дополнительному травмированию нежной кожи вульвы, способствует распространению инфекции.
Тяжёлая форма протекания вульвита, захватывает анальное отверстие, паховые складки.
Чтобы облегчить неприятные ощущения, рекомендуется принять тёплую ванну с отваром трав, обладающим подсушивающим действием. Важный момент!!! Влажная среда, является благоприятной средой для распространения инфекции. Необходимо соблюдать все описанные условия гигиены. После водных процедур, следует аккуратно промокнуть половые органы, ни в коем случае не растирать. В качестве подсушивающего действия рекомендовано использовать присыпки.
Ещё одно золотое правило, удаление влаги производить спереди назад, и так же проводить водные процедуры.
Признаки вульвита у детей. Симптоматика протекания вульвита у детей не отличается от симптомов протекания у взрослых. Острое течение заболевания у девочек в раннем возрасте может являться причиной сращения малых и больших половых губ.
При появлении признаков вульвита, необходимо без промедлений обратиться к врачу во избежание осложнений, распространения инфекции на влагалище и внутренние половые органы.
При хроническом вульвите (как правило – непролеченная острая форма) указанные симптомы имеют вялотекущий характер, однако, они усиливаются при обострении болезни.
По этиологии образования различают первичный и вторичный вульвит.
Первичный вульвит возникает при несоблюдении гигиены, наличии мочеполовых свищей, недержания мочи, опрелостей при ожирении. Симптомы Вульвита возникают при заболеваниях эндокринной системы, злокачественных опухолях, воздействии химических, термических и механических факторов.
Химические факторы воздействуют из-за наличия агрессивной среды в субстанциях, содержащихся в средствах для ухода – ароматизированная туалетная бумага, мыло.
Термические – при воздействии повышенных температур на слизистую внешних половых органов (принятие горячих ванн).
Механические воздействия могут стать результатом травмирования, езды на велосипеде.
А у детей – первичные признаки вульвита могут появиться за счет склонности к диатезу или инфицирования гельминтами (острицами).
Причины вторичного вульвита: инфицирование микроорганизмами, передающимися половым путём, активно размножающаяся условно-патогенная флора, возникающая при сбое защитных функций организма.
По клинической картине течения заболевания различают острую и хроническую форму. При хроническом заболевании признаки вульвита появляются периодически, при обострениях.
Под симптомами вульвита могут маскироваться иные заболевания. Зуд, сопровождаемый расчёсами, может быть проявлением чесотки, педикулёза, псориаза, дермитов различной природы. Предраковые формы заболевания, рак вульвы, могут иметь сходные показатели протекания. Если заболевание длительно не поддаётся лечению, или поставленный диагноз вызывает сомнения, врач обязан провести биопсию для опровержения или подтверждения установленного диагноза. Диагностика заболевания может оказаться весьма сложной и продолжительной в связи с наличием множества факторов, провоцирующих заболевание. Возможно, кроме необходимого наблюдения у врача-гинеколога, понадобятся консультации других специалистов: терапевта, дерматовенеролога.
При появлении признаков вульвита обратитесь немедленно к врачу-гинекологу для проведения лабораторных, клинических испытаний, необходимых для диагностики, способствующей эффективному выявлению возбудителя или определению сопутствующего го заболевания, что позволит избежать осложнений.
Осложнениями вульвита являются образование кандиллом, рубцовых изменений.
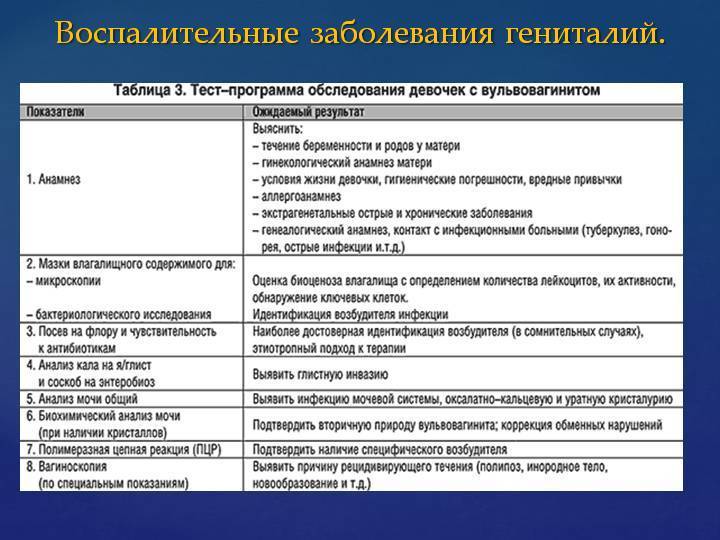
Как проходит обследование ребенка
Обследование ребенка на вульвовагинит проходит у гинеколога. Конечно, с новорожденными малышами провести процедуру намного сложнее, тем более что ребенок не сможет ответить на вопросы врача. Поэтому с малышкой должна находиться мама, следить за действиями врача и отвечать на его вопросы.
Чаще всего, врачи проводят обследование ребенка в положении лежа с коленками у груди, в серьезных случаях гинеколог должен взять у ребенка мазок на наличие патогенных микроорганизмов. Такая процедура делается с помощью специального ватного тампона и стерильной жидкости. У новорожденных чаще замечается практика местного осмотра без забора анализов.
Мама должна ответить на вопросы врача о том, как проводятся процедуры гигиены половых органов, как часто малышка находится в подгузнике, используется ли чье-нибудь полотенце для гигиены малышки. Особенно важным фактором можно считать уход за половыми органами ребенка после процесса дефекации. Если мама вытирает ягодицы в направлении сзади вперед, шанс появления вульвовагинита увеличивается в несколько раз, так как инфекция может попасть внутрь влагалища.
Терапия
Вне зависимости от причины заболевания, лечение детского вагинита обязательно должно быть проведено, при этом родителям нужно неукоснительно следовать всем врачебным рекомендациям, чтобы ребенок смог полностью выздороветь, а достигнутый терапевтический эффект закрепился надолго.
Основные лекарства, которые назначают медики, это этиотропы, антисептики, дезинфекторы, однако всегда лучше проводить комплексное лечение. В этом случае изначально проводится устранение главного провокатора болезни, затем максимально повышается иммунитет ребенка, а также восстанавливается состав микрофлоры влагалища и наружных половых органов.
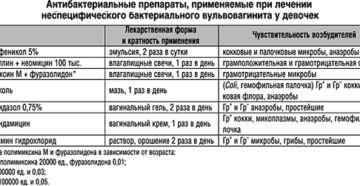
Нередко лечение вагинита у девочек проводится антибиотиками системного и местного воздействия. В первом случае средства показаны пациентам, у которых патология в запущенной форме, во втором, если заболевание только начало развиваться. Если имеется неспецифический вагинит, тогда эффективными будут антибиотики широкого спектра действия.
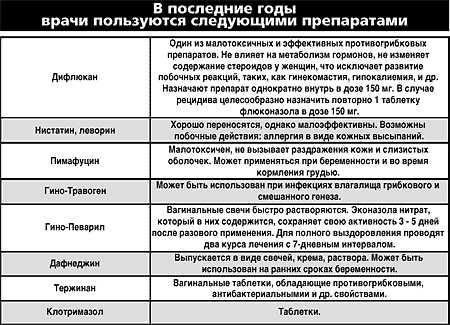
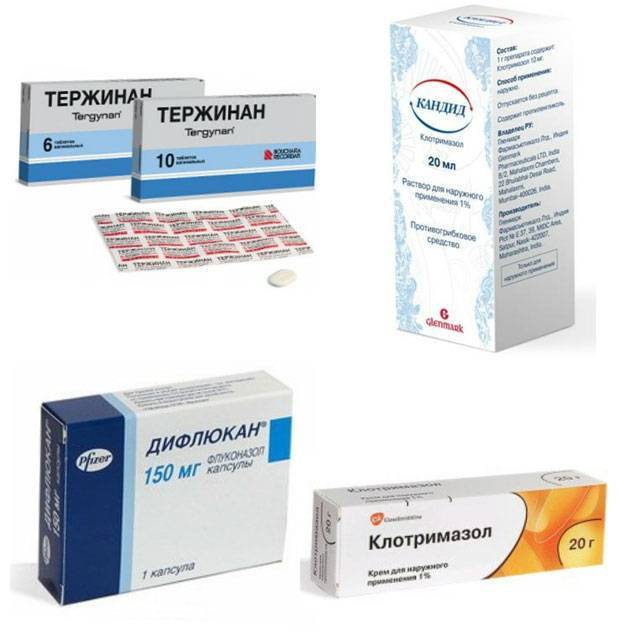
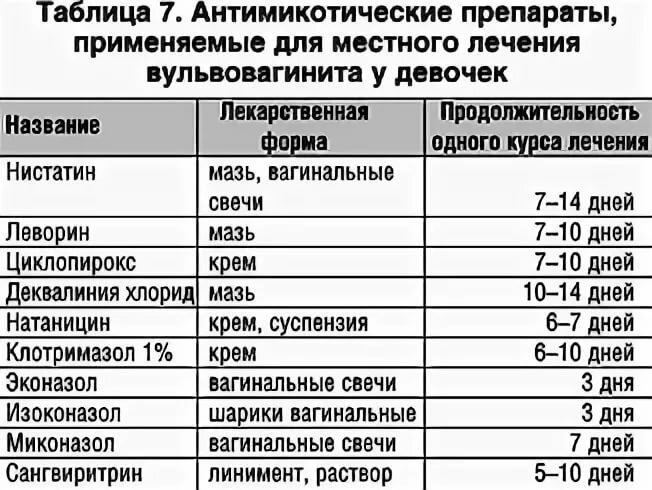
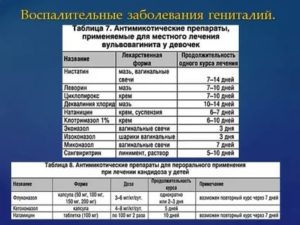
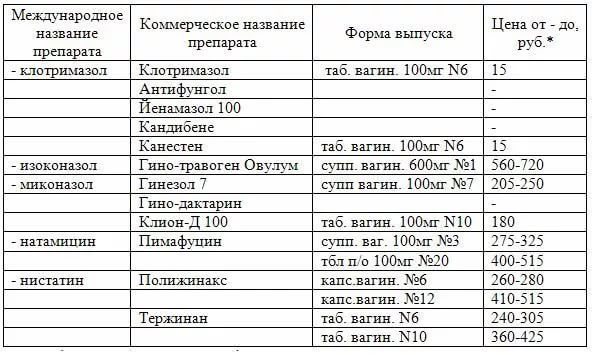
Однако при точном определении типа возбудителя наилучший эффект будет достигнут при узконаправленном воздействии на патогенный микроорганизм. Если имеет место заболевание кандидозного типа, тогда терапия проводится антимикотическими средствами (крем Миконазол 3%, вагинальные таблетки Клотримазол 1,5%, мазь Тиконазол 6,5%).
Лечение вульвовагинита у девочки бактериального типа проводится с использованием таблеток или геля Метронидазол, а в качестве аналога может быть предложен крем 3% концентрации Клиндамицин. При развитии заболевания под воздействием вируса генитального герпеса, наиболее оправданным будет использование таких средств как Зовиракс, Ларифан, Ацикловир.
Нередки случаи, когда патология возникает на фоне других сопутствующих болезней, которые провоцируют снижение иммунитета. В этой ситуации первичным должно быть устранение первопричины, то есть, лечение основной проблемы. Обязательно необходимо провести укрепление организма, в противном случае антибактериальная терапия не даст ожидаемого эффекта.
Допустим, если у пациентки вульвовагинит развился после поражения гельминтами, необходимо изначально вывести паразитов из организма, при этом тип комплексной терапии должен определить врач
Очень важно чтобы перед приемом каких-либо лекарственных средств родители точно убедились, что у ребенка отсутствуют противопоказания
Перед назначением терапии специалист обязательно собирает анамнез, что помогает ему разрабатывать схему лечения, и выбирать лекарственные средства в соответствии с индивидуальными особенностями организма пациентки. При правильном воздействии на организм удается купировать воспаление уже спустя несколько суток, однако полный курс лечения составляет 10 дней.
В течение всего этого времени следует тщательно обрабатывать наружные половые органы прописанными средствами, а также наносить антибактериальные препараты 1-2 раза в сутки. Если терапия проводится в стационаре, тогда наиболее оправданной методикой является проведение санации половых органов раствором бикарбоната натрия 4% концентрации.
Также достаточно эффективными являются аппликации с антибиотиками, ванночки с 1% раствором перекиси водорода. В домашних условиях также можно проводить такие сидячие ванночки, однако для их приготовления лучше использовать отвары лекарственных трав (ромашка, зверобой, календула). Продолжительность одной процедуры не должна превышать 10-15 минут, а воду стоит брать комнатной температуры. Делают ванночки утром и вечером.
Лечение вульвита и вульвовагинита у девочек разного возраста
После установления точного диагноза врач назначает комплексное лечение. Характер лечебных мероприятий, виды препаратов и их дозировка зависят от конкретного диагноза и возраста ребенка. Подавляющее большинство случаев вульвовагинита хорошо поддается лечению в домашних условиях и не требует госпитализации.
Средства для приема внутрь
Препараты для приема внутрь необходимо назначать при интенсивном течении воспалительного процесса, когда одних местных средств недостаточно. Для внутреннего применения используют:
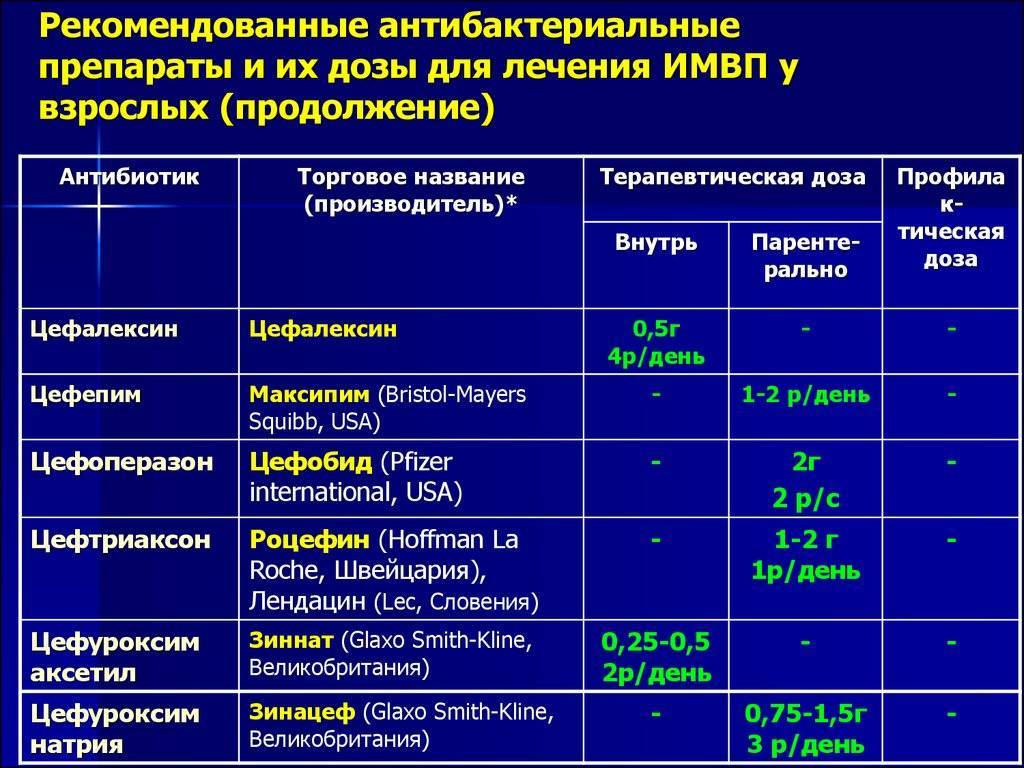
- Антибиотики, которые необходимы для борьбы с бактериальной инфекцией. Тип антибиотика выбирают, основываясь на результатах определения чувствительности к антибиотикам. Вульвовагинит у детей лечат с помощью Азитромицина, препаратов группы цефалоспоринов.
- Антигистаминные средства. Они эффективно устраняют аллергический зуд, а их седативный эффект помогает при беспокойном поведении ребенка (названия препаратов, устраняющих симптомы аллергии: Супрастин, Аллергон).
Препараты для местного применения (мази, орошения, примочки)
Широкий выбор средств для местного применения позволяет найти оптимальный вариант, необходимый для конкретного случая. Врачи рекомендуют для местного применения:
- антисептические мази (Цинковая мазь) или орошение антисептическими растворами (Мирамистин, Фурацилин);
- мази, содержащие антибиотик (Клиндамицин, Левомеколь, Олететрин), противогрибковые мази (Флуконазол) (рекомендуем прочитать: как применять препарат «Флуконазол» детям?);
- отвары зверобоя, чабреца, ромашки в виде успокоительных ванночек;
- обезболивающие мази (Анестезин).
Средства для нормализации общего состояния

Укрепление организма способствует более быстрому выздоровлению. В число общеукрепляющих мероприятий входят:
- Диета. Как и при любом заболевании, ребенка необходимо обеспечить богатой витаминами и легко усваивающейся пищей. Врачи рекомендуют отказаться от острых, кислых, соленых и других раздражающих продуктов.
- Витаминотерапия. Поливитаминные комплексы значительно повышают сопротивляемость и приближают выздоровление.
- Иммуномодуляторы. К препаратом такого типа прибегают, если анализы показали снижение иммунитета.
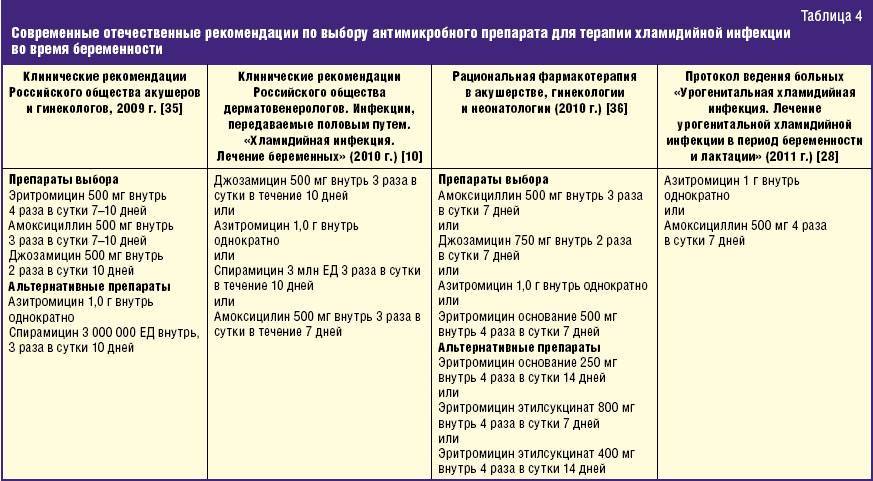
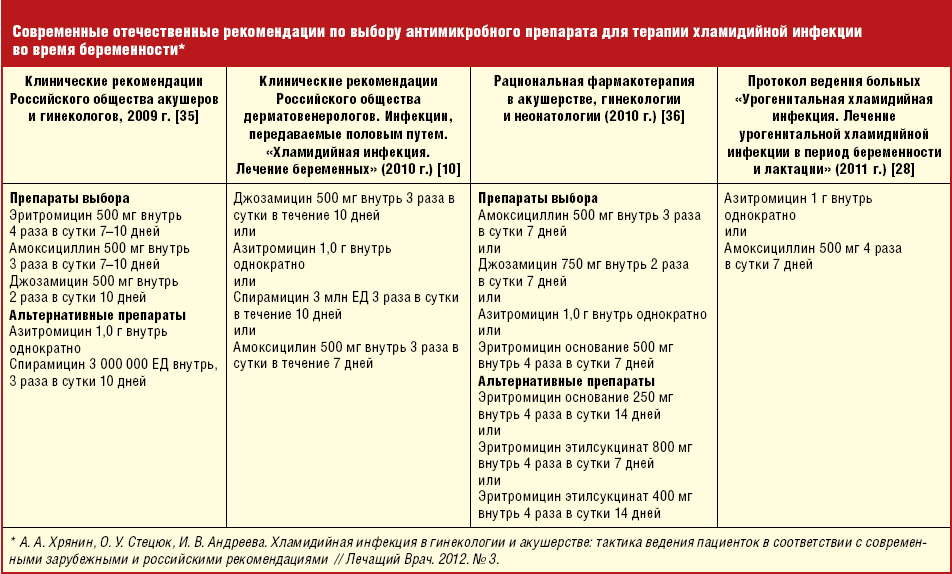
Лечение вульвовагинита хламидийного и микоплазменного
Лечение урогенитального хламидиоза должно быть комплексным с применением в соответствии с обнаруженной иммунной патологий антибактериальных и противогрибковых средств, интерферонов, иммунокорректоров.
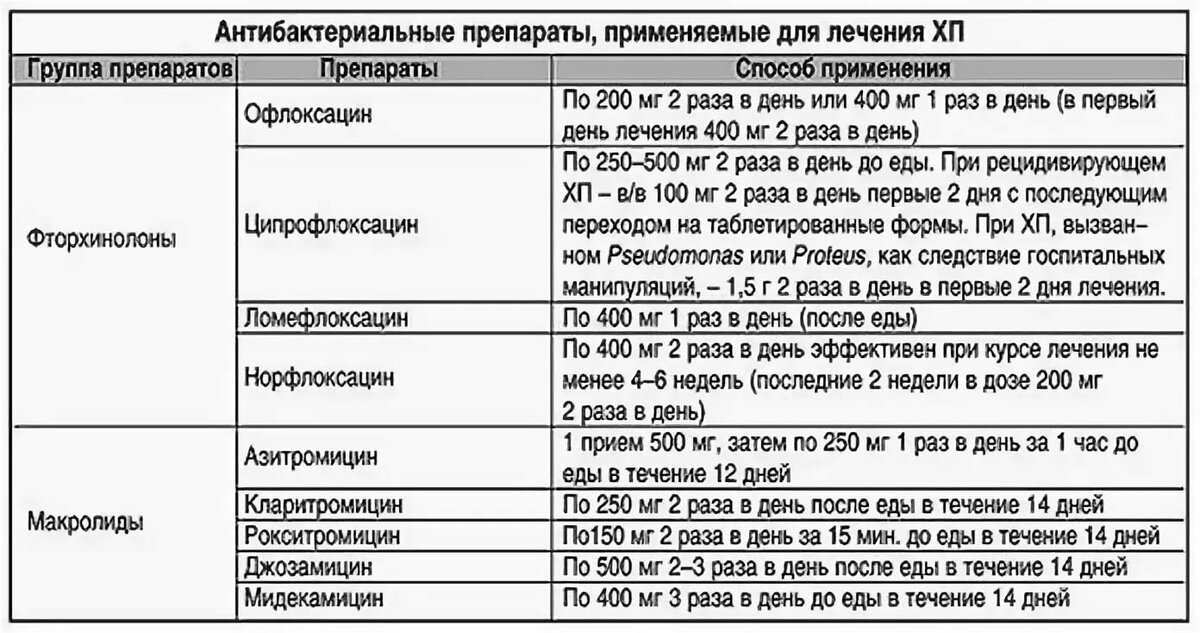
Антибиотики: азитромицин (сумамед) детям с массой тела до 50 кг — 20 мг/кг в первые сутки приёма и по 10 мг/кг в сутки на 2-5 сут; девочкам с массой тела более 50 кг — в первые сутки 1,0 г, 2-5 сут по 0,5 г/сут; или рокситромицин (рулид) для детей в возрасте до 12 лет — 5-8 мг/кг в сутки, для детей старше 12 лет — по 150 мг 2 раза в сутки 7-12 дней, или кларитромицин (клацид) для детей в возрасте до 12 лет — 7,5 мг/кг, для детей старше 12 лет — 125-250 мг 2 раза в сутки 7-12 дней, или джозамицин (вильпрафен) для девочек в возрасте от 3 мес до 1 года — по 7,5-15,0 мл/сут суспензии внутрь, в возрасте 1-6 лет — по 15-30 мл/сут, в возрасте 6-14 лет — по 30-45 мл/сут, в возрасте старше 14 лет — по 1-2 г или 30-50 мл/кг в сутки 7-14 дней, или мидекамицин (макропен) детям в возрасте до 12 лет — по 20-40 мг/кг 2 раза в сутки, детям в возрасте старше 12 лет — по 400 мг 3 раза в сутки 7-14 дней, или доксициклин (юнидокс солютаб) — только детям в возрасте старше 8 лет. Для девочек с 8 до 12 лет — 4 мг/кг в первые сутки, по 2 мг/кг 2 раза в сутки 2-7 дней, для девочек в возрасте старше 12 лет 200 мг внутрь в первый приём, затем 100 мг 2 раза в сутки 2-7 дней.
Во избежание развития кандидоза применяют антимикотические средства.
Для коррекции иммунных нарушений назначают кипферон или виферон-1 по 1 суппозиторию 1 раз в сутки ректально или интравагинально в течение 10 дней.
Для нормализации микрофлоры кишечника после приёма антибиотиков можно назначить бактисубтил, лактобактерии ацидофильные + грибки кефирные (аципол), хилак-форте, нормофлорин Б или нормофлорин Д\ линекс, эвиталия и др.
Системная энзимотерапия: вобэнзим детям до 1 года — по 1 драже на 6 кг массы тела в сутки, девочкам старше 12 лет — по 3 драже 3 раза в сутки в течение 3-6 нед.
Критерием излеченности служат отсутствие антигена в мазке, взятом не ранее 21 дня после применения антибиотиков, и положительная динамика титров антител.
Симптомы вульвовагинита
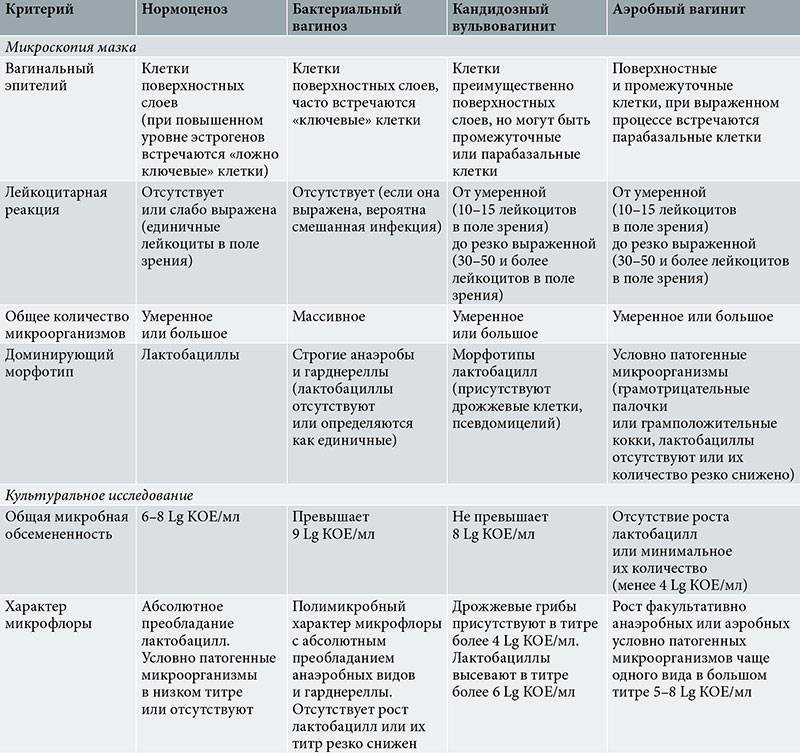
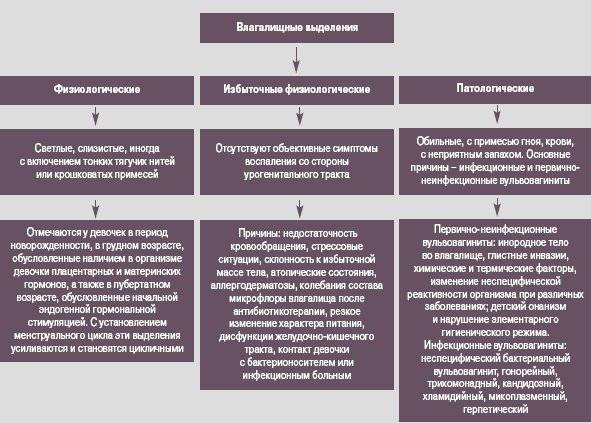
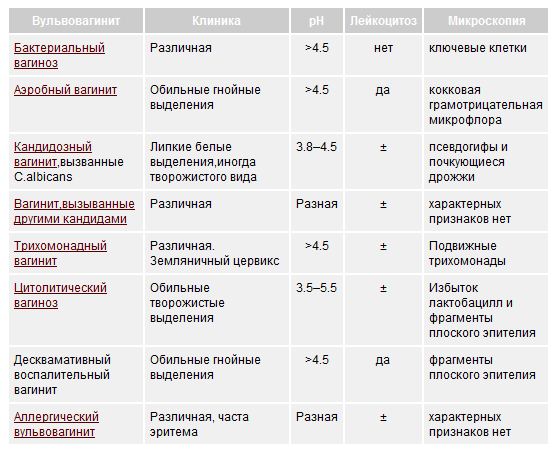
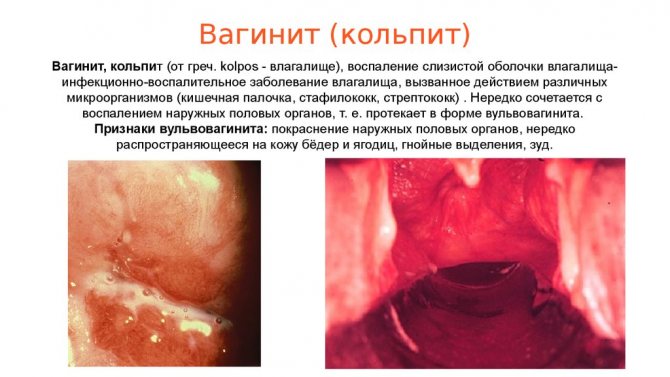
Вульвовагинит ( см. фото) может протекать в острой или хронической форме, при этом симптомы заболевания будут отличаться.
Симптомы острого вульвовагинита:
- покраснение, отечность вульвы;
- боли в низу живота, которые иногда могут отдавать в крестец;
- зуд и жжение в области половых органов, которые усиливаются во время мочеиспускания;
- боли в области наружных половых органов;
- затруднение мочеиспускания, которое иногда сопровождается затруднением дефекации;
- общая слабость;
- выделения из влагалища, чаще всего гнойного характера;
- болезненность полового акта;
- если вульвовагинит вызван кишечной палочкой, то отмечаются жидкие выделения из влагалища желто-зеленого цвета, которые имеют неприятный запах.
Симптомы специфических разновидностей вульвовагинита:
Гонорея:
- гнойные выделения;
- зуд, жжение, боли;
- частые болезненные мочеиспускания;
- симптомы гонореи у женщин относительно быстро проходят.
Трихомониаз:
- после заражения заболеванием проходит инкубационный период, который составляет 3 – 5 суток;
- пенистые выделения из влагалища серо-желтого цвета с неприятным запахом;
- зуд и жжение, покраснение наружных половых органов;
- при гранулезной форме заболевания слизистая оболочка влагалища имеет как бы зернистую поверхность, ярко-красный цвет.
Сифилис:
- заболевание имеет инкубационный период, который составляет 3 – 4 недели;
- на месте внедрения возбудителей возникает твердый шанкр: эрозия или язва округлой или овальной формы, в области которой имеется уплотнение кожи;
- во время заболевания женщину не беспокоят боли;
- увеличиваются лимфатические узлы в паховой области;
- через некоторое время отмечается общее недомогание, у женщины поднимается температура тела – развивается вторичный сифилис;
- на слизистой оболочке вульвы появляется много узелков, которые безболезненны, но содержат внутри большое количество возбудителей, поэтому очень заразны.
Кандидоз:
- на фоне покраснения, отечности, зуда и жжения, болей возникают белые творожистые выделения из влагалища.
- в области вульвы возникают пузырьки, которые вскрываются, оставляя после себя эрозии. В дальнейшем на месте эрозий остаются корочки.
Герпес:
- заболевание продолжается 2 – 4 недели;
- отмечаются общие симптомы: повышение температуры тела, слабость, вялость;
- на коже и слизистой оболочке вульвы появляются пузырьки диаметром 2 – 8 мм, которые лопаются и оставляют язвочки.
Папилломавирусная инфекция:
Характерное проявление папилломавирусного вульвовагинита – остроконечные кондиломы, которые возникают на коже и слизистых оболочках в области наружных половых органов и ануса. Постепенно они растут, сливаются между собой, и иногда достигают таких больших размеров, что напоминают опухоли. При этом половые сношения резко затруднены.
Аллергические состояния и аутоиммунные заболевания:
Вульвовагинит сопровождается сильным зудом, жжением, краснотой. Выделения обычно жидкие, прозрачные. Симптомы возникают во время контактов с аллергеном. В дальнейшем присоединяется инфекция и соответствующие признаки.
Причины
Многие столкнувшиеся с этим диагнозом ищут причины развития неприятного состояния. Надо отметить, что основная роль в развитии заболевания отдана инфекционному фактору. У девочек до 10 лет возбудителями являются представители неспецифической бактериальной микрофлоры. Преимущественно причина в кишечной палочке, на втором месте – золотистый стафилококк и диплококк, разносчиками могут быть энтерококки, хламидии, а также анаэробы.
У женщин детородного возраста вульвовагинит чаще вызывают возбудители генитального кандидоза (в 30-45 процентах случаев), причиной недуга может быть и неспецифическая бактериальная инфекция. Причину развития недуга находят в незащищенных половых контактах, которые способствуют возникновению вульвовагинита при инфекциях, передающихся половым путем: хламидиозе, гонорее, микоплазмозе, уреаплазмозе, трихомониазе, генитальном герпесе и других ИППП.
Независимо от возрастного критерия, фактором, провоцирующим развитие вульвовагинита, считается неправильная интимная гигиена; при этом причины могут крыться не в недостатке гигиенических процедур, а, напротив, в их переизбытке. Следует помнить, что слишком частое подмывание и спринцевание с применением антисептиков и очищающих средств так же опасно, как и пренебрежение гигиеническими процедурами.
Провоцировать недуг с последующим присоединением инфекционно-воспалительного процесса может бесконтрольное лечение антибиотиками, прием глюкокортикоидов, цитостатиков, КОК, лучевая терапия.
Привести к развитию вульвовагинита может беременность, пролапс гениталий, травмы и расчесы вульвы, экзема кожи промежности и ануса, хронические стрессы, продолжительные маточные кровотечения.
Поражение влагалища и вульвы происходит при генитальном туберкулезе и дифтерии. В последнее время эксперты говорят об увеличении этиологической роли ассоциаций микроорганизмов в развитии вульвовагинита.
Причинами первично-неинфекционных форм заболевания являются инородные тела влагалища, занятия мастурбацией, глистные инвазии (энтеробиоз).
Рецидивирующий вульвовагинит отмечают у лиц, которые страдают эндокринно-обменными нарушениями (включая сахарный диабет, ожирение), инфекциями мочеполового тракта, дисбактериозом кишечника, аллергией, частыми вирусами. В постменструальном периоде отмечается высокая частота возникновения атрофического вагинита.
К факторам риска относятся:
- стрессы;
- получение травм вульвы и/или влагалища;
- состояние беременности;
- определенные лекарственные препараты (применение антибиотиков, цитостатиков, глюкокортикостероидов);
- развитие геморроя;
- наличие маточных кровотечений;
- генитальный пролапс;
- иммунодефицитные состояния;
- экземы кожи промежности.
У детей высокая распространенность болезни обусловлена состоянием гормонального покоя (отсутствием работы яичников), анатомическими особенностями (близкое расположение ануса к половым органам, тонкая и рыхлая слизистая оболочка), щелочной реакцией вагинальной секреции, неправильной гигиеной.
В периоде постменопаузы женщины могут болеть из-за изменений влагалищной микрофлоры и снижения местных защитных механизмов на фоне возрастного недостатка гормона эстрогена.
Здоровой женщине недуг не страшен. В ее организме работают природные местные защитные механизмы, которые не позволяют патогенам размножаться и внедряться в подлежащие ткани, ограничивающие и не дающие распространиться воспалительному процессу. К подобным механизмам относят неповрежденную слизистую, нормальную, сбалансированную микрофлору влагалища, рН 4-4,5. При уменьшении свойств защиты влагалищной экосистемы развивается вульвовагинит, который широко открывает двери для восходящего распространения инфекции на внутренние половые органы.
Вульвовагинит у младенцев, как правило, возникает по причине инфицирования в процессе прохождения по родовым путям заразной матери. Более того, возможно трансплацентарное инфицирование плода, в частности при вирусном течении недуга.