Симптомы аппендицита во время беременности и его опасность для женщины и ребенка на разных сроках, особенности лечения
Содержание статьи
- Этиология
- Как диагностировать аппендицит при беременности
- Последствия для матери и ребёнка
- Специфические признаки заболевания по триместрам
- Причины патологии
- Диета
- Диагностика
- Пальпаторное обследование
- Лабораторные и инструментальные методы
- Симптомы аппендицита возникшего во время беременности
- Причины
- Диагностика и лечение аппендицита при беременности
- Диагностика и лечение аппендицита во время беременности
- Необходимые анализы и обследования
- Особенности проведения оперативного вмешательства
- Особенности послеоперационного периода
- Диагностика аппендицита у беременных
Этиология
В гастроэнтерологии существует несколько теорий относительно формирования аппендицита у беременных. Механическая – основывается на том, что развитие воспалительного процесса происходит на фоне закупорки просвета червеобразного отростка. Причиной обструкции могут служить:
- каловые конкременты;
- гиперплазия;
- глистные инвазии;
- врождённые аномалии строения отростка;
- злокачественные или доброкачественные новообразования;
- инородные предметы, например, виноградные косточки, шелуха от семян подсолнуха, небольшая пуговица и др.;
- атипичное расположение аппендикса;
- паразиты.
Все вышеуказанные факторы приводят к тому, что в полости придатка начинает скапливаться большое количество слизи, что влечёт за собой размножение болезнетворных бактерий.
Инфекционная теория – определяет аппендицит в качестве вторичного заболевания, которое, в большинстве случаев, может развиваться на фоне следующих расстройств:
- брюшного тифа;
- амебиоза;
- туберкулёза;
- иерсиниоза.
Менее распространена среди клиницистов сосудистая теория появления воспаления. Она утверждает, что такое заболевание, как васкулит, очень часто приводит к развитию подобного недуга.
Последняя теория – эндокринная, предполагает возникновение аппендицита на фоне повышенной выработки гормона серотонина, который может стать источником воспалительного процесса в придатке слепой кишки.
Именно такие причины, составляют группу основополагающих факторов формирования болезни. Стоит отметить, что вероятность появления воспаления у беременных, в несколько раз выше, нежели у других женщин. Зачастую такое заболевание тревожит будущих матерей на первом триместре, однако встречается на любом сроке.
Кроме этого, есть несколько специфических факторов, которые могут вызвать развитие такой патологии у беременной женщины. К ним можно отнести:
- склонность к запорам. Не секрет, что одним из проявлений беременности является нарушение стула;
- снижение иммунной системы, что происходит на фоне изменения гормонального фона;
- нерациональное питание или нарушение режима;
- изменение состава крови, что может повлечь за собой формирование тромбов, которые способны перекрывать просвет придатка;
- увеличение размеров матки и активный рост плода. При этом происходит натягивание, сдавливание и перегибание аппендикса, отчего нарушается его кровоснабжение.
Как диагностировать аппендицит при беременности
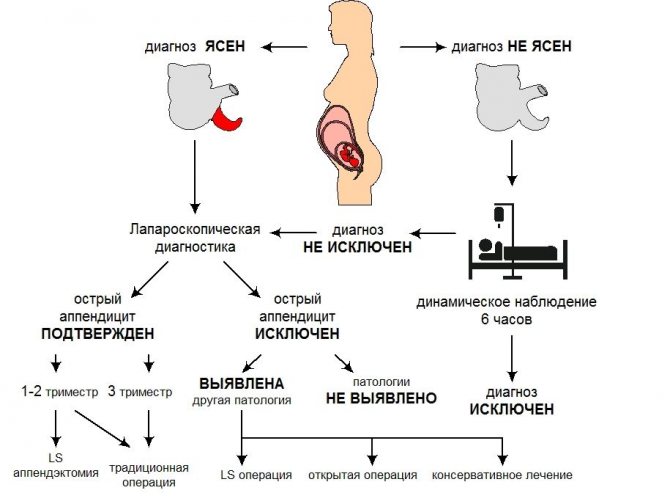
Мы уже упоминали, что поставить точный диагноз очень сложно и удается не всегда. Это возможно лишь при помощи лапароскопии, когда через прокол в брюшную полость вводится видеодатчик, который позволяет увидеть и оценить состояние аппендикса изнутри. Если воспаление подтвердится, то такая диагностическая манипуляция сразу же превращается в лечебную процедуру: отросток слепой кишки удаляют. Это одно из самых существенных преимуществ лапароскопического метода.
Но, к сожалению, прибегнуть к нему можно не всегда, потому что далеко не каждая клиника оснащена современной аппаратурой и специально обученным персоналом. Если лапароскопа нет, то врач будет действовать по классической схеме. Сначала он внимательно выслушает и осмотрит беременную женщину. Затем, если подозрения на аппендицит останутся, пациентку госпитализируют и начнут за ней наблюдение — явное прогрессирующее ухудшение самочувствия будет свидетельствовать в пользу развития патологии.
Тем временем будущую маму обследуют. Поскольку симптоматика аппендицита и острых воспалительных процессов в органах мочеполового тракта довольно схожа, необходимо сдать анализ мочи: повышенные лейкоциты в моче при беременности свидетельствуют о развитии заболевания почек или мочевого пузыря. Если эти показатели в норме, то подозрения на аппендицит усиливаются. Одновременно на патологию указывает высокий уровень лейкоцитов в крови.
Внести некую ясность в клиническую картину способно и ультразвуковое исследование. Воспаление слепого отростка можно увидеть при помощи УЗИ, но, к сожалению, не всегда. Поэтому если исследование ничего не выявило, то это еще вовсе не означает, что ничего нет.
Тогда остается наблюдать за беременной и готовиться к проведению операции.
Следует отметить, что принимать любые лекарства, в том числе обезболивающие, при возникновении сильной боли в животе нельзя. Нужно сразу обратиться к врачу — гинекологу или хирургу, которые определят дальнейшую тактику.
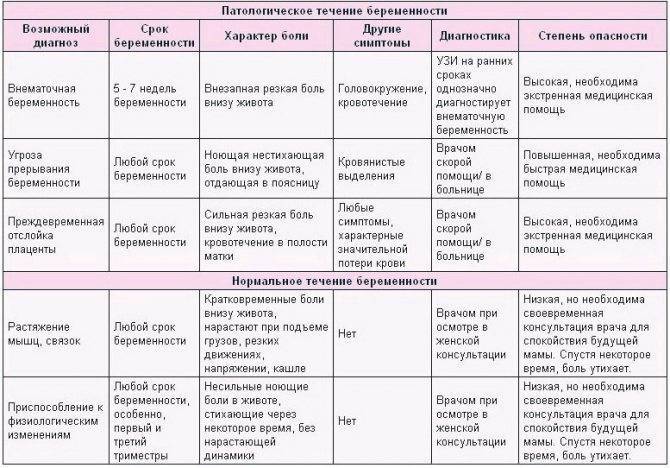
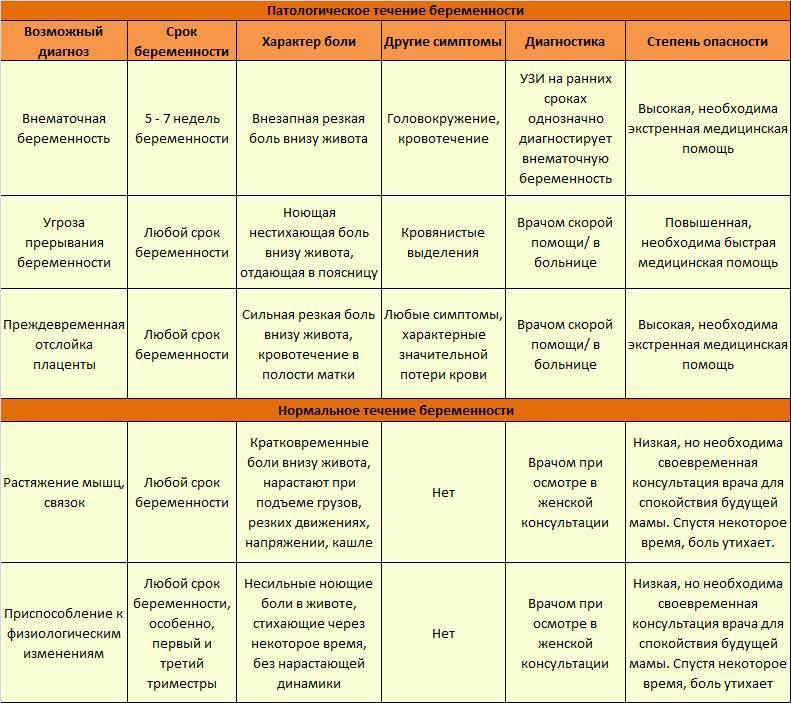
Последствия для матери и ребёнка
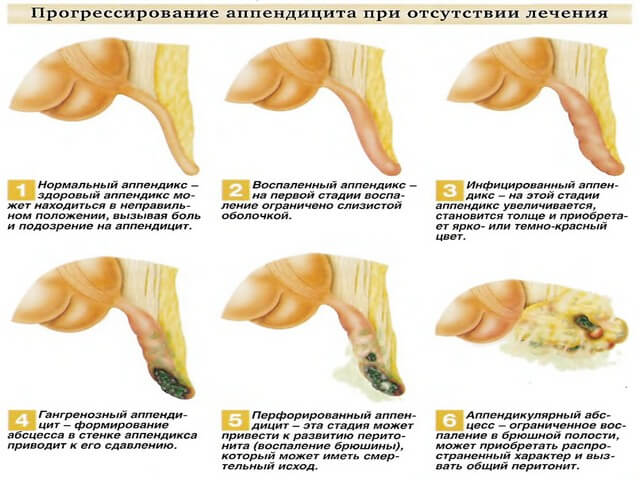
Само по себе воспаление отростка не влияет на плод, защищённый от воздействий плацентой и стенками матки. Опасность представляет только последняя стадия заболевания, когда происходит перфорация отростка. Этому состоянию предшествуют три стадии: катаральная, флегмонозная и гангренозная, обычно помощь больной успевают оказать на самой первой.
Однако бывают ситуации, когда для операции просто нет возможности в силу обстоятельств. При отсутствии антибиотиков и правильного лечения флегмонозный отросток наполняется гноем и переходит в гангренозную форму. Осложнения чреваты развитием разлитого перитонита. Главная же угроза для жизни матери и ребёнка – сепсис, развивающийся как следствие, если помощь оказана несвоевременно.
Опасность представляют даже лёгкие формы воспаления – чрезмерное давление на матку несёт в себе угрозу отслойки плаценты, гипоксии и внутриутробной гибели плода. Крайне высок риск многоводия, преждевременных родов, замершей беременности. Гипоксия часто становится причиной необратимых изменений органов неродившегося ребёнка.
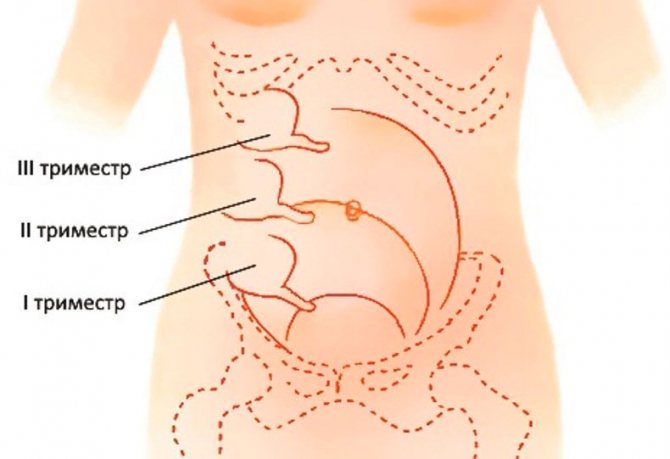
Специфические признаки заболевания по триместрам
Существует разные причины аппендицита. Самая распространенная – факт закупорки просвета, имеющегося между слепой кишкой и червеобразным отростком. Вследствие этого наблюдается нарушение кровообращения аппендикса, приводящее к развитию воспалительных процессов. Во время беременности увеличение размеров матки способствует смещению и сдавливанию кишечника, что и становится одной из причин недуга, требующего лечения. У женщин диагностируются такие формы аппендицита:
- острый;
- хронический, симптомы которого фиксируются в результате увеличения матки и развития воспалительного процесса.
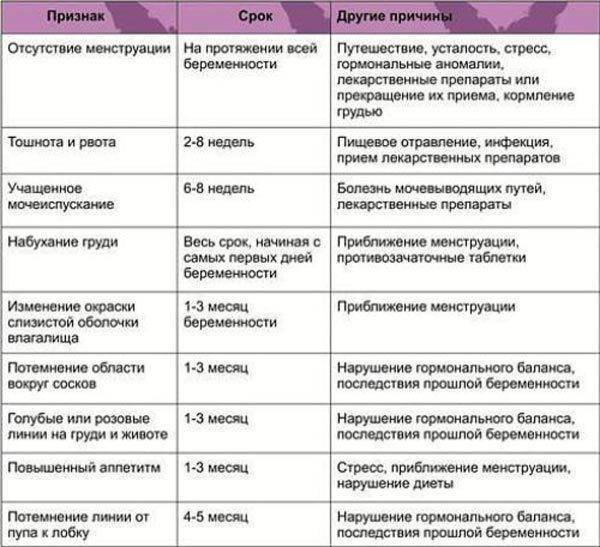
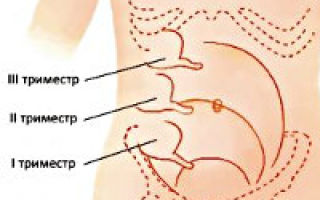
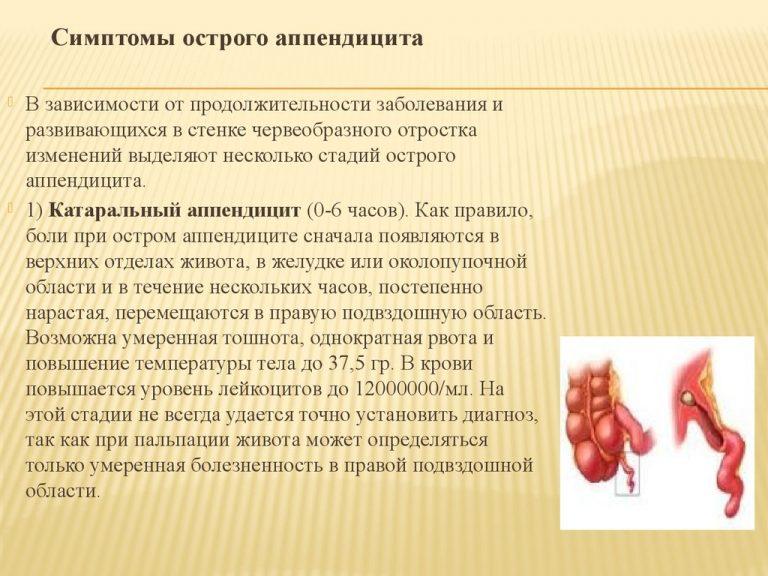
Другие его разновидности – флегмонозная и гангренозная – практически не выявляются у будущих мамочек. Аппендицит при беременности дает о себе знать на любом этапе вынашивания ребенка. На раннем сроке, а это 1 и начало 2 триместра, по симптоматике проблема ничем не отличается от стандартных проявлений недуга. В большинстве случаев заболевание начинает развиваться постепенно. В течение первых 6-12 часов фиксируются определенные клинические симптомы. Наиболее распространены на ранних сроках беременности:
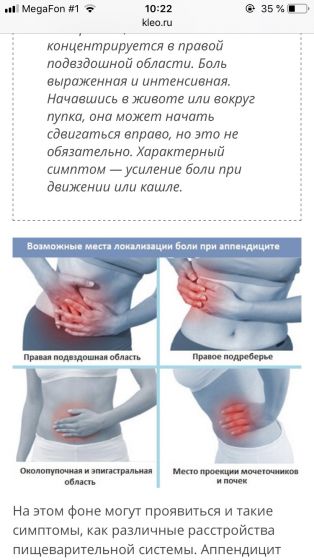
- боли различной локации – в эпигастральной области, около пупка, в правой нижней части или по всему животу;
- тошнота и рвота;
- повышенная температура тела до 37,6°C;
- учащенное сердцебиение;
- серый налет на языке, сухость слизистых ротовой полости;
- вздутие живота, отсутствие его движения во время дыхания.
Быстрое ухудшение состояния, вызванное хотя бы одним из этих симптомов, и то, что медперсонал не пытается что-то сделать, приводит к тому, что острый аппендицит переходит в тяжелую форму. Последствие неправильного диагноза – перитонит. Осложненные типы заболевания имеют такие признаки:
- нарастающие болевые ощущения;
- повышение температуры тела до 39°C;
- ярко выраженные изменения в анализе крови;
- развитие тахикардии;
- диагностирование сильной интоксикации организма.
Такое состояние без лечения сохраняется в течение 2 дней, в дальнейшем отросток разрывается, наступает воспаление брюшной полости. Ранняя диагностика аппендицита – залог нормального протекания беременности.
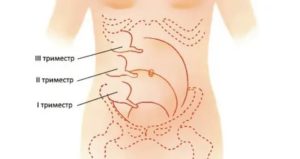
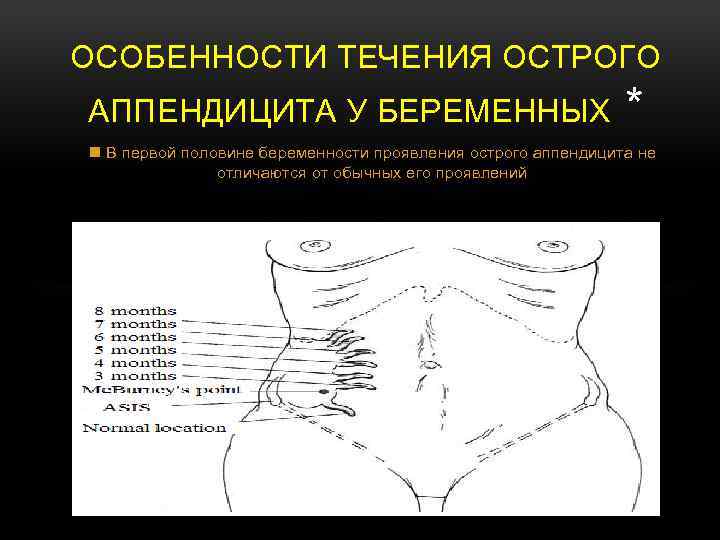
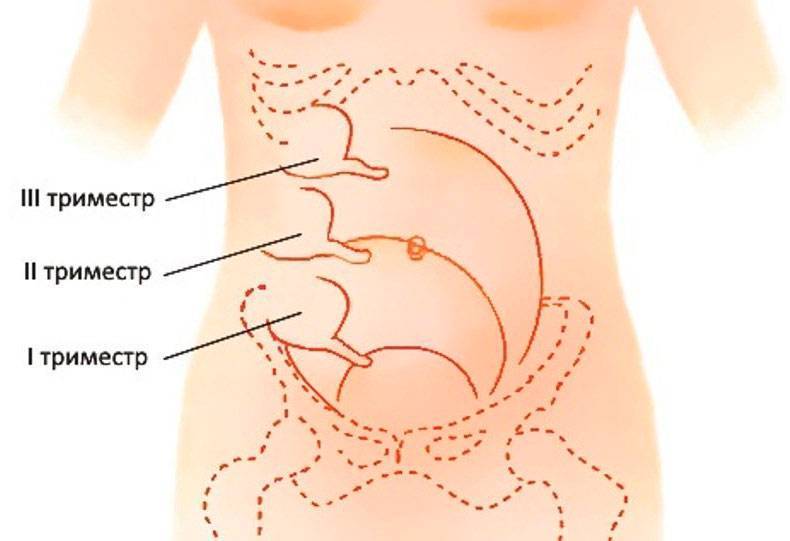
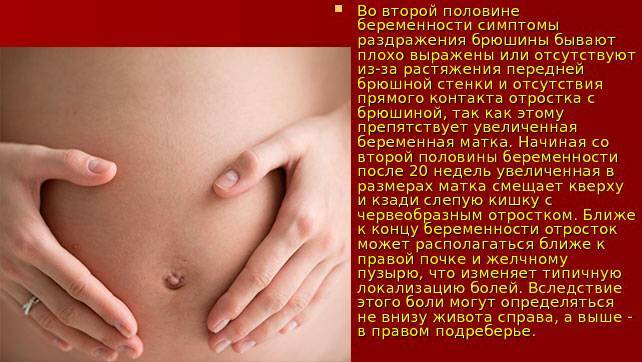
Симптомы заболевания на поздних сроках имеют свои особенности. Это связано с тем, что во 2 и 3 триместрах подросшая матка может сместить червеобразный отросток слепой кишки в сторону почки, желчного пузыря, позвоночника, мочеточника. Клиническая картина меняется, боли перестают быть острыми и переходят в разряд ноющих неприятных ощущений. В поздний период беременности симптомы аппендицита характеризуются:
- болями в правом подреберье, области поясницы;
- усилением интоксикационных процессов;
- быстрым ухудшением анализа крови.
Данные признаки могут быть проявлением приступа хронического воспаления аппендикса. Сделать точное диагностирование сложно ввиду того, что многие симптомы, фиксирующиеся лечащим врачом и пациенткой, похожи на другие болезни. Острый аппендицит ошибочно принимаю за:
- токсикоз;
- отравление;
- панкреатит;
- желчно- или мочекаменную болезни;
- инфекционные заболевания;
- внематочную беременность или угрозу выкидыша;
- кисты яичника.
Для установления истинной причины аппендицита необходимо постоянно находиться под наблюдением специалистов.
Причины патологии
Физиологические изменения увеличивают риск обострения хронических заболеваний и воспаления в червеобразном отростке. Аппендицит во время беременности бывает следствием того, что выросшая матка изменяет положение слепой кишки. В результате происходит ее сдавливание или перегиб, приводящие к нарушению кровообращения, закупорке, развитию воспалительного процесса.
Во время беременности претерпевают изменения эндокринная, иммунная и кровеносная системы. При неблагоприятном стечении обстоятельств это становится причиной развития тяжелых форм аппендицита, оказывающих негативное воздействие на вынашивании ребенка. Сформировавшееся мнение о том, что семечки, рыбные кости и другие продукты питания влияют на обострение заболевания, современными хирургами считается ошибочным. Они полагают, что с большей вероятностью провоцируют острый аппендицит:
- глисты;
- камни в кишечнике;
- рубцовые образования на слепой кишке;
- ослабленный иммунитет;
- расстройства неврологического характера;
- чрезмерное употребление мясной продукции.
Диета
Правильное питание – одно из условий, которое необходимо соблюдать, чтобы быстрее восстановиться после операции по удалению аппендикса. Первые сутки – самые сложные, полностью запрещается принимать пищу и любую жидкость. Несколько капель воды можно дать больной в конце дня и смачивать ею пересохшие губы.
В меню должно присутствовать достаточное количество витаминов и микроэлементов, стабилизирующих работу пищеварительного тракта.
Со второго дня разрешается употреблять в малых количествах:
- бульон из нежирной курятины;
- жидкое пюре из картофеля, кабачков или тыквы без добавления масла;
- рис, отваренный на воде, без жира и соли;
- натуральный обезжиренный йогурт без сахара;
- отваренное куриное мясо, перетёртое в кашицу.
Пищу принимать маленькими порциями, разделив на 5 – 6 приёмов.
На следующей недели в меню можно добавлять:
- овощные супы-пюре с добавлением риса и куриного мяса;
- отварная рыба нежирных видов;
- фрукты, запечённые в духовом шкафу с небольшим количеством сахара или мёда;
- жидкие каши без масла;
- желе из фруктов и овощей;
- вчерашний хлеб.
С восьмого дня постепенно вводят в рацион сыр, молочные продукты, сухофрукты, творог, мармелад.
Пища должна содержать достаточное количество питательных веществ, чтобы восстановить ослабленный организм матери, и в то же время, легко усваиваться, чтобы не создавать проблем с пищеварением.
Продукты, от которых следует отказаться:
- томаты, горох, спаржу, бобы фасоль;
- солёные, маринованные овощи;
- колбасы, вяленое, копчёное мясо и рыба;
- соусы, кетчупы, майонезы;
- газированные напитки;
- кофе, крепкий чай;
- дрожжевая выпечка, сдобное тесто.
Первый месяц нежелательно употребление сырых фруктов, молока, жирного творога, сливочного масла, бобовых.
Всю пищу рекомендуется готовить с минимальным количеством соли, или вовсе без неё. Специи, маринады, перец, приправы – исключить из употребления.
Жареная, острая, солёная еда нанесёт вред, вызовет кишечные спазмы и колики, вздутие живота, сильное газообразование. Овощи, мясо, рыбу нужно готовить на пару, отваривать, тушить или запекать без лишнего жира.
После аппендэктомии важно не нагружать органы пищеварения тяжёлой пищей, позволить организму направить все резервы на заживление ран и восстановление сил. Появившиеся без видимых причин боли в животе – сигнал для беременной женщины для срочного визита к врачу. Если болевые ощущения усугубляются приступами рвоты, тошнотой, лихорадкой или слабостью, – это могут быть признаки острого аппендицита
Если болевые ощущения усугубляются приступами рвоты, тошнотой, лихорадкой или слабостью, – это могут быть признаки острого аппендицита
Появившиеся без видимых причин боли в животе – сигнал для беременной женщины для срочного визита к врачу. Если болевые ощущения усугубляются приступами рвоты, тошнотой, лихорадкой или слабостью, – это могут быть признаки острого аппендицита.
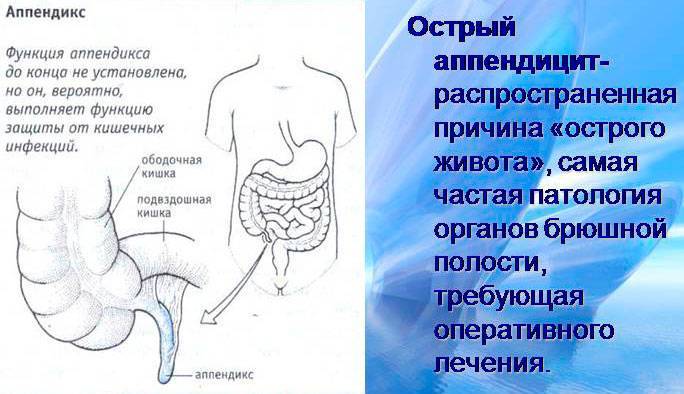
Аппендицит – это воспаление отростка слепой кишки, который называется аппендиксом. Долгое время аппендикс считали ненужным. Теперь учёные поменяли мнение: ведь этот орган является «заповедником» для кишечной микрофлоры, благодаря которому она восстанавливается после болезней.
Но при воспалении аппендикса операция по его удалению – обязательна, в том числе и при беременности, ведь без хирургического вмешательства произойдёт разрыв отростка и воспаление брюшной полости, что приведёт к гибели плода.
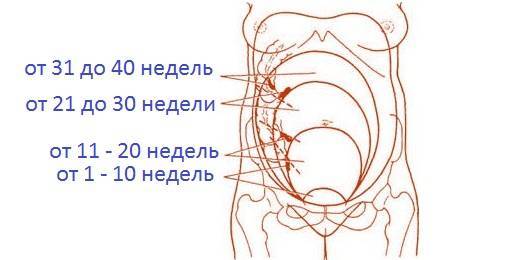
Рисунок 1 – Расположение аппендикса в организме женщины
Диагностика
Диагностика аппендицита у беременных сопровождается рядом сложностей. Поэтому женщину всегда осматривают 2 врача: акушер-гинеколог исключает или подтверждает патологии, связанные с беременностью и женскими органами, а хирург диагностирует заболевания в своей области.
Врач проводит опрос больной, выясняя, как давно и в каком месте возникли болевые ощущения, куда перемещалась боль и как изменялась её интенсивность, были ли тошнота, рвота и понос. Измеряется пульс (будет учащён), осматриваются кожные и слизистые покровы.
Пальпаторное обследование
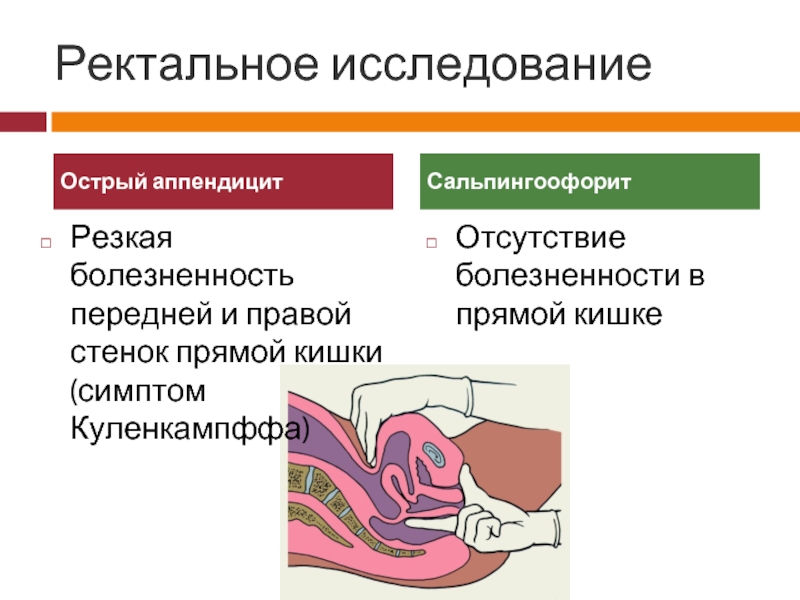
Одним из важных этапов диагностики является пальпаторное обследование беременной. Так как в большинстве случаев аппендицит протекает атипично, многие характерные для него симптомы будут неинформативными. Поэтому доктора выявляют специфические признаки аппендицита у беременных:
- симптом Тараненко: в правой области живота боль усиливается при смещении матки слева направо;
- симптом Менделя: боль справа усиливается при повороте женщины с левого бока на правый;
- симптом Брендо: в правой области живота появляются болезненные ощущения при надавливании на матку слева направо, а также справа в направлении спереди назад;
- симптом Ленандера: температура в прямой кишке на один градус и более выше, чем в подмышечной впадине.
Лабораторные и инструментальные методы
Первым делом у женщины берётся кровь на общий анализ. Важными диагностическими показателями будут СОЭ (скорость оседания эритроцитов) и уровень лейкоцитов. Так как в период беременности эти показатели могут повышаться и в норме, то общий анализ крови сдаётся несколько раз. Если количество лейкоцитов в крови и скорость оседания эритроцитов возрастают, то это свидетельствует о протекающем воспалительном процессе в организме.
Общий анализ мочи проводится с целью исключения патологий почек, мочеточников и мочевого пузыря.
Ультразвуковое исследование брюшной полости у беременных проводится в обязательном порядке. Если в норме на УЗИ аппендикс врач не видит, то при аппендиците он будет визуализироваться. Иногда к этому методу добавляют и доплерометрию, которая позволяет исследовать кровоток в червеобразном отростке и определить место локализации воспалительного процесса.
Одним из самых современных и достоверных методов определения аппендицита у беременных является ультразвуковое исследование
Диагностическая лапароскопия применяется, если патологию не удалось выявить при помощи других способов. Как правило, исследование проводится до восемнадцатой недели беременности. Позже этого срока лапароскопия не назначается, так как матка закрывает собой аппендикс.
Симптомы аппендицита возникшего во время беременности
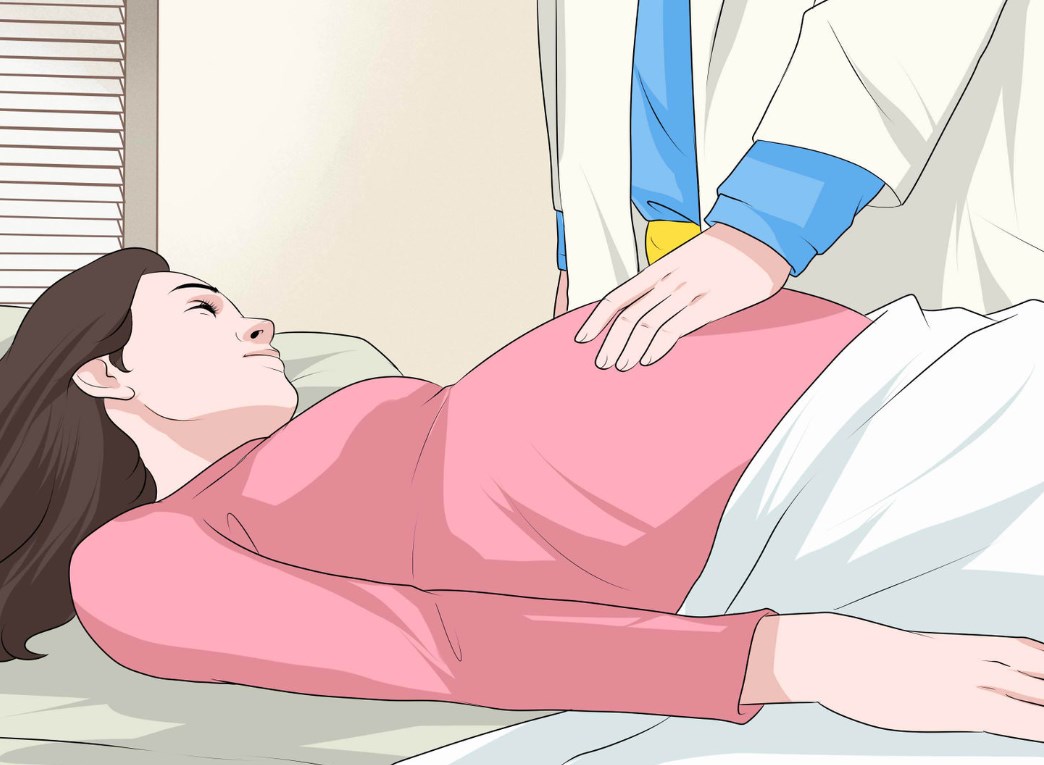
Каким же образом суметь распознать аппендицит? Ведь общие симптомы воспаления, возникающие у беременных женщин абсолютно такие же, как собственно и у всех остальных. У пациенток довольно часто может повышаться температура тела, причем показатели температуры подмышкой и непосредственно в прямой кишке, как правило, могут довольно сильно отличаться. Самым существенным из признаков является внезапно наступающий приступ сильнейших коликообразных болей, наиболее часто локализующихся именно в правой подвздошной области. Однако на самых поздних сроках такая локализация боли может несколько смещаться выше. Так же при остром приступе больная женщина длительно остается в строго определенном вынужденном положении лежа на спине с несколько приведенными к ее животу ногами, а дыхание у женщины в таких случаях поверхностное, и учащенное
Обязательно следует брать во внимание еще и частоту пульса, обильную частую рвоту, некоторое вздутие живота, и одышку. Общий же анализ крови, как правило, показывает резкое увеличение в крови количества эритроцитов
И чем больший срок беременности, тем больше реальных трудностей может возникать при диагностике, при оперировании и, конечно же, при послеоперационной реабилитации
Собственно именно поэтому всегда крайне важно поставить правильный диагноз вовремя. Ведь беременность сама по себе может только усложнять распознание острого воспаления аппендицита, в особенности во второй половине беременности
Многие же симптомы среди медиков считаются абсолютно нормальными явлениями во время течения беременности.
И помните вне зависимости от срока беременности, воспаление аппендицита может разрешаться исключительно срочным хирургическим путем. И при этом, чем раньше это возможно будет сделать – тем, конечно же, меньше реальных рисков возникнет для самой матери и ее будущего ребенка. Собственно именно поэтому при появлении малейших характерных или же просто подозрительных и неприятных болей в низу живота следует просто немедленно обратиться к своему врачу. Самолечение же имеющихся ложных причин может только отстрачивать постановление верного диагноза, а это как вы понимаете, может быть крайне опасно.
Стоит помнить, что развитие аппендицита вполне может становить реальную угрозу прерывания данной беременности, но притом никоим образом не может являться показанием к этому (причем не зависимо от сроков текущей беременности и, конечно же, от формы аппендицита). Так к кесареву сечению медики прибегают только лишь в самых исключительных случаях. Такая необходимость в чистке вполне может возникнуть также и в случаях слишком больших общих размеров матки, собственно, когда это попросту препятствует выполнению данной операции.
Причины
Непосредственная причина возникновения аппендицита у беременных – инфекция. Обычно это кишечная палочка, реже выявляют стафилококки и стрептококки.
Помимо этого, выделен ряд факторов, которые способствуют возникновению описываемого заболевания:
- каловые камни;
- пробки, которые образуются из слизи и препятствуют ее оттоку, вызывая застой в просвете аппендикса и тем самым способствуя развитию и размножению микрофлоры;
- запоры;
- хронические болезни кишечника, из-за которых в области аппендикса образуются сращения, препятствующие оттоку его содержимого;
- скопление глист – в редких случаях.
Диагностика и лечение аппендицита при беременности
Диагностика аппендицита во время беременности несколько затруднена. Обычно каловые камни, застрявшие в месте перехода отростка в слепую кишку, обнаруживают с помощью рентгена. Но во время беременности рентгеновское облучение вредно, особенно на ранних сроках, ведь такого рода лучи нарушают деление клеток эмбриона, что может привести к развитию заболеваний нервной системы плода или к рождению тяжелобольного ребёнка.
Что касается ультразвукового исследования (УЗИ), то его применяют, лишь чтобы исключить заболевания внутренних половых органов женщины, ведь нередко болевые ощущения при воспалении матки и придатков путают с болями при аппендиците. Ну а в целях диагностики аппендицита УЗИ малоинформативно, так как во время беременности матка оттесняет придаток слепой кишки вглубь, и отросток не поддаётся визуализации.
Обязательно при подозрении на аппендицит врачи берут анализы крови и мочи: любой воспалительный процесс повышает содержание лимфоцитов в этих субстанциях до высоких значений.
Ну и основной метод диагностики аппендицита — это осмотр беременной хирургом, который пропальпирует (ощупает) живот и опросит больную:
- как сильно выражена боль (незначительна, невыносима);
- чувствуется ли она при ходьбе, покашливании или приподнимании правой ноги в положении лёжа;
- какая была температура тела;
- присутствовала ли тошнота, рвота и пр.
Из-за слабовыраженной симптоматики женщины в положении чаще попадают в больницу на поздних стадиях болезни. Беременных женщин с гангренозным аппендицитом в пять раз больше, чем небеременных.
Лечение при аппендиците только одно – аппендэктомия (операция по удалению аппендикса). Вырезают аппендикс одним из двух способов:
- лапаротомически — делают десятисантиметровый надрез над отростком;
- лапароскопически — делают три прокола в животе.
Во время беременности чаще применяют второй вариант операции.
Лапароскопию проводят с помощью трубочки, имеющей оптическую камеру, и двух приборов-манипуляторов
Эта методика не оставляет после себя швов, что немаловажно для эстетики женского тела
Оперируют больного под общим наркозом, чтобы будущая мама не волновалась. На поздних сроках могут провести экстренное кесарево сечение.
После операции беременную регулярно осматривает врач-гинеколог. Прописывают постельный режим. Вставать можно лишь на 4-5 день.
После операции необходимо соблюдать диету, составленную врачом. Первые двое суток можно перетёртые каши, пюре, куриный бульон, молочные продукты. Дальше постепенно вводят в рацион измельчённые блендером супы, омлет без масла, паровые котлеты, но свежие фрукты включают только на четвёртый день. Через три месяца разрешены сладости, жареная пища, при желании напитки с газами.
На седьмой день безболезненно снимают швы (при лапаротомии). Беременным на живот не кладут лёд, грелки и прочие грузы.
Медицинский персонал проводит профилактику осложнений и нарушений перистальтики пищеварительного тракта, назначая:
- токолитики – препараты, расслабляющие мышцы матки и препятствующие преждевременным родам;
- укрепляющие иммунитет и необходимые для защиты плода витамины (токоферол, аскорбиновая кислота);
- антибактериальную терапию (длительность 5–7 дней);
- успокоительные средства;
- физиотерапию.
После выписки женщину включают в группу риска по невынашиванию и досрочных родов. Проводят профилактику фетоплацентарной недостаточности.
Если роды произойдут вскоре после удаления аппендикса, то врачи проводят полную анестезию и накладывают бинт на швы, делая все предельно осторожно и бережно. Здоровья вам и вашим пузожителям!
Здоровья вам и вашим пузожителям!
Диагностика и лечение аппендицита во время беременности
Необходимые анализы и обследования
Врач на основании жалоб больной и осмотра уже готов поставить диагноз. Анализ крови, взятый у пациентки, покажет увеличенное количество эритроцитов. Для уточнения диагноза потребуется микроскопия мочи, УЗИ. Но диагностировать точно аппендицит может только лапароскопия.
И всё же решающую роль играет осмотр и опрос пациентки.
При симптомах аппендицита нельзя заниматься самолечением: это затруднит постановку диагноза, может усугубить ситуацию. Воздержись от приёма лекарств, лучше сразу вызывайте врача.
Беременность – это не испытание на силу воли и выдержку, любые тревожные симптомы должны стать поводом обращения к врачу. В конце концов, речь идёт о зарождающейся жизни, которой рисковать женщина не имеет права.
Особенности проведения оперативного вмешательства
 Если врачи обнаружили у женщины аппендицит, операция будет проводиться без промедления. Чаще всего применяется общее обезболивание.
Если врачи обнаружили у женщины аппендицит, операция будет проводиться без промедления. Чаще всего применяется общее обезболивание.
Но и эпидуральная анестезия имеет место быть. Для кого-то оно проходит спокойно, без последствий, но многие беременные жалуются на острую боль в спине, тяжесть при подъёме туловища, сильную головную боль.
При эпидуральной анестезии обезболиванию подвергаются ноги и сама область оперативного вмешательства.
Операция может быть традиционной либо лапароскопической.
Традиционная операция. При ней аппендикс удаляется через разрез (длина 8-10 см). Если зона вокруг аппендикса не подвержена другим заболеваниям, хирург удаляет червеобразный отросток. С помощью дренажа абсцесс осушают, затем разрез зашивается.
Лапароскопическая операция. В этом случае отросток удаляют через прокол. Лапароскоп – это оптическая система с видеокамерой, таким образом, через маленький прокол хирург видит, что происходит внутри живота. Аппендикс удаляется с помощью специальных маленьких инструментов, которые вводятся через прокол.
Для беременных такой вариант операции самый приемлемый: менее травматичный, восстановление проходит быстрее, боль после операции будет меньшей.
Особенности послеоперационного периода
В случае с небеременными пациентами после операции им на живот накладывают лёд. Будущим мамам этого не делают, ведь в их ситуации это может вызвать осложнения.
Лекарства также подбирается с особым вниманием: они должны быть безопасны для плода. Назначается специальное физиотерапевтическое лечение, направленное на сохранение беременности и оптимальное восстановление женщины
 Назначается специальное физиотерапевтическое лечение, направленное на сохранение беременности и оптимальное восстановление женщины.
Назначается специальное физиотерапевтическое лечение, направленное на сохранение беременности и оптимальное восстановление женщины.
Дабы исключить риск прерывания беременности, будущей маме предписан длительный постельный режим. Также необходим приём успокаивающих препаратов, ведь стрессы и усталость могут негативно сказаться на беременности.
При сокращениях матки врачи назначат женщине свечи с папаверином или другие препараты подобного плана.
Беременная, перенесшая операцию по удалению аппендикса, автоматически причисляется к группе риска. Считается, что плод уже перенес внутриутробную инфекцию. Такие беременные на особом контроле, к врачам придётся ходить чаще, равно как и проходить дополнительные обследования.
Возможна ли передозировка валерьянкой во время беременности? Узнаем, если прочтем эту статью.
О применении свечей Виферон при беременности читайте здесь.
Диагностика аппендицита у беременных
При беременности диагностику аппендицита провести намного сложней. Смещение аппендикса в сторону матки, увеличение толщины висцеральной и париетальной части брюшины снижает способность к определению локализации болезненности во время физического обследования. Маточные сокращения и диффузная боль в околопупочной области мигрирует в правый нижний квадрант брюшной полости. Усложнить диагностику могут и такие обстоятельства, как:
- Ложные схватки, возникающие в той же проекции, где у беременной находится аппендикс.
- Диспепсический синдром, характерный для нормальной беременности.
- Данные лабораторных исследований, где изменения качественного и количественного состава крови могут быть объяснены изменениями организма в период вынашивания ребенка.
Физиологические изменения, которые происходят во время беременности, такие как лейкоцитоз (возрастает количество лейкоцитов в крови) и пониженная склонность к развитию гипотензии и тахикардии может ухудшить общее состояние. После того, как происходит перфорация аппендикса, как минимум в 3 раза возрастает вероятность потери плода. Некоторые симптомы аппендицита при беременности, такие как тошнота и рвота, напоминают проявления токсикоза, свойственного периоду вынашивания ребенка. Поэтому иногда вводят в заблуждение, что представляет собой опасность.
Несмотря на все клинические явления, которые воспринимаются двойственно, анамнез пациентки, опрос относительно ее жалоб и полноценное физическое обследование являются полезными индикаторами развития аппендицита.
Диагностика аппендицита во время вынашивания ребенка происходит такой аналогичной схеме, как вне беременности. Предстоит выполнить обследование в такой последовательности:
- Осмотр. Врачи диагностируют патологическое состояние путем применения давления на проблемный участок тела, затем быстро отпуская ладонь. В этот момент боль повысится до невыносимой степени (происходит раздражение брюшины), что указывает на факт развития аппендицита.
- Лабораторный вид исследования. Полный анализ крови покажет повышенное количество белых кровяных клеток. Лейкоциты присутствуют и в составе мочи: это может возникать при инфицировании мочевыводящих путей, что также распространено во время беременности – как самостоятельно, так и в совместном существовании с воспалением аппендикса.
- УЗИ – информативный, а поэтому полезный вид диагностики при обнаружении этой проблемы со здоровьем, особенно, в первом триместре. Предпочтительным вариантом визуализации он является из-за высокой доступности и безопасности для плода, поскольку уровень вредного излучения настолько мал, что сопоставим с нулевым значением. Если результаты будут указывать на воспаление аппендикса, то нет никакой необходимости для дальнейшего обследования – сразу назначают проведение операции и пациенту подготавливают к ней в экстренном порядке.
- МРТ. Магнитно-резонансная томография стремительно набирает обороты, применяясь как предпочтительный метод оценки состояния и постановки диагноза тогда, когда сохраняется его неопределенность. В отличие от КТ, он не имеет излучения, поэтому безопасен, если требуется незамедлительная диагностика аппендицита у беременных и прояснение клинической картины.
Должна быть рассмотрена вероятность развития других заболеваний, таких как пиелонефрит, панкреатит, перекручивание кисты яичника – указанные патологии проявляют себя аналогичной клинической картиной и имеют тенденцию развиваться на фоне беременности.
Проведение только клинического обследования некорректно считать точным для определения аппендицита во время беременности
Поэтому, чтобы беременной пациентке во время аппендицита успеть оказать своевременную медицинскую помощь, важно изначально исключить перечисленные недуги