Причины возникновения артрита коленного сустава у детей, симптомы и лечение
Содержание статьи
- Лечение артрита у детей
- Медикаментозные препараты
- Физиотерапевтические методы
- Массаж
- Механизм и причина возникновения
- Проявления заболевания
- Лекарственные препараты
- Причины и симптомы артрита коленного сустава у детей
- Причины и факторы риска
- Причины артрита коленного сустава
- Особенности заболевания у детей
- Характерные черты болезни
- Прогноз и профилактика
Лечение артрита у детей
Воспаление суставов требует долгого комплексного лечения. Как правило, терапия занимает несколько лет, а если был поздно поставлен диагноз или проводилось неправильное лечение, то с недугом придется бороться всю жизнь. Назначаются антибиотики и другие препараты лишь врачом, т.к. в каждом отдельном случае курс приема лекарств может отличаться. Лечение болезни у детей включает в себя:
- физиотерапию;
- прием лекарственных противовоспалительных средств;
- массаж;
- диету, включающую употребление продуктов с большим содержанием витамина D и кальция;
- инъекции глюкокортикостероидов;
- наложение шины;
- в особо тяжелых случаях хирургическое вмешательство;
- лечебную физкультуру;
- средства народной медицины.
Медикаментозные препараты
Подход к лечению детского артрита предусматривает проведение патогенетической, симптоматической и этиотропной терапии. Для этого используются специально подобранные иммуномодуляторы, антибактериальные средства, глюкокортикоиды, противовоспалительные нестероидные препараты. Для симптоматического лечения часто применяют следующие лекарства:
- Индометацин. Нестероидный препарат с жаропонижающим, анальгезирующим действием. Лекарство зарекомендовало себя как отличное противоотечное и противовоспалительное средство. Улучшает подвижность сустава.При длительном использовании возможно появление побочных кожных проявлений в виде покраснения, жжения, зуда, гиперемии.
- Напроксен. Эффективный противовоспалительный препарат, который показан для лечения ювенильного и ревматоидного артрита. При использовании средства наблюдается снижение утренней скованности, болевого синдрома, припухлости суставов. Назначают Напроксен по 5 мг/кг каждые 12 часов. Единственный недостаток – нельзя принимать препарат детям младше 10 лет.
- Ацетилсалициловая кислота. Лекарственное средство с выраженным жаропонижающим, противовоспалительным, обезболивающим эффектом. Обязательный препарат консервативной терапии. К плюсам этого медикамента относится его эффективность, но он противопоказан при нарушениях свертываемости крови.
Физиотерапевтические методы
Постоянное использование медикаментов может привести к появлению побочных негативных эффектов. Увеличить результативность и снизить дозировку препаратов способны физиопроцедуры. Лечить заболевание можно следующими физиотерапевтическими методами:
- Магнитные поля. Из-за воздействия силового поля на пораженных участках тела улучшается обменный процесс, повышается тонус сосудов, уменьшается воспаление.
- Электрофорез. Как правило, лечение недуга начинается с электрофореза. Электрический ток проходит в глубокие слои кожи на больном участке, далее в этом месте лекарство оказывает максимальное воздействие. Работа препарата начинается мгновенно.
- Ультразвук. Действие приема основано на проникновении лекарственного препарата в ткани под воздействием высокочастотных волн. Данная процедура улучшает в суставе обменные процессы, помогая сохранить еще неповрежденный хрящ.

Массаж
Лечебный массаж необходимо делать лишь в период ремиссии. Сеансы следует проводить каждый день. Частная форма манипуляций подразумевает обработку лишь больных мест. Продолжительность процедуры – не больше 30 минут. Основная цель первых сеансов – расслабление мышц, поэтому применяется растирание и поглаживание поверхности. Во время массажа при артрите нельзя осуществлять выжимания и поколачивания. После пятого раза происходит прямое воздействие на больные суставы, техника становится интенсивнее. Лечение массажем оказывает следующие положительные действия:
- уменьшает боль;
- предотвращает отложения солей ;
- помогает возобновлению движений больных конечностей;
- предупреждает атрофию мышц;
- стимулирует выведение лишней суставной жидкости;
- облегчает доступ кислорода к мышцам;
- улучшает кровообращение в тканях.
Механизм и причина возникновения
Гонартрит в детском возрасте – это острое или хроническое иммуно-воспалительное заболевание коленного сустава. Более трети всех поражений опорно-двигательного аппарата приходится именно на эту патологию. Варианты артритов коленного сустава у детей:
- острый. Характеризуется быстрым началом и непродолжительным течением. Полное выздоровление наступает в пределах 3 месяцев;
- хронический. Имеет длительное рецидивирующее течение. Воспаление в суставе сохраняется на протяжении многих лет, иногда пожизненно;
- первичный. Воспалительный процесс начинается в полости сустава;
- вторичный. Источник инфекции заносится в сустав с током крови или лимфы, а изначально развивается поражение другого органа, чаще мочевыделительного тракта;
- моноартрит. Повреждение охватывает только один коленный сустав;
- олигоартрит. Страдают симметрично или поочередно оба коленных сустава.
Причины артрита коленного сустава у детей разнообразны. Но все их можно объединить в два патогенетических варианта формирования воспаления – инфекционный и асептический (аутоиммунный). В первом случае реактивный процесс в колене вызывается различными микроорганизмами, во втором – болезнь прогрессирует вследствие влияния иммунных комплексов, циркулирующих в крови.
Инфекционный артрит коленного сустава у ребенка вызывается следующими агентами:
- стафилококком;
- стрептококком;
- кишечной или гемофильной палочкой;
- грибами рода Кандида;
- простейшими;
- микобактериями туберкулеза.
При непосредственном попадании в сустав микроорганизмов вследствие нарушения его целостности развивается первичный инфекционный артрит. Если микробы проникают в синовиальную полость гематогенным путем, то формируется вторичный артрит коленного сустава.
Большую группу поражений колена в детском возрасте формируют асептические воспалительные реакции. Они связаны с образованием в крови иммунных комплексов вследствие длительных инфекций в других органах либо из-за введения в организм чужеродных белков. Развивается аутоиммунная реакция с поражением синовиальной оболочки коленного сустава. Основные виды асептического гонартрита у детей:
- реактивный. Наиболее типичный вариант асептического гонартрита у детей. Развивается вследствие иммунной реакции на длительное существование различных инфекционных агентов в организме. В дошкольном возрасте преобладают аутоиммунные реакции на стрептококк (частые ангины, тонзиллиты), а в старшей группе – на гонококк или хламидии (синдром Рейтера);
- поствакцинальный. Возникает из-за иммунной реакции на чужеродный белок вводимой сыворотки. Одно из редких, но тяжелых осложнений вакцинации;
- аллергический. Формируется на фоне длительно существующей сенсибилизации (повышенной чувствительности) к какому-либо аллергену. Часто сочетается с другими проявлениями аллергии: бронхиальной астмой, сенной лихорадкой или крапивницей;
- ювенильный ревматоидный артрит. Единственное проявление этого заболевания неизвестной этиологии — поражение коленного сустава. В дальнейшем в процесс вовлекаются другие сочленения, но первичное асептическое воспаление возникает в синовиальной оболочке колена;
- системные артриты с поражением коленного сустава. Являются следствием прогрессирования системных заболеваний: псориаза, волчанки, склеродермии и других.
Предрасполагают к появлению артрита коленного сустава у ребенка травмы, операции, длительное неэффективное лечение острых инфекционных заболеваний. Аутоиммунные реакции чаще развиваются у детей с генетической предрасположенностью или слабостью лимфоцитарной системы организма.
Проявления заболевания
Артрит колена начинается с болезненных ощущений в ноге. Сначала боль невыраженная. При покое и отдыхе ноги болезненность притупляется, но на время. С каждым днем состояние больного будет ухудшаться. Постепенно, ткани вокруг колена начинают отекать. Отмечается малоподвижность сустава. В остром периоде заболевания появляется лихорадка. Происходит интоксикация организма, которая характеризуется мышечными болями, вялостью и общей слабостью.
Наименьшей возрастной группе детей присущ реактивный тип артрита. Обычно это следствие перенесенного ОРЗ. В самом начале болезнь проявляет себя утренним приступом. Ребенку больно разогнуть ногу и он начинает плакать и капризничать. Возможно появление хромоты. В этом случае нужно провести противовоспалительное лечение для устранения патологии. Тщательные наблюдения родственников, живущих вместе с малышом, позволят помочь специалисту разобраться с диагнозом. Также первые симптомы могут быть схожи с началом проявления других болезней костной ткани.
В возрасте от трех до восьми лет ребенок активно растет. В этот период его могут беспокоить «боли роста». Их симптомы проявляются периодическими приступами, чаще всего во время сна. Боли имеют двустороннюю локализацию и взаимосвязаны с гормонами роста. Они не затрагивают функциональную способность суставов. С ростом ребенка его организм нуждается в большем потреблении кальция для формирования костей. И если его не хватает, то может развиться остеопороз.
В возрасте 15 лет преимущественно проявляется ревматоидный артрит. Ему характерны лихорадка, сильная боль в коленях и ломота в костях. Кожа над суставом приобретает багровую окраску и имеет повышенную температуру в месте воспаления. Сустав увеличивается и его опухоль заметна на глаз, а прикосновения к колену очень болезненные.
Основные причины заболевания:
- переохлаждения ребенка и осложнения простудных заболеваний;
- заболевания нервной системы;
- травмы;
- нехватка витаминов в организме;
- болезни иммунной системы;
- нарушение обмена веществ;
- перенесенные ранее инфекционные заболевания вялотекущего характера.
Лекарственные препараты
Этиопатогенетическая терапия включает воздействие на инфекционные агенты и иммунное воспаление. С этой целью применяются:
- антибиотики, чаще пенициллинового или цефалоспоринового ряда;
- гормоны короткими курсами – Преднизолон, Дексаметазон;
- цитостатики при системных поражениях – Метотрексат, Циклофосфамид;
- физиолечение – УФО, УВЧ, лазеротерапия;
- хирургические манипуляции – пункция коленного сустава.
При острых артритах инфекционного генеза у детей антибиотики обязательны. Их вводят парентерально, чаще внутривенно, курсом до 10 дней. Обычно применяется монотерапия, но практикуются и сочетания антибактериальных средств. При асептическом воспалении необходимость в антибиотиках отпадает, так как в суставе отсутствуют микроорганизмы. Их назначают для коррекции состояния бактерий в очагах хронической инфекции. На первых план при асептическом воспалении выступает патогенетическая терапия – борьба с влиянием иммунных комплексов. Для этого используются гормоны и цитостатики.
При скоплении экссудата в полости сустава необходима его пункция. Это ускоряет лечение, позволяет изучить синовиальную жидкость с диагностической целью. В процессе пункции в суставную щель вводятся препараты для снижения активности воспаления – антибиотики или гормоны в зависимости от этиологии болезни. Дополнительно применяют физиопроцедуры, санаторно-курортное лечение, ЛФК.
Причины и симптомы артрита коленного сустава у детей
Предпосылки и признаки артрита коленного сустава у детей могут быть различными в зависимости от формы патологии:
- Иммунные нарушения , сбои в защитной системе, в результате которых организм сам повреждает различные ткани. К последствиям такого поведения иммунитета относят гонит на фоне псориатической патологии, ревматический, ювенильный ревматоидный артрит, аллергическую форму (проявление генерализованой реакции).
- Инфекционные заболевания , самая распространенная причина. Очаг воспаления в суставной полости в результате жизнедеятельности микроорганизмов (бактерии, инфекции, грибки, простейшие) может стать причиной ревматоидного и реактивного артрита.
- Нарушения метаболизма , солевые отложения в суставах, провоцирующие асептическое воспаление. При этом возникает обменная форма гонита.
Местные симптомы , это боль в колене (усиливается при движении), отек в области сустава, покраснение поверхности кожи, гипертермия в зоне отека, трудности при движении. Общие признаки: слабость, утомляемость, нарушения сна, аппетита, снижение или повышение массы тела, беспокойство, раздражительность, лихорадка.
Реактивный гонартрит возникает через 1-3 недели после перенесенной урогенитальной или кишечной инфекции. Развитие патологии сопровождается типичными признаками интоксикации , повышением температуры тела, слабостью. Эта форма гонита часто возникает с сопутствующими патологиями глаз: увеитом, конъюктивитом, кератитом, которые характеризуются такими симптомами как светобоязнь, резь в глазах, слезотечение.
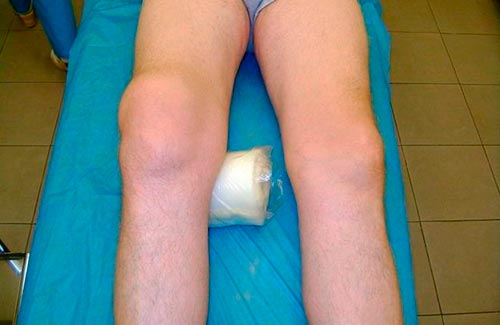
Септический (инфекционный) артрит коленного сустава у детей идентифицируют по таким признакам, как тошнота, рвота, отсутствие аппетита, сонливость. Визуально отмечают выраженный отек над коленной чашечкой и красную горячую плотную кожу. Боль усиливается при двигательной нагрузке (попытки ходить, сгибать ногу, переносить вес на пораженную конечность), по этой причине ребенок подсознательно принимает положение, которое приносит минимальный дискомфорт , с согнутой ногой.
Если патология развивается со значительным накоплением серозной жидкости или гноя, то появляется характерный симптом , баллотирование надколенника , его легко можно определить на ощупь, он подвижен, «,проваливается»,.
Ювенильный ревматоидный артрит , второй по частоте возникновения у детей, после инфекционной формы. О причинах патологии нет точной информации, но единственной отслеживаемой связью остается сбой иммунной активности , состояние, когда защитная система разрушает ткани тела.
Патология возникает в острой форме и сопровождается кожной сыпью, лихорадкой, скованностью движений (особенно по утрам). В зоне коленного сустава формируются ревматические узелки. Заболевание протекает в хронической форме, рецидивы часто становятся причиной непоправимой деформации и нарушения функциональности колена.
Ревматический гонартрит появляется после инфекции, возникшей из-за развития стрептококков (ЛОР-патологии). Причина в схожести клеточных структур синовиальной оболочки сустава и стрептококка. Симптомы: боль, отек, покраснение, хромота, отказ от ходьбы, распространение боли на другие суставы. Высока вероятность ревматического поражения сердца.
Аллергический гонартрит возникает на фоне атипичной реакции иммунной системы на аллерген (сыпи, ринита, конъюктивита) или сразу после контактирования с ним (прививки, применения вакцины, сыворотки). Протекает в форме полиартрита.
Причины и факторы риска
Причины возникновения ювенильного ревматоидного артрита у детей до конца не ясны. Предполагается, что заболевание возникает из-за чрезмерной активации иммунной системы ребенка с семейно-наследственной предрасположенностью под воздействием провоцирующих факторов. К факторам риска развития заболевания относятся инфекционные процессы в организме бактериальной и вирусной этиологии, травмы суставов, инъекционное введение белковых препаратов, гиперчувствительность к экзогенным раздражителям. При этом в ответ на воздействие неблагоприятного фактора в организме ребенка образуются специфические белки – IgG (иммуноглобулины G), которые собственная иммунная система воспринимает в качестве антигенов, т. е. чужеродных агентов. Это сопровождается выработкой анти-IgG антител, которые при взаимодействии с аутоантигеном формируют иммунные комплексы. Последние оказывают повреждающее влияние на соединительную ткань, в первую очередь, синовиальную оболочку сустава, в результате чего развивается ювенильный ревматоидный артрит у детей.
Развитие ювенильного анкилозирующего спондилоартрита происходит по аналогичной схеме, первопричиной формирования патологического иммунного ответа является бактериальное инфицирование, в первую очередь, клебсиеллами и прочими энтеробактериями.
Реактивный артрит у детей может возникать на фоне перенесенного инфекционного воспаления желудочно-кишечного тракта (дизентерии, сальмонеллеза, иерсиниоза и пр.) или мочевыделительной системы (цистит, воспаление мочеиспускательного канала).
Главной причиной анкилозирующего спондилоартрита у детей является инфицирование клебсиеллами
Инфекционные артриты у детей развиваются на фоне вирусных инфекций (грипп, краснуха, эпидемический паротит, аденовирусная инфекция, вирусный гепатит), гонореи, туберкулеза, инфекционных заболеваний кожи, а также проведенной вакцинации. Инфекционные агенты проникают в полость сустава с током крови, лимфы, при травмах или медицинских манипуляциях.
Развитию артрита у детей способствуют неблагоприятные бытовые условия (сырость в жилых помещениях, антисанитария), частые переохлаждения, интенсивная инсоляция и прочие факторы, способствующие снижению иммунитета.
Причины артрита коленного сустава
Воспаление коленного сустава у детей чаще развивается на фоне определенной генетической предрасположенности. В результате воздействия провоцирующего фактора организм начинает реагировать на свои собственные ткани как на чужеродные и вырабатывает против них антитела. Иммунные комплексы локализуются на синовиальной оболочке суставов. Выделяются воспалительные медиаторы, которые и поддерживают патологический процесс.
Травмы и ослабление иммунитета «готовят почву» к возникновению артрита. Среди провоцирующих негативных факторов:
- аллергические реакции;
- пребывание в хронической стрессовой ситуации;
- травмы;
- неудовлетворительные бытовые условия;
- скудное питание;
- чрезмерная инсоляция.
Особенности заболевания у детей
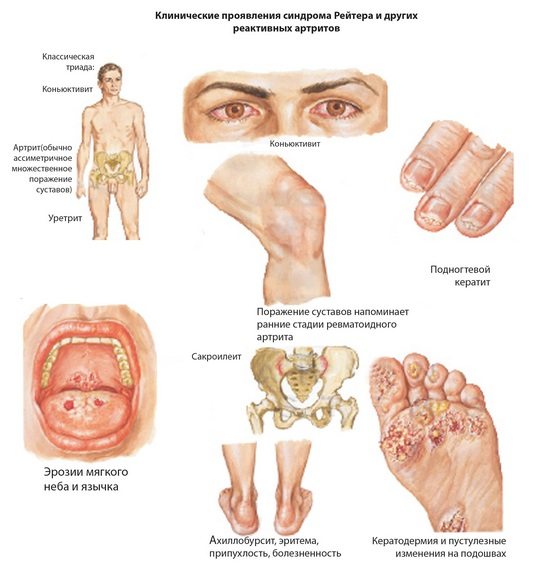
Реактивный артрит — воспалительное асептическое заболевание, поражающее все суставные структуры. Он возникает на фоне кишечной, респираторной, урогенитальной инфекции или спустя некоторое время после ее нее. Доказана наследственная предрасположенность к развитию реактивного артрита. Патология особенно часто диагностируется у детей, которые являются носителями антигена HLA B27. Болезнетворные бактерии и вирусы формируют с ним сложные белковые комплексы, для уничтожения которых в организме ребенка начинают вырабатываться антитела. Но из-за схожести белковых структур иммуноглобулины атакуют клетки суставной капсулы, синовиальной оболочки, вызывая острое воспаление.
Характерные черты болезни
Реактивный артрит представляет собой воспалительное заболевание сустава и околосуставной сумки. Воспалительный процесс возникает у ребенка после проникновения в детский организм инфекции различной природы.
Чаще всего реактивный артрит развивается после:
- урогенитальной;
- кишечной;
- респираторной инфекции.
Крайне редко запустить механизм воспалительного процесса в суставе может вакцинация. Недуг связан с:
- энтеробактериями;
- хламидиями;
- инфекциями дыхательных путей (Mycoplasma pneumoniae и Chlamydophila pneumonia).
Есть данные о способности некоторых видов паразитов вызывать данное заболевание.
Реактивным артритом поражаются преимущественно мальчики. Причины заболевания имеют наследственный характер. В группе риска находятся генетически предрасположенные дети (носители гена HLA-В27). В результате проведенных исследований было обнаружено сходство белков кишечных бактерий и хламидий с участками молекулы HLA-В27.
Поэтому возникающие после инфицирования антитела атакуют не только патогенные микроорганизмы, но и клетки детского организма. Из-за наличия гена HLA-В27 ослабляется иммунная реакция на вторжение возбудителей инфекции. Поэтому у его носителей инфекционное заболевание часто приобретает хронический характер, увеличивая вероятность развития реактивного артрита.
Выявлена зависимость вида инфекции, вызвавшей реактивный артрит, от возраста детей. У малышей дошкольного возраста недуг развивается обычно на фоне кишечной инфекции. Младшие школьники чаще заболевают артритом после острого респираторного заболевания. А у подростков артрит диагностируют после обнаружения урогенитальной инфекции.
Диагностирование и способ лечения зависит от того, какая именно инфекция спровоцировала патологию. Реактивный артрит классифицирую по возбудителю заболевания:
- Вирусную этиологию врач определяет на основании хронологической связи с перенесенным вирусным заболеванием или проведенной вакцинацией (от гепатита, краснухи). Около 30 вирусов вызывают острую форму. Самые распмространенные из них это: вирус гепатита В, краснухи, паротита, герпеса, Коксаки, аденовирус, энтеровирусы, а также ЕСНО-вирусы. Возбудителя иногда обнаруживают в полости сустава либо это могут быть циркулирующие иммунные комплексы, которые содержат вирус (пример тому гепатит В).
- Постстрептококковая форма развивается на фоне перенесенных заболеваний, вызванных стрептококком (бронхит, пневмония). Признаки проявляются примерно через 1,5-2 месяца.
- Лаймскую болезнь вызывают спирохеты В. burgdorfery. Заболевание начинается после укуса клеща вида Ixodes (см. также: укус клеща на голове у детей: первые признаки с фото).
- Причиной септического вида становится генерализованное заражение крови. В группе повышенного риска дети со сниженным иммунитетом.
- Одним из самых распространенных проявлений внелегочного туберкулеза является туберкулезный артрит. Ребенок может заболеть после контакта с носителем палочки Коха. Для диагностики изучают семейный анамнез, рентгенологические данные, проводят анализ синовиальной жидкости, берут биопсию синовиальной оболочки. Протекает заболевание в основном как моноартрит коленного или тазобедренного сустава.
- Гонококковая форма возникает у лиц, ведущих хаотичную половую жизнь, и передается от матери ребенку трансплацентарным путем. Начало болезни протекает бессимптомно, поэтому зачастую обнаруживают недуг уже на запущенной стадии.
- Ювенильный артрит характерен только для детей до 16 лет. Под удар попадают дети с антигеном HLA-B27 и иммунологическими изменениями. В ходе болезни асимметрично поражается несколько суставов ног.
| Стадия реактивного артрита | Отличительные признаки |
| Острая | Характеризуется яркими, выраженными симптомами, которые могут угасать или возобновляться на протяжении 6 месяцев |
| Хроническая | Симптомы обычно стертые, заболевание повторяется не раньше, чем через 6 месяцев |
| Рецидивирующая | Болезнь обостряется (сопровождается выраженными симптомами) более чем через 12 месяцев после того, как окончилась острая стадия |
Прогноз и профилактика
Основные профилактические мероприятия направлены на недопущение попадания микроорганизмов в полость сустава, а также на изучение иммунного статуса перед прививками. В качестве профилактики используются:
- борьба с хронической инфекцией;
- полное и адекватное лечение острых бактериальных поражений детского организма, особенно в области мочевыделительного тракта;
- консультация иммунолога перед вакцинацией;
- элиминация аллергенов при наличии предрасположенности к ним;
- генетическое консультирование перед беременностью при имеющихся системных заболеваниях у родителей.
Некоторые заболевания, например, ювенильный ревматоидный артрит, изучены недостаточно, поэтому профилактические меры не разработаны.
Прогноз при острых артритах, вызванных бактериями, всегда благоприятный. В течение максимум 3 месяцев наступает полное выздоровление, а болезнь не повлияет на дальнейшее функционирование сустава. При любых асептических процессах, особенно хронических, прогноз всегда серьезный. Болезнь часто принимает системный характер, а остановить разрушение сустава не всегда удается. При формировании тугоподвижности проводится эндопротезирование, что обеспечивает достойную реабилитацию детей. Раннее обращение за медицинской помощью всегда улучшает прогноз, так как лечение проводится в полноценном режиме с самого начала заболевания.
Источник статьи: http://sustavlive.ru/artrit/detskij-artrit-kolennogo-sustava-simptomy-i-lechenie.html







