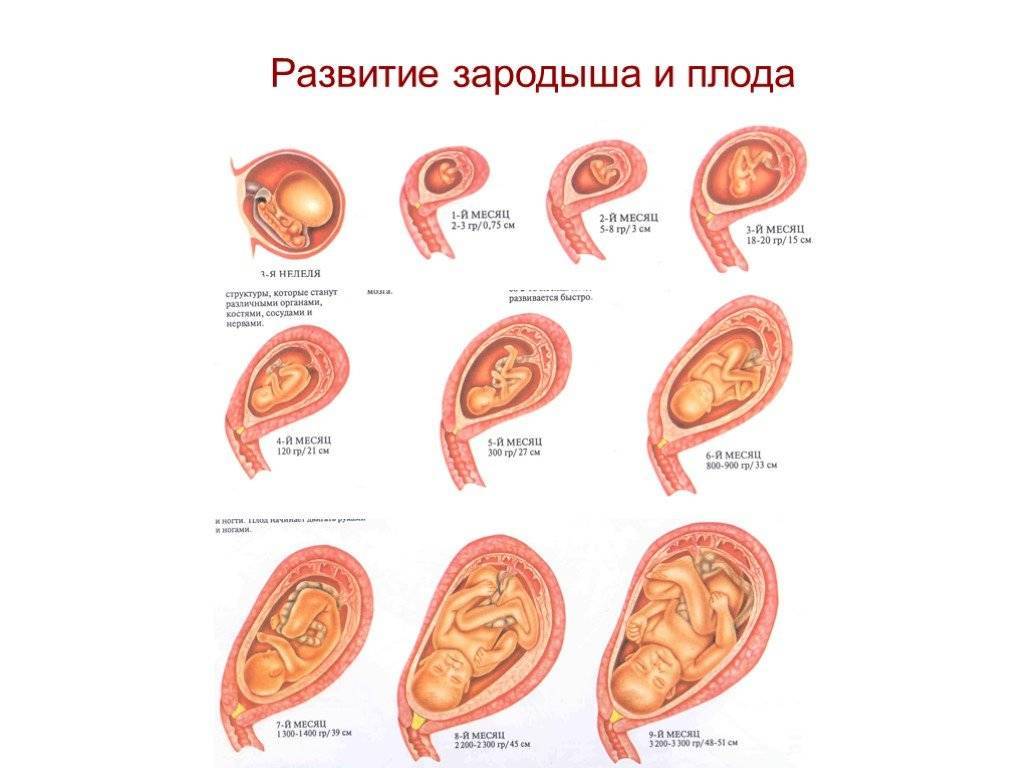
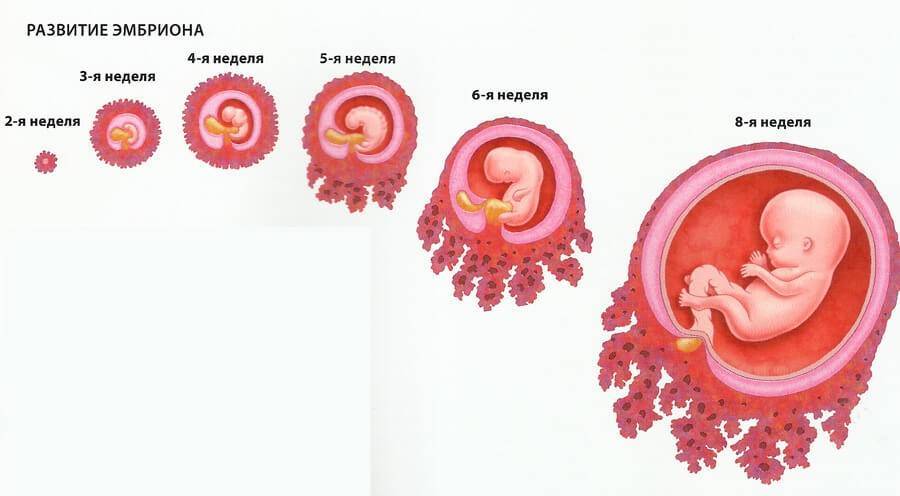
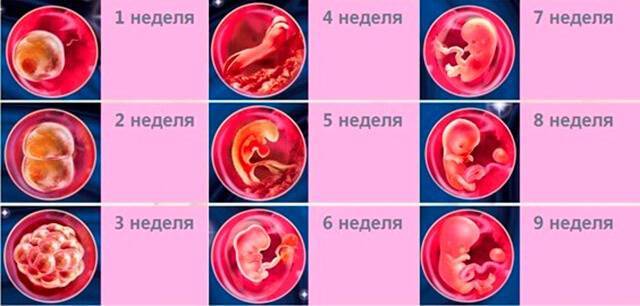
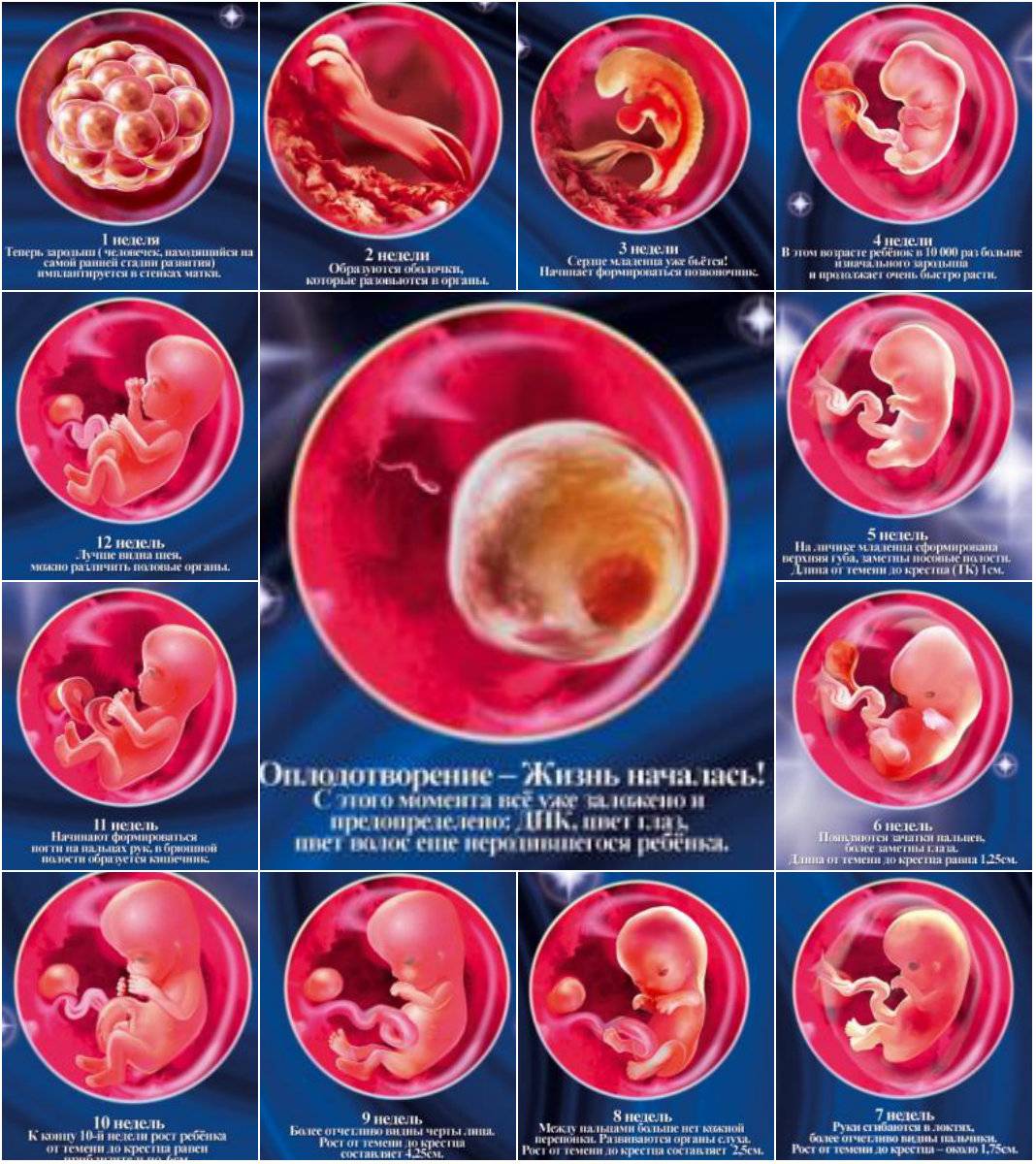
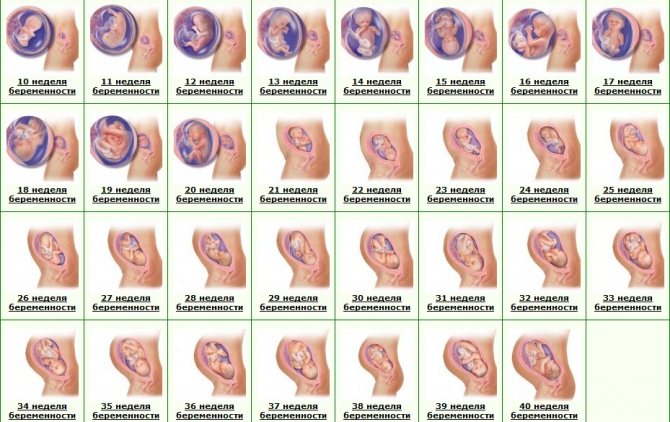
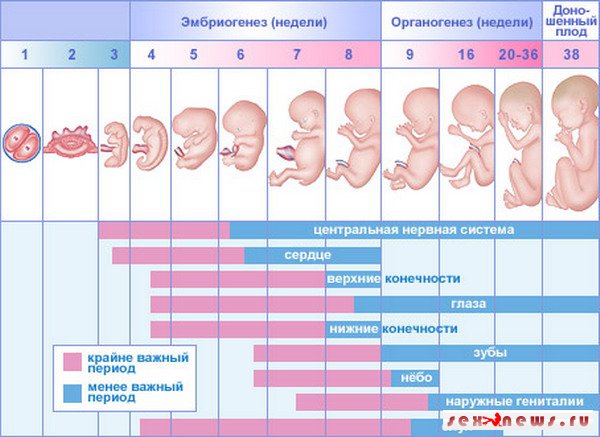
Признаки беременности после переноса эмбрионов, полученных с помощью ЭКО, развитие плода по неделям и ощущения женщины
Содержание статьи
- Как избавиться от нежелательной беременности
- Процедура ЭКО
- Как начинается?
- Когда можно почувствовать беременность
- Планирование беременности – с чего начать женщине
- К каким врачам обращаться при планировании беременности
- Анализы при планировании беременности
- Инструментальные исследования
- Фолиевая кислота при планировании беременности
- Оптимальное время
- Количество полученных зародышей
- Состояние эндометрия матки
- Возраст женщины и количество протоколов ЭКО в анамнезе
- Состояние и самочувствие женщины
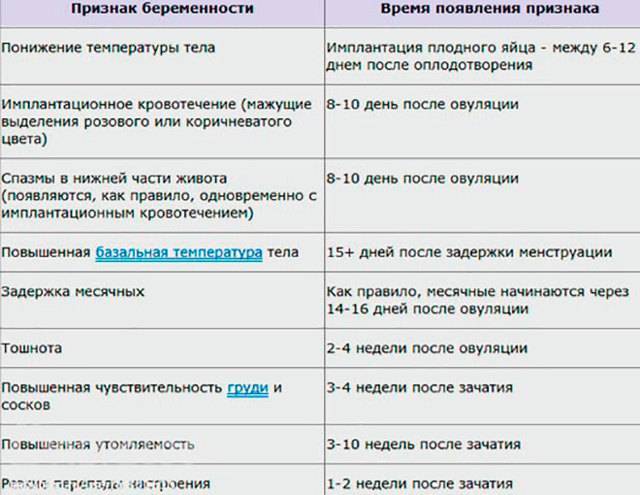
- Резкие скачки настроения.
Как избавиться от нежелательной беременности
 Нежелательная беременность, что делать, если она наступила? Собственно, вариантов только два: оставить ребенка или прервать беременность. В этой статье мы не будем агитировать за то или иное. Каждая женщина, семья самостоятельно должна принять решение. Мы же дадим советы тем молодым женщинам, которые оказались в сложной ситуации, когда, к сожалению, необходимо избавиться от беременности на ранних сроках — как это сделать с минимальным вредом для психики и физического здоровья.
Нежелательная беременность, что делать, если она наступила? Собственно, вариантов только два: оставить ребенка или прервать беременность. В этой статье мы не будем агитировать за то или иное. Каждая женщина, семья самостоятельно должна принять решение. Мы же дадим советы тем молодым женщинам, которые оказались в сложной ситуации, когда, к сожалению, необходимо избавиться от беременности на ранних сроках — как это сделать с минимальным вредом для психики и физического здоровья.
Если с начала задержки менструации прошло 1-2 недели, то возможно 2 варианта — сделать мини или медикаментозный аборт. Мини-аборт (или вакуум-аспирация) может быть проведен в стерильных условиях малой операционной в клинике, в нахождении в стационаре необходимости нет. Перед процедурой необходимо пройти ультразвуковое исследование для подтверждения маточной беременности и определения диаметра плодного яйца (установления точного срока гестации). Как избавиться от нежелательной беременности затем можно будет? Это возможно после сдачи небольшого набора анализов. Процедура проводится под местным обезболиванием, реже общим наркозом, длится считанные минуты. Женщине вводят через цервикальный канал в матку специальную трубочку, в которую при помощи специального аппарата, всасывается содержимое полости матки — эндометрий вместе с плодным яйцом. В крайне редких случаях возможен неполный аборт, когда необходимо повторить процедуру или даже сделать выскабливание полости матки. Кстати, без этого хирургического вмешательства не обойтись, если срок беременности превышает 6-7 недель, так как плодное яйцо к этому сроку уже имеет довольно большие размеры. Мини-аборт можно сделать бесплатно во многих больших городских женских консультациях. В случае платного лечения его стоимость составит от 1000 до 3000 рублей, в среднем, это в регионах России.
А что делать если беременность нежелательная, но не хочется никаких вмешательств в матку? В таком случае, если задержка только началась, возможно проведение медикаментозного аборта. Проблема заключается только в том, что эта услуга всегда платная и может быть проведена только в медицинских учреждениях, имеющих соответствующую лицензию. После проведения небольшого обследования и оплаты врач выдает таблетки от нежелательной беременности женщине. Следует уточнить, что это совсем не те препараты, которые используют в качестве противозачаточных средств. Эти таблетки нельзя купить в аптеке. Таблетки женщина принимает в присутствии врача, после идет домой и через некоторое время принимает уже другой препарат, также выданный врачом. После у нее появляются боли в нижней части живота и начинается кровотечение, то есть происходит выкидыш.
Проблемы могут быть две:
1. сильное кровотечение, которое потребует медицинской помощи;
2. неполный аборт, требующий проведения вакуум-аспирации (мини-аборта).
Стоимость медикаментозного аборта составляет от 3000 до 10000 рублей. В эту стоимость входит медицинское обследование до и после аборта (обязательно УЗИ).
Осталось узнать можно ли на раннем сроке избавиться от нежелательной беременности народными средствами и как это сделать. Многие женщины, особенно совсем молодые, несовершеннолетние девушки, не хотят огласки — рассказывать о своей беременности родителям, врачам… Поэтому они изыскивают способы самостоятельно избавиться от ребенка. В ход идут сильные физические нагрузки, витамин С, прием тератогенных препаратов, которые губительно воздействуют на плод и вызывают прекращение развития беременности. А кто-то пытается через Интернет, нелегально купить препараты для медикаментозного аборта. Все это очень опасно!
Если вам дорога ваша жизнь, не пытайтесь самостоятельно спровоцировать выкидыш. Это грозит сильнейшим кровотечением, которое остановить можно будет только экстренным удалением матки, и заражением крови.
Процедура ЭКО
Перед процессом оплодотворения, в организме женщины стимулируют выработку прогестерона, для так называемой «суперовуляции».
В этот момент яичники вырабатывают большое количество яйцеклеток, полностью готовых для зачатия. Каждая подвергается оплодотворению.
Это следует делать для того, чтобы повысить вероятность зачатия. После завершения процесса подсадки сперматозоида к яйцеклетке, врач выбирает самые здоровые оплодотворенные эмбрионы.

ЭКО процедура
Они будут пересажены в матку для дальнейшего роста и развития.
Для хорошего протекания беременности необходимо поддерживать уровень гормонов. Это является необходимым условием для закрепления на стенках матки эмбриона (одного или нескольких).
Как начинается?
В большинстве случаев интересный и удивительный период зарождения новой жизни проходит мимо женщины, она попросту его не замечает. Подозревать что-то большинство начинает только тогда, когда очередная менструация не наступает. Действительно, медицина рассматривает задержку как самый первый, но все-таки косвенный признак беременности.
Задержка может быть вызвана не только беременностью, но и нарушениями цикла, гормональными сбоями, воспалительными процессами в органах малого таза и массой других причин.

Женщины, которые очень ждут наступления беременности, планируют ее, стараются «попасть» в благоприятный период для зачатия, наоборот, «прислушиваются» к любым изменениям в своем организме на протяжении всей второй половины цикла. Поиск симптомов и признаков для них порой превращается почти в маниакальную идею.

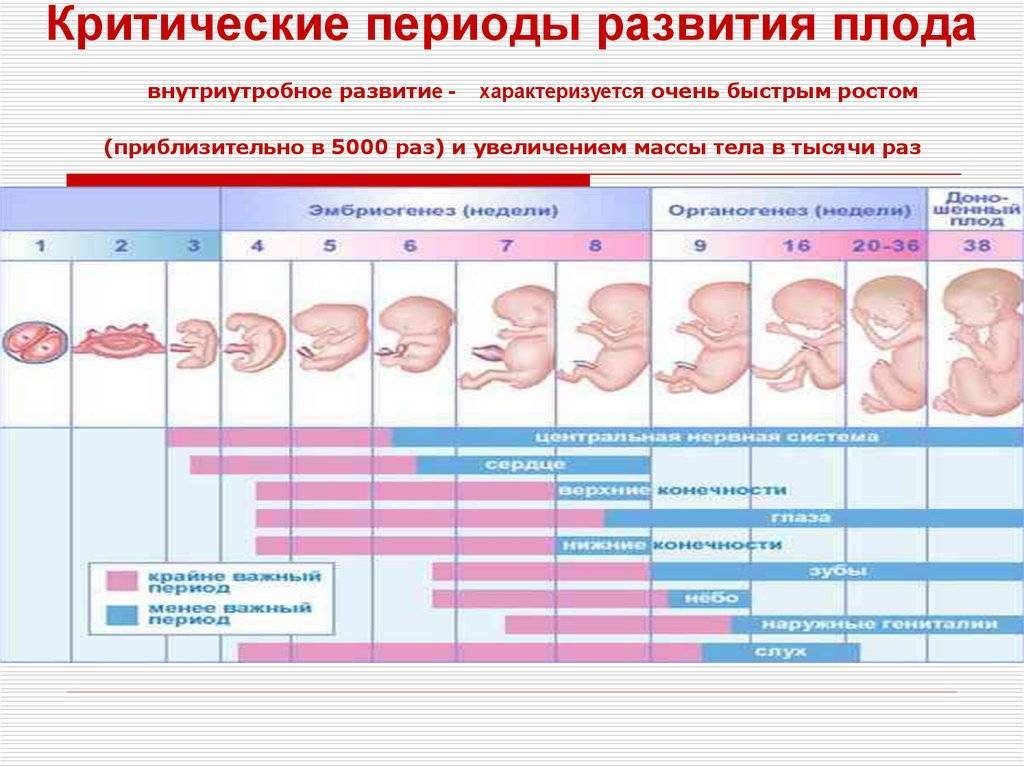
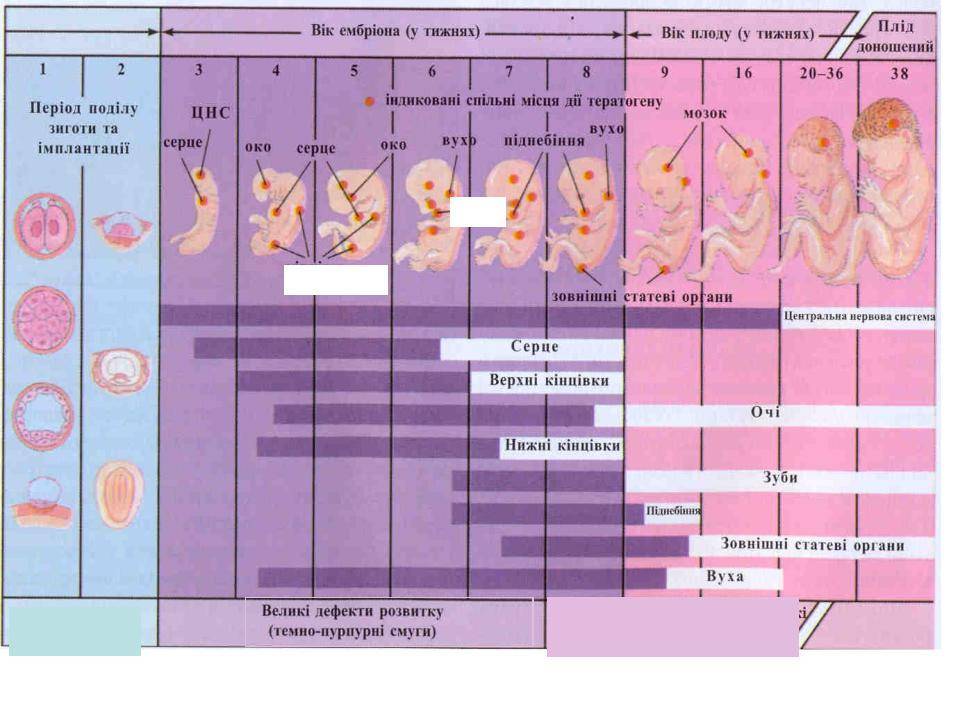
Оплодотворение ооцита (яйцеклетки) возможно только в течение одних суток в течение всего месяца. И название этим суткам – овуляция. Яйцеклетка становится доступной для мужских половых клеток только после выхода из лопнувшего фолликула и еще около 24 часов после этого «события». Сперматозоиды на момент овуляции могут уже находиться в половых путях женщины (если секс был за пару дней до этого) либо добраться до ооцита в течение суток после выхода женской клетки из фолликула в яичнике (если секс произошел в день овуляции или в течение суток).
Других фертильных «окон» в женском цикле нет. Исключение составляет только редкий случай выработки сразу двух яйцеклеток, одна из которых выходит раньше, а другая – позже. В этом случае оплодотвориться может вторая, и тогда зачатие состоится значительно позже календарных расчетов.
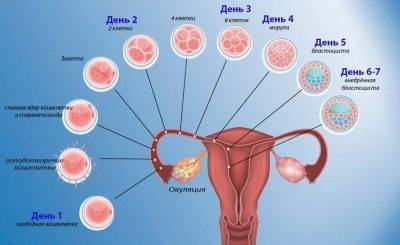
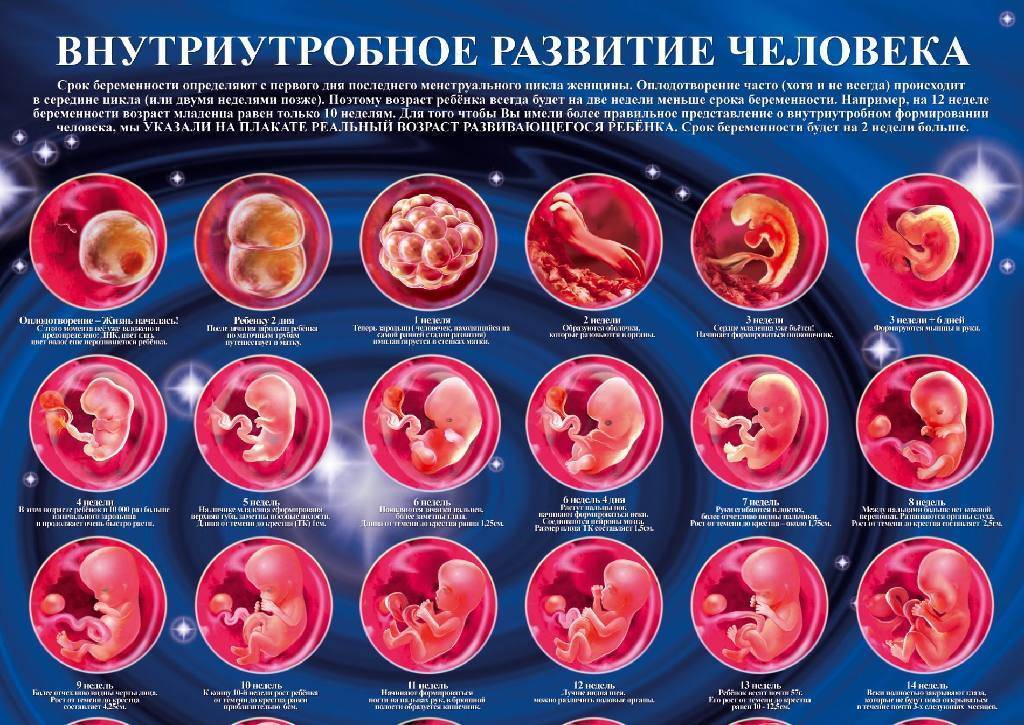
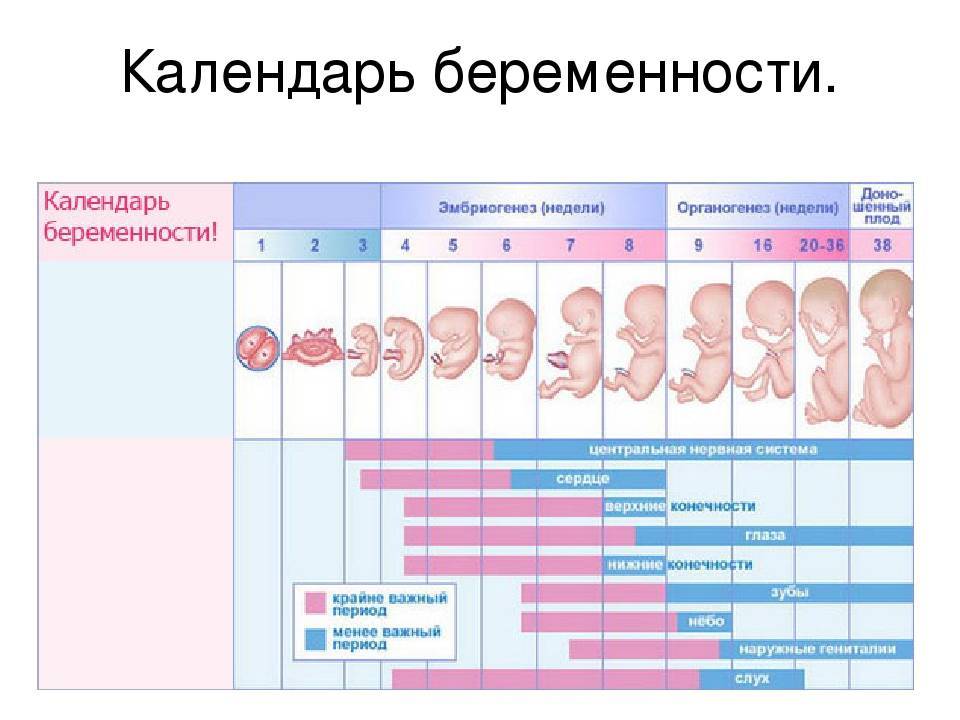
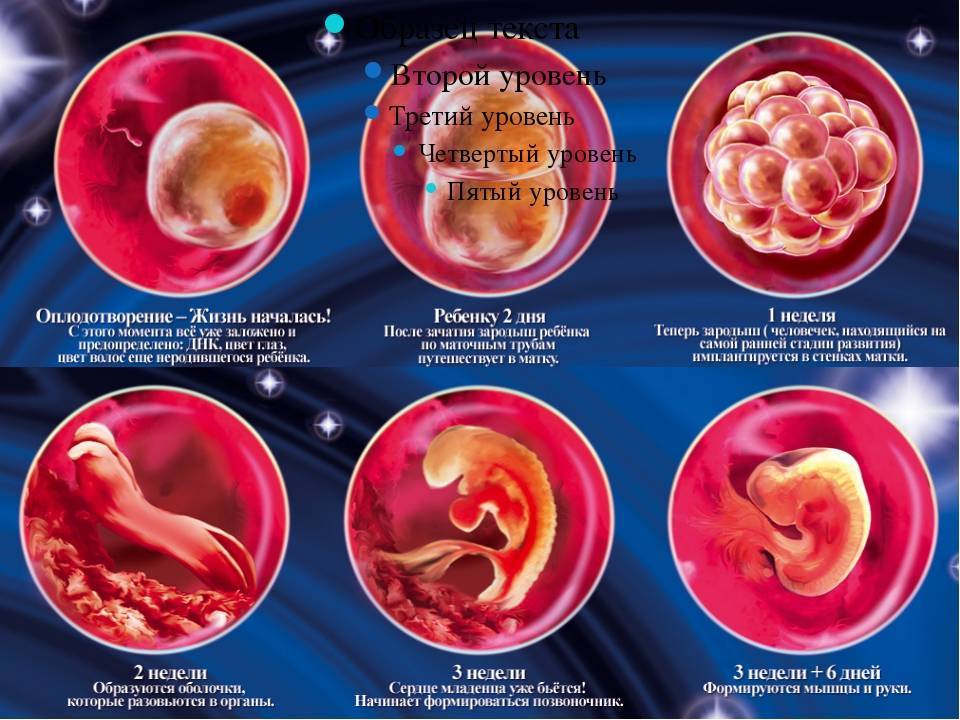
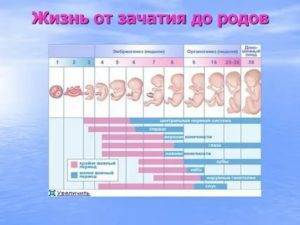
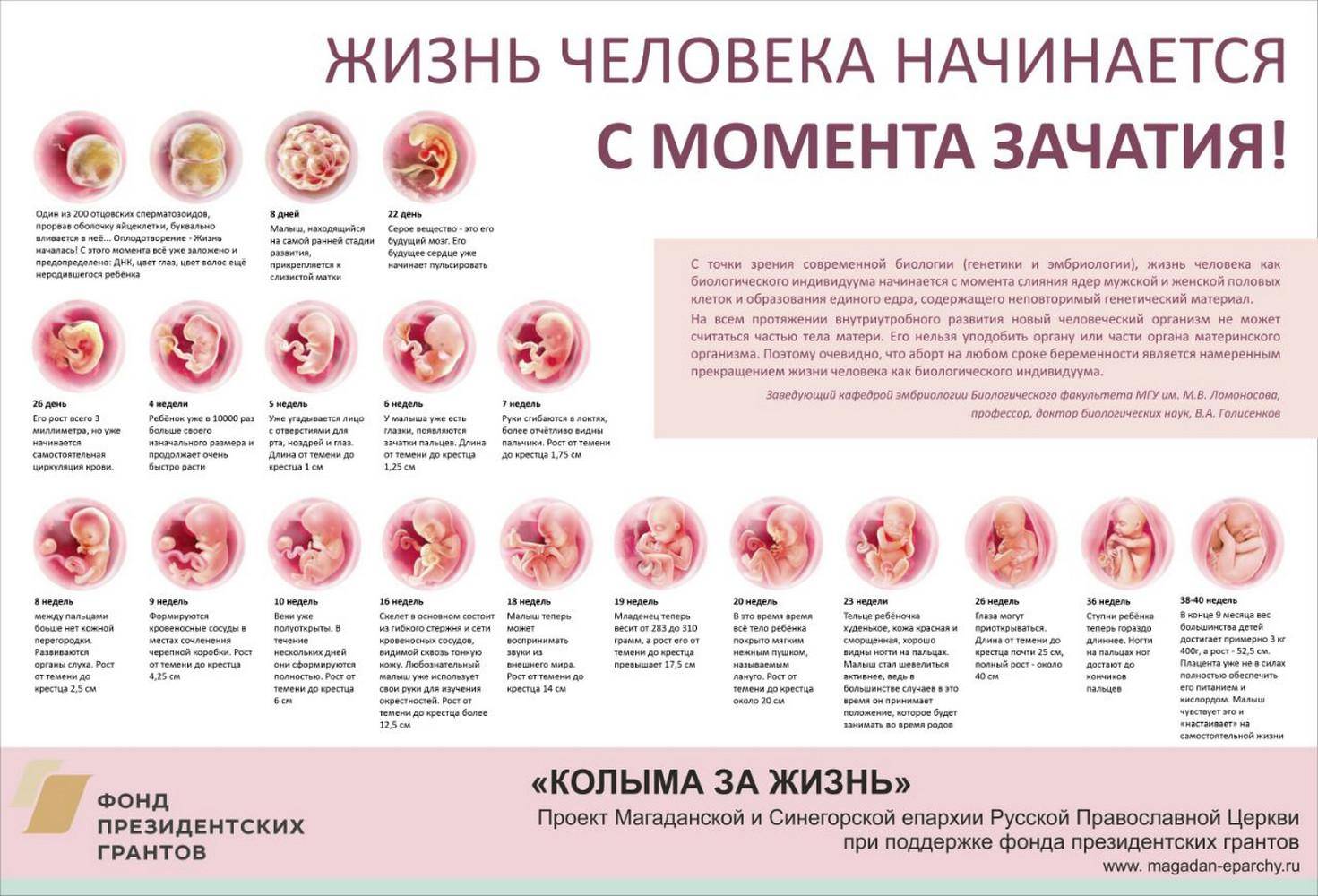
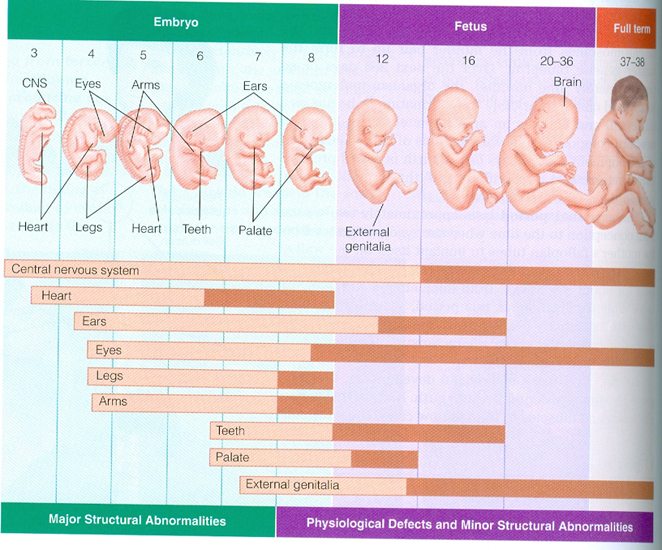
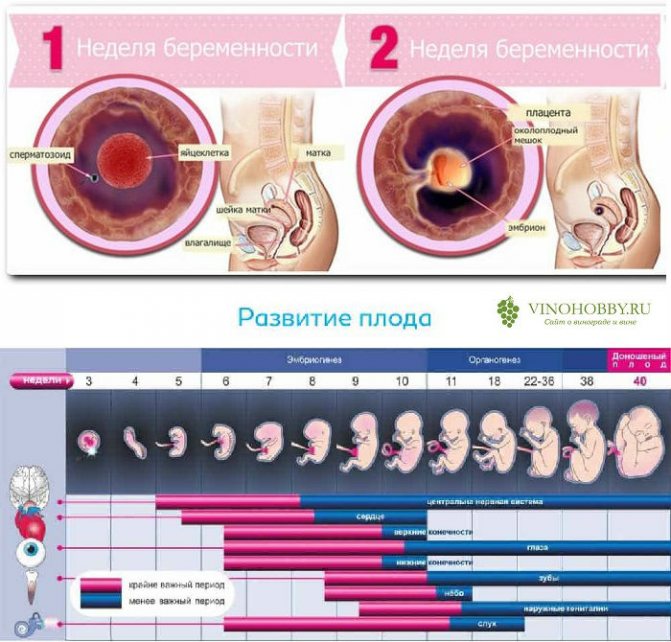
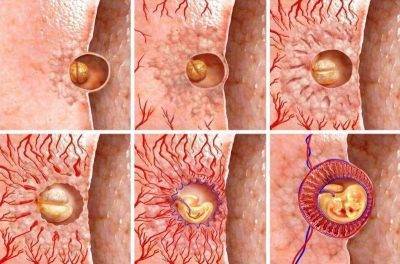
Сперматозоид после проникновения в оболочки яйцеклетки начинает отдавать ей свою ДНК-информацию. Так начинает формироваться зигота, на 50% состоящая из отцовского генетического материала, а на 50% – из материнского. Оплодотворение происходит в маточной трубе. Оттуда зигота начинает свой путь в матку уже через несколько часов после оплодотворения.
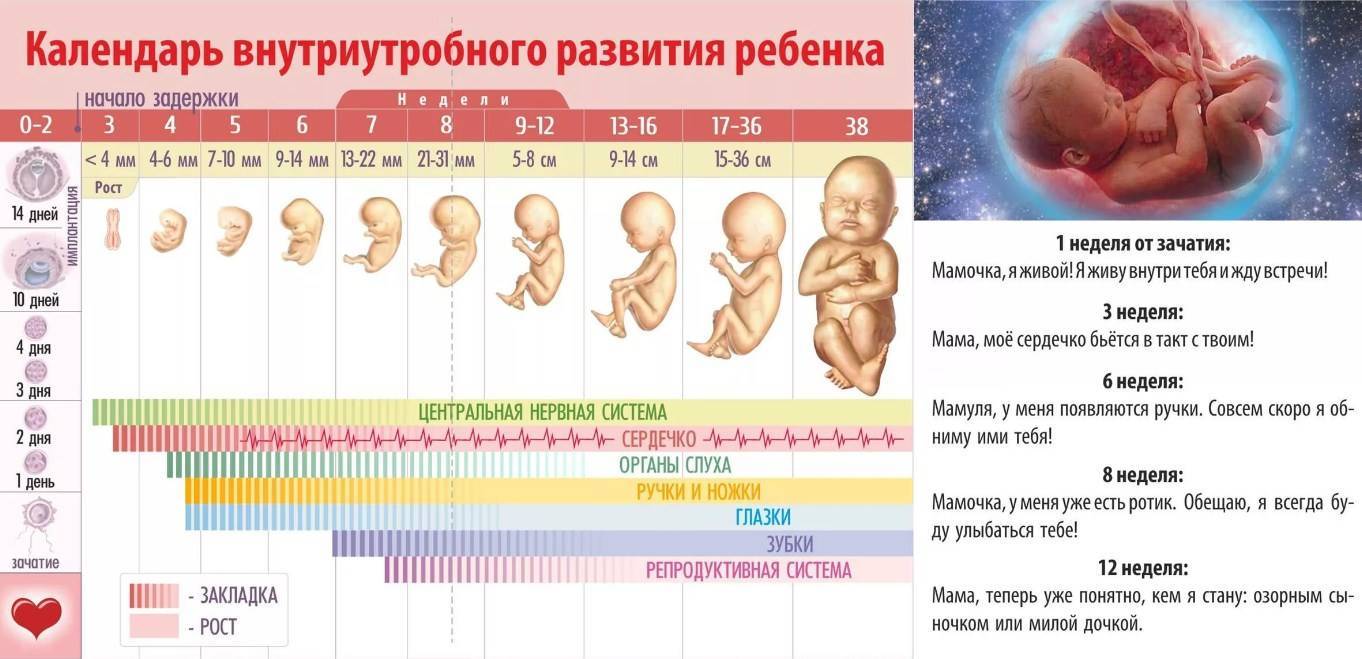
Сама яйцеклетка двигаться не может, ей «помогают» ворсинки, покрывающие внутреннюю часть фаллопиевой трубы, а также неощутимые для женщины сокращения стенок трубы. По пути зигота увеличивается, дробится и становится бластоцистой. На 6-8 сутки после овуляции (не после полового акта!) бластоциста опускается в полость матки.
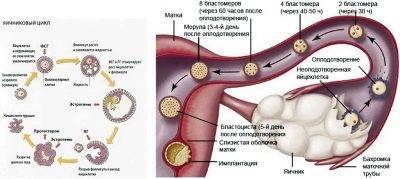
Именно здесь малышу предстоит провести ближайшие девять календарных месяцев. Но для этого бластоцисте сначала нужно успешно закрепиться в маточной стенке. Пока она «путешествовала» по трубе и ее устью, в организме женщины начал вырабатываться гормон прогестерон. Именно он запустил первые изменения структуры маточного эндометрия. Внутренние оболочки репродуктивного органа стали рыхлыми, более наполненными кровью.
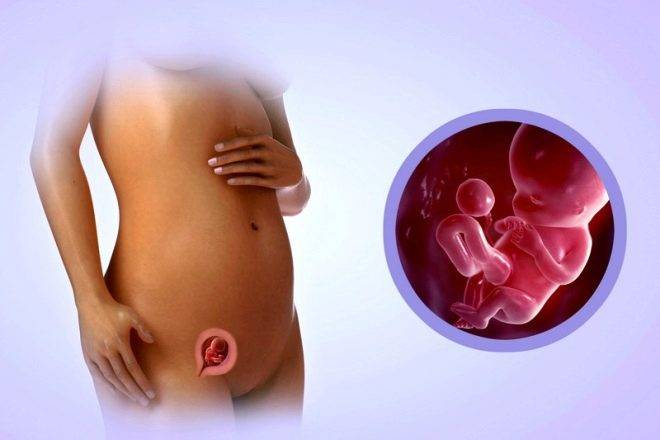
Имплантация происходит в течение нескольких часов – плодное яйцо за счет содержащихся в оболочках ферментов может частично растворить клетки эндометрия и буквально «внедриться» или «врасти» в него. Клетки хориона сразу же начинают выполнять две важных функции: они обеспечивают связь плодного яйца с маткой, приток материнской крови, а также вырабатывают и выбрасывают в женской кровоток особое вещество – хорионический гонадотропный гормон (ХГЧ). ХГЧ способствует дополнительной выработке прогестерона. Получается замкнутый круг.
Теоретически, первые ощущения женщина может заметить на любой стадии продвижения плодного яйца и его имплантации, но назвать их специфическими нельзя. Скорее, они будут связаны с повышением уровня прогестерона, а через неделю после зачатия – с повышением уровня ХГЧ. Поэтому ответ на вопрос, возможно ли так рано чувствовать беременность, найти не так просто. Теоретически – можно, но на практике редкая представительница прекрасного пола обладает такой высокой чувствительностью.

Рассчитать срок беременности
Когда можно почувствовать беременность
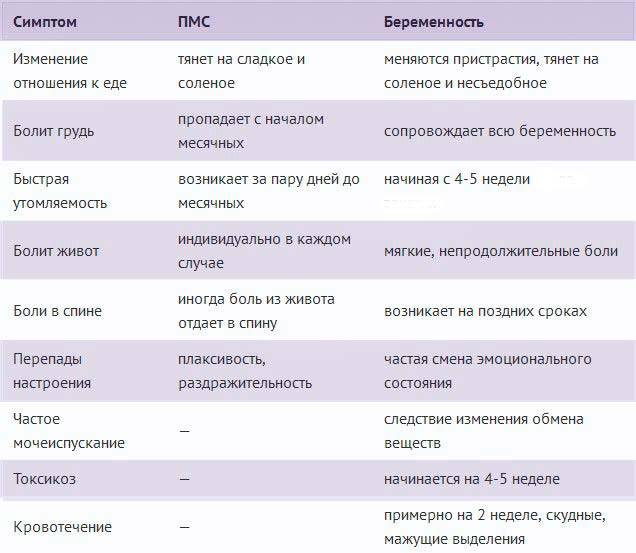
Признаки беременности на раннем сроке до 2 недель — они бывают или это все вымысел?
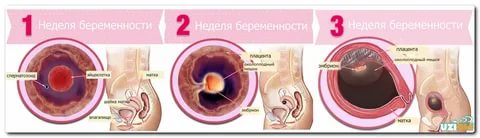
Начнем с того, что женщины предполагают под двумя неделями. Это второй период менструального цикла. Предположим, у женщины классический вариант цикла — 28 дней. Тогда овуляция приходится примерно на 14-ый день. Ну а до двух недель — это значит, до предполагаемого дня задержки менструации.
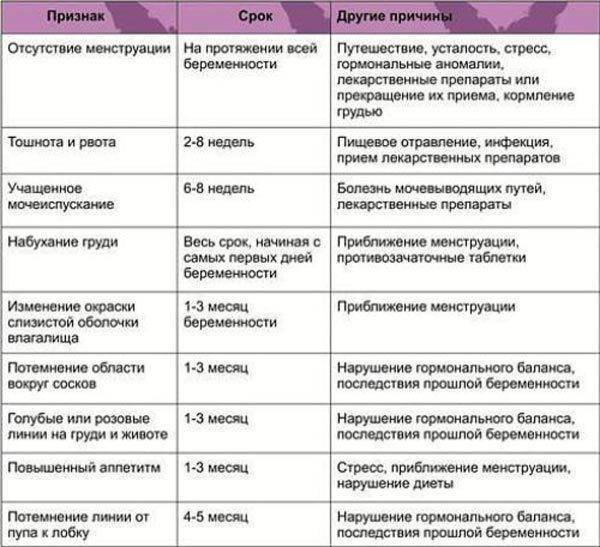
Говорят, что первые признаки беременности на 1 неделе от овуляции появляются. Тогда, когда происходит имплантация оплодотворенной яйцеклетки в стенку матки, могут появиться кровянистые выделения из влагалища. Многие женщины воспринимают это как немного преждевременно начавшуюся менструацию. Но мазня быстро заканчивается, не переходит в обычную менструацию.
Предположим, такая мазня была, тест на беременность с какого срока показывает достоверно? Можно сделать его уже через 4-5 дней. То есть незадолго до начала задержки. Обычно к этому времени уже начинает вырабатываться ХГЧ, присутствие которого и показывает тест.
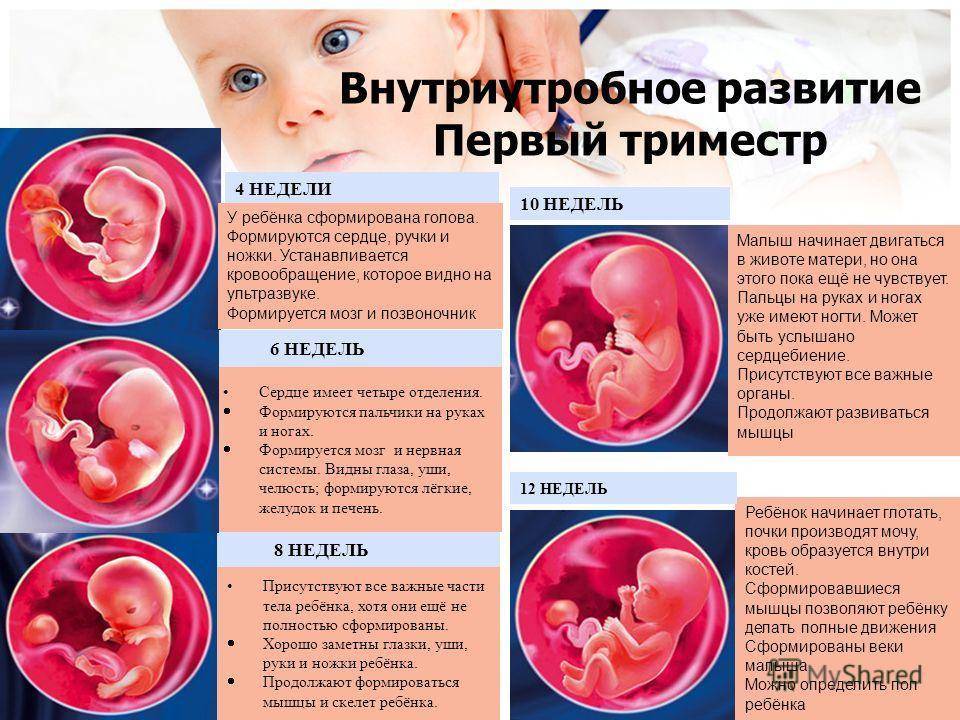
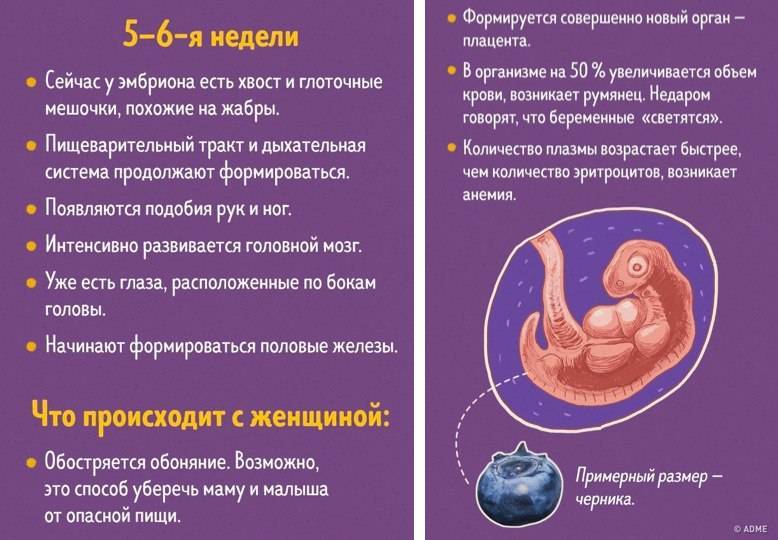
Другие вполне вероятные признаки беременности на 2-3 неделе после зачатия — это болезненные молочные железы и чувствительные соски. Объясняется данное явление повышенным уровнем прогестерона, что является абсолютной нормой при беременности. Обычна эта болезненность сохраняется до 8-9 недель, потом постепенно грудь становится мягче. А вот если такие признаки беременности на ранних сроках резко исчезают, это может говорить о прекращении развития эмбриона, его гибели или анэмбрионии — это когда в плодном яйце вообще не развивается эмбрион.
Многие женщины рассказывают, что когда проходит неделя после зачатия, появляются признаки токсикоза. Это может быть легкая тошнота, которая постепенно набирает силу и к 6-7 неделе перерастает в периодическую рвоту. Однако есть немало женщин, у которых токсикоза вообще почти нет или есть, но минимальный.
Срок беременности 2-3 недели дает признаки в виде повышенной температуры тела и базальной температуры. Это также связано с действием прогестерона, небольшим нарушением теплорегуляции. Если анализы крови и мочи нормальные, нет никаких признаков инфекции, можно не беспокоиться. Есть врачи, которые даже рекомендуют ежедневно по утрам измерять базальную температуру, чтобы быть уверенной, что угроза прерывания беременности отсутствует. А снижение базальной температуры иногда может косвенно означать неблагополучие беременности.
Явный симптом наступившей беременности — это учащенное мочеиспускание. Особенно это заметно по ночам. И продолжаться может на протяжении всей беременности. При этом анализы мочи в норме.
Также женщины, у которых обычно сильно болит живот перед менструацией, рассказывают, что в цикле, когда наступила беременность, этой боли не было. Но оно и понятно, гормональный фон ведь изменился. А боль при беременности — неблагоприятный симптом, который почти всегда означает риск ее самопроизвольного прерывания.
Есть женщины, которые очень скептически настроены по теме, когда можно почувствовать беременность, рассказывают, что явно это осознали только, когда начал расти живот, и появились шевеления ребенка. Такое тоже может быть, особенно если женщина занятая, не слишком прислушивается к своему организму, а признаки токсикоза при этом отсутствуют.
Чтобы лишний раз не нервничать и не гадать, лучше просто сделать тест на беременность. Он может показать верный результат даже до задержки, незадолго до предполагаемого наступления нового менструального цикла. А еще точнее будет сдать анализ крови на ХГЧ. Правда, это обойдется подороже.
Планирование беременности – с чего начать женщине
Планирование беременности для женщины с целью рождения здорового ребенка начинается с похода к акушеру-гинекологу.
Будущая мама может обратиться самостоятельно или с партнером в женскую консультацию по месту жительства. Также существуют центры планирования семьи, куда паре стоит обращаться совместно.
К каким врачам обращаться при планировании беременности
Прежде всего, женщине необходимо обследоваться у врача-гинеколога и врачей смежных профилей, сдать ряд анализов и пройти инструментальные исследования.
Примерный перечень врачей, которых стоит посетить выглядит следующим образом:
- Акушер-гинеколог – отвечает за здоровье женской половой системы и координирует все дальнейшие действия;
- Терапевт – выявляет возможную патологию внутренних органов, а также противопоказания к вынашиванию ребенка, готовит прививочную карту и ФЛГ;
- Стоматолог – проверяет здоровье зубочелюстной системы, проводит санацию ротовой полости при необходимости;
- Оториноларинголог – обследует ЛОР-органы на предмет хронических очагов инфекции, также проводит санацию при необходимости;
- Окулист – выявляет возможные противопоказания к вынашиванию ребенка.
Перечисленные пять специальностей врачей – это обязательный список. Начинать следует с гинеколога, а дальше можно двигаться в произвольном порядке. Главное, чтобы к моменту зачатия ребенка организм женщины был здоровым и подготовленным к вынашиванию плода. Кроме того, в некоторых случаях следует посетить и других специалистов. Например, эндокринолога, маммолога, генетика, диетолога – в тех случаях, если есть особые показания. Направление на прием к смежным специалистам дает акушер-гинеколог или участковый терапевт.
Анализы при планировании беременности
Что касается сдачи анализов, существует ряд обязательных исследований. к ним относятся:
- Клинический анализ крови;
- Биохимия крови с исследованием белкового, липидного и углеводного обмена, витаминов, особенно фолиевой кислоты, и основных микроэлементов крови;
- Уточнение агглютиногенов и агглютининов по системе АВ0 и резус;
- Исследование бактериального и клеточного состава женских половых путей;
- TORCH-инфекции (выявление антител или полимеразная цепная реакция для выявления возбудителей, способных проходить через плацентарный барьер или прерывать беременность);
- Антитела к ВИЧ, при необходимости – ПЦР;
- Исследование гормонального фона: половые гормоны и их регуляторы, а также гормоны щитовидной железы.
Следует помнить, что каждый анализ выполняется при определенных условиях, например, натощак, в определенный день цикла, перед использованием антибиотиков.
Инструментальные исследования
Перед проведением исследования следует уточнить нюансы у врача, его назначающего.
Инструментальные методы исследования включают в себя, прежде всего, ультразвуковое исследование органов малого таза женщины. Это необходимо для того, чтобы убедиться в правильном строении и расположении органов репродуктивной системы, а также отсутствии воспалительных процессов и новообразований. Кроме того, необходимо выполнить флюорографию или, что лучше, рентгенографию органов грудной клетки. Это обязательное исследование для всех без исключения людей, которое проводится с целью раннего выявления туберкулеза.
Однако стоит учитывать, что беременной женщине рентгеновское облучение строго противопоказано. Поэтому ФЛГ или рентген следует сделать до беременности и после родов.
Кроме того, по показаниям могут назначаться другие инструментальные исследования. Например, УЗИ сердца в том случае, если у женщины есть подозрения на патологию сердечно-сосудистой системы.
Также гинекологи иногда проводят сальпингографию, если не уверены в достаточной проходимости маточных труб. ЛОР-врач может назначить рентген носовых пазух в том случае, если подозревает хронический воспалительный процесс.
В каждом конкретном случае дополнительное исследование назначает специалист, который ведет пациентку.
Фолиевая кислота при планировании беременности
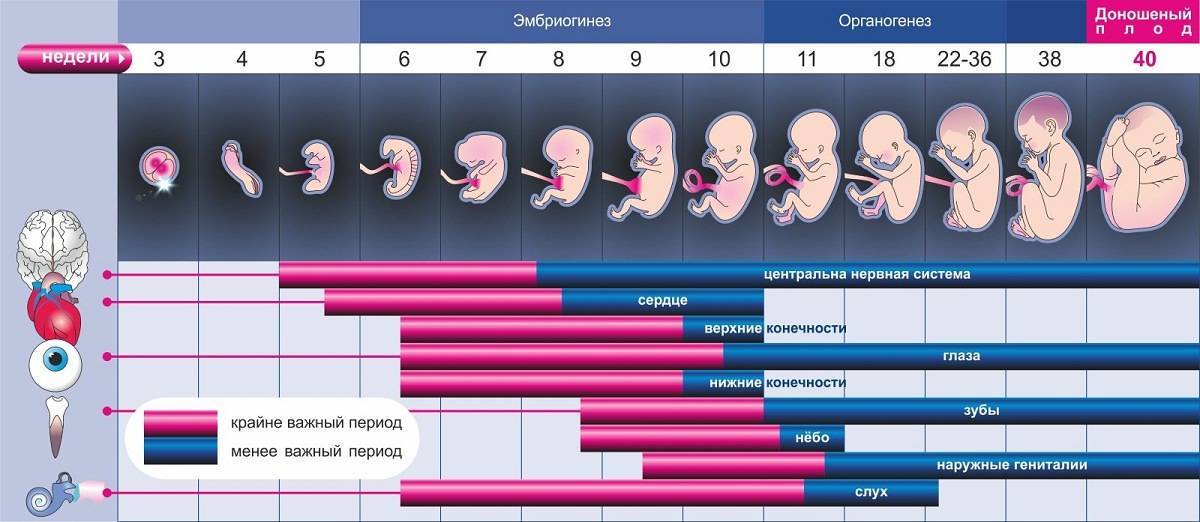
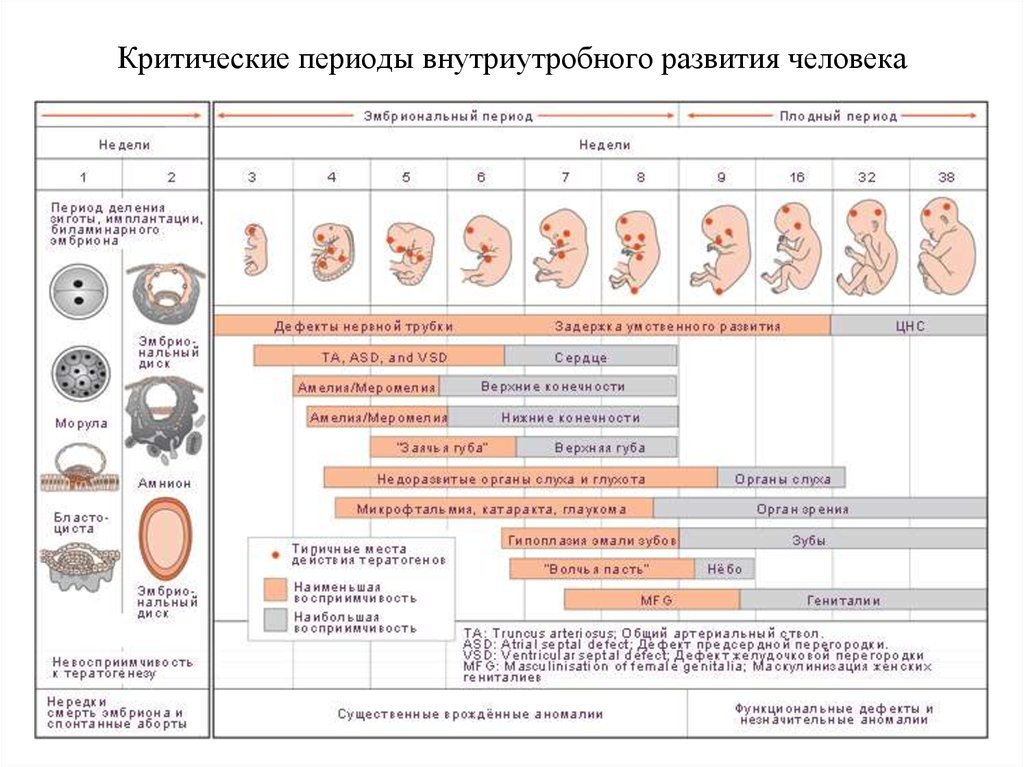
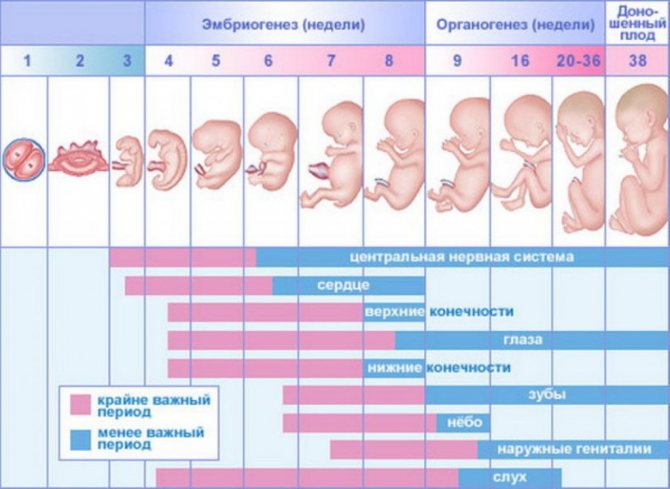
Фолиевая кислота – это витамин, который нужен, чтобы у будущего плода правильно сформировалась нервная трубка и не было дефектов нервной системы.
Для подготовки к беременности рекомендуют принимать 400 мкг фолиевой кислоты Planning for Pregnancy каждый день. Приём продолжают до 12-й недели беременности. При некоторых заболеваниях, например, при диабете или эпилепсии, доза может быть увеличена, но это надо обсуждать с врачом.
А вот витамин E, который тоже любят назначать для подготовки к беременности и на ранних сроках, не нужен. На самом деле нет убедительных доказательств того, что этот витамин как-то предотвращает выкидыши или помогает забеременеть.
Оптимальное время
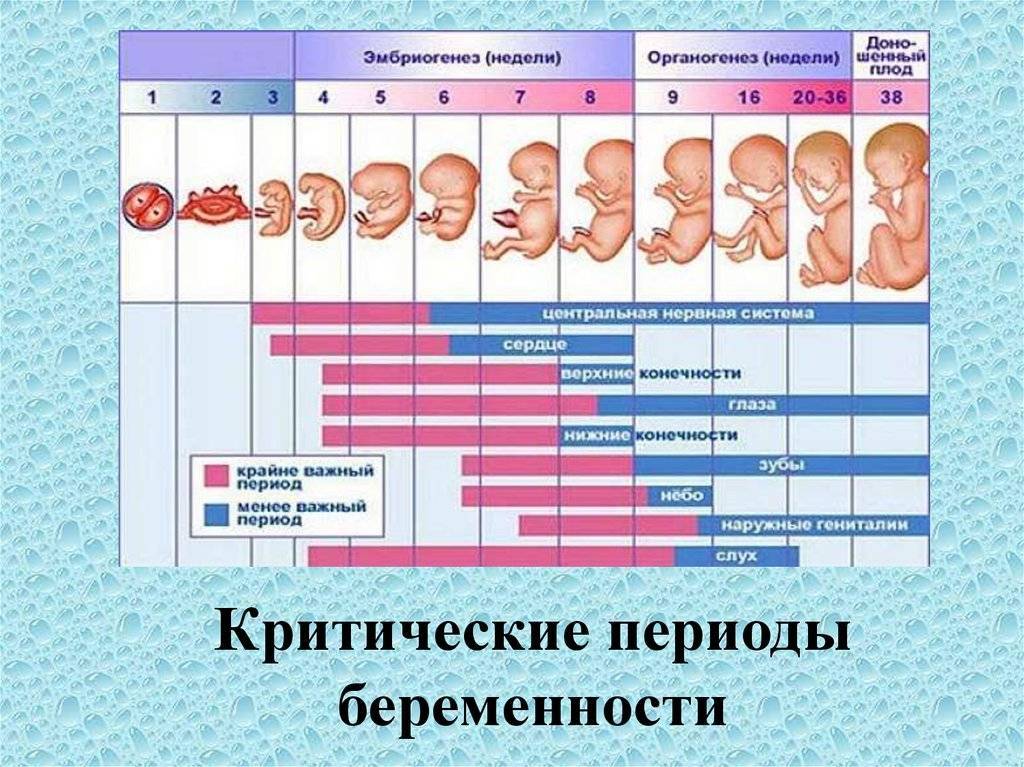
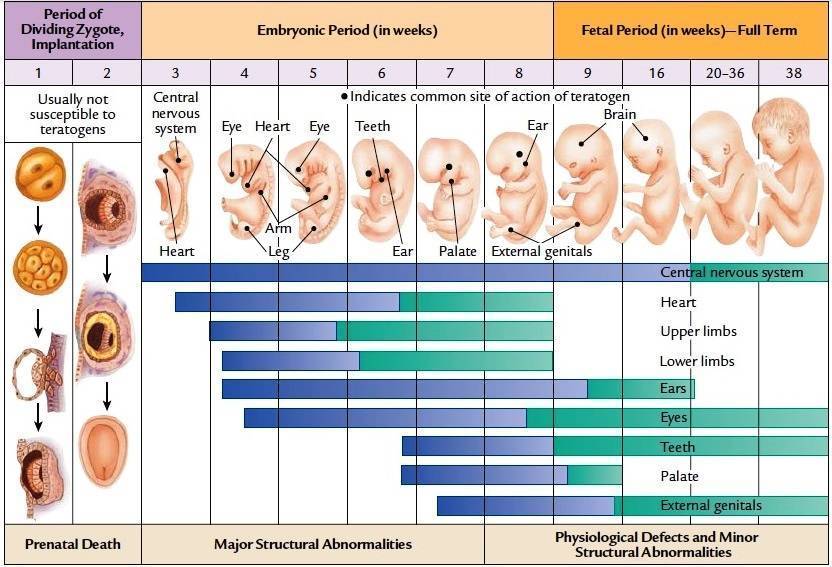
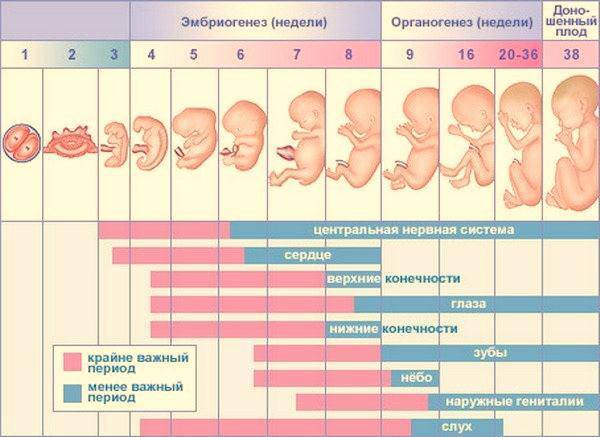
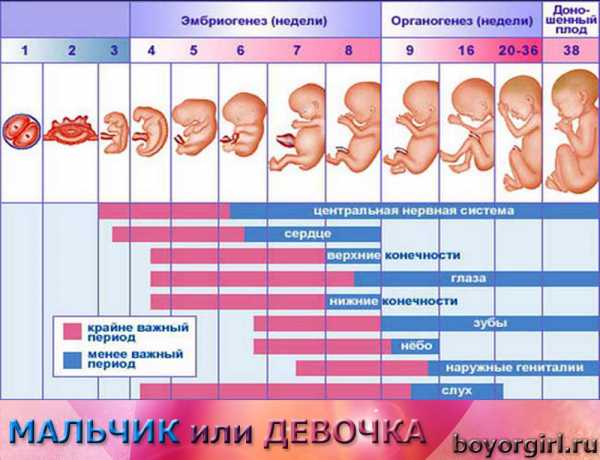
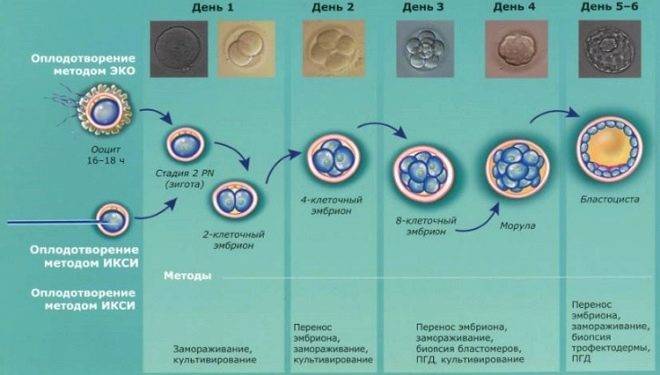
Культивация эмбрионов – интересный и кропотливый процесс. Врач-эмбриолог практически не имеет права на ошибку – для переноса нужно отобрать самых сильных и жизнеспособных зародышей. От этого во многом зависит, будет ли ЭКО успешным.
Дата переноса определяется индивидуально. Возраст эмбрионов при этом по общей практике должен находиться в пределах 2-6 дней со дня оплодотворения. Однако бывают и исключения. С чем они могут быть связаны:
Количество полученных зародышей
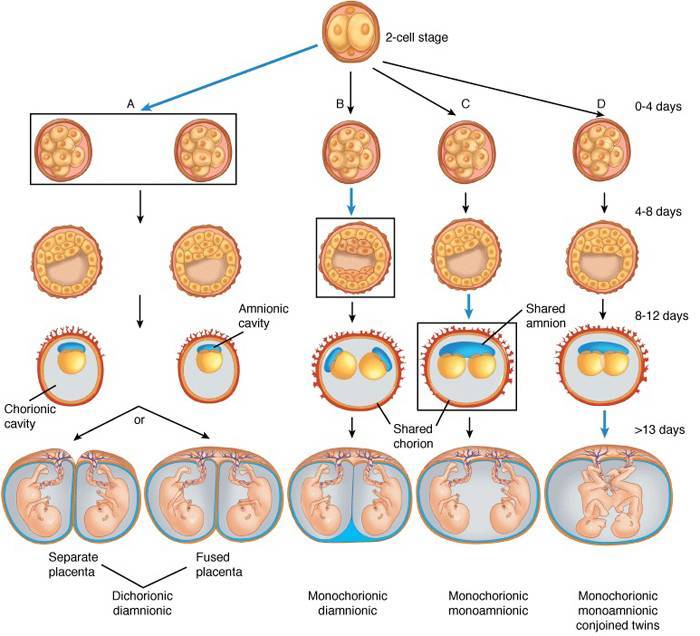
Если получилось много зародышей (более 2-3), то выбрать самых лучших на второй день культивации довольно сложно, требуется больше времени, чтобы оценить темпы дробления яйцеклетки. В этом случае перенос может быть немного отложен. Это называется пролонгированной культивацией, цель ее – отследить развитие каждого из эмбрионов, ведь некоторые могут остановиться в развитии или замедлиться.
Состояние эндометрия матки
Функциональный слой главного женского репродуктивного органа должен быть достаточным по толщине и структуре. Чем более рыхлым будет эндометрий, тем лучше для эмбрионов – прикрепиться к оболочкам будет значительно проще.
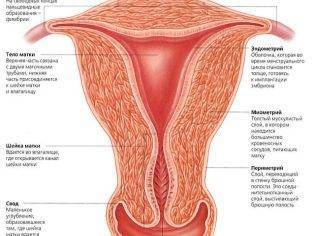
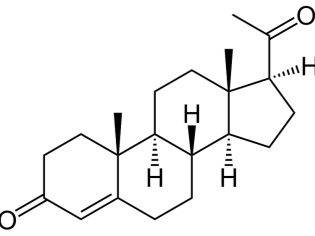
Поэтому женщине уже после забора яйцеклеток назначают препараты прогестерона – этот гормон способствует подготовке эндометрия к предстоящей имплантации зародышей.
Если репродуктолог по результатам УЗИ делает вывод о том, что эндометрий не готов, культивирование эмбрионов будет продлено.
Возраст женщины и количество протоколов ЭКО в анамнезе
Чем моложе женщина, тем выше вероятность успешной подсадки. Поэтому при первом ЭКО в возрасте до 35 лет врачи стараются перенести в матку эмбрионы – «двухдневки» или «трехдневки».
Если женщине больше 35 лет, и за ее плечами уже несколько попыток ЭКО, дату подсадки зародышей переносят на более поздние сроки. Считается, что «пятидневные» или «шестидневные» эмбрионы чаще.
Состояние и самочувствие женщины
Если пациентка внезапно простудилась, у нее появились симптомы гиперстимуляции яичников после забора ооцитов, если под действием принимаемых ранее гормонов обострились какие-либо хронические заболевания, перенос будет отложен на неопределенные сроки. Достаточно часто в этом случае протокол прерывается. Двухдневные и шестидневные эмбрионы замораживают и хранят в криобанке до следующей попытки.

Довольно часто репродуктологи используют стандартную формулу для определения даты переноса (при условии, что организм женщины полностью готов к процедуре и нет противопоказаний):
- если к третьему дню культивации получено более 5 зародышей хорошего и отличного качества, перенос проводят на пятые сутки;
- если к третьему дню культивации получено менее 5 зародышей, которые соответствуют стандартам «хороший» или «отличный», перенос проводят сразу на третьи сутки.
В любом случае, дата процедуры назначается индивидуально с учетом всех вышеперечисленных факторов и особых обстоятельств, которые могут возникнуть.
Резкие скачки настроения.
Вы проснулись в хорошем настроении, а уже через минуту раздражает абсолютно все? Это не психическое расстройство. До стабилизации гормонального фона постоянно меняющиеся эмоции, внезапный переход от негатива к позитиву могут сопровождать женщину на всем протяжении беременности. Объясните близким, что сейчас вы более чувствительны ко всему, что происходит вокруг. Когда гормональный фон придёт в норму, вам станет легче. Обычно это случается во втором триместре беременности. Если эмоциональные проблемы беспокоят вас слишком сильно, то обязательно попросите доктора выписать вам легкое седативное лекарство, которое не противопоказано беременным.