Чесотка у беременных: причины, симптомы, влияние на беременность и лечение
Содержание статьи
- Профилактика
- Основы лечения
- Общие рекомендации и режим
- Медикаментозные препараты
- Народные средства
- Диагностика и лечение инфекции во время беременности
- Разрешенные и запрещенные препараты
- Чем лечат чесотку беременных в России?
- Чесотка при беременности
- Что такое чесотка
- Как понять, что у вас именно чесотка?
- Разница между чесоткой и обычным раздражением
- Диагностика и лечение
- Симптомы
- Лечение
- Симптомы и причины возникновения заболевания
- Что делать, если младенец заразился
- Клиническая картина и возможные последствия
- Ранний и поздний токсикоз: отличия
- Почему у беременных появляется токсикоз?
- Что чувствует беременная женщина во время токсикоза
- Диагностика и лечение токсикоза
- Что делать при токсикозе, чтобы не тошнило?
- Последствия и возможные осложнения
- Диагностика болезни
Профилактика
Снижение иммунитета при беременности – обычное явление
Таким образом, даже при планировании зачатия весьма немаловажно укреплять организм и принимать витамины. В противостоянии инфекции непосредственно иммунитет играет в большинстве ситуаций важную роль. Постарайтесь не быть с больными людьми в помещении тем самым обезопаситесь от риска инфицирования чесоткой
Постарайтесь не быть с больными людьми в помещении тем самым обезопаситесь от риска инфицирования чесоткой.
Если в семье кто-то из членов болел чесоткой, в данном случае следует основательно произвести дезинфекцию не только лишь жилища. Это касается и индивидуальных предметов заболевшего. В ином случае клещ останется на предметах интерьера и мебели.
Чесоточные клещи могут прожить вне питательной среды до 15 дней. Чаще всего они встречаются в шерстяных, хлопковых и шелковых вещах, а также в пыли. Для предотвращения чесотки при беременности необходимо:
- не контактировать с больными и их личными вещами;
- сделать упор на личную гигиену и дезинфицирующие средства;
- проводить влажную уборку и чаще проветривать помещение;
- укреплять иммунитет (правильное питание и витамины).
Все эти правила и меры безопасности помогут избежать неприятное заболевание, чтобы в полной мере насладиться ожиданием малыша.
Симптоматика характерная для этого заболевания во время беременности не отличается от проявлений в обычное время.
- Сильный кожный зуд, усиливающийся в ночное время суток;
- Заметные ходы под кожей;
- Пузырьковая сыпь между пальцами, на бедрах и локтевых суставах, а также на половых органах.
При возникновении одного или нескольких симптомов необходимо незамедлительно рассказать об этом врачу и получить направление на обследование.
Своевременная диагностика чесотки играет очень важную роль в успешности лечения и снижении риска развития осложнений для матери и ребенка.
Помимо соскоба проводят визуальный осмотр на наличие ходов. Назначают общий анализ крови, который при наличии инфекции отобразит повышенный уровень лейкоцитов.
Соблюдение необходимых мер профилактики сводит вероятность заражения чесоткой практически к нулю.
Если нет возможности вымыть руки проточной водой, то можно использовать специальные дезинфицирующие гели.
Постельное белье необходимо менять не реже чем раз в 2 недели.
Важно регулярно проводить влажную уборку дома. Раз в неделю рекомендуется простирать пыль и полы с дезинфицирующими средствами. Помимо гигиенических мероприятий по профилактике необходимо укреплять иммунитет
Полноценно питаться, гулять на свежем воздухе и спать достаточное количество времени
Помимо гигиенических мероприятий по профилактике необходимо укреплять иммунитет. Полноценно питаться, гулять на свежем воздухе и спать достаточное количество времени.
Если произошел контакт с зараженным человеком, необходимо продезинфицировать свою одежду и предметы, которые соприкасались с ним.
При обнаружении первых симптомов надо обратиться к врачу.
Чесотка во время беременности может развиться из-за ослабленного иммунитета будущей матери, контакта с больными людьми, при использовании вещей зараженного человека. Даже если болезнь была вовремя диагностирована и вылечена, она может навредить психическому состоянию женщины, что особенно нежелательно при беременности. В рамках профилактики следует:
- Исключить контакты с зараженными людьми, не посещать места большого скопления людей.
- Придерживаться правил личной гигиены, не пользоваться одеждой и обувью чужих людей.
- Принимать препараты для поддержания иммунитета (только по назначению врача), сбалансировано питаться, избегать переохлаждений и стрессов.
- Регулярно проводить уборку жилого помещения, не допускать скопления пыли.
При беременности заболевание несет угрозу как матери, так и развивающемуся малышу
Болезнь способна поразить любого человека, при этом важно понимать, что она легко устраняется, если вовремя начать борьбу с ней. При возникновении симптомов этого недуга будущая мама не должна паниковать. Следует незамедлительно обратиться в больницу и точно выполнять рекомендации лечащего врача, ведь от этого зависит здоровье сразу двух человек
Следует незамедлительно обратиться в больницу и точно выполнять рекомендации лечащего врача, ведь от этого зависит здоровье сразу двух человек.
Основы лечения
В основе любых методов избавления от данного недуга лежит применение противочесоточных средств.
Домашние животные также могут быть причиной заражения чесоткой, кроме этого от них можно заразиться токсоплазмозом, лишаем, глистами.
Общие рекомендации и режим
В случае диагностирования чесотки при беременности нужно как можно раньше начать лечить женщину, чтобы болезнь была побеждена до начала родов. Соблюдая предписания врача, это возможно осуществить в домашних условиях:
- курс лечения должны пройти все домочадцы одновременно, вне зависимости от наличия у них симптомов;
- лекарство должен предписать доктор, ориентируясь на возраст и состояние пациента;
- нужно строго придерживаться инструкции по применению;
- обрабатывать кожу необходимо вечером;
- смывать противочесоточные средства каждое утро по прошествии 12 часов.
Важно! Смена постельного белья производится в начале лечения и после его окончания
Медикаментозные препараты
Они являются основными лечащими средствами. До начала лечения необходимо сообщить дерматологу о вашей беременности, чтобы он не назначил препараты, способные спровоцировать выкидыш или привести к аномальному развитию плода. Чаще всего женщинам «в положении» рекомендуют использовать гели или мази:
- «Спрегаль» — гель, основным активным компонентом которого является пиретрин. Это один из самых распространенных препаратов. Этому способствует его малая токсичность и высокая активность, направленная на уничтожение паразита;
- Бензилбензоат представляет собой водно-мыльный раствор, в который добавляют дихлордефинил трихлорметилметан и анестезин. При разовом применении эмульсии гибнут все активные клещи, остаются неповрежденными только яйца. Поэтому схема его применения рассчитана согласно жизненному циклу паразита;
- Такие препараты, как «Линдан», «Кротамион», «Ивермектин», обладают высокой эффективностью при лечении чесотки, но они имеют ряд противопоказаний, вследствие чего их назначают только в крайних случаях.

Знаете ли вы? В странах США и Евросоюза при беременности не используют препараты типа «Спрегаля» и бензилбензоата, без ограничений применяют исключительно перметрин. В РФ с точностью до наоборот — беременные женщины лечатся бензилбензоатом и «Спрегалем«, в то время как перметрин противопоказан.
Народные средства
Применяют в качестве дополнительного лечения. К ним относятся:
- серная мазь, которая не имеет широкого распространения из-за неприятного запаха, представляет собой смесь дегтярного мыла и серы;
- горчичное масло с чесноком;
- настои на бруснике, листьях инжира, молодом орехе. Их используют для протирания кожного покрова.
Средства народной медицины не имеют противопоказаний и могут использоваться самостоятельно.
Диагностика и лечение инфекции во время беременности
Для беременности характерно протекание чесотки с появлением везикул, пузырей, пустул, расположенных над ходами паразитов. При микроскопическом исследовании в отделяемом, полученном из воспалительных элементов, можно обнаружить взрослых клещей.
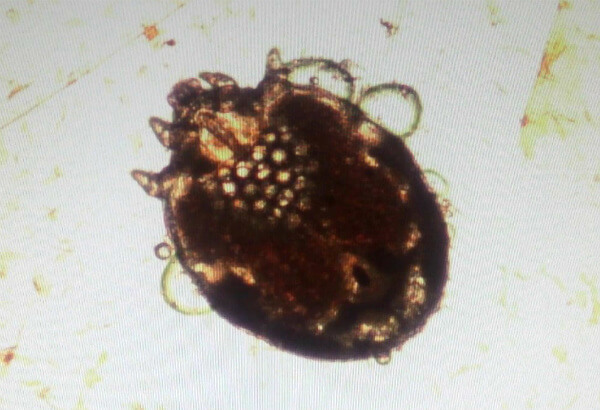
Чесотка требует обязательного лабораторного подтверждения диагноза. Основные методы диагностики:
- соскоб высыпаний;
- дерматоскопия – изучение кожи в увеличительный прибор.
У беременных на фоне гормональных изменений обычные дерматозы могут приобретать специфические черты, превращаясь в атопический дерматит. Это затрудняет диагностику.
Из-за этих особенностей непременным условием постановки диагноза «чесотка» при беременности является обнаружение паразитов при микроскопическом исследовании. Если это не удается, проводят гистологическое исследование, окрашивая биоптаты кожи гематоксилином и эозином, после чего чесоточные клещи становятся хорошо видимыми.
Разрешенные и запрещенные препараты
Беременным противопоказаны составы, содержащие бензилбензоат или серу. Лекарства с этими компонентами применяют в исключительных случаях – если польза от лечения будет заведомо больше потенциального вреда. Возможно лечение чесотки физиотерапевтическими методами, например, узковолновой фото терапией.
Согласно Федеральным клиническим рекомендациям по ведению больных чесоткой инфекцию у беременных можно лечить:
- средствами в аэрозольной упаковке с действующими веществами эсдепаллетрин и пиперонилбутоксид;
- раствором перметрина, полученным из пятипроцентного концентрата в этаноле.
Из концентрата перметрина самостоятельно готовят 0,4% дисперсную смесь:
- смешивают 4 мл пятипроцентного перметрина и 50 мл воды;
- втирают в зудящие части тела по вечерам 3 дня подряд или в первый и четвертый день терапии.
Для лечения чесотки выпускают препарат на основе перметрина Медифокс. Его можно использовать при беременности. Медифокс не уничтожает яйца паразитов, но хорошо справляется со взрослыми особями.
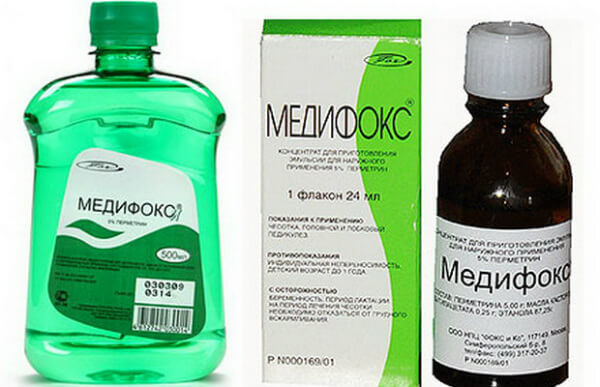
В США самым безопасным и эффективным способом лечения беременных и новорожденных считается пятипроцентный крем с перметрином. Состав наносят на ночь и выдерживают 8-12 часов, затем смывают. Лечение повторяют через 7 дней. Грудных детей смазывают перметриновым кремом полностью, включая голову.
В РФ изучалась безопасность 4 % крема с перметрином. В исследовании участвовало почти 200 беременных женщин на всех триместрах вынашивания.
Было доказано, что 4 % перметриновая мазь от чесотки при двух втираниях не оказывает тератогенного эффекта. Состав обладает минимальным токсическим эффектом, чрезвычайно редко вызывает аллергию.
Чем лечат чесотку беременных в России?
Препараты, разрешенные в РФ
| Название | Использование у беременных |
| Спрегаль | Допускается |
| Медифокс | Допускается |
| Бензилбензоат | Запрещено |
| Серные составы | Нет указаний |
Одной из задач лечения является снятие у пациентки жжения кожи. В обычных случаях это достигается приемом седативных и антигистаминных препаратов.
При беременности запрещено местное применение обычных стероидов и иммуносупрессоров (такролимус, пимекролимус).
Длительный клинический опыт и исследования доказали безопасность применения при беременности следующих антигистаминных препаратов:
- Хлоропирамин;
- Димегинден;
- Дифенгидрамин.
Перечисленные лекарства не имеют тератогенного эффекта, то есть не приводят к нарушениям развития плода.
В первом триместре запрещены антигистамины второго и третьего поколения. Если в первые три месяца беременности есть необходимость снятия зуда антигистаминными препаратами, назначают лекарства первого поколения:
- Бромфенирамин;
- Хлорфенирамин;
- Дифенгидрамин;
- Дименгидринат;
- Доксиламин;
- Гидроксизин;
- Фенирамин.
Чесотка при беременности
Во время беременности у женщин иммунная система менее защищена. Заразиться инфекцией гораздо легче, чем обычному человеку. Многие кожные заболевания похожи между собой проявлениям. Главная задача – это вовремя распознать чесотку, не спутать с любой другой болезнью и своевременно начать лечение. Она не опасна для плода, но приносит много неприятных ощущений.
Что такое чесотка
Это инфекционное заболевание. Источник инфекции — чесоточный клещ. Переносится инфекция от больного человека к здоровому:
- Через вещи.
- Рукопожатия.
- Половой контакт.
- Белье.
На одежде, вещах больного человека клещ живет в течение 15 дней. Поэтому, для его уничтожения должна быть использована термообработка вещей и их дезинфекция.
Пыль так же является благоприятной средой для его существования.
После того, как клещ попал на кожу, он стремительно размножается. Спустя неделю появляются первые симптомы.
Как понять, что у вас именно чесотка?
Первый настораживающий симптом — это зуд и появление сыпи. Но это может быть и не чесотка. Она имеет свои особенности.
Как известно, чесоточный клещ создает каналы под кожей. Эти участки имеют очень рыхлую структуру. Чтобы в домашних условиях определить наличие паразита воспользоваться можно йодом.
Необходимо выполнить следующие действия:
- Подойдет медицинский йод.
- Обработать небольшой участок кожи с сыпью.
- В местах чесоточных каналов кожа окрасится более интенсивно.
- Ходы будут иметь вид темных полосок.
Если полоски есть, то нужно поспешить к врачу.
Разница между чесоткой и обычным раздражением
Раздражение на коже имеет сходство с чесоткой.
Стоит обратить внимание на отличия:
- При чесотке зуд чаще беспокоит в ночное время.
- При раздражении в дневное время.
- Если это раздражение аллергического характера, то появляются сопутствующие симптомы: чихание, слезотечение.
- При чесотке другие симптомы отсутствуют.
- Раздражение от аллергии не является заразным.
- Чесотка передается от больного человека к здоровому.
- Антигистаминные препараты при чесотке не дают никакого эффекта.
Диагностика и лечение
Чесотка может развиваться в одной из следующих форм:
- Типичная.
- Без ходов.
- Чесотка «чистоплотных».
- Норвежская.
- Псевдосаркоптоз.
- Осложненная.
Самыми распространенными являются первые две формы. Ходы на коже отсутствуют при заражении личинками клеща. Чесоткой «чистоплотных» называют болезнь у тех людей, которые постоянно моются и поэтому смывают часть паразитов. Клиническая картина из-за этого становится неясной.
Норвежская форма – это наиболее тяжелый вид заболевания, которым страдают люди со слабым иммунитетом (например больные СПИДом). Для такой формы болезни характерно поражение всей поверхности кожи.
Псевдосаркоптоз вызывается другим видом паразитов, которые могут жить только на животных, и прходит при прекращении контакта с зараженным животным.
Осложненной болезнь становится при отсутствии нужного лечения. В этом случае в организме начинает развиваться инфекция, поражения на коже могут стать гнойными.
На основании данных первичного осмотра специалист может поставить диагноз, но для его уточнения и назначения препаратов, необходимо провести лабораторные исследования. Чесотка при беременности диагностируется такими же методами, как и у взрослых людей.
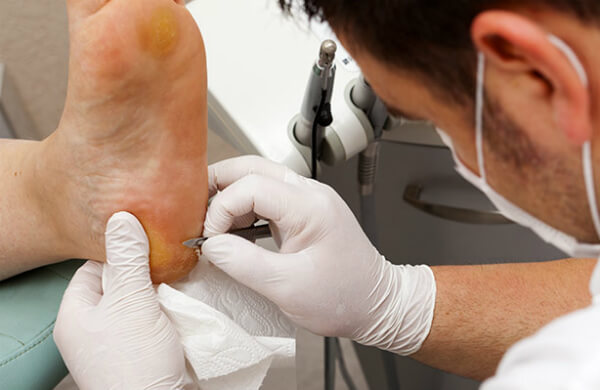
В медицинском центре или больнице врач берет соскоб с пораженного участка кожи. Если при исследовании в нем будут обнаружены клещи, их личинки или продукты их жизнедеятельности, то заболевание подтвердится.
Ещё одним способом выявить чесотку является нанесение йода на пораженный участок тела. Если болезнь вызвана клещом-паразитом, то станут видны линии-ходы. Этот способ более безопасен в период беременности. После лабораторных исследований назначаются лекарственные препараты.
Особенностью лечения чесотки у беременных является ограничение в выборе препаратов. Такие вещества как бензилбензоат, дёготь, сера противопоказаны в этот период, так как они могут вызвать выкидыш или привести к патологии плода.
Подходящим средством является аэрозоль Спрегаль. В его состав входит токсическое вещество, убивающее клещей. Второй компонент усиливает действие токсина. Именно поэтому он обладает высокой эффективностью. Побочных эффектов у аэрозоля нет.
Перед обработкой кожи необходимо принять душ и вымыться с мылом. Лекарство наносится только на сухую кожу
Важно обработать не только пораженные участки, а всё тело. Избегать следует только слизистых оболочек (глаз, рта). Через 12 часов после нанесения надо снова принять душ и вымыться с мылом
Через 12 часов после нанесения надо снова принять душ и вымыться с мылом.

Для облегчения зуда и ускорения заживления, беременным женщинам можно пользоваться цинковой мазью.
Одновременно с проведением лечения важно провести дезинфекцию помещения. Все вещи, подлежащие воздействию высоких температур, следует прокипятить и прогладить, мебель и другие предметы лучше всего обработать специальным дезинфицирующим средством или, по возможности, выставить на мороз. Низкую температуру клещи не переносят
Низкую температуру клещи не переносят.
Симптомы
Основные симптомы заболевания во время беременности протекают так же, как и у всех остальных. Выделим наиболее выраженные признаки:
- Зуд – имеет закономерность усиливаться в вечернее время.
- Чесоточные ходы – прокладывает чесоточный клещ. Вид хода – небольшая волнообразная полоска, длиной не более 1-го сантиметра.
- Зудящие пузырьки на месте инфицирования. Как правило, это зона локтевого сустава, кожа между пальцев, живот, половые органы.
Если вы обнаружили у себя на коже хотя бы один из вышеперечисленных симптомов, следует незамедлительно обратиться к врачу-дерматологу во избежание серьезных последствий.
Симптомы чесотки при обычном состоянии женщины и при беременности – идентичны. Среди них:
- изнуряющий постоянный зуд, особо проявляющий себя в вечернее и ночное время;
- пути продвижения чесоточного клеща под кожей, особо видные, если еще не расчесаны места раздражения кожи;
- многочисленные высыпания, представляющие собой пузырьки, между пальцами, на локтевых суставах и запястье, на бедрах, половых органах и молочных железах.
Симптомы паразитарной чесотки у беременных и небеременных женщин (а также у всех людей) одинаковы:
- пораженная клещом кожа чешется;
- зуд усиливается ближе к ночи, так как паразит ведет ночной образ жизни;
- на коже образуются ходы, похожие на поверхностные царапины, но с воспалением на конце;
- высыпания появляются на участках с нежной кожей: между пальцами, на сгибе суставов, на животе и боках, в районе гениталий.
Проявляет себя болезнь у беременных также, как и у других людей. Симптомы чесотки одинаковы для всех.
Обычно начинается заболевание с образования мелких прыщей между пальцами на руках и ногах. Если надавить на прыщ, то из него вытекает бесцветная жидкость.
После мелкие волдыри начинают появляться в локтевых сгибах, подмышками, в области молочных желез, половых органов, на стопах. Появляются клещевые ходы.
Все эти симптомы сопровождаются сильнейшим зудом.
После заражения первые симптомы обычно появляются не раньше недели, так как инкубационный период составляет от 7 до 14 дней. Основные симптомы — сильный зуд кожи, особенно в области между пальцев, в локтевых сгибах и подмышечных впадинах. Также симптомами чесотки являются:
- усиление зуда в ночное и вечернее время, когда человек находится в состоянии покоя;
- пораженные места хорошо заметны невооруженным глазом — ходы чесоточного клеща, если кожа не расчесана, хорошо заметны;
- на коже появляются высыпания в виде небольших пузырьков, которые расположены по два.
Чесотку, вызванную клещом, очень легко спутать с обычной чесоткой беременных, которая появляется вследствие переживаний, гормональных сбоев и стрессов. При первых симптомах и малейших подозрениях необходимо обратиться к лечащему врачу или дерматологу, пройти обследование и выяснить точный диагноз.
Только врач может назначать адекватное и эффективное лечение в каждом конкретном случае.
Симптомы чесотки у беременных женщин совпадают с симптомами чесотки у всех людей:
- сильный зуд по всему телу, особенно вечером и ночью;
- невооруженным взглядом у человека заметны подкожные ходы чесоточного клеща, особенно в тех местах, которые еще не слишком расчесаны;
- пузырьки гнойничков в основном встречаются на бедрах и половых органах, а также на запястьях, локтевых суставах и между пальцами.
Чесотка у беременных женщин имеет те же симптомы, что и у остальных. К ним можно отнести:
- Зуд кожаных покровов, который усиливается в вечернее и ночное время.
- В местах заражения появляются небольшие волнообразные полоски, или чесоточные ходы, которые прокладывает под кожей клещ. Чаще всего их длина составляет примерно 1 см.
- Сыпь чаще всего проявляется на животе, ягодицах, между пальцами рук, на локтевых сгибах. Она представляет собой множество зудящих пузырьков. Довольно часто чесотке подвергаются половые органы и грудь.
Лечение
Все препараты от паразитов обладают токсичностью, поэтому самолечение неуместно. Лечить чесотку врач будет комплексно и незамедлительно. Перед назначением препаратов женщина должна уведомить медика о своём положении. Лечение проходит по схеме:
- Профилактически проводится лечение для всех членов семьи.
- Средство наносится, соблюдая строго дозирование и время.
- Ногти коротко остригаются.
- Перед началом терапии требуется принять душ, сменить постельное белье и одежду.
- После того, как лечение прошло, надо сдать анализы для исключения болезни.
Рассмотрим группу медицинских препаратов, которые можно использовать в период вынашивания плода:
- Бензилбензоат.
- Спрегаль.
- Перметрин.

Вылеченная пациентка может ощущать зуд еще несколько недель.
Симптомы и причины возникновения заболевания
Болезнь передается контактным способом при соприкосновении здорового человека с инфицированным. Основной способ распространения инфекции – половой.
Люди легче всего заражаются друг от друга во время тесного телесного контакта в постели, так как ночью клещ особенно активен и может переходить с одного хозяина на другого.

Опасны и непрямые контакты. При слабом иммунитете можно заразиться чесоткой, просто прикоснувшись к вещам больного или взявшись за дверную ручку в общественном месте.
Признаки чесотки у беременных:
- зуд на различных частях тела, становящийся сильнее во второй половине дня;
- чесоточные тоннели под верхним слоем кожи, которые можно разглядеть невооруженным глазом, если нет расчесов;
- пузырьки и другие высыпания на туловище и конечностях.
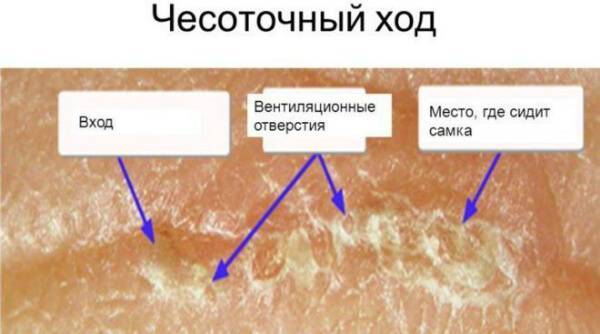
Достоверный диагноз может поставить только врач. Для этого специалисту нужно соскоблить чешуйки эпидермиса и исследовать их под микроскопом или осмотреть кожу на теле пациентки в увеличительный прибор.
Время играет исключительно важную роль в терапии чесотки
Важно вылечить болезнь и ее последствия в виде расчесов, гнойников, прыщей до поступления в роддом. Поэтому, почувствовав на теле зуд, женщина должна немедленно обратиться к дерматологу
Чем раньше начнется лечение, тем оно будет эффективнее и безопаснее для плода.
Причиной зуда может быть не чесотка, а одно из специфических заболеваний беременных.
| Заболевание | Симптомы |
| Пемфигоид беременных | Аутоиммунная патология. На теле появляются папулы или бляшки с последующим образованием буллезных элементов (везикул, пузырей). Лицо, ладони и подошвы обычно чистые. |
| Зудящие уртикарные папулы | Причины заболевания неизвестны. Папулы и зуд распространяются на туловище и конечности, оставляя лицо чистым. |
| Пруриго беременных | Воспалительное заболевание из группы аллергодерматозов, сопровождается папулами, узловатыми высыпаниями и сильным зудом |
| Холестаз беременных | Эстрогензависимое состояние, приводящее к появлению на ладонях, подошвах и туловище сильного зуда. Сопровождается желтухой. Прыщей, папул и других повреждений не возникает. |
При чесотке зуд может быть локальным или разлитым по всему телу, может носить резкий, жгучий характер – так проявляется реакция на клещей. Обычно дискомфорт появляется спустя 4-6 недель после заражения.
Типичный признак чесотки, позволяющий отличить ее от других дерматологических заболеваний – зуд усиливается ночью.
Что делать, если младенец заразился
Если по некоторым причинам, вам не удалось вылечить чесотку, и ваш новорожденный ребенок заболел, не стоит паниковать.
В первую очередь, покажите ребенка врачу. Возможно, это элементарный дерматит.
Если чесотка все-таки подтвердилась, строго следуйте рекомендациям доктора. Обычно, врач назначает те же препараты, что и беременным женщинам.
Тщательно стирайте и проглаживайте одежду малыша. Чтобы ребенок не расчесывал сыпь – одевайте ему варежки, которые полностью закрывают пальчики. А также помните, пока вы сами не избавитесь от симптомов заболевания – ваш ребенок в опасности.
Клиническая картина и возможные последствия
Как уже известно, скорость появления симптомов чесотки зависит от возраста особей, поселившихся на поверхности кожи. Если произошло заражение взрослой самкой, то первые признаки появляются в первые сутки после инфицирования.
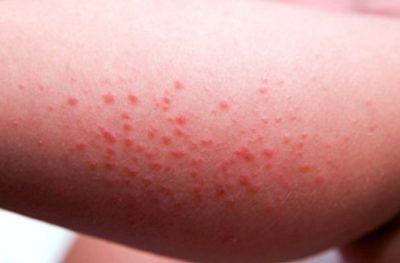 Какие симптомы появляются:
Какие симптомы появляются:
- Постоянный зуд.
- Папулы или водянистые пузырьки.
- Красные пятна, похожие на аллергию.
- Серые линии, обозначающие ходы зудня под кожей.
Во время беременности симптомы более выражены, так как ослабленный организм не способен справляться с инфекцией, но старается вызвать иммунную реакцию в виде выброса гистамина, что и приводит к увеличивающемуся зуду и гиперемии кожных покровов.
Чесотка очень быстро распространяется по всему телу, но первые признаки заболевания появляются чаще всего на руках, а именно на нежных участках кожи между пальцами или на запястье. Также чесоточный клещ может обосноваться и на животе, бедрах, молочных железах, локтях и в паховой области. Чем больше область поражения, тем хуже состояние пациентки.
При чесотке у беременных часто ухудшается общее состояние, и появляются признаки интоксикации:
- Повышение температуры.
- Лихорадочное состояние.
- Слабость при движении.
- Ухудшение аппетита.
- Раздражительность.
Зуд, вызванный чесоткой, усиливается в вечерние часы и не дает уснуть беременной женщине ночью, что неблагоприятно сказывается на ее эмоциональном состоянии
Женщине важно стараться не расчесывать пузырьки, иначе на их месте появятся раны. Постоянное расчесывание и сдирание раневых корок может спровоцировать попадание болезнетворных бактерий и развитие гнойных процессов:
- фурункулеза;
- пиодермии;
- абсцесса;
- сепсиса.
Если чесотка у беременных выявлена на ранних сроках, то к родам от нее удается полностью избавиться. Но заболевание, диагностированное перед родами, может нести серьезные последствия для ребенка. Дети, рожденные от матери с чесоткой, часто заражаются, причем у них заболевание протекает в тяжелой форме – с мокнущими и эрозивными поражениями кожи.
Ранний и поздний токсикоз: отличия
Различают ранний токсикоз, который появляется в первом триместре, и поздний (гестоз), возникающий в последнем триместре, начиная с 26-27 недели беременности. В случае раннего токсикоза женщина испытывает рвоту, тошноту, слюнотечение. Поздний токсикоз может сопровождаться водянкой беременных, нефропатией, преэклампсией и эклампсией.
Также врачи выделяют редкие формы токсикоза – дерматоз, желтуха, бронхиальная астма, которые могут появиться на любом сроке.
Почему у беременных появляется токсикоз?
Развитие этого патологического состояния связано с развитием плодного яйца в матке женщины. Однако до сих никто не может точно сказать, почему у беременных возникает токсикоз. Есть лишь несколько предположений. Например, что токсикоз появляется из-за нарушений взаимодействия центральной нервной системы (ЦНС) и внутренних органов беременной.
У людей более активна кора головного мозга, но во время вынашивания ребенка у женщины начинают активно работать подкорковые структуры, в которых расположены рвотный и обонятельный центры, а также зоны, которые управляют органами пищеварения, дыхания и др.
Согласно гормональной теории, нервной системе и внутренним органам не нравится появление вырабатывающей гормоны плаценты и они реагируют на это проявлениями токсикоза. С точки зрения иммунной теории в организме беременной женщины вырабатываются антитела, вызывающие токсикоз, как реакция на малыша, который отличается от матери по своему антигенному составу.
Существует токсическая теория, приверженцы которой объясняют развитие токсикоза тем, что организм женщины отравляется токсическими продуктами, вырабатываемыми плодным яйцом.
Что чувствует беременная женщина во время токсикоза
Выделяют следующие симптомы токсикоза:
- тошнота, рвота,
- много слюны во рту,
- ярко ощущаются запахи и вкусы,
- аппетит может пропасть,
- вялость и сонливость,
- сложно уснуть,
- проблемы с кожей,
- раздражительность,
- частые судороги.
Диагностика и лечение токсикоза
О возникновении токсикоза следует сообщить своему врачу в женской консультации. Скорее всего, вас направят сдать анализ мочи, биохимический и клинический анализы крови. Показано подсчет частоты рвоты, измерение суточного диуреза (объем выделяемой мочи в сутки), контроль артериального давления и пульса. При легкой форме течения заболевания беременная будет лечиться дома под наблюдением врача, а в случае осложнений женщину отправят в больницу.
Для лечения токсикоза женщинам назначают покой, соблюдение диеты и дробного питания, прием противорвотных (например, церукал) и седативных препаратов (валериана), витамины, физиотерапевтические процедуры, инфузионную терапию. Поскольку тяжелая степень токсикоза угрожает женщине и плоду, при неэффективности лечения показано прерывание беременности. Это происходит в очень редких случаях.
Что делать при токсикозе, чтобы не тошнило?
Облегчить приступы тошноты поможет стакан простой воды с долькой лимона, можно выпить теплого мятного или имбирного чая. Питаться следует небольшими порциями, но часто, пить побольше воды. Держите при себе что-то кислое: как только начинается чувствовать позывы рвоты, съешьте пару долек апельсина или кислых яблок.
Также рекомендуется иметь под рукой соленые сухарики, но не магазинные, а приготовленные дома. Можно попробовать съедать крекеры после пробуждения, еще до того, как встать с постели.
Смотрите видео, как можно уменьшить токсикоз во время беременности, чтобы не было так худо.
https://youtube.com/watch?v=FuFDp9zLPN8
Последствия и возможные осложнения
Если во время беременности женщина болела чесоткой, но успешно вылечилась, то опасности для плода нет. В таких случаях инфекция оказывает лишь косвенный вред, который заключается в неудобствах для будущей мамы, ее слабости, появлении гипертермии (иногда), невозможности полноценно спать и отдыхать.
Запущенная болезнь приводит к развитию гнойничковой сыпи. Бактериальная инфекция, сопровождающая чесотку, может нанести вред малышу. Зудни и продукты их метаболизма способны вызывать сильную аллергическую реакцию, и тем самым спровоцировать преждевременные роды.
Ребенок может заразиться от больной матери чесоткой во время родов, что чревато серьезными осложнениями. Чесотка у новорожденных похожа на детскую крапивницу – в обоих случаях на коже малыша появляются пузыри, заполненные кровянистым экссудатом.
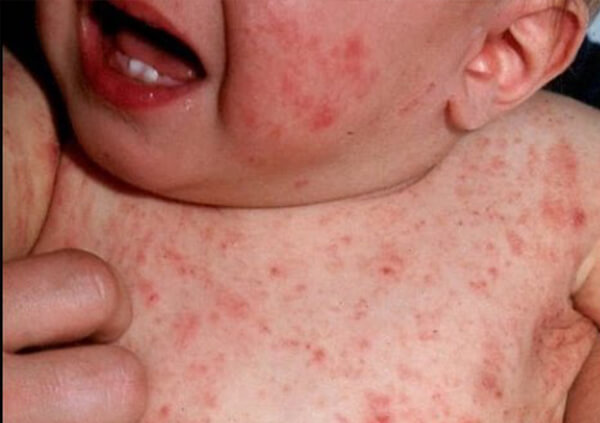
Если доктор ошибется с диагнозом, чесотка превратится в грозное заболевание, осложненное стафилококковой гнойной инфекцией. Это состояние требует сложного лечения и длительного восстановления.
Это основная причина, почему беременной женщине очень важно вовремя вылечиться от чесотки или соблюдать профилактические мероприятия, если заболел кто-то из ее окружения
Диагностика болезни
К врачу следует обратиться немедленно при возникновении первых симптомов или подозрении на заражение чесоточным клещом. Если диагностика будет проводиться в самом начале, то лечение будет назначено и человек может избавиться от клеща в кратчайшие сроки. Время для лечения играет огромную роль: так женщина быстрее избавится от чувства дискомфорта и уменьшится шанс заразить малыша в процессе родов.

С места раздражения кожи врач-дерматолог должен взять соскоб, чтобы поставить диагноз. Перед проведением диагностической процедуры не рекомендовано расчесывать место покраснения, так как в этом случае шансы определить причины болезни возрастают. Специалист без постановки точного диагноза не может назначить лечение.