Операция кесарева сечения при тазовом предлежании: когда делают, как проходит, какие плюсы и минусы?
Содержание статьи
- Восстановление после чревосечения и возможные последствия операции
- Как убрать живот после кесарева сечения?
- Возможные осложнения
- Осложнения у малыша
- Классификация
- Что такое кесарево сечение
- Происхождение кесарева сечения
- Показания к проведению кесарева сечения
- Резус-конфликт
- Оперативное родоразрешение при тазовом предлежании
- Ход операции
- Какой будет наркоз
- Как проходит второе кесарево сечение плановое
- Возможные осложнения и их профилактика
- Роды
- Когда «кесарят»?
- Когда можно родить самой?
- Особенности акушерского родовспоможения
- КЕСАРЕВО СЕЧЕНИЕ И ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
- Причины формирования предлежания
Восстановление после чревосечения и возможные последствия операции
Если родоразрешение происходило в условиях спинальной анестезии, мать в сознании и хорошо себя чувствует, новорожденного прикладывают к ее груди на 7-10 минут. Этот момент чрезвычайно важен для формирования последующей тесной эмоциональной связи между мамой и малышом. Исключение составляют сильно недоношенные младенцы и рожденные в асфиксии.

После ушивания всех ран и обработки половых путей на нижнюю часть живота помещается пузырь со льдом на два часа, чтобы снизить риск кровотечения. Показано введение окситоцина или динопроста, особенно тем мамам, у которых риск кровотечения очень высок. Во многих роддомах после операции женщина проводит до суток в отделении реанимации под тщательным наблюдением.
На протяжении первых суток после вмешательства показано введение растворов, улучшающих свойства крови и восполняющих потерянный ее объем. По показаниям назначаются анальгетики и средства для повышения сократимости матки, антибиотики, антикоагулянты.
Для предупреждения пареза кишечника на 2-3 сутки после вмешательства назначают церукал, неостигмина сульфат, клизмы. Кормить малыша грудью можно уже в первые сутки, если к этому нет препятствий со стороны мамы или новорожденного.
Швы со стенки живота удаляются в конце первой недели, после чего молодую маму можно выписать домой. Ежедневно до выписки рана обрабатывается антисептиками и осматривается на предмет воспаления или нарушения заживления.
Шов после кесарева сечения может быть довольно заметным, идущим продольно по животу от пупка до лобковой области, если операция проводилась путем срединной лапаротомии. Гораздо менее виден рубец после надлобкового поперечного доступа, что считается одним из преимуществ разреза по Пфанненштилю.

шов после кесарева сечения
Методика кесарева сечения даже при условии абсолютных к нему показаний не лишена недостатков. Прежде всего, к минусам этого способа родоразрешения относят риск осложнений, таких как кровотечение, травма соседних органов, гнойные процессы с возможным сепсисом, перитонитом, флебитами. Риск последствий в несколько раз больше при экстренных операциях.
Кроме осложнений, в числе минусов кесарева сечения — рубец, который может наносить женщине психологический дискомфорт, если он проходит вдоль живота, способствует грыжевым выпячиваниям, деформациям брюшной стенки и заметен окружающим.
В ряде случаев после оперативного родоразрешения мамы испытывают трудности с грудным кормлением, а также считается, что операция повышает вероятность глубокого стресса вплоть до послеродового психоза из-за отсутствия чувства завершенности родов естественным путем.
По отзывам женщин, перенесших оперативное родоразрешение, наибольший дискомфорт связан с сильной болезненностью в области раны в первую неделю, что требует назначения анальгетиков, а также с формированием заметного кожного рубца впоследствии. Операция, не повлекшая осложнений и проведенная правильно, не наносит вреда ребенку, но у женщины возможны сложности с последующими беременностями и родами.
Кесарево сечение проводится повсеместно, в любом акушерском стационаре при наличии операционной. Эта процедура бесплатна и доступна любой нуждающейся в ней женщине. Однако в ряде случаев беременные желают провести роды и операцию платно, что дает возможность выбора конкретного лечащего врача, клиники и условий пребывания до и после вмешательства.
Операцию кесарева сечения делают в каждом роддоме, причем, по показаниям — бесплатно, а качество лечения и наблюдения далеко не всегда зависят от финансовых затрат. Так, бесплатная операция может пройти вполне благополучно, а заранее запланированная и оплаченная — с осложнениями. Не зря ведь говорят, что роды — это лотерея, поэтому заранее угадать их ход невозможно, а будущим мамам остается лишь надеяться на лучшее и готовиться к благополучной встрече с маленьким человеком.
Как убрать живот после кесарева сечения?
Вопрос восстановления живота после операции очень волнует женщин. Для того чтобы он принял нормальные формы, нужно время. У кого-то этот процесс занимает несколько месяцев, у кого-то год-полтора.
Для более быстрого восстановления живота рекомендуется делать специальные физические упражнения. Об этом в родильном доме расскажет гинеколог.
Нередко при выписке выдают памятку, на которой есть описание упражнений с иллюстрациями. Они несложные, но делать их нужно регулярно, чтобы был хороший эффект.
Для лучшего восстановления живота рекомендуется кормить ребенка грудью в течение хотя бы 6 месяцев после родов (лучше дольше), носить послеродовый бандаж, не злоупотреблять жирными блюдами, мучными изделиями и сладостями в своем рационе, не поднимать и не носить тяжестей.
Возможные осложнения
Кесарево при неправильной позиции плода признано оптимальным методом родоразрешения. Почему же тогда врачи рассматривают возможность естественного рождения? Во время или после операции могут возникнуть осложнения. К самым распространенным осложнениям у матери относятся:
-
обильное кровотечение;
- занесение инфекции;
- повреждение мочевого пузыря/кишечника;
- воспалительные процессы в матке.
Конечно, многое зависит от квалификации врача, который проводит операцию. Однако от сложностей послеоперационного периода нет страховки. Женщина может долго отходить от наркоза, что вызвано индивидуальными особенностями организма. В области шва практически всегда возникают болезненные ощущения, иногда настолько сильные, что требуется введение обезболивающего препарата. Восстановление после операции проходит индивидуально: это зависит от наличия/отсутствия осложнений, ресурсов организма.
Осложнения у малыша
При КС существует вероятность повреждения плода, поэтому так важно внимательно выбирать врача, который будет проводить операцию. Оперативное вмешательство может сказаться на ребенке, даже если операцию прошла гладко
Это связано с тем, что процесс перехода от внутриутробной жизни к жизни вне утробы нарушен. Малыш адаптируется к новым условиям, проходя через родовые пути. При кесаревом этого прохода нет, адаптация может быть сложной. Это выражается в:
- нарушении дыхательной функции;
- сбоях в работе сердца;
- отказе от груди;
- низком тонусе мышц;
- сниженном иммунитете;
- повышенной сонливости;
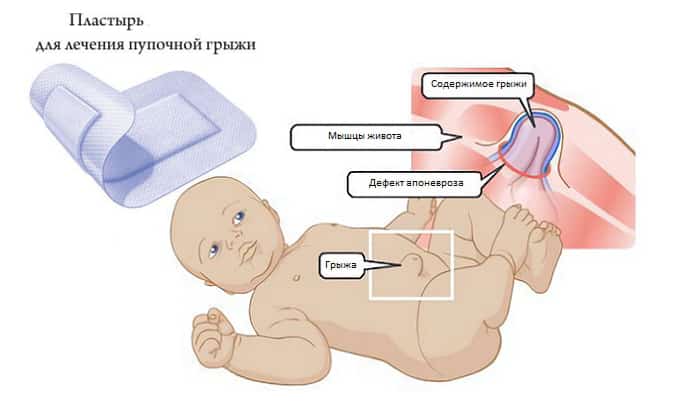
- медленном заживлении пупочной раны.
Раньше многие беременные боялись КС, отстаивая возможность родов естественным путем. Страх был обусловлен мифом, что после вмешательства дети отстают в развитии от сверстников, у них обязательно появляются проблемы со здоровьем. Ни то, ни другое – неправда. Доказано, что кесарево не влияет на развитие малыша. Что касается здоровья, то проблемы действительно могут быть, но далеко не всегда. Большинство из них решаются быстро: например, иммунитет окрепнет на грудном вскармливании, а нарушение тонуса корректируется с помощью массажа.
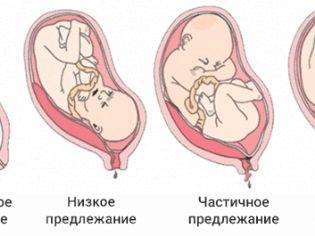
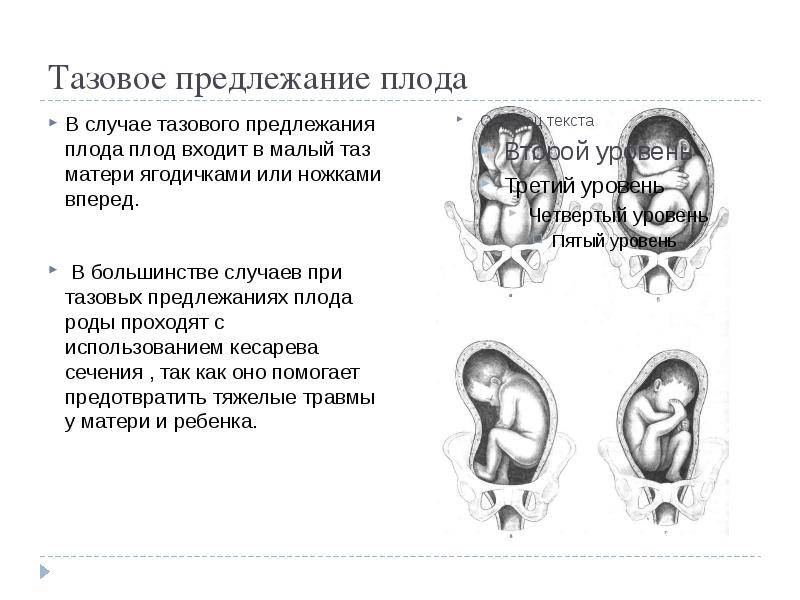
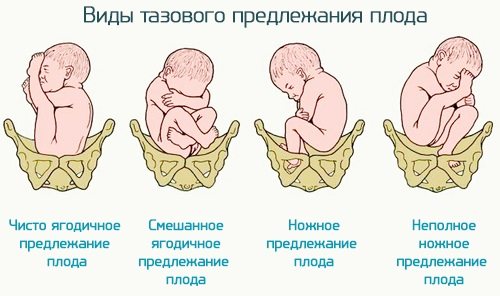
Классификация
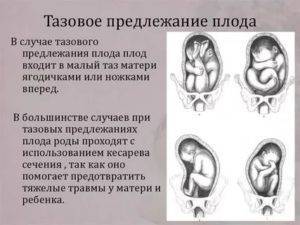
Отечественные акушеры разработали систематизацию тазового предлежания с выделением главных видов – ягодичного и ножного.
Ягодичное
- чисто ягодичное: ноги ребенка выпрямлены в коленных суставах и согнуты в тазобедренных, они прижимают сложенные ручки, голова наклонена вперед, к тазовому кольцу прилегают ягодицы;
- тазовое смешанное предлежание: ноги сгибаются в тазобедренных и коленных суставах, поэтому прилегают ягодичные области и одна или две стопы.
Ножное
- неполное: вниз направлена одна из ножек;
- полное: к цервикальному каналу направлены обе ноги;
- коленное: встречается редко, при родах трансформируется в ножное.

Превращение неполного в полное ножное предлежание ведет к возрастанию риска родовых осложнений. Возникают показания к кесареву сечению.
Согласно американскому разделению различают такие формы тазового предлежания:
- истинное ягодичное: разогнутые в коленях ножки прижаты к груди;
- полное тазовое: ноги согнуты;
- неполное тазовое: суставы ног выпрямлены, так что предлежат ножки.
Чисто ягодичное предлежание встречается у большинства женщин, оно определяется в 65% случаев. У четверти пациенток регистрируется смешанное ягодичное, а у десятой части – ножное предлежание.
Если ребенок лежит в тазовом предлежании, то к моменту рождения он, скорее всего, перевернется головкой вниз. Особенно вероятен этот переворот при повторной беременности и ягодичном предлежании. Он наблюдается у 70% повторнородящих женщин и лишь у трети первородящих. Поворот обычно происходит до 34 недели (у 40% женщин), затем его частота уменьшается (12% на 36-37 неделе беременности). Если к этому сроку ребенок самостоятельно повернулся головкой вниз, его переворот обратно уже вряд ли произойдет.
Кроме расположения головой вверх плод может занять в матке неправильное положение. Поперечное или косое тазовое предлежание часто служат основанием для оперативного родоразрешения.
Что такое кесарево сечение
Современные врачи уже не могут обходиться только естественными родами, кесаренных женщин в России и во всем мире становится все больше, а перечь показаний к операции постепенно расширяется.
Происхождение кесарева сечения
Что общего у слов «цезарь» и «кесарь»? Оказывается, они оба обозначают «властелин». Легенда гласит, что во время болезненных схваток мать Юлия Цезаря скончалась, и акушеры, теряющие нерожденного малыша, вынуждены были разрезать живот, вынуть кроху искусственно. Эксперимент удался, и ребенок остался жив, а хирургическое вмешательство получило название «кесарева сечения».
Сегодня детей-кесарят становится все больше, их количество составляет 25% от всех малышей. Более половины родоразрешений происходит благодаря кесареву сечению в Бразилии, Египте. В Китае прибегнуть к операции может любая женщина по собственному желанию.
Страны, где кесарево сечение проводят крайне редко нуждаются в обновлении системы здравоохранения. Это Нигер, Эфиопия. Там количество кесарят от общего числа рожденных малышей не более 2%.
Показания к проведению кесарева сечения
В России операция кесарево сечение проводится только по медицинским показаниям. Их перечень исчерпывающий, и наличие одного лишь желания беременной женщины таковым являться не может. Именно поэтому некоторые пары, которые боятся рожать естественным путем, прибегают к помощи акушеров-гинекогологов за границей.
 Абсолютные показания для операции:
Абсолютные показания для операции:
- Проблемы с тазом: слишком узкий от природы (со 2 по 4 степень), сильно деформированный.
- Осложнение беременности: предлежание плаценты (полное либо частичное (в случае сохранения до конца беременности)).
- Отслойка плаценты, влекущая острую гипоксию плода, что неизбежно влечет кислородное голодание, а в случае неоказания срочной медицинской помощи – смерть младенца.
- Острая гипоксия по иным причинам.
- Высокая вероятность разрыва матки.
- Несостоятельный рубец на матке (чаще всего становится известно заранее, во время беременности на УЗИ).
- Появление многочисленных рубцов на стенках влагалища, на шейке матки (мешают органам растягиваться и раскрываться).
- Эклампсия (гестоз, сопровождающийся судорогами, потерей сознания).
- Ребенок находится в матке поперек.
При наличии хоть одного указанного фактора роды естественным путем считаются невозможными. Врачи вынуждены кесарить женщину, поскольку имеется реальная угроза жизни будущего ребенка и его мамы.
Относительные показания кесарева сечения:
- Переношенная беременность (прохождение по родовому каналу затруднительно, кости головки не готовы сжаться в нужной степени, они стали плотнее).
- Вес плода более 4 кг (головное положение) и 3,600 кг (тазовом).
- Узкий таз 1 степени.
- Хроническое кислородное голодание плода (длительная гипоксия).
- Порок развития матки.
- Тазовое положение плода в совокупности с другими факторами.
- Рубец на матке после предыдущего кесарева.
- Слабость родовой деятельности на третьем этапе родов.
- Сильный варикоз влагалища и вульвы.
- ВИЧ мамы, инфекционные заболевания половых путей, не вылеченные во время беременности.
- Предшествующее беременности бесплодие, предшествующие выкидыши, мертворождения, эко в анамнезе роженицы.
- Гестоз.
- Симфизит более 12 мм, выявленный посредством УЗИ.
- Некоторые заболевания роженицы: сахарный диабет, проблемы с сердцем, почками, миопия в высшей степени.
- Возрастной рубеж в 35 лет.
Относительные показания для кесарева анализирует врач, решение о способе родоразрешения в каждом случае будет индивидуальным. Операцию в таких случаях медики предпочитают самостоятельным родам в связи с тем, что она дает больше шансов на благоприятный исход для обоих участников родов. Многое в этом вопросе зависит от врача, готов ли он пойти на риск.

Противопоказания к операции:
- Инфекционные заболевания кожи беременной в области предполагаемого разреза.
- Гибель плода до рождения.
- Врожденные пороки плода, несовместимые с жизнью.
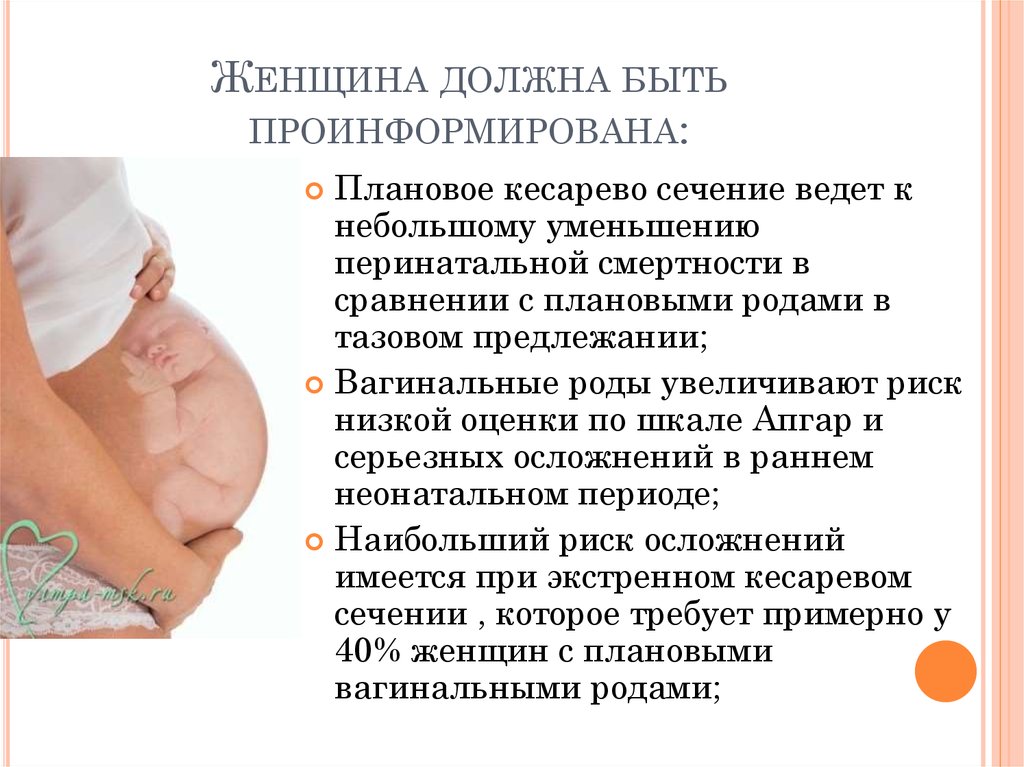
Многие беременные, страшась боли схваток и раскрытия шейки матки, пытаются найти врача, готового провести кесарево без показаний. В России проведение операции без достаточных оснований запрещено. Если у роженицы не было проблем с беременностью, состояние здоровья позволяет проходить родам естественно, а малыш здоров, рожать ей придется самостоятельно. Это к лучшему, так как по статистике риск летального исхода для мамы или малыша при плановом кесаревом выше в 4 раза, а при экстренном – в 8-10 раз, чем при самостоятельных родах.
Резус-конфликт
Резус-конфликт – еще одно явление, которое может немного осложнить жизнь будущей маме. Но в наше время, если с умом и ответственностью подойти к этому вопросу, все оказывается вовсе не так страшно, как может показаться на первый взгляд. Под резус-конфликтом, как правило, принято понимать несовпадение резус-фактора крови матери и плода, когда женщина резус-отрицательна, а малыш — резус-положителен. В такой ситуации есть риск, что при попадании в резус-отрицательную кровь резус-положительных эритроцитов у мамы может начаться выработка антител, которые, в свою очередь, поступая через плаценту в кровь малышу, начинают губительно воздействовать на способности его крови доставлять кислород к органам и тканям. Ну а для формирующегося организма – это просто катастрофа!
Так что же необходимо сделать для того, чтобы данной катастрофы не допустить?
Прежде всего, если вы резус-отрицательны, при наступлении беременности необходимо как можно раньше встать на учет в женскую консультацию. По направлению врача вы будете регулярно (сначала раз месяц, а на поздних сроках чаще) сдавать кровь на наличие антител. В случае повышения их уровня Вам будет предложена госпитализация. В случаях усугубляющегося резус-конфликта врачи прибегают к внутриутробному переливанию крови, чтобы сохранить беременность как можно дольше и малыш успел «созреть». Не стоит забывать о том, что даже если вы резус-отрицательны и существует вероятность резус-конфликта и выработки антител к крови – ни один из этих факторов не является противопоказанием к беременности!
Проблему резус-конфликта, равно как и другие факторы, осложняющие роды, можно спокойно преодолеть. Необходимо быть уверенной в себе будущей мамочкой, тщательно следить за своим здоровьем и прислушиваться к советам врача, которому вы доверяете.
15.07.2010
Подготовила Вика М.
Оперативное родоразрешение при тазовом предлежании
Тазовое предлежание довольно часто диагностируется внутриутробно у детей в сроки до 32-34 недель. А позднее большинство из них занимают правильное положение в матке — головой вниз. Такое положение считается наиболее физиологичным и безопасным для родов.
Нередко выполняется кесарево при тазовом предлежании, экстренная или плановая операция. Но к ней должны быть дополнительные относительные показания, помимо неправильного положения ребенка в матке. Обычно они определяются за 1-3 недели до предполагаемой даты родов.
Так, плановое кесарево при тазовом предлежании выполняется в случае:
- нахождения миомы матки в области перешейка, нижней части матки, что может привести к проблемам с раскрытием шейки;
- ноги ребенка находятся внизу (особый вид предлежания);
- ребенок мужского пола (из-за переохлаждения мошонки во время родов ребенок может начать ранее, чем родится, совершать дыхательные движения, в результате — асфиксия);
- большой вес плода (ориентировочно более 4 кг);
- гестоз;
- фетоплацентарная недостаточность, подтвержденная нарушением кровотока, зафиксированном при допплерометрии;
- анатомически узкий таз;
- венозная недостаточность в области малого таза.
Во сколько недель делают кесарево при тазовом предлежании зависит от клинической ситуации. Может случиться так, что женщина начнет рожать намного раньше предполагаемой даты родов, например, в 35 недель. В этом случае тактика как происходит кесарево при тазовом предлежании остается без изменения, однако само оперативное вмешательство называется и является экстренным, а не плановым. Такая операция всегда более рискованна, чем плановая, поскольку женщина к ней не подготовлена. Возможно, есть обострение какого-то хронического заболевания или инфекционный процесс, которые могут привести к осложнениям. Да и психологически женщина не готова к такому разрешению ситуации, что может сказать на лактации в дальнейшем.
Сроки кесарева сечения при тазовом предлежании плода, если это плановая операция, обычно максимально приближены к предполагаемой дате, в которую должны начаться естественные роды. Также играет роль самочувствие будущей мамы и ребенка. Если все в порядке когда при тазовом предлежании делают кесарево сечение? В 39-40 недель, иногда непосредственно в так называемый день ПДР, если он выпадает на операционный, не является праздничным и т. д.
На каком сроке врач может понять, что ребенок лежит неправильно и что с этим можно сделать, чтобы не доводить до оперативного родоразрешения? Хоть и не всегда тазовое предлежание показание к кесареву, но знать о том, в каком положении находится ребенок можно и нужно примерно с 25 недели беременности. На таком сроке врач уже может прощупать расположение частей тела ребенка в матке. А на УЗИ отлично видно как лежит ребенок примерно с 15 недели беременности. Однако серьезно данную информацию можно на таких довольно ранних сроках не воспринимать. Ведь ребенок тогда еще часто меняет свое положение. И способствует этому достаточное количество околоплодных вод. Но со сроком их становится меньше, а вес плода растет, соответственно, для переворота остается все меньше возможностей.
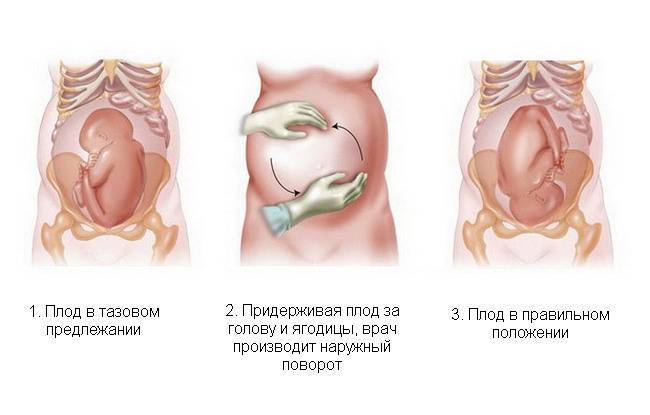
Прежде чем решать тазовое предлежание плода в данном случае дает шансы на естественные роды или кесарево предпочтительней, женщина должна предпринять попытки для переворота ребенка. Для этого выполняются очень простые и безопасные упражнения. Например, перевороты с одного бока на другой в лежачем положении, стояние в позе кошечки (на четвереньках) и т. д.
Есть медицинская методика, которая называется наружный переворот. Но она довольно рискованная и проводится исключительно в стационарных условиях. Смысл: врач при помощи рук прямо в матке разворачивает плод в головное предлежание. Иногда такая манипуляция приводит к отслойке плаценты и отхождению околоплодных вод. Прежде чем решиться на это, нужно тщательно взвесить все за и против. Возможно, кесарево сечение будет куда менее опасным для здоровья женщины и ребенка, учитывая все возможности современной медицины?
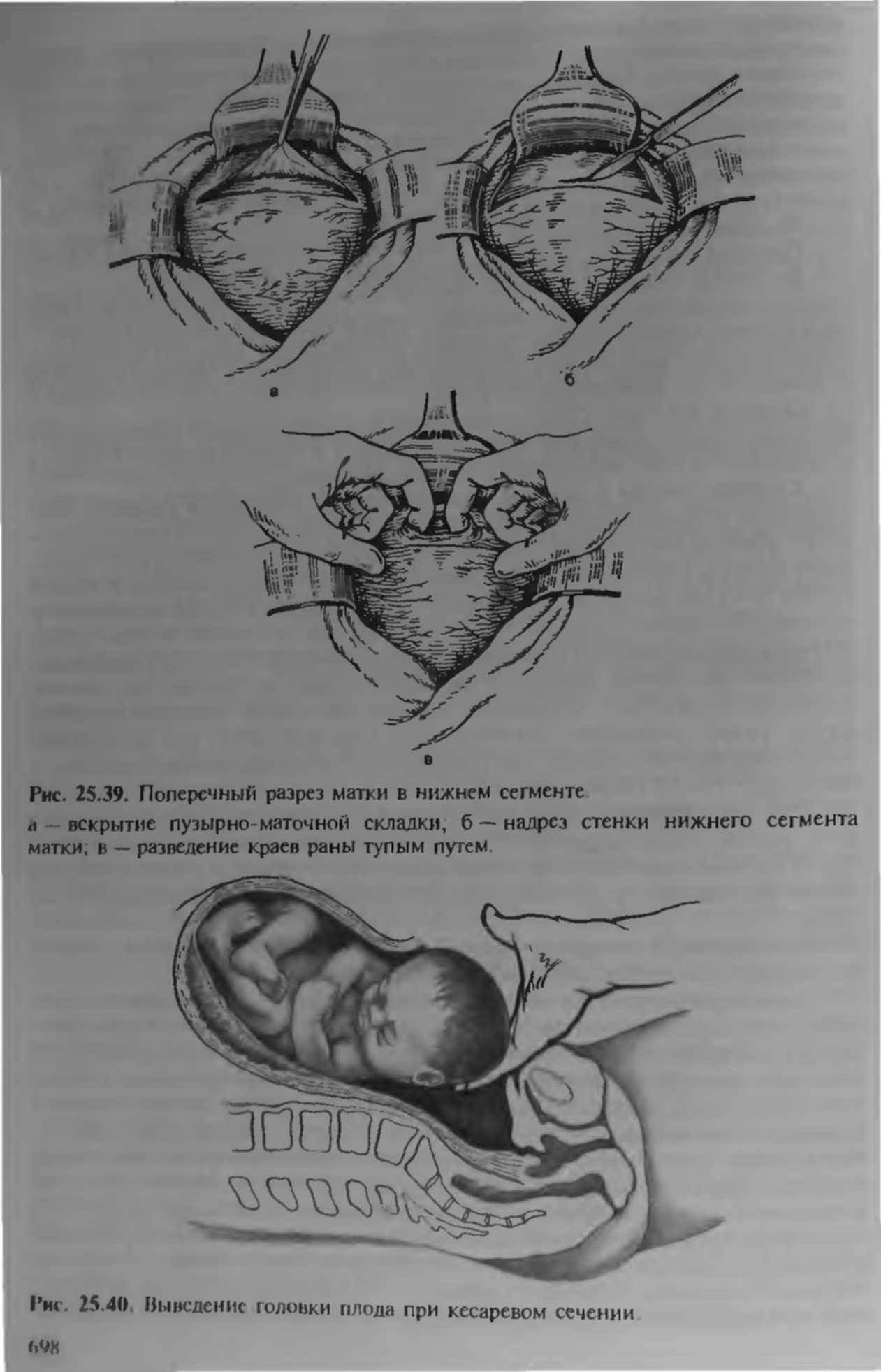
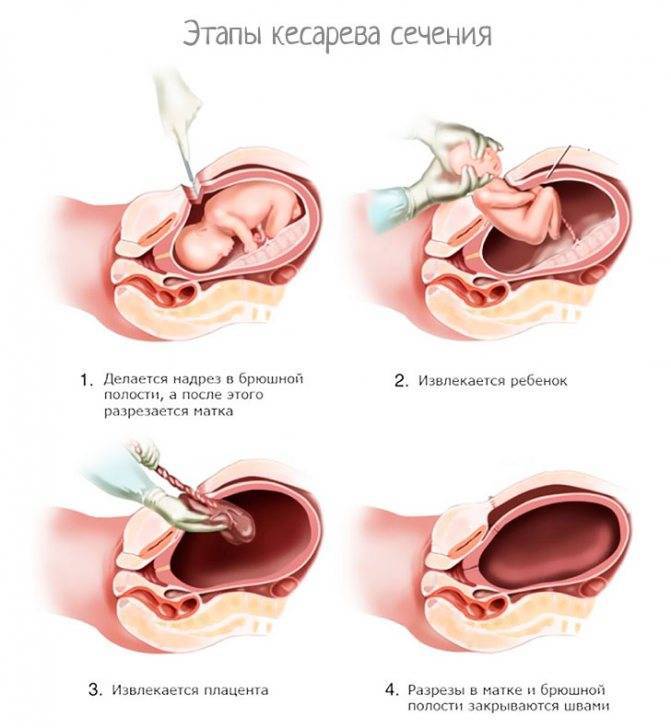
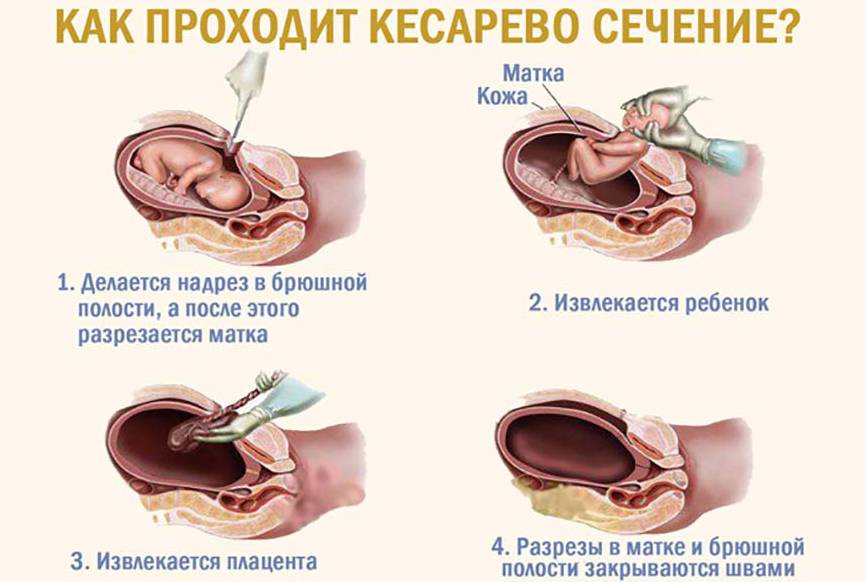
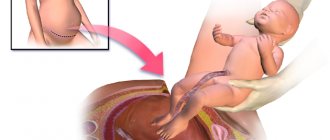
Ход операции
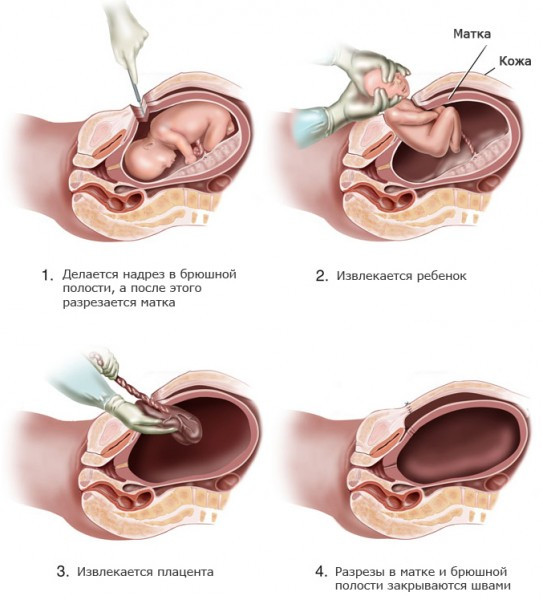
Вначале вводят препараты для общего или регионарного наркоза, разрезают кожу, матку, извлекают ребенка, послед, ушивают ткани и переводят пациентку в послеоперационную палату.
Какой будет наркоз
У подавляющего большинства женщин (около 90%) используется спинальная или эпидуральная анестезия. Она проводится таким образом: между поясничными позвонками тонкой спинальной иглой или набором (игла + катетер) для эпидуральной анестезии вводится раствор препарата.
Наступает полная потеря чувствительности от поясницы и до стоп, что позволяет выполнить все нужные манипуляции без боли и неприятных ощущений. Роженица находится все время в сознании, она отделена от операционного поля ширмой, но может поддерживать контакт с хирургом. После рождения ребенка его сразу можно приложить к груди.
Если такая регионарная анестезия противопоказана, есть необходимость длительной операции, то назначается общий наркоз. Препараты вначале вводят в вену, затем, после наступления медикаментозного сна, в трахею устанавливается трубка, через которую подается газовая смесь. При помощи этих лекарственных средств наступает полное расслабление мышечной системы и отключение сознания.
Как проходит второе кесарево сечение плановое
Второе кесарево сечение отличается от первого тем, что разрез проходит вблизи уже существующего рубца.
Все остальные этапы операции похожи:
- Разрез кожи подкожного слоя (у большинства женщин при плановом кесаревом он горизонтальный над лобком, не более 10 см, это предохраняет от грыж, быстрее проходит заживление).
- Рассечение матки в нижней части.
- Вскрытие плодного пузыря, удаление околоплодных вод.
- Извлечение ребенка.
- Пересечение пуповины.
- Удаление плаценты.
- Ушивание послойное тканей.
- Фиксация защитной повязки на коже и сверху пузырь со льдом.
После второго, а особенно третьего кесарева сечения женщине предлагается операция по перевязке маточных труб. Это является достаточно надежным способом предупреждения нежелательной беременности в дальнейшем, так как вынашивание плода с рубцами на матке очень опасно.
Возможные осложнения и их профилактика
При кесаревом сечении, особенно повторном, есть риски осложнений:
- потеря крови, превышающая норму (допускается до 500-750 мл) – маточная полость из-за сильного расслабления мышц при наркозе может с трудом сокращаться, для предупреждения тяжелой анемии вводится кровь или ее компоненты, а если кровотечение не удается остановить, то необходимо удаление матки;
- спаечная болезнь – любая операция в брюшной полости при заживлении вызывает образование спаек, то есть волокон, которые соединяют между собой органы (например, петли кишечника, мочевой пузырь с телом матки), в дальнейшем они приводят к появлению хронических болей в области живота, а если затрагивают проходимость маточных труб, то становятся причиной внематочной беременности, бесплодия; лечение – физиотерапия, лечебная гимнастика;
- воспаление внутреннего слоя матки (эндометрит) – происходит из-за проникновения бактерий в маточную полость, для предупреждения до операции в обязательном порядке вводят антибиотики;
- инфицирование шва – сопровождается покраснением, болью, появлением выделений, повышением температуры, чтобы предотвратить это, женщине назначается обработка антисептическими растворами, а дома необходимо смазывать ранозаживляющими мазями (Левомеколь, Бепантен плюс);
- образование грубого рубца на месте сшивания кожи – для смягчения и формирования тонкого шва применяют Контрактубекс, Дерматикс;
- расхождение краев раны – возникает при понимании тяжести, сильном натуживании при дефекации, надсадном кашле в первые дни, а также при присоединении инфекции, для лечения назначают медикаменты, может понадобиться хирургическая обработка раны и повторное наложение шовного материала.

Роды
Когда «кесарят»?
Решить, роды или кесарево должен врач на основании:
- возраста беременной;
- размеров ее таза;
- течения и срока беременности;
- угла между позвоночником и костью затылка плода;
- расчетной массы плода и его пола;
- вида тазового предлежания;
- готовности к родам шейки матки.
Роды при тазовом предлежании плода 100% должны проводиться с помощью оперативного вмешательства в таких случаях:
- плод – мальчик. Особенно опасны естественные роды, если предлежащая часть – мошонка;
- плод «стоит» на ножках или сидит по-турецки;
- спинка плода обращена к позвоночнику мамы;
- головка уже разогнута, до родов;
- когда ребенок одновременно с тазовым предлежанием и обвитием;
- таз узок или имеет аномальное строение;
- есть рубцы на матке, ее шейке или влагалище;
- матка не готова к родам на сроке больше 36 недель и не подготавливается к ним при введении необходимых препаратов, ускоряющих ее созревание;
- первые роды предстоят у пациентки старше 30 лет;
- любой патологии беременности: предлежании плаценты, гестозе, плацентарной недостаточности;
- патологиях плода: гемолитической болезни, задержке его развития;
- заболевания репродуктивных органов женщины: варикозная болезнь вен влагалища и вульвы, миома матки, аномалии матки;
- если предыдущие беременности заканчивались выкидышами или было мертворождение;
- данная беременность наступила вследствие ЭКО или после лечения бесплодия.
Когда можно родить самой?
Естественные роды при тазовом предлежании выполняются при сочетании таких признаков:
- женщина здорова;
- ее беременность протекает без патологии;
- плод один, женского пола, массой 1500-3600 граммов;
- находится в ягодичном предлежании;
- таз беременной нормальных размеров;
- не было осложнений беременности;
- шейка матки – зрелая.
Особенности акушерского родовспоможения
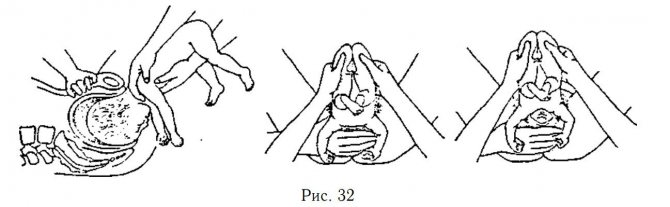
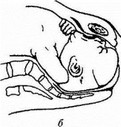
Роды в тазовом предлежании состоят из нескольких этапов рождения туловища. На каждом из них акушеры применяют разные приемы:
1-й этап – рождение до пупочной области;2-й этап – от пупка до нижнего края лопаток;3-й этап – появление ручек и плечевого пояса;4-й этап – рождение головы.

С момента первого этапа должно пройти не более 10 минут: когда показались ножки и пупок, это означает, что головка вступила в костное кольцо таза и прижала пуповину. В связи с этим существуют такие особенности ведения родов в тазовом предлежании:
- Во время возникновения схваток женщине нужно или лежать на том боку, куда смотрит спинка плода, или находиться на кровати в коленно-локтевом положении.
- Когда схватки изменяются на потуги, прибегают к стимуляции родовой деятельности окситоцином в небольших дозах, при этом одновременно расслабляют шейку матки – введением «Но-шпы».
- И при схватках, и при потугах нужно тщательно следить за сердцебиением плода и сократительной способностью матки, чтобы в случае признаков гипоксии перейти или на экстренное кесарево сечения (для этого обязательно готова операционная), или применить акушерские щипцы или вакуум-экстрактор.
- Когда можно прощупать ягодицы ребенка, датчик монитора накладывается непосредственно на них. Некоторые роддома обладают специальным оборудованием, позволяющим за секунды определять кислород и углекислый газ в крови младенца.
- Каждые 2-3 часа вводят препараты, улучшающие обмен кислородом между маткой и плацентой и усвояемость его тканями плода.
- После того, как из влагалища показались ягодицы, под местной анестезией выполняется рассечение промежности одним из способов – перинеотомией или эпизиотомией. Это поможет уменьшить травматизм идущей следом головки.
- Затем приступают к выполнению пособия по Цовьянову или классического пособия, захватывая руками бедра ребенка и проводя его, соблюдая все повороты, которые он должен пройти в норме.
- Если возникают проблемы с рождением головки, прибегают к другому приему, который заключается в удержании головки в согнутом состоянии и плавном выведении ее из влагалища.
- После рождения ребенка активно ждут рождения плаценты 20 минут, после чего вводят метилэргометрин для стимуляции сокращения матки (чтоб не было послеродового кровотечения).
Еще больше интересной информации вы можете узнать из статьи «Тазовое предлежание плода: естественные роды или кесарево»
Если женщина, у которой плод находится в тазовом предлежании, поступила в роддом уже со схватками, ей выполняют УЗИ в экстренном порядке, и по его результатам решают – начинать экстренное кесарево сечение или прибегать к родовозбуждению. Последнее выполняют, если шейка матки раскрыта более чем на 5 см.
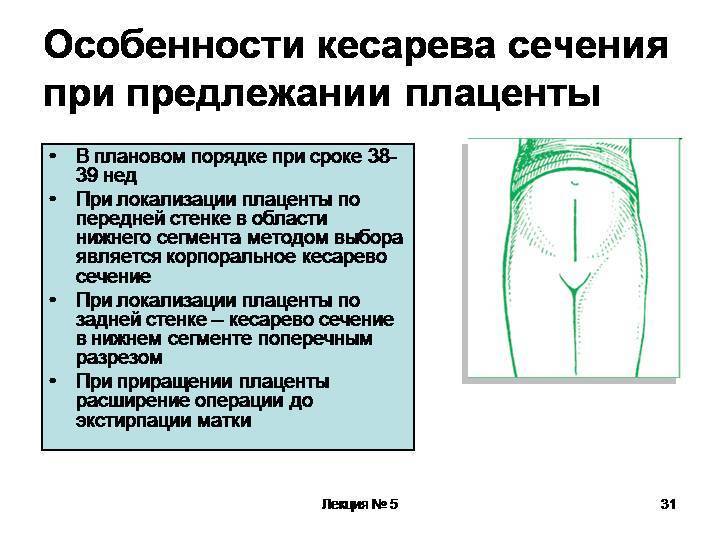
КЕСАРЕВО СЕЧЕНИЕ И ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
При полном предлежании плаценты, даже при отсутствии кровотечения, проводится операция кесарева сечения, т.к. самопроизвольные роды в этом случае невозможны. Плацента расположена на пути выхода ребенка из матки, и при попытке самостоятельных родов произойдет полная ее отслойка с развитием очень сильного кровотечения, что грозит гибелью как плода, так и матери. К операции также прибегают на любом сроке беременности при наличии следующих условий: • предлежание плаценты, сопровождающееся значительным кровотечением, опасным для жизни; • повторяющиеся кровотечения с анемией и выраженной гипотонией, которые не устраняются назначением специальных препаратов и сочетаются с нарушением состояния плода.
В плановом порядке операция кесарева сечения проводится на сроке 38 недель при сочетании частичного предлежания плаценты с другой патологией даже при отсутствии кровотечения. Техника проведения самой операции кесарева сечения выбирается хирургом накануне операции после проведения тщательного ультразвукового исследования и оценки расположения плаценты. Возможно как использование разреза на матке в нижнем сегменте, так и проведение корпорального сечения – рассечения тела матки. Метод обезболивания операции кесарева сечения – общий наркоз, так как спинальная и эпидуральная анестезия противопоказаны из-за высокого риска развития обильного кровотечения.
Если беременная с частичным предлежанием плаценты доносила беременность до срока родов при отсутствии значительного кровотечения, то возможно, что роды произойдут естественным путем. При раскрытии шейки матки на 5–6 см врач окончательно определит вариант предлежания плаценты. При небольшом частичном предлежании и незначительных кровянистых выделениях проводится вскрытие плодного пузыря. После этой манипуляции головка плода опускается и пережимает кровоточащие сосуды, кровотечение прекращается. В этом случае возможно завершение родов естественным путем. При неэффективности проведенных мероприятий роды завершаются оперативно.
К сожалению, после рождения ребенка остается риск развития кровотечения. Это связано со снижением сократительной способности тканей нижнего сегмента матки, где располагалась плацента, а также с наличием гипотонии и анемии. Кроме того, нередко встречается сочетание предлежания и плотного прикрепления плаценты. В этом случае плацента после родов не может самостоятельно полностью отделиться от стенок матки и необходимо произвести ручное обследование матки и отделение плаценты. Поэтому после родов женщины, имевшие предлежание плаценты, остаются под пристальным контролем врачей стационара и должны тщательно выполнять все их рекомендации. Нечасто, но все же бывают случаи, когда, несмотря на все усилия врачей и проведенную операцию кесарева сечения, кровотечение не останавливается. В этом случае приходится прибегать к удалению матки. Иногда это является единственным способом сохранить жизнь женщины при подобной патологии.
Хотя предлежание плаценты – серьезный диагноз, современная медицина позволяет выносить и родить здорового ребенка, но лишь при условии своевременной диагностики этого осложнения и при неукоснительном соблюдении всех назначений врача.
Причины формирования предлежания
Все причины, которые могут провоцировать неправильное положение, можно разделить на две группы. Первая вызвана особенностями или патологиями матери. К ним относятся:
- аномалии в строении матки;
- нарушение объема околоплодных вод (маловодие или многоводие);
- обвитие пуповиной, которая препятствует ребенку повернуться головкой вниз;
- беременность двойней (тройней);
- фиброма матки больших размеров, которая создает механические препятствия для нормального положения;
- пороки развития и аномалии в строении костей таза матери;
- аномалии в развитии плаценты;
- незначительный перерыв между беременностями, особенно если в предыдущей было кесарево сечение;
- снижение тонуса матки – чаще встречается у многократно рожавших или у тех, кто перенес множественные аборты, выскабливания, кесарево сечение или другие операции на матке;
- наследственный фактор.
Тазовое предлежание может быть вызвано аномалиями в развитии плода. Оно часто встречается у недоношенных детей, поскольку плод просто не успевает принять благоприятное положение. Ребенок с недостаточной массой тела, спровоцированной задержкой внутриутробного развития, также слишком активно перемещается в матке.
Наконец, причиной тазового предлежания могут стать такие внутриутробные патологии как гидроцефалия, увеличение щитовидной железы (зоб). Обычно такие патологии обнаруживают еще на ранних сроках беременности во время проведения УЗИ. Женщине может быть рекомендовано прерывание беременности.
Тазовое предлежание представляет определенные риски для ребенка. Смертность при родах в этом случае в 9 раз выше, чем при обычном головном предлежании. 80 % беременностей с таким показателем заканчиваются кесаревым сечением. При естественных родах у роженицы повышается риск разрыва внутренних половых органов, а у ребенка может развиться асфиксия, гипоксия, появиться гематомы. Роды часто осложняются слабостью родовой деятельности.
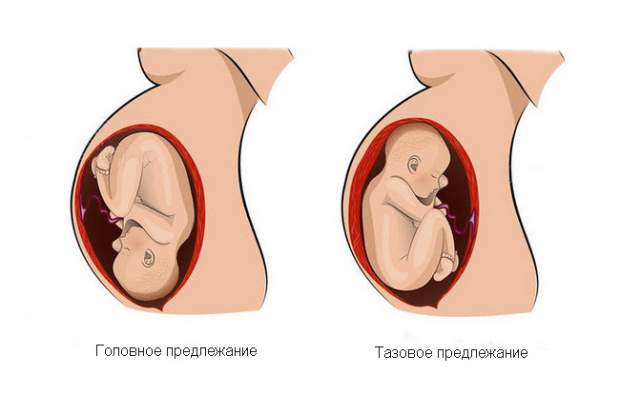
До 36-й недели плод может менять свое положение. Если у матери было отмечено тазовое предлежание до этого срока, это еще не значит, что оно сохранится до самых родов. В этом случае занимают выжидательную позицию. После 36-й недели шансы на естественное улучшение состояния минимальные. В этом случае необходима медицинская помощь.