8 серьёзных осложнений кишечных инфекций у детей
Содержание статьи
- Симптомы кишечной инфекции у детей
- Пути заражения
- Источник инфекции
- Механизм передачи возбудителя
- Пути заражения
- Симптомы
- Течение и общая симптоматика всех кишечных инфекций
- Виды кишечных инфекций
- Бактериальные кишечные инфекции
- Вирусные кишечные инфекции
- Протозойные кишечные инфекции
- Сальмонеллез
- Характеристика возбудителя
- Структура
- Типы вируса
- Вирус во внешней среде
- Пути заражения
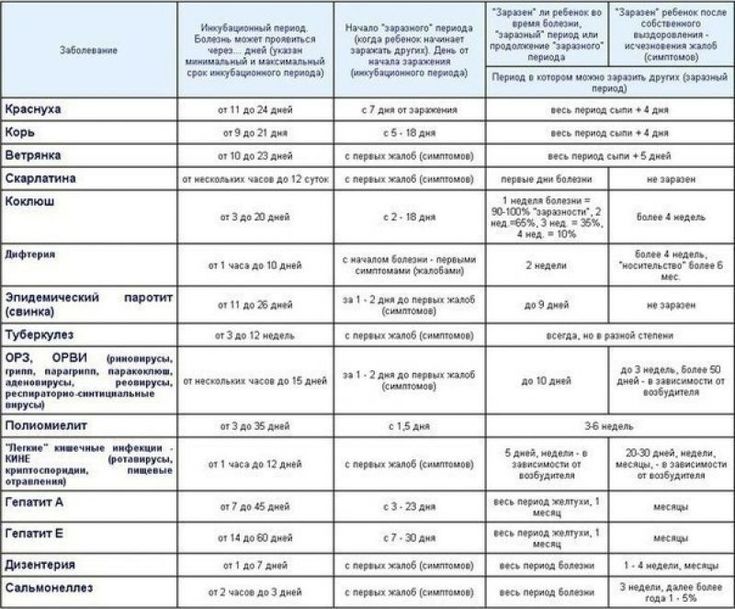
- Период инкубации и контагиозности
- Виды кишечных инфекций и возбудители, провоцирующие их развитие
- Бактериальная форма ОКИ
- Вирусная форма ОКИ
- Виды и формы кишечных инфекций
- Пути заражения и типы возбудителей
- Микроорганизмы-возбудители болезней
- Формы протекания
- Фазы течения болезней
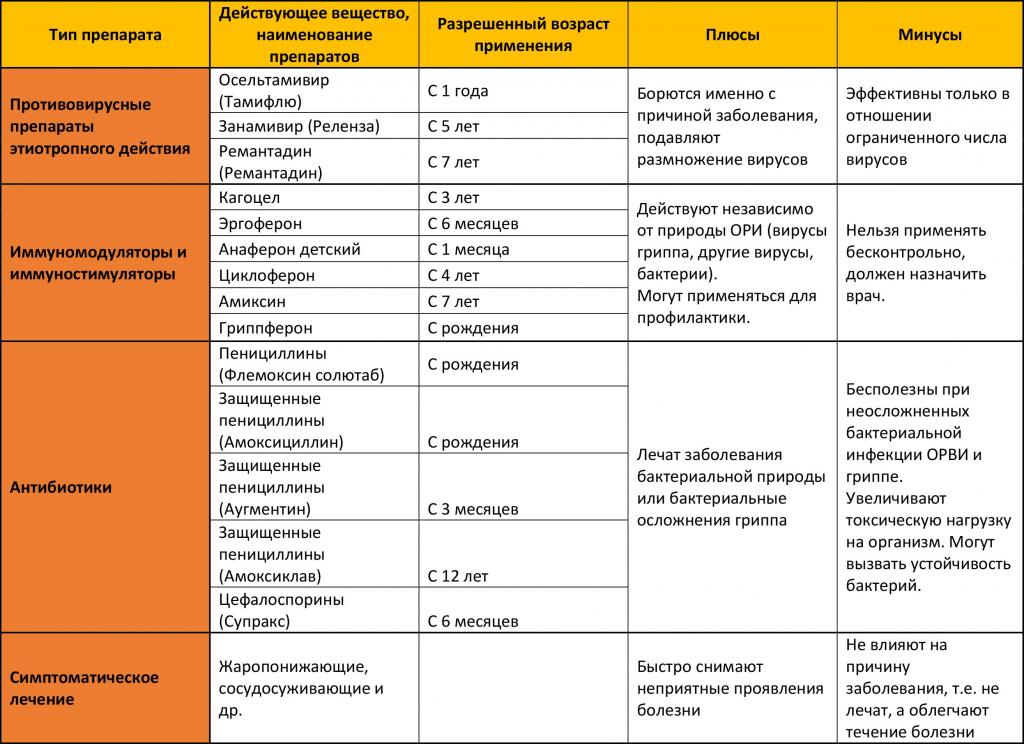
- Другие препараты при Covid-19
- Средства от ВИЧ и Эболы
- Малярийный агент Хлорохин
- Активный агент из Японии
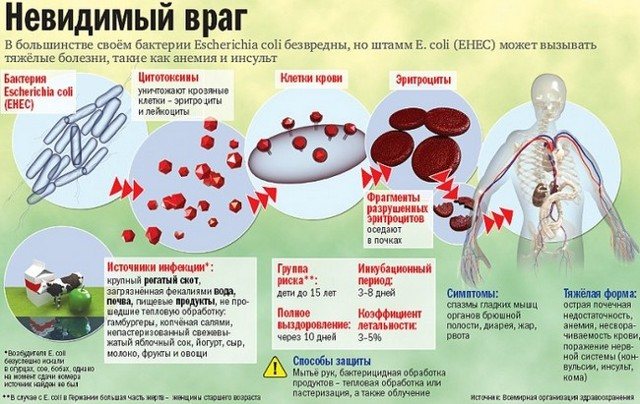
- Эшерихиозы, вызванные ЭПКП
- Эшерихиозы, вызванные ЭТКП
- Как же можно помочь моему ребенку, если он заболел?
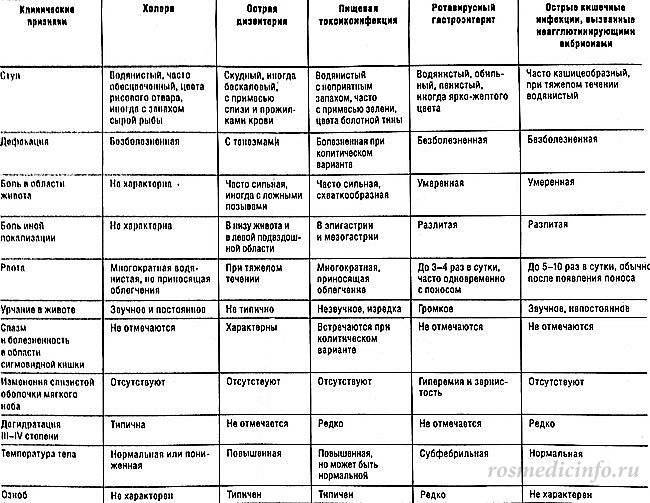
Симптомы кишечной инфекции у детей
Попав в желудочно-кишечный тракт человека, вредоносные микроорганизмы подвергаются воздействию ферментов слюнных желез, желудочного сока с высокой кислотностью, «полезных» бактерий в кишечнике. Однако такая защита работает не всегда: причиной может стать ослабленный иммунитет, неправильное питание, повышенная жизнестойкость возбудителя заболевания или его высокая концентрация. Согласно статистическим данным, предоставленным ВОЗ, ежегодно от этого недуга умирает около двух миллионов детей в возрасте до пяти лет.
Начало болезни может быть разным – резким и острым либо наоборот, медленным и слабовыраженным. В целом выделяют такие симптомы:
- беспричинная слабость;
- отсутствие аппетита;
- повышение температуры;
- тошнота;
- рвота;
- сыпь на теле;
- дискомфортные и болезненные ощущения в области живота;
- метеоризм (повышенное газообразование)
- расстройство стула.
Из них самые опасные симптомы, при которых стоит немедленно вызывать врача:

- острая боль в животе;
- неукротимая рвота (ребёнка даже нельзя напоить);
- на протяжении 6 часов отсутствует мочеиспускание;
- наличие крови в кале;
- резкое повышение температуры;
- изменение цвета кожи (сероватый оттенок);
- запавшие глаза и сухой язык (симптомы сильного обезвоживания);
- прекращение поноса при одновременном усилении рвотных позывов.

Самый распространённый признак кишечных инфекций – расстройство стула, вызванное воспалением слизистой оболочки кишечника, нарушением работы ЖКТ и активностью бактерий. Остальные встречаются часто, но необязательны. Однако в некоторых случаях чётко выраженных симптомов почти не наблюдается. Зато человек становится источником инфекции для окружающих. Здесь стоит отметить, что лабораторные исследования нередко находят вредоносные микроорганизмы в анализах здоровых людей. При полном отсутствии симптомов диагноз не ставят; но такой человек является носителем заболевания, и может способствовать его распространению. Поэтому его также необходимо пролечить.
Пути заражения
Источник инфекции
Источником заражения является бессимптомный носитель или больной человек, выделяющий патогенные микроорганизмы во внешнюю среду с рвотными и каловыми массами или с мочой. Выделение микробов происходит с начала заболевания до полного выздоровления (исчезновения всех симптомов). В случае вирусных инфекций оно продолжается ещё после выздоровления в течение двух-рёх недель. Таким образом, человек, болеющий кишечной инфекцией или менее двух недель назад перенёсший её, является источником заболевания для окружающих.
Механизм передачи возбудителя
Механизм передачи любой кишечной инфекции – алиментарный. То есть возбудитель всегда попадает в организм через рот. Это происходит при употреблении загрязнённых пищевых продуктов или воды, а также случайном облизывании ребёнком грязных рук или предметов и т.д.
Пути заражения
Заражение наиболее часто происходит орально-фекальным путём, например, при питье грязной, некипячёной воды или случайном заглатывании её во время купания в водоёмах, а также употреблении молока и молочных продуктов, мяса, яиц, тортов и др.
На втором месте стоит бытовой путь, при котором инфицирование происходит в результате контакта с загрязнёнными бактериями игрушками, полотенцами, дверными ручками или посудой. Ребёнок переносит возбудителей на свои руки, а потом, просто случайно облизнув руки или съедая что-либо, вносит микробы в рот, что приводит к развитию кишечной инфекции.
Таким образом, главная причина заболевания – это несоблюдение гигиенических норм (мытьё рук после посещения туалета, перед едой или приготовлением пищи, после контакта с больным и т. п.). Кроме того, немаловажная роль принадлежит длительному хранению пищевых продуктов, так как они могут оказаться обсеменёнными микробами при прикосновении грязными руками к ним. Этот способ передачи является характерным для кишечных инфекций бактериального происхождения.

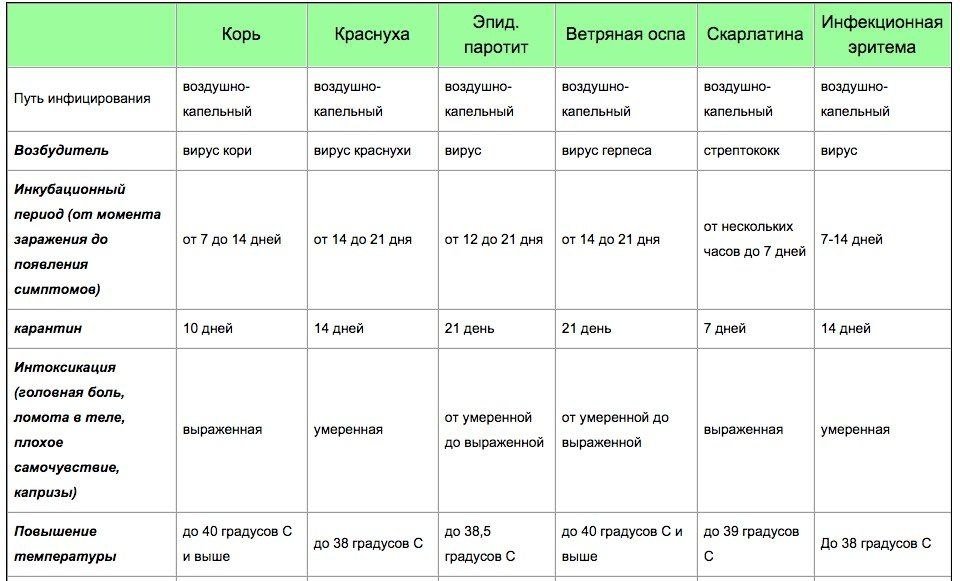
Что же касается кишечных инфекций вирусной этиологии, то они в основном передаются бытовым или воздушно-капельным путём. Так, например, взрослый носитель инфекции или болеющий ей в бессимптомной форме, целует ребёнка в щёчку, после чего малыш вытирает остатки слюны рукой, и возбудители оказываются на его коже. Спустя некоторое время он потянет руку в рот, и тем самым произойдёт заражение. Также заражение вирусной кишечной инфекцией осуществляется при тесных контактах детей друг с другом (в детском саду или на детской площадке).
Симптомы
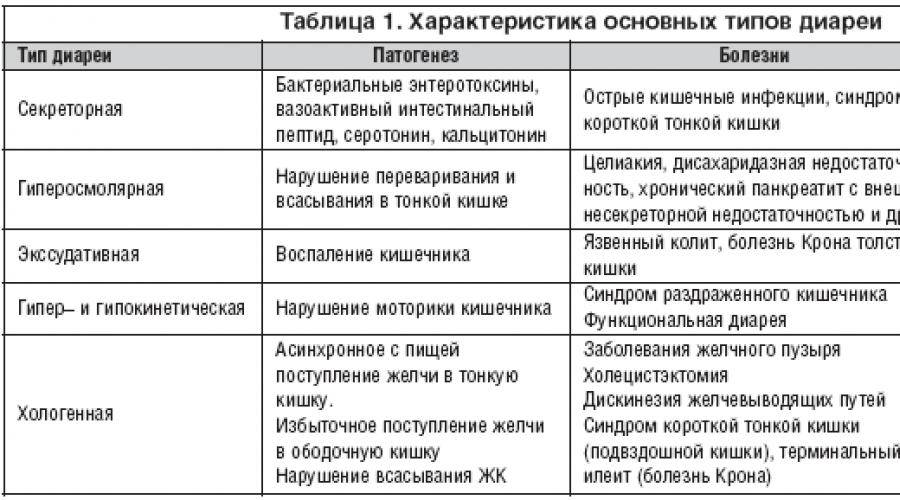
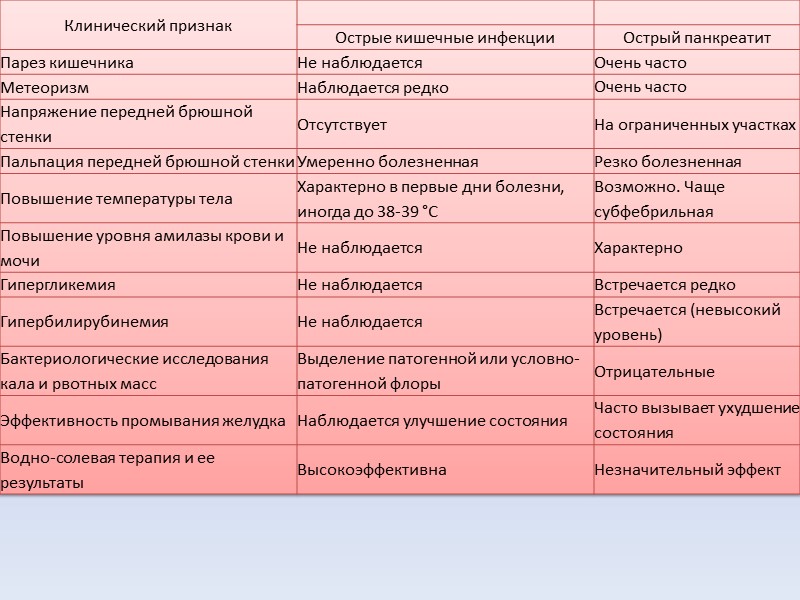
Течение и общая симптоматика всех кишечных инфекций
симптомовмикрофлорытошноталюбые кишечные инфекции главным образом проявляются двумя следующими синдромами:1.2.интоксикации
в настоящее время кишечный синдром при различных кишечных инфекциях принято подразделять на несколько следующих видов:
- Гастритический синдром;
- Гастроэнтеритический синдром;
- Энтеритический синдром;
- Гастроэнтероколитический синдром;
- Энтероколитический синдром;
- Колитический синдром.
болями в области желудкапищевое отравлениеГастроэнтеритический синдромчастымЭнтеритический синдромГастроэнтероколитический синдромЭнтероколитический синдромдизентерииКолитический синдромболями в нижней части животаИнфекционно-токсический синдромoголовными болямиломотойотсутствием аппетитаголовокружениемрезюмируя вышеописанную симптоматику кишечных инфекций, можно сказать, что данные заболевания могут проявляться следующими признаками:
- Неоднократный жидкий стул (100% случаев);
- Урчание и плески в животе (100% случаев);
- Повышение температуры тела на различные промежутки времени от нескольких часов до нескольких дней (100% случаев);
- Потеря аппетита (100% случаев);
- Тошнота (100% случаев);
- Боли в различных частях живота (100% случаев);
- Жажда из-за обезвоживания (90% случаев);
- Примесь крови в каловых массах (80% случаев);
- Общая слабость (70% случаев);
- Потеря массы тела (60% случаев);
- Каловые массы по внешнему виду похожи на рисовый отвар (60% случаев);
- Рвота (20% случаев);
- Задержка мочеиспускания (10% случаев).
Признаками обезвоживания являются следующие симптомы:
- Упорная рвота, которая не позволяет пить жидкости;
- Отсутствие мочи более 6 часов;
- Моча темно-желтого цвета;
- Сухой язык;
- Запавшие глаза;
- Сероватый оттенок кожи;
- Прекратился понос, но появились боли в животе или резко повысилась температура тела, или усилилась рвота.
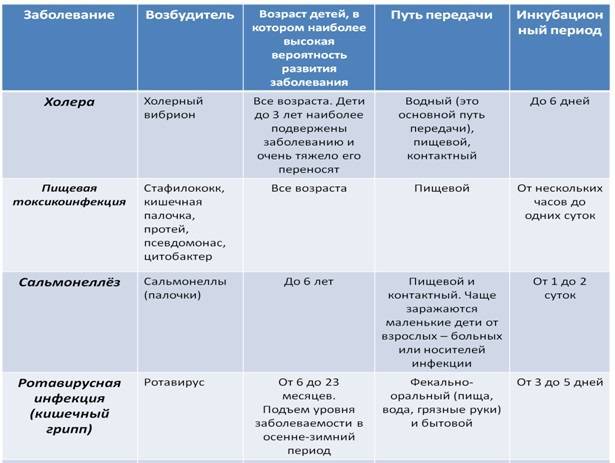
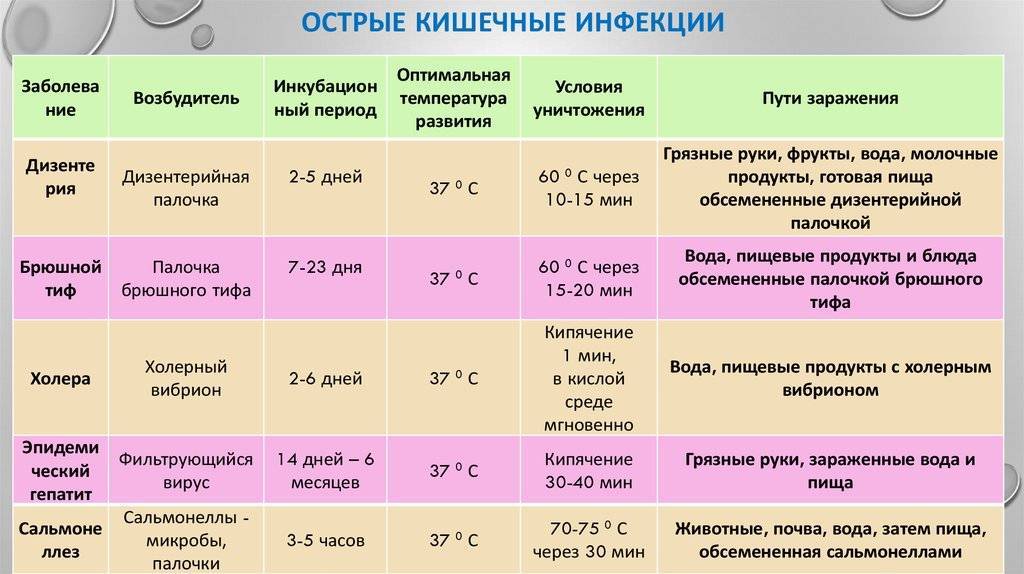
Виды кишечных инфекций
Все кишечные инфекции в зависимости от возбудителя делятся на бактериальные, вирусные и вызванные паразитарными организмами.
Бактериальные кишечные инфекции
Вызываются микробами, принадлежащими к бактериям. Возбудители могут быть патогенными или условно-патогенными. К первым относятся бактерии, не присутствующие в организме человека в норме, например, палочка брюшного тифа, холерный вибрион и др. Условно-патогенными являются те микроорганизмы, которые присутствуют в кишечнике человека в норме в небольших количествах, поэтому не приносят никакого вреда. Однако, если они размножаются или попадают в кишечник извне в большом количестве, то становятся патогенными и провоцируют развитие заболевания. Их примером является золотистый стафилококк.
Вирусные кишечные инфекции
К ним относятся: энтеровирусная, ротавирусная, аденовирусная, коронаровирусная и др. инфекции. Обусловлены попаданием в кишечник вирусов, которые способны вызвать воспаление его слизистой оболочки. Чаще всего у людей разного возраста встречается ротавирусная и энтеровирусная кишечная инфекция. Человек, перенёсший такое заболевание, остаётся источником заражения ещё в течение двух-трёх недель после выздоровления.
Протозойные кишечные инфекции
Лямблиоз, амёбиаз и др. Встречаются гораздо реже остальных, при этом заражение происходит, как правило, при заглатывании загрязнённой воды, например, при случайном проглатывании её при купании. В отличие от предыдущих кишечных инфекций протозойные могут протекать более длительно и требовать лечения специальными противопротозойными лекарственными препаратами.

Если развилась кишечная инфекция у ребёнка первого года жизни, то его следует обязательно госпитализировать в больницу, так как критическое обезвоживание у детей младше года может наступить слишком быстро и привести к серьёзным осложнениям вплоть до летального исхода.
Сальмонеллез
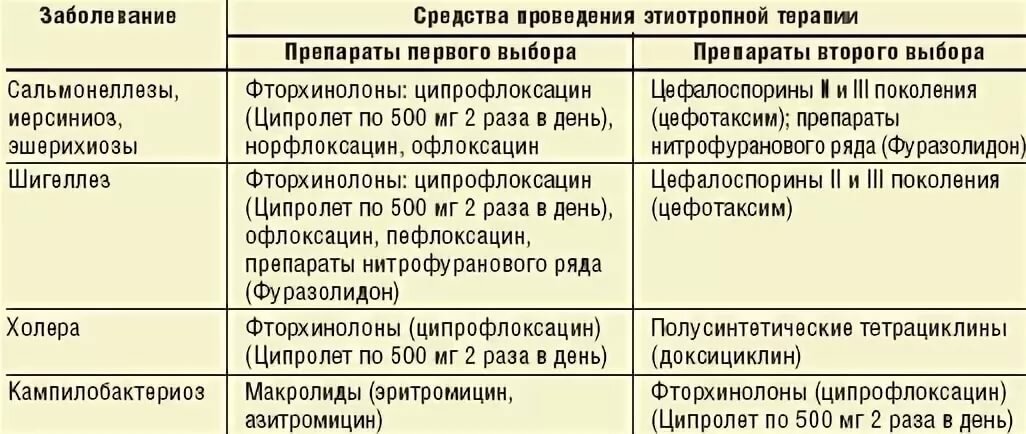
Какие бывают кишечные инфекции? Одной из острых инфекций, вызванных бактериями, является сальмонеллез. Основным источником заражения являются животные, носители сальмонелл. Главный путь передачи происходит через продукты питания – мясо животных и птиц, рыбу, молоко и яйца. Возможно получить инфекцию и после употребления некачественной воды из открытых водоемов. Сальмонеллы очень устойчивы к условиям внешней среды: хорошо переносят сушку, заморозку, устойчивы к копчению, сохраняются в солениях, но погибают при кипячении. Попадая из желудка в слизистые оболочки кишки, бактерии начинают выделять токсины, которые способствуют развитию болезни. Инкубационный период при сальмонеллезе (кишечной инфекции) в среднем составляет от 12 часов до суток. Заболевание нередко начинается остро, и отмечаются следующие симптомы:
- повышенная температура до 39 градусов;
- состояние озноба;
- боль в голове;
- недомогание и слабость;
- схваткообразные приступы боли в животе;
- тошнота и рвота;
- жидкий стул с неприятным запахом, пенистый до 10 раз в день, возможно содержание слизи, иногда примеси крови.
Для лечения используют препараты, восстанавливающие водно-солевой баланс, проводят обезвреживание и вывод токсинов, для уничтожения сальмонелл применяют антибиотики, поддерживают организм витаминными комплексами, восстанавливают полезные бактерии биопрепаратами. Все лечение проводится строго под наблюдением врача. В средних и тяжелых случаях – в отделениях стационара.
Характеристика возбудителя
ВК относятся к семейству пикорнавирусов и к роду энтеровирусов, который также включает полиовирус и эховирус. Энтеровирусы являются одними из наиболее значительных и распространённых патогенов у человека. ВК имеют много общих характеристик с полиовирусом
Наряду с контролем над полиовирусными инфекциями в большей части мира, большое внимание было уделено пониманию неполиовирусных энтеровирусов, таких как ВК
Структура
Все вирусы состоят из трёх или двух частей. Сюда входят:
- генетический материал, ДНК или РНК;
- белковая оболочка (капсид), которая защищает генетическую информацию;
- липидная оболочка (суперкапсид) иногда присутствует вокруг белковой оболочки, когда вирус находится вне клетки.
ВК представляет собой линейную одноцепочную РНК без липидной оболочки.
Типы вируса
Выделяют два типа ВК:
- ВК типа A приводит к боли в горле и появлению волдырей или сыпи на коже рук, ног, в ротовой полости;
- из-за ВК типа B возможно возникновение эпидемической плевродинии и воспалительных процессов в грудной клетке.
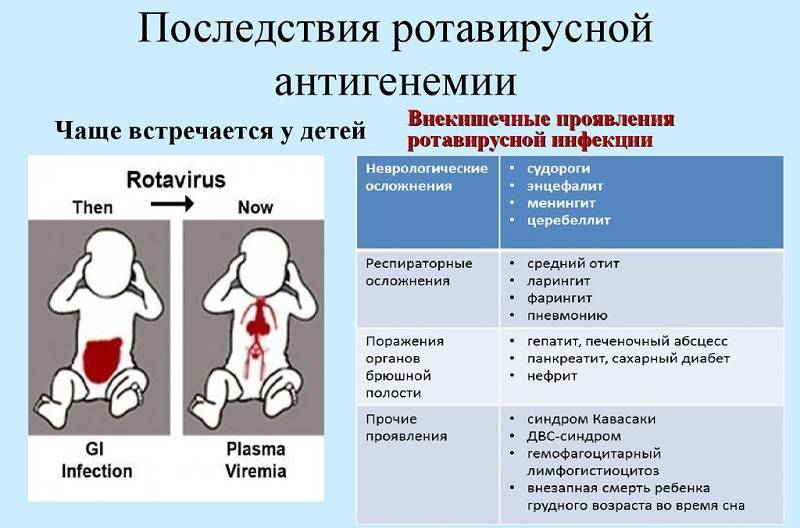
Оба типа ВК могут вызвать менингит (воспаление оболочек спинного и головного мозга), перикардит (воспаление сердечной сумки) и миокардит (воспаление сердечной мышцы). Из-за некоторых видов вируса может развиться диабет 1 типа.
Вирус во внешней среде
ВК имеют устойчивость к действию известных антибактериальных препаратов, 70 % спирту, 5 % лизолу. Они могут храниться в течение многих лет в замороженном состоянии. Инактивируются при помощи нагревания (50 С в течение получаса), высушивания, ультрафиолетового облучения. Обладают чувствительностью к формалину и хлористоводородной кислоте.
Пути заражения

ВК передаётся от человека к человеку. Патоген присутствует в секретах и жидкостях организма заражённых людей. Вирус может распространяться при контакте с секретами из дыхательных путей от инфицированных пациентов. Если заражённый человек протирает свой нос при насморке и затем прикасается к поверхности, эта поверхность будет заражена вирусом и станет источником инфекции. Патоген передаётся, если другой человек касается загрязнённой поверхности, а потом прикасается к своему рту или носу.
Люди с конъюнктивитом распространяют вирус, касаясь своих глаз, а затем контактируя с другими людьми или поверхностями. ВК также выделяется с калом, это может служить источником передачи патогена среди маленьких детей.
Вирусы первоначально размножаются в верхних дыхательных путях и дистальной части тонкой кишки. Было обнаружено, что вирусы реплицируются (удваиваются) в подслизистой лимфатической ткани и распространяются в ретикулоэндотелиальную систему (систему, состоящую из ретикулярной ткани, особого вида соединительной ткани, выстилающей и поддерживающей селезенку, лимфатические узлы и некоторые другие органы). Дальнейшее распространение на органы-мишени происходит после вторичного попадания вируса в кровоток.
Период инкубации и контагиозности
С момента попадания ВК в организм и до развития симптомов проходит около 1 – 2 дней.
Пациенты больше всего заразны в первые 7 суток болезни, но ВК присутствует в организме вплоть до недели после исчезновения проявлений. Патоген может дольше проживать у ребёнка и у лиц со слабым иммунитетом.
Виды кишечных инфекций и возбудители, провоцирующие их развитие
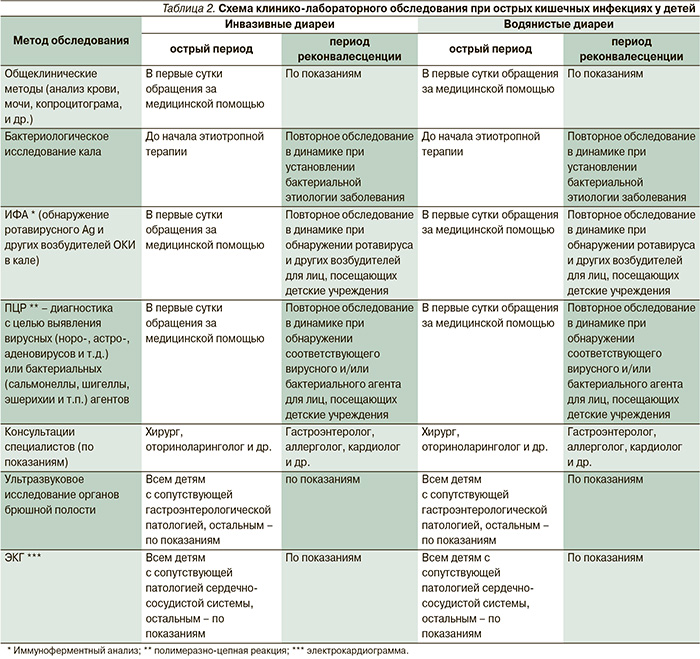
Кишечные инфекции делятся на два основных вида – они бывают бактериальные и вирусные. В зависимости от этиологии провоцирующего агента, отличается симптоматика заболевания у детей и подбирается корректное лечение. Каждый вид ОКИ у детей дополнительно подразделяется на подвиды, характеристика которых представлена в таблицах ниже.
Бактериальная форма ОКИ
| Виды бактериальной инфекции | Характерные симптомы | Особенности |
| Сальмонеллезная |
|
Инфекция попадает внутрь с молоком, яйцами, сливочным маслом и мясом. Заразиться можно не только от людей, но и от домашних питомцев. Особенно тяжело данную форму патологии переносят дети в 2-3 года. Иногда дополнительно развивается токсический шок (формируется отек мозга, почечная и сердечная недостаточность). |
| Стафилококковая |
|
Стафилококки живут в организме каждого человека, но ослабленный иммунитет и иные факторы (например, употребление несвежих продуктов) приводят к их активному размножению. Болезнь трудно лечить, так как патогенные бактерии быстро адаптируются к воздействию противомикробных средств. |
| Брюшнотифозная |
|
Инфицирование проходит от больного человека или бактерионосителя. Патогенные микроорганизмы выходят с калом и мочой, после чего распространяются в окружающей среде. Тяжелое течение заболевания может привести к коме. |
| Эшерихиоз |
|
Наиболее часто данная бактериальная инфекция появляется у новорожденных с дефицитом массы тела, а также в возрасте до 5 л. Болезнетворные палочки живут в бытовой сфере несколько месяцев, поэтому риск заражения очень высок. |
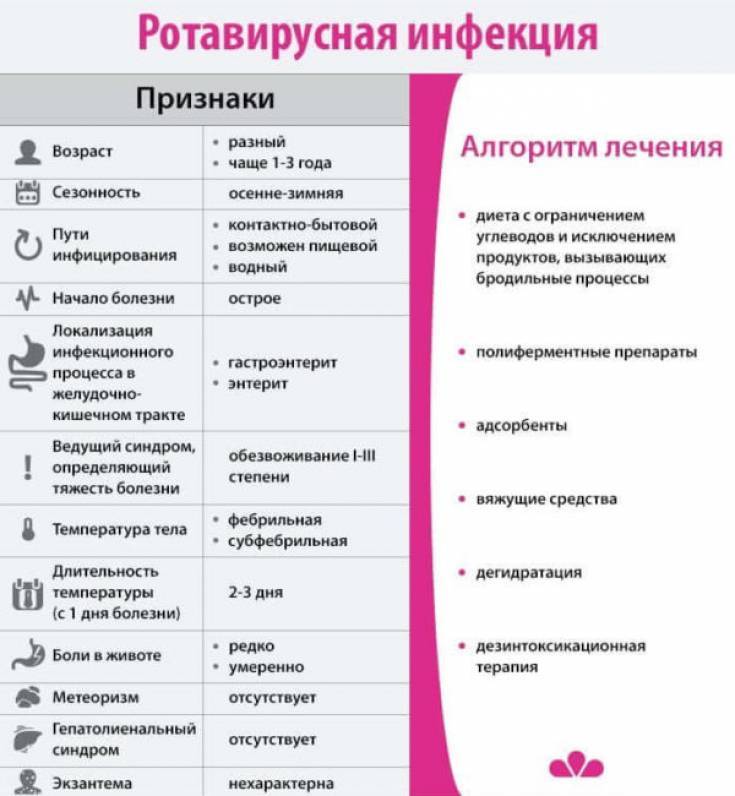
Вирусная форма ОКИ
| Виды вирусной инфекции | Характерные симптомы | Особенности |
| Ротовирусная (рекомендуем прочитать: ротовирусная кишечная инфекция у ребенка в 2 года: симптомы и лечение ) |
|
Является самой распространенной патологией, поэтому многие называют ее кишечным гриппом. Инфицирование возможно в любой период (в том, числе инкубационный) до полного выздоровления больного. |
| Энтеровирусная (подробнее в статье: как правильно лечить энтеровирусную инфекцию у детей?) |
|
Возникает из-за несоблюдения правил личной гигиены. Данной формой патологии болеют маленькие дети и подростки. |
| Аденовирусная |
|
Редкая вирусная болезнь, встречается у малышей до трех лет. Передается через воду (например, в бассейне) и воздушно–капельным путем. |
Виды и формы кишечных инфекций
Возбудители инфекции, попадая в кишечник, начинают размножаться, отравляя организм токсинами, что приводит к появлению характерных тяжелых симптомов. Дети гораздо более восприимчивы к инфекциям, чем взрослые. Это обусловлено тем, что защитные силы организма у них слабее, микробы быстро распространяется по различным отделам более короткого кишечника. К тому же кислотность желудочного сока у ребенка ниже, чем у взрослого, поэтому жизнеспособность патогенных микроорганизмов выше.
Наиболее часто такие заболевания возникают у малышей в возрасте до 3 лет. Частые кишечные инфекции у ребенка могут стать причиной отставания его в физическом и психическом развитии. Особенно легко заражаются ослабленные дети.
Пути заражения и типы возбудителей
Основные пути передачи возбудителей – это контакт с больным или вирусоносителем, а также фекально-оральный (через воду, продукты, грязные руки и предметы быта), воздушно-капельный (через воздух, при кашле больного) и трансмиссионный (инфекцию распространяют грызуны и насекомые).
В особую группу выделяются пищевые инфекции, к которым относятся холера, дизентерия, сальмонеллез, вирусный гепатит А. Возбудители пищевых инфекций могут длительно сохраниться в таких продуктах, как яйца, сливочное масло, сметана, сыр, творог.
К пищевым инфекциям относят также так называемые зооантропонозы. Это бруцеллез, ящур, туберкулез, сибирская язва. Носителями инфекции являются животные. Заразиться можно, употребляя в пищу мясо и молоко (молочные продукты) больных животных.

Микроорганизмы-возбудители болезней
Возбудителями чаще всего являются бактерии. К ним относятся, например, дизентерийная палочка, вибрион холеры, сальмонелла, кампилобактерия. Если малыш физически крепок, у него достаточно сильный иммунитет, то большая часть бактерий нейтрализуется слюной, желудочным соком, подавляется полезной микрофлорой кишечника.
Предупреждение: Если ребенок плохо пережевывает пищу, ест на ходу, переедает, у него не успевает выделяться достаточное количество слюны, способной уничтожать вредные бактерии. Употребление щелочной минеральной воды снижает эффективность воздействия на них соляной кислоты желудочного сока. Антибиотики убивают полезную микрофлору, которая не дает развиваться патогенным микробам.
Существуют так называемые условно-патогенные бактерии (стафилококки, кишечные палочки), которые являются неотъемлемой частью естественной микрофлоры кишечника и не наносят вреда организму. Однако при неблагоприятных условиях (нехватке полезных лактобактерий, ослаблении иммунной защиты) они начинают усиленно размножаться.
Помимо бактерий, вызывать заболевания могут вирусы (ротавирусы, аденовирусы, энтеровирусы), простейшие микроорганизмы (амебы, лямблии), грибки.
Наиболее часто у детей встречаются такие инфекционные заболевания, как дизентерия, сальмонеллез, кампилобактериоз, ротавирусная, стафилококковая инфекция. Заболевание развивается у отдельно взятого малыша (спорадическое заражение), но нередко в детских учреждениях возникают вспышки (эпидемии) тяжелых кишечных инфекционных заболеваний, которые зачастую носят сезонный характер. Замечено, что пик заболеваемости дизентерией приходится на летне-осенний сезон, а ротавирусной инфекцией – на зиму.

Формы протекания
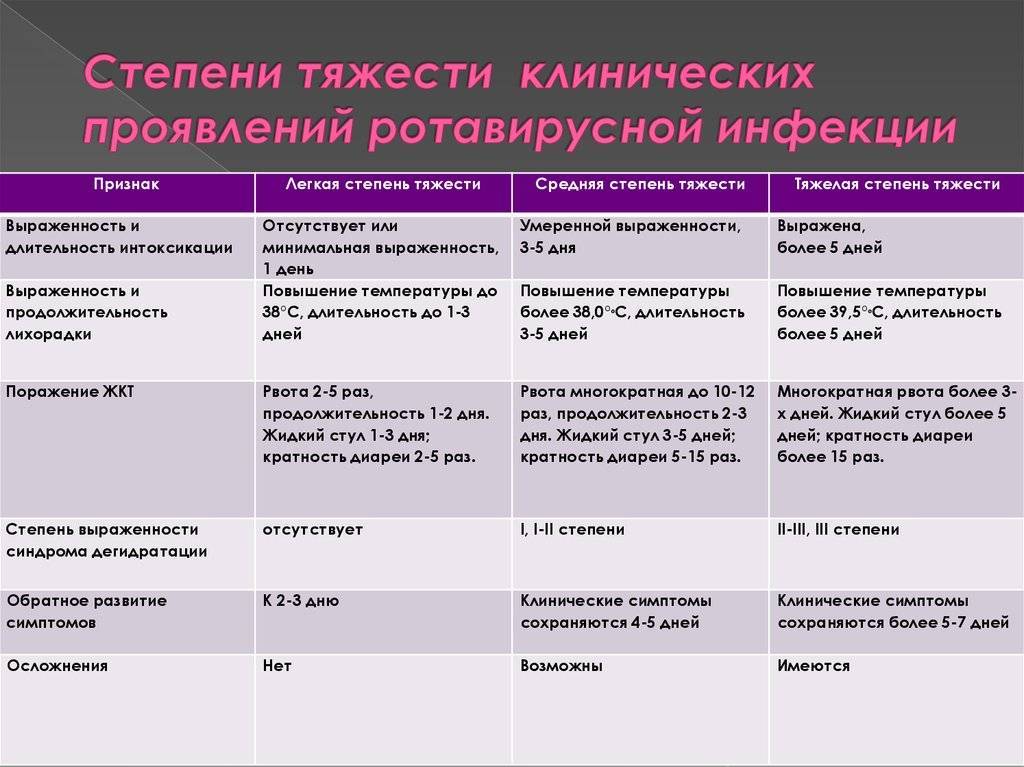
Кишечная инфекция у детей может развиваться в легкой, средней тяжести и тяжелой форме. В зависимости от того, насколько ярко выражены симптомы, протекание болезни может быть типичным и атипичным (со стертыми симптомами).
Возбудители могут поражать пищеварительный тракт не полностью, а лишь некоторые его отделы. В зависимости от того, в каком отделе желудочно-кишечного тракта развивается инфекция, выделяют следующие виды заболеваний:
- гастрит (воспаление слизистой оболочки желудка);
- дуоденит (воспаление двенадцатиперстной кишки);
- энтерит (поражение тонкого кишечника);
- колит (поражение толстого кишечника).
Очень часто возникают смешанные формы заболевания, например, гастроэнтерит, гастроэнтероколит.
Фазы течения болезней
В развитии кишечного инфекционного заболевания выделяют 3 фазы.
Острая фаза может длиться до 1.5 месяцев.
Затяжной называют фазу болезни, не прекращающейся через 1.5 месяца.
Хроническая – это фаза, при которой эпизоды заболевания периодически повторяются, так как инфекция продолжает оставаться в организме свыше 6 месяцев.
Другие препараты при Covid-19
Средства от ВИЧ и Эболы
Ремдезивир был первоначально разработан против Эболы, но никогда не был одобрен, потому что эффективность против Эболы была недостаточной. Но в случае с коронавирусом ситуация другая, потому что в клеточных культурах была обнаружена четкая активность против клеток «короны».
А также первые клинические испытания терапии активным веществом, в том числе в Ганновере, показали многообещающие эффекты. Хотя Ремдезивир не может предотвратить попадание вируса в клетки, он ингибирует размножение вируса в легочной ткани.
Препарат от ВИЧ под торговым названием Kaletra объединяет два так называемых ингибитора протеазы: лопинавир и ритонавир. Он уже использовался во время эпидемии ОРВИ в 2002/2003 году и производился в виде сока или таблеток для лечения ВИЧ-инфекции.
Комбинация активных ингредиентов ингибирует специальные ферменты, необходимые вирусу для размножения. При Covid-19 его можно использовать при тяжелом дыхании и нехватки кислорода.
Малярийный агент Хлорохин
Еще одним возможным препаратом против заболевания Ковид-19 считается Хлорохин, который используется в качестве средства против малярии более 80 лет.
В настоящее время в Китае, Италии и Франции проводятся испытания на лечение у пациентов с Covid-19. Французские исследователи сообщили, что хлорохин уменьшает количество вируса в горле.
Активный агент из Японии
Еще один препарат, который показал себя с хорошей стороны против коронавируса – это Camostat Mesilate, который одобрен в Японскими и инфекционистами, применяющееся для лечения воспаления поджелудочной железы (панкреатит).
Инфекционисты Немецкого центра приматов Геттингена обнаружили, что препарат блокирует механизм, который забрасывает коронавирус в клетки.
Эшерихиозы, вызванные ЭПКП
Большинство заболеваний вызывают 4 серотипа: О18, О111, О55, О26. Преимущественно болеют дети раннего возраста, находящиеся на искусственном вскармливании.
Сезонность: зимне-весенняя. Пути заражения: контактно-бытовой (часто внутрибольничный) и пищевой. Возможен эндогенный путь развития диареи, о чем свидетельствует частота носительства эшерихий у здоровых лиц и нередкое появление патологического стула в период интеркурентных заболеваний, например, острых респираторных заболеваний (ОРЗ). В зависимости от пути заражения и возраста детей, заболевание может протекать в трех клинических вариантах.
Первый — «холероподобный вариант» течения болезни наиболее характерен для детей первого года жизни. Заболевание имеет постепенное начало с появлением симптомов:, рвоты диареи и присоединением других симптомов болезни в последующие 3-5 дней.
Температура тела у большинства больных нормальная или субфебрильная, гипертермия почти не наблюдается. Рвота (срыгивание) — наиболее постоянный симптом, который появляется уже с первого дня болезни и носит упорный, длительный характер. Стул водянистый, брызжущий, желто-оранжевого цвета, с умеренным количеством слизи, перемешанной с калом. Частота его нарастает и достигает максимума на 5-7-й день болезни. Редко отмечаются схваткообразные боли в животе.
По частоте тяжелых форм болезни у грудных детей эшерихиозы энтеропатогенной группы стоят на 3-м месте после иерсиниоза и сальмонеллеза (S. thyphimurium). Наиболее тяжело протекают заболевания, вызванные ЭПКП О55 и О111. Тяжесть состояния у больных обусловлена не симптомами интоксикации, а выраженными нарушениями водно-минерального обмена и развитием эхсикоза II и III степени. В отдельных случаях отмечается гиповолемический шок; снижение температуры тела, холодные конечности, акроцианоз, токсическая одышка, затемненное сознание, тахикардия, изменения кислотно-основного состояния (КОС). Слизистые сухие и яркие, кожная складка не расправляется, большой родничок западает. Может развиться олигоанурия. Таким образом, «холероподобная» форма ЭПЭ у детей раннего возраста имеет специфическую симптоматику и в большинстве случаев не представляет трудностей в дифференциальной диагностике: постепенное начало, водянистая диарея, упорная нечастая рвота, умеренная лихорадка, эксикоз при отсутствии выраженных симптомов интоксикации.
Второй вариант течения эшерихиозов группы ЭПЭ, который встречается у 30% больных, — легкий энтерит, возникающий на фоне ОРЗ у детей раннего возраста. При этом можно думать о вторичном эндогенном инфицировании эшерихиями при ослаблении иммунореактивности организма за счет основного заболевания.
Третий клинический вариант болезни — пищевая токсихоинфекция (ПТИ). К его развитию приводит пищевой путь инфицирования, характерный для детей старше 1-го года. Этому синдрому свойственны рвота, водянистая диарея. Однако, имеются и отличия от токсикоинфекций другой этиологии (дизентерийной, сальмонеллезной, стафилококковой):
1. у большинства детей подострое и постепенное начало с развитием всех симптомов к 3-4-му дню болезни;
2. преимущественно легкое течение заболевания;
3. отсутствие симптомов интоксикации, тяжесть болезни определяется явлениями эксикоза.
Эшерихиозы, вызванные ЭТКП
Несмотря на разнообразие возбудителей этой группы, большинство заболеваний обусловлено пятью из них: O8, О6, О9, О75 и О20. Эшерихиозы этой группы широко распространены среди детей всех возрастных групп и являются этиологическим фактором каждого третьего, лабораторно расшифрованного, гастроэнтерита или энтерита. Эта группа заболеваний отличается преимущественно летней сезонностью (июль-август).
Однако, в клиническом течении болезни отмечается их большое сходство с эшерихиозами, вызванными ЭПКП. У детей 1-го года жизни заболевания группы ЭТЭ протекают в виде «холероподобной» диареи, а у детей старше 1-го года — по типу ПТИ, что связано с действием «холероподобного» термолабильного энтеротоксина, который с одинаковой частотой обнаруживается в обеих группах эшерихий.
Как же можно помочь моему ребенку, если он заболел?
Самое важное правило и единственный доказанно эффективный способ лечения — это питье. Так как с рвотой и поносом выходит много жидкости, нам крайне необходимо обеспечить ребенку поступление воды и солей с питьем
Если у малыша было два-три эпизода рвоты и столько же жидкого стула, можно допаивать обычной водой. Но если рвота или диарея чаще, надо подключать растворы для оральной регидратации. Это специальные смеси для разведения водой, в составе которых есть натрий, калий, хлор, глюкоза. Их можно купить в аптеке (позаботьтесь о том, чтобы они были в семейной аптечке). Схемы приготовления раствора и дозы указаны в инструкции.
Очень важное правило выпаивания – поить дробно, маленьким количеством (это может быть одна-две чайные ложки раствора), больший объем после рвоты может провоцировать новый приступ. Не заставляйте ребенка есть насильно
При отсутствии рвоты кормите небольшими порциями, лучше, чтобы это были овощные супы, каши, нежирное мясо, овощи в отварном и запеченном виде, кисломолочные продукты, творог. Некоторые дети после двух лет хуже переносят цельное молоко, в таком случае его стоит ограничить до выздоровления
Не заставляйте ребенка есть насильно. При отсутствии рвоты кормите небольшими порциями, лучше, чтобы это были овощные супы, каши, нежирное мясо, овощи в отварном и запеченном виде, кисломолочные продукты, творог. Некоторые дети после двух лет хуже переносят цельное молоко, в таком случае его стоит ограничить до выздоровления.
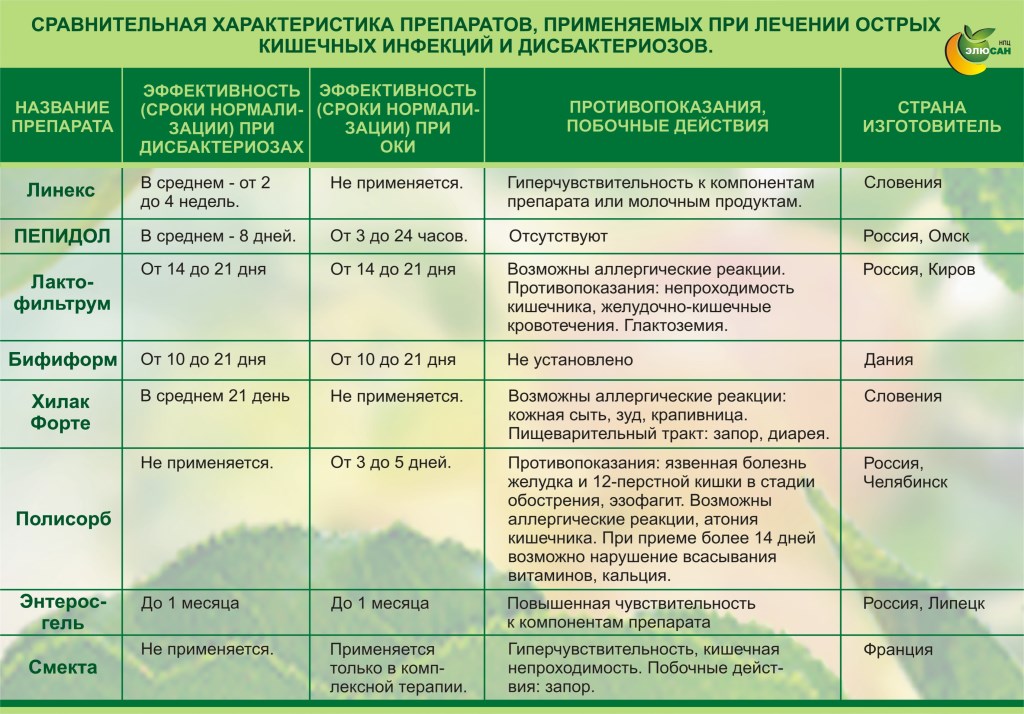
К недоказанным и неэффективным способам лечения относятся: нифуроксазид, многочисленные сорбенты, пробиотики, иммуномодуляторы и интерферон, ферменты.