Плацента: когда она формируется, на каком сроке беременности завершается процесс формирования?
Содержание статьи
- Развитие
- Как растет плацента. Степени зрелости плаценты
- В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
- Как работает плацента
- Предлежание плаценты
- Что происходит с плацентой после родоразрешения
- Как формируется плацента во время беременности: на каком сроке образуется
- Строение
- Материнская часть
- Плодная часть
- Котиледон
- Когда формируется плацента при беременности: сроки и особенности процесса
- Причины низкого прикрепления плаценты
- Признаки низкого расположения плаценты
- Роды при низком расположении плаценты
- Как формируется плацента во время беременности: на каком сроке образуется
- Вопрос: На каком сроке формируется плацента?
- Узнать больше на эту тему:
- Форма для дополнения вопроса или отзыва:
- Похожие вопросы
- Беременность
- Строение
- Нарушения отделения плаценты
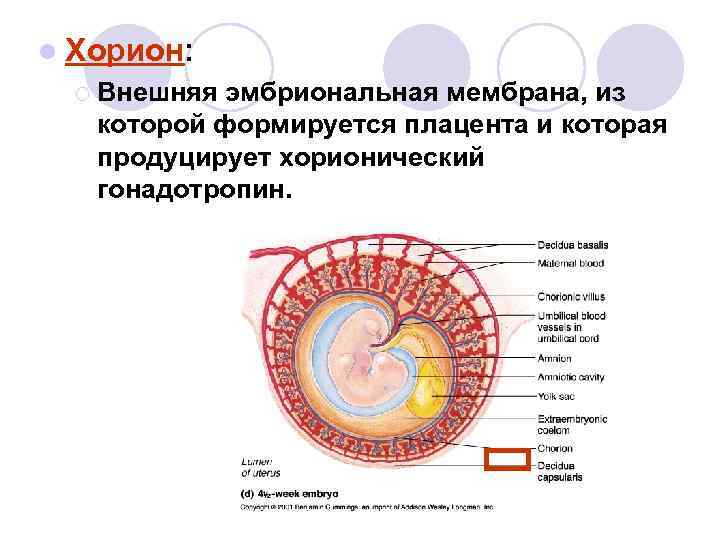
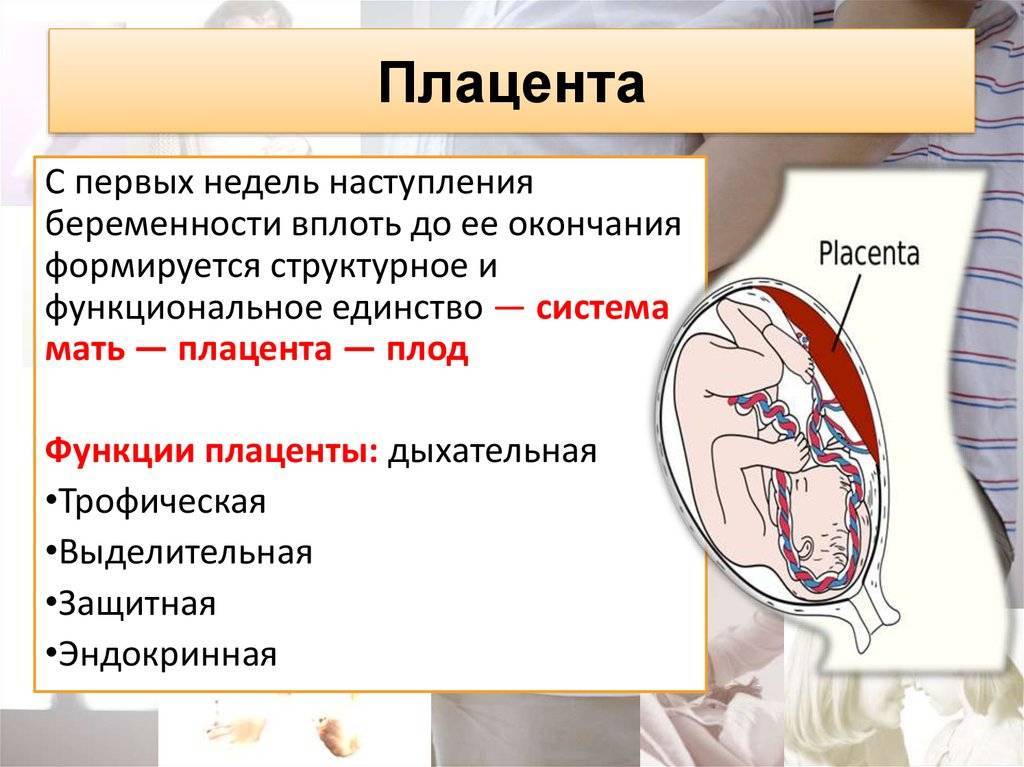
- Понятие плаценты и функции, которые она выполняет
- Как образуется плацента?
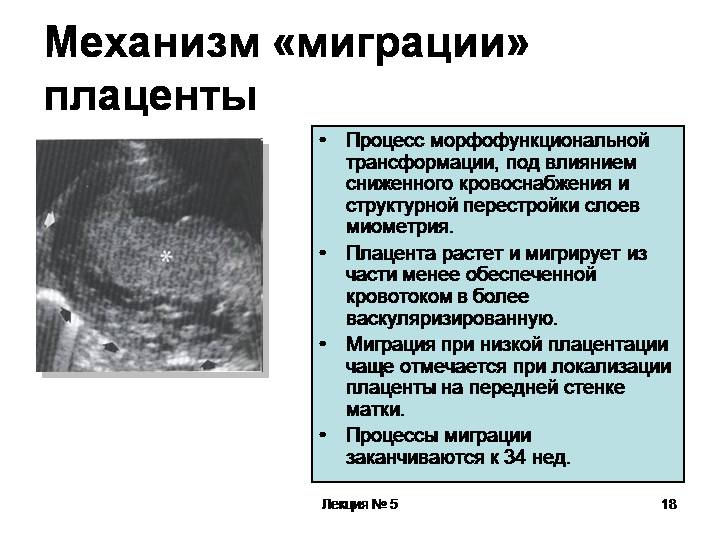
Развитие
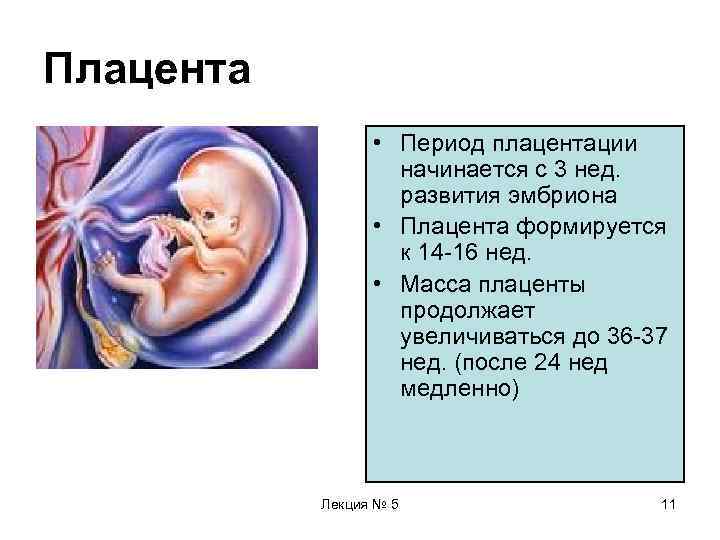
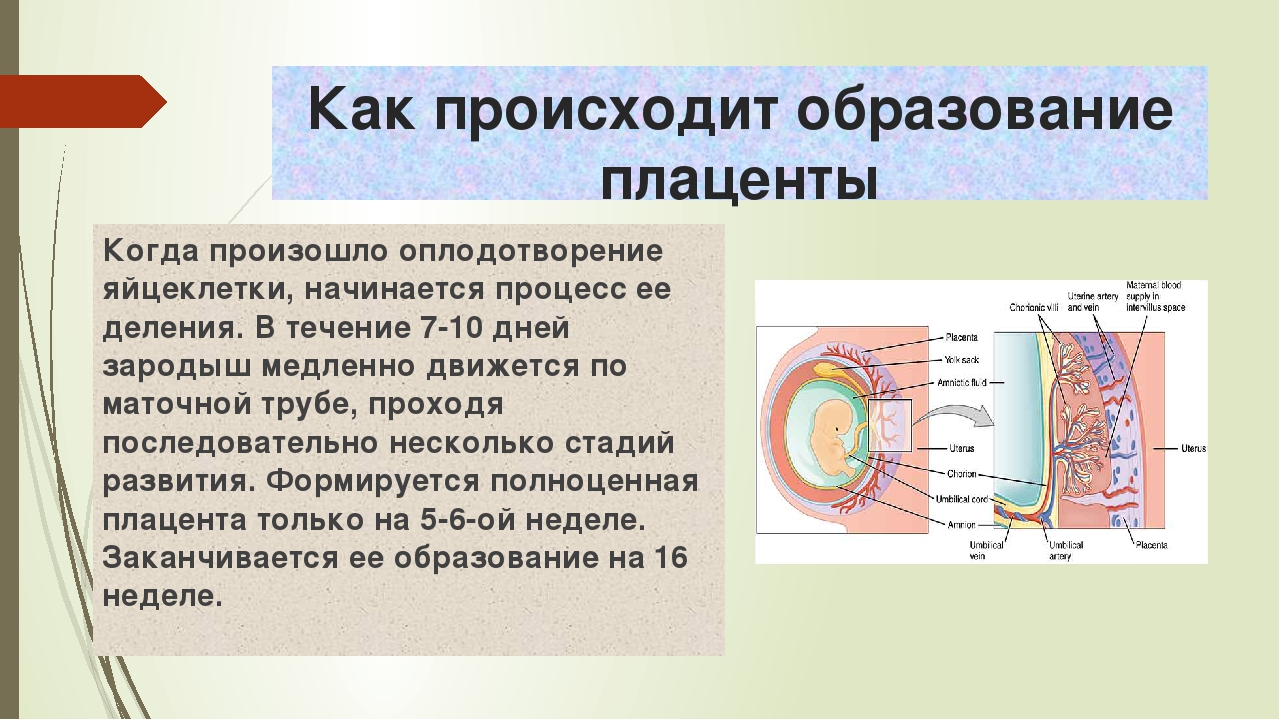
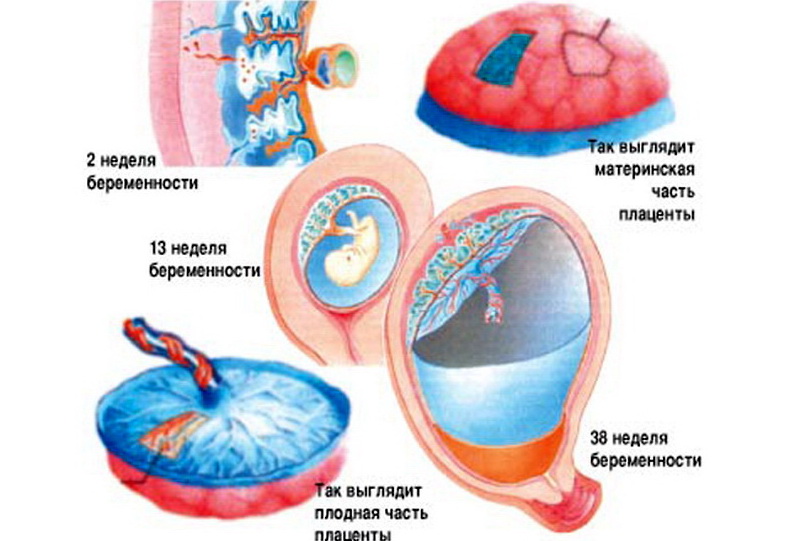
Вы уже из статьи смогли узнать, на какой неделе беременности формируется плацента, как она устроена, теперь проследим ее развитие. Она начинает зарождаться в момент оплодотворения. Активный рост начинается только со второй недели беременности, к тринадцатой уже сформирована ее структура, а пик активности – восемнадцать недель гестации
Но важно заметить, что ее рост и развитие завершаются только после рождения малыша на свет
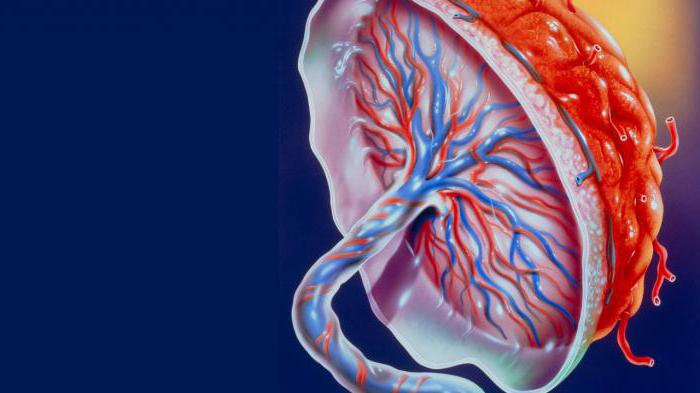
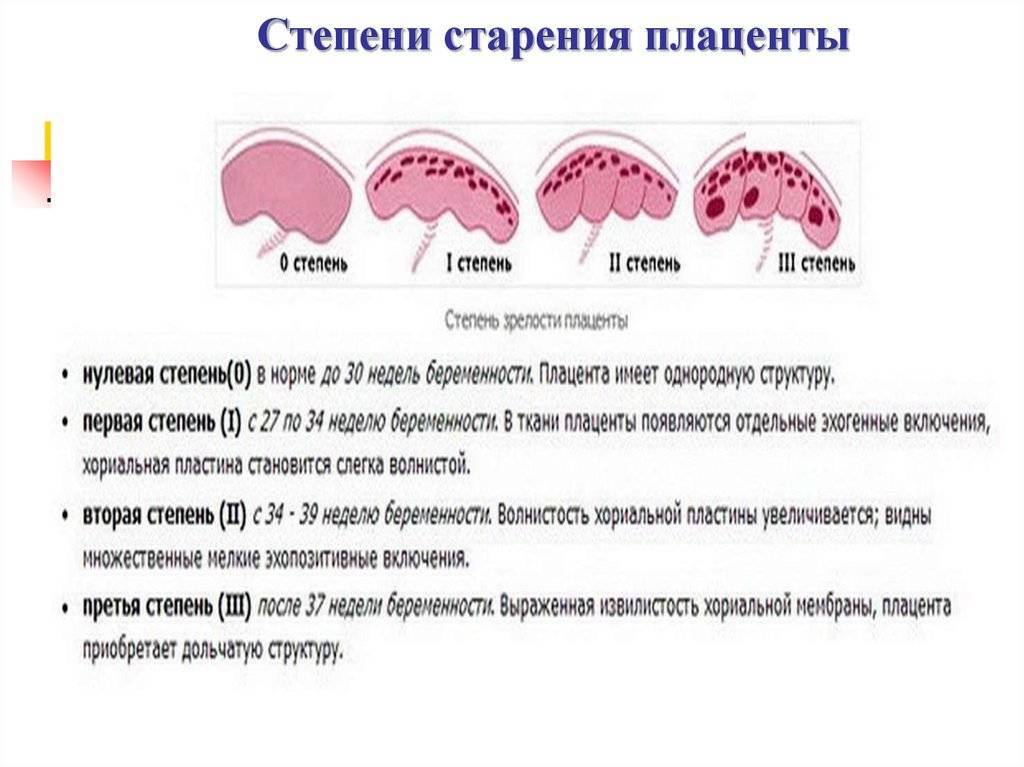
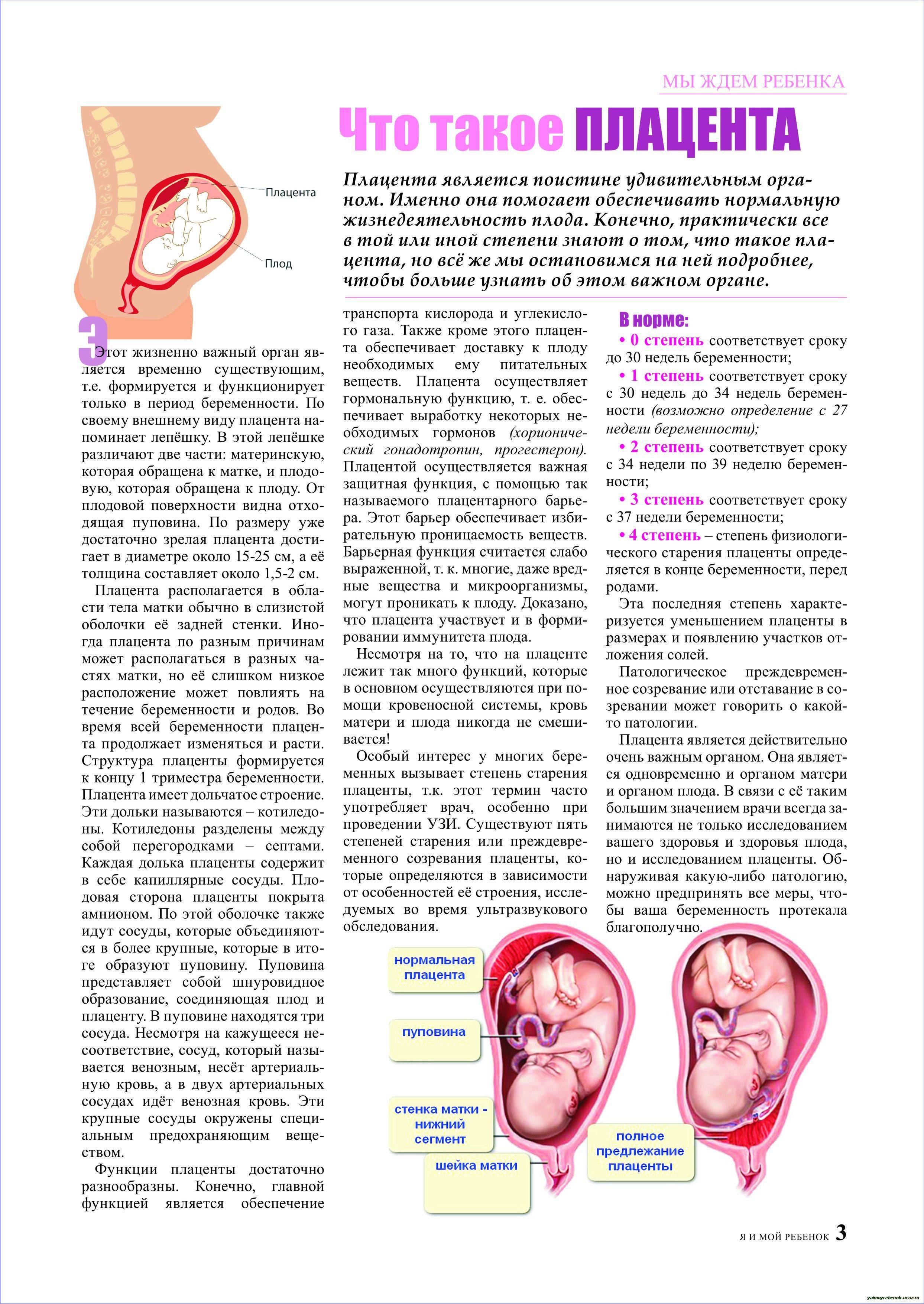
Итак, когда начинает формироваться плацента при беременности и как изменяется в процессе своего развития? Структура данного органа меняется в зависимости от потребностей крохи. Пик ее зрелости наступает примерно на тридцать пятой неделе. Структура плаценты изменяется с целью удовлетворить все потребности ребенка. А процесс роста и изменения плаценты принято называть созреванием, которое отслеживается при помощи ультразвукового исследования на протяжении всей беременности
Важно заметить, что существует общепринятая классификация зрелости, судя по которой:
- 0 – до тридцати недель;
- 1 – до тридцать четвертой недели;
- 2 – до тридцати семи недель;
- 3 – до тридцати девяти недель;
- 4 – до момента родов.
Этот показатель помогает предотвратить и вовремя заметить патологию. Плацента, которая не соответствует сроку беременности, говорит о наличии отклонений. Например, если плацента созрела раньше положенного срока, то это предупреждение о нарушении плацентарного кровотока. Это может возникнуть в результате позднего токсикоза или анемии. Несмотря на это, есть исключения – генетическая предрасположенность будущей мамы. Если рассматривать обратную ситуацию – плацента развивается медленнее, — то это отклонением не считается, если ребенок от данного явления не страдает.
Оптимальные размеры мы уже рассмотрели, но не упомянули один факт: плацента непосредственно перед рождением малыша на свет уменьшается в своих размерах.
Как же еще можно контролировать состояние плаценты? Еще один метод определения функционального благополучия органа – выявление гормона лактогена, который выделяется плацентой. Именно он может информировать о нормальном ее состоянии. Если нарушений плацентарной функции нет, то показатель должен быть более четырех мкг/мл.
Еще один метод – суточное мониторирование экскреции эстрогена или эстриола. Если концентрация в моче и плазме крови низкая, то это говорит о:
- тяжелом поражении печени;
- приеме антибиотиков;
- почечной недостаточности.
Как растет плацента. Степени зрелости плаценты
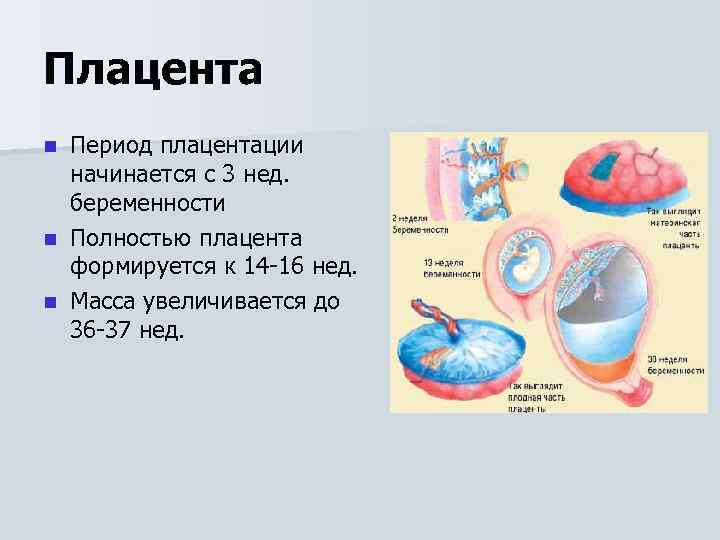
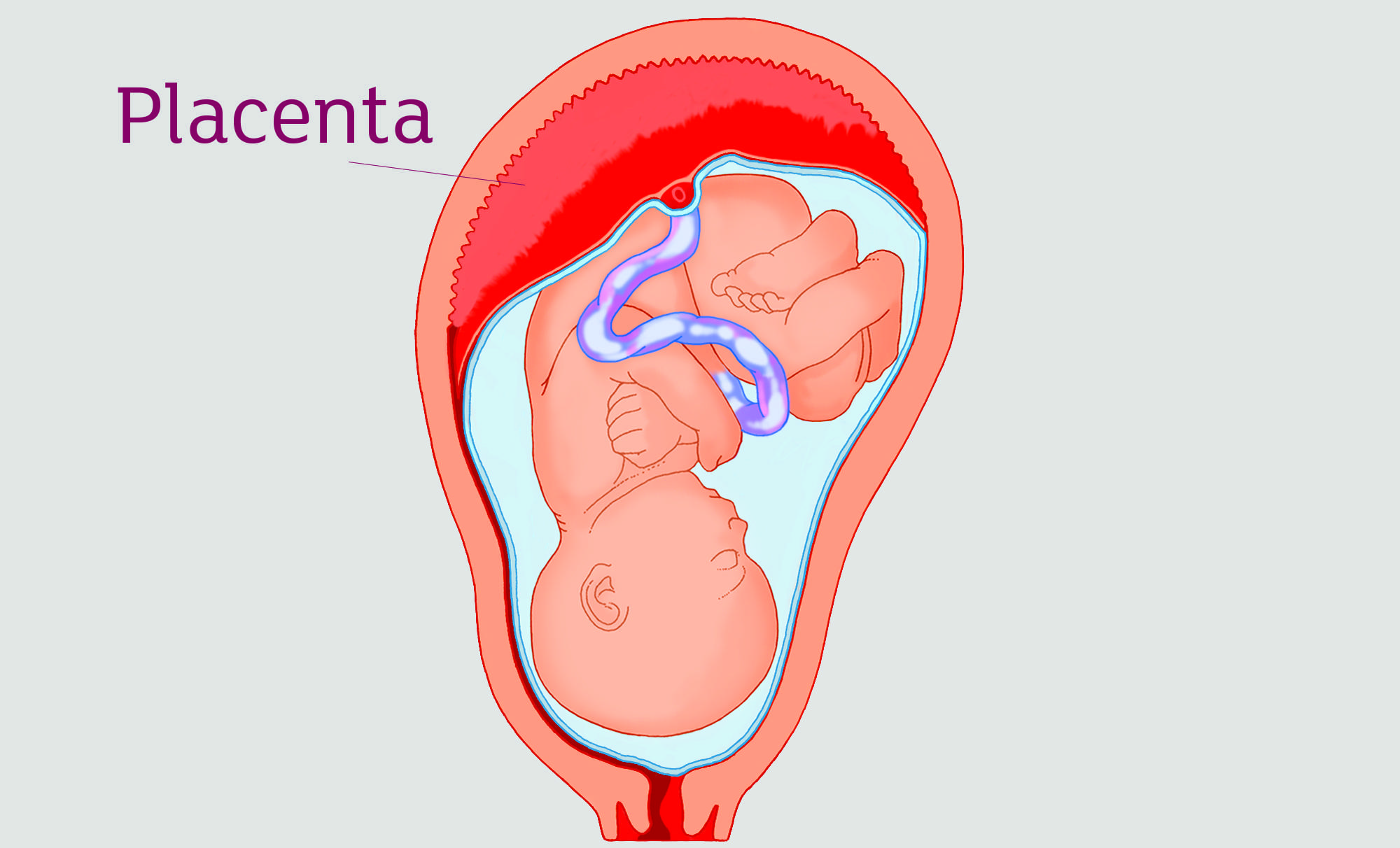
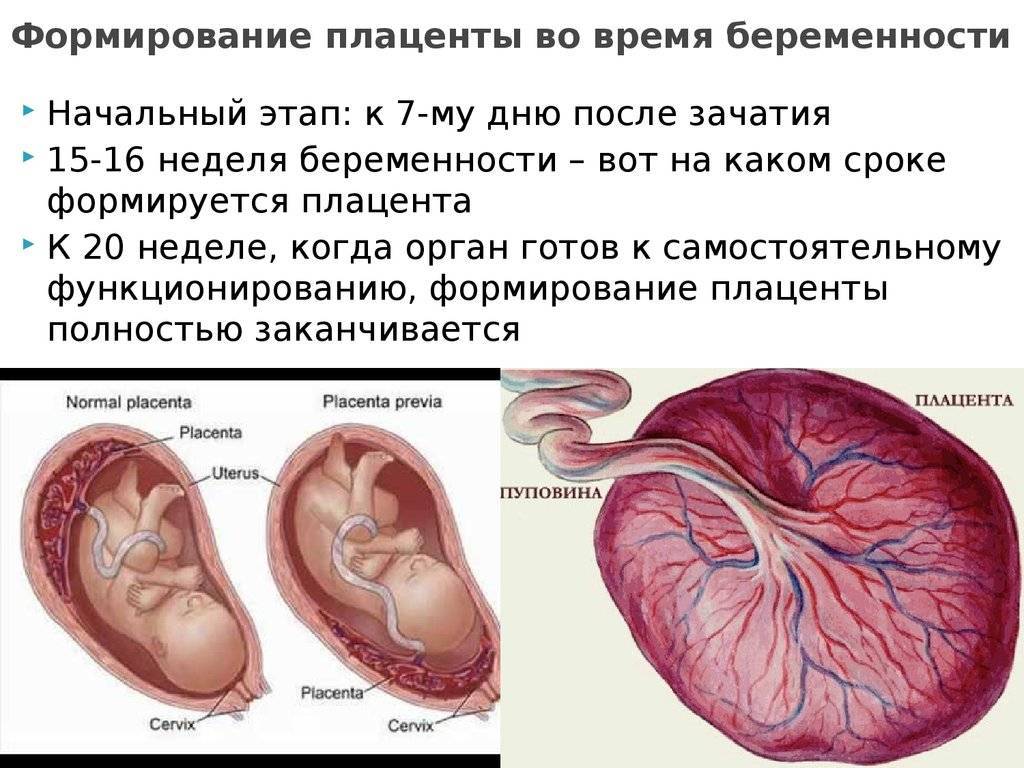
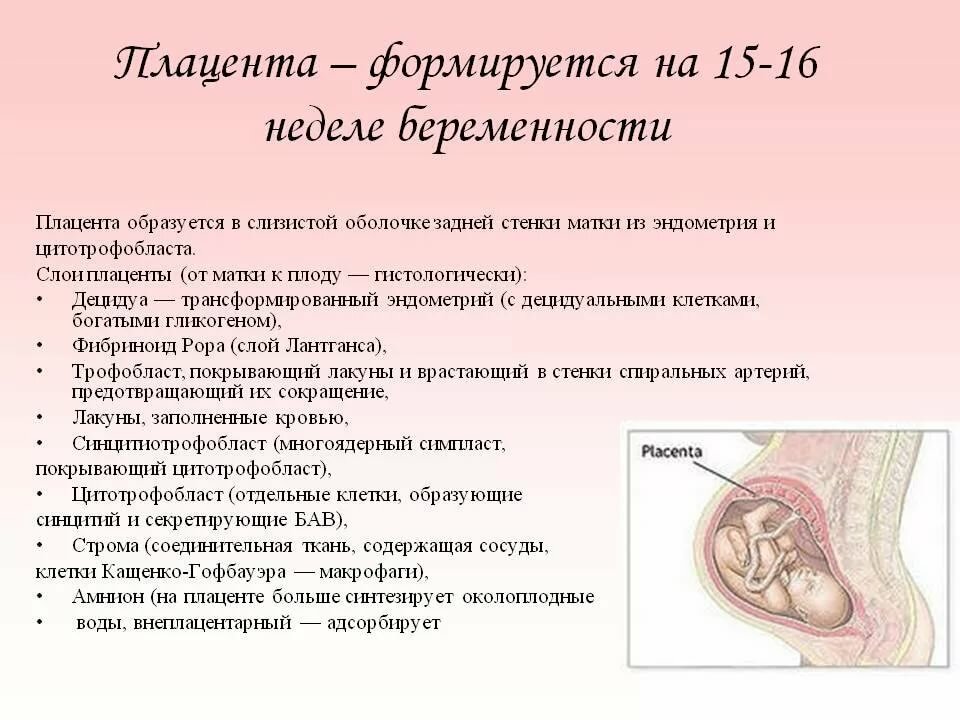
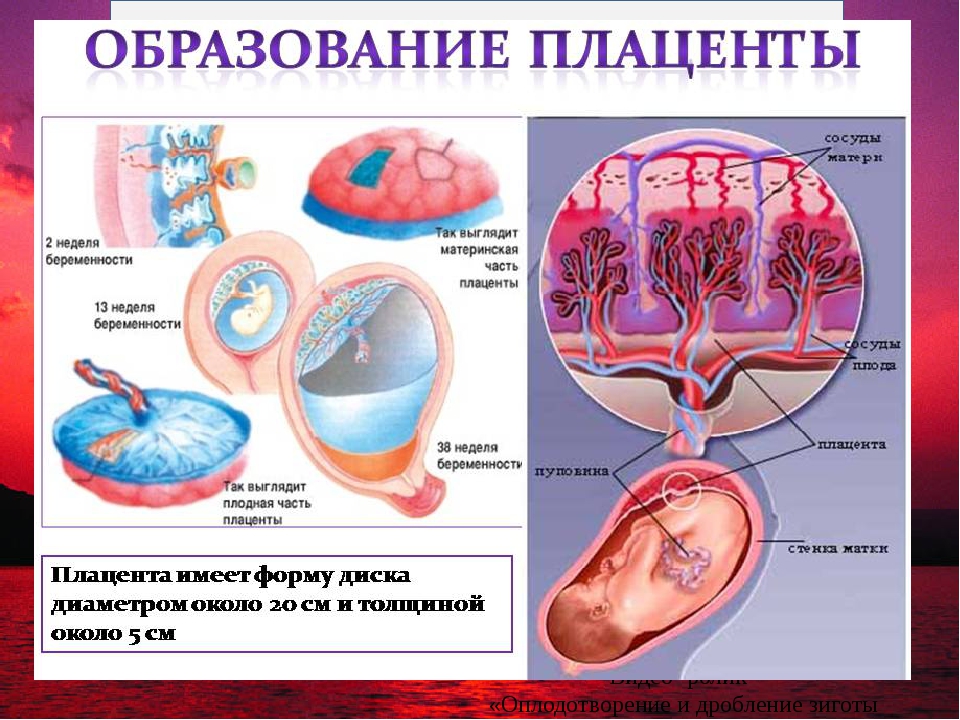
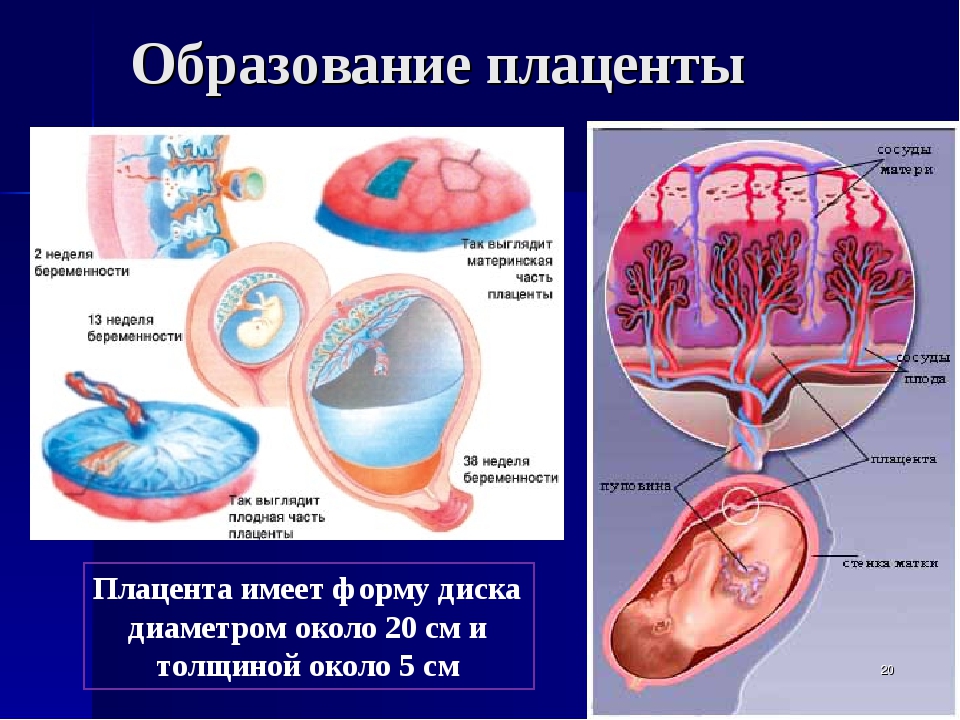
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
До 30 недель нормой является нулевая степень зрелости плаценты.
Как работает плацента
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
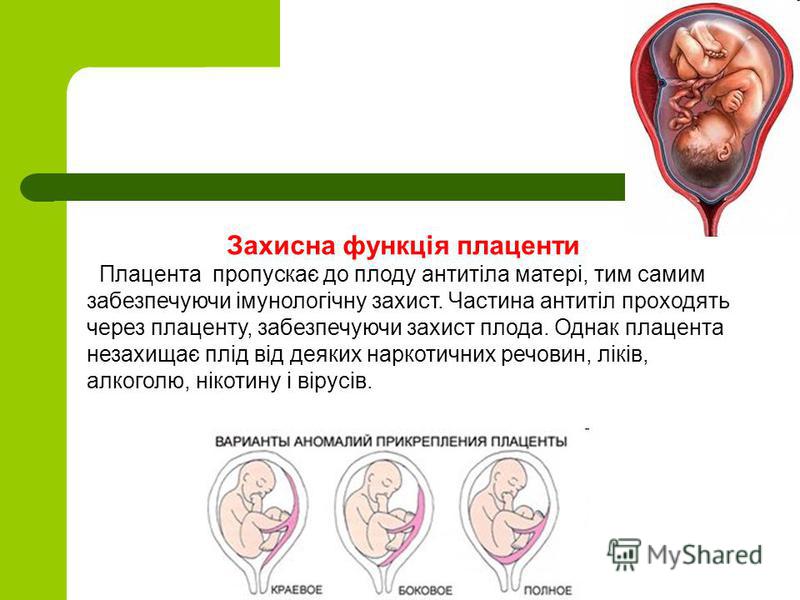
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
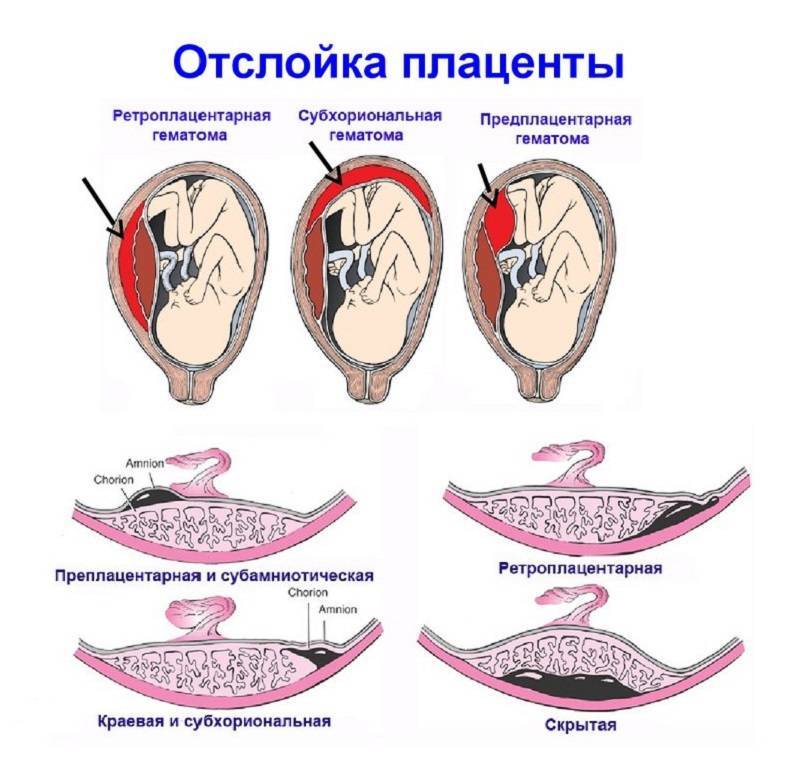
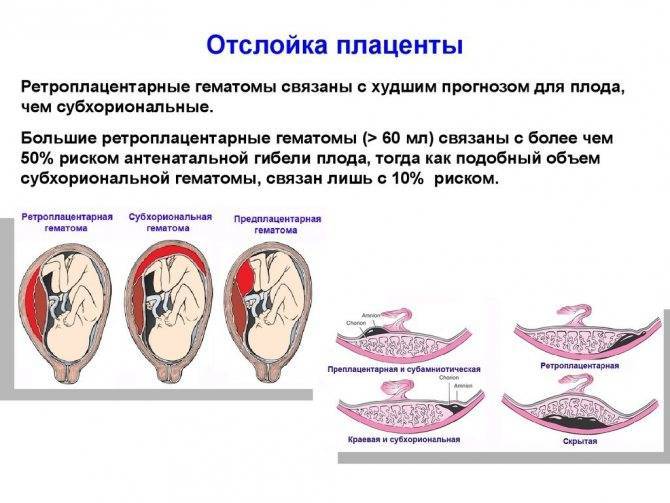
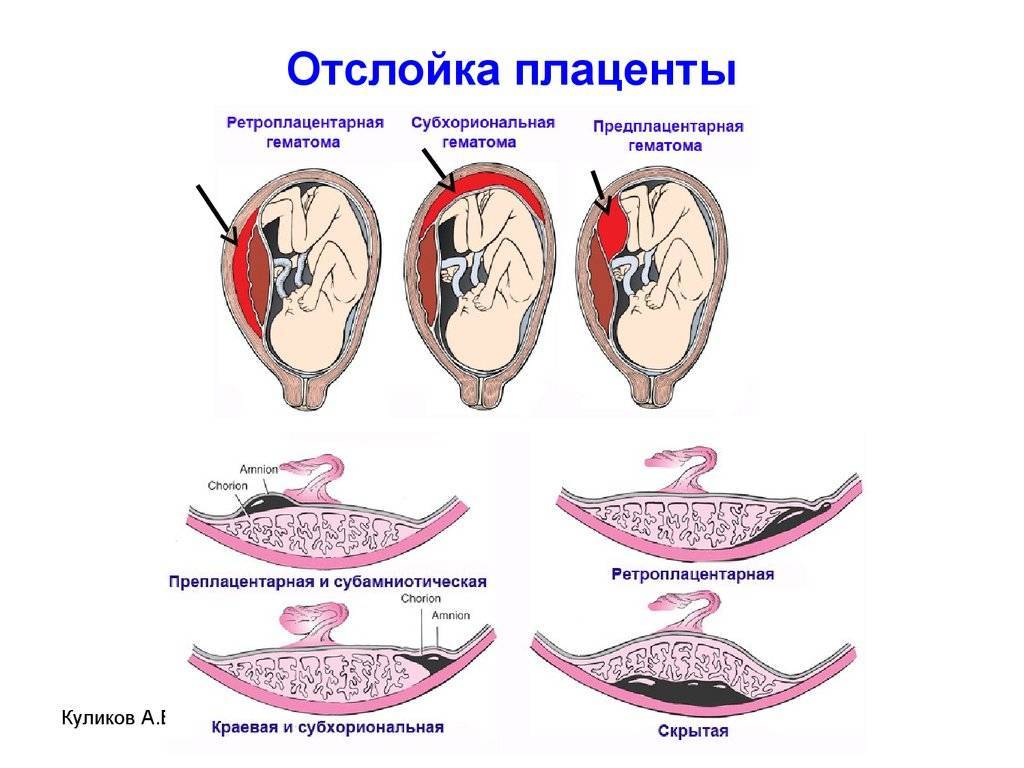
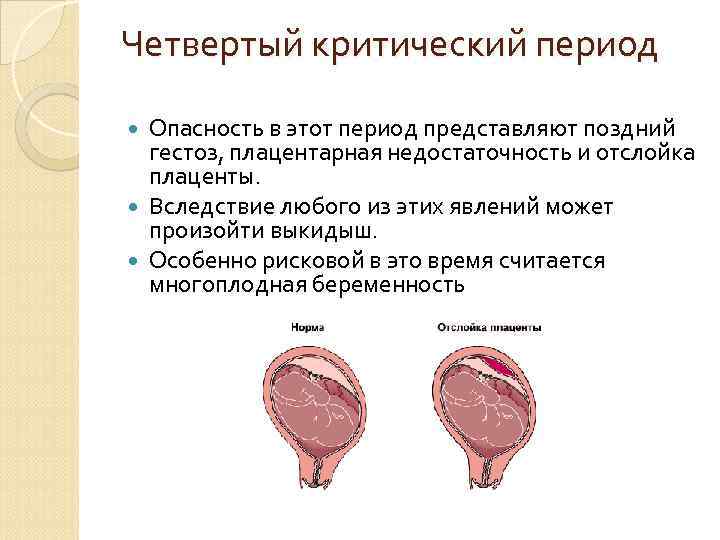
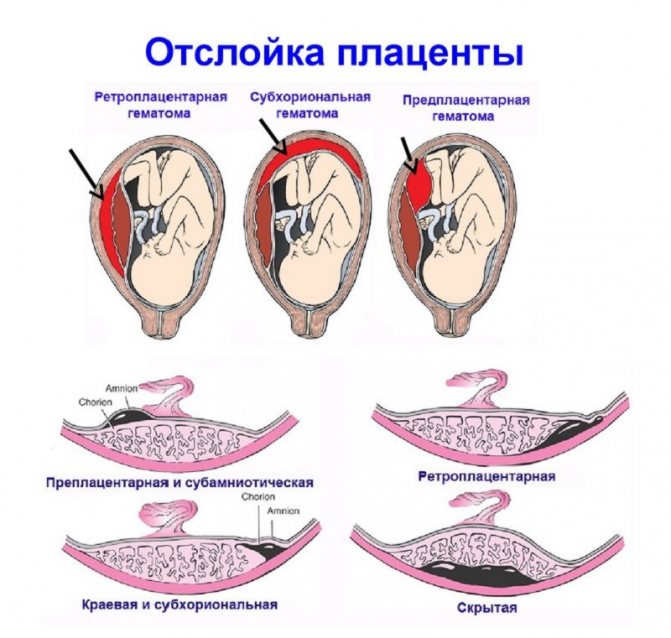
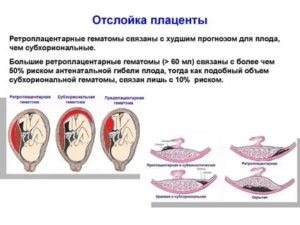
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
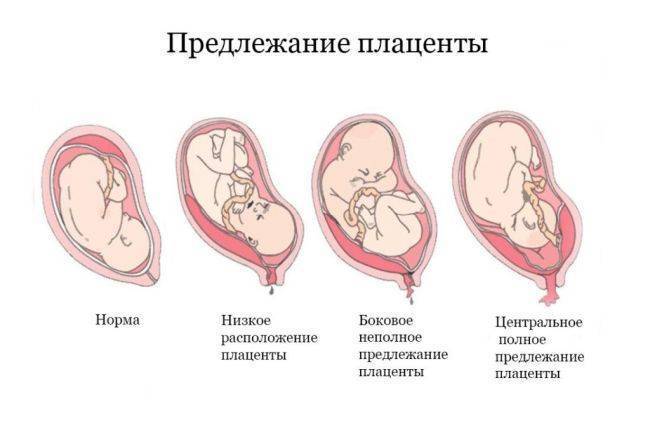
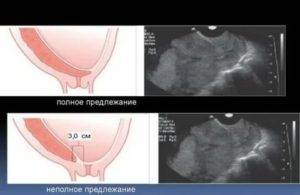
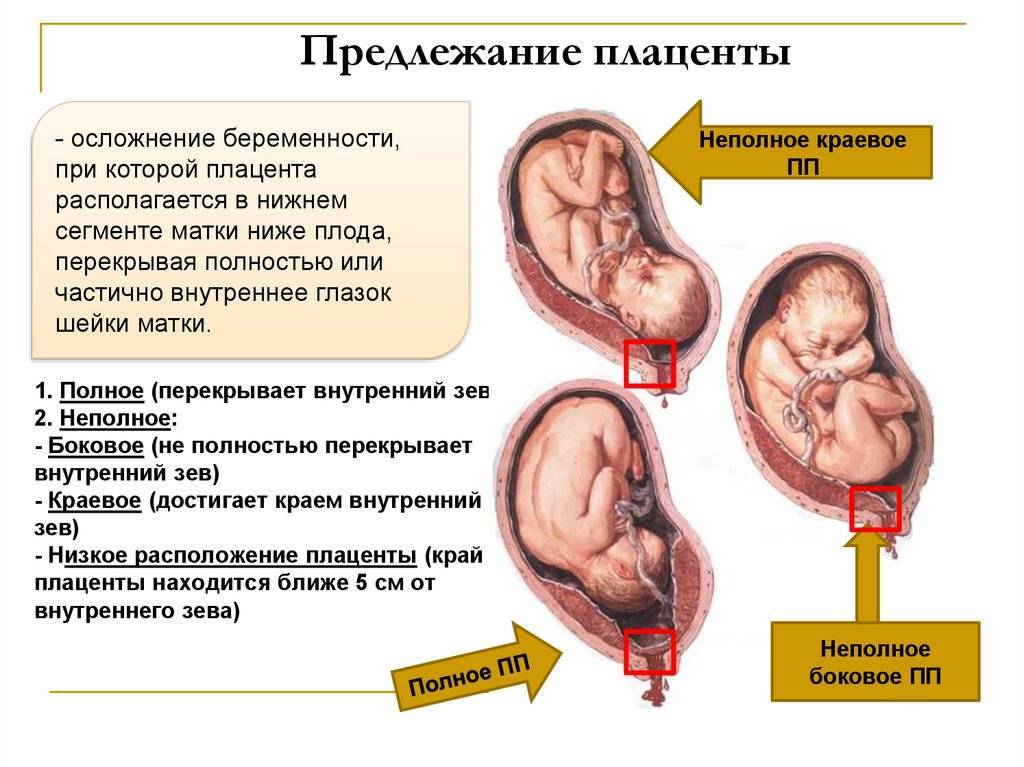
Предлежание плаценты
Еще одно серьезное осложнение беременности, связанное с расположением плаценты в нижних отделах матки. Вообще когда в начале беременности фиксируют такое место крепления плаценты, это еще ни о чем не говорит: размеры матки сильно меняются, ее стенки растягиваются, так что во второй половине беременности плацента вместе со стенками поднимается вверх. Однако иногда она частично или полностью перекрывает область внутреннего зева и, соответственно, мешает ребенку родиться естественным путем.
Состояние плаценты оценивают при помощи ультразвукового обследования; оно дает множество полезной информации о размере, толщине, внутренней структуре и месте крепления плаценты. На основании результатов УЗИ-обследования врач принимает те или иные решения относительно ведения беременности.
3.02.2014
Автор Екатерина Ершова
Что происходит с плацентой после родоразрешения
Существует огромное количество мифов о том, что происходит с плацентой после рождения малыша. Некоторые считают, что послед используют в фармации и косметологии, незаконно получив согласие женщины, которая, находясь в состоянии замутнённого рассудка, подписывает согласие на его использование. Другие же полагают, что плаценту необходимо съесть или закопать. Что же на самом деле происходит с детским местом после родов?
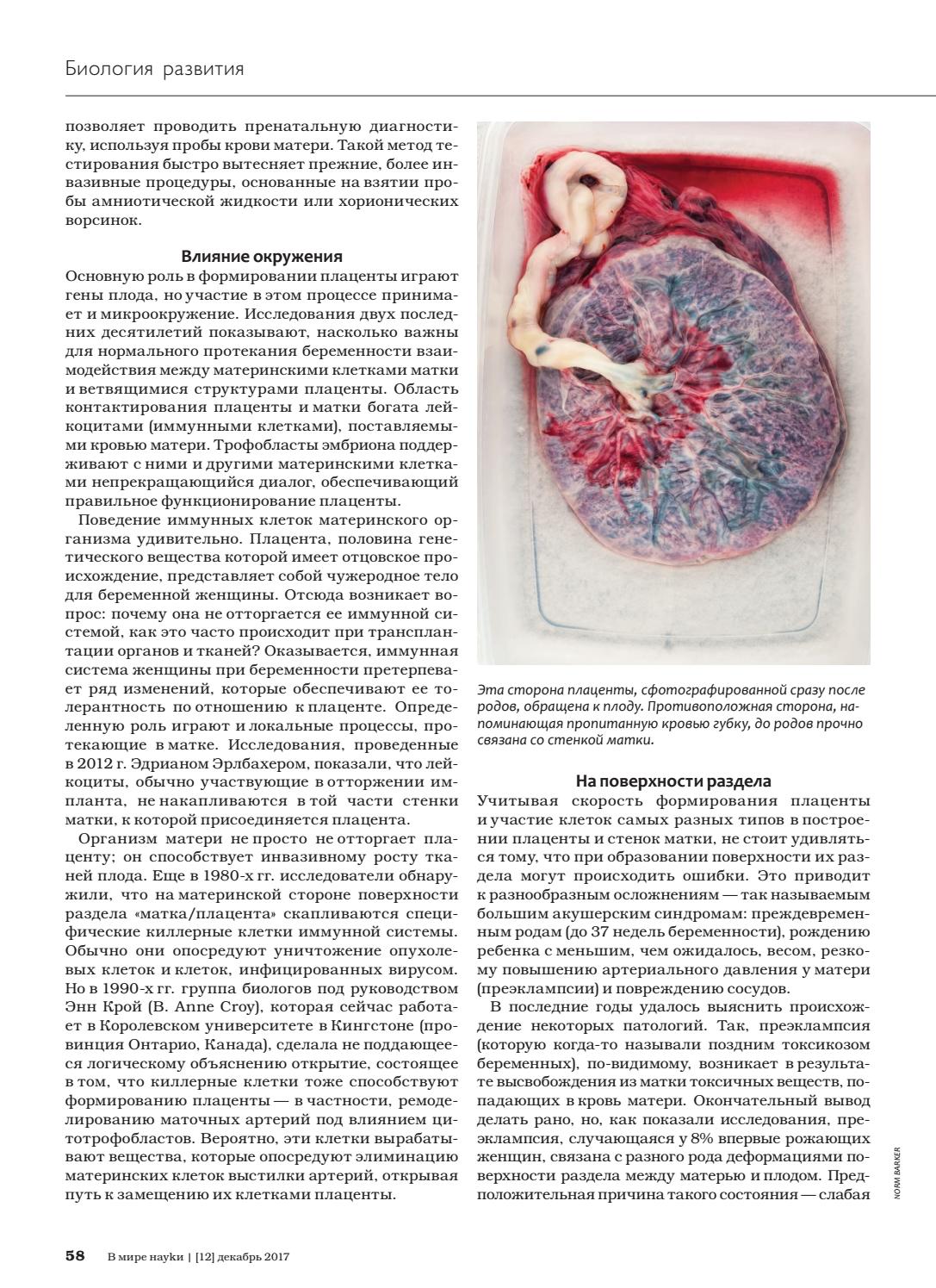
На самом деле, в 96% ещё в родзале акушерка помещает послед в полиэтиленовый пакет, на котором гинеколог пишет имя, фамилию и отчество роженицы, вес, рост и время рождения малыша, а также особенности течения беременности и осложнения. Затем этот пакетик помещается в специальный холодильник, где хранятся и последы других рожениц. В течение первых суток приезжает машина и отвозит материал на гистологическое исследование к патологоанатому, где после исследования она утилизируется специальными службами.
Плацента не подвергается исследованиям и сразу же утилизируется, если беременность протекала просто идеально, без каких-либо осложнений, вплоть до ОРВИ. Но это происходит очень редко.
Всем известно, что стволовые клетки из пуповинной крови обладают полезными свойствами, поэтому существуют специализированные банки хранения пуповинной крови. Но процедура забора и хранения стволовых клеток очень дорогостоящая и не все женщины могут позволить себе такое «удовольствие». Также и плацента, являясь биологической тканью, содержит большое количество стволовых клеток, которые используются в медицине:
- при лечении онкологических заболеваний;
- при коррекции иммунитета;
- при лечении инфекционных заболеваний;
- при лечении хронической усталости.
Более того, стволовые клетки широко используются в косметологии для приготовления кремов, лосьонов и тому подобное.
Я никогда не задумывалась о «судьбе» детского места после родов и мне не приходила даже мысль о том, что её можно хранить и как-то использовать. Ещё во время первой беременности думали с супругом сохранить стволовые клетки из пуповинной крови, но увидев заоблачную цену на эту процедуру, решили отказаться от этой идеи до следующей беременности и родов. Но в данный момент очень жалею о том, что отказались. Всё-таки воспитать ребёнка достойным человеком намного сложнее, чем его выносить и родить, хотя и беременность и роды дались мне очень сложно. Поэтому второго малыша пока не планируем.
Как формируется плацента во время беременности: на каком сроке образуется
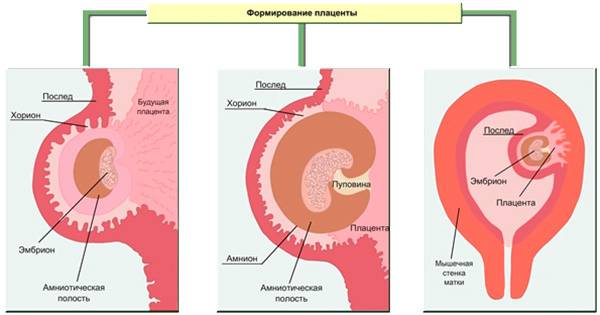
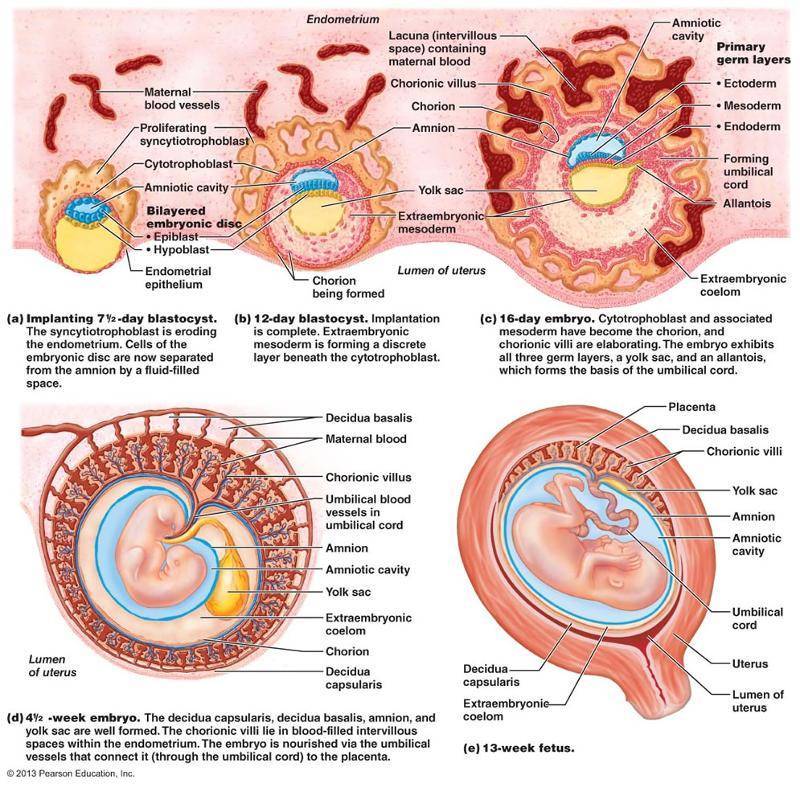
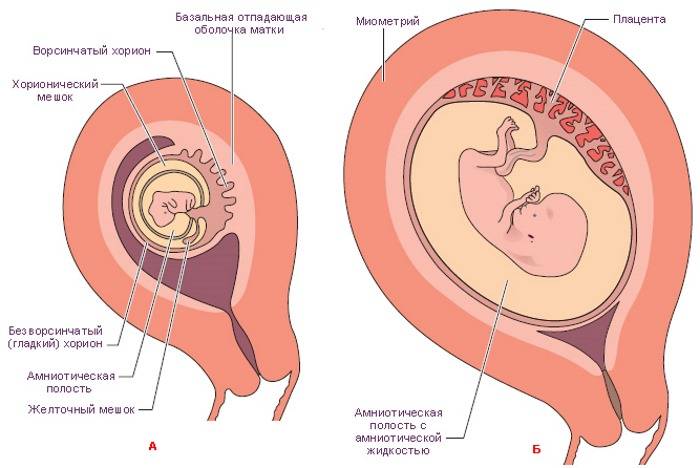
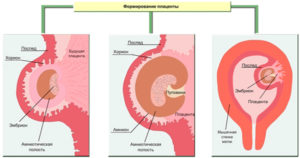
Формирование плаценты при беременности начинается со второй недели после зачатия. Клетки хориона образуют выросты, которые прорастают в матку с одной стороны, а с течением внутриутробного развития, другая сторона направляется к плоду.
В процессе формирования появляется пуповина с наличием двух артерий для питания и поступления кислорода, а также возникает венозный сосуд, чтобы выводить продукты жизнедеятельности ребенка.
На протяжении двух месяцев происходит зарождение мембраны. Эмбрион на этой стадии производит питание посредством резервов яйцеклетки. Уже на 9-ой неделе эмбриональный орган начинает регулировать обмен веществ.
На сроке 12-ти недель плацента завершает свое формирование, но, в связи с индивидуальными особенностями организма женщины, 16-ая неделя также считается нормой развития.
В последующем периоде оболочка растет и набирает массу совместно с плодом. К 36-37 неделям она находится на пике своего формирования, диаметр доходит до 18 см, а толщина около 4 см. После этого срока начинается старение, подготовка к родовой деятельности и окончательное отторжение в период появления новорожденного.
Детское место появляется и крепится на задней стенке, ближе ко дну матки. Такое расположение обуславливается лучшим кровотоком и, соответственно, более качественным питанием.
Плацента осуществляет важную роль в процессе вынашивания:
- транспортировка кислорода от матери к младенцу;
- доставка питательных веществ и витаминов;
- вывод продуктов распада;
- организация защитного барьера от влияния инфекций;
- синтез гормонов (эстроген, прогестерон, ХГЧ);
- формирование иммунитета.
Для того, чтобы функционирование органа не снижалась, необходим постоянный контроль над развитием и последующей деятельностью. От работоспособности оболочки зависит жизнь плода, поэтому врачи регулярно проводят ультразвуковое исследование с целью наблюдения не только за ребенком, но и за детским местом.
Когда мембрана полностью сформирована, врачи следят за ее состоянием. Любое значительно отклонение от нормы, утолщение или истончение оболочки, указывает на патологические процессы в организме женщины. Таким образом, формируется фето-плацентарная недостаточность, что сказывается на уменьшении питания ребенка и нехватке, поставляемого кислорода. Недостаточное функционирование органа влечет за собой задержку развития и снижение массы плода.
Исправить недостаточность функционирования невозможно, терапия обуславливается назначением препаратов, стимулирующих кровообращение, с целью более эффективной доставки питательных веществ.
Эмбриональный орган во время беременности образуется и состоит из специфических ворсин, при этом наблюдается деление на 15-20 равных частей. Когда сформируется плацента, возможны отклонения связанные с долями. Так, не редко встречаются оболочки, состоящие из двух или трех разделов, или может крепиться добавочная небольшая долька.
Наличие такого строения детского места для ребенка не имеет особого значения, а для здоровья матери, в процессе родовой деятельности, играет значительную роль. Любой кусочек плацентарной ткани, оставшийся в матке, вызывает такие осложнения, как кровотечение или инфицирование полости.
Существуют нормы формирования мембраны, отклонения в существенной мере приводят к преждевременному старению или отслоению. Процесс опасен возникновением выкидышей или преждевременных родов. Поэтому, измерение показателей соотношения нормы, проводят с особой тщательностью, с помощью УЗИ, кардиотокографа и ультразвуковой допплерографии.
Эмбриональная мембрана, расположенная слишком близко к зеву матки, требует к себе внимательного отношения. Часто, по мере течения вынашивания, мембрана мигрирует, поднимается выше. Если передвижения не происходит, то диагностируют предлежание. Симптоматические проявления характеризуются кровотечениями из влагалища и болевыми ощущениями внизу живота.
Окончательно сформированная плацента до 16 недели, требует к себе внимательного отношения. При диагностировании любой из патологий необходимо следовать рекомендациям врача, избегать стрессов, дышать свежим воздухом и вести здоровый образ жизни.
Строение
Плацента беременных имеет неоднородную структуру. По сути, это уникальный орган, который должен выполнять огромное разнообразие различных функций. Любые нарушения в строении плаценты могут быть очень опасны из-за развития патологий. Наличие дефектов строения плацентарной ткани обуславливает нарушение течения нормального внутриутробного развития плода.
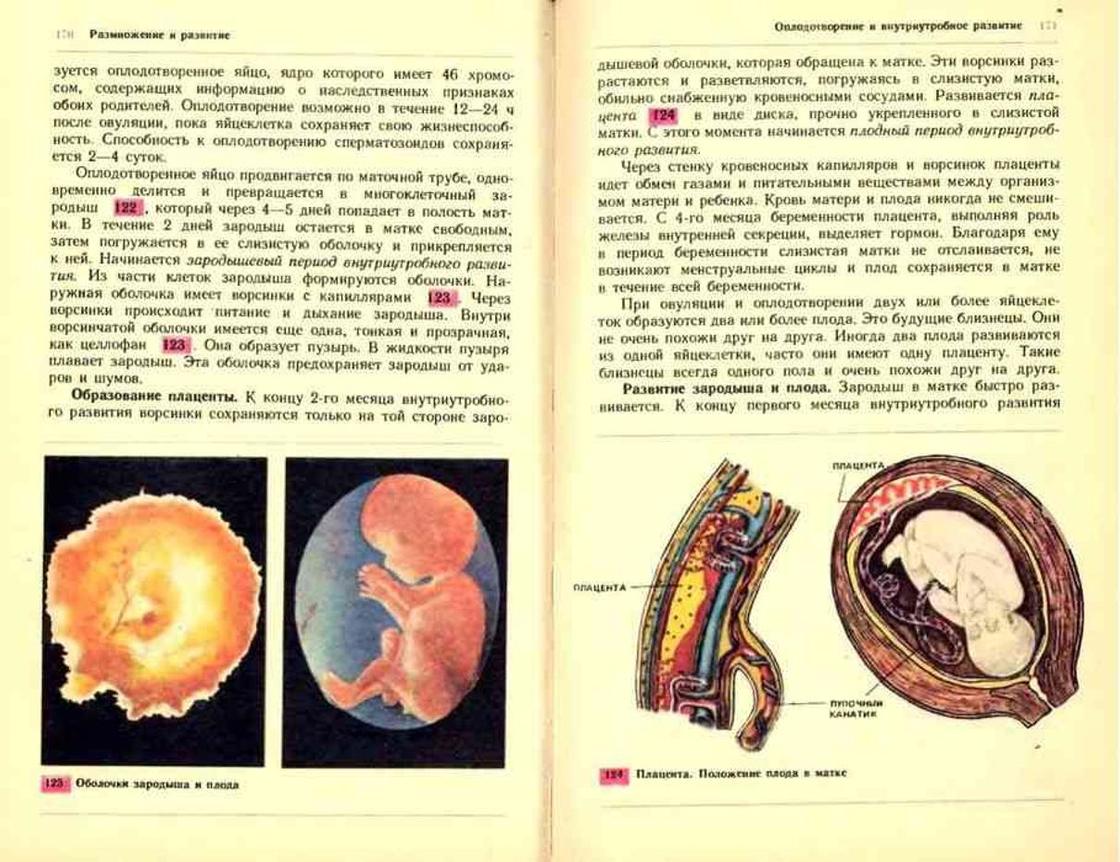
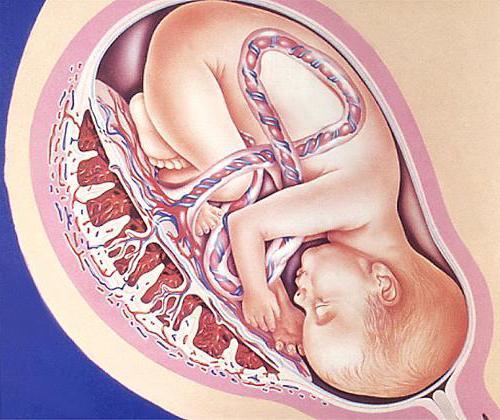
Между плацентой и плодом находится пуповина – это особый орган, который, по сути, связывает малыша с его мамой на биологическом уровне. Такая уникальная связь будет сохраняться до самых родов. Только после появления на свет малыша , что означает рождение нового человека.
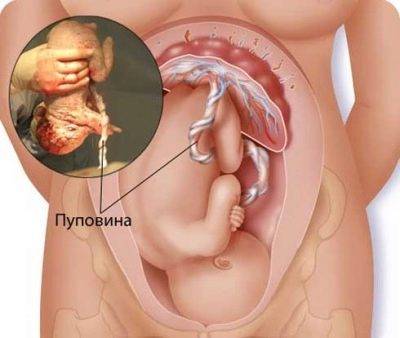
В пуповине проходят важные кровеносные сосуды – артерии и вены. Снаружи их окружает особое вещество – «вартонов студень». Он имеет интересную текстуру, которая напоминает желе. Главная цель данного вещества – надежная защита кровеносных сосудов пуповины от воздействия на них различных негативных факторов внешней среды.
При нормальном течении беременности плацента сохраняется в женском организме на протяжении всей беременности. Ее рождение происходит после появления на свет малыша. В среднем, плацента рождается через 10-60 минут после рождения ребенка. Разность этого временного промежутка в разных родах зависит от многих факторов.
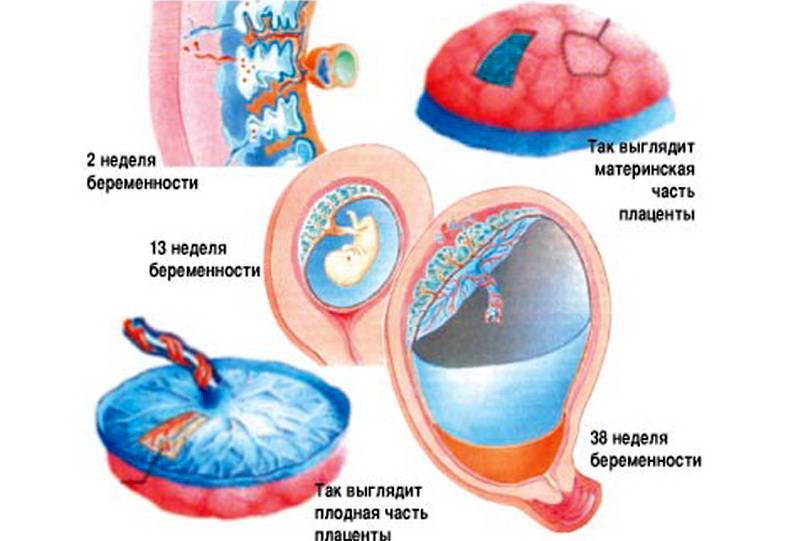
Всю ткань плаценты условно можно разделить на 2 части – материнскую и плодную. Первая прилегает непосредственно к маточной стенке, а вторая – к плоду. Каждая из частей плаценты имеет ряд уникальных анатомических особенностей.
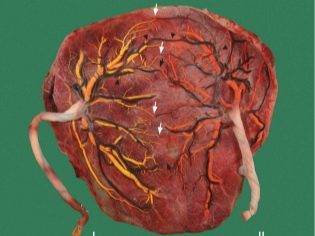
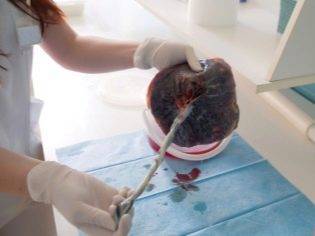
Материнская часть
Эта зона плаценты сформирована во многом на основе децидуальной оболочки, а точнее, ее базальной части. Такая особенность обуславливает особенную плотность и структуру материнской части плаценты. Поверхность этого участка плацентарной ткани довольно шероховатая.
Наличие особых перегородок, которые имеются в плаценте, обеспечивает разделение материнского и плодового кровотока. Плацентарный барьер не допускает смешивания крови матери и плода на этом этапе. Специфический «обмен» начинает происходить несколько позже. Это происходит благодаря активно протекающему процессу осмоса и диффузии.

Плодная часть
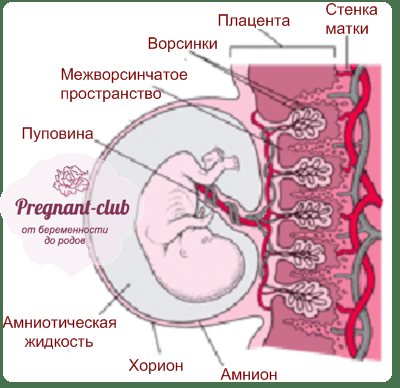
Эта часть плаценты покрыта особым амниотическим слоем. Такое строение необходимо для того, чтобы впоследствии в полости матки образовывалась особая водная среда, в которой будет «жить» малыш на протяжении нескольких месяцев своего внутриутробного развития.
С плодной стороны плаценты присутствует особое хориональное образование, которое оканчивается многочисленными ворсинками
Эти ворсинки участвуют в формировании важного элемента – межворсинчатого пространства
Некоторые из ворсинок называются якорными, так как плотно фиксируются к маточной стенке, обеспечивая надежную фиксацию. Остальные выросты направлены в межворсинчатое пространство, которое изнутри наполнено кровью.
Децидуальные септы (перегородки) разделяют поверхность плацентарной ткани на несколько отдельных частей – котиледонов. Их можно назвать структурно-анатомическими единицами плаценты.
Количество котиледонов изменяется по мере созревания плаценты. Когда она окончательно созревает, то общее число таких структурно-анатомических образований составляет несколько десятков.
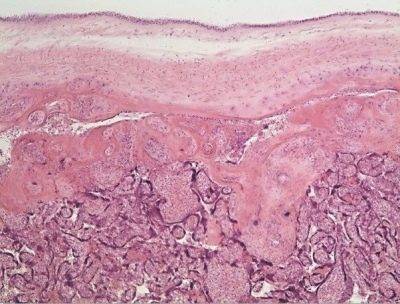
Котиледон
Основная составляющая плаценты напоминает по внешнему виду чашу. Каждая структурно-анатомическая единица плацентарной ткани имеет крупную ветку пупочного кровеносного сосуда, которая разветвляется на несколько маленьких веточек.
Такое строение обеспечивает очень важную функцию плаценты – кровоснабжение организма плода всеми необходимыми веществами для его роста и развития. Обильная кровеносная сеточка, которая покрывает котиледон, обеспечивает кровоток в каждом отдельном участке плацентарной ткани. Это помогает обеспечивать бесперебойное поступление крови не только к самой плаценте, но и в организм активно развивающегося малыша.
Когда формируется плацента при беременности: сроки и особенности процесса
Особенности развития ребенка на девятой неделе беременности
Беременность женщины – это сложный физиологический процесс, при котором в её организме всего из одной клетки зарождается и на протяжении 40 недель развивается новая биологическая единица – её будущий ребёнок. Одна клетка является основой для появления триллионов других клеток, которые в своём многообразии (более 200 видов) являются биологическим строительным материалом для будущего человека.
Беременность принято подразделять на триместры – временные периоды, измеряемые неделями:
В каждом триместре беременности происходят характерные процессы, влияющие на формирование, ход развития и рост плода.
Причины низкого прикрепления плаценты
- Особенности строения внутренних половых органов женщины, наличие врождённых пороков матки;
- Перенесённые инфекции, воспалительные процессы репродуктивной системы и органов малого таза;
- Перенесённые операции на матке;
- Если женщина старше 35 лет;
- Если ранее были сделаны аборты (вследствие их всегда повреждается эндометрий);
- Тяжёлая физическая нагрузка на организм женщины до беременности и в первые месяцы.
Т.е. любые воспаления, аборты, чистки – все это очень сильно травмирует эндометрий. Оплодотворенное яйцо «движется» по матке и выискивает наиболее безопасное, качественное место крепления. Чем ниже прикрепилось – тем хуже состояние эндометрия.
Признаки низкого расположения плаценты
- Выявляется низкая плацентация при беременности сроком 12 недель на УЗИ (узнайте из статьи: Какие анализы сдают при беременности?>>>);
- На ранних сроках никаких симптомов этого явления женщина обычно не ощущает.
Чаще всего они проявляются, когда плод достигает значительных размеров – в третьем триместре;
- Ещё более достоверно выявление низкой плацентации при беременности на 20 неделе. Врач на УЗИ просто видит место крепления и записывает этот факт в выписке.
Меня в свое время сильно успокоили слова акушерки, наблюдавшей мою беременность. Она сказала: «То, что сейчас тебе ставят низкую плацентацию – еще ни о чем не говорит. Матка растет. И то, что сейчас выглядит как 1 см.
от зева шейки матки, через 2 месяца превратится в 5-6 см. и крепление уже не будет низким»
Собственно, именно так и произошло.
Среди признаков, свидетельствующих как о низком расположении плаценты, так и других явлениях, можно выделить:
- Тянущие боли внизу живота, в пояснице (важная статья по теме: При беременности тянет низ живота>>>);
- Кровотечение. Его сила зависит от величины отслойки плаценты. Если она незначительная, то и количество крови выделяется совсем небольшое. При этом может не быть никаких болей внизу живота;
Если участок отслойки большой, то кровотечение будет сильным. В таком случае оно может сопровождаться головокружением, повышенной утомляемостью, обмороком, болью внизу живота. Обычно кровянистые выделения появляются после повышения физической нагрузки, активных движений, кашля, запоров. Даже при слабом кровотечении, обязательно обратитесь к врачу.
- Пониженное артериальное давление;
- Слабость, повышенная утомляемость.
Роды при низком расположении плаценты
Довольно часто низкая плацентация никак себя не проявляет вплоть до родов. Многие женщины сильно беспокоятся за то, как они будут проходить при таком диагнозе.
- В большинстве случаев, при отсутствии осложнений и удовлетворительном состоянии будущей мамы, назначаются естественные роды. Конечно, при этом постоянно контролируется состояние женщины, артериальное давление, объём выделений, а также положение малыша в утробе, его пульс;
- Если после 36 недель беременности продолжает диагностироваться низкая плацентация (плацента на расстоянии 2 см и ближе к зеву матки), выявляются различные неблагоприятные симптомы, кровотечение, то чаще всего роды проходят с помощью кесарева сечения.
Каков бы ни был срок беременности, никогда не стоит паниковать, узнав о низкой плацентации. Это не патология, а лишь констатация факта, при котором просто следует быть осторожнее, чем в обычной ситуации.
Как формируется плацента во время беременности: на каком сроке образуется
Формирование плаценты при беременности начинается со второй недели после зачатия. Клетки хориона образуют выросты, которые прорастают в матку с одной стороны, а с течением внутриутробного развития, другая сторона направляется к плоду.
В процессе формирования появляется пуповина с наличием двух артерий для питания и поступления кислорода, а также возникает венозный сосуд, чтобы выводить продукты жизнедеятельности ребенка.
На протяжении двух месяцев происходит зарождение мембраны. Эмбрион на этой стадии производит питание посредством резервов яйцеклетки. Уже на 9-ой неделе эмбриональный орган начинает регулировать обмен веществ.
На сроке 12-ти недель плацента завершает свое формирование, но, в связи с индивидуальными особенностями организма женщины, 16-ая неделя также считается нормой развития.
В последующем периоде оболочка растет и набирает массу совместно с плодом. К 36-37 неделям она находится на пике своего формирования, диаметр доходит до 18 см, а толщина около 4 см. После этого срока начинается старение, подготовка к родовой деятельности и окончательное отторжение в период появления новорожденного.
Вопрос: На каком сроке формируется плацента?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Рената спрашивает:
24 декабря 21:44, 2013
На каком сроке беременности формируется плацента?
МедКоллегия www.tiensmed.ru отвечает:
24 декабря 21:46, 2013
Плацента начинает формироваться с 5 – 6 недели беременности. Вплоть до 7 – 8 недели беременности идет процесс интенсивного формирования плаценты, которая необходима для обеспечения плода питательными веществами и кислородом. В этот период темпы роста и развития плаценты значительно опережают рост самого эмбриона. К 7 – 8 неделе беременности происходит переход на плацентарное кровообращение. Строго говоря, именно этот момент считается конечным в формировании плаценты.
Однако полный переход на плацентарное кровообращение завершается только к 14 – 16 неделе беременности. С 7 – 8 до 14 – 16 недель беременности происходит прорастание сосудов и формирование системы кровообращения мать-плацента-плод. Поэтому с клинической точки зрения конечным этапом формирования плаценты считается 16-ая неделя.
Таким образом, можно обобщить и сказать, что плацента формируется в период с 5 – 6-ой до 14 – 16-ой недель беременности. При этом на УЗИ можно увидеть расположение плаценты уже с 8 – 10-ой недели.
Узнать больше на эту тему:
- Лекарства при беременности. Что можно и что нельзя?
- Лекарства при беременности. Особенности применения
- Допплерометрия при беременности – исследование кровотока и сосудов плода, плаценты, матки и маточных артерий. Показатели нормы по неделям, расшифровка результатов
- Выбор пола при ЭКО: чтобы аист не ошибся
- Анемия при беременности — диагностика, лечение и профилактика
- Анемия при беременности. Виды, причины, симптомы и признаки
- Калькуляторы беременности. Расчет срока. Календарь беременности по неделям. Как рассчитать предполагаемую дату родов?
- Геморрой – причины, симптомы, признаки, разновидности. Лечение: операция по удалению геморроя, эффективные средства (свечи, мази, таблетки), народные средства, как лечить в домашних условиях
Новый вопрос
Форма для дополнения вопроса или отзыва:
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок. Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Похожие вопросы
Беременность
- Имудон и беременность?
- беременность и ветрянка?
- беременность?
- Расшифровка анализа на хломидии?
- гепатит при беременности?
- Помогите пожалуйста расшифровать анализ на TORCH.?
- Беременность несовершеннолетней.?
- расшифровка анализа крови на инфекции при беремен?
- Что делать при появлении кровянистых выделений при предлежании плаценты?
- Разрешен ли секс при предлежании плаценты?
- Как проходят роды с предлежанием плаценты?
- Назначают ли естественные роды при предлежании плаценты?
- Каковы симптомы предлежания плаценты?
- Что делать, когда предлежание плаценты перекрывает внутренний зев?
- Какое лечение необходимо при предлежании плаценты?
- Как может повлиять предлежание плаценты на ход беременности и родов?
Строение
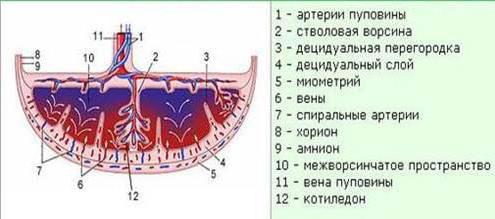
Из чего формируется плацента? В ее состав входят:
- децидуальные ткани;
- эмбриобласт;
- трофобласт.
Главная составляющая данного органа – ворсинчатое дерево. Как уже говорилось ранее, плацента необходима для жизнеобеспечения ребенка
Очень важно то, что нет смешения крови матери и плода, так как есть плацентарный барьер. Данная защита очень важна, так как она предотвращает резус-конфликт
При нормальном протекании беременности вес и размер плаценты увеличивается пропорционально развитию плода. Но примерно до четвертого месяца плацента развивается немного быстрее, чем ребенок. Если ребенок по какой-либо причине погиб, то плацента прекращает свою деятельность и тоже умирает. В данном случае можно обнаружить нарастание дистрофических изменений. При нормальном развитии беременности полной зрелости плацента достигает только к сороковой неделе, это говорит о том, что в ней перестают развиваться и формироваться ворсинки и сосуды.
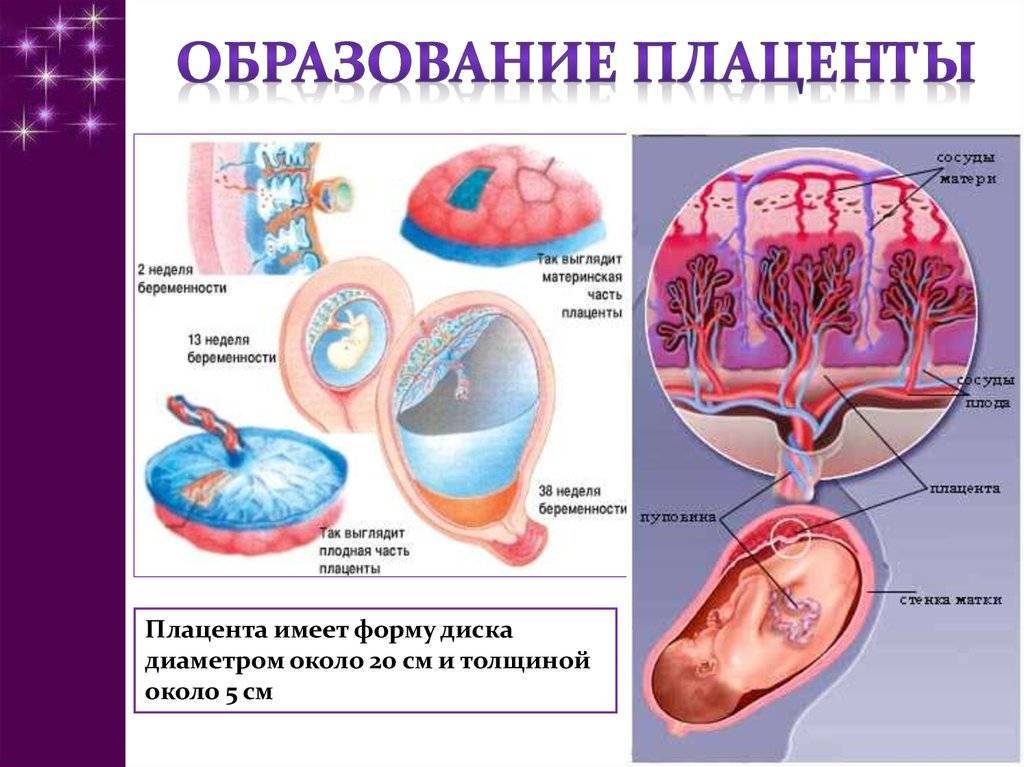
Как уже говорилось ранее, зрелая плацента имеет форму диска, толщина которого – до трех с половиной сантиметров, а диаметр – порядка двадцати сантиметров. Вес органа составляет около шестисот граммов. Обе стороны плаценты имеют некоторые отличия.
- Материнская сторона обращена к матке. Она шероховата и сформирована из базальной составляющей децидуральной оболочки
- Плодовая поверхность обращена к ребенку. Она укрыта амниотическим слоем. Под ней можно отчетливо различить кровеносные сосуды.
Теперь коротко разберем вопрос о том, когда формируется плацента при беременности двойней
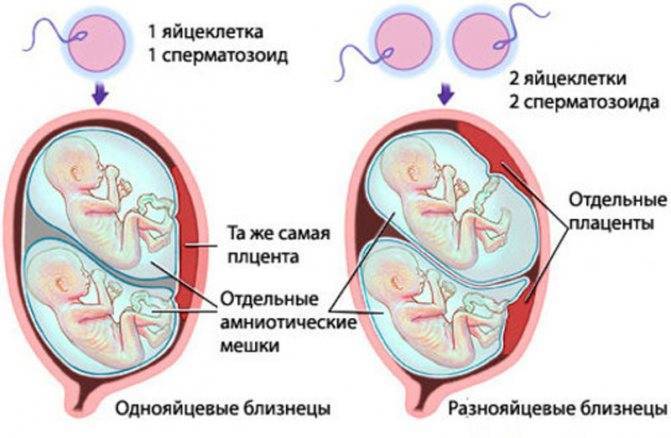
Важно заметить, что вид ее (или их) будет напрямую зависеть от имплантации яйцеклеток
Дизиготная двойня имплантируется отдельно. Исходя из того, что обнаруживаются в полости матки они практически одновременно, могут имплантироваться как в противоположных углах, так и рядом. Если имплантация произошла рядом, то плацента может казаться единым целым, но на самом деле это не так, каждая из них имеет свою сосудистую сеть и оболочки. При имплантации на значительном расстоянии можно без труда при помощи УЗИ обнаружить две плаценты.
Плодовместилища дихориальных близнецов разделены перегородкой
Важно заметить, что данная оболочка практически не имеет сосудов. Следовательно, питание они получают из околоплодных вод
При монозиготной двойне плацента одна, но малыши разделены между собой тонкой прозрачной пленкой. В большинстве случаев у крох есть сосудики, которые объединяют кровообращение во всей плаценте, что не очень хорошо. В данном случае есть опасность трансфузионного синдрома.
Есть еще и моноамниотическая монохориальная двойня, когда перегородка между плодами вовсе отсутствует.
Нарушения отделения плаценты
Если в течение 30-60 минут признаков отделения последа нет, то его пытаются выделить специальными приемами массажа матки. Если и этого не происходит говорят о плотном прикреплении или частичном приращении плаценты. В этом случае под общим наркозом врач рукой входит в полость матки и пытается вручную отделить плаценту от стенок. Если и это не удается, то говорят о полном (истинном) приращении плаценты, перевозят женщину в операционную и выполняют немедленную хирургическую операцию. При истинном приращении плаценты в подавляющем большинстве случаев выход один — хирургическое удаление матки.
Распознать приращение и плотное прикрепление плаценты (и отличить их друг от друга), к сожалению, можно только в родах. При плотном прикреплении плаценты развивается кровотечение (за счет отслойки участков плаценты), при приращении плаценты кровотечение отсутствует. Причиной нарушения отделения плаценты является глубокое проникновение ворсин хориона в толщу матки, выходящее за пределы слизистой оболочки матки, а порой и во всю толщу стенки матки. Плотное прикрепление плаценты отличается от приращения меньшей глубиной прорастания ворсин хориона в стенку матки.
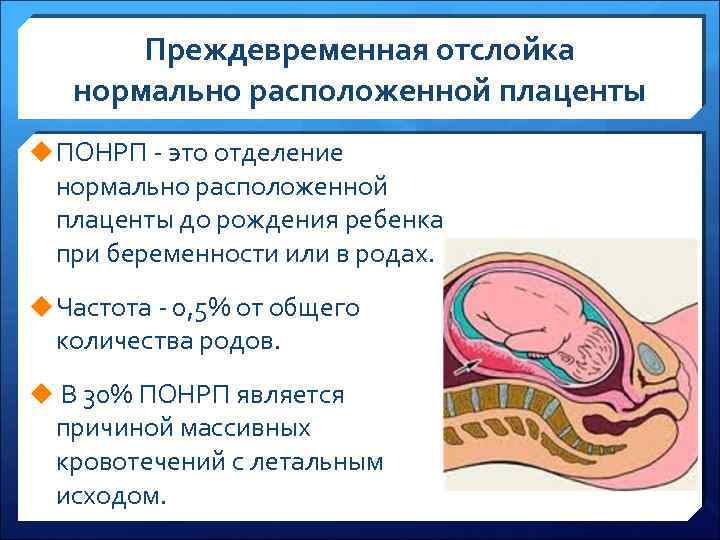
Если послед родился самостоятельно, но при его осмотре выявлены дефекты последа или продолжается кровотечение, то производят ручное или инструментальное обследование полости матки с удалением оставшегося кусочка. Преждевременная отслойка нормально расположенной плаценты. Иногда плацента начинает отделяться не в третьем периоде родов, а раньше. Причиной преждевременной отслойки в родах может быть чрезмерная родовая деятельность (при неправильных положениях плода, несоответствии размеров таза и плода или избыточной медикаментозной стимуляции). В очень редких случаях преждевременная отслойка плаценты наступает до родов, обычно это является следствием травмы при падении. Отслойка плаценты — одно из самых грозных акушерских осложнений, она приводит к значительной кровопотере матери и угрожает жизни плода. При отслойке плаценты плод перестает получать кровь из пуповины, которая прикреплена к плаценте, прекращается поставка кислорода и питательных веществ из крови матери к плоду. Возможна гибель плода. Симптомы отслойки плаценты не одинаковы в разных случаях. Может наблюдаться сильное кровотечение из половых органов, а может его и совсем не быть. Возможно отсутствие движений плода, сильные постоянные боли в поясничном отделе позвоночника и животе, изменение формы матки. При диагностике отслойки плаценты используют УЗИ. При подтверждении диагноза, показано немедленное родоразрешение путём операции кесарева сечения.
Понятие плаценты и функции, которые она выполняет
Что означает название этого органа, и зачем он нужен? Этимология его определения связана с внешним видом этого органа и означает «плоский хлеб» или «пирог». У некоторых народов этот орган имел особое значение и его даже хоронили на заднем дворе дома, в котором живут роженица и ребенок. Действительно, роль этого анатомического образования и ее значение для матери и плода сложно переоценить.
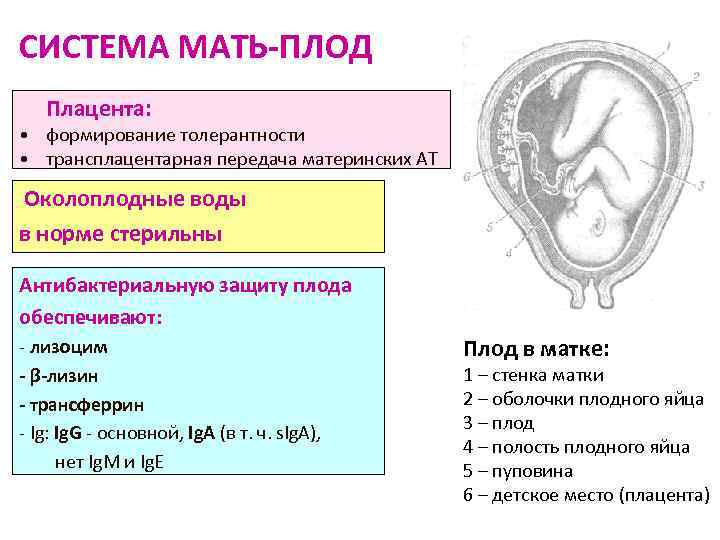
Плацента — это орган, который формируется у беременных женщин на начальных сроках гестационного периода. На УЗИ ее можно увидеть с 18-недельного срока. Она обеспечивает связь организма плода с материнским до того момента, когда ребенок родится и пуповина будет перерезана.
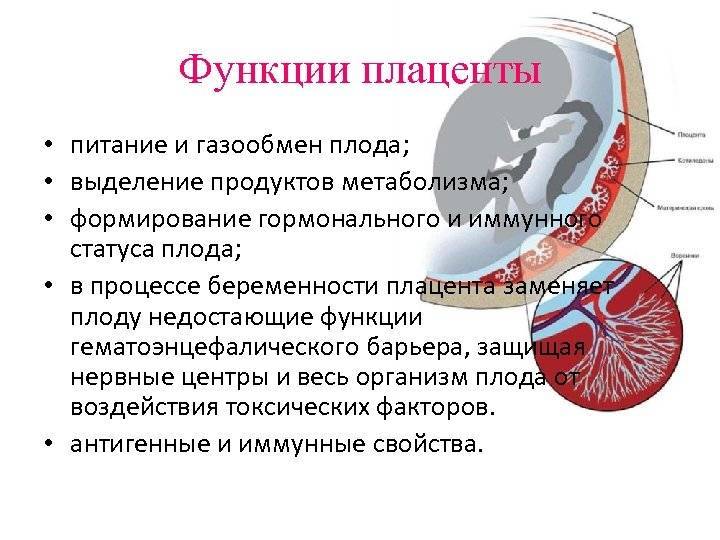
Поскольку плацента является единственным связующим звеном в цепочке «мать-плод», то ей приходится выполнять несколько функций одновременно. Функции плаценты:
- трофическая (через плаценту питательные вещества из крови матери перемещаются в кровоток плода);
- дыхательная (обогащает кровь ребенка кислородом, взятым из крови матери, и избавляется от избытка углекислого газа);
- защитная (так называемый «плацентарный барьер» непроницаем для многих веществ, в том числе и вредных);
- иммунная (транспортировка материнских антител к плоду);
- гормональная (плацента продуцирует ряд гормонов, необходимых для нормального течения беременности: окситоцин, прогестерон, лактоген, эстроген).
https://youtube.com/watch?v=GqPGY648sNs
Как образуется плацента?
Обменные процессы между матерью и ребенком осуществляются через поверхность ворсинок хориона – внешней зародышевой оболочки, которая окружает эмбрион и образуется на начальных сроках беременности. К 13-й неделе толщина ворсинок увеличивается, их становится очень много и они преобразуются в плаценту.
Плацента образуется путем срастания наружной ворсинчатой оболочки зародыша со стенкой матки. Полностью она формируется к концу 3-го месяца беременности. К концу срока вынашивания (если ребенок доношенный) выглядит, как плоский диск 15х20 см и весит около 500 граммов.
Плацента делится на материнскую часть (базальную пластину), которая прилегает к матке, и плодовую. К последней прикрепляется пуповина (пупочный канатик) с кровеносными сосудами плода и матери, которые тесно соприкасаются, но не сливаются. Через пуповину идет обмен веществ – кислород и питательные вещества поступают в организма ребенка, углекислый газ и продукты жизнедеятельности малыша уходят в материнские сосуды и выводятся из организма.
Внутри пуповины проходят две артерии и одна вена. Прикрепляться к плаценте пупочный канатик может несколькими способами. Самым распространенным является центральное прикрепление пуповины, но встречаться боковое или краевое крепление. Очень редким вариантом прикрепления пуповины может быть крепление к плодным оболочкам плаценты, такой тип прикрепления называют оболочечным. Место крепления на функции пуповины никак не влияет.
Внематочная беременность — симптомы, причины, лечение, последствия