Симптомы лимфомы у детей, причины возникновения заболевания и особенности лечения
Содержание статьи
- Симптомы Лимфогранулематоза у детей:
- Лечение
- Терапия антителами
- Радиоиммунотерапия
- Хирургическое лечение
- Радиотерапия
- Химиотерапия
- Лечение низкосортной неходжкинской лимфомы
- Лечение высокозлокачественной неходжкинской лимфомы
- Полезные рекомендации
- Лучевая терапия
- Виды
- Ходжкина
- Неходжкинские
- Детские
- Классификация
- В-клеточные лимфомы
- Т-клеточные лимфомы
- Лимфома Ходжкина
- Лечение злокачественных лимфом.
- Потливость
- К каким докторам следует обращаться если у Вас Лимфогранулематоз у детей:
- Разновидности и симптомы заболевания
- Регионарный и генерализованный лимфаденит
- Острый, подострый и хронический лимфаденит
- Аденофлегмона, серозный, гнойный, некротический лимфаденит
- Одонтогенная и неодонтогенная форма болезни
- Разновидности и симптомы заболевания
- Диагностика
- Причины развития заболевания
Симптомы Лимфогранулематоза у детей:
Болезнь начинается незаметно. Сначала больной ребенок чувствует себя абсолютно нормально. Он находит на шее увеличенный, безболезненный, плотноватой консистенции лимфатический узел. Реже первыми реагируют узлы средостения, паховые или подмышечные. Еще реже лимфогранулематоз у детей проявляется с изолированного поражения желудка, селезенки, легких, кишечника, костей, костного мозга.
При абдоминальной форме гранулематоза, которая в принципе является очень редкой, сначала поражаются забрюшинные лимфоузлы. При пальпации любые узлы не вызывают болевых ощущений. Сначала они имеют плотноэластическую консистенцию, не спаяны между собой и кожей. Постепенно они становятся малоподвижными из-за сращений, уплотняются, не достигая однако степени каменистой плотности и никогда не спаиваясь с кожей.
Распространенный симптом гранулематоза у детей – поражение селезенки. Но для пальпации она доступна примерно в трети случаев. Важным симптомом выступает повышение температуры тела. Сначала лихорадка эпизодическая, потом она наступает волнами, не проходит при приеме ацетилсалициловой кислоты, антибиотиков, анальгина. Вместе с лихорадкой у ребенка появляется потливость, особенно в ночное время суток. Но ознобы не наблюдаются. Лихорадочный синдром наблюдается у 60 детей с данным диагнозом из 100.
В трети случаев болезнь начинается с зуда кожи, который становится все более упорным, его нельзя снять обычными средствами. Дети могут жаловаться на головную боль, скованность в суставах и мышцах, сердцебиение. В начале болезни, как правило, ребенок теряет массу тела, у него возникает слабость, может быть снижение аппетита. Но эти симптомы не называют специфическими. В части случаев бывает и гепатолиенальный синдром.
Иммунитет нарушается, потому часто присоединяются бактериальные и вирусные инфекции. У большинства детей изменен состав: относительная или абсолютная лимфоцитопения, нейтрофильный лейкоцитоз с умеренным палочко-ядерным сдвигом, повышение СОЭ. В начале заболевания тромбоциты в норме. Может быть эозинофилия, нормохромная анемия.
В терминальной стадии лимфогранулематоза симптомы общей интоксикации выражены больше, нарушается функция сердечно-сосудистой, дыхательной, нервной систем. При современных методах лечения больной может прожить 60—80 месяцев от начала заболевания. Но имеются сообщения о случаях полного выздоровления при лимфогранулематозе, когда была проведена адекватная химио- и лучевая терапия. В конце лимфогранулематоз перерождается в саркому в некоторых случаях, что утяжеляет состояние больного. Анемия и истощение прогрессируют быстрыми темпами, появляются тромбоцитопения и кровоточивость.
Абдоминальная форма лимфогранулематоза у детей протекает тяжело. У ребенка наблюдаются такие симптомы:
- проливной пот
- абдоминальные боли
- высокая лихорадка
- лейкопения
- высокая СОЭ
- резкий сдвиг формулы крови влево
Плохим прогностическим признаком служит поражение печени. Наилучший прогноз дают в тех случаях, когда СОЭ нерезко повышена и уровень лимфоцитов достаточен. неблагоприятный прогноз почти во всех случаях болезни детей.
Две формы болезни по скорости клинического течения:
- хроническая
- подострая
Формы негенерализированного лимфогранулематоза у детей:
- локальная
- регионарная
При локальной происходит поражение 1—2 смежных областей, а при регионарной вовлечены 2 и больше лимфатических узла несмежных зон по одну сторону от диафрагмы. Генерализованной стадии свойственно увеличение 2 и более групп лимфатических узлов, расположенных по обе стороны от диафрагмы, а также вовлечение в процесс селезенки.
Лабораторные признаки интоксикации:
- лимфоцитопения
- повышение СОЭ более 30 мм в час
- увеличение содержания С-реактивного белка
- увеличение содержания альфа-2- и гамма-глобулинов, сиаловых кислот
- увеличение содержания церулоплазмина, фибриногена
Лечение

Лучевая терапия в 85% случаев приводит к длительной ремиссии
Перед началом лечения ребенок тщательно обследуется на наличие осложнений или других заболеваний.
Выбор метода лечения зависит от степени распространения лимфомы, состояния пациента и сопутствующих заболеваний. При неагрессивной и очень медленно прогрессирующей неходжкинской лимфоме можно отказаться от терапии, поскольку немедленное начало лечения не приносит никакой пользы. Пациенты должны лишь проходить регулярные осмотры и медицинские обследования.
Детям с лимфомой Ходжкина I-II стадии при отсутствии симптомов и противопоказаний рекомендуется пройти радиотерапию. Лучевая терапия в 85% случаев приводит к длительной ремиссии. На последних стадиях рекомендуется химиолучевая терапия.
Терапия антителами
Терапия антителами основана на том, что специальные вещества (так называемые моноклональные антитела – Ритуксимаб и др.) способны распознавать определенные структуры на поверхности опухолевых клеток. Антитела прикрепляются к опухолевой клетке и заставляют собственную систему защиты организма уничтожать злокачественные клетки.
Предпосылкой для успешного лечения является то, что опухолевые клетки неходжкинской лимфомы имеют соответствующие поверхностные структуры. С помощью специальных исследований врач может выявить наличие или отсутствие антигенов. Терапия антителами нередко используется в сочетании с химиотерапией.
Радиоиммунотерапия
Неходжкинскую лимфому можно лечить радиоиммунотерапией: в лечении используются антитела, связанные с радиоактивными соединениями. Антитело присоединяется в соответствии с принципом «ключ-замок» к поверхностному антигену, после чего радиоактивное вещество разрушает злокачественную клетку.
Хирургическое лечение

Хирургическое удаление предусматривается в случаях развития осложнений хирургического профиля – поражение систем и органов опухолью любой локализации, а также развитие осложнений терапии
При некоторых типах неходжкинской лимфомы возможно хирургическое лечение: небольшую лимфому можно удалить на начальной стадии развития. Хирургическое вмешательство полезно, если неходжкинская лимфома может быть полностью удалена. Частичное удаление не оказывает положительного влияния на течение рака. Если невозможно полностью удалить неходжкинскую лимфому, последующая химиотерапия может увеличить шансы на выздоровление.
Радиотерапия
Неходжкинская лимфома чувствительна к радиоактивному излучению, однако радиотерапия эффективна только локально – в области опухоли. Поскольку неходжкинская лимфома редко встречается в ограниченной степени и распространяется через лимфатическое русло, она только в некоторых случаях поддаётся лечению ионизирующим излучением.
В большинстве случаев радиотерапия используется для удаления остатков опухоли, которые могут остаться после химиотерапии.
Химиотерапия
Лечение, используемое при неходжкинской лимфоме, всегда включает химиотерапию, если существует обширное поражение органов или распространение рака через кровь или лимфатическую систему
При выборе химиотерапии важно знать, является ли неходжкинская лимфома низкосортной (менее злокачественной) или высокосортной (очень злокачественной)
Лечение низкосортной неходжкинской лимфомы
Низкосортная неходжкинская лимфома – иммуноцитома, волосатоклеточный лейкоз, хронический лимфоцитарный лейкоз, плазмоцитома – часто протекает бессимптомно в течение нескольких лет. В этих случаях побочные эффекты химиотерапии являются большей нагрузкой, чем сама лимфома. Химиотерапия используется против низкосортной неходжкинской лимфомы только в том случае, если возникают симптомы или серьезные осложнения.
Лечение высокозлокачественной неходжкинской лимфомы
При очень злокачественной неходжкинской лимфоме (В-крупноклеточная лимфома, макрофолликулярная лимфобластома или лимфома Беркитта) на ранней стадии у детей используется химиотерапия. Если болезнь не лечить, она может привести в течение короткого периода времени к смертельному исходу.
При высокосортной неходжкинской лимфоме часто поражается головной мозг (около 40%). Проблема заключается в том, что химиотерапевтические средства неспособны проникать через гематоэнцефалический барьер в достаточном количестве. Чтобы обойти гематоэнцефалический барьер, врач вводит лекарство в спинномозговой канал, который содержит цереброспинальную жидкость. Рецидивы распространены, несмотря на агрессивную химиотерапию.
Полезные рекомендации
Химио- и лучевая терапия оказывает сильное воздействие на организм маленького ребенка. Поэтому на весь период лечения родители должны позаботиться о его укреплении, поднятии иммунитета.
В случае лимфогранулематоза у детей клинические рекомендации врачей заключаются в следующем:
- Сопротивляемость организма повышают цитрусовые, чеснок и лук, имбирь, шиповник и клюква. На весь курс терапии эти продукты необходимо включить в рацион.
- Белый хлеб лучше заменить цельнозерновым, поскольку он содержит больше витаминов группы В.
- Обязательным считается прием витаминов Е и А. Они помогают восстанавливаться здоровым клеткам и оказывают сопротивление развитию злокачественных элементов.
- Ребенок должен употреблять достаточное количество негазированной воды для выведения из организма токсических веществ.
- Облучение и применение лекарств негативно отражается на состоянии печени. Чтобы минимизировать нагрузку на нее, следует пересмотреть питание. Врачи рекомендуют отказаться от жирного и жареного, пищу лучше готовить на пару.
При проведении химиотерапии у ребенка обычно падает иммунитет. Помимо правильного питания родители должны следить за тем, чтобы малыш в это время не простужался. Рекомендуется на весь период лечения отказаться от посещения людных мест и не переохлаждаться.
Лучевая терапия
В настоящее время проктологи рекомендуют для половины пациентов делать лучевую терапию болезни следом за химической. После наблюдений за тем, как организм пациента откликается на проведение химиотерапии, ставится вопрос о возможности проведения лучевой терапии.

В случае, если были проведены два блока химической терапии ПЭТ, появились улучшения, то необходимость в проведении данной терапии отпадает (это относится к любой форме заболевания). Положительная реакция на такой способ лечения означает сокращение лимфомы на половину, и, исходя из этого, в ее остатках отсутствуют активные клетки опухоли.
Чаще всего терапию с использованием лучей применяют по истечении двух недель после завершения химической терапии. В среднем выдается доза облучения, равная двадцати греям. При сокращении объема лимфомы впоследствии проведения первых двух блоков химической терапии приблизительно на 75 % лучевая доза возрастает до тридцати греев.
Дабы не разрушить здоровые клетки, находящиеся рядом с опухолью, необходимый объем выдается не за один раз, а за несколько процедур. Лечить пораженный участок нужно маленькими порциями. Продолжительность радиальной терапии в среднем длится две или три недели. Выходные дни даются организму для отдыха и восстановления от процедуры.
Виды
Не удивительно, что когда больному ставят диагноз лимфоз, он очень много рассуждает, рак это или нет. В зависимости от положительного или отрицательного ответа опреджеляется время, которое он еще сможет прожить
Важно сказать, что если выявлена злокачественная патология лимфатической системы, то в условиях современной медицине жизнь пациента может продолжаться еще 10, а то и 20 лет.
Время пиковой активности, или перерождения клеток в злокачественные образования, молодой и пожилой возраст. Во втором случае у пациента есть все шансы дожить до старости
Однако не нужно сбрасывать со счетов и доброкачественный тип лимфоза, при котором не происходит распространение раковых клеток из первичного очага по всем органам. Рассмотрим подробнее два наиболее известных, и изученных вида болезни.
Ходжкина
 Лимфома Ходжкина
Лимфома Ходжкина
Представленную патологию еще называют лимфогранулематозом. Название заболевания соответствует фамилии ученого, которые около двухсот лет назад дал описание разным типам выявленной патологии. Можно сказать, что такой процесс относится к истинной форме лимфоза. Все потому, что если лимфатическая система, изначально здоровая, дала сбой, и в ней несколько клеток переродились в злокачественные образования. В скором времени подобное случится и с остальными клетками, при этом в опухолевый процесс вовлекаются и внутренние органы. Подтверждает первичный диагноз назначенная врачом биопсия, результаты которой показывают наличие опухолевых клеток.
Основным признаком болезни Ходжкина является увеличение лимфатических узлов, которое не сопровождается болезненными ощущениями. Иногда пациент ощущает, что грудная клетка словно сдавлена, из-за чего становится трудно дышать. Это все результат поражения внутригрудных лимфоузлов, и тогда диагностируют лимфоз средостения. Постепенно количество патологических тканей и клеток увеличивается. Но при всем этом, если врач правильно подобрал лечение, и вовремя выставил корректный диагноз, прогноз терапии будет утешительным, а осложнения не развиваются.
Однако учитывая тот факт, что лимфатическая система не способна выполнять защитную функцию, присоединение инфекций и бактерий может спровоцировать летальный исход.
Неходжкинские
 Лимфоз Беркитта
Лимфоз Беркитта
Остальная группа лимфозов, которая не обладает характерными особенностями Ходжкинской болезни, называется неходжкинсими патологиями. Все они отличаются морфологическими признаками: тип клеток, степень злокачественности и прочее. Наиболее опасным на сегодняшний день считается лимфоз Беркитта, характеризующийся маркеров вируса иммунодефицита человека запущенной стадии. Более того, формирование патологии может произойти на фоне недавнего мононуклеоза, ввиду его вирусной природы. К счастью, в нашей местности такое заболевание не диагностируют.
Также высокой степенью опасности отличается лимфобластная лимфома, которая также очень редко выявляется. Основной ее чертой является сильное поражение и нарушение работы внутренних органов. Все дело в том, что патологический процесс начинается в лимфоузлах, затем распространяется на средостение в значительном объеме. За счет способности к поражению костного мозга на фоне этого вида лимфоза может развиться вторичный лейкоз. Но, также как и в предыдущем случае, заболевание хорошо реагирует на правильную терапию, что позволяет добиться устойчивой ремиссии у пациента.
Детские
Если диагностирован любой вид лейкоза у ребенка, то характер течения болезни крайне неблагоприятный, и все потому, что они имеют высокий уровень злокачественности, а также стремительный рост. У детей заболевание вовлекает в процесс средостение, плевру и головной мозг. Именно поэтому, если родители заметили, что у малыша увеличились лимфатические узлы, его необходимо в кратчайшие сроки показать специалисту.
Классификация
Все лимфомы подразделяются на две большие группы:
- лимфомы Ходжкина (лимфогранулематоз),
- неходжкинские лимфомы (в том числе лимфолейкоз, множественная миелома).
Ходжкинские лимфомы происходят из перерожденных В-лимфоцитов лимфатических узлов. Заболевание названо в честь Ходжкина и Рида-Штернберга. Лимфомы Ходжкина хорошо поддаются лечению.
Все другие злокачественные лимфомы называются неходжкинскими. Неходжкинские лимфомы могут развиваться из В или Т-лимфоцитов.
Их классификация стала еще более сложной в результате новых цито- и молекулярно-генетических исследований, поскольку неходжкинские лимфомы теперь также включают лимфолейкоз. Лимфоцитарный лейкоз – очень агрессивная неходжкинская лимфома, которая приводит к смерти, если лечение не начинается своевременно. Промежуточные неходжкинские лимфомы – это острые лейкозы. Неходжкинская лимфома может распространяться намного быстрее, чем лимфома Ходжкина в организме.
Относительно распространенной неходжкинской лимфомой является множественная миелома, которая встречается в основном у пожилых людей старше 60 лет и крайне редко – у детей. Вырожденные клетки плазмы (зрелая форма В-лимфоцитов) продуцируют иммуноглобулин или его фрагменты, называемые парапротеином. У детей возникает боль в костях, поскольку костное вещество поражается во многих местах.
В-клеточные лимфомы
В-клеточные лимфомы относятся к вялотекущей неходжкинской лимфоме и являются одними из наиболее распространенных злокачественных новообразований лимфатической системы. Новообразования распространяются в организме медленно и хорошо поддаются лечению химиотерапевтическими средствами.
Т-клеточные лимфомы
Т-клеточные лимфомы также являются неходжкинскими лимфомами и могут быть разделены на множество различных подкатегорий. В отличие от В-клеточной лимфомы, они встречаются реже, но быстрее прогрессируют, поэтому относятся к агрессивным формам.
Лимфома Ходжкина
Лимфома Ходжкина является злокачественным заболеванием лимфоидной ткани, для которого характерно наличие гигантских клеток Рид — Березовского — Штернберга. Чем раньше начинается терапия, тем больше шансов на полное выздоровление пациента.
Лечение злокачественных лимфом.
Основным методом терапии неходжкинских лимфом является полихимиотерапия. Для каждого вида лимфомы предназначен индивидуальный протокол, вот почему настолько необходимо точное определение варианта опухоли.
Лимфомы из клеток предшественников лечат по схожим схемам с острыми лейкозами, а зрелые Т и В клеточные лимфомы являются довольно агрессивными и требуют более длительной и интенсивной химиотерапии.
При тяжелом течении болезни и поражении центральной нервной системы применяют лучевую терапию. Последние годы в лечении неходжкинских лимфом успешно применяют моноклональные антитела, вещества избирательно блокирующие специфические рецепторы на злокачественных клетках и приводящие к нарушению важных обменных процессов, в результате чего опухолевые клетки погибают.
Хирургические методы лечения так же применяются при лимфомах. Это может быть диагностическая биопсия опухолевого образования, экстренные вмешательства при кишечной непроходимости, перфорации кишечника или удаление остаточной опухоли после курса химиотерапии.
Сопроводительная терапия включает в себя применение антибактериальных, противовирусных, противогрибковых препаратов, а так же внутривенные инфузии растворов глюкозы, калия и натрия хлорида для поддержания обмена веществ в организме ребенка. Злокачественное течение болезни и интенсивная химиотерапия быстро приводят к поражению костного мозга и неспособности его обеспечивать адекватное кроветворение
Поэтому очень важно на протяжении всего курса лечения контролировать анализ крови и своевременно осуществлять переливание эритроцитов и тромбоцитов.
Лечение лимфом у детей относится к высокотехнологической помощи и осуществляется по ОМС. Так же возможно получить квоты на лечение в департаменте здравоохранения. Для этого необходимы документы, подтверждающие наличие заболевания (выписной эпикриз из истории болезни, результаты анализов). Активное участие в финансировании лечебных и диагностических процедур принимают благотворительные фонды. Для этого заключается договор между фондом, лечебным учреждением, а так же фармацевтической компанией. Данными вопросами с родителями занимается и лечащий врач.
Потливость
Потливость – это признак, который сопровождает не только недомогания, вызванные простудой, но и лимфому. Появление потливости, может быть сопряжено с повышением температуры, или выступать в качестве самостоятельного симптома. При самостоятельном возникновении потливости причиной является общая слабость ребенка и нарушение обменных процессов.

И если в здоровом состоянии дети начинают потеть во время активных движений, то при лимфоме это проявляется даже в состоянии покоя.
Особенно часто потливость наблюдается в ночное время в период сна, чем вызывает его нарушение и ухудшение общего состояния ребенка.
К каким докторам следует обращаться если у Вас Лимфогранулематоз у детей:
Педиатр
Гематолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лимфогранулематоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Разновидности и симптомы заболевания
Лимфадениту присвоен код по МКБ 10: L04. Однако в международном классификаторе обобщенно отражена лишь острая форма болезни. На самом деле существует множество разновидностей лимфаденита. Классификация, используемая педиатрами, многоуровневая.
Регионарный и генерализованный лимфаденит
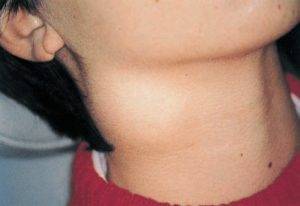 Самая распространенная форма заболевания: локализованный (регионарный) лимфаденит. При этом воспаляется один или несколько узлов, расположенных в окружении пораженной части тела. Например, причиной лимфаденита на шее может быть воспаление миндалин.
Самая распространенная форма заболевания: локализованный (регионарный) лимфаденит. При этом воспаляется один или несколько узлов, расположенных в окружении пораженной части тела. Например, причиной лимфаденита на шее может быть воспаление миндалин.
Генерализованный лимфаденит диагностируется в том случае, если были затронуты три разные группы лимфатических узлов (или больше). Развитие заболевания обычно провоцируется инфекцией, которая распространяется через кровоток.
Острый, подострый и хронический лимфаденит
Хронический лимфаденит диагностируется в том случае, если воспаление рецидивирует несколько раз в течение ограниченного количества времени. Хроническая форма болезни чаще всего встречается у детей возрастом до 12 лет.
Факторы, которые увеличивают риск хронического воспаления лимфатических узлов:
- тесный контакт с человеком, страдающего от хронических инфекций;
- несоблюдение клинических рекомендаций в лечении острой формы болезни;
- «недолечивание» инфекционных болезней (прекращение приема антибиотиков сразу после исчезновения симптомов).
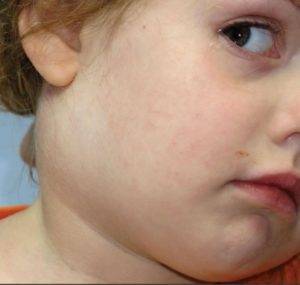 Острый лимфаденит условно разделяют на односторонний и двусторонний. Двусторонний тип болезни провоцируется вирусной инфекцией верхних дыхательных путей или бактериальным фарингитом. Реже, болезнь является проявлением какой-либо системной инфекции.
Острый лимфаденит условно разделяют на односторонний и двусторонний. Двусторонний тип болезни провоцируется вирусной инфекцией верхних дыхательных путей или бактериальным фарингитом. Реже, болезнь является проявлением какой-либо системной инфекции.
Острый односторонний лимфаденит в 80% случаев вызван организмами S. pyogenes и S. aureus. Болезнь чаще всего диагностируют у новорожденных. У детей старшего возраста узлы воспаляются только с одной стороны из-за зубных болезней.
Подострый лимфаденит часто приравнивают к хроническому. Болезнь провоцируется вирусом Эпштейна-Барра, цитомегаловирусом, вирусом иммунодефицита человека (ВИЧ), непункерными микобактериями.
Аденофлегмона, серозный, гнойный, некротический лимфаденит
Аденофлегмона — медицинский термин, описывающий гнойное воспаление мягких тканей лимфоузла. Патология провоцируется инфекцией и сопровождается обильным выделением гноя. Но в случае, если при сохранении характерных симптомов воспалительного процесса, не наблюдается гнойных скоплений, ставится диагноз серозный лимфаденит.
Игнорировать аденофлегмону опасно для жизни малыша! Бактериальные агенты и токсины различной природы могут спровоцировать отмирание тканей лимфатических узлов, что приведет к некротической форме болезни. Гнойные (первоначально точечные образования) без лечения образуют единый абсцедирующий очаг, который может поразить лимфатический узел и даже окружающие ткани. Прогноз при этом самый неутешительный: заболевание может закончиться летальным исходом.
Одонтогенная и неодонтогенная форма болезни
В большинстве случаев у детей воспаляются именно подчелюстные лимфоузлы. Это связано с активным ростом зубов, заменой молочных моляров коренными. Если выясняется, что причиной воспаления лимфоузлов стали стоматологические проблемы, то к диагнозу добавляется уточнение «одонтогенная форма». В остальных случаях по умолчанию диагностируется неодонтогенная болезнь.
Разновидности и симптомы заболевания
Как лимфогранулематоз, так и неходжкинские лимфомы имеют несколько разновидностей. Среди лимфом Ходжкина выделяют:
- неклассическую – обогащенную лимфоцитами;
- смешанноклеточную;
- узловую;
- с малым количеством лимфоцитов;
- с большим количеством лимфоцитов.
Лимфоидные новообразования неходжкинской группы, которые чаще всего наблюдаются у детей и подростков, это:
- лимфома Бёркитта – В-клеточная разновидность, возникающая как следствие поражения организма вирусом Эпштейна-Барр;
- диффузная крупноклеточная В-клеточная опухоль;
- лимфобластная крупноклеточная лимфома;
- анапластическая крупноклеточная лимфома.
Другие разновидности онкопатологии лимфатической системы у детей встречаются редко, статистически – в единичных случаях.
Основные симптомы лимфомы являются типичными и практически не отличаются от симптоматики при аналогичном заболевании у взрослых. На начальной стадии они могут отсутствовать либо быть слабовыраженными и приниматься за признаки других заболеваний, даже врачами.
Выраженная симптоматика начинается на этапе увеличения вначале одного лимфатического узла (шейного, подмышечного, пахового), а затем и соседних с ним. Если онкопроцесс развивается в одном из внутренних органов, возможно изменение его размеров, которое легко выявляется при пальпации. При этом увеличенные лимфатические узлы и органы при прощупывании безболезненны.
По мере прогрессирования патологии могут проявляться следующие симптомы:
- повышение температуры до 37,2-37,4 градусов, ночная потливость, озноб, приступы жара, снижение аппетита и массы тела, головные боли, головокружения и другие типичные признаки интоксикации;
- кожный зуд по всему телу;
- повышенная восприимчивость к вирусным и инфекционным заболеваниям ввиду снижения иммунитета;
- при лимфоме Ходжкина – бледность кожных покровов, иногда костные и суставные боли;
- на более поздних стадиях – одышка, тяжесть в груди, нарушения в работе ЖКТ, затрудненное дыхание, боли в пораженном органе.
Важно выявить заболевание на как можно более ранней стадии. Поэтому любые из вышеописанных признаков, продолжающиеся на протяжении длительного (более 2 недель) периода и не реагирующие на противовирусную и антибактериальную терапию, а также хронические заболевания, не переходящие в стадию ремиссии даже при должном специфическом лечении, должны насторожить родителей и мотивировать их показать ребенка специалисту-онкогематологу
Особенно велика вероятность развития болезни в случаях, когда у пациента наблюдается комплекс из нескольких симптомов – это повод обратиться к врачу в самое ближайшее время.
Диагностика
Вначале собирают анамнез и проводят физический осмотр: измеряется артериальное давление, частота сердечных сокращений, консистенция, подвижность и болезненность лимфоузлов. Анамнез является отправной точкой дальнейших исследований.

Чтобы выявить болезнь, потребуется целый комплекс исследований
Компьютерная томография (КТ) использует рентгеновские лучи для визуализации различных частей тела. Компьютеры объединяют отдельные поперечные срезы в трехмерное изображение. Медиастинальная лимфома хорошо визуализируется на КТ без контрастного вещества. КТ в значительной степени вытеснила ряд более инвазивных процедур в рентгеновской диагностике лимфомы.
Пункция медуллярной полости плоских костей (например, грудины, подвздошного гребня) производится с помощью специальной канюли. Для исследования берется преимущественно образец костного мозга. С помощью гистологического исследования можно выявить метастазы лимфосаркомы.
Если есть подозрение на лимфоидную саркому, необходимо полностью обследовать пораженный лимфоузел. Для этого выбираются наиболее доступные лимфатические узлы (например, на шее). Удаление их может проводиться с помощью местной анестезии, но в зависимости от места (например, в брюшной полости или в молочной железе) иногда требуется общий анестетик. Выделенный лимфатический узел исследуется гистологическими методами патологоанатомом для подтверждения диагноза.
С помощью гистологических отделов (участков тканей) удаленных лимфатических узлов патологоанатом может поставить диагноз. Для этой цели участки окрашиваются различными методами и исследуются микроскопически. Патологоанатом выявляет типичные особенности различных заболеваний, таких как характерные клетки Ходжкина и Рида-Штернберга классической лимфомы Ходжкина.
Другие методы диагностики, которые дадут врачу больше информации о распространенности лимфомы:
- Общий анализ крови.
- Ультразвуковое исследование.
- Магнитно-резонансная томография.
- Скелетная сцинтиграфия.
Лимфому в щитовидной железе выявляют с помощью иммуногистохимического исследования пораженных тканей. При лимфоме в костном мозге может потребоваться проведение миелограммы.
Причины развития заболевания
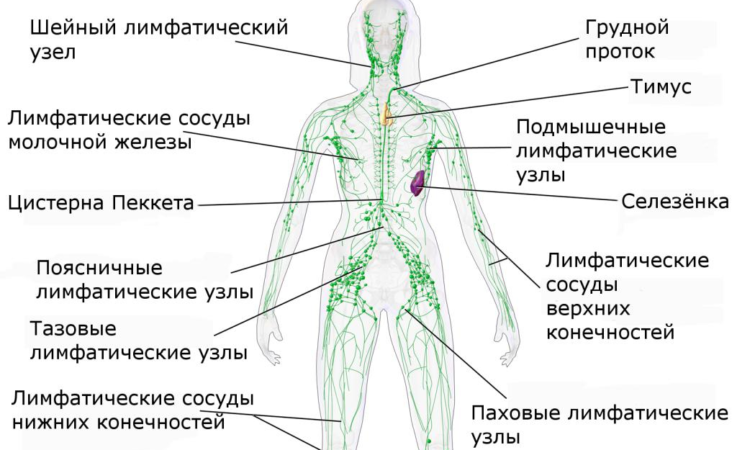
Лимфатическая система у детей не совершенна, и окончательное развитие происходит к 6 — 10 годам жизни. В детском периоде лимфатические узлы восприимчивы ко всем бактериальным и вирусным агентам и отличаются незрелой фильтрационной функцией. На все воспалительные изменения, происходящие в организме ребёнка, реагируют лимфоузлы. Лимфаденит у ребёнка развивается в результате поражения стрептококками или стафилококками, при условии наличия острого инфекционного очага в организме. В большинстве случаев развитие лимфаденита связано с воспалительными заболеваниями ЛОР-органов, таких как тонзиллит, отит, синусит, фарингит. А может быть и осложнением различных вирусных и бактериальных заболеваний. Частота лимфаденитов резко возрастает в осенне-зимний и весенний период, когда происходит увеличение количества простудных заболеваний.
У детей дошкольного и младшего школьного возраста возрастает риск развития лимфаденитов челюстно-лицевой системы. Причина таких воспалений лимфатических узлов — одонтогенное проникновение инфекции, то есть в результате кариеса, пульпита, периодонтита. Также причиной могут быть некоторые инфекционные заболевания, такие как туляремия, сифилис, туберкулёз, инфекционный мононуклеоз. Лимфаденит нередко развивается в результате течения онкологических заболеваний (острый лейкоз, лимфогранулематоз, лимфосаркома). Помимо инфекционных и онкологических заболеваний, травматический фактор играет немалую роль в развитии лимфаденита. Дети, имеющие в анамнезе перенесённые герпетические инфекции, лимфатико-гипопластический диатез, частые острые респираторные заболевания, хронические заболевания желудочно-кишечного тракта, обычно страдают воспалением лимфатических сосудов.