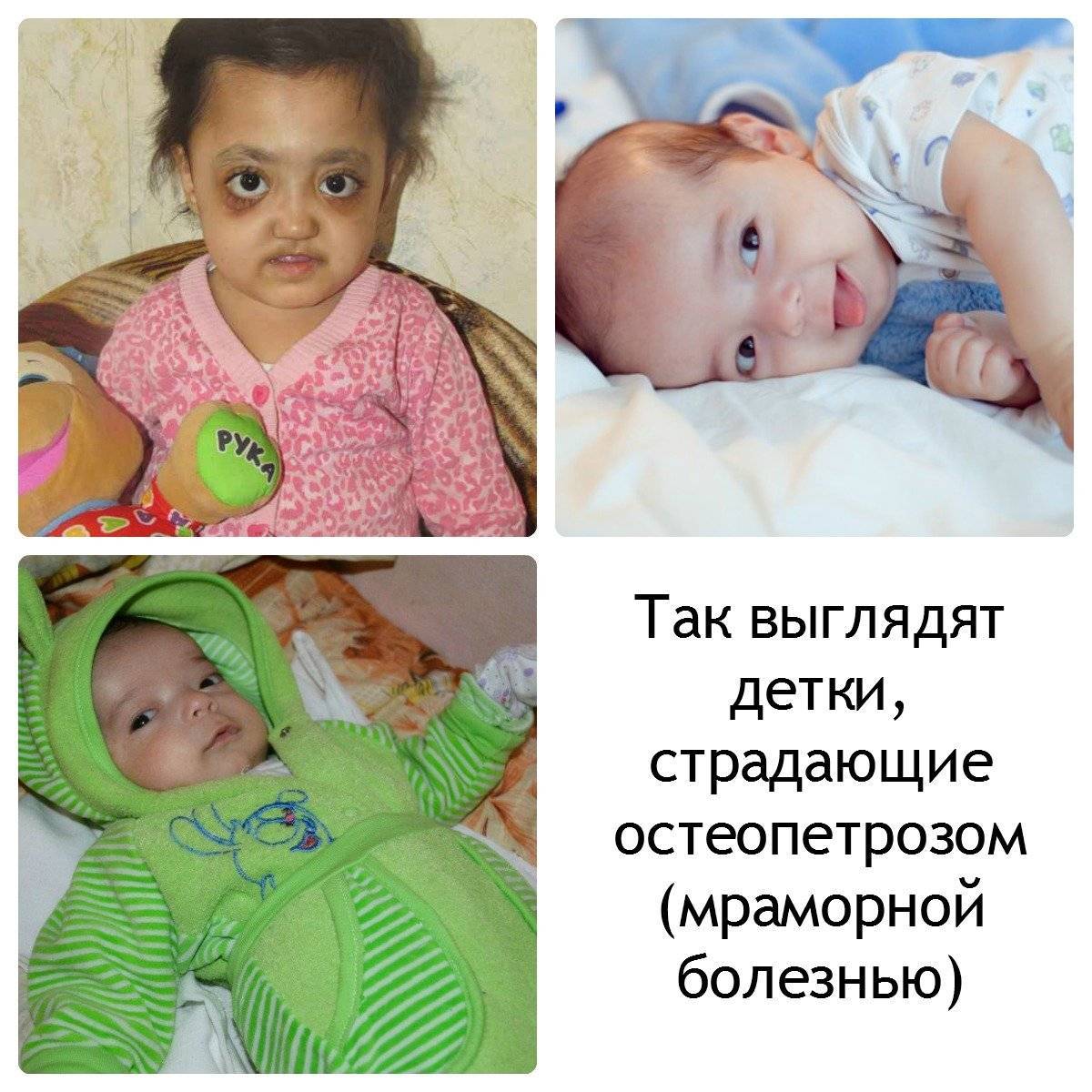
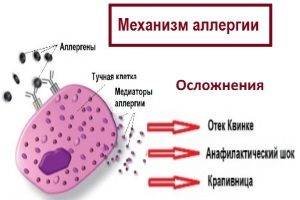
Остеопетроз у детей: причины, симптомы и лечение мраморной болезни в детском возрасте
Содержание статьи
- Лечение
- Консервативное лечение
- Оперативное вмешательство
- Болезнь Пертеса у взрослых
- Диагностика
- Методы диагностики остеоартроза коленного сустава
- Что это такое?
- Симптомы остеоартрита
- Диагностирование патологии
- Причины появления
- Лишний вес
- Возраст
- Наследственность, врожденные патологии
- Высокие нагрузки
- Травмы, операции, другие болезни
- Мраморная болезнь у детей: как происходит лечение?
- Гепатоспленомегалия
- Диагностика
- Причины артроза у детей
- 1 Бывает ли артроз у детей, и как часто?
- Общие сведения
- Профилактика
Лечение
Лечить болезнь можно терапевтическим путем либо хирургическим. Выбор тактики лечения зависит от возраста пациента и стадии запущенности заболевания. Все стадии, кроме конечной, поддаются лечению с применением специальных препаратов, массажа, физиотерапевтических процедур, диеты, а также за счет снижения нагрузки на тазобедренный сустав.
Усилия направлены на то, чтобы головка бедренной кости оставалась шарообразной, не меняла форму. Терапия преследует такие цели:
- стимулировать кровоток и остановить омертвение тканей тазобедренного сустава;
- повысить мышечный тонус пострадавшей ноги;
- убрать болевой синдром;
- ускорить вывод из организма погибшей ткани.
Процесс терапевтического лечения требует времени не менее полугода, а иногда больше. Успешный результат возможен, если заболевание диагностировали на 1-4 стадии. Когда произошло окостенение тканей, проводится оперативное вмешательство. Назначать оперативное лечение болезни Пертеса разрешается у детей старше 6 лет.
Консервативное лечение
Очень важно быстрее заметить недуг и избежать крайней меры – операции. Терапия болезни Пертеса у детей включает комплексное лечение:
- правильное питание, богатое кальцием и витамином D;
- употребление витаминов группы «В» для улучшения кровообращения;
- средства, улучшающие кровоток в пораженном участке;
- лекарственные препараты, способствующие выводу элементов омертвевшей ткани из организма;
- нестероидные противовоспалительные средства;
- накладывание специальных гипсовых повязок либо специальных ортопедических конструкций,
- которые разгружают пораженный сустав;
- электрофорез, тепловые процедуры, массаж, специальные упражнения, лечебные грязи.
Постепенно ткани пораженной конечности заменяются здоровыми. Этот процесс длительный, но результативный. Он может занять от двух до четырех лет. Схема консервативного лечения корректируется по мере восстановления пораженных тканей.
После лечения требуется постоянное посещение врача-ортопеда, чтобы держать под контролем достигнутые успехи в лечении.
Оперативное вмешательство
На поздних стадиях, когда произошли необратимые процессы, терапевтический подход не имеет никакого эффекта. Спасти положение может только операция, причем речь идет о дорогостоящей высокотехнологичной операции.
Однако родители ребенка могут обратиться в свое управление здравоохранения по месту жительства и оформить документы на бесплатное хирургическое вмешательство по квоте. Как правило, всегда есть квоты, либо придется немного подождать очереди.
В процессе операции хирург исправляет положение костей в тазобедренном суставе и фиксирует их с помощью особых приспособлений. Их потом убирают.
Может использоваться такой метод как вытягивание костной ткани. Противопоказанием к нему могут служить тяжелые психические нарушения у малыша. После операции ребенок нуждается в физиотерапевтических процедурах и особых препаратах. В их числе — хондропротекторы. Болезнь Пертеса лечится длительно и требует соблюдения всех назначений доктора.
При поздней диагностике заболевания не исключены последствия в виде истончения хрящевой ткани, остеоартрит головки бедра. Потребуется протезирование деформированного тазобедренного сустава. В противном случае ребенку грозит инвалидность в будущем.
Болезнь Пертеса у взрослых
Спровоцировать ухудшение кровообращения головки бедра у взрослого человека могут различные инфекции и деструктивные процессы в результате чрезмерных нагрузок на тазобедренный сустав. Недуг диагностируется у людей, чья трудовая деятельность подвержена чрезмерным физическим нагрузкам.
Помимо этого, заболевание у взрослых развивается вследствие следующих факторов:
- стрептококковой инфекцией (после ангин, гайморитов, отитов);
- вирусной инфекцией (парамиксовирусы);
- паратонзиллярным абсцессом;
- частыми простудами;
- ослаблением защитных сил организма;
- мышечной гипотонией в области тазобедренного сустава;
- наличием хронических дегенеративных заболеваний позвоночника;
- малоподвижным и сидячим образом жизни;
- нарушением осанки и наличием сколиоза;
- венозной недостаточностью;
- генетической предрасположенностью;
- наличием заболеваний обмена веществ (подагра, сахарный диабет);
- посттравматическим артрозом.
Симптомы заболевания у взрослого человека развиваются постепенно и медленно, однако упорно прогрессируя. На ранних стадиях развития недуга наблюдаются незначительные болевые ощущения в области паха, которые проходят сами по себе и не нуждаются в купировании. В запущенных случаях помимо постоянных болевых ощущений возникает нарушение походки и хромата поврежденной конечности. При остром течение болезни наблюдается повышение температуры с присоединением к ней общие интоксикацией организма.
Основной симптом недуга — одностороннее повреждение тазобедренного сустава.
Лечение болезни Пертеса у взрослых заключается в хирургическом лечении на любом этапе развития. В ходе оперативного вмешательства восстанавливается нормальное кровоснабжение головки бедра. Для этого проделывают специальные каналы в шейке и головке бедра. При омертвении головки бедра и деформации хрящевой ткани проводят их замену путем протезирования и восстановления функции тазобедренного сустава.
Диагностика
Врач примет к сведению признаки и симптомы заболевания, а также сбор общей и семейной истории, чтобы выявить любые факторы риска или формы вторичного остеоартроза (метаболические и эндокринные заболевания, травматизм, наследственные заболевания соединительной ткани, артрит).
Объективное обследование:
Врач смотрит на нарушение ориентации конечности, смещение, деформацию и отек суставов.
При пальпация сустава возникнет боль, в частности, давление на суставные линии; активная и пассивная мобилизация может привести к появлению трещин или даже царапин на суставах. При ходьбе можно выявить хромоту.
Анализ крови:
Особых изменений в анализах крови нет, а также показатели воспаления (скорость оседания эритроцитов, С-реактивный белок) в норме. Тем не менее, врач назначит анализы крови для выявления любых вторичных форм эндокринно-метаболических нарушений или артрита.
Обследование синовиальной жидкости:
При артроцентезе (эвакуации выпота в суставах) необходимо приступить к его анализу.
Инструментальные анализы:
Рентгенологическое исследование показывает наиболее характерные аспекты артроза:
- сужение суставов;
- склероз субхондральной кости;
- геодезии (округлые остеолитические зоны);
- остеофиты (маргинальная остеокартилагиновая пролиферация).
Ультразвук (УЗИ) позволяет морфологически изучать хрящ и выделять прерывание или неровность хондросиновиального края, остео-хрящевого края, изменение эхоструктуры хряща и уменьшение его толщины.
Остеофиты также на УЗИ проявляются в виде гиперэрогенных структур с задним теневым конусом, который изменяет регулярность суставного костного профиля.
ПЭТ и МРТ — это не плановые обследования, которые должны проводиться в соответствии с четкими инструкциями специалиста.
Методы диагностики остеоартроза коленного сустава
Избежать появления тягостных симптомов и печального исхода остеоартроза – полного разрушения коленного сустава, наступления неподвижности помогут диагностические мероприятия, позволяющие выявить болезнь на самых ранних стадиях. Больной обращается в лечебное учреждение, выявив у себя симптомы остеоартроза самостоятельно или случайно, проходя плановое обследование.
Чаще всего обращаются к терапевту или хирургу. Проведя первичный осмотр, опросив и собрав жалобы, специалист может назначить обследование или сразу направить к врачу узкой специализации – ортопеду. При первичной диагностике медики ориентируются на выявление общепринятых клинических критериев, позволяющих поставить диагноз остеоартроз колена. К ним относят:
- болевые ощущения механического характера, появляются в конце дня или сразу после нагрузки, к утру проходят;
- ощущающаяся при пальпации деформация колена, вызванная костными разрастаниями, плотные утолщения по краям суставной щели;
- хрустящий звук;
- признаки воспаления;
- нестабильность сустава, напряженность, скованность по утрам.
Чтобы подтвердить предположительный диагноз и степень развития остеоартроза, назначают дополнительное исследование:
- Рентгенография – достаточный и главный для визуализации дистрофических изменений в костной и хрящевой ткани метод, вычисляет ширину зазора между сочленениями. Исключает вероятность ошибки. На начальном этапе выявит небольшое неравномерное сужение щели, минимальные единичные наросты (остеофиты) на поверхности кости. На рентгеновском снимке хорошо заметно признаки второй стадии – истончение гиалинового хряща, видоизменение околосуставных тканей, рост костной шпоры. Если на рентгенограмме видно отсутствие щели или максимальное истончение, усиленное разрастание остеофитов, деформация кости, их срастание в месте сочленения, появление кист, то остеоартрозу коленного сустава присваивают третью степень.
- УЗИ – метод результативный, но для подтверждения остеоартроза требуется практический опыт врача-диагноста. На ранних стадиях способ малоэффективен, позволяет определить такие признаки: процент разрушения хряща, целостность менисков, факт скопления суставной жидкости.
- КТ, МРТ – современные высокоинформативные методики, обнаруживают малейшие, на уровне клеток, повреждения поверхностного слоя гиалинового хряща. Измерят насколько истончились ткани, оценят состояние сосудистой системы, мягких тканей, мениска, капсулы, соединительнотканную структуру, кровоснабжение коленного сустава. Недостаток – высокая цена.
- Лабораторное исследование – анализ крови в диагностике остеоартроза колена не используется. Назначается для подтверждения или исключения воспалительного процесса. Для этого определят показатель скорости оседания эритроцитов (превышение СОЭ свидетельствует о воспалении), ревматоидного фактора и другие данные биохимического анализа крови.
Что это такое?
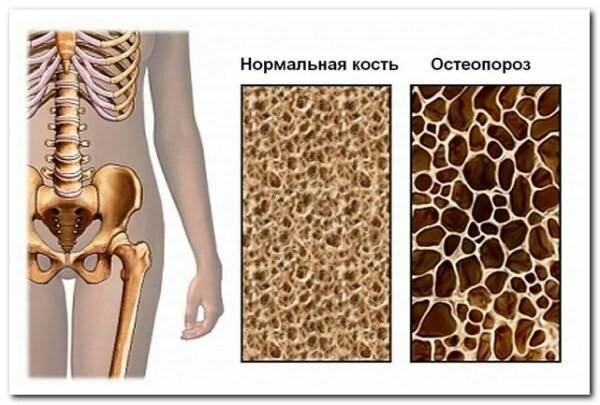
Остеопорозом называется уменьшение плотности костной ткани. Если в костях ребенка откладывается недостаточное количество кальция, нарушается обмен, кость становится более пористой, более хрупкой. Даже незначительная травма может вызвать перелом. Чем более выражены нарушения минерализации, тем более тяжелыми могут быть травматические переломы костей и позвонков.
Недуг относится к разряду заболеваний костной ткани. Он широко распространен у взрослых и пожилых людей. Но у детей является в основном первичным, может развиться без видимых внешних причин.
Заболеть может ребенок любого возраста — и в год, и в 2 года, но чаще всего, по медицинской статистике, остеопорозом страдают дети от 8-10 до 14-16 лет. Доктора склонны усматривать в этом влияние на костный метаболизм гормонов, которые активизируются в период полового созревания и незадолго до него. Девочки болеют чаще мальчиков.
Довольно долго остеопороз выявлялся уже тогда, когда случился перелом. Сегодня медицина располагает множеством диагностических методов, чтобы определить состояние уменьшения минерализации костной ткани еще до того, как произошла тяжелая травма.

Симптомы остеоартрита
Основным симптомом остеоартрита является боль в пораженном суставе, которая усиливается при ходьбе. Сначала боль появляется периодически, после нагрузок, и исчезает в состоянии покоя, но если заболевание не лечить, то боль становится постоянной, даже при минимальной активности. Больные характеризуют это боль как «ноющую».
Если остеоартритом поражены коленные суставы, то боль возникает при сгибании колена, например, при спуске с лестницы. При остеоартрите тазобедренных суставов чаще всего наблюдается боль в бедре, но также могут беспокоить и болезненные ощущения в паху, ягодицах.
Первичный остеоартрит позвоночника вызывает боль в шее и в области поясницы. Интенсивность боли может меняться в зависимости от изменений погоды и атмосферного давления. Со временем это все может привести к уменьшению подвижности сустава, скованности движений, может возникнуть и «блокада сустава», когда кусочки хряща попадают между поверхностями сустава, что сопровождается резкой болью и ограничением движения. Часто наблюдается и крепиция в суставах – хруст и треск могут беспокоить при движении, причиной чего является трение суставных поверхностей костей.
Могут также наблюдаться такие симптомы остеоартрита как скованность суставов и усиление боли при их сгибе, длящиеся обычно до 15 минут, особенно после периода неподвижности, например, по утрам после сна, долгого сидения, или после периода повышенной активности. Облегчение наступает после физической разминки.
Также сустав может изменить внешний вид – увеличиться в объеме, может наблюдаться повышение температуры сустава, его покраснение. В суставах может скапливаться жидкость из-за постоянного раздражения синовиальной оболочки (внутреннего слоя суставной сумки).
Одним и сложнейших осложнений остеоартрита является появление костных выростов в суставах кистей, чаще встречающееся у женщин в возрасте после 40 лет. Эти выросты могут быть болезненными, а могут не сопровождаться болезненными ощущениями, и тогда люди продолжают вести активный образ жизни.
Часто вторичный остеоартрит может протекать бессимптомно, даже тогда, когда рентген показывает изменения сустава.
Диагностирование патологии
Патогенез остеопетроза изучен недостаточно. Предполагается, что еще внутриутробно нарушается нормальное взаимодействие костной и кроветворной ткани. Остеокласты — клетки, отвечающие за разрушение скелета, — не выполняют свою функцию. В результате изменяется структура костей, они деформируются и перестают справляться со своей задачей. Кроме того, существенно нарушается кровоснабжение и иннервация скелета. Чаще всего поражаются длинные трубчатые таза и позвоночник.
Заболевание часто приводит к тому, что кости ломаются даже под собственным весом. Диагноз ставится на основе комплексного исследования, которое включает:
- Анализ крови. С помощью него можно обнаружить снижение гемоглобина, что позволяет поставить диагноз анемии. Данная болезнь сопровождается мраморную патологию всегда.
- Определение показателей фосфора и кальция в крови. Если количество таких элементов снижено, то это говорит о наличии процессов деструкции в костной ткани. В детском возрасте данный процесс свидетельствует о мраморной болезни.
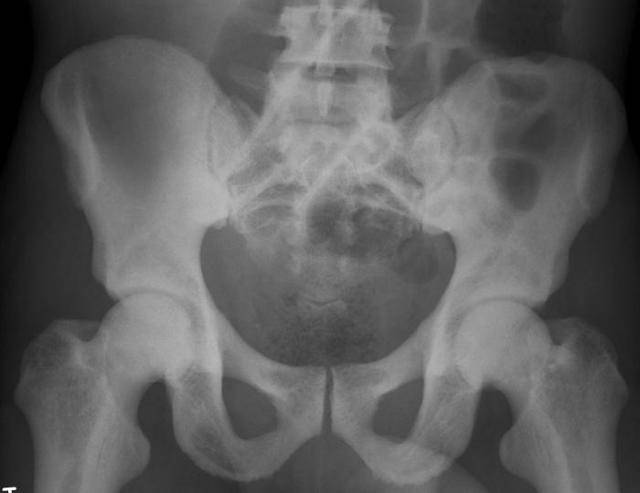
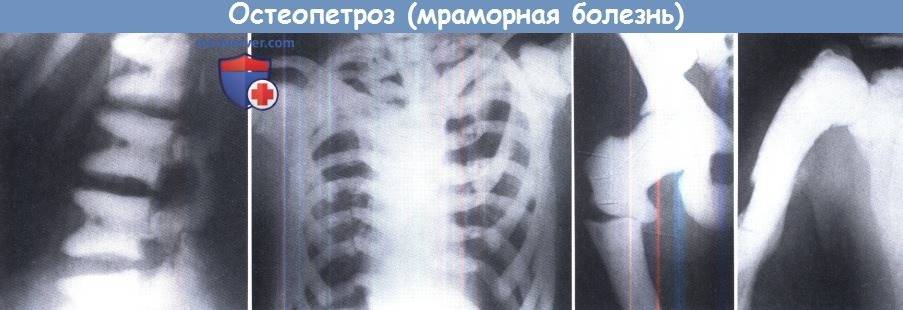
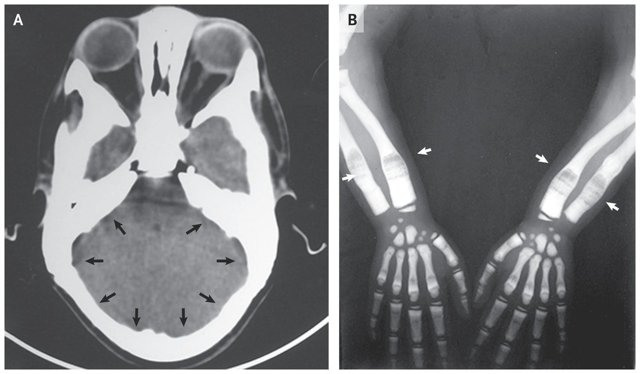
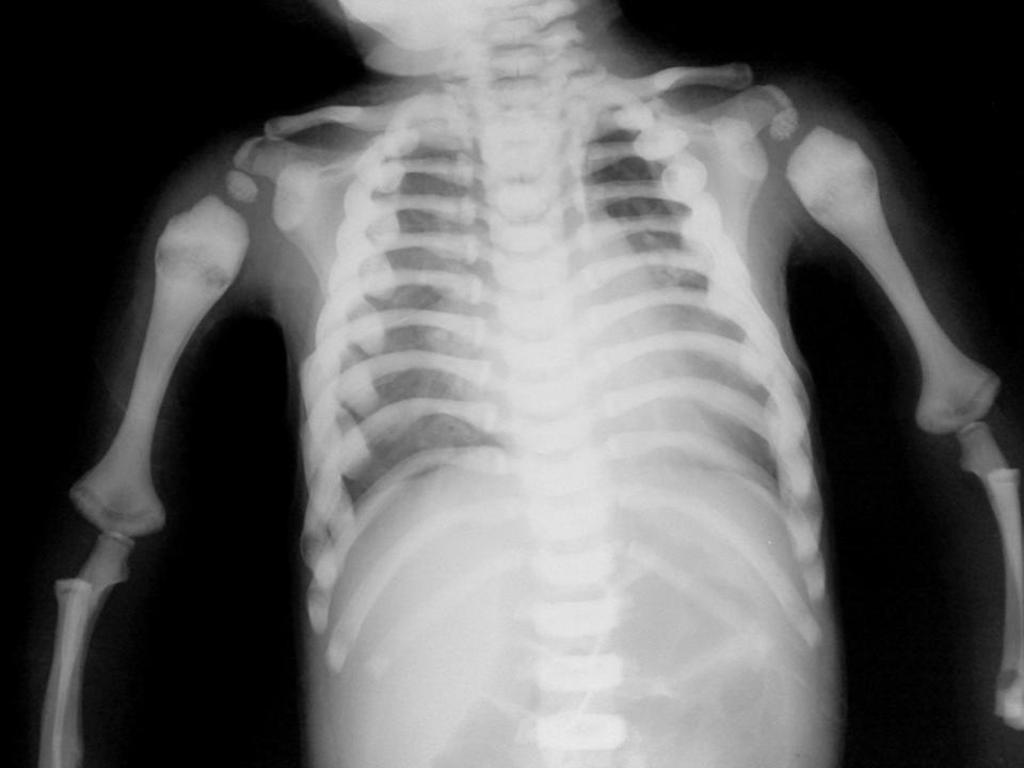
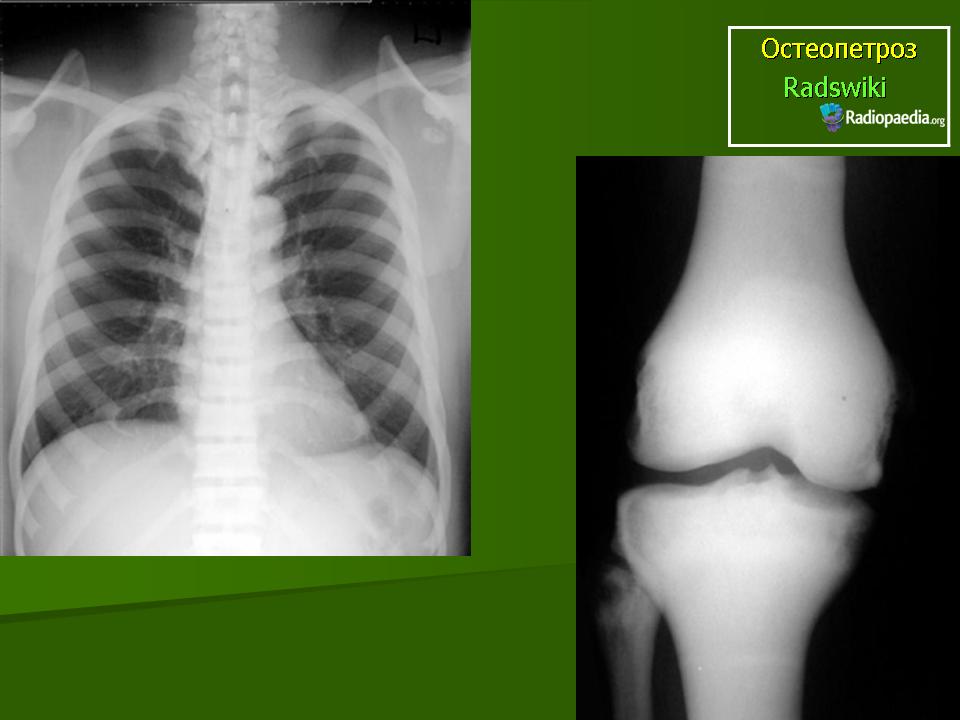
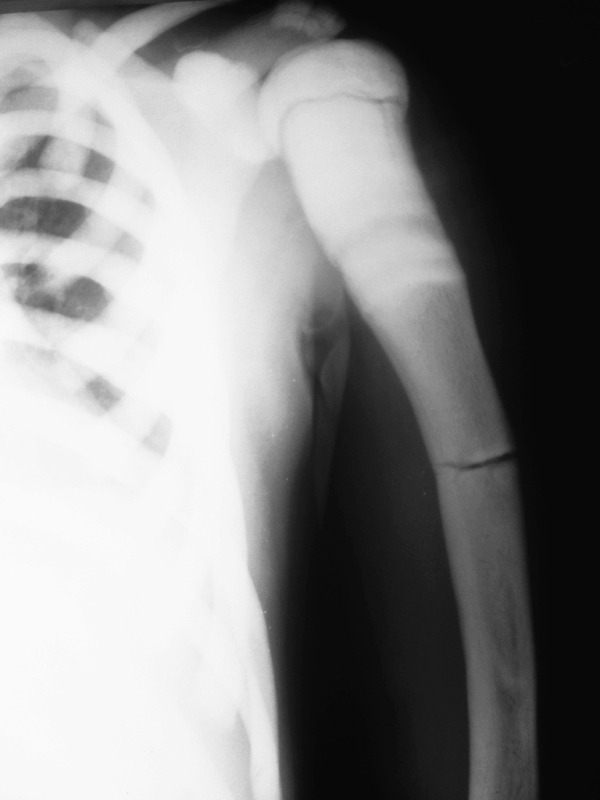
- Рентгеновское исследование. Является одним из самых достоверных способов в данном случае. При этом на снимках можно заметить изменения в структуре. Канал, в котором находится костный мозг, не визуализируется.
- МРТ и КТ. Позволяют рассмотреть состояние кости в деталях. Магнитно-резонансная томография дает подробную информацию о каждом слое. При этом определяется степень поражения.
Рецессивный остеопетроз и другие формы недуга протекают довольно тяжело, симптомы проявляются с течением времени. Причины возникновения патологии в настоящее время так до конца и не изучены. Однако есть мнение о влиянии наследственного фактора. Причины появления недуга у детей часто связаны с серьезными патологиями, которые могли перенести родители. К ним же относят и врожденные болезни. Связь между этиологией заболевания и данными факторами в настоящее время не доказана.
Медики выделяют 2 формы болезни:
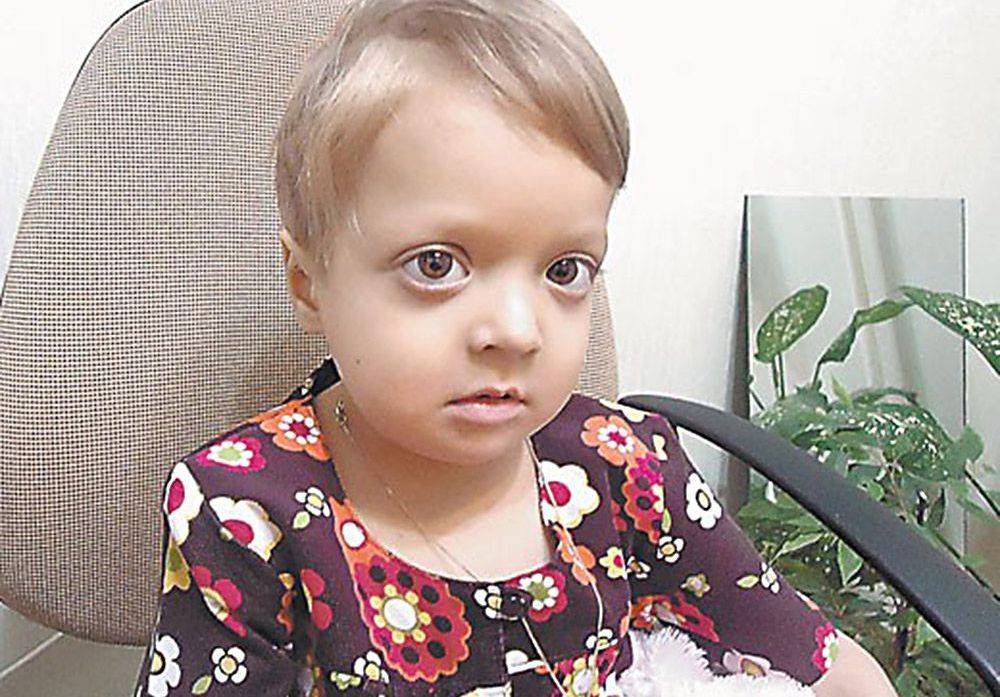
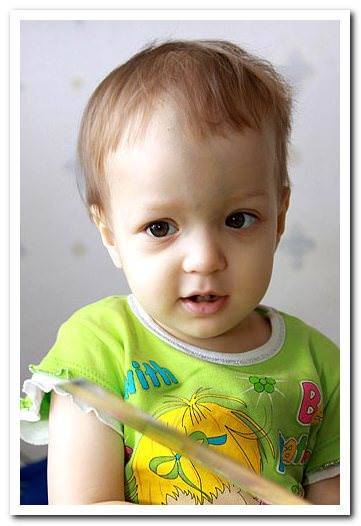
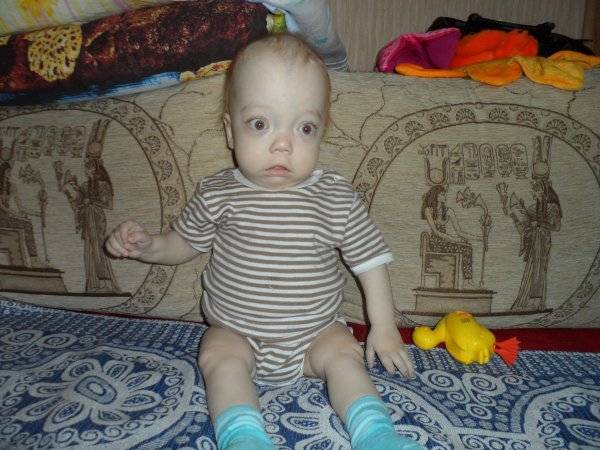
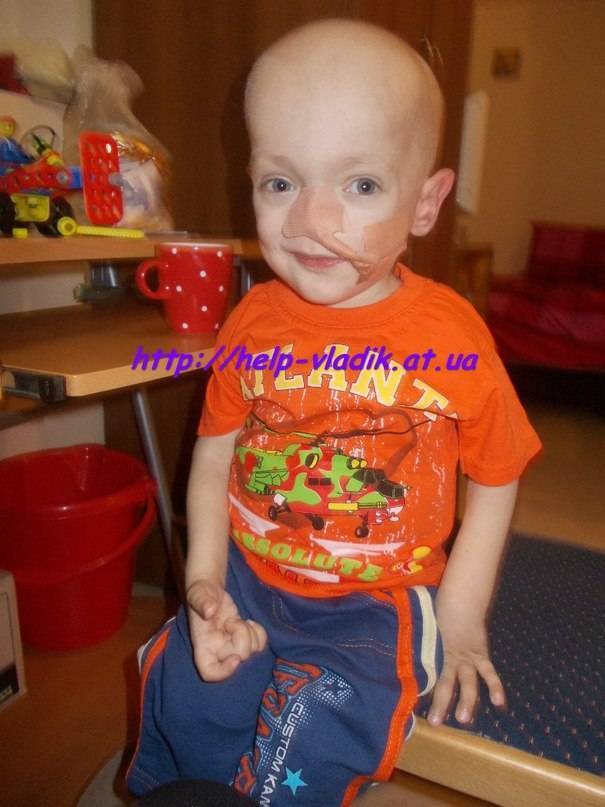
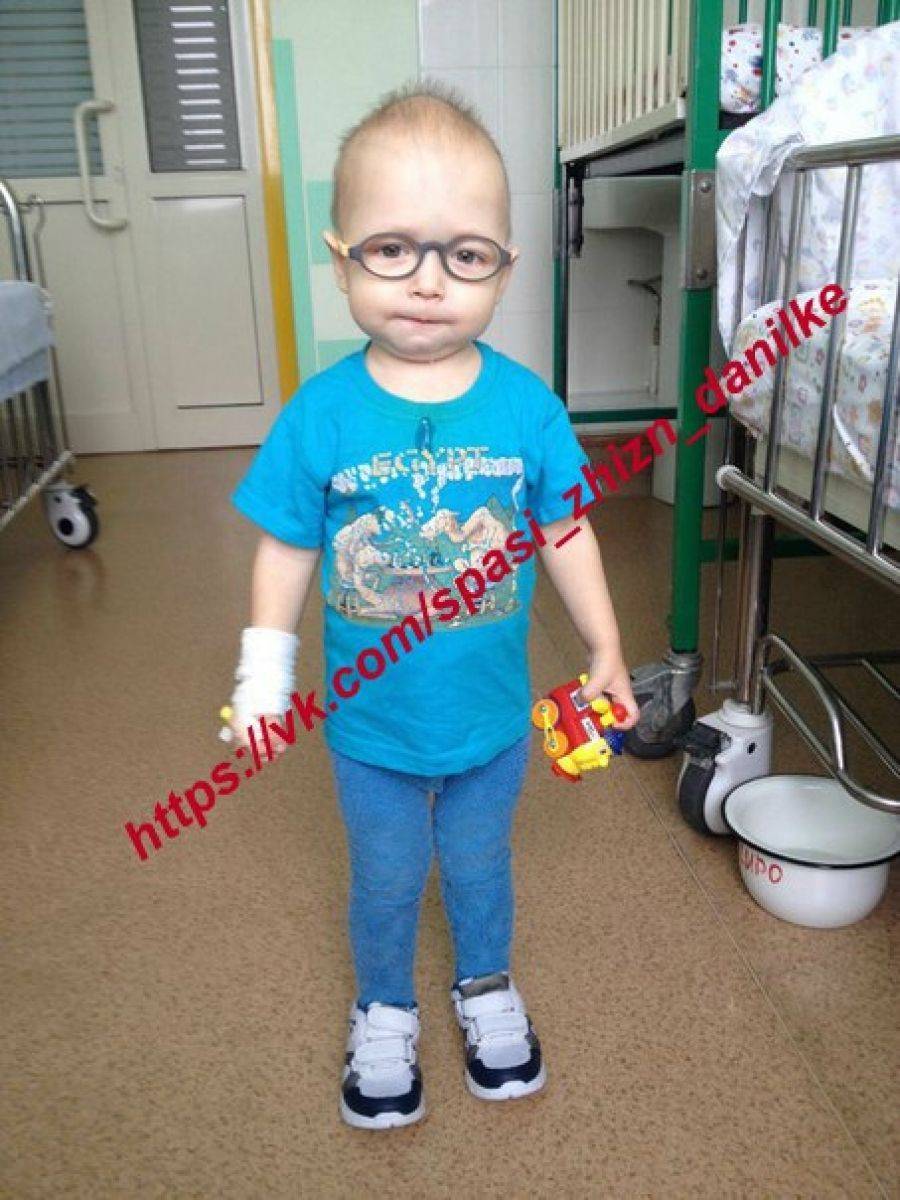
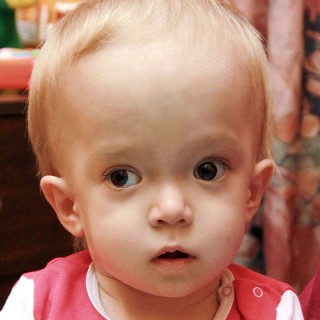
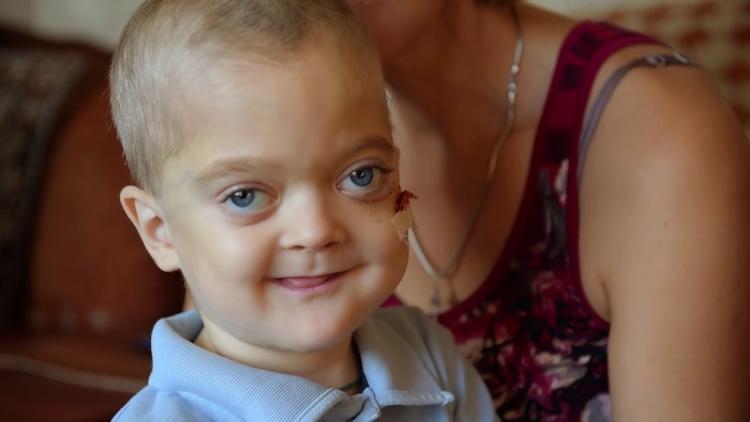
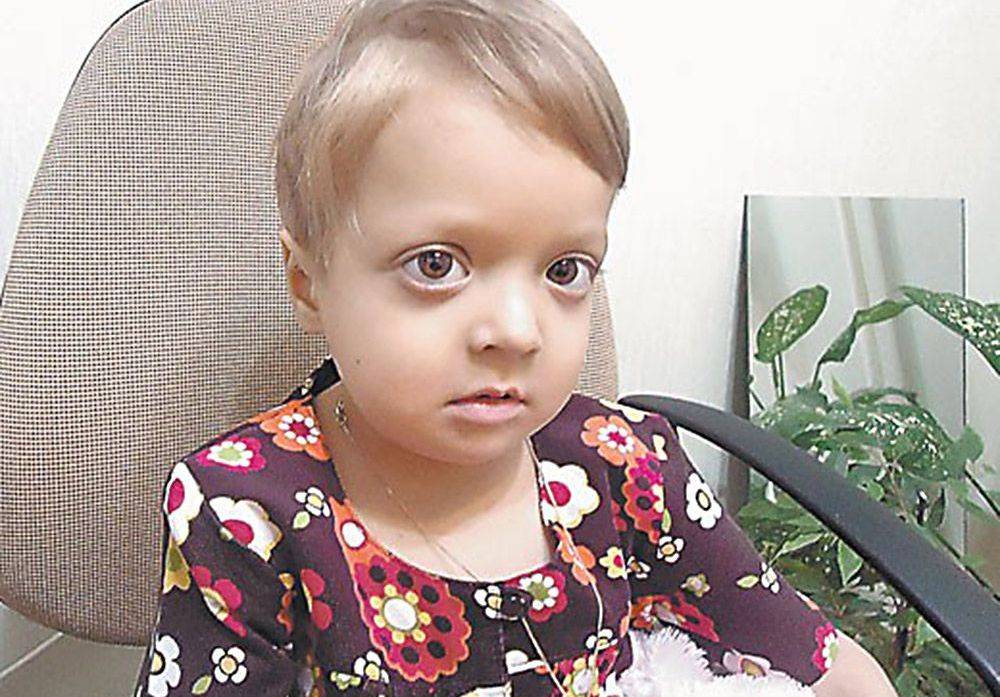
- Злокачественный ювенильный остеопетроз. Патологию выявляют у новорожденных до 12 месяцев, она имеет тяжелое течение, часто заканчивается смертью. Болезнь проявляется крупной головой, широко расставленными глазами, косоглазием, бледной кожей, низким ростом. В таком случае не обойтись без операции по пересадке костного мозга, которую нужно провести на протяжении 2 – 3 лет.
- Аутосомно-доминантный остеопетроз. Заболевание обнаруживают у подростков или взрослых людей, обычно случайно во время рентгенографии. Это более легкая, доброкачественная форма патологии. Поначалу она имеет стертое течение, единственный признак – частые переломы. Чуть позже при отсутствии лечения могут проявиться осложнения в виде глухоты или паралича лицевого нерва.
Мраморная болезнь или остеопетроз (другие названия гиперостотическая дисплазия, болезнь Альберс-Шенберга, врожденный остеосклероз) – редкая врожденная патология опорно-двигательного аппарата, характеризующаяся избыточным формированием костной ткани.
При врожденном остеосклерозе отмечается уплотнение и одновременная ломкость костей, функциональная недостаточность функций кроветворения, протекающих в костном мозге.
Мраморная болезнь сопровождается нарушением функции остеокластов. При этом количество клеток-остеокластов может быть нормальным, повышенным либо пониженным.
Точный механизм развития патологии до сих пор до конца не изучен. Доказано лишь то, что в развитии заболевания принимают участие 3 гена, ответственные за формирование костной и кроветворной ткани.
Результатом генных нарушений при остеопетрозе становится снижение резорбции костной ткани, обусловленное недостатком фермента карбоангидразы в остеокластах.
По какой причине возникают нарушения генов не известно. Но точно установлено, что существует наследственная предрасположенность к патологии: в большинстве случаев гиперостотическая дисплазия встречается у родственников.
Причины появления
Первичный остеоартроз поражает изначально здоровый хрящ из-за постепенного врожденного снижения его функциональной выносливости. Вторичная патология возникает на фоне уже имеющихся деструктивных изменений определенных участков хрящевых тканей.
Лишний вес
Избыточная масса тела — один из самых часто провоцирующих остеоартроз колена факторов. У человека с лишним весом сустав испытывает повышенные нагрузки. Сначала на поверхности хряща появляются несколько микротрещин, но с течением времени их становится все больше. Хрящевая прослойка истончается, возникают первые болезненные ощущения. Ортопеды всегда выясняют причину избыточной массы тела. Если ожирение спровоцировано не перееданием, а эндокринной или гормональной патологией, то одновременно с остеоартрозом проводится и ее лечение.
Возраст
По мере старения организма замедляются процессы регенерации. Хрящевые ткани не успевают восстанавливаться на фоне естественной гибели их клеток. Поэтому даже незначительное повышение нагрузок, например, более длительная прогулка, может спровоцировать повреждение гиалинового хряща. С возрастом также снижается выработка коллагена — основного строительного материала соединительных тканей. Это приводит к ослаблению связок, сухожилий, стабилизирующих коленный сустав.
Наследственность, врожденные патологии
Врожденная сгибательная контрактура, вальгусная или варусная деформация, вывих голени или наколенника — врожденные патологии коленного сустава. Они выявляются достаточно редко, обычно в детском возрасте. Если врожденные аномалии не были своевременно диагностированы, а их лечение проведено, то они часто становятся причиной развития остеоартроза.
Спровоцировать поражение хряща может и гипермобильность суставов, передающаяся по наследству. Это не заболевание, а особое состояние связок и сухожилий. Они очень эластичные из-за выработки «сверхрастяжимого» коллагена. Несмотря на то что гипермобильность не считается патологией, она нередко приводит к развитию остеопороза после 45-50 лет.
Высокие нагрузки
Интенсивные спортивные тренировки могут привести к микротравмированию гиалинового хряща, особенно у людей старше 40 лет из-за естественного снижения его эластичности. Особенно опасны в этом возрасте быстрые глубокие приседания, езда на велосипеде на большие расстояния, бег. В США, где популярны утренние пробежки, весьма востребовано эндопротезирование коленных суставов.

В группу риска развития остеоартроза также входят люди, которые проводят свой рабочий день на ногах — парикмахеры, продавцы, фармацевты. У них часто выявляется варикозное расширение вен, тромбофлебит и другие расстройства кровообращения в ногах, предрасполагающие к остеоартрозу колена.
Травмы, операции, другие болезни
Спровоцировать развитие вторичной патологии могут системные эндокринные, метаболические, ревматические заболевания — сахарный диабет, гипотиреоз, ревматоидный, реактивный или псориатический артрит, подагра.
Постоперационный остеоартроз может возникать после хирургических вмешательств. Это реконструкция связок, менисков, лечение внутрисуставных переломов. Даже при правильно проведенной операции в коленных структурах формируются рубцы из соединительной ткани, лишенной какой-либо функциональной активности. К этому приводят и различные травмы — переломы, вывихи, подвывихи, разрывы связок, мышц, сухожилий любой степени тяжести.
Мраморная болезнь у детей: как происходит лечение?
Если остеопетроз настигает взрослого человека, медики принимают решение отслеживать его состояние, рекомендуют контролировать гормональный фон и количество потребляемого кальция. Совсем другое дело ̶ ребенок. При первых же симптомах мраморной болезни специалисты спешат предпринять все меры для сохранения жизни маленького пациента.
В первую очередь следует остановить анемию и произвести восстановление формулы крови. Для этого необходим прием кроветворных лекарственных средств и препаратов, отвечающих за стимуляцию работы иммунной системы. Благодаря представленным мерам удается добиться увеличения красных кровяных телец. Кроме того, происходит стимуляция лейкоцитов, отвечающих за борьбу с инфекциями. Последние могут настигнуть организм ребенка ввиду его ослабленности.
Лекарственные препараты на основе витамина Д и кальция при лечении остеопетроза обязательны. Их прием важен с целью восполнения физиологической потребности. Препараты можно совмещать с другими лекарствами. Конечно, прием витамина Д и кальция ̶ это не панацея, но, по мнению многих докторов, отлично демонстрирует себя в качестве стартовой монотерапии. Также эти препараты показаны с целью профилактики заболевания.

Если болезнь находится на ранней стадии, врачи рекомендуют незамедлительно приступать к ортопедической коррекции и поддерживающей терапии: плаванию, массажу и лечебной гимнастике. Комплекс упражнений подбирается в индивидуальном порядке и должен быть направлен на снятие нагрузки с больных участков.
Очень важно при лечении остеопетроза в детском случае полноценное питание. В рационе ребенка обязательно должны присутствовать свежие фрукты и овощи, натуральные продукты. В целом, диета должна подбираться в каждом отдельном случае, базируясь на возрастных критериях
В целом, диета должна подбираться в каждом отдельном случае, базируясь на возрастных критериях.

Гепатоспленомегалия
Увеличение печение и селезенки – частый симптом при остеопетрозе. Связано это также с замещением костного мозга. Поскольку он практически не функционирует, его роль начинают исполнять органы внекостномозгового кроветворения – селезенка и печень. Со временем они значительно увеличиваются в размерах из-за функциональной гипертрофии и могут занимать большую часть брюшной полости.
Живот у таких пациентов также может быть увеличен, при пальпации печень и селезенка легко прощупываются. Это может стать причиной ошибочных диагнозов – лейкоза, гепатита, аутоиммунных заболеваний.
Диагностика
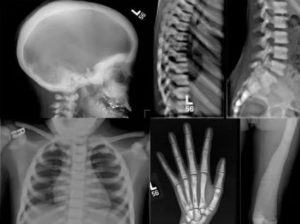
Диагноз остеопетроза основывается на тщательной клинической оценке, подробном анамнезе пациента и различных специализированных тестах, таких как рентгенография и измерение плотности костной массы, которая увеличивается. Рентгенография скелета очень специфична и считается достаточной для постановки диагноза. Биохимические данные, такие как повышенная концентрация изофермента креатинкиназы ВВ и тартрат-устойчивой кислой фосфатазы (TRAP), также могут помочь в постановке диагноза.
— Клиническое тестирование и обследование.
Генетическое тестирование может выявить мутацию более чем в 90% случаев: оно может выявить формы остеопетроза с уникальными клиническими ассоциациями или осложнениями и определить план лечения. Биопсия кости иногда выполняется для подтверждения диагноза, но обычно не проводится, поскольку это инвазивная процедура с немалыми рисками.
После постановки диагноза необходимо сделать следующие анализы крови: кальций в сыворотке крови, паратиреоидный гормон, фосфор, креатинин, 25-гидроксивитамин D, полный анализ крови с дифференциалом, изоферменты креатинкиназы (в частности, изофермент BB креатинкиназы) и лактатдегидрогеназа. Анализ этих веществ позволят определить потребность в добавках и направлении к специалистам. Необходимо провести базовую магнитно-резонансную томографию головного мозга для оценки поражения черепных нервов, гидроцефалии и сосудистых аномалий.
Пострадавшие люди должны регулярно проходить обследование у офтальмолога на предмет вовлечения зрительного нерва и пользоваться междисциплинарным подходом, включающим эндокринологию, офтальмологию, генетику и стоматологию, при участии специалистов в области ортопедии, оториноларингологии, неврологии, нейрохирургии, нефрологии, инфекционных болезней и гематологии, по мере необходимости.
Теоретически возможна пренатальная диагностика в семьях, в которых выявлена генетическая мутация.
Причины артроза у детей
Причины детского артроза следующие:
- Травматические поражения суставов;
- Нарушение метаболизма;
- Дисплазия суставов;
- Избыточная масса тела;
- Вирусное заболевание.
В силу своей подвижности, на первом месте среди причин детского остеоартроза стоят травмы (вывихи, переломы, растяжения). Так как период после травмы протекает с воспалительными процессами, поражающими хрящевую ткань, ее структуру, синовиальную жидкость, то сустав может деформироваться. Он смещается от своего месторасположения.
В этой ситуации, если вовремя не начать заниматься ЛФК с ребенком или не показать его мануальному терапевту или травматологу, то в суставной сумке произойдут необратимые изменения, кости будут тереться друг об друга, а нагрузка, ставшая избыточной, по сравнению со здоровым суставом, приведет к ускоренной дегенерации хряща.
Дисплазия суставов – врожденное заболевание опорно-двигательного аппарата. В ходе эмбрионального развития костно-суставная система развивается неправильно, что ведет к нарушению расположения костей. Артроз в данном случае начнется рано. Причина та же, что описана выше: смещение по оси локтевых, позвоночных, тазобедренных суставов. Они будут испытывать чрезмерные нагрузки.
У взрослых часть таких перегрузок могли бы взять на себя мышцы, но в детском организме они еще развиты недостаточно, поэтому будет происходить быстрая дегенерация хрящевой ткани.
Вирусный артроз у детей характеризуется вирусным воспалением внутри сустава, что ведет к дегенерации хряща в дальнейшем.
Нарушение метаболизма – еще одна причина остеоартроза у ребенка. Проявляется в нарушении обмена в костной и хрящевой тканях и нарушении доставки веществ, необходимых для построения хряща и костей. Все это приводит к дистрофии хряща и внутрисуставной жидкости.
В последние годы особую актуальность приобрела проблема лишнего веса. Она касается не только взрослых, но и детей. С каждым годом у все большей части детского населения диагностируется избыточная масса тела. Лишний вес ведет к увеличению давления на неокрепшие суставы, что не может не оставить следа на неокрепших суставах. Поэтому родители с раннего возраста должны следить за массой тела своего ребенка, чтобы он оставался здоровым долгое время.
1 Бывает ли артроз у детей, и как часто?
Считающийся старческой болезнью артроз встречается и у детей, чему предрасполагают частые травмы и генетически обусловленные особенности строения суставов. Бывают и врожденные болезни, предшествующие артрозу (наиболее частая из них – дисплазия).
Детские формы артроза протекают иногда серьезнее, чем взрослые. Организм ребенка, несмотря на его высокие показатели регенерации, очень часто неспособен справиться с болезнью, из-за чего может потребоваться оперативное вмешательство.

Артроз коленного сустава у ребенка
Детский артроз встречается очень редко, в основном болезнь встречается после 45 лет (в 91-95% случаев). Столь редкая частота детских артрозов играет злую шутку в диагностике – часто врачи на первичном осмотре (обычно в рамках плановой диспансеризации) упускают болезнь просто из-за неверья в то, что у ребенка может быть именно артроз.
У детей чаще всего встречается коксартроз, гонартроз и остеоартроз кистей и пальцев рук. Поражение колен встречается в 65-75% случаев.
Общие сведения
Остеосклерозом называется патологическое состояние, вызванное повышением костной плотности и утолщением костных трабекул (балок), уменьшением объемов костномозговых ячеек в результате избыточного образования костных компонентов, а также компактного вещества. Развивается в условиях дисбаланса функциональной состоятельности остеокластов и остеобластов – когда процессы синтеза преобладают над процессами деструкции.
Остеосклероз может быть физиологическим — он отмечается в процессе развития скелетных структур в зонах роста, но опасность имеет именно патологический остеосклероз, так как ведет к снижению упругости костных образований.

Схематическое изображение нормальной кости и подвергшейся остеосклерозу
Остеосклероз может сопровождаться доброкачественной дисплазией (мелореостозом), негомогоенностью и пятнистостью окостенения (остеопойкилозом), миелофиброзом, повышением ломкости и недостаточностью костномозговых тканей как при остеопетрозе. Причем возможно сужение костномозгового канала и его полная облитерация за счет утолщения кортикального слоя.
Остеосклероз бывает в форме генетических заболеваний, в том числе мраморной болезни, развивающихся в детстве, а также в форме остеомиелосклероза взрослых, характерного преимущественно для пожилых особ.
Профилактика
В идеале не стоит доводить свой организм до такой степени, чтобы потом судорожно не думать как лечить его. Профилактика деформирующего артроза не представляет никаких сложностей и требует соблюдения ряда крайне простых рекомендаций.
Устанавливайте умеренные нагрузки (плавание, лыжный спорт, бег и прочее)
Особенно это важно, если у вас малоактивная работа. Следите за своим весом
Каждый лишний килограмм обеспечивает дополнительную нагрузку вашим суставам. Не переохлаждайтесь. Не злоупотребляйте высокими каблуками, используйте специальные супинаторы профилакторного воздействия. Лечите плоскостопие, если эта патология у вас имеется. Включите в ежедневную зарядку комплекс упражнений, направленных на значительное укрепление мышц и поддержание их тонуса, растяжение, а также поддержку связок. Употребдяйте в пищу умеренное количество белков и углеводов. Старайтесь обогатить рацион клетчаткой. Не допускайте травм и перенапряжения суставов.
В дополнение можно в качестве предотвращающей меры принимать хондропротекторы. Курс такой терапии должен составлять от 3 до 4 месяцев.