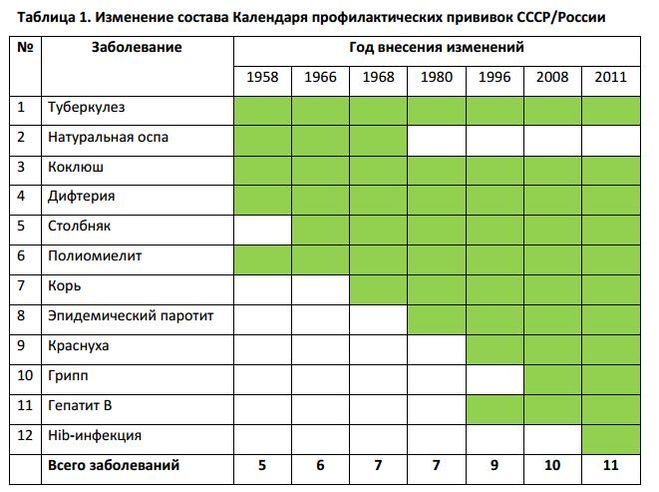
Все о прививке против оспы: когда делают вакцинацию и остается ли шрам?
Содержание статьи
- Как предотвратить появление рубца
- Правила ухода за прививкой
- Эпидемия в Москве
- Способы избавления от шрама после прививки
- Вакцина от ветрянки
- Вакцина Окавакс
- Вакцина Варилрикс
- За и против прививки от ветряной оспы
- Полезное видео
- Побочные реакции и противопоказания к вакцинации
- Как Екатерина II была первой
- Делают ли прививку от оспы?
- А вдруг вернётся?
- ? Какие прививки нужны взрослым по закону
- Разновидности
- Живая (дивергентная)
- Мертвая (инактивированная)
- Оспа в России
- Кто придумал, а также сделал прививку от оспы впервые?
Как предотвратить появление рубца
Небольшой шрам от прививки на левом плече – нормальное явление. Его размер зависит от врождённой скорости регенерации клеток и способности кожи к восстановлению. Медсестры в роддоме знают, как делать прививку в плечо, минимально повреждая кожу. Однако после введения вакцины организм может повести себя по-разному, поэтому не стоит думать, что большой размер шрама – результат врачебной ошибки. Рубец формируется в процессе выработки организмом антител к микробам и последующей регенерации клеток. Его размеры мало зависят от действий медицинского персонала. Если бы наличие и диаметр следа от прививки определялись опытностью и компетентностью медперсонала, он бы был заметен не у всех. Кстати, шрам остаётся даже у тех людей, у кого в детстве поствакцинальная ранка зажила быстро и практически не воспалялась.
Принимать специальные меры, чтобы предотвратить появление рубца, бесполезно. Смазывать корочку мазями и обрабатывать её любыми другими составами нельзя – это не повлияет на размер шрама, а лишь нарушит его формирование и процесс выработки антител. Во взрослом возрасте, при желании, от рубцов можно избавиться с помощью пилинга или сделав поверх них татуировку.
Не стоит отказываться от прививки лишь по причине того, что останется некрасивый шрам. Вакцинация против туберкулёза очень важна — почти у каждого человека в организме имеются «спящие» возбудители заболевания. В любой момент они могут «проснуться», либо человек получит дополнительную дозу микробов при контакте с другим больным – и начнётся туберкулёз. Вакцина помогает выработать иммунитет, предотвратить внезапное начало болезни.
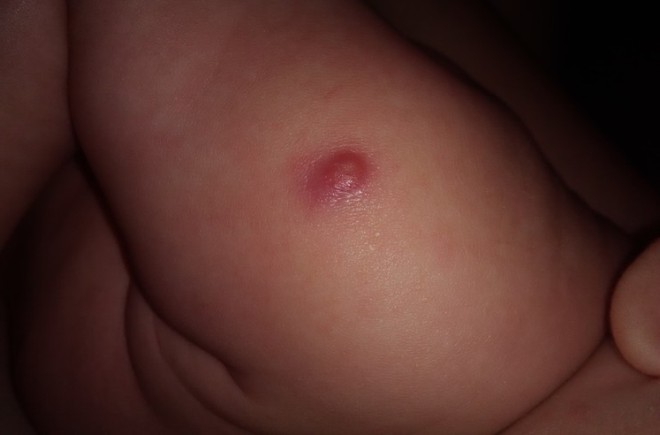
Правила ухода за прививкой
Уделять повышенное внимание процессу, происходящему в области выполнения укола, не стоит. Если покраснела прививка – это нормальное явление в первые дни (или даже недели) после вакцинации
Организм должен самостоятельно выработать антитела к введённым микробам, чтобы сформировался иммунитет. Несмотря на болезненность в первые дни, прививка не ограничивает движения руки. Нужно следить, чтобы ребёнок не расчёсывал место укола и не нарушал целостность ранки. Помимо этого, не стоит:
- смазывать корочку мазью;
- обрабатывать антисептиками;
- накладывать повязку;
- удалять корочку.
Эпидемия в Москве

В это сложно поверить, но еще в недалеких 1959-1960 годах в Москве была зарегистрирована вспышка натуральной оспы. Она поразила около 50 человек, трое из которых в ее результате скончались. Что же послужило источником недуга в стране, где с ним успешно боролись десятилетиями?
Оспу в Москву привез отечественный художник Кокорекин из Индии, где он имел честь присутствовать при сожжении умершего человека. Вернувшись из путешествия, он успел заразить свою жену и любовницу, а также 9 представителей медперсонала больницы, в которую его привезли, и еще 20 человек. К сожалению, спасти художника от гибели не удалось, но впоследствии всему населению столицы пришлось вводить вакцину от заболевания.
Способы избавления от шрама после прививки
Отметины на левом плече после вакцинации имеются у многих. Но кожа разных людей различается – у одних пятна от прививок быстро заживают и имеют минимальный размер, в то время как другие мечтают избавиться от крупных и некрасивых рубцов. Сделать это сегодня позволяет пилинг – шлифовка верхнего слоя кожи. К моменту образования шрама процесс формирования иммунитета завершён, удаление рубца на него не повлияет. Избавиться от шрамов можно несколькими методами:
- механическая шлифовка поверхностных слоёв кожи;
- лазерный пилинг;
- химический пилинг с помощью кислот;
- фенольный пилинг.

Лазерный метод наиболее безопасен, не причиняет боли и практически не имеет противопоказаний. Особенно актуальна такая чистка верхних слоёв кожи у людей старшего возраста, имеющих многочисленные крупные шрамы после вакцинации против оспы.
Однако не стоит удалять следы от прививок на плече, если имеется врождённая склонность к образованию келоидных рубцов. Она проявляется формированием толстых и грубых наростов в местах глубокого травмирования кожи. При такой особенности организма мелкие рубцы не стоит трогать, чтобы избежать появления ещё более крупных шрамов на том же месте. Маскировать шрам с помощью татуировки при образовании келоидных рубцов тоже не стоит.
источник
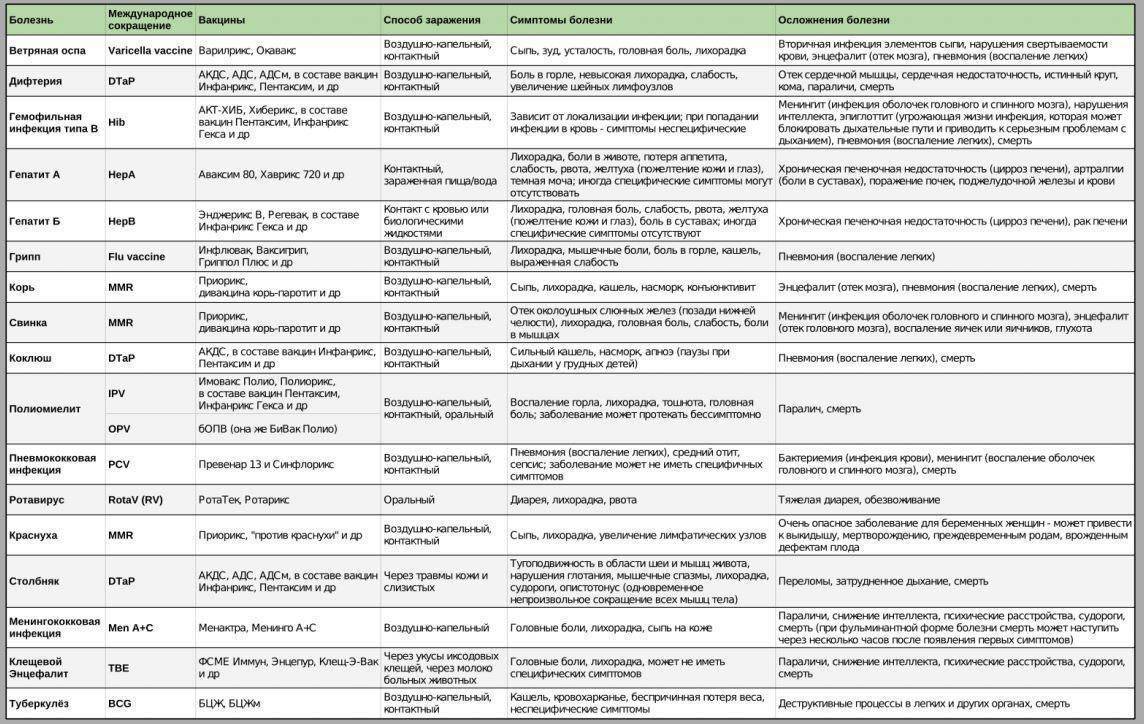
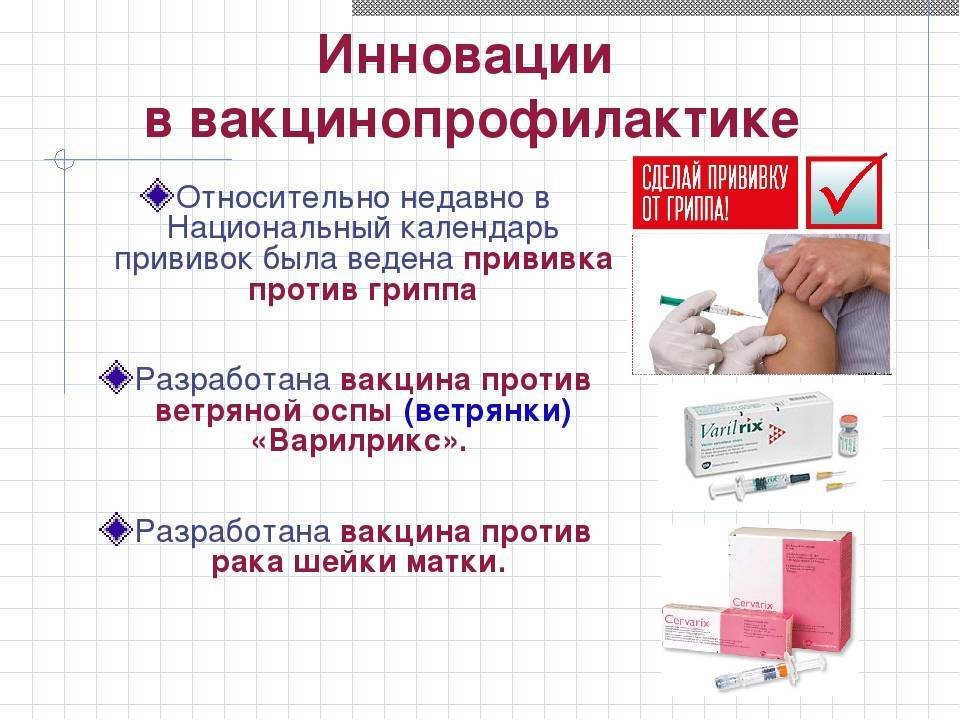
Вакцина от ветрянки
Впервые вакцина ветрянки появилась в 2008 году. Врачи отмечают действенность вакцинации, поэтому советуют делать прививку. Основной аргумент «за» вакцинацию ветряной оспы – появление недомоганий и осложнений, вызванных болезнью.
Возможные осложнения после ветряной оспы:
- гепатит;
- осложненная пневмония;
- легкий сепсис;
- вирусный энцефалит и т.д.
Самым опасным осложнением является энцефалит. Бытует мнение, что Зостер может привести к разрушению клеток головного мозга, вызвать нарушение чувствительности, неврологические проблемы, параличи и т.д.
И тут ответ на вопрос, стоит ли делать прививку от ветрянки ребенку, напрашивается сам. Вакцинация ветряной оспы поможет взрослому человеку, который еще не перенес ее. Тем более что ветрянка в зрелом возрасте переносится очень тяжело. Развитие серьезных осложнений в 30-50% выше, чем у ребенка.
Сейчас в России имеются две вакцины ветрянки, которые называются Окавакс и Варилрикс. Вакцина Варилрикс производится в Бельгии, а Окавакс – во Франции. Основным действующим элементом является вирус Зостер, который при проникновении в организм вырабатывает устойчивость к ветрянке.
Эффективность вакцинации доказана в обоих случаях. Основным различием считается схема вакцинации. Потому перед выбором следует ознакомиться со схемой прививок, дозами, комплектом поставки, ценой.
Вакцина Окавакс
Препарат подходит для прививания детей с 1 года, для взрослых, для профилактики и даже после контакта с больным в течении 72-х часов. По статистике, вакцина Окавакс на 90% формирует и вырабатывает устойчивость к вирусу Зостера.
Одна доза вводится только одному человеку. Объем 0,5 мл. Комплект вакцины состоит из двух флаконов:
- Растворитель,
- Высушенные вирусы Зостера.
Хранить открытые флаконы запрещается и всю дозу вводят за один раз. Вакцинация проводится подкожно или внутримышечно.
В течение двух недель не стоит больше ставить никакие прививки. Оптимальный срок между вакцинацией Окавакс и другими – не меньше одного месяца. Как показывает статистика, дети и взрослые вакцину переносят спокойно.
После прививки в области укола появляется небольшое уплотнение, которое рассасывается спустя 5-7 дней.
Основные осложнения:
- температура;
- высыпания на коже.
Зачастую симптомы проходят самостоятельно спустя пару суток.
Вакцина ставится здоровому человеку. После выздоровления от ОРВИ, ОРЗ вакцину следует делать после 2-4 недель.
Вакцина Варилрикс
Вакцина Варилрикс ставится детям с одного года, и экстренная – не болевшим ранее, также пациенту, контактировавшему с больным не более 72-х часов. Комплект поставки включает в себя так же два флакона:
- растворитель,
- порошок.
Единовременная доза составляет 0,5 мл. Препарат так же вводится внутримышечно либо подкожно. Врачи советуют проводить вакцинацию два раза. Промежуток между инъекциями вакцины может составлять от 1,5-3 месяцев.
В целях профилактики можно ставить всего одну дозу. Эффективность введения прививки из двух доз составляет 99 %.
Вакцина Варилрикс переносится хорошо.
Основные последствия:
- физическое недомогание,
- усталость,
- возможно повышение температуры.
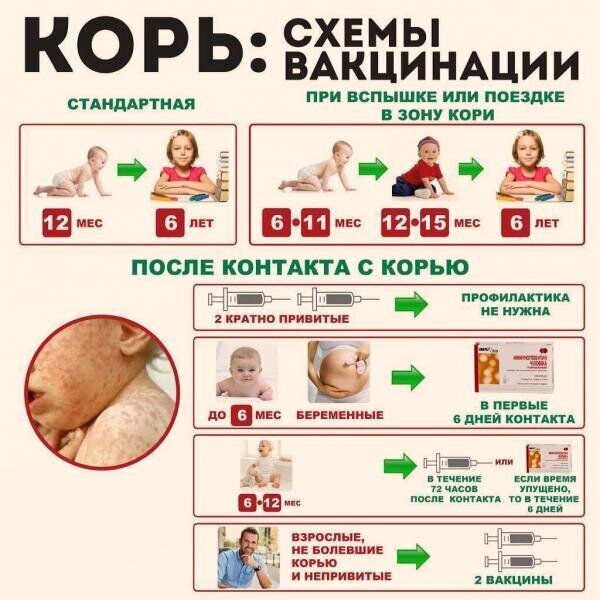
В каком возрасте лучше делать прививку ветрянки?
Вакцина ветрянки детям ставится в возрасте от 12 до 24 месяцев. Врачи советуют проводить вакцинацию в 24 месяца.
Для эффективности прививки детям до 13 лет вполне хватает одной дозы. Взрослым потребуется двукратное введение вакцины.
За и против прививки от ветряной оспы
Нужна ли прививка от ветрянки? Рассмотрим основные «за» вакцинации:
- Ветрянка – сложное заболевание. Несмотря на то, что дети его преимущественно легко переносят, иногда бывают осложненные случаи. Осложнения могут протекать с высокой температурой, поражением ушных раковин, глаз, стоматитом.
- Возможность появление опоясывающего лишая, даже если непривитый человек уже переболел ветрянкой, остается возможность остаточных явлений вируса в нервных ганглиях. При ослаблении общего состояния организма есть риск повторной активации вируса, который приведет к появлению опоясывающего лишая. С подобной проблемой сталкиваются люди в возрасте 35-40 лет.
- Следы после кожных высыпаний. По статистике, у 60-70% переболевших остаются пятна и шрамы. Основные места: руки, лицо, грудь.
- Осложненное протекание заболевания в зрелом возрасте. После 25 лет ветрянка часто переносится тяжело. Прививка ветряной оспы поможет не заболеть при контакте с больным человеком.
Делать или нет? Единственный аргумент «против» – риск введения некачественной вакцины или индивидуальная непереносимость, что случается более чем редко.
Полезное видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
На сегодняшний день можно говорить о существовании двух основных видов оспы – ветряной и натуральной. Ветряная оспа является относительно безобидной, по сравнению с натуральной. Эпидемии натуральной оспы бушевали в России и на территории Европы примерно с X века, хотя отдельные упоминания об этой страшной болезни имеются и у древнеримских историков. Природные очаги оспы находятся в районе Восточной Сибири, Китая и Индии, и именно там эта инфекция появилась впервые. В Индии и Китае X века натуральная оспа уносила жизни от трети до половины населения. В Европу впервые оспу занесли солдаты армии Александра Македонского, а затем распространили по всему материку турки-османы, совершая свои завоевательные походы.
Смертность от натуральной оспы составляла от 50 до 70%, причем инфекция была так распространена, что в особых приметах полицейских сводок Франции XVII века указывалось – «не имеет следов оспы». Учитывая огромные масштабы эпидемий и разработку эффективных и безопасных вакцин, Всемирная организация здравоохранения в 60-х годах провозгласила намерение ликвидировать страшную инфекцию. В итоге в 1980 году оспа была побеждена, а последний подтвержденный случай был зарегистрирован в 1978 г. в Бангладеше. В связи с успешной ликвидацией черной (натуральной) оспы в мире, прививки против нее были отменены в 1980-х годах.
Однако сегодня специалисты вирусологи и эпидемиологи крайне обеспокоены, поскольку вирус черной оспы перешел на человекоподобных обезьян. Это означает, что он может вновь перейти в человеческую популяцию, когда коллективный иммунитет полностью исчезнет. Сегодня число не привитых от оспы людей огромно – это несколько поколений, которые родились после 80-го года. Но живы еще и предыдущие поколения, которые были привиты от оспы, именно благодаря этим людям и сохраняется коллективный иммунитет. В связи со сложившейся эпидемиологической обстановкой учены думают о целесообразности введения прививки от черной оспы вновь.
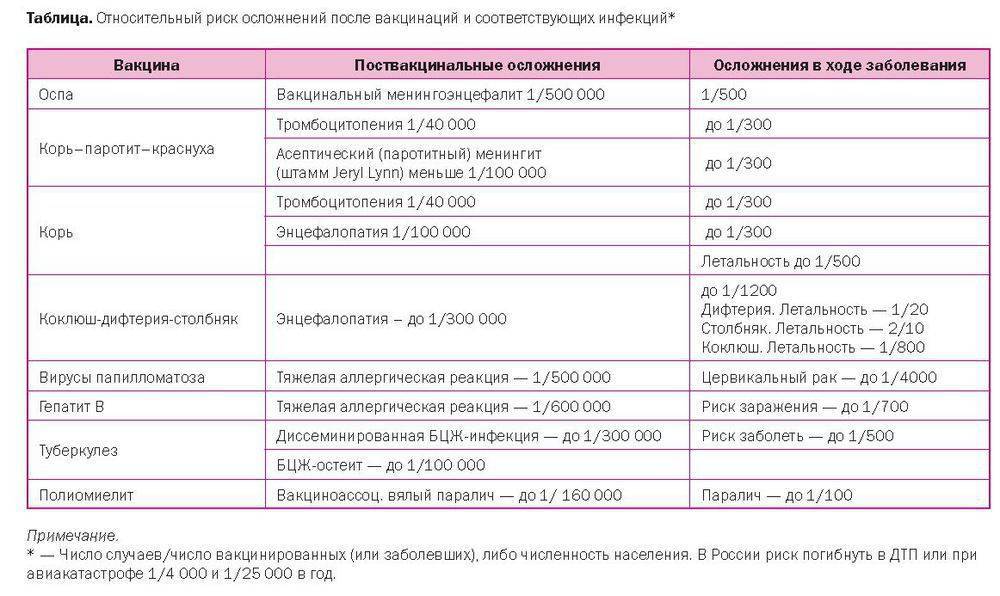
Побочные реакции и противопоказания к вакцинации
В процессе выработки антител к живой вакцине у ребенка может повышаться температура до 39°C, наблюдаются головные боли, слабость и воспаление лимфоузлов. Некоторые пациенты отмечают, что кожа в месте прокола покраснела и уплотнилась – это нормальная реакция иммунной системы. Формирование пустулы – это знак успешного проведения вакцинации, и если она не сформировалась, прививку следует повторить.
Неправильно выполненная процедура может вызвать серьезные осложнения. В ряде случаев, когда вакцина попадала под кожу или непосредственно в мышечную ткань, спустя 1-1,5 месяца начинался рост абсцесса.
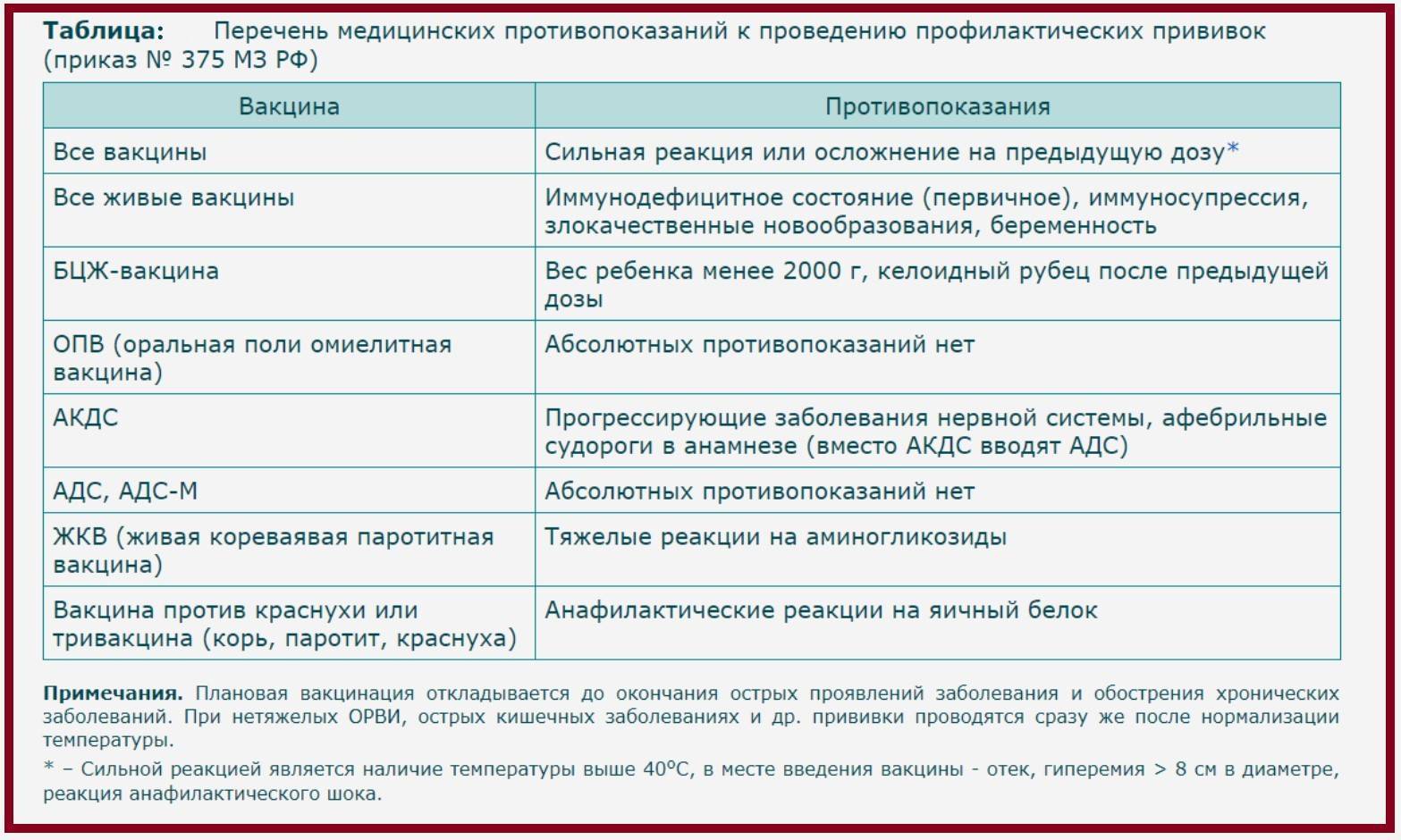
Полными или временными противопоказаниями для проведения вакцинации является ряд иммунных и системных заболеваний:
| Когда нельзя делать прививку? | Вакцинация временно откладывается | Иные факторы |
| онкологические заболевания | заболевание ветряной оспой в момент планируемой вакцинации | при планируемых хирургических вмешательствах вакцинацию проводят за месяц до операции |
| СПИД | прививание от иных заболеваний в данный период | при патологиях нервной системы вакцинация проводится не ранее чем через полгода после приступа |
| нарушения работы иммунной системы | недавно перенесенные инфекционные заболевания | при наличии системных заболеваний (патологии сердца, почек, печени и крови) прививание проводится под строгим контролем узкого специалиста |
О существующих противопоказаниях нужно сообщить врачу, который направляет вас на вакцинацию.
Как Екатерина II была первой
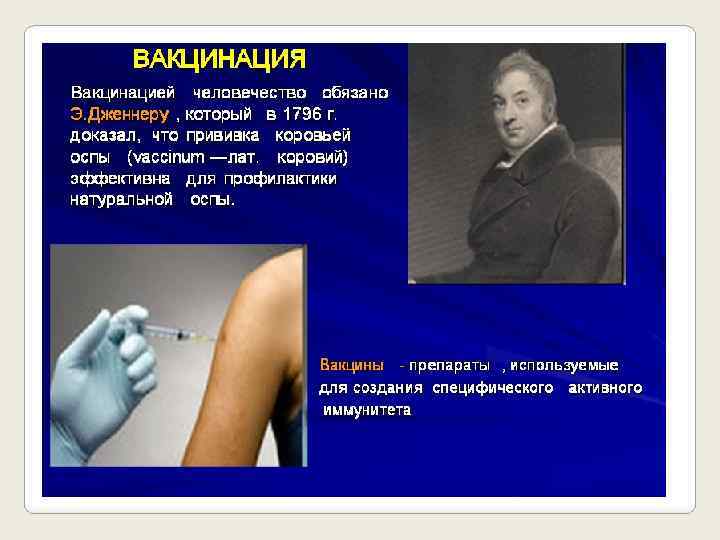
Принято считать, что первая в российской истории прививка была сделана 23 октября 1768 года, а поставили ее самому на тот момент важному и могущественному пациенту Российской империи — Екатерине II. Прививка была от оспы — страшного заболевания, которое сейчас побеждено именно благодаря вакцинации
Но в XVIII веке эпидемия оспы выкашивала население и Европы, и России. В отдельные годы от оспы умирало более миллиона человек. Заразиться было очень легко — болезнь не щадила никого, не делая различий между сословиями. Не миновала оспа и российский трон. В 1730 году от оспы в 14-летнем возрасте скончался царь Петр II.

Смертность от оспы в те годы составляла около 40 процентов — иными словами, в XVIII веке заболевший имел почти равные шансы выжить или умереть. Вместе с тем врачи уже тогда заметили, что перенесший оспу человек больше никогда ею не заболеет. До открытия теории иммунитета оставался примерно век, но врачи XVIII столетия начали пользоваться этим наблюдением. По нынешним меркам их метод вакцинации кажется крайне небезопасным, но тогда — вполне приемлемым, ведь смертность привитых таким методом людей составляла всего около двух процентов, в 20 раз меньше, чем у непривитых. Метод, называемый вариоляцией, заключался в том, что на руке пациента делали надрез, куда помещали оспенный материал, взятый от больного человека (безопасную вакцину на базе коровьей оспы английский врач Эдвард Дженнер разработал лишь в 1796 году). Если все проходило удачно, привитый болел оспой в легкой форме, после чего уже не мог заразиться. Этот метод был открыт турками, затем его изучили английские врачи. Сначала они опробовали вариоляцию на преступниках, затем на сиротах из приюта, а потом, когда все испытуемые выжили, привили и королевскую семью.

Екатерина II очень боялась оспы. После того как в 1768 году от этой болезни умерла графиня Шереметева, жених которой — граф Никита Панин — был наставником ее сына цесаревича Павла (будущего императора Павла I), Екатерина приняла решение сделать прививку. Из Лондона был выписан врач Томас Димсдейл, «оспенную материю» он взял у шестилетнего Саши Маркова. На случай своей смерти императрица распорядилась держать наготове упряжку почтовых лошадей, чтобы врач мог срочно уехать из страны и избежать самосуда. Через шесть дней после прививки у Екатерины начались признаки недомогания, она уединилась в Царском Селе. Но все окончилось благополучно: еще через неделю императрица поправилась. Сразу после этого по примеру Екатерины в очередь на прививку от оспы записались 140 аристократов — прививаться стало модно.
Императрица повелела обнародовать описание своей болезни, «чтоб и другие, употребляя те же средства, удобно предохраняли себя от опасностей».
Доктор получил баронский титул, звание лейб-медика и пенсию в размере 500 фунтов стерлингов в год, а Александр Марков — дворянство и новую фамилию Оспенный. На его гербе была изображена рука со зрелой оспиной выше локтя, держащая красную розу.

В честь первого оспопрививания была выбита памятная медаль с изображением Екатерины II и подписью «Собою подала пример». И на лицевой стороне медали «За прививание оспы», которой в XIX веке награждали врачей, прививавших от оспы, был портрет Екатерины II. Кроме того, приглашенный в Россию итальянский балетмейстер Гаспаро Анжиолини поставил на тему прививки императрицы балет «Побежденное предрассуждение», где аллегорические фигуры науки боролись с фигурами суеверий.
Димсдейл позже вернулся в Россию, чтобы сделать прививки внукам императрицы. К этому моменту Российская империя была одним из лидеров в Европе по борьбе с оспой. В то время как в России делали прививки, во Франции умер от оспы король Людовик XV. «Какое варварство, — сказала, узнав об этом Екатерина, — ведь наука уже позволяет лечить эту болезнь».
Делают ли прививку от оспы?
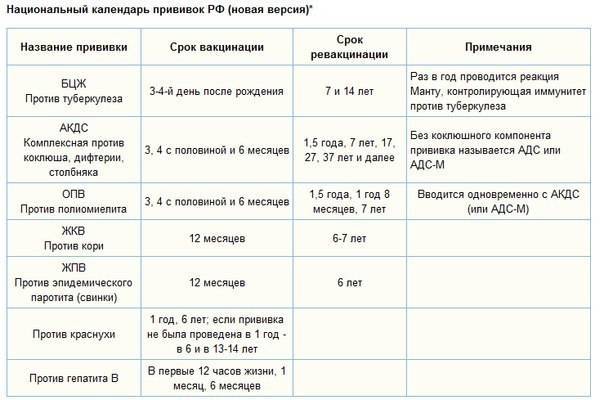
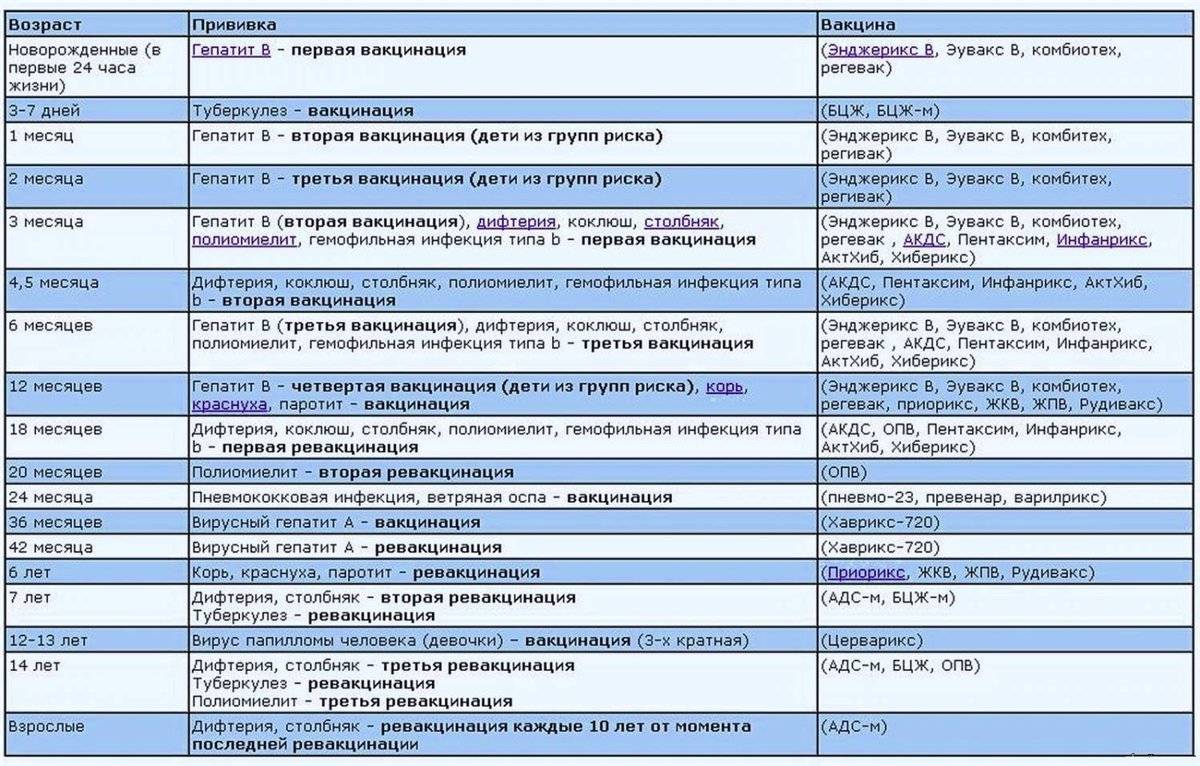
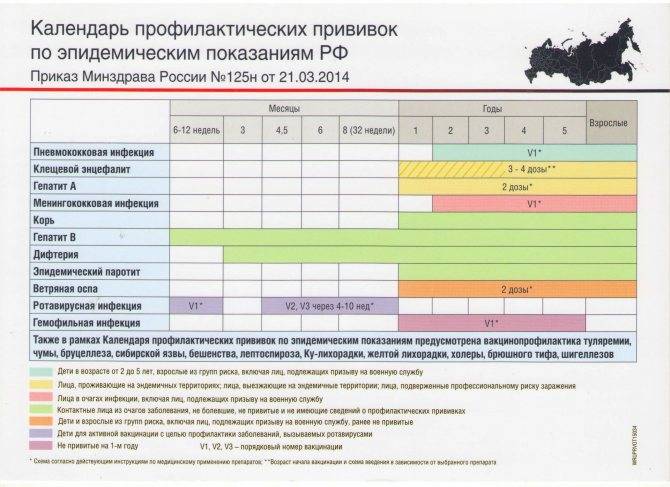
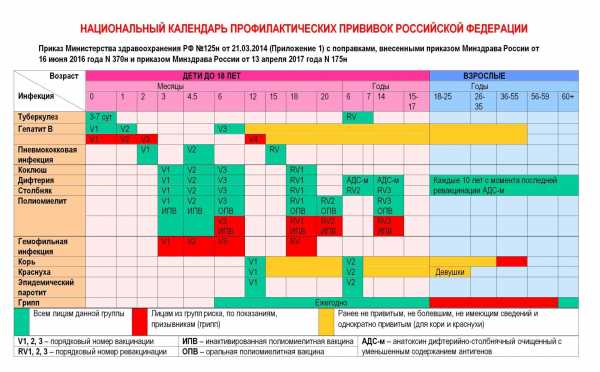
Сегодня массовая вакцинация от натуральной оспы в России не проводится, поскольку инфекция была ликвидирована еще в 1980 году. Однако есть ряд категорий людей, которые имеют потенциальный риск заразиться черной оспой ввиду особенностей своей работы. Эти люди относятся к группе риска, и прививаются от оспы в обязательном порядке. Согласно постановлениям Министерства Здравоохранения России, в настоящий период времени обязательная прививка от оспы делается следующим категориям людей: 1. Работники территориальных органов по эпидемиологическому надзору. 2. Врачи, медицинские сестры и санитарки инфекционных отделений и больниц. 3. Врачи, лаборанты и санитарки вирусологических лабораторий. 4. Врачи, медицинские сестры и санитарки дезинфекционных подразделений. 5. Весь персонал больниц, скорой помощи и выездных бригад, который работает в очаге распространения оспы.
Сегодня в плановом порядке применяется двухэтапная вакцинация от натуральной оспы. На первом этапе подкожно вводят инактивированную оспенную вакцину, а на втором этапе через неделю прививают живую вакцину на кожной поверхности плеча. Все вышеперечисленные работники проходят вакцинацию от оспы, ревакцинация проводится через 5 лет. Экспериментаторы и ученые, работающие непосредственно с культурой вирусов черной оспы, должны проходить ревакцинацию один раз в 3 года.
В случае обнаружения случаев заболевания черной оспой на территории России, вакцинируют от оспы всех людей, проживающих в регионе, и всех работников, которые направляются в эту местность для выполнения своих обязанностей, в том числе медицинский персонал. Если люди были привиты раннее, то перед попаданием в очаг вспышки должны обязательно пройти ревакцинацию. Кроме того, отдельно выявляют все контакты заболевшего оспой, и прививают всех этих людей.
Если человек выезжает в потенциально опасные регионы, или род его деятельности связан с потенциальным риском инфицирования вирусом натуральной оспы (например, люди, работающие с человекоподобными обезьянами), он может обратиться в поликлинику по месту жительства и подать ходатайство о вакцинации. В этом случае вакцина специально заказывается, и человека прививают, а сведения об этом заносят в медицинскую документацию.
А вдруг вернётся?
Возможно ли возвращение этой смертоносной болезни, рассказал RT заведующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний НИИ вакцин и сывороток им И.И. Мечникова РАМН профессор Михаил Костинов.
«Вирусы могут возвращаться, ведь штаммы вирусов ещё сохраняются в специальных лабораториях в России и США. Это делается на всякий случай, чтобы при необходимости быстро создать новую вакцину, — заявил Костинов. — Разработка новых вакцин от натуральной оспы проводится и сейчас. Так что если, не дай бог, возникнет такая необходимость, то можно проводить вакцинацию».
По словам профессора, все инфекции управляемы, они управляются вакцинацией. Если её не проводить, то окончательно не побеждённая инфекция грозит стать неуправляемой, а это может привести к тяжёлым последствиям, особенно на фоне раздающихся тут и там призывов к отказу от прививок.
- Вакцинация против оспы
- Reuters
К настоящему моменту человечество победило не только оспу — список ушедших в прошлое смертельных болезней постепенно расширяется. Близки к исчезновению в развитых странах такие печальные спутники человечества, как свинка, коклюш или краснуха. Вакцина от вируса полиомиелита до недавнего времени имела три серотипа (разновидности). Уже доказано, что одна из них ликвидирована. И сегодня вакцина от этого заболевания содержит не три разновидности штамма, а две.
«Примером возвращения болезней является дифтерия, — прокомментировал ситуацию Костинов. — В девяностые люди массово отказывались от вакцинации, а пресса это начинание ещё и приветствовала. И в 1994—1996 годах нигде на планете дифтерии не было, и только бывшие советские республики столкнулись с её эпидемией. Из других стран специалисты приезжали посмотреть, как выглядит дифтерия!»
? Какие прививки нужны взрослым по закону
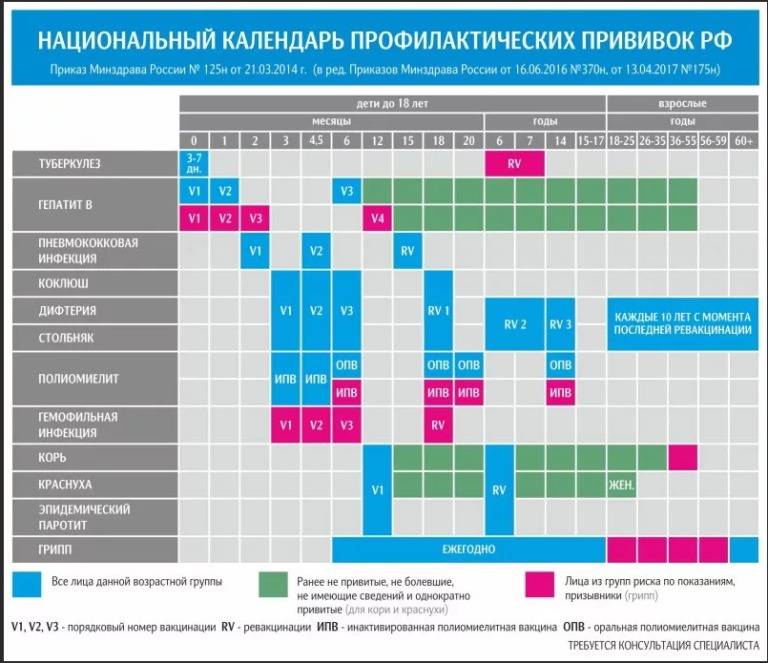
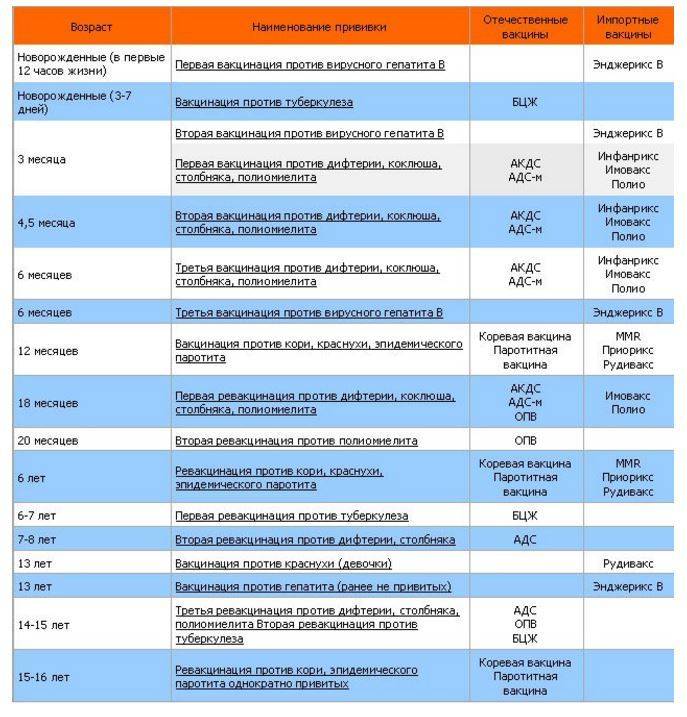
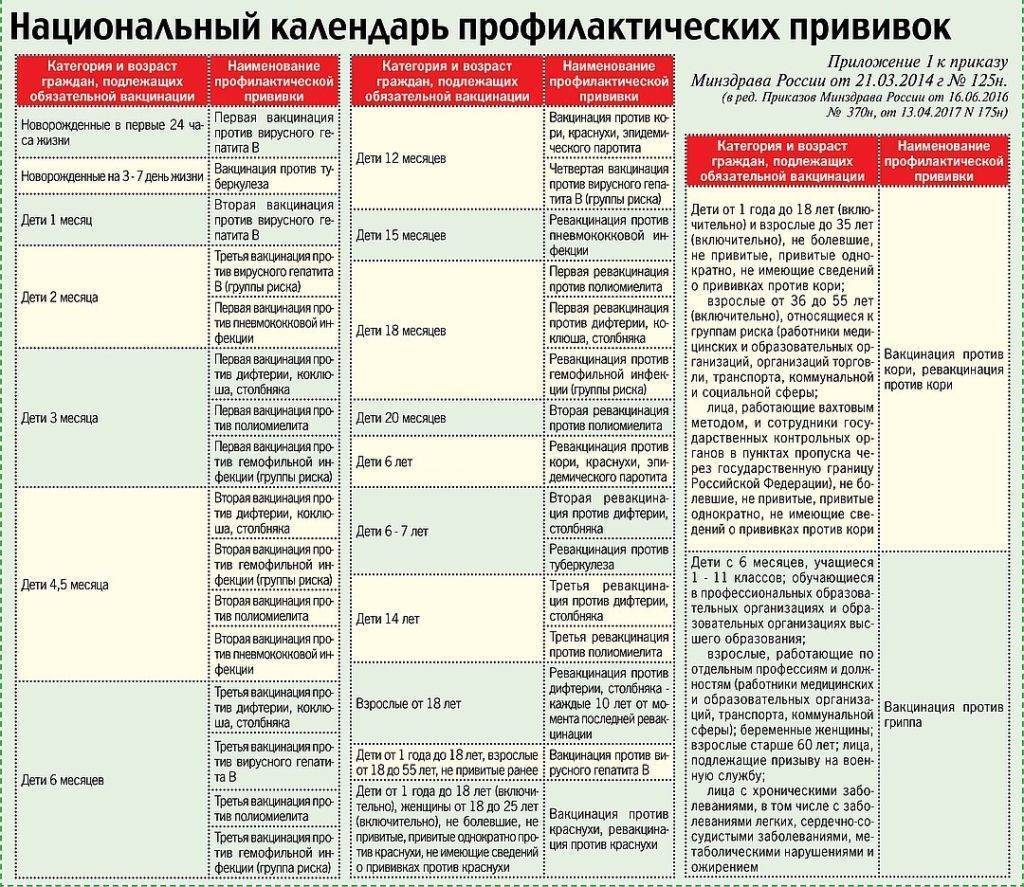
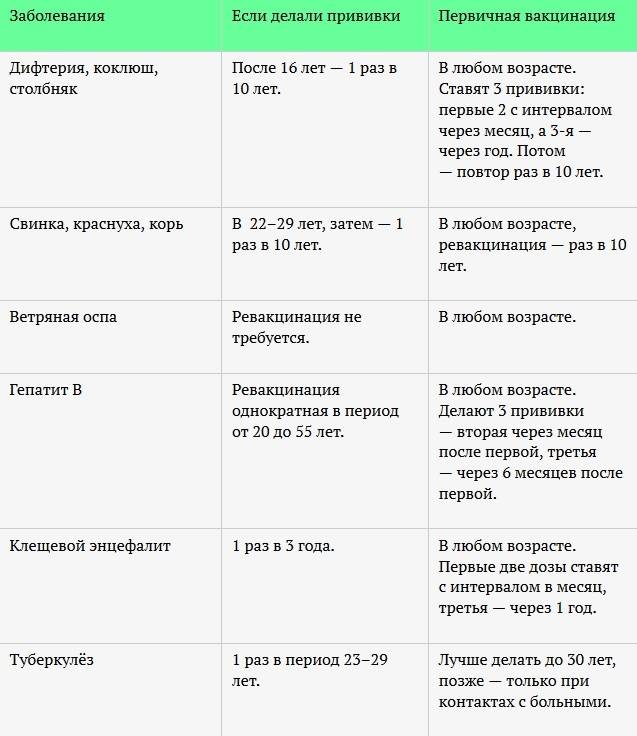
Большая часть прививок делается в детстве, и они дают длительный иммунитет, поэтому повторять их во взрослом возрасте не нужно. Взрослые россияне обычно ограничиваются сезонной вакцинацией от гриппа.
Всем совершеннолетним гражданам также положены прививки от дифтерии и столбняка (раз в 10 лет, первая – в 24 года), которые делают бесплатно в рамках национального календаря. Также взрослым рекомендуется сделать следующие прививки:
- от кори (при низких значениях антител, для неболевших и непривитых до 35 лет, взрослым до 55 лет из группы риска – если они работают в магазине или больнице);
- от краснухи (для неболевших женщин, планирующих беременность);
- от вирусного гепатита В (взрослым 18-55 лет, которых не прививали в детстве).
Взрослые по своему желанию могут сделать некоторые прививки, которые они пропустили в детстве по медицинским и прочим показаниями, либо если сведения о проводимой иммунизации не сохранились.
Ряд болезней считается неопасным во взрослом возрасте (например, коклюш), поэтому делать их нецелесообразно. Прививают от «детских» болезней только взрослых из группы риска с ослабленным иммунитетом. Другие же заболевания протекают у взрослых сложнее, чем у детей. Например, краснуха у беременных может привести к серьезным патологиям развития плода. Поэтому о целесообразности вакцинации нужно проконсультироваться с врачом.
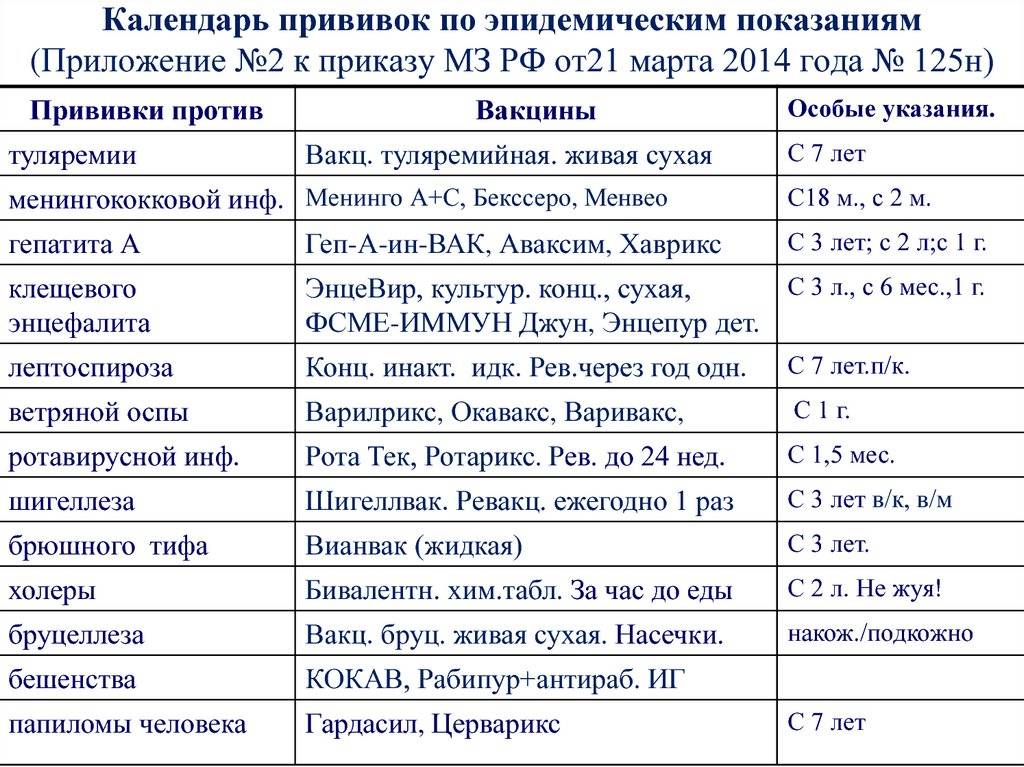
В некоторых регионах граждане могут рассчитывать на дополнительные прививки при наличии эпидемических показаний. В их числе:
- бешенство – прививка полагается ветеринарам, охотникам, егерям;
- клещевой энцефалит – гражданам, проживающим в неблагополучных регионах;
- гепатит А – врачам, контактирующим с больными и некоторым другим;
- брюшной тиф – работающим в сфере коммунального хозяйства;
- пневмококковая инфекция – страдающим хроническими заболеваниями легких;
- менингококковая инфекция – проживающим в неблагополучных регионах, призывникам.
С полным перечнем дополнительных прививок можно ознакомиться в .
Разновидности
 На территории Российской Федерации на сегодняшний день существует 3 разновидности противооспенных вакцин для разных целей:
На территории Российской Федерации на сегодняшний день существует 3 разновидности противооспенных вакцин для разных целей:
- живая сухая (делается накожно);
- мёртвая сухая (используется в случае 2-х этапной вакцинации);
- живая эмбриональная (или ТЭОВак) в таблетированной форме.
Живая (дивергентная)
Данная вакцина целесообразна для экстренного прививания. Причём для выработки иммунизирующей способности достаточно одной дозы. Штамм выращивают на кожном покрове телят. К полученному активному компоненту (живому вирусу) добавляют стабилизатор и растворитель-глицерин. Вакцина выпускается в виде ампул разной дозировки.
Мертвая (инактивированная)
 Инактивированные вакцины предназначены только людям, ранее не прививавшимся и имеющим возрастной риск к развитию поствакциональных осложнений. Для ревакцинации её не применяют.
Инактивированные вакцины предназначены только людям, ранее не прививавшимся и имеющим возрастной риск к развитию поствакциональных осложнений. Для ревакцинации её не применяют.
Штамм данного вида вируса культивируют также на коже телят. Но затем живой компонент разрушают гамма-излучением. Полученную вакцину разбавляют физраствором. Производится в виде ампул.
Существует ещё один вид вакцины: оспенная эмбриональная или ТОЭВак. Здесь активным компонентом выступает живой вирус вакцины. Его выращивают в теле куриного эмбриона. Затем препарат высушивают, добавляют стабилизатор и специальные наполнители.
Далее прессуют в таблетки. Этот вид вакцины используется только для ревакцинации. Таблетки имеют сладковатый вкус с запахом ванилина. Одна штука соответствует одной дозе.
Оспа в России
Письменных упоминаний об этом заболевании в нашей стране до середины XVII века не встречается. Однако это не значит, что его не было. Об этом свидетельствует с десяток названий старинных дворянских родов, таких как Рябовы, Рябцевы или Щедрины.
К середине XVIII века оспа уже проникла во все российские регионы, вплоть до Камчатки. Болезнь затронула все слои российского общества, не щадя никого. В частности, в 1730 году от заражения оспой скончался 14-летний император Петр Второй. Переболел ею и Петр Третий, который вплоть до своей трагической кончины страдал от сознания своего уродства, являющегося следствием оспы.

Кто придумал, а также сделал прививку от оспы впервые?
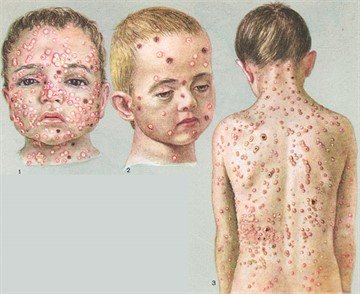
На протяжении столетий население планеты подвергалось заражению такого заболевания, как черная или натуральная оспа, появившейся еще в глубокой древности в результате мутации вируса болезни верблюдов, унося десятки тысяч ежегодно, а при эпидемиях и миллионы людских жизней.
Что касается оспенных эпидемий, то впервые о них стало известно в 4-м веке в Китае и в 6-м веке на Корейском полуострове уже нашей эры. Причем эпидемия оспы 6-го века погубила половину тогдашнего населения корейцев.
В 8-м веке оспа появилась на территории теперешней Европы и Ближнего Востока, в частности в Испании и в Италии, на Сицилии, в Палестине. Пик оспенной эпидемии в Старом Свете пришелся на 15-й век, и в последующие времена эта инфекция уносила жизни около миллиона европейцев ежегодно.
Что касается появления такого метода борьбы с инфекцией, как прививание, то еще китайские лекари заметили, что те, кто переболел оспой, в дальнейшем не подвергались заражению. В 10-м веке китайские врачи освоили первый метод вдувания через трубку в нос пациентов частиц из оспенных болячек.
Правда, этот способ был опасен, так как существовал риск, что материал может быть взят у больных с острой степенью заболевания, что вело к гибели привитых.
Есть документальное подтверждение тому, что в 1701-м константинопольские врачи (переняв этот опыт у черкесов) освоили метод прививки, который назвали вариоляцией (variola толмачами с латыни переводится как оспа). Хотя и не всегда вариоляция была успешной, так как от 1 до 3-х процентов привитых все равно умирали.
А в периоды эпидемий смертность среди тех, кому не делали вариоляцию, доходила до 20 процентов заболевших. В Англию материал для вариоляции привезла жена посла в Константинополе по имени Мэри Монтегю, сделав прививку от оспы сначала своему ребенку, а затем уговорила привить детей Уэльскую принцессу.
Однако перед тем как сделать вариоляцию детям королевской семьи, прививание осуществили полдюжины заключенным, пообещав им освобождение. Дата 1722-й год считается началом распространения вариоляции в Англии, после того как были привиты двое девочек королевской семьи.

Интересен факт, что мотивом для вариоляции детей, причем именно девочек, было то, что оспенные шрамы обезображивали лица переболевших, и это было скорее не заботой о здоровье, а о красоте будущих невест.
А что касается России, то 1768 год ознаменован тем, что первой решившейся сделать прививку от оспы стала Екатерина Великая, но об этом позже.
Современная иммунология считает, что первый изобретатель оспенной вакцины – это английский врач по имени Эдвард Дженнер, который в 1798-м опубликовал результаты прививок от коровьей оспы человеку.
Сам способ вакцинации придумал все-таки не он, а некий английский фермер Бенджамин Джести, который в 1774-м вязальной иглой ввел коровью оспу как своей жене, так и ребенку с целью их защиты от черной оспы.