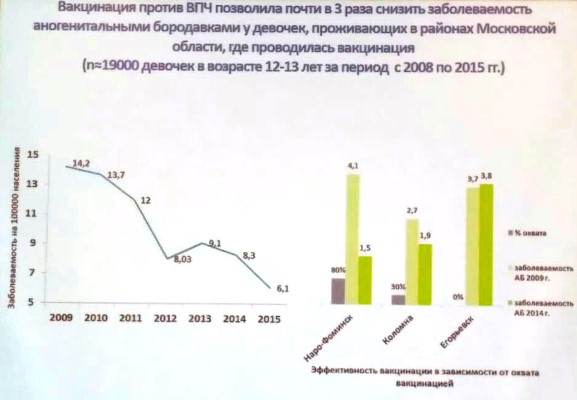
Прививка от вируса папилломы человека – аргументы за и против вакцинации ребенка
Содержание статьи
- Недостатки вакцинации
- Прививка от папилломы – названия, эффекты
- Постмаркетинговые исследования: симптомы и кластеры
- Вакцина против вируса папилломы человека: «за» и «против» «
- Противопоказания
- Что такое прививка от папилломавируса
- Принципы и цели вакцинации
- От каких типов ВПЧ и последствий она защищает
- Нужна ли вакцина от папилломавируса уже заражённому человеку
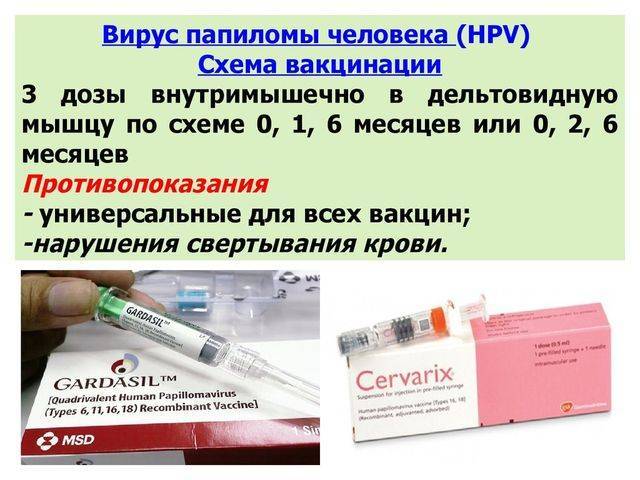
- Схема введения вакцины
- Рассеянный склероз – после или вследствие?
- Зачем нужны прививки
- Что бы было, если бы не прививки
- Что такое ВПЧ?
Недостатки вакцинации

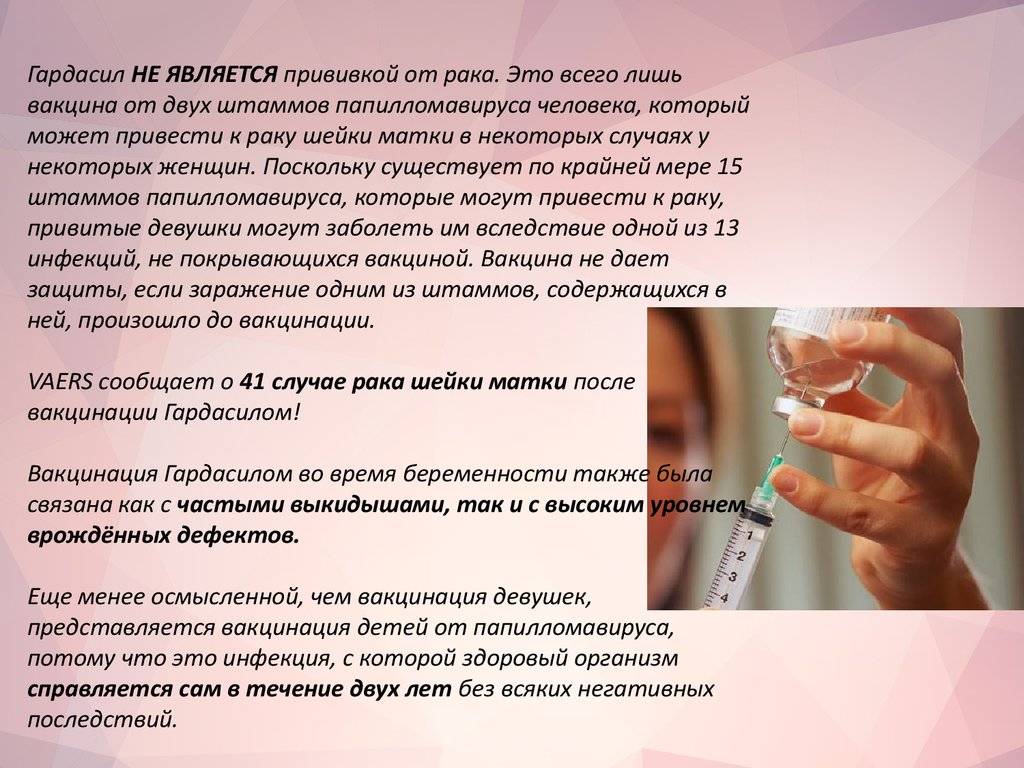
Папилломавирус – заболевание, которое до сих пор не поддается лечению. Его можно лишь предотвратить при помощи вакцинации. Поэтому многие с уверенностью согласились на применение прививки «Гардасила», тем более, что он снижает вероятность онкологии половых органов. Однако при этом большая часть вакцинированных не учла недостатки вакцины.
- Вещество помогает лишь от 2 видов ВПЧ, в то время как существует около 15. Не все локализуются в области матки, чем и оправдано включение в штамм вакцины лишь частичных блокаторов ВПЧ. Однако спровоцировать рак могут и другие виды вируса, защиты от которых «Гардасил» не дает. Иными словами, ни от ВПЧ, ни от онкологии вакцинация 100% не защищает. Она лишь снижает вероятность на несколько десятков процентов.
- При неправильной вакцинации (нарушении 3-ступенчатого алгоритма) у пациента может не выработаться иммунитет. Вакцина поступит в организм, вызовет побочные эффекты (температуру, слабость, усталость), но никакого эффекта не даст.
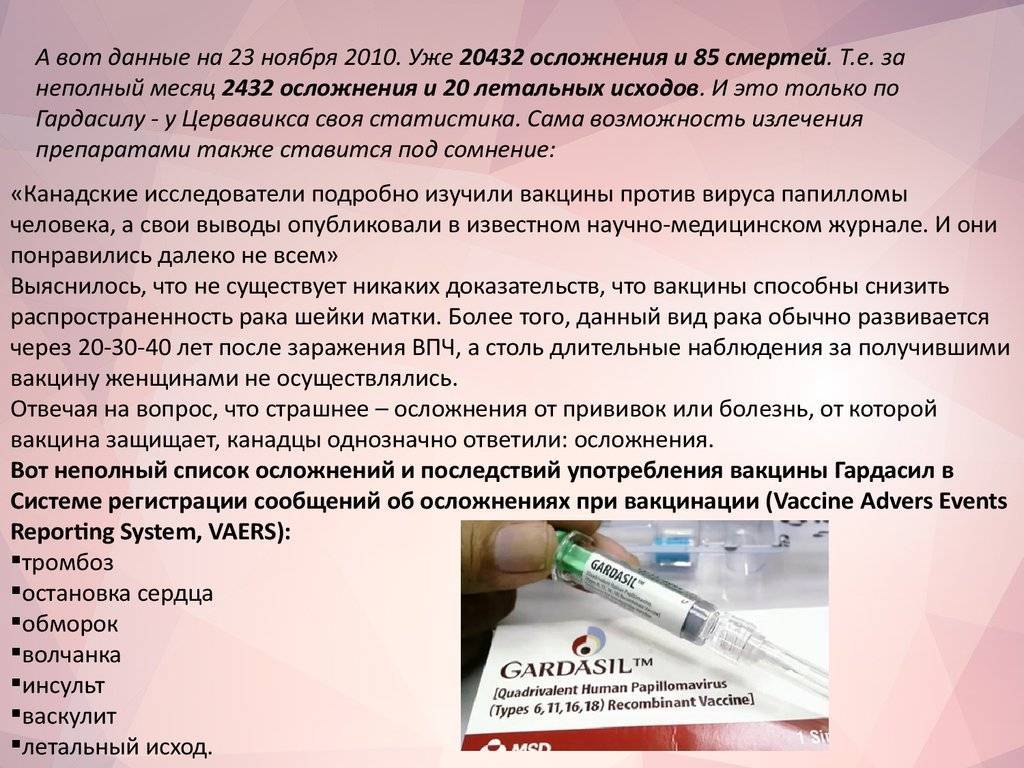
- Зафиксировано множество случаев плохого самочувствия после применения прививки.
- Пациентам, уже зараженным ВПЧ, вакцина не помогает. Наоборот, она может спровоцировать дальнейшее развитие папилломы, усложнит лечение хронических заболеваний, снизив иммунитет.
- Часть вакцинированных была госпитализирована, констатировался факт летального исхода.
Перечисленных список недостатков – внушительный, он вызовет опасение у любого прочитавшего. И не зря: ни одна другая прививка не привела к такому количеству отрицательных реакций организма. Бесплодие также относится тяжелым осложнениям.
Прививка от папилломы – названия, эффекты
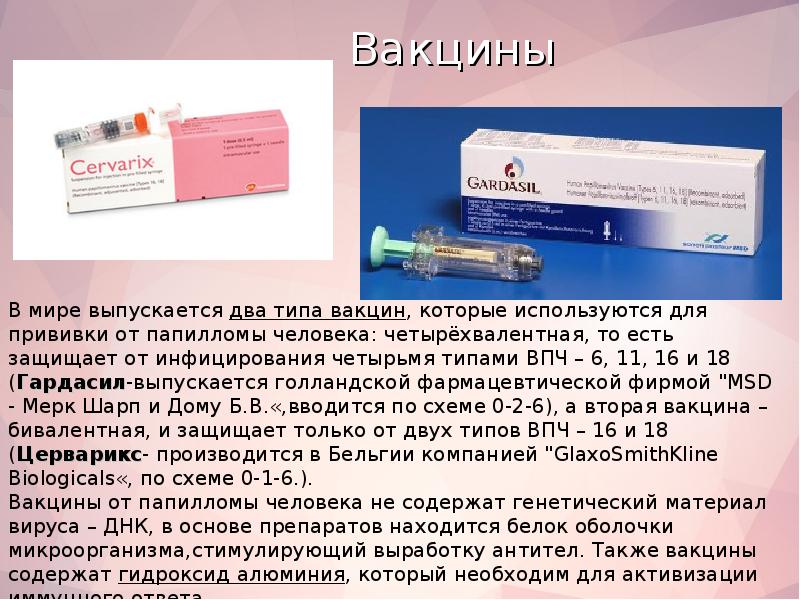
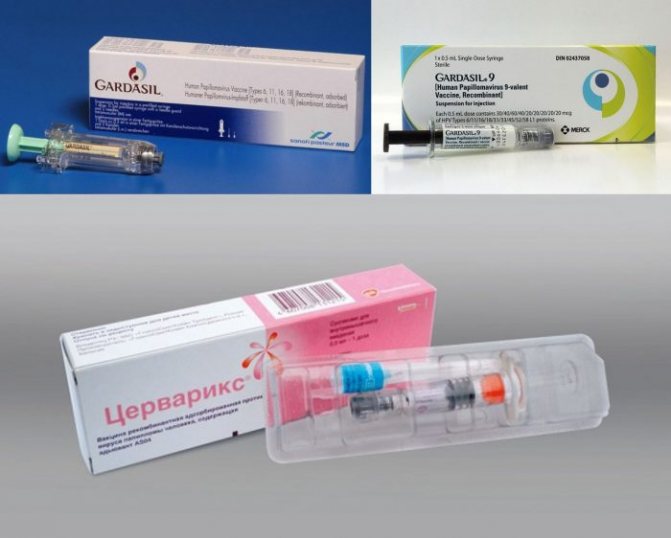
Сейчас существует 2 разновидности вакцин, которые применяются для прививания от ВПЧ. Один из видов иммунобиологического препарата – четырехвалентный. Он оберегает от заражения 4 типами ВПЧ – 6, 11, 16, 18. Еще один вид препарата – бивалентный, ограждающий от 2 типов ВПЧ (16 и 18). Четырехвалентное средство носит название «Гардасил» (“MSD – Мерк Шарп и Дому Б.В.”, Нидерланды), а двухвалентный – «Церварикс» (“GlaxoSmithKline Biologicals”, Бельгия).
 Двухвалентная вакцина «Церварикс»
Двухвалентная вакцина «Церварикс»
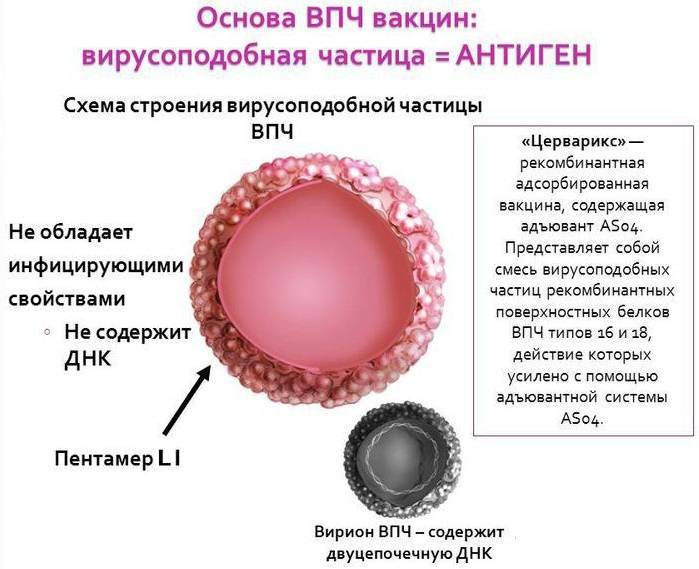
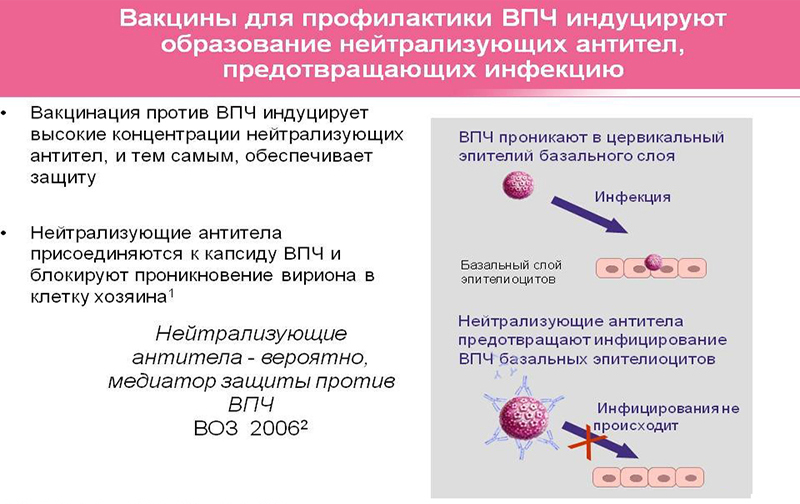
Обе разновидности иммунобиологических медикаментов не включают ДНК вируса. Базу вакцины формирует белок оболочки патогена. Этот белок способен спровоцировать ответ иммунитета с продуцированием антител, которые и будут ограждать в дальнейшем от заражения. Отсутствие в вакцине ДНК микроорганизма, исключает вероятность инфицирования ВПЧ после того, как была сделана прививка от папилломы.
Вдобавок иммунобиологические средства от ВПЧ включают гидроксид алюминия, необходимого для активации иммунитета и синтеза достаточных объемов антител. Также в состав входят незначительные количества дрожжей, антибактериальных средств и консервантов. Препараты полностью стерильны и доступны в виде ампул (по 0,5 мл) или же сразу в шприцах. «Церварикс» выпускается в двухдозовой емкости. Вакцину держат в сухом и прохладном месте, при температурном режиме 2-8 градусов Цельсия. Недопустимо замораживать эти препараты.
Исследования обоих вакцин продемонстрировали их отменную результативность, гарантирующую полную защиту от инфицирования онкогенными ВПЧ. Оба препарата обеспечивают защиту от онкогенных типов вируса 16 и 18, но «Гардасил» ограждает и от вирусов 6 и 11, провоцирующих возникновение генитальных папиллом и кондилом. Они используются для прививания представителей обоих полов.
 Четырехвалентная вакцина “Гардасил”
Четырехвалентная вакцина “Гардасил”
Тем не менее, во многих государствах практикуется вакцинирование сугубо представительниц слабого пола, так как в этом случае мальчики имеют косвенную защиту из-за прерывания пути распространения вируса. Такой подход обусловлен существенными экономическими затратами на профилактику ВПЧ и, увы, не все страны могут себе это позволить. В экономически благополучных государствах, таких как США, вакцинирует как девочек, так и мальчиков.
Постмаркетинговые исследования: симптомы и кластеры

Фото с сайта businessinsider.com.au
Еще одним тревожным фактом Мартинез-Лавин и Амезкуа-Гуэрра называют результаты некоторых постмаркетинговых исследований.
Они разнятся между собой.
Два скандинавских исследования и года не находят связи между вакцинацией от ВПЧ и развитием неврологических заболеваний у вакцинированных девушек.
В испанском же исследовании 2014 года зафиксирован уровень побочных реакций 1:1000, что в 10 раз выше, чем количество осложнений от любой другой вакцины, получаемой девочками того же возраста.
32% общего числа осложнений были квалифицированы как «тяжелые».
Случаи обмороков составили 17:100 000, судорог – 3,2:100 000, в то время как для других вакцин эти показатели составили соответственно 6,4 и 0,4.
Довольно высокий уровень осложнений после вакцинации от папилломавируса был зафиксирован учеными в Словении. Он составил 149 случаев на 100 000 доз, случаи госпитализации составили 8:100 000, хотя, как указывают исследователи, серьезных последствий для здоровья пациенток они не имели.
Интересное исследование было проведено экспертами Всемирной организации здравоохранения, имеющей самую обширную базу поствакцинальных осложнений (VigiBase). Из всех зарегистрированных осложнений они выделили кластеры наиболее часто встречающихся в разных комбинациях симптомов: головная боль, головокружение, усталость, обморок.
Сочетание головной боли и головокружения с усталостью либо обмороком гораздо чаще встречалось после вакцинации от ВПЧ, чем после других прививок у пациенток от 9 до 25 лет.
Этот разрыв сохранился даже после того, как исследователи исключили все случаи, в которых девушкам были поставлены четкие диагнозы (комплексный регионарный болевой синдром и синдром постуральной ортостатической тахикардии). При этом от 44% до 89% случаев в данных кластерах были квалифицированы как серьезные осложнения.
Вакцина против вируса папилломы человека: «за» и «против» «

15 февраля АРСМИРА провела круглый стол, чтобы выяснить, что думают абхазские медики о вакцинации против вируса папилломы человека (ВПЧ), о подготовке к которой объявил абхазский минздрав. Все участники высказались в пользу того, что вакцинация должна носить добровольный характер.
Вопрос необходимости введения вакцины против вируса папилломы стоял уже на пресс-конференции с замминистром здравоохранения Мактиной Лакербая. Там было сказано о том, что вопрос необходимости проведения вакцинации может быть решен только по итогам обсуждения его в профессиональной среде.
Гостями круглого стола были: главный санитарный врач республики Людмила Скорик, педиатр детской поликлиники Эсма Гуния, врач-онколог Национального онкологического центра Батал Кация и врачи акушер-гинекологи Лиана Тужба, Оксана Читанава, Асида Бигвава и Эсма Шанаа.
Главный санитарный врач Людмила Скорик сказала: «Я за любую вакцину, которая применяется в целях профилактики, однако, меня интересует больше национальный календарь прививок против инфекционных заболеваний, который не должен нарушаться».
Вакцина «Гардасил» закуплена в количестве 3000 доз для вакцинации девочек в возрасте от 9 до 13 лет. Вакцинация должна быть добровольной и проводиться по согласию родителей. Цель вакцины предотвратить в дальнейшем развитие рака шейки матки.
Врач-педиатр Эсма Гуния высказалась за то, вакцина «Гардасил» помогает предотвратить возникновение рака шейки матки и вакцинацию нужно проводить в подростковом возрасте. К ней обращаются мамы, которые хотели бы привить своих дочек, особенно в тех случаях, когда в семье есть случаи заболевания.
Врач акушер-гинеколог Оксана Читанава сообщила: «В 90% случаев рака шейки матки его вызывает вирус папилломы человека. В России от рака шейки матки ежедневно гибнут 16 женщин.
Прививка от ВПЧ добровольная, она не отменяет скрининга, если женщины будут его делать один раз в год, это позволит защитить их от этого вида рака.
Врач-онколог Батал Кация проинформировал о том, что по данным Онкологического центра Абхазии было обследовано 900 женщин за 2017 год. Из них у 31 женщины был обнаружен вирус папилломы человека, а у шестерых – рак шейки матки.
Он предупредил, что ни один вирус напрямую онкогенным не является, вирус один совершить мутацию клеток не может, поэтому рак является следствием комплекса факторов.
Это позволит вовремя распознать нетипичные изменения и предотвратить рак. По его мнению, перед вакцинацией все должны пройти обследование на наличие вируса папилломы человека, а вакцинация не гарантирует 100% защиту от рака.
По мнению врача акушер-гинеколога Эсмы Шанаа, отношение к вакцинации против ВПЧ неоднозначное и спорное в медицинской среде.
Эта прививка достаточно еще не изучена, есть данные об осложнениях и побочном действии вакцины, а также о негативном воздействии на репродуктивную сферу женщин. При нормальном иммунитете организм может самостоятельно избавиться от ВПЧ в течение двух лет.
Врач акушер-гинеколог Асида Бигвава сообщила о том, что после тренинга, проведенного по вакцинации, у нее возник ряд вопросов: проводились ли в Абхазии исследования девочек, известно ли какой процент из них заражен ВПЧ? Есть у нас эпидемия или нет? Она призвала оставить прививку для женщин, которые сами могут решать, делать ее или нет, и категорически высказалась против вакцинации детей. Она привела данные, доктора Джозефа Меркола о количестве осложнений и даже смертельных случаев после вакцинации и считает, что решение о вакцинации – очень ответственный шаг.
Врач акушер-гинеколог Лиана Тужба считает, что она не может иметь своего мнения, так как не является специалистом в сфере вакцинации. Ее мнение субъективно, сказала она, и надо доверять рекомендациям Всемирной организации здравоохранения, которая приняла соответствующий протокол и рекомендует вакцинацию.
Она сослалась на авторитет одиннадцати российских медицинских вузов России, которые в марте 2017 году выявили три вида профилактики рака шейки матки. Это: вакцинация, скрининговое обследование и помощь пациенткам с выявленным заболеванием.
В то же время, она считает, что прививать детей нецелесообразно, иммунитет у них еще слабый, каждая женщина должна сделать осознанный выбор, прививаться ей или нет.
Сторонники прививки отмечали необходимость изменения возрастных параметров и добровольность, как обязательное условие. А противники прививки отметили, что ее можно использовать по рекомендации врачей для женщин с предрасположенностью к раку шейки матки.
Все согласились, что вакцинацию против ВПЧ вносить в национальный календарь прививок не надо.
Гудиса Тодуа
Противопоказания
Из-за высокого риска развития рака у пациентов, которые уже страдают от ВПЧ, строго запрещено делать прививку при наличии одного из штаммов вируса папилломы. Однако население об этом противопоказании оповестить зачастую забывают. Также проблема связана с тем, что определить наличие или отсутствие вируса ВПЧ тяжело. Он проявляется не у всех пациентов, дает папилломы, только если иммунитет носителя снижен. Поэтому перед проведением рекомендуется сдать анализы (мазки) на наличие вируса.
Другие противопоказания:
- беременность и месяц до зачатия ребенка;
- склонность к бесплодию (менструальные и гормональные проблемы);
- аллергия на компоненты состава;
- состояние болезни на момент проведения вакцинации.
Если игнорировать противопоказания, может развиться самое серьезное последствие – бесплодие. А при особо сильной отрицательной реакции вероятен летальный исход.
Что такое прививка от папилломавируса
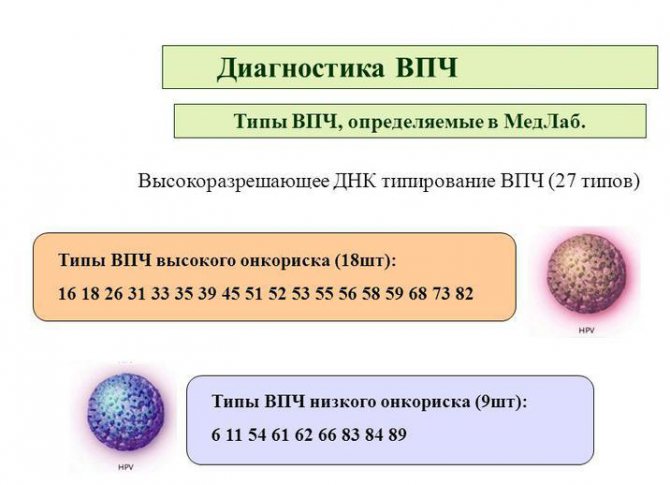
Обнаружено большое количество разновидностей (штаммов) ВПЧ, способных вызывать развитие заболеваний. Их распространённость по странам и регионам неодинакова. Одни встречаются реже, но более опасны в плане провокации раковых заболеваний (типы 16 и 18), другие — относительно безопасны в этом плане (типы 9 и 11), но довольно широко распространены. Так как предугадать, вирус какого штамма проникнет в организм при половом контакте, невозможно, в состав вакцин включены белковые оболочки нескольких штаммов. То есть все прививки от ВПЧ являются поливалентными – вырабатывающими иммунитет к нескольким модификациям инфекции одновременно.
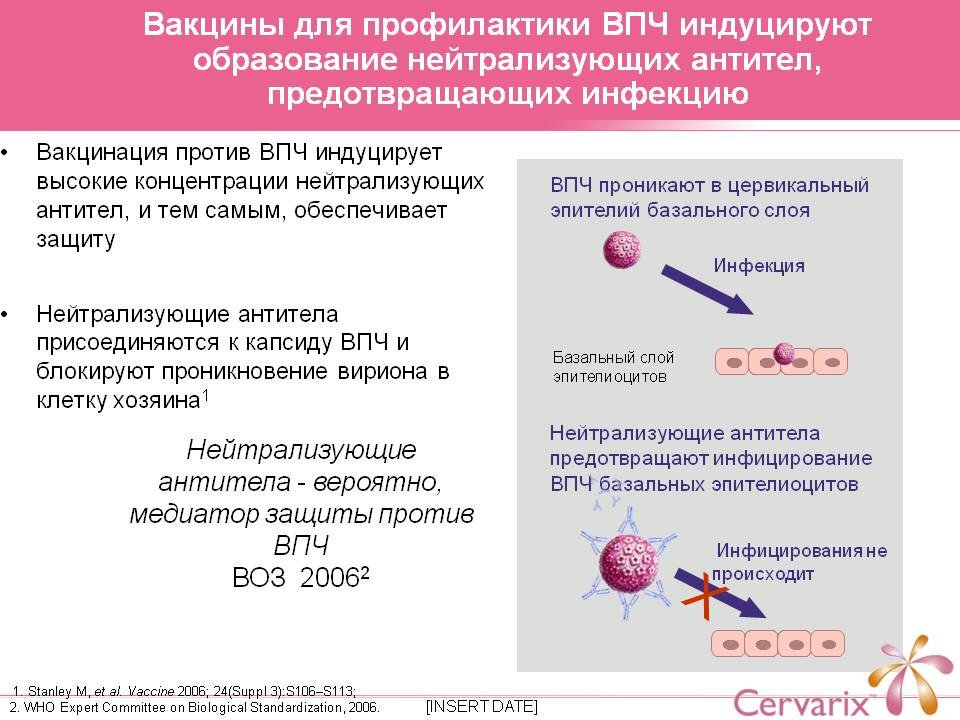
Принцип воздействия вакцины от вируса папилломы на человека одинаков со всеми другими вакцинами. В организм путём внутримышечной инъекции вводится небольшое количество искусственно созданных белковых компонентов, из которых состоит наружная оболочка вирусов. Геном вируса, который вызывает сбой в работе клеток, вакцина не содержит. Поэтому она совершенно безопасна.
Вирус папилломы человека поражает и мужчин, и женщин, но у последних папилломы на половых органах появляются в несколько раз чаще, а в случае появления – способствуют развитию онкологических заболеваний. У мужчин рак, спровоцированный ВПЧ, является редкостью.
Именно поэтому вакцинируются в России в основном лица женского пола – девочки и девушки до начала активной половой жизни или взрослые, никогда не болевшие остроконечными карциномами, но имеющие повышенный риск заражения в результате сексуальных контактов с новым половым партнером.
Принципы и цели вакцинации
Основной целью вакцинации является снижение вероятности заражения. Вырабатывающиеся в организме человека после прививки антитела активно уничтожают внедрившийся вирус. Иммунитет поддерживается в течение не менее пяти лет, то есть приходится на период начала половой жизни у девушек и снижает риск заражения. За это время организм естественным образом успевает выработать защитный механизм. Поэтому после окончания срока действия вакцины повторную вакцинацию не проводят.
Обычно иммунизацию девочек-подростков проводят в 11-26 лет при условии, что у них не было контакта с носителем вируса, и они не заражены ВПЧ. Для инфицированных людей прививка совершенно бесполезна, так как вирус уже проник в клетки, внедрил в систему их генома собственные ДНК и начал активную сборку новых вирусных частиц.
Иммунизация и выработанный иммунитет эффективны только на стадии проникновения вируса в организм – в этом случае антитела разрушают белковую оболочку вируса и убивают его. Против внедрившегося в клетку и генетического аппарата нового, активно строящего вируса прививки бессильны.
От каких типов ВПЧ и последствий она защищает
Наиболее опасными признаны четыре типа (штамма) вируса папилломы человека, имеющие номера: 6, 11, 16, 18. Для защиты от них разработана вакцина «Гардасил». Учитывая, что к началу XXI века известно более 140 разновидностей (штаммов) вирусов, вызывающих развитие бородавок, кондилом, кератозов и других схожих изменений кожи, диапазон воздействия вакцин — крайне узок. К тому же не все существующие вакцины имеют в своём составе белковые оболочки всех четырёх перечисленных штаммов. Самой поливалентной является вакцина «Гардасил-9». В её состав входят антигены девяти различных штаммов вируса: 6, 11, 16, 18, 31, 33, 45, 52, 58.
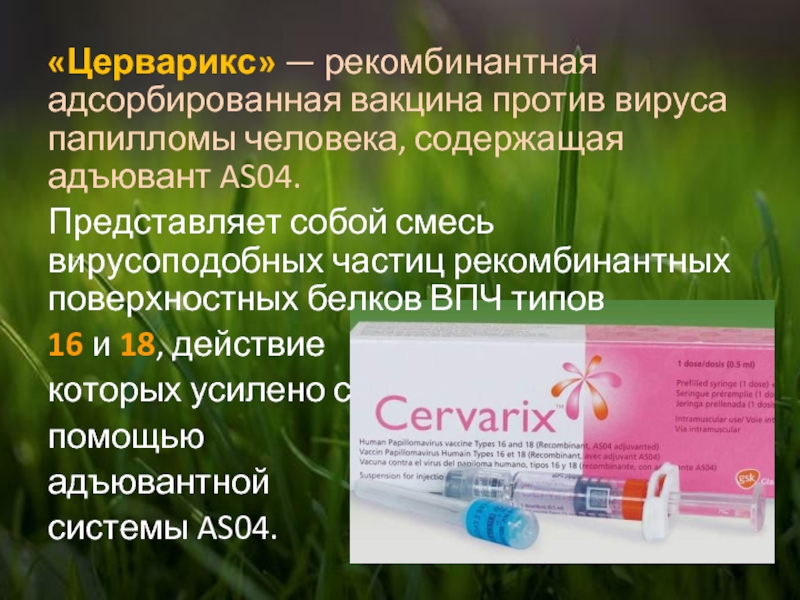
Установлено, что раковое перерождение клеток чаще всего происходит при поражении организма штаммами 16 и 18. Поэтому были разработаны вакцины, вырабатывающие иммунитет именно против них. Несмотря на сужение диапазона защиты, иммунитет является более стойким, а активность выработанных антител – существенно более высокой. К таким вакцинам относится «Церварикс», защищающая именно против серотипов 16 и 18 ВПЧ.
Нужна ли вакцина от папилломавируса уже заражённому человеку
Заболевание является абсолютным противопоказанием для прививки от ВПЧ. Это связано с тем, что прививка – это не иммуноглобулин. Она не содержит искусственных антигенов, способных разрушать вирусную оболочку. Как уже указывалось выше, внедрившийся в клетку геном вируса становится недоступен для клеток, ответственных за иммунитет человека, – лейкоцитов, фагоцитов и прочих разновидностей белых кровяных клеток. Поэтому прививка против ВПЧ при наличии в организме вируса не стимулирует развитие иммунитета и совершенно бесполезна.
Схема введения вакцины
Чтобы сформировалась полная защита от ВПЧ, следует сделать 3 инъекции иммунобиологического средства. «Гардасил» вводится по схеме «0-2-6», а значит, вторую инъекцию нужно будет сделать через 2 месяца после первой, а третью – по истечении полугодия после начала цикла. Когда требуется вакцинировать человека в кратчайшие сроки, то второе введение «Гардасила» проводят по истечении 4 недель после первой инъекции, а самый малый перерыв между вторым и третьим вводом препарата составляет 12 недель.
 Введение вакцины «Гардасил»
Введение вакцины «Гардасил»
«Церварикс» тоже вводят трижды, по схеме «0-1-6». Она предполагает, что вторую инъекцию сделают уже через месяц, а третью – по истечении 6 месяцев после начальной инъекции. При дефиците времени разрешается прививаться и по схеме «0-1-2,5». То есть последующая доза должна быть введена через месяц после первой, а третья инъекция делается как только пройдет 2,5 месяца после начала курса.
Продолжаются исследования по поводу возможности применения других схем. Однако нужно отметить, что если была введена начальная доза иммунобиологического препарата, но в дальнейшем человек пропустил 2 или 3 инъекцию, то ему нет смысла проходить цикл заново. Вводят лишь недостающие дозы, придерживаясь интервала между ними.
К тому же если после ввода двух доз препарата имел место интимный контакт без защиты, то можно не переживать по поводу возможного заражения, ведь концентрация антител на данном этапе будет достаточной. Как правило, 3 доза нужна для закрепления уровня антител, поэтому в таких ситуациях недостающую дозу вводят без предварительного прохождения анализа на ВПЧ.
Тем не менее, вакцина «Гардасил» и «Церварикс» не взаимозамещающие. Так что если прививание было начато иммунобиологическим препаратом «Гардасил», то все последующие инъекции должны делаться тем же средством. Отсутствие взаимозаменяемости вакцин связана с различным составом средств: «Гардасил» включает агенты четырех типов ВПЧ, а «Церварикс» лишь двух. Вдобавок вакцины от ВПЧ могут вводиться параллельно с такими вакцинами:
- АКДС;
- вакцина от вируса гепатита В;
- инактивированное полиомиелитное средство.
Одномоментный ввод данных препаратов не влечет ухудшения образования антител ни к одному из элементов. Но ввод вакцин нужно осуществлять в разные места и разными шприцами. Также недопустимо смешивание данных иммунобиологических медикаментов в одном шприце.
Рассеянный склероз – после или вследствие?
Совсем недавно, в мае 2018 года, мета-анализ клинических испытаний вакцин от ВПЧ опубликовала Кокрановская группа экспертов.
Исследователи установили, что риск серьезных осложнений был примерно одинаков в группах вакцинированных и плацебо-группах, хотя количество смертей было выше среди вакцинированных, особенно в возрастной группе после 25 лет. В целом же отклонение в рамках статистической погрешности: 11:10 000 у невакцинированных, 14:10 000 у вакцинированных.
И тем не менее, ряд экспертов настаивает на том, что успокаиваться по поводу безопасности не следует, необходимо фиксировать все случаи серьезного нездоровья, связанного по времени с вакцинацией Гардасилом и Цервариксом, и анализировать их.
Сравнительно недавно, в феврале 2018 года на форуме ACTRIMS (Американского комитета по лечению рассеянного склероза и научным исследованиям в это области) в Сан-Диего (США) исследователь Е Ху из Университета Майами доложил о двух случаях рассеянного склероза у подростков после прививки Гардасилом.
У 14-летнего юноши и 17-летней девушки развились сходные симптомы в течение двух недель после вакцинации (у юноши – после третьей дозы, у девушки – после первой).
Оба страдали от нечеткого зрения, девушка испытывала также перемежающуюся немоту и слабость в ногах. На ее МРТ были обнаружены поражения во фронтальной и затылочно-теменной зонах мозга.
У обоих подростков на МРТ присутствовали повреждения белого вещества мозга, а в цереброспинальной жидкости исследователи обнаружили олигоклонические полосы (диагностический признак рассеянного склероза).
Исследователи предполагают, что Гардасил может повышать риск начала демиелинизации нервного волокна у индивидов, предрасположенных к рассеянному склерозу, либо выступать триггером РС через активацию иммунного ответа организма.
Ряд экспертов считает, что адъювант алюминий, добавляемый в вакцины для усиления иммунного ответа, у некоторых особенно чувствительных индивидов может вызвать чрезмерную активацию, приводящую к запуску аутоиммунных процессов.
Такое явление получило название «синдром ASIA» (autoimmune/inflammatory syndrome induced by adjuvants – аутоиммунный/воспалительный синдром, индуцированный адъювантами) или «синдром Шонфилда» по имени израильского ученого Иегуды Шонфилда, впервые обратившего внимание на этот феномен. Международная группа ученых под руководством Шонфилда проанализировала 300 случаев развития синдрома, 48 из которых ассоциированы с вакцинами от папилломавируса. Международная группа ученых под руководством Шонфилда проанализировала 300 случаев развития синдрома, 48 из которых ассоциированы с вакцинами от папилломавируса
Международная группа ученых под руководством Шонфилда проанализировала 300 случаев развития синдрома, 48 из которых ассоциированы с вакцинами от папилломавируса.
При этом 89% пациентов (от общего числа) получили определенные клинические диагнозы, наиболее частым из которых были: недифференцированное заболевание соединительной ткани, фибромиалгия и/или синдром хронической усталости, системная эритематозная волчанка, неврологические аутовоспалительные заболевания.
Значит ли это, что РС у обоих подростков непременно является результатом вакцинации? Нет, такое заключение сделать нельзя, как нельзя и исключить, что заболевание является тяжелым осложнением.
Зачем нужны прививки
В организме каждого человека существует иммунная система, которая защищает от частного заражения. Иммунитет не даёт распространяться вирусам и бактериям. Защитная система обладает удивительным свойством, она запоминает болезнетворные инфекции, распознает их и не даёт развиваться повторно. При попадании «знакомого» инфекционного агента в организм, он начинает сопротивляться, вырабатывая антитела, которые убивают микробов. Таким образом проявляется функция иммунитета.
Прививки делают с самого рождения. Детям некоторые вакцины вводят совместно, например, АКДС (коклюш, дифтерия, столбняк) и полиомиелит.
Прививка нужна для того, чтобы иммунная система могла сопротивляться развитию заболеваний. Путём вакцинации в человека попадают «облегчённые» аналоги вирусов и бактерий, из-за которых начинаются болезни. Не стоит бояться прививок, они не вызывают заражение, инфекция внутри них очень слаба или даже мертва, но организм уже вырабатывает защиту против неё. Этот способ позволил человечеству распрощаться с распространением многих опасных инфекционных заболеваний, из-за которых раньше погибали тысячи людей.
Что бы было, если бы не прививки
Вакцины предупреждают заражение. Если бы они не были придуманы и не стали применяться, это вылилось бы для человечества в страшные потери. За всю историю люди многократно подвергали себя опасности, заражаясь новыми инфекциями и распространяя их между собой. Вирусы или бактерии попадали в организм человека от новых приручённых животных, через стоячую воду из колодцев и каналов, при контакте с больными и так далее.
Человечество многократно сталкивалось с ужасными эпидемиями, погубившими жителей целых городов. В 1918 году люди погибали от испанского гриппа, болезнь унесла около 100 миллионов жизней. В наше время такой штамм вируса – А(Н1N1) – также распространяется, но его удаётся победить благодаря вакцинации. Жёлтая лихорадка убила 29 000 из 33 000 солдат армии Наполеона в Северной Америке. Полководца настолько поразили потери, что он сразу продал земли, на которых распространялся вирус. Подобных случаев было огромное количество за всю историю человечества. Искоренить эпидемии помогли прививки.

Если бы сейчас люди не проходили плановые вакцинации, шансы заболеть дифтерией и корью увеличились бы на 20 %. Вероятность смерти из-за этих болезней возросла бы на 10 %. Из-за полиомиелита и туберкулёза остались бы калеками на 70 % больше людей, чем при реальном показателе. Возможно, человечество пережило бы ещё не одну смертоносную эпидемию. Ведь иммунитеты людей не были бы знакомы с болезнетворными бактериями и вирусами и не смогли бы сопротивляться им.
Что такое ВПЧ?
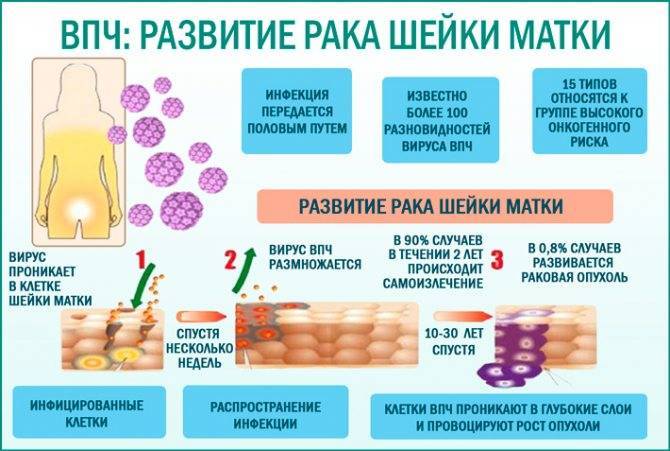
ВПЧ — это вирус папилломы человека, который провоцирует развитие воспалительно-инфекционных патологий. Одни из них не представляют угрозы и полностью проходят при проведении соответствующей терапии, однако из 100 разновидностей вируса 15 не так безобидны и могут стать причиной образования онкологических опухолей.
Штаммы №16 и №18 входят в их число и вызывают онкологию половых органов: у женщин – рак шейки матки, влагалища, у мужчин – пениса и ануса. Это открытие было сделано немецким доктором Хаузеном. Папилломы и кондиломы (бородавки) на гениталиях появляются из-за таких штаммов ВПЧ, как № 6 и № 11 и тоже могут переродиться в злокачественные образования.
Инфицироваться вирусом папилломы человека можно при разных видах половых контактов:
- анальный;
- оральный;
- генитальный.
Заражение ребенка может произойти при его прохождении через родовые пути. Не исключено инфицирование в результате близкого контакта, через соприкосновение с кожей больного человека.
Попадая в человеческий организм ВПЧ способен долгое время оставаться незамеченным. Только спустя несколько лет, проникнув в ДНК, вирус начинает перерождать клетки половых органов в раковые.