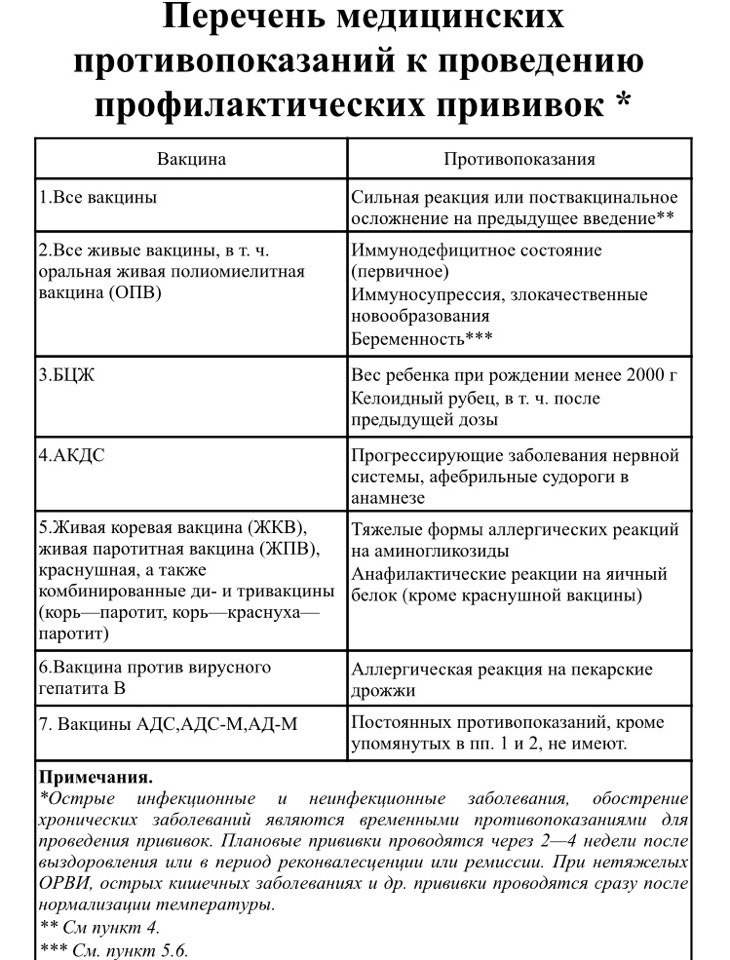
Список абсолютных и относительных противопоказаний к прививкам у детей
Содержание статьи
- Иммунодефицитные состояния
- Характер переносимости вакцины
- Реакция на прививку у взрослых
- Ложные противопоказания к проведению прививок
- Состояния на момент проведения вакцинации:
- Вакцинация детей группы риска
- Зачем нужны прививки?
- Относительные противопоказания
- Показания к применению профилактических прививок
- Медицинский центр Prima Medica
- Кому нельзя делать прививки?
- Ложные и истинные противопоказания
- Информация для родителей: виды противопоказаний
- Что это такое, и чем опасна прививка
- Отсутствие инфекционных заболеваний у ребенка
- Постоянные противопоказания к вакцинам
- БЦЖ
- Относительные и абсолютные противопоказания
Иммунодефицитные состояния
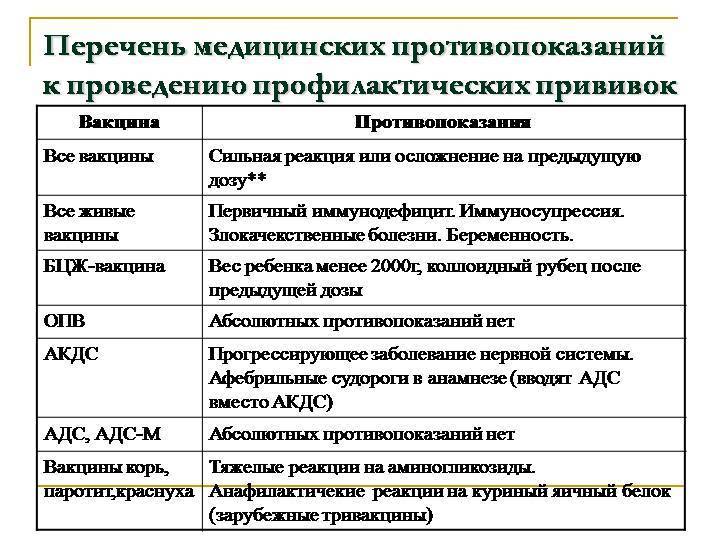
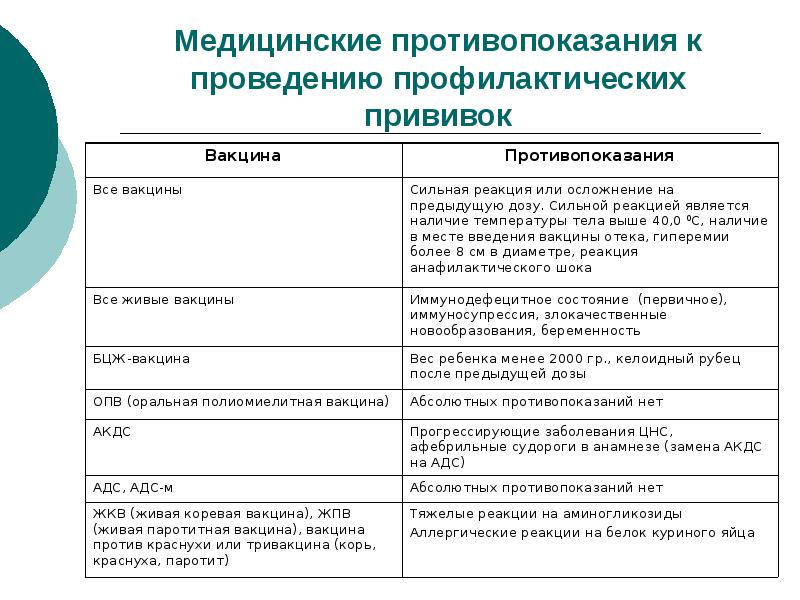
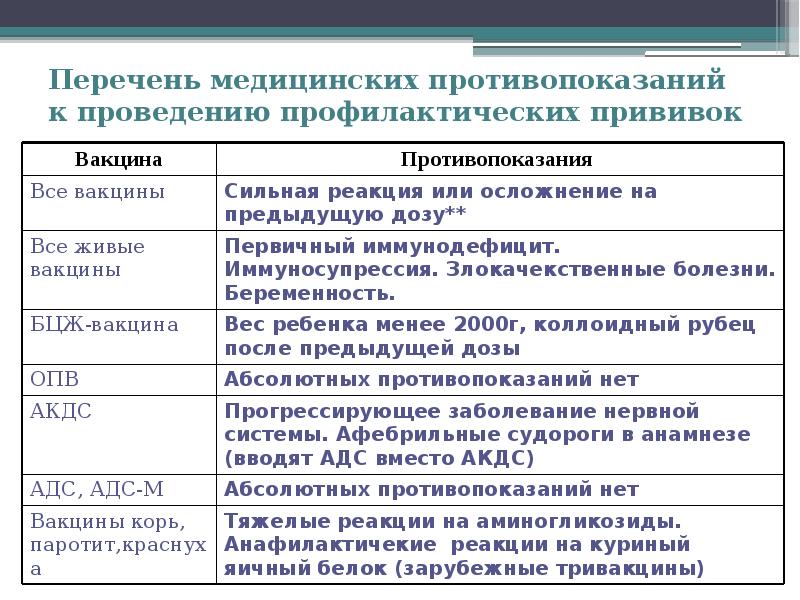
5.1. У больных с первичным иммунодефицитом повышен риск осложнений при использовании живых вакцин. К ним относится вакциноассоциированный полиомиелит при применении живой оральной полиомиелитной вакцины, генерализованные заболевания в ответ на живые вирусные вакцины и БЦЖ. Как правило, клинические проявления иммунодефицитных состояний отсутствуют при введении БЦЖ в роддоме и редко проявляются к моменту вакцинации ребенка АКДС+ОПВ в возрасте 3 месяцев, а поголовное исследование на наличие иммунодефицита нереально. Состояниями, заставляющими думать о первичном иммунодефиците, являются:
— тяжелое, особенно рецидивирующее гнойное заболевание;
— парапроктит, аноректальный свищ;
— наличие упорного кандидоза полости рта (молочницы) или других слизистых и кожи;
— пневмоцистная пневмония;
— упорная экзема, в т.ч. себорейная;
— тромбоцитопения;
— наличие в семье иммунодефицита.
Детей с такими состояниями надо обследовать иммунологически и при выявлении иммунодефицита заменить живую вакцину на инактивированную. Также поступают при невозможности проведения обследования. БЦЖ не следует вводить новорожденным детям, в семье которых есть или погибали дети с признаками иммунодефицитного состояния.
Характер переносимости вакцины
Реакция на прививку от гепатита может быть разной. Часто она является вариантом нормы, но иногда требует специального врачебного вмешательства. В большинстве случаев прививка переносится хорошо и не вызывает никаких побочных эффектов.
| Симптом | Как проявляется |
|---|---|
| Увеличение температуры тела. | Чаще возникает у новорожденных, так как механизм терморегуляции у них еще не отлажен. Повышение температуры происходит через 6 – 8 часов после введения профилактического средства. Это указывает на то, что иммунная система отреагировала на попадание компонентов препарата в организм. Температура может быть в пределах 38,0 градуса и выше. Она держится в течение 2 – 3 суток. В некоторых случаях температура тела у ребенка повышается на вторые или третьи сутки после вакцинации. |
| Появление уплотнений, гиперемии и отеков в области укола. | На месте укола возникает болезненное уплотнение. Диаметр его не должен превышать 2 см. Оно исчезает самостоятельно в течение 2 – 7 суток. Также, в области укола может наблюдаться краснота (диаметр пятна до 8 см) или отек (до 5 см в диаметре). Они также должны самостоятельно исчезнуть через неделю. |
| Нервозность и головная боль | Малыш нервничает, капризничает, плачет длительное время (около трех часов), постоянно требует грудь. Первые сутки после прививки требует постоянного присутствия мамы, засыпает только на руках и часто просыпаться с плачем. Такие симптомы наблюдаются в течение двух дней. |
| Крапивница | После укола появляется аллергическая реакция в виде сыпи напоминающей ожог крапивой. Она может распространяться по всему телу и вызвать зуд. Ее сопровождают проблемы со сном, нервозность. |
| Нарушение пищеварения | После вакцинации на протяжении пяти суток наблюдается тошнота, рвота, отрыжка, вздутие, понос (каловые массы содержат слизь), боли в животе. |
| Насморк | В течение трех дней после прививки появляется заложенность носа или насморк. Это может свидетельствовать об аллергической реакции на компоненты вакцины. |
| Нарушение мышечного тонуса | У ребенка первого года жизни, после прививки от гепатита нарушается мышечный тонус. В течение 3 дней после вакцинации он плохо сидит, переворачивается или ползает. Этот симптом исчезает самостоятельно. |
| Судороги | Обычно они развиваются у детей первого года жизни на фоне высокой температуры. Такой побочный эффект может возникать в первые три дня после прививки. |
| Артрит | Редко, после вакцинации возникает воспаление сустава. Оно развивается через 2 – 4 недели после вакцинации, и требует лечения. |
| Нарушение чувствительности | В течение двух недель после вакцинации нарушается чувствительность конечности, в которую ввели прививку. |
| Повышенное потоотделение | В течение двух суток после вакцинации ребенок сильно потеет. |
| Лимфаденопатия | В зависимости от места введения вакцины у детей могут увеличиваться лимфатические узлы в области шеи или паха. |
| Анафилактический шок | Является наиболее серьёзным осложнением. Он возникает сразу после введения препарата. При этом резко падает артериальное давление, нарушается сердечная деятельность, возникает потеря сознания. Такая реакция требует немедленных реанимационных мероприятий. |
Реакция на прививку у взрослых
Взрослые переносят прививку легче, чем дети. В очень редких случаях у них наблюдаются:
- Уплотнение на месте укола.
- Слабость и недомогание.
- Боль в животе.
- Болевые ощущения в области суставов.
- Тошнота и расстройство стула.
- Крапивница.
- Зуд.
- Увеличение лимфатических узлов.
- Предобморочные состояния.
- Повышение температуры тела.
Ложные противопоказания к проведению прививок
Состояния на момент проведения вакцинации:
- Острое заболевание легкой степени тяжести, без температуры.
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиоткиов широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз “дизбактериоз” не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от “нормы” не является поводом для отмены или отсрочки прививки. Диарея (вне зависимости от характера флоры) – это острое заболевание, требующее отсрочки плановых прививок до выздоровления (по эпидпоказаниям детей с не тяжелой диареей прививать можно).
- Перинатальная энцефалопатия – собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогресирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления – являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты..
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спрей или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные препараты, сердечные, противоаллергические, гомеопатические средства), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом послестрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок:
- Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полимиелитной вакцины используют инактивированную и новрожденного дополнительно обследуют до введения ему БЦЖ).
Надо сказать, что наличие противопоказаний еще не означает, что будет осложнение в случае проведения прививки. Опыт работы многих научно-исследовательских институтов свидетельствует о возможности проведения прививок на фоне многих патологических состояний, которые могут быть отнесены к разряду абсолютных противопоказаний.
Вакцинация детей группы риска
Детей с различными отягощающими факторами в анамнезе относят к «группам риска» по возможности развития поствакцинальных осложнений. Перед вакцинацией проводят необходимое дополнительное обследование, составляют индивидуальный график иммунизации. Вакцинацию проводят щадящими методами с предварительной подготовкой. Выделяют четыре группы риска:
I
группа риска включает детей с подозрением на поражение центральной нервной системы или с выявленным поражением ЦНС. В ней выделяют четыре подгруппы:
- дети с вероятным перинатальным повреждением ЦНС;
- дети с установленным перинатальным повреждением ЦНС;
- дети, перенесшие различные формы острых нейроинфекций, детский церебральный паралич, органические заболевания нервной системы;
- дети, имеющие в анамнезе судорожные приступы различного характера или пароксизмальные состояния (респираторно-аффективные припадки, обмороки и др.)
II
группа риска — дети, склонные к аллергическим реакциям, имеющие в анамнезе аллергические заболевания кожи или респираторного тракта (аллергические высыпания, аллергодерматозы, отек Квинке, различные формы респираторного аллергоза).
III
группа риска — дети, многократно болеющие инфекциями верхних и нижних дыхательных путей, отитом, с хроническими заболеваниями (почек, печени, сердца и др.), имеющие длительный субфебрилитет, остановку или недостаточную прибавку массы тела, транзиторные изменения в моче.
IV
группа риска — дети с местными и общими патологическими реакциями на прививки (поствакцинальными осложнениями в анамнезе).
Как проводится вакцинация детей с патологиями?
Детей с неврологигескими заболеваниями прививают в период исчезновения неврологической симптоматики или в период стойкой ремиссии. Пациентам с прогрессирующими заболеваниями нервной системы, афебрильными судорогами в анамнезе вместо АКДС вводят АДС.
Детям с судорогами в анамнезе прививки проводят с использованием противосудорожных средств (седуксен, реланиум, сибазон), которые назначают за 5-7 дней до и на 5-7 дней после введения анатоксинов и с 1 по 14-й день после коревой и паротитной вакцин. Показано назначение антипиретиков в течение 1-3-х дней после вакцинации анатоксинами и 5-7 дней при применении живых вакцин.
Вакцинация детей с гипертензионно-гидроцефальным синдромом, гидроцефалией осуществляется при отсутствии прогрессирования заболевания с проведением дегидратационной терапии (диакарб, глицерйл и др.).
Вакцинация детей с аллергическими заболеваниями проводится в период устойчивой ремиссии. Дети, страдающие поллинозом, не прививаются в течение всего периода цветения растений. Возможно удлинение интервалов между прививками, раздельное введение вакцин. Необходимо строгое соблюдение гипоаллергенной диеты в течение 1-2 недель после вакцинации. Для вакцинации детей группы риска назначают антигистаминные препараты (кларитин, тавегил, супрастин).
Вакцинация детей группы риска для профилактики
Детей, часто болеющих острыми респираторными заболеваниями (более 6 раз в год), целесообразно вакцинировать в период наименьшей распространенности ОРВИ. С целью стимуляции антитело-образования, в течение 10 дней после прививки назначают дибазол, метилурацил, поливитамины. В течение 2 недель до и после вакцинации рекомендуется назначение биогенных стимуляторов (экстракт элеутерококка, настойка заманихи, женьшеня). Для профилактики острых респираторных вирусных инфекций у детей из группы риска в поствакцинальном периоде показано назначение интерферона интраназально.
Зачем нужны прививки?
На самом деле именно благодаря прививкам, человечеству удалось избежать массового вымирания от страшных эпидемий, свирепствовавших совсем недавно на территории многих стран. Основные вирусные и инфекционные болезни удается сдерживать именно методом вакцинации детей и взрослых, которые разработаны с учетом максимального эффекта.
Сейчас ситуация немного изменилась и часто возникают проблемы с обеспечением поликлиник всеми необходимыми вакцинами для детей. Немного исправить положение можно при помощи комбинированных препаратов, которые поступили в продажу по рецептам врача. Единственным недостатком будет необходимость покупать вакцину за собственные средства, чтобы сделать прививку своим детям.

Относительные противопоказания
Относительными противопоказаниями к вакцинации считают временные состояния, при которых проведение прививки может не обеспечить должного иммунного ответа или быть небезопасным.
- Наиболее часто относительным противопоказанием к прививке служит острое респираторное вирусное заболевание (ОРВИ), протекающее с высокой температурой. В таких случаях плановую прививку откладывают на 1-4 недели до выздоровления.
- Наличие у ребенка легкого заболевания (например, насморк без температуры) не является противопоказанием к проведению плановой прививки, особенно если ребенок часто страдает простудными заболеваниями или аллергическим насморком.
- При наличии у ребенка хронического заболевания (диабет, хронические заболевания почек и др.) вакцинация проводится только после консультации со специалистом.
- Если ребенку переливали кровь или иммуноглобулины, то плановая прививка откладывается на 3 месяца.
- Недоношенного ребенка начинают прививать всеми вакцинами, если он хорошо прибавляет в весе.
Во всех случаях вопрос о противопоказаниях к вакцинации должен решаться врачом.
Показания к применению профилактических прививок
 Для предотвращения болезней нет способа лучше прививания, следует различать:
Для предотвращения болезней нет способа лучше прививания, следует различать:
- плановую иммунизацию (ПИ): вакцинация ведётся согласно составленной схеме и в установленные сроки. Примером может стать инъекция от полиомиелита;
- обязательные прививки — часть ПИ. Такие вакцины учтены в Прививочном календаре. Они самые нужные и защищают от наиболее тяжёлых болезней. Например, БЦЖ;
- и вакцинацию экстренную, когда в регионе сложилась критическая эпидемиологическая ситуация по какому-либо заболеванию, а значит, риск заразиться очень возрос, либо при контакте с источником инфицирования. Например, иммунизация медицинского персонала областной больницы при вспышке инфекции в населённом пункте, где она расположена.
Все перечисленные ситуации рассматриваются как показания к вакцинации.
Медицинский центр Prima Medica

Противопоказания к проведению вакцинации
Кому нельзя делать прививки?
| Массовая вакцинация во время эпидемии тифа (начало ХХ века). |
В связи с тем, что современная медицина развивается стремительными темпами, перечень противопоказаний к вакцинопрофилактике становится все короче, ведь качество производства и очистки вакцин и сывороток совершенствуется каждый год.
- – наличие у пациента таких заболеваний или состояний, которые делают данную прививку невозможной ни при каких обстоятельствах, то есть возможные побочные эффекты от проведения вакцинации являются более тяжелыми, чем ожидаемая польза. При некоторых состояниях, по мере проведения лечения и выздоровления пациента, абсолютные противопоказания могут переходить в разряд относительных. Например, выздоровление от злокачественной опухоли, полное восстановление после химиотерапии и наступления стойкой ремиссии. – это такие противопоказания, по которым окончательное решение принимается врачом на основании других факторов, например близость эпидемии, вероятность контакта с источником инфекции, тяжесть инфекционного заболевания и т.п.
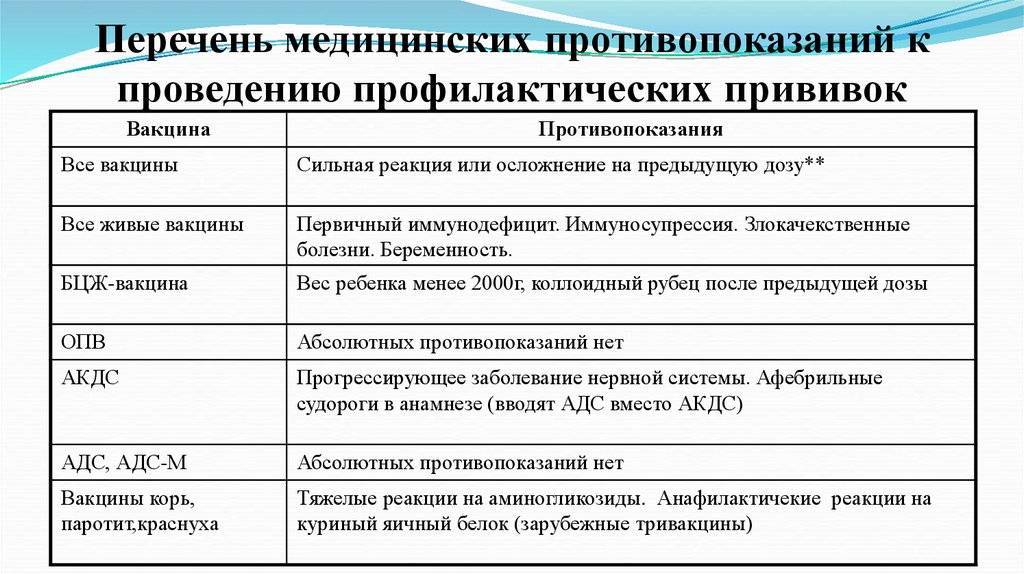
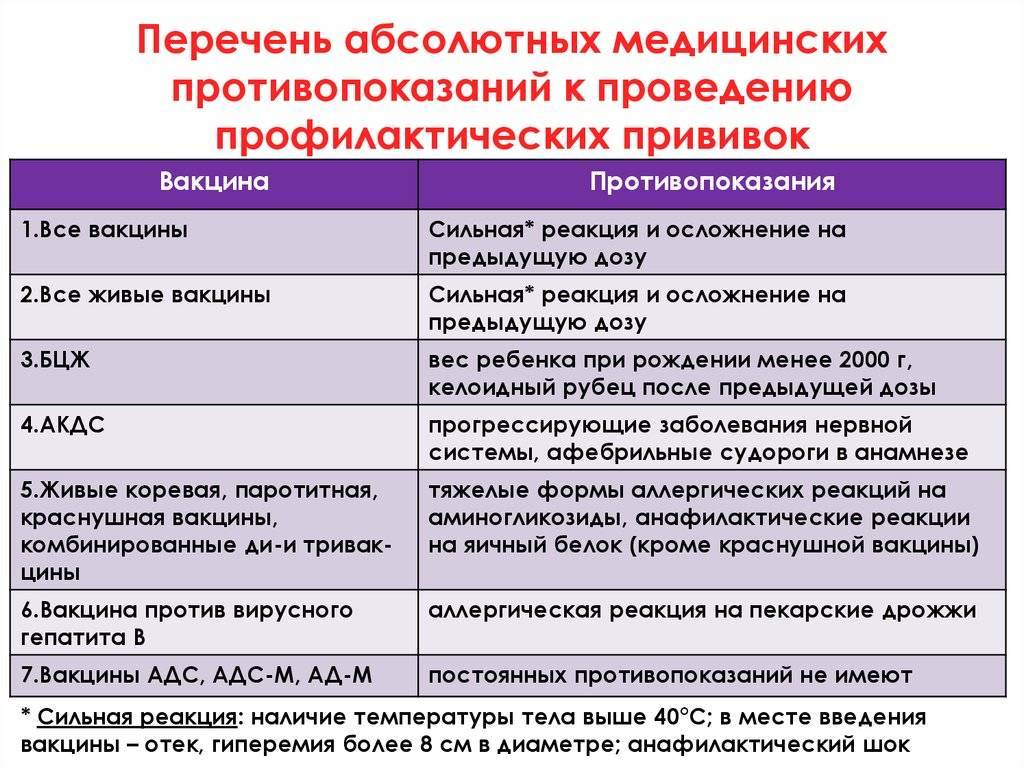
| Вакцина | Абсолютные противопоказания | Относительные противопоказания |
Рекомендуемые сроки вакцинации
АКДС (Тетракок)
- Острые заболевания
- Обострение хронических заболеваний
- 2 нед. после выздоровления от острого заболевания.(иногда – от 1 нед.до 4-6 нед).
- При достижении полной или частичной ремиссии (через 2-4 нед.) после обострения хронического заболевания
БЦЖ
- Иммунодефициты;
- ВИЧ
- Злокачественные болезни крови
- Опухоли;
- Сильные реакции или осложнения на предыдущую вакцинацию вакцины (лимфаденит, келлоидный рубец)
- То же, что и при введении АКДС-вакцины
- Вакцинация непривитых детей проходит после их выздоровления (только туберкулинонегативным детям)
Коревая вакцина (Рувакс)
- Первичные иммунодефициты
- Злокачественные болезни крови и опухоли;
- Сильные реакции или осложнения на предыдущее введение вакцины
- Сильные аллергические реакции на аминогликозиды и перепелиные яйца
- Как и при введении АКДС-вакцины
- Введение иммуноглобулинов, плазмы или крови человека
- иммуносупрессивная терапия;
- Беременность
- Как и при введении АКДС-вакцины
- Через 3-6 мес. после введения препарата крови в зависимости от его дозы
- Через 6 мес. после окончания курса терапии
Паротитная вакцина
Вакцина против краснухи (Рудивакс и др.)
- Иммунодефициты
- Реакции аллергии на аминогликозиды
- Беременность
- Заболевания лихорадки
- Введение иммуноглобулинов, плазмы или крови человека
- Через 1-6 нед. В зависимости от формы и тяжести заболевания
- Не раньше 3 мес. после введения препарата крови
ОПВ, Полиомиелитная вакцина-живая (Полио Сэбин Веро)
- Иммунодефициты
- ВИЧ-инфекция
- Злокачественные заболевания крови
- Новообразования
- Неврологические осложнения на предыдущее введение вакцины
Вакцина против гепатита В (Эувакс В и др.)
- Сильные реакции или осложнения на предыдущее введение вакцины **
- Гиперчувствительность к дрожжам
- Как и при введении АКДС-вакцины
- Беременность
ПРИМЕЧАНИЯ* – Возможна замена АКДС-вакцины на АДС** – Сильная реакция – повышение температуры выше 40оC, развитие анафилаксии, в месте введения вакцины – отек, гипермия в диаметре 8 см.
Также необходимо принимать в расчет, что некоторые противопоказания могут являться временными, то есть существовать в определенный момент, и сниматься по прошествии времени. Например – ОРВИ, во время которой прививать не рекомендуется, однако после выздоровления прививки не противопоказаны.
В то же время существуют постоянные противопоказания, которые с течением времени сняты не будут. Например, врожденный дефект иммунной системы, при котором организм не способен вырабатывать иммунный ответ на вакцину и само ее введение может быть опасным. Однако, по мере развития генотерапевтических методов лечения, и это противопоказания перейдет в разряд временных и относительных.
Общие противопоказания являются противопоказаниями для проведения вакцинации вообще, вне зависимости от конкретной вакцины. К общим противопоказаниям обычно относятся остро текущие инфекции или обострения хронического заболевания.
Частные противопоказания относятся только к конкретной вакцине, но не относятся ко всем остальным. Например, беременность- противопоказание к прививкам живыми вакцинами (краснуха, желтая лихорадка), но не инактивированными (грипп, гепатит В).
Ложные и истинные противопоказания
Помимо перечисленных выше объективных причин для полного или временного отказа от вакцинации, зачастую приводятся причины откровенно субъективные, которые не могут считаться основаниями с точки зрения медицины. Они обычно вызваны предубеждениями против вакцинации в целом или по поводу конкретного ребенка. Из врачебной практики можно вывести перечень типичных «причин», на которые обычно ссылаются те, кто не хочет делать прививки себе или своему ребенку:
- недоношенность;
- анемия;
- болезни, протекающие в легкой форме, без температуры;
- дисбактериоз;
- стабильные невралгии;
- врождённые пороки, например, аллергии у родственников;
- осложнения после прививки у других членов семьи.
Мы привели лишь основные «отговорки», в реальной практике их встречается гораздо больше. В принципе, часть из них может быть принята к сведению, и врач может отложить прививку, но каждый случай надо рассматривать по-отдельности. Хочется еще раз напомнить, что обязательные вакцины защищают вашего ребенка от очень серьезных заболеваний, и ваша нерешительность или «принципы» могут разрушить его жизнь.
В заключение резюмируем: истинными противопоказаниями к введению вакцин могут служить только те, которые указаны в официальных документах и инструкциях к вакцинам – только ими может и должен руководствоваться врач.
Информация для родителей: виды противопоказаний
Если говорить о противопоказаниях к проведению прививок, то их разделяют на две большие группы — истинные и ложные. К группе истинных противопоказаний относят те патологии, которые указаны в инструкции к препаратам и оговорены в нормативных документах по проведению вакцинации. Родители тех детей, у которых имеются данные патологии, не вакцинируют своих малышей всеми видами вакцин или отдельными их видами. Такие противопоказания обусловлены наличием в составе препаратов определенных компонентов, которые дети просто не переносят. К примеру, это коклюшный компонент в вакцине АКДС у малышей с неврологической патологией.
Ложные противопоказания обычно выдумывают сами родители или формируют врачи, идущие у них на поводу. Они чрезмерно опекают детей и оберегают их от вакцинации, исходя из определенных личных показаний или «околонаучных» соображений. Нередко родители мотивируют свое желание болезненностью, слабостью и некоторыми неопасными болезнями, наличием в семье реакций на прививки или определенных патологий и своими личными убеждениями и верованиями. Кроме того, родители также апеллируют теми противопоказаниями, которые традиционно сложились в медицине, но реальной научной основы не имеют — как например, наличие перинатальной энцефалопатии младенца.
Что это такое, и чем опасна прививка
Аббревиатура АКДС означает следующее – адсорбированная коклюшно-дифтерийно-столбнячная вакцина, являющаяся самой распространённой в мире. Представляет собой непрозрачную жидкость, в которой находятся мёртвые клетки бактерий коклюша, анатоксины дифтерии и столбняка. Инъекция вводится внутримышечно и используется для выработки организмом ребёнка иммунитета к указанным выше смертельно опасным заболеваниям. Исходя из этого, врачи однозначно настаивают на проведении вакцинации.
Мероприятие по вакцинации начинается со второго-третьего месяцев жизни ребёнка и производится путём введения препарата в мышечную ткань, откуда вакцина не всасывается в кровь, а длительное время там находится и способствует выработке антител к указанным болезням.
Коротко об инфекциях для общей информации.
- Коклюш заразен и вызывает сильнейшие приступы кашля до спазмов, которые с трудом останавливаются.
- Дифтерия – смертельно опасное заболевание, поражающее нервную, мочеполовую и сердечно-сосудистую системы организма.
- Столбняк – бактериальная болезнь, характеризующаяся парализацией нервной системы, судорогами.
Эти заболевания отмечаются своим тяжёлым течением и нередкими летальными исходами.
Существует два вида вакцины АКДС.
- Клеточная, содержащая клетки мёртвых бактерий коклюша. Используется с целью формирования иммунитета к вышеназванным заболеваниям у детей, которые ещё не болели.
- Бесклеточная, с микрочастицами убитых болезнетворных бактерий. Ставится детям, которые уже переболели коклюшем.
Несмотря на свои благородные цели, прививка АКДС опасна непредсказуемыми реакциями и побочными эффектами, нередко с осложнениями, о которых более подробно будет сказано ниже.
Наибольшую опасность представляет коклюшный компонент препарата, который создаёт повышенную нагрузку на иммунную систему и даёт такие серьезные реакции, как боль и высокую температуру, становится причиной судорог.
Помимо вышесказанного, существуют противопоказания к прививке АКДС, игнорирование которых может гарантированно привести к осложнениям. Вакцинирование ребёнка при наличии противопоказаний представляет реальную угрозу не только его здоровью, но и жизни.
У прививки АКДС есть противопоказания: абсолютные и относительные. К первой категории относятся те, которые пожизненно ставят запрет на выполнение данной прививки. Нельзя делать АКДС при неврологических заболеваниях, отрицательных реакциях на предыдущие прививки, выражавшихся в значительном повышении температуры, отеках кожных покровов и прочих осложнениях. Противопоказанием также являются тяжёлые иммунодефицитные состояния.
Относительными считаются нарушения состояния здоровья, которые носят временный характер: высокая температура, ОРВИ, бронхолёгочные заболевания в лёгкой форме, прорезывание зубов.
При проявлении всех этих признаков необходимо обязательно ставить врача о них в известность.
Вакцинация производится на протяжении жизни неоднократно с определёнными интервалами времени. Самая первая АКДС вводится в двух-трёхмесячном возрасте, затем – в 4-5 месяцев, в полгода делается третья прививка, и далее ревакцинация – до 75 лет с определённой периодичностью.
Отсутствие инфекционных заболеваний у ребенка
Очень важно, чтобы у ребенка, которому будут делать прививку, отсутствовали любые инфекционные заболевания. Почему? Потому что прививка по своей сути является очень серьезной нагрузкой на иммунитет. Корда в организм ребенка проникает антитела вакцины, то он должен быть готов к борьбе и выработке иммунитета против этого вируса (который, собственно и содержит вакцина)
То есть, в этот момент (ввода прививки) организм не должен бороться с другим заболеванием – простуда, насморк и т.д
Корда в организм ребенка проникает антитела вакцины, то он должен быть готов к борьбе и выработке иммунитета против этого вируса (который, собственно и содержит вакцина). То есть, в этот момент (ввода прививки) организм не должен бороться с другим заболеванием – простуда, насморк и т.д
Конечно, мы здесь не берем во внимание тот факт, что у ребенка в день вакцинации может быть нога в гипсе (это не является инфекционным заболеванием)
К сведению родителей!
Если ребенок недавно перенес менингит, тяжелый грипп, вирусный гепатит, мононуклеоз и другое серьезное инфекционное заболевание, то в таком случае прививочный календарь нужно сдвинуть на полгода (этого времени будет достаточно, чтобы организм смог полностью восстановиться).
Постоянные противопоказания к вакцинам
- Сильная негативная реакция на предыдущую прививку аналогичного характера. Это, прежде всего, высокая температура, судороги, отек более 8 сантиметров в диаметре на месте инъекции, а также анафилактический шок. Делать прививку повторно не только не целесообразно, но и опасно для жизни. При этом даже детям, переболевшим вакцинассоциированным полиомиелитом, не рекомендуется делать вакцинацию живыми бактериями полиомиелита, но можно использовать инактивированную (деактивированную) полиомиелитную прививку.
- Злокачественные новообразования. При этом запрещена любого типа вакцинация, о дальнейших действиях после полного выздоровления обязательно следует проконсультироваться с лечащим врачом.
- Беременность и период лактации. В это время очень не рекомендуется использование таких препаратов, поэтому перед вакцинацией необходимо убедиться в отсутствие беременности у пациентки. Большой риск для организма будущей матери связан не только с самой вакциной, а с невозможностью предугадать ее воздействие на плод. Специальные исследования в этой области не проводились, поэтому лучшим девизом будет просто перестраховаться. В случае вакцинации в период, когда женщина еще не знала о своей беременности, нет никаких показаний для ее прерывания. Обычно состояние беременной контролируется лабораторными анализами и ультразвуковыми обследованиями, как и обычное протекание беременности.
- Иммунодефицитное состояние организма также требует запрета на введение многих вакцин, ведь в этом случае возникает высокая степень риска, что ослабленный организм просто не справится с такой нагрузкой и не сможет выработать необходимые антитела, а то и полностью заболеть.
Как видно из вышеперечисленного списка, по-настоящему серьезных поводов не делать прививки детям, очень мало. В основном это те состояния, при которых ребенок и так систематически наблюдается у врача, поэтому риск возможных осложнений будет приближен к минимуму.
Временные противопоказания и медицинский отвод от прививок:
- Простудные заболевания. Обычно вакцинацию проводят через две – три недели после полного выздоровления. Иногда требуется до месяца медотвода, например, после пневмонии или тяжелого бронхита.
- Период обострения хронических заболеваний. До полного исчезновения симптомов. Перед вакцинацией необходимо сообщить врачу о возможных негативных реакциях организма.
- После переливания крови, плазмы или введения иммуноглобулина лучше воздержаться от прививки хотя бы на три месяца.
Не стоит отказываться от прививки, если у ребенка легкий насморк или просто несерьезное недомогание. В любом случае необходим тщательный осмотр врача перед прививкой. Если у ребенка были замечены подозрительные симптомы накануне, следует поставить врача в известность.
После прививки также необходим определенный режим. Обычно после вакцинации детей младшего возраста рекомендуется соблюдать покой, отказаться от активных игр и длительных прогулок. Также в этот период лучше свести контакты в другими детьми к минимуму, во избежание риска заразится вирусной инфекцией и осложнить период адаптации.
Ложные противопоказания:
- Недоношенному ребенку вполне возможно делать прививки в ряде случаев. К таковым относится нормальная прибавка в весе и отсутствие сопутствующих заболеваний.
- Врожденное увеличение вилочковой железы, часто диагностирующееся у новорожденных, также может служить поводом для отказа от вакцинации.
- Перинатальная энцефалопатия или некоторые врожденные заболевания (болезнь Дауна, порок сердца и т. д.).
- Аллергические реакции, дисбактериоз и дерматиты различной локализации служат поводом временного отказа от прививок у детей до полного выздоровления.
- Анемия и пониженный иммунитет. В каждом отдельном случае решение должен принимать квалифицированный медицинский работник.
Для того чтобы избежать или свести риск к минимуму, рекомендуется четко придерживаться основных правил хранения и введения медицинских препаратов, а также изучить полный список противопоказаний. Недопустимо использовать некачественную или простроченную вакцину. Контроль за соблюдением условий хранения лежит на администрации медицинского учреждения.
На представленном видео ролике просто и доступно самый известный педиатр доктор Комаровский рассказывает, какие противопоказания к прививкам встречались в его практике и на что родителям необходимо обращать внимание перед вакцинацией детей
Republished by Blog Post Promoter
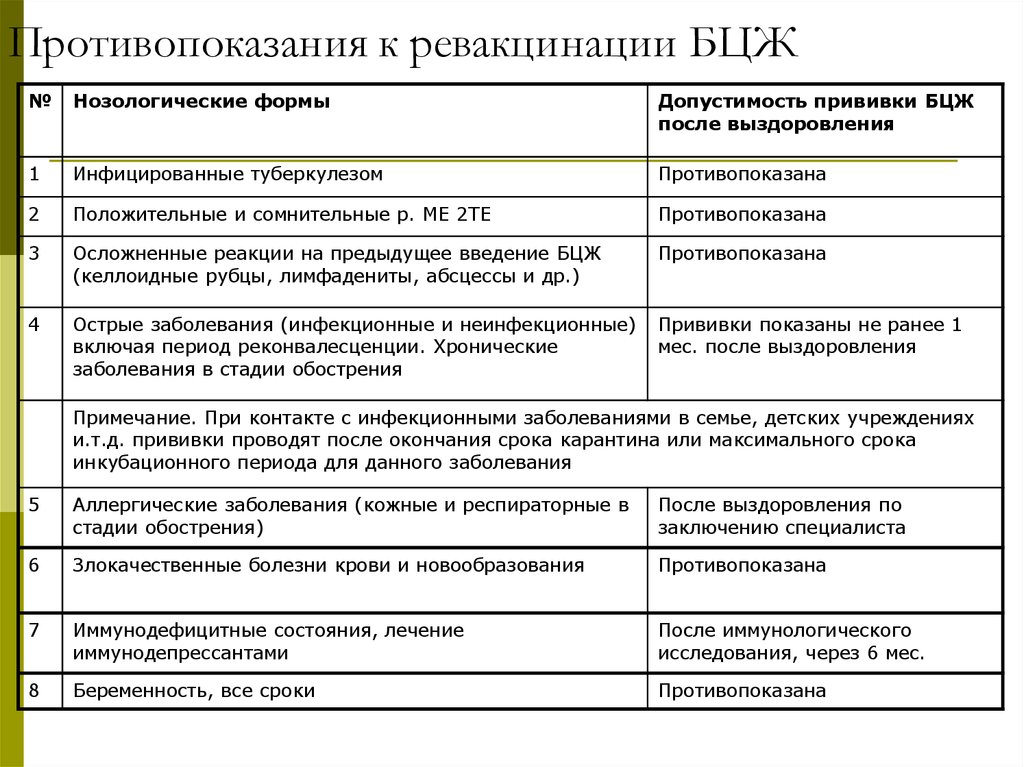
БЦЖ
Это прививка от туберкулеза – социально опасной болезни, до сих пор заболеваемость данной инфекцией остается на высоком уровне в РФ и соседних странах.
БЦЖ, по мнению врачей, является самой реактогенной вакциной. Но поскольку детей иммунизируют от туберкулеза только 1–2 раза за всю жизнь, нежелательные реакции наблюдаются реже, чем при введении АКДС.
К противопоказаниям для введения БЦЖ относят:
- Подтвержденную ВИЧ-инфекцию. Не вакцинируют и детей, рожденных от ВИЧ-положительных матерей, с неуточненным статусом – даже если у них нет признаков инфицирования.
- Лейкоз, болезнь Ходжкина, другие лимфомы.
- Туберкулез или тубинфицирование в анамнезе пациента.
- Получаемое противотуберкулезное лечение.
- Специфические осложнения после предыдущей прививки – БЦЖ-остит, генерализованная инфекция, лимфаденит, холодный абсцесс, язва кожи больших размеров (более 1 см).
- Выявление у членов семьи БЦЖ-остита или генерализованной БЦЖ-инфекции.
- Патологии нервной системы с выраженными симптомами.
- Нарушение работы системы фагоцитоза (патология иммунитета).
- Положительный или сомнительный результат реакции Манту (в 7 лет ее проводят для определения необходимости дальнейшей иммунизации ребенка).
Откладывают прививку от туберкулеза в таких ситуациях:
- Вес ребенка менее 2,5 кг, это часто встречается у недоношенных детей.
- При неопределенном иммунном статусе малыша, подозрении на дефекты иммунитета. В этом случае необходимо комплексное обследование для исключения или подтверждения диагноза.
- Тяжелые патологии новорожденных – гемолитическая болезнь, сепсис, гнойные очаги, родовая травма с яркой клинической картиной, генерализованная сыпь на коже. Иммунизацию откладывают до выздоровления или полной ремиссии.
- Вынашивание ребенка и период грудного вскармливания.
- Аутоиммунные патологии в период активности.
Относительные и абсолютные противопоказания
По своей сути, вакцинация направлена на то, чтобы защитить ребенка от тяжелых смертельных заболеваний. Это означает, что вакцина должна быть как можно более эффективной и наиболее безопасной для человека. Если же условия к выполнению вакцинации не соблюдены, то в таком случае прививка может нанести вред.
Противопоказания к прививкам классифицируют на постоянные (абсолютные) и временные (относительные).
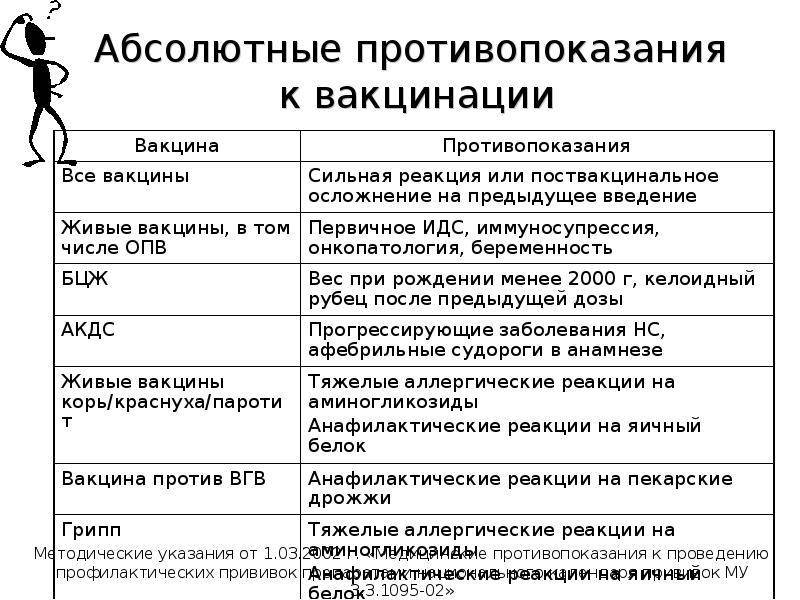
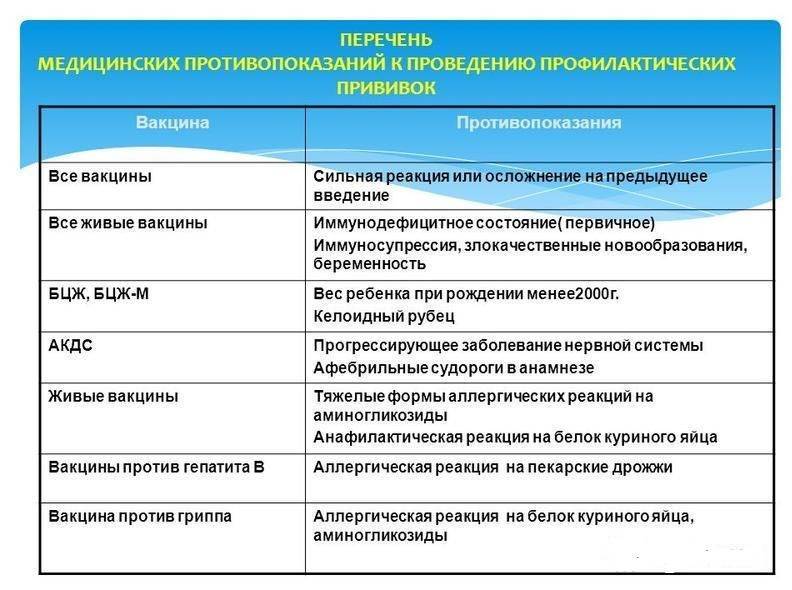
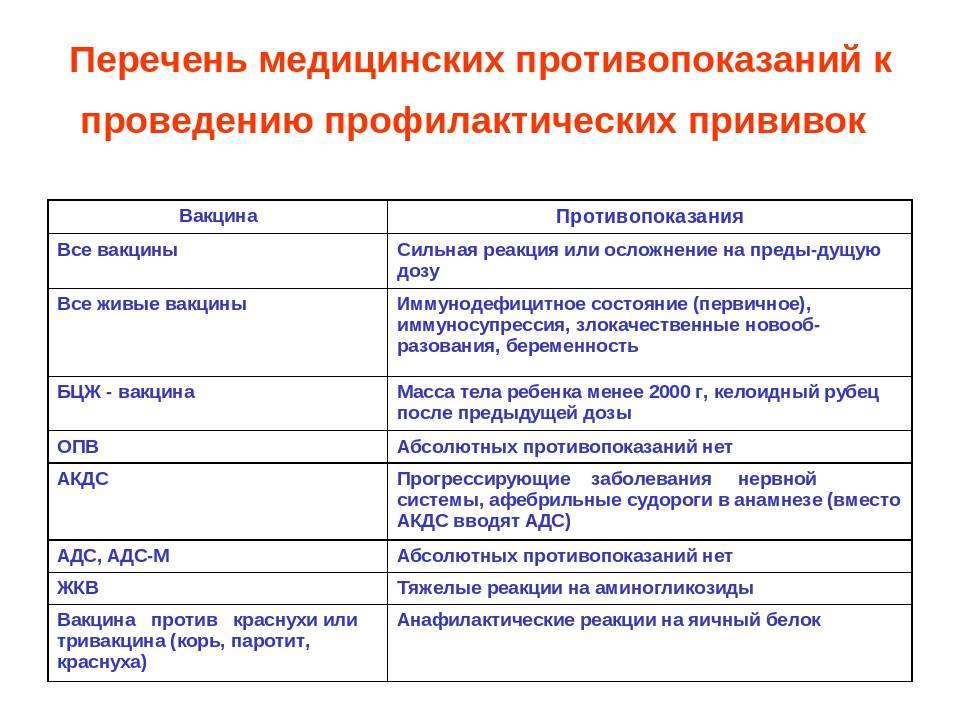
Абсолютными противопоказаниями к тому, чтобы ребенку делать прививку можно назвать те состояния, которые несут в себе прямую угрозу для жизни и здоровья ребенка:
- Резкое повышение температуры тела до 40 градусов после предыдущих вакцинаций;
- Покраснение в месте укола, нагноение, отек;
- Анафилактический шок;
- Коллапс;
- Пониженное или же повышенное давление, которое обычно не имеет места быть у ребенка;
- Энцефалит;
- Судорожное состояние;
- Обмороки;
- СПИД;
- Прием на данный момент антибиотиков.
Запрещается детям с подобными реакциями проводить вакцинацию БЦЖ, АКДС, коревую, паротитную, ОПВ.
К относительным противопоказаниям вакцинации относят ухудшение самочувствия ребенка на день прививки или же в течение предыдущих нескольких дней. Это может быть высокая температура, ОРВИ, насморк. Если у ребенка сахарный диабет, то вакцинация проводится только после заключения врача-эндокринолога. Также, если в недавнем времени ребенку проводили переливание крови, то в таком случае прививку не делают в течение следующих 3-5 месяцев. Не прививают недоношенных детей.