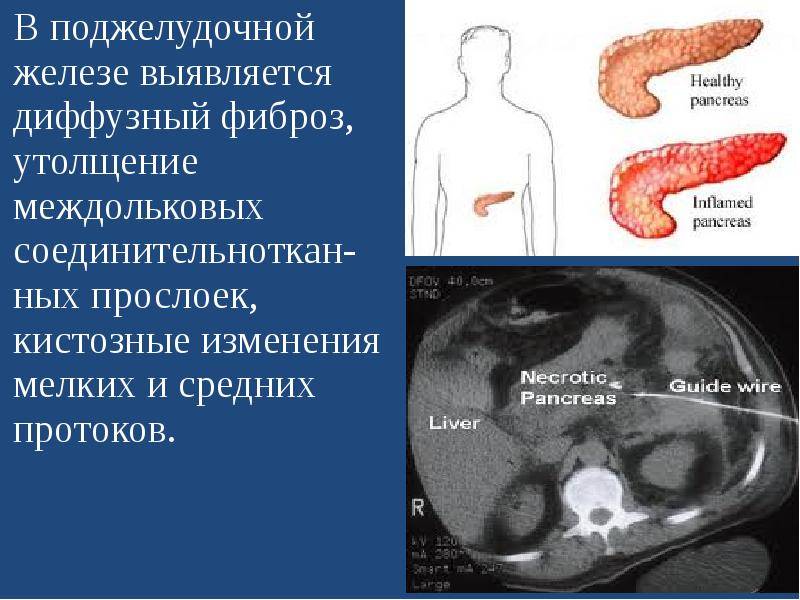
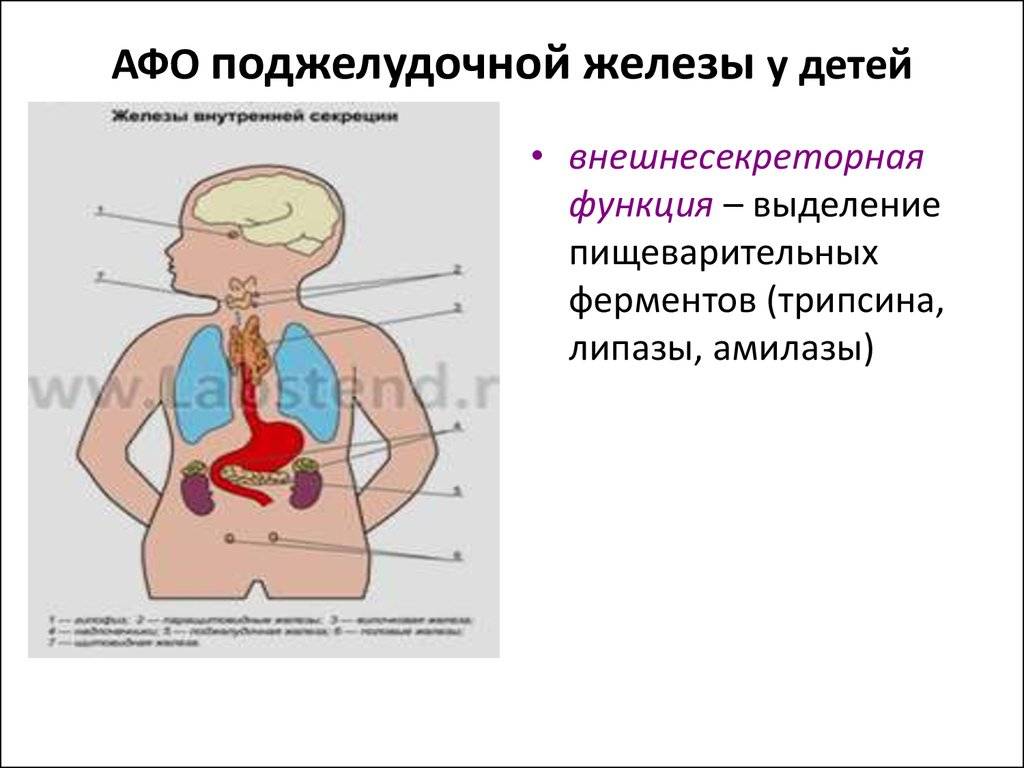
Симптомы реактивного панкреатита у детей и способы лечения заболевания
Содержание статьи
- Лечение панкреатита у детей
- Диета
- Народные методы
- Особенности лечения детского панкреатита
- Медикаментозная терапия
- Диетотерапия
- Питание вне обострения
- Причины возникновения панкреатита у детей
- Лечение
- Острая фаза
- Медикаментозная терапия
- Хирургическое вмешательство
- Специальная диета и меню
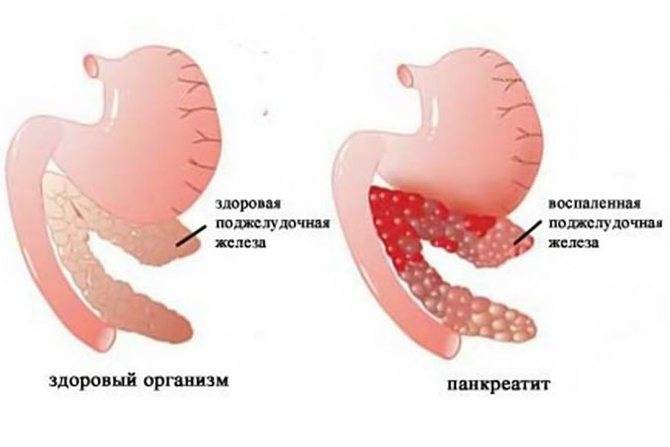
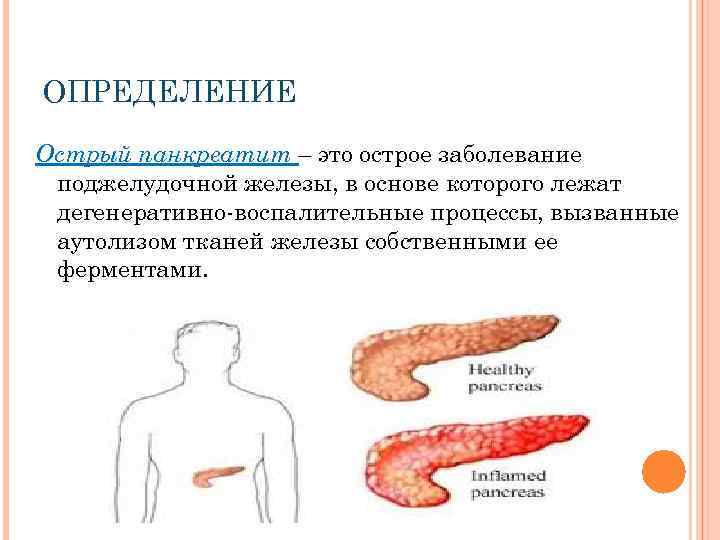
- Что такое панкреатит у детей
- Хронический панкреатит у детей
- Особенности в зависимости от возраста
- У маленьких детей
- У детей постарше
- Лечение Хронического панкреатита у детей:
- Online-консультации врачей
- Новости медицины
- Новости здравоохранения
- Профилактика
- Лечение
- Диета
- Народные средства
- Медикаменты
- Причины
- Что такое реактивный панкреатит
Лечение панкреатита у детей
Курс медицинских процедур в себя включает полный покой, специальную диету и приём медикаментов.
Так для лечения будут назначены такие препараты:
- Для снятия болевых ощущений назначаются анальгетики, например, Баралгин или Трамил.
- Чтобы улучшить процесс пищеварения, малышу назначат такие ферментативные препараты, как Креон или Мезим.
- Для устранения воспалительного процесса и сокращения мышц могут назначить Дюспаталин.
- Для регенерации клеток поджелудочной железы назначается Октреотид.
- Обязательно будет назначен Панкреатин. Данный препарат содержит ферменты поджелудочной, чем облегчает её работу.
- Для снижения секреции сока, выделяемого желудком, будет назначен Пирензепин.
- Внутривенное вливание глюкозы.
В случае серьёзных патологий, необратимых процессов могут назначаться хирургические методы лечения.
Диета
- Употребление только жидких продуктов, в измельчённом состоянии. Пища должна быть исключительно тёплой.
- Полное исключение всех возможных аллергенов.
- Употребление только запечённых, отварных или приготовленных на пару продуктов.
- Мясо и рыбу можно употреблять, но только нежирных сортов.
- Исключить кислое, острое и горькое.
Народные методы
При панкреатите народные способы лечения могут оказать благоприятное влияние. Дело в том, что данное заболевание в большей степени лечится соблюдением диеты. Однако, без консультации с лечащим доктором вам всё равно не обойтись.
- Овсяный кисель. Для этого понадобится настаивать зерна в течение 24 часов, потом убрать избыток влаги. Затем вам нужно измельчить овсянку и процедить её через марлю.
- Картофельный сок. Нужно потреблять свежеприготовленный и давать перед приёмом пищи.
- Травяной сбор. Нужно кипятком (пол-литра) залить столовую ложку календулы, столько же ромашки и тысячелистника. Необходимо настоять в течение получаса. Принимать по 100 мл.
- Сбор бессмертника, пустырника и календулы. Для приготовления понадобится литр кипятка и по три столовых ложки каждого ингредиента.
- Кора барбариса (понадобится измельчённый вариант). На 200 мл кипятка ложиться столовая ложка, кипятиться на протяжении 15 минут.
- Сбор зверобоя, бессмертника и пустырника в пропорциях 1:2:1.
Особенности лечения детского панкреатита
Острое воспаление поджелудочной железы лечится у ребенка исключительно в стационаре. Детский панкреатит протекает намного реактивнее, чем взрослый. Поэтому медлить нельзя. Только квалифицированная помощь в больнице убережет ребенка от осложнений и оперативного вмешательства.
Консервативные методы включают медикаментозную терапию плюс «пищевая пауза» первые сутки. При соблюдении строгой диеты и грамотной схемы приема лекарств поджелудочная железа ребенка быстро восстанавливается полностью.
Медикаментозная терапия
В больнице детей лечат традиционным антипанкреатическим набором медикаментов:
- спазмолитиками (но-шпой, папаверином, трамалом);
- антисекреторными препаратами (фамотидином, октреотидом);
- медикаментами для микроциркуляции (дипиридамолом, пентоксифиллином);
- ферментоблокаторами (трасилолом, контрикалом).
Если наличествует гнойный или бактериальный процессы, применяют антибиотики.
Препараты вводятся внутривенно-капельным путем. Обязательно применяются солевые растворы для снятия интоксикации. Для поддержания организма питательными веществами вводят глюкозу и плазму.
При ферментативной недостаточности дополнительно назначают курс такими препаратами, как креон или панкреатин. Но не раньше начала приема пищи ребенком самостоятельно
Детские гастроэнтерологи советуют осторожно относиться к любым ферментным препаратам и не использовать их без назначения лечащего врача
Диетотерапия
Первые дни острой формы ребенок остается в постели. Когда болевой синдром стихает (это может произойти уже на 2-й день приступа), начинают вводить питательные вещества через рот:
- слизистые жидкие каши на воде (овсянка, рис);
- через день — два кашу варят на разведенном пополам нежирном молоке;
- через 3–4 дня начала питание дополняют вегетарианскими супами о овощными пюре (картофельным, морковным, кабачковым) без масла и соли.
Из питья разрешается щелочная минеральная вода без газа. Хорошо помогает деткам боржоми. Также полезны отвары из плодов шиповника. Через неделю – компоты из сухофруктов и кисели из черноплодной рябины. Вместо сахара используют сахарозаменители или совсем немного меда (только детям старше 3-х лет, при отсутствии аллергических предрасположенностях).
Питание вне обострения
После выписки из больницы ребенок продолжает соблюдать диету еще 2–3 месяца. Через неделю после острого приступа детям уже разрешают кушать:
- паровой омлет из яичных белков;
- запеченные яблоки;
- творожно-манные запеканки, приготовленные в мультиварке;
- паровые котлеты из диетических сортов птицы и рыбы.
На второй месяц диеты, при полном исчезновении симптоматики, ребенку расширяют меню:
- кисломолочными продуктами (1% кефиром, творогом, нежирным пастеризованным молоком);
- пшеничным вчерашним хлебом, сухариками, сушками, хлебчиками;
- мясными быльонами второй варки.
В каши уже добавляют по 10 грамм нежирного сливочного масла, к варенным протертым овощам – 1 ч. л. льняного масла.
Постепенно ребенка переводят на обычный рацион правильного здорового питания. Естественно, под запретом останутся:
- острые, жирные, копченые блюда;
- газированные напитки;
- консервы;
- соевый шоколад;
- любой вид фаст-фуда;
- отдельные виды овощей и фруктов с высоким содержанием кислоты.
Опасные продукты легко провоцируют новые сбои в работе поджелудочной железы.
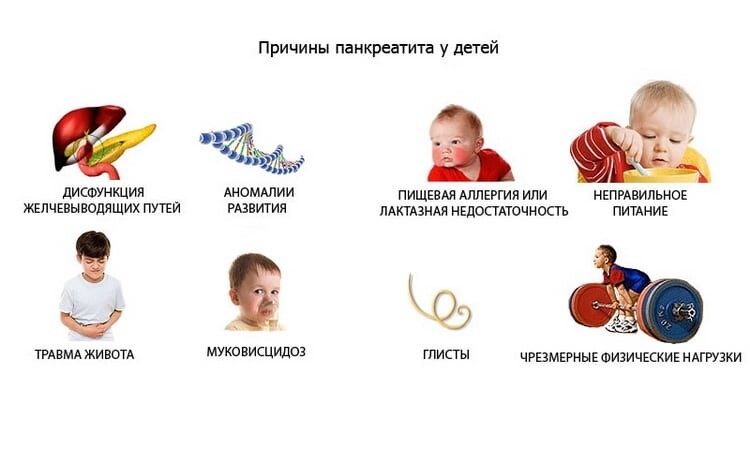
Причины возникновения панкреатита у детей
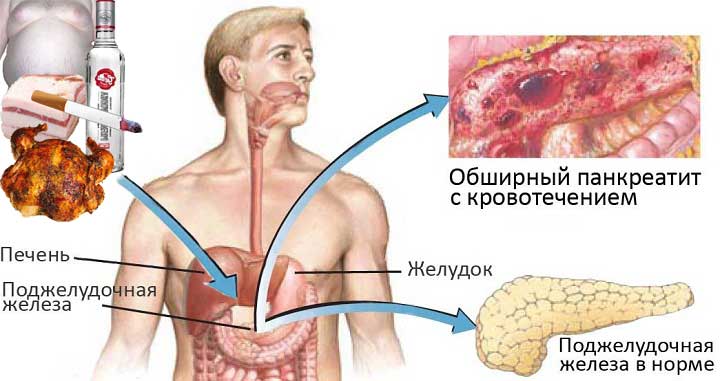
Большинство причин нарушений работы поджелудочной железы у детей сводится к неправильному питанию (злоупотреблению острым и вредным) и нездоровому образу жизни.
Панкреатит у малоподвижного ребенка объясняется несоответствием поступающей пищи и реальными потребностями организма, который не тратит калории. Если аппетит не «нагуляли» на свежем воздухе и в процессе подвижных игр, поджелудочный сок не спешит вырабатываться. Пища в желудке не получает достаточную обработку, застаивается, гниет. Начинаются проблемы:
- с ЖКТ;
- с желчевыводящими протоками;
- появление желчекаменной болезни;
- нарушения кислотно-щелочного баланса в желудке;
- эрозия стенок кишечника.
В результате, как вторичное явление, воспаляется поджелудочная.

Для улучшения работы желудка многие злоупотребляют рекламируемыми ферментативными препаратами. Это тоже пагубно влияет на поджелудочную железу – она начинает привыкать к искусственной стимуляции и «ленится» вырабатывать собственные ферменты.
Реактивный панкреатит может быть вызван иными причинами:
- глистами;
- прививками;
- вирусными бактериями;
- аллергенами.
Остро воспаляется поджелудочная железа, получившая механическую травму. Вред внутреннему органу может нанести сильный ушиб, падение ребенка с высоты, тупой удар в область подреберья.
У подростков бывают случаи острого панкреатита от никотинового или алкогольного отравления. Особенно на фоне латентного хронического воспаления поджелудочной железы, не беспокоящего до определенной поры.
Лечение

При лечении панкреатита у детей в большинстве случаев используется консервативная методика.
Целью терапии является не только устранение болевых ощущений и нормализация общего состояния ребенка, но и восстановление работоспособности поджелудочной железы.
Лечение маленьких пациентов происходит в стационаре. Исключением является латентная форма заболевания, при которой возможно проведение терапии в домашних условиях.
Острая фаза
Терапия острой фазы панкреатита у детей проводится только в условиях стационара. После выписки курс лечения будет продолжен. Его длительность зависит от стадии заболевания и общего состояния здоровья маленького пациента.
Обязательным этапом терапии острой фазы панкреатита является своеобразная пищевая пауза. Голодания необходимо придерживаться в течение максимум двух суток. В этот период ребенок должен употреблять щелочные минеральные воды.
При лечении острой формы панкреатита могут быть назначены следующие процедуры:
- Симптоматическое лечение (в зависимости от индивидуальной клинической картины состояния здоровья ребенка).
- Парентеральное введение раствора глюкозы.
- Дополнительно может быть назначено введение плазмы, ингибиторов протеолитических ферментов, Гемодеза или Реополиглюкина.
Медикаментозная терапия
Список медикаментов при лечении панкреатита у детей составляется индивидуально.
Важную роль играет не только общее состояние маленького пациента, но и интенсивность болевых ощущений, стадия развития заболевания и степень поражения поджелудочной железы, а также множество иных факторов.
Самолечение при воспалительном процессе категорически запрещается. В противном случае могут возникнуть осложнения, внутреннее кровотечение или присоединение других болезней пищеварительной системы.
При лечении панкреатита могут быть назначены следующие препараты:
- препараты для нормализации кислотно-щелочного баланса (Фосфалюгель, Алмагель);
- антибиотики (только при гнойном или геморрагическом панкреатите);
- прокинетики (Церукал, Итоприд);
- спазмолитические препараты (Но-шпа, Папаверин, Баралгин);
- антисекреторные препараты (Фамотидин, Пирензепин);
- препараты ферментов поджелудочной железы (Панкреатин);
- антигистаминные средства (Димедрол, Тавегил);
- витамины группы В (детские витаминные комплексы);
- ингибиторы протеаз (Пентоксил);
- препараты для улучшения микроциркуляции (Пентоксифиллин).
Хирургическое вмешательство
Использование хирургического способа лечения панкреатита у детей необходимо при отсутствии эффективности консервативной терапии или наличии серьезных осложнений, угрожающих жизни маленького пациента.
При осуществлении оперативного вмешательства может понадобиться удаление определенного участка поджелудочной железы. Такая необходимость возникает при наличии некроза тканей.
Во время операции ребенку постоянно удаляется желудочный сок. Данный нюанс подразумевает обязательное соблюдение специальной диеты после хирургической процедуры.
Варианты хирургического лечения панкреатита у детей:
- резекция поджелудочной железы;
- некрэктомия;
- дренирование абсцесса поджелудочной железы;
- холецистэктомия.
Специальная диета и меню

В первые два или три дня после проведения операции или экстренных мер лечения острой формы заболевания детям рекомендовано голодание.
Начиная с третьего дня, в рацион вводится минимальное количество пищи, обязательно в протертом и отварном виде.
В течение двух недель в меню должны быть исключены блюда с содержанием соли. Употреблять пищу ребенок должен до шести раз в день небольшими порциями. Диета обязательно дополняется щелочной минеральной водой. Ограничений надо придерживаться от одного до шести месяцев.
В меню ребенка можно включать следующие продукты и блюда:
- овощное пюре;
- протертые каши (пшено находится под запретом);
- сладкие печеные яблоки;
- максимально измельченное отварное мясо;
- паровой омлет;
- рыба нежирных сортов;
- запеканки на основе овощей;
- кисель или компот из сухофруктов;
- вегетарианские супы.
Что такое панкреатит у детей
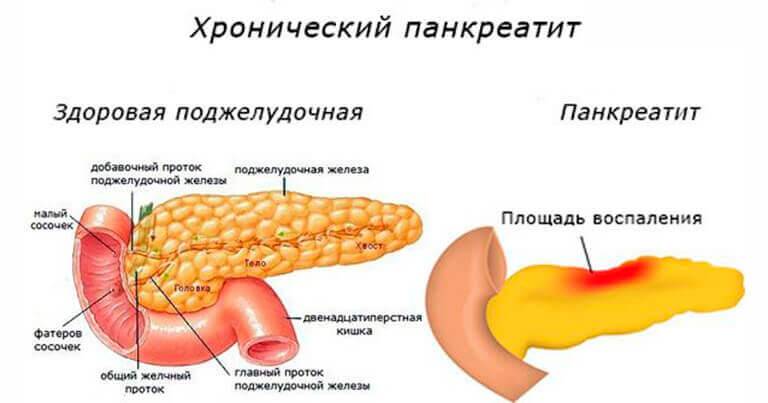
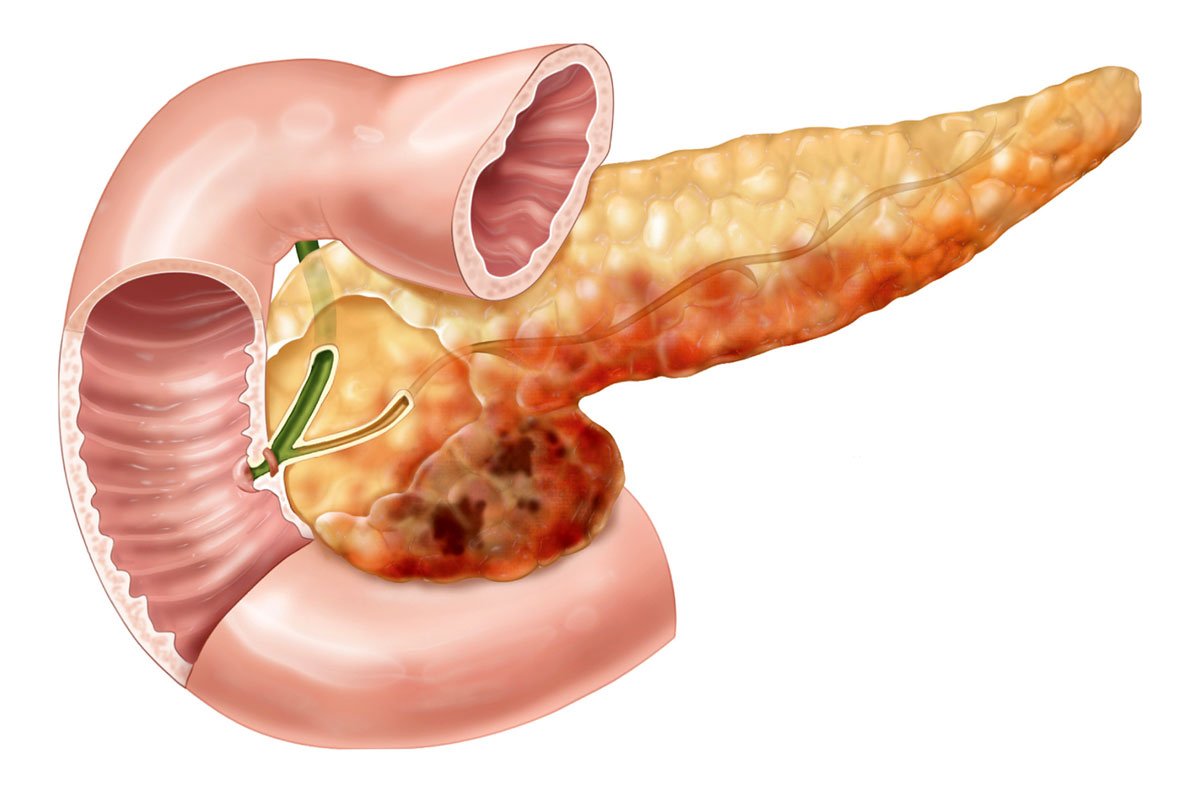
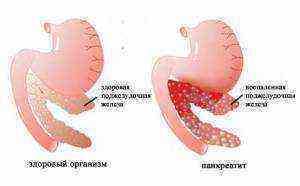
Воспалительный процесс, который поражает ткани и протоки поджелудочной железы — это панкреатопатия у детей. Данное явление вызвано патологической активностью органа при дефиците выработки панкреатических ферментов. Когда болезнь протекает длительное время, то развивается дистрофия железы (медики условно разделяют ее на голову с отростком, хвост и тело).
В некоторых отдельных случаях панкреатит не имеет симптомов или провоцирует слабовыраженные клинические признаки. Это зависит от тяжести и формы воспалительного процесса. Диагностика патологии проводится в несколько этапов, лечебные мероприятия включают соблюдение диеты, прием медикаментов и оперативное вмешательство (если возникает необходимость).
Перед началом лечения нужно выяснить, что послужило развитию воспалительного процесса. Панкреатит у ребенка вызывают следующие факторы:
- длительные перерывы между приемами пищи;
- травмы спины, живота, чрезмерные физические нагрузки;
- недостаточность лактозы у новорожденного или грудничка;
- дискинезия;
- врожденные патологии развития системы пищеварения;
- пищевое отравление;
- использование лекарственных препаратов (метронидазол, фуросемид, антибактериальные средства);
- неправильное питание, употребление вредных продуктов (газировка, чипсы, жирное, жареное, копченое);
- муковисцидоз;
- болезни пищеварительной системы (например, аскаридоз, гастродуоденит).
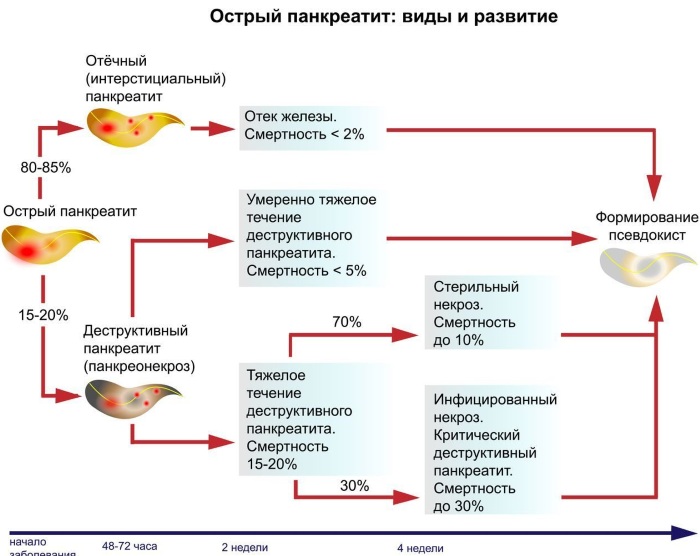
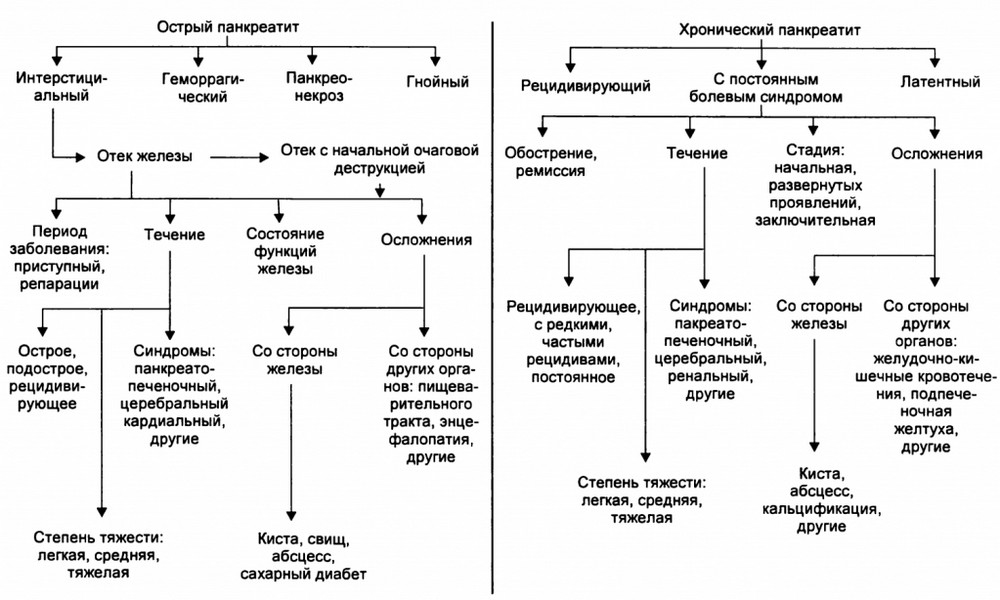
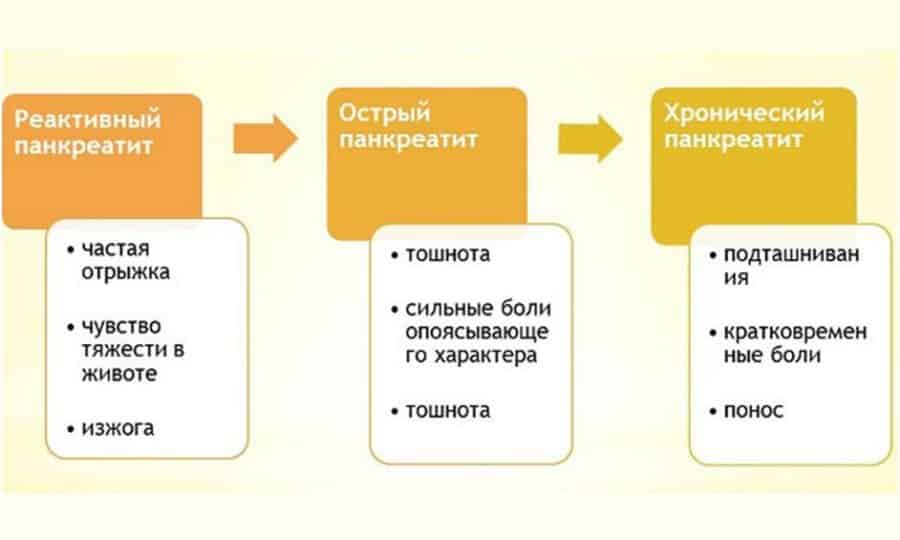
Классификация панкреатита у ребенка выполняется по разнообразным критериям. По характеру протекания воспаление бывает:
- острым (сильный катаральный процесс, вызывающий увеличение и отечность железы, а также некротические изменения, кровоизлияния, токсемию при тяжелой форме протекания);
- хроническим (диагностируют детям от 7 до 14 лет, болезнь постепенно развивается, приводя к склерозу и атрофии паренхиматозного слоя органа);
- вторичный хронический панкреатит (возникает на фоне заболеваний органов пищеварения, желчного и печени);
- реактивным — ответная реакция на поражение других органов ЖКТ (желудочно-кишечного тракта).
Детский панкреатит подразделяется на группы по клинико-морфологическим изменениям в тканях поджелудочной железы. Существуют следующие формы патологии:
- геморрагическая;
- интерстициальная (острая отечная);
- гнойная;
- жировой панкреонекроз или острая деструкция поджелудочной (необратимое омертвение тканей железы с формированием инфильтратов).
Наличие признаков воспаления и их выраженность зависят от разновидности заболевания. В большинстве случаев панкреатит у ребенка проходит в легкой или умеренной форме. Тяжелое течение болезни с некрозом и нагноением тканей наблюдается крайне редко. Выраженность симптоматики может зависеть от возрастной категории пациента. Острый и хронический панкреатит характеризуются специфическими признаками.
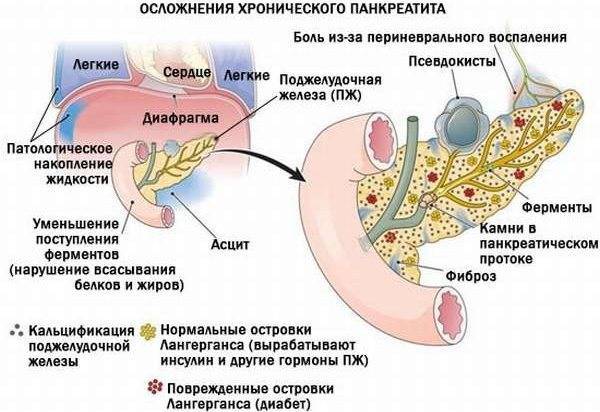
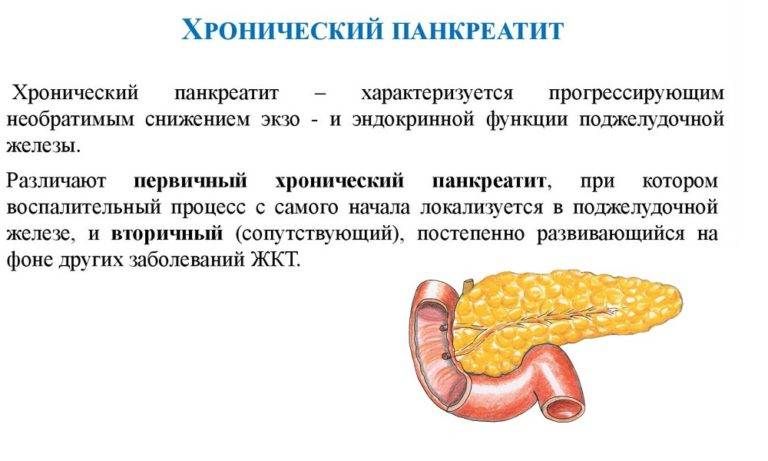
Хронический панкреатит у детей
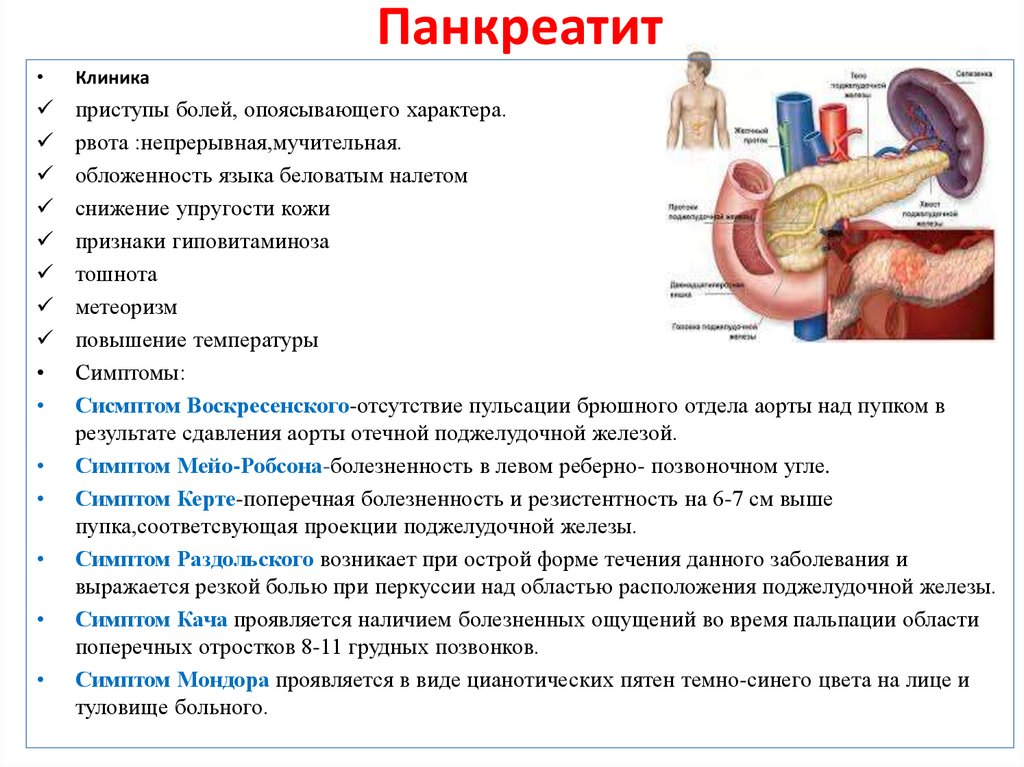
Данная форма заболевания вызывает сильный воспалительный процесс и болевые ощущения возле эпигастральной области, отдающие в спину. Подростки ощущают боль около пупка, пациенты-дошкольники жалуются на сильный дискомфорт во всем животе. Хроническое воспаление поджелудочной железы у детей имеет такие признаки:
- приступы тошноты, рвота;
- быстрая утомляемость, сонливость, вялость, нервозность;
- бледность, субиктеричность (пожелтение) кожи;
- хронический запор/понос, метеоризм;
- аллергический дерматит, высыпания на кожном покрове;
- снижение аппетита, веса.
Главная особенность данного вида воспаления заключается в том, что выраженность симптомов зависит от возраста пациента: чем старше ребенок, тем ярче клиническая картина. Признаки панкреатита у детей:
- новорожденные и груднички поджимают ноги к животу, проявляют частое беспокойство;
- сильное расстройство желудка (диарея);
- изжога, тошнота, частые приступы рвоты;
- воспаление поджелудочной железы вызывает повышение температуры до субфебрильных показателей (37-38ºС), гипертермию (накопление избыточного тепла в организме);
- общее плохое самочувствие, нарушение сна, апатия, слабость (астено-вегетативный синдром);
- сухость в ротовой полости, белесый или желтый налет на языке.
Особенности в зависимости от возраста
Можно отметить некоторые особенности протекания детского панкреатита. Симптоматика болезни у маленьких детей несколько сглажена.
У маленьких детей
У новорожденных и малышей до года болезнь может быть спровоцирована детскими инфекциями. Определить патологию у младенца бывает трудно. Он становится невеселым, не хочет играть в любимые игры.
У детей до 5 лет распространен реактивный вид панкреатита. Болезнь протекает в сравнительно легкой форме и не имеет выраженных симптомов. В 3 года тяжелая форма патологии встречается редко.
В 4 года у ребенка причиной проблем с поджелудочной железой становится употребление в пищу вредных продуктов и напитков: газированной воды, чипсов, сладостей и пр.
 В 4 года у ребенка причиной проблем с поджелудочной железой может стать употребление в пищу сладостей.
В 4 года у ребенка причиной проблем с поджелудочной железой может стать употребление в пищу сладостей.
У детей постарше
Начиная с 6 лет, когда ребенок идет в школу, частой причиной развития панкреатита считается неправильный рацион. Большую вину за это несут родители, которые не сформировали у своих детей принципов здорового питания. В 7 лет приступ острого панкреатита может быть спровоцирован разовым употреблением жирной, жареной пищи.
С появлением большей самостоятельности у детей 8 лет, при нарушениях режима питания с постоянным употреблением вредных продуктов, время от времени начинает проявляться характерная симптоматика. Если не обратить на это внимания, то болезнь начинает прогрессировать и разрушать поджелудочную железу.
Лечение Хронического панкреатита у детей:
Лечение хронического панкреатита у детей проходит в три этапа. На первом оно проходит в условиях стационара. На втором необходимо диспансерное наблюдение в районной поликлинике. Третий этап – санаторное лечение. В стационаре при обострении хронического процесса лечение проводят на протяжении 5-6 недель. Ребенку для выздоровления необходим физический и эмоциональный покой. Потому больному обеспечивают постельный режим. По мере улучшения состояния ребенку разрешают вставать.
При неустойчивом настроении ребенку дают седативные средства: бром, валериана
Важно разгрузить пищеварительную систему, обеспечивать пищевой покой на некоторое время. В первый день ребенку нельзя кушать, можно пить только слабоминерализированную щелочную воду, например, Ессентуки № 4 или Боржоми, комнатной температуры
Со вторых суток можно отвар шиповника, несладкий некрепкий чай с сухарями, слизистые супы (без добавления масла), протертые каши на воде. Постепенно ребенку становится лучше, что позволяет расширить диету. Сначала в еду добавляют молоко, потом творог, хлеб и чуть-чуть сливочного масла.
С пятого дня ребенку с обострением хронического панкреатита можно кушать протертые овощи; с 7 — 9-го дня отварные мясо и рыбу в протертом виде, с 16- 17-го — фруктовые и овощные соки в виде творожно-фруктовых паст. Постепенно в будущем небольшими порциями вводят свежие фрукты и овощи. Когда проходят 1-1,5 месяцев такой диеты, ребенка сажают на диету № 5 П.
При диете 5 П нужно как можно меньше (или вовсе исключают из рациона) сокогонных и желчегонных видов пищи. В рацион вводят овсяную крупу, яичный белок, картофель, соевые бобы. Продукты давать ребенку можно только в вареном виде. Что касается медикаментов, применяют:
- ганглиоблокаторы (ганглерон, кватерон, бензогексоний)
- антихолинергические препараты (метацин, атропин, платифиллин)
- ингибиторы карбоангидразы (гипотиазид, фонурит, диамокс)
Устраняют обменные нарушения внутривенно и проводят дезинтоксикацию с помощью внутривенного введения раствора глюкозы 10% в количестве от 200 до 400 мл с инсулином, альбумина, физиологического раствора, аскорбиновой кислоты, гемодеза и витамина В1.
При тяжелой интоксикации нужно провести форсированный диурез (маннитол и 2,4% раствор эуфиллина). Острый панкреатит со склонностью к коллапсу лечат кортикостероидами, курс составляет 5-7 дней. Одновременно ребенку дают антибактериальные препараты. Спазм в холедохопан-креатической системе снимают и уменьшают боли при помощи спазмолитиков – но-шпы, папаверина, баралгина и прочих. Чтобы уменьшить болевой синдром, также одновременно применяют электрофорез с новокаином на область солнечного сплетения.
Антиферментная терапия:
- гордокс
- трасилол
- контрикал
Антибактериальная терапия:
- эритромицин
- сульфаниламиды
- олеандомицин
Препараты для уменьшения вязкости желчи и явлений холестаза:
- минеральные воды
- валериана
- кукурузные рыльца
- оксафенамид
- птичий горицвет
Детям для лечения хронического панкреатита вводят витамины B1, B2, С в дозах, соответствующих возрасту больного. Если от комплексной консервативной терапии обострений панкреатита нет эффекта, то прибегают к хирургическому лечению. Показаниями являются прогрессирование пан-креонекроза с развитием шока и олигурии, нарастание клинических признаков перитонита, эрозивные кровотечения из сосудов панкреатодуоденальной зоны.
Если на протяжении 5 лет наблюдения в поликлинике у ребенка благополучное состояние, его снимают с наблюдения. На протяжении всего срока санируют очаги хронической инфекции, проводят закаливание, выявляют и вовремя лечат болезни ЖКТ. Лечение в дальнейшем проводят в санаториях гастроэнтерологического профиля.
Online-консультации врачей
| Консультация иммунолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация специалиста по лазерной косметологии |
| Консультация психолога |
| Консультация сексолога |
| Консультация семейного доктора |
| Консультация диетолога-нутрициониста |
| Консультация неонатолога |
| Консультация стоматолога |
| Консультация психиатра |
| Консультация эндоскописта |
| Консультация генетика |
| Консультация специалиста банка пуповинной крови |
| Консультация пластического хирурга |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Профилактика
Профилактика реактивного панкреатита заключается в правильном, сбалансированном питании, исключении вредных продуктов, в особенности чипсов, сухариков, пакетированных соков и пряностей. У ребенка должен быть четко организованный режим дня, полноценный отдых и физические нагрузки, которые соответствуют возрасту. Инфекционные и воспалительные заболевания необходимо лечить своевременно, а любые медикаментозные препараты принимать только после консультации с врачом, строго придерживаясь дозировок и инструкции по применению.
Лечение детей проводят только по предписаниям врача
Реактивный панкреатит – серьезное заболевание, которое может нанести непоправимый вред растущему организму, но при своевременной диагностике и лечении, а главное, правильной организации питания и режима дня, от него можно избавиться без последствий для здоровья. Как остановить диарею в домашних изучайте в нашей статье.
Лечение
Терапия направлена на борьбу с процессами интоксикации, на устранение болей, снижение выработки секрета поджелудочной железы и замещение ферментов, которые больной орган временно не может вырабатывать. Чаще всего на период лечения детей помещают в больницу, где они могут получать не только необходимые медикаменты, но и диетическое питание.
Диета
Изменение рациона малыша становится залогом быстрого выздоровления. При составлении меню необходимо придерживать следующих правил:
- питание должно быть дробным. Чтобы нагрузка на поджелудочную железу не была большой, детям следует принимать пищу небольшими порциями не менее 5-6 раз в день. Временной промежуток между приемами пищи не может превышать 4 часов;
- больному органу необходимо обеспечить функциональный покой. Из меню нужно убрать все раздражающие пищеварительный тракт продукты: острые, копченые, маринованные, жареные блюда, соусы. Детям, страдающим реактивным панкреатитом, не подходят продукты с высоким содержание компонентов искусственного происхождения (красителей, ароматизаторов). Запрещены газированные напитки, даже минеральная вода с газом;
- рацион при реактивном панкреатите должен оставаться сбалансированным. Не следует полностью отказываться от мяса и рыбы и переходить на овощные бульоны. Значение имеет способ приготовления блюда: больному рекомендованы отварные или приготовленные на пару продукты. Мясо и рыба должны быть нежирных сортов;
- при реактивном панкреатите сладкие блюда не рекомендованы, но и не запрещены полностью. Стоит отказаться от промышленной выпечки — тортов, пирожных, булочек. Конфеты также не подходят из-за большого количества ненатуральных ингредиентов. При уменьшении симптомов заболевания разрешены нежирный йогурт и домашняя выпечка в ограниченных количествах.
 При уменьшении симптомов заболевания ребенку можно употреблять нежирный йогурт.
При уменьшении симптомов заболевания ребенку можно употреблять нежирный йогурт.
Врач-гастроэнтеролог может назначить энтеральные смеси, заменяющие привычные продукты. Смеси становятся основой или частью ежедневного рациона больного. Придерживаться диетического питания необходимо не только в период лечения, но и в течение двух недель после исчезновения симптомов заболевания. Возвращаться к прежнему рациону следует постепенно.
Народные средства
Вылечить воспалительный процесс поджелудочной железы только с помощью нетрадиционной медицины невозможно. В качестве дополнительной терапии для детей можно использовать:
- цветки календулы. 1 ч. л. сырья необходимо заварить 1 стаканом кипятка. Напиток нужно настаивать 15 минут. Готовое лекарственное средство делят на 3 порции и принимают трижды в день;
- смесь корня солодки, листьев одуванчика и репейника. Корень необходимо измельчить до порошкообразного состояния, остальные ингредиенты — мелко нарезать. Нужно взять по 1 ст. л. каждого растения и залить смесь 250-300 г кипятка. Напиток должен остыть. Затем его процеживают и дают больному несколько раз в день по 5-6 ч. л.;
- листья черники. 2 ст. л. растения заливают 0,5 л кипятка. После того как напиток остынет, его дают больному по полстакана несколько раз в день.
 В качестве дополнительной терапии при панкреатите ребенку можно давать отвар цветков календулы.
В качестве дополнительной терапии при панкреатите ребенку можно давать отвар цветков календулы.
Медикаменты
Не следует давать детям препараты без назначения врача. Медикаментозная терапия подбирается индивидуально и назначается после проведения диагностики с учетом возраста и состояния здоровья больного. Среди препаратов, применяемых для лечения детей:
- Ферментативные средства. Такие препараты необходимо принимать во время еды или после приема пищи. Дозировка устанавливается из расчета массы тела пациента. Ферментативные средства используются как при острой, так и при хронической форме заболевания. Некоторым пациентам лекарство назначается пожизненно с целью поддержания поджелудочной железы. Примером ферментативного средства служит препарат Панкреатин;
- Спазмолитические средства. Лекарства назначаются для снятия спазмов мускулатуры кишечника. Пациенту могут быть назначены: Атропин, Папаверин и другие препараты;
- Анальгетические средства. Препараты необходимы для снятия болевых ощущений, более характерных для острой, чем для хронической формы патологии. Больному назначают Баралгин, Пентазоцин и т. д.;
- Антацидные средства. Действие лекарств направлено на нейтрализацию соляной кислоты. Чаще других при лечении реактивного панкреатита применяется Алмагель;
- Антибиотики. Препараты этой группы могут быть назначены детям при повышении температуры тела и длительном рвотном рефлексе.
 Панкреатин — это ферментное лекарственное средство, которое используют при острой и хронической форме панкреатита у детей.
Панкреатин — это ферментное лекарственное средство, которое используют при острой и хронической форме панкреатита у детей.
Причины
Поджелудочная железа ребенка может отреагировать воспалением и отеком на многие неблагоприятные факторы, но затем причиной усиления воспалительного процесса становятся ее собственные ферменты, которые начинают активироваться раньше срока прямо в железе. При этом страдают не только ткани железы, но и весь организм, ведь в кровь начинают поступать продукты распада клеток тканей, именно этим и обусловлена интоксикация при острой форме заболевания. Таким может быть панкреатит при сальмонеллезе и или острой герпесвирусной инфекции, при энтеровирусе (кишечной инфекции).
Не всегда родители придают значение симптомам острого панкреатита, и тогда заболевание может перейти в хроническое. Обострения будут происходить при воздействии на детский организм самых разных ситуаций и факторов:
- пищевое отравление;
- любое вирусное заболевание;
- грибковые инфекции;
- пищевая аллергия;
- переедание или недоедание;
- стресс, переживания.
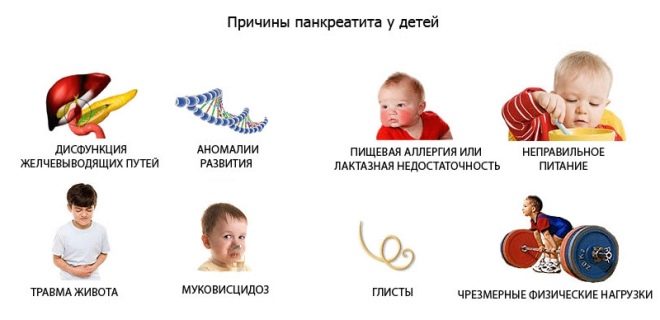
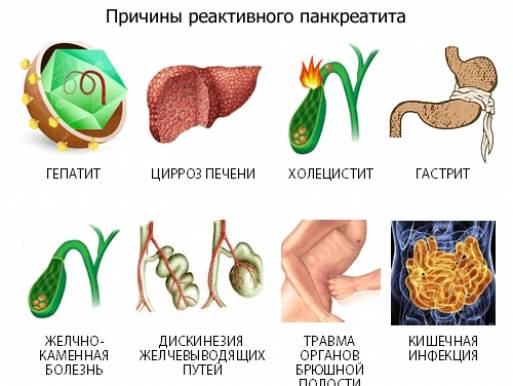
Считается, что главной причиной возникновения воспалительного процесса в железе является нарушение оттока секрета, который она вырабатывает. Выводные протоки могут начать хуже справляться со своими функциями после тупой травмы живота, на фоне паразитарных заболеваний у детей (особенно при описторхозе и наличии аскарид), при наличии разных болезней органов пищеварения (гастрит, гастродуоденит, гепатит, заболевания желчного пузыря).
Железа может начать вырабатывать избыточное количество ферментов, которое просто не сможет быть полностью выведено в двенадцатиперстную кишку, в таких случаях:
- ребенок неправильно питается — есть много жирного, острого, чипсов, фастфуда, пьет много газировки, кушает нерегулярно, переедает;
- ребенок перенес сильное отравление;
- у малыша есть аллергия на продукты или медикаменты (особенно опасны для детской поджелудочной кортикостероидные гормоны, антибиотики-сульфаниламиды, цитостатические препараты, некоторые нестероидные противовоспалительные средства);
- у ребенка диагностировано ожирение;
- есть подтвержденная избыточная функция щитовидной железы.
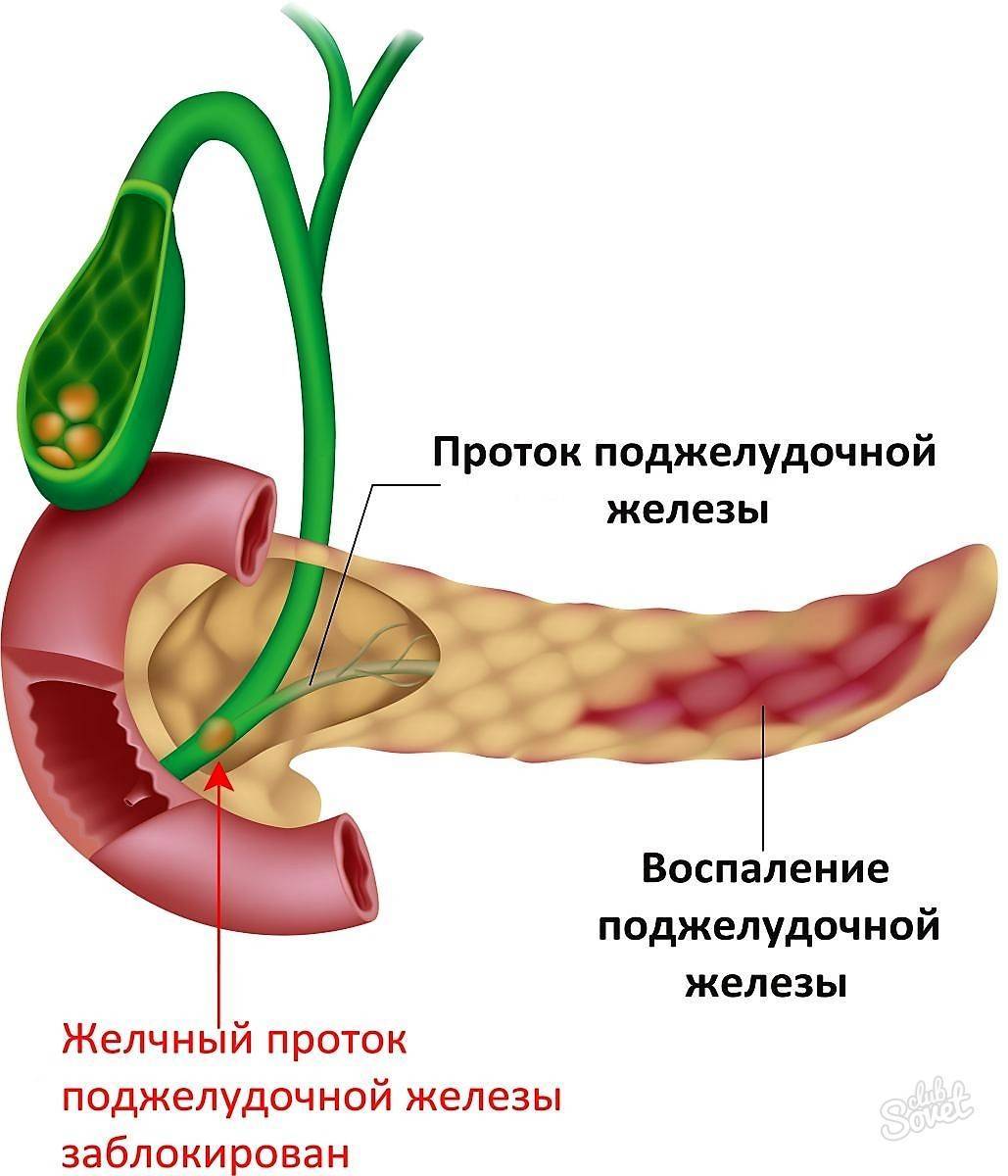
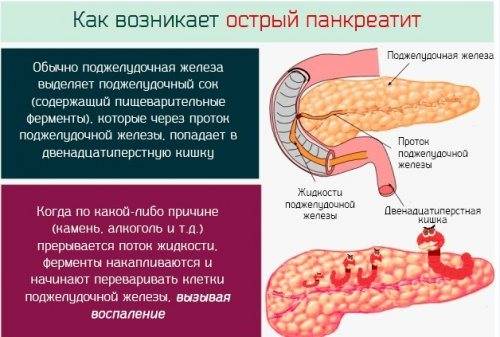
Что такое реактивный панкреатит
Чтобы понять, что такое реактивный развивающийся панкреатит у ребенка, нужно понять причины его возникновения. До конца не сформировавшийся организм детей имеет слабую иммунную систему, поэтому подвержен нападкам вирусных и инфекционных заболеваний, таких как ОРВИ, ОРЗ, ангина, воспалительных процессов кишечника. Среди перечисленных заболеваний, особая роль отводится побочным процессам, которые они вызывают. Ведь в маленьком возрасте возникающие побочные процессы несут за собой развитие заболеваний для всей системы ЖКТ. Что такое реактивный панкреатит у детей?
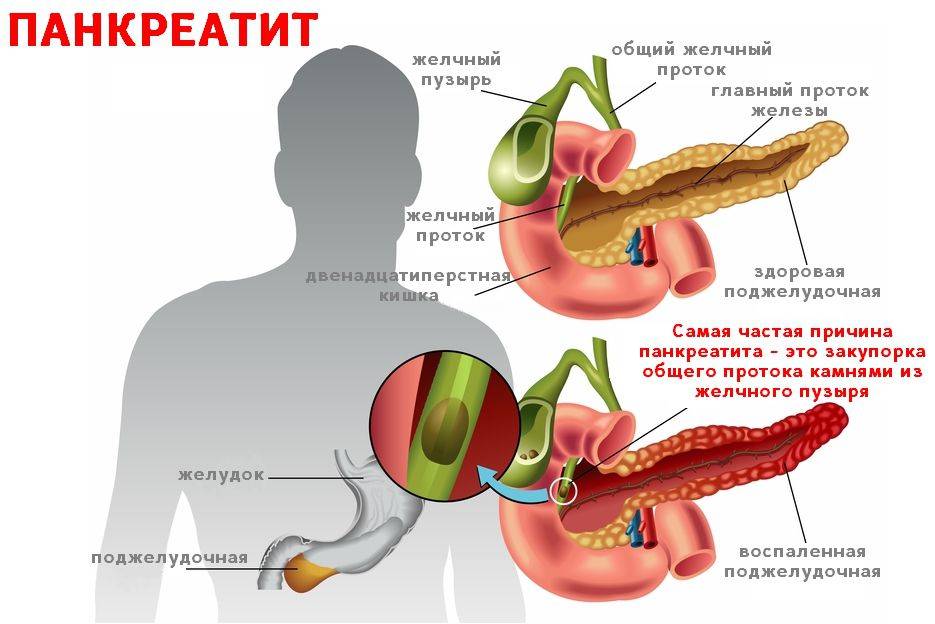
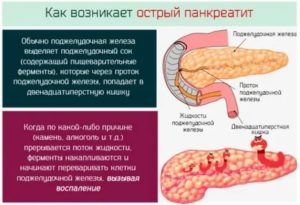
Панкреатит, имеющий форму реактивного развития помимо инфекционной составляющей заболевания, будет спровоцирован неправильным питанием и острым приступом отравления. Данные факторы, оказывая раздражающее воздействие на поджелудочную железу и пищеварение, провоцируют воспаление в протоках для панкреатического сока, что дает частичную или полную блокировку канала доставки ферментов и пищеварительного сока в двенадцатиперстную кишку. Скапливаясь в протоках, возникающим внутренним давлением поджелудочного органа он меняет направление в сторону железы и приводится в активацию. Начиная разъедать стенки сосудов, органов, соединительные ткани.
При терапии реактивного панкреатита используется общая схема восстановления, как при лечении острого воспаления поджелудочной железы.
В терапию входят основные мероприятия:
- жесткое выполнение диетических норм употребления еды;
- купирование симптоматики заболевания реактивного панкреатита;
- прописывают медикаменты содержащие ферменты, вырабатываемые поджелудочной железой;
- снятие раздражающих факторов с железы, с помощью народных методов лечения.
- Реактивная форма панкреатита, по статистике, в основном появляется и преобладает у детей и подростков, что связано в первую очередь с нарушением питания, отравлением.
Появление реактивного панкреатита не сулит ничего хорошего для ребенка, сопровождается воспалительным отеком тканей поджелудочной железы, блокировкой сфинктера. Данная блокировка способствует застою в протоках панкреатического сока, ферментов, что в дальнейшем приводит к побочным хроническим заболеваниям.
Признаки у детей при реактивном панкреатите, требуют тщательного изучения и точной постановки диагноза для продуктивного лечения. Основными симптомами реактивного панкреатита является:
- болевые ощущения в области пупка;
- выброс рвотных масс, рвотные рефлексы;
- усиление болевого синдрома в лежачем положении;
- увеличенная температура тела ребенка до 38*С;
- понос с наличием неперевариваемых кусков еды;
- налет серо-белого цвета на языке;
- сухость ротовой полости;
- раздражительность ребенка;
- вялость.
Данные симптомы предвестники воспалительных процессов в поджелудочной железе.
У новорожденных проявление реактивного панкреатита сопровождается непрерывным плачем, температурой. Возможно возникновение рвоты, но этот признак больше происходит у детей старше 3 лет. Возникшая симптоматика при реактивном панкреатите у ребенка, требует полной диагностики и назначение лечения, а также купирование симптомов. Часто при обострениях в поджелудочной железе возникает реактивная панкреатопатия. Что обозначает диагноз реактивная панкреатопатия у ребенка?
Заболевание реактивная панкреатопатия – диагноз, который ставят врачи при нарушении работы поджелудочной железы с отсутствием воспалительных процессов. Возникает от прямого воздействия на орган железы пищевых продуктов, возможно проявление вследствие побочных действий инфекционных заболеваний, пищевой аллергии. Реактивная панкреатопатия создает спазмы в поджелудочном органе, что несет нарушения в работе железы. В младенчестве она проявляется в таких случаях:
- нарушений правил прикорма;
- прием виноградных соков;
- употреблений мясных продуктов питания;
- добавлений в еду специй и приправ.
Данные нарушения вызывают у ребенка обильное выделение газов, боль в кишечнике, нарушение выработки ферментов поджелудочной. Непрекращающиеся болевые ощущения подчеркивает обязательность консультации лечащего педиатра, гастроэнтеролога.
Также возникает еще одна разновидность заболевания поджелудочной железы – диспанкреатизм. Возникшее заболевание у ребенка, малышей диспанкреатизм, не отличается от другого заболевания как реактивная панкреатопатия или острый панкреатит, с чем создает трудности при постановке правильного диагноза. Клиническая картина развития патологии одинакова, за исключением отсутствия температуры и болевых ощущений при диспанкреатизме.