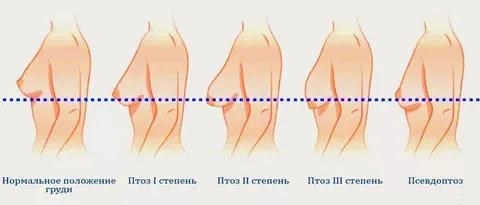
Понятие и причины стремительных родов: когда они бывают у первородящих и повторнородящих, какие возможны последствия?
Содержание статьи
- Как проходят стремительные роды?
- Угроза для роженицы
- Последствия стремительных родов для мамы и малыша
- Классификация
- Осложнения, развившиеся еще до зачатия малыша
- Осложнения, развившиеся во время беременности
- Осложнения, развившиеся во время родов
- Предвестники
- Периоды родов
- Что такое быстрые и стремительные роды?
- Каковы причины ускоренных родов?
- Признаки стремительных родов
- Как проходят скоротечные роды
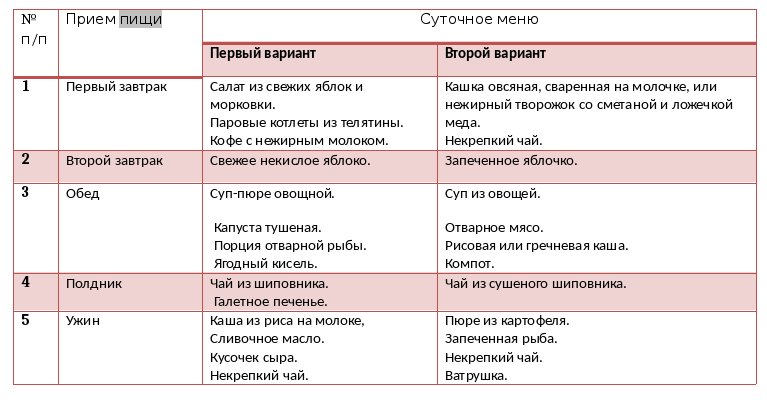
- 1-й вариант
- 2-й вариант
- 3-й вариант
- Как ведут роды
Как проходят стремительные роды?
Родовая деятельность у роженицы начинается неожиданно и слишком активно. При этом у женщины учащается дыхание, нарастает пульс и повышается артериальное и внутриматочное давление до 200 мм рт. ст.
Схватки наступают внезапно сразу же после излития околоплодных вод, с первых минут они становятся интенсивными, с преобладанием судорожного спастического характера, промежуток между ними быстро сокращается.
В некоторых случаях развивается тетанус матки — непрерывная судорога миометрия. На этом фоне шейка матки у многих женщин, особенно рожающих впервые, может порваться.
Период изгнания плода также значительно сокращается — новорожденный может появиться на свет в результате 1–2 потуг. Женщина ведет себя беспокойно.
Иногда стремительные роды протекают по другой схеме: сначала регистрируется слабость родовой деятельности, а затем при проведении дополнительной медикаментозной стимуляции неожиданно начинаются сильные безостановочные схватки, с помощью которых шейка матки быстро раскрывается в полном объеме. Подробнее о стимуляции родовой деятельности→
В результате стремительных родов ребенок с силой, превышающей нормальное сопротивление тканей родовых путей, выталкивается из чрева матери, не успев приспособиться к новым условиям.
Угроза для роженицы
Стремительные роды, результат которых чаще всего просто непредсказуем, трудно прогнозировать заранее. Они всегда относятся к опасным, в первую очередь, для матери ребёнка. Медики утверждают, что очень редко такие роды проходят без осложнения. Есть целая группа основных рисков для организма:
- Разрыв шейки матки или же самой матки. При этом происходит сильный процесс кровотечения, который достаточно трудно остановить. Чаще всего в этом случае медики используют хирургическое вмешательство. В некоторых случаях не получается сохранить все детородные органы в нормальном состоянии, что в конечном счёте приведёт к невозможности женщины иметь в будущем потомство;
- Разрыв промежности. Во время быстрых родов половые органы просто не успевают подготовиться к процессу рождения малыша. В таком случаи медики чаще всего накладывают швы, а в дальнейшем женщина проходит курс лечебной терапии;
- Расхождение в костях таза. Для этого женщина должна будет пройти длительный период реабилитации;
- Отслойка в плаценте. Как правило, такие процессы происходят совместно с сильными кровотечениями;
- Задержка выхода из плаценты. В этом случае специалисту должны провести чистку полости матки после рождения ребёнка.
Среди описанных выше осложнений самое опасное и угрожающее жизни — это обильные кровотечения. Помощь в таком случае нужна быстрая и оперативная, счёт будет идти на минуты.
Последствия стремительных родов для мамы и малыша
Последствия быстрых родов для мамы включают в себя:
- повреждения мягких тканей родового канала. Разрывы 3–4-й степени шейки, влагалищных стенок и сводов, промежности, отрыв шейки матки, а также разрыв матки сопровождаются сильным кровотечением и угрожают жизни женщины;
- пережимание маточно-плацентарных сосудов с нарушением кровотока. Это может стать причиной дородовой отслойки плаценты, провоцирующей кровотечение и иногда удаление матки, и гипоксии плода (нехватки кислорода);
- расхождение лонного сочленения. Оно характеризуется сильным болевым синдромом и требует либо операции (остеосинтеза), либо длительного (до месяца и больше) нахождения в фиксированном положении (лёжа на спине с разведёнными и согнутыми в коленях ногами);
- нарушение отделения последа. Оно сопровождается задержкой долек последа и оболочек в матке, провоцирует кровотечение и требует ручного контроля матки;
- гипотоническое кровотечение. Оно развивается в раннем послеродовом периоде (первые 2 часа после завершения родов). Внутривенно вводят утеротоники (окситоцин), при неэффективности выполняется ручной контроль полости матки и массаж матки на кулаке.
Для плода скоротечные роды тоже представляют опасность:
- травмы мягких тканей ребёнка, кровоизлияния различной интенсивности в подкожно-жировой слой;
- повреждения ключицы и плечевой кости. Из-за нарушения биомеханизма родов плод не успевает закончить поворот после рождения головы, рождение плечиков происходит в косом размере, что сопровождается переломами ключицы и плечевой кости;
- кровоизлияния во внутренние органы. Возможны массивные кровоизлияния в паренхиматозные органы (печень, почки и надпочечники);
- нарушение мозгового кровообращения. Ввиду спазма мозговых сосудов кровообращение в головном мозге нарушается, что приводит к инсультам и гибели клеток мозга. Повышенное внутричерепное давление также ухудшает кровоток в мозге. Перечисленные факторы могут привести к смерти ребёнка или его инвалидизации в дальнейшем;
- травмы позвоночника. Острая гипоксия и рождение плода в асфиксии. Требует проведения реанимационных мероприятий. В отдалённом будущем ребёнка не исключено отставание его в нервно-психическом и физическом развитии;
-
травмы головы, внутричерепное кровоизлияние. При частых схватках головка малыша не может приспособиться к передвижению по родовым каналам, из-за чего она подвергается сдавливанию. Такое состояние иногда становится причиной разных патологий, от паралича до гибели малыша.
Мои вторые роды проходили стремительно. В 23:00 у меня отошли воды. Муж был в командировке, я сама вызвала скорую и стала её ждать. Воды вытекали сильно, но схваток я не чувствовала, было только ощущение, что вот-вот рожу. Мои первые роды длились 11 часов, поэтому я настраивала себя на то, что всё ещё впереди. Когда я приехала в роддом, меня осмотрели и сказали, что открытие 6 см. Начались схватки, которые я решила выжидать на ногах. Уже через полчаса я не могла терпеть боль: в это время головка начала опускаться в таз. Моё спокойствие улетучилось, я стала издавать истошные вопли, но не потому, что было больно, я просто боялась остаться без врачей. У них эта ночка была бурной: они не успевали принимать роды, так как было лето, а соседние роддома позакрывались на санобработку. Ещё через пару схваток медработники довели меня под руки до родильного стола, где я и родила. Вод уже не осталось, а ведь когда они есть, рожать намного легче. В две потуги я родила сына, после чего у меня открылось кровотечение, но врачи быстро справились с этой проблемой. По времени от момента отхождения вод до самих родов прошло 3,5 часа. Когда сын родился, кожный покров его был синеватым, а врачи довольно часто заходили в палату для контроля за его состоянием. После рождения у малыша был гипертонус, но врачи не сказали, вызван ли он моими скоротечными родами или возник по другой причине. Сейчас сыну 10 лет, никаких отклонений в его развитии нет и не было. У него было плоскостопие, а в 7 лет обнаружилась паховая грыжа, которую врач успешно оперировал. Кроме того, после нашего переезда ребёнок плохо спал на новом месте — просыпался ночью и плакал. И вообще его психика очень нежная по сравнению с психикой дочки, которая родилась после классических родов. Сложно сказать, имеют ли эти проблемы отношение к моим скоротечным родам.
Классификация
Причины тяжелых родов самые разнообразные – иногда они возникают еще на стадии планирования беременности, иногда – во время нее, а в некоторых случаях – уже в самом процессе родов.
Условно осложнения можно разделить на 3 группы.
Осложнения, развившиеся еще до зачатия малыша
К этой группе относятся любые хронические заболевания матери:
- патологии почек, сердца, сосудов;
- онкология в анамнезе, в остром периоде, в стадии ремиссии;
- сахарный диабет;
- заболевания печени и гепатиты любой этиологии;
- эндокринологические патологии в репродуктивной системе женщины;
- ВИЧ у матери или отца.
Осложнения, развившиеся во время беременности
Это следствие возросшей нагрузки на все органы и системы в организме матери в период вынашивания малыша. К ним относят:
- гестоз с поражением мочевыделительной системы;
- эклампсия – резкий скачок артериального давления, при котором возникает угроза для жизни матери и будущего ребенка;
- неправильное положение плода – поперечное, тазовое;
- предлежание плаценты – полное или частичное перекрывание зева матки;
- обвитие плода пуповиной;
- клинически узкий таз у матери;
- многоплодную беременность;
- ЭКО-беременность.
Осложнения, развившиеся во время родов
К ним относят:
- преждевременные роды – начинаются до 38 недели беременности;
- разрывы тканей и органов у матери;
- гипоксия, асфиксия плода;
- слабая родовая деятельность;
- кровотечение у матери;
- использование специальных инструментов для извлечения ребенка;
- ручное удаление последа;
- удаление матки из-за невозможности купировать кровотечение у матери.

Последняя группа осложнений является самой опасной, так как симптоматика развивается спонтанно
От врача требуется внимание и профессиональная подготовка, скорость принятия решений
Первые 2 группы менее опасны, так как у врача и будущей мамы есть время подготовиться к родам. Обычно в таких случаях рекомендуют плановое кесарево сечение. Однако вероятность естественных родов и появления на свет здорового ребенка также высока.
Предвестники
Хоть начало родов и является рефлекторным, не подчиняющимся воле женщины, существуют некоторые признаки, которые могут указывать на то, что процесс уже приближается. Нужно просто более внимательно наблюдать за собственным состоянием.
У рожающих впервые предвестники – обычно не самые лучшие помощники в определении скорого начала родовой деятельности. Дело в том, что первые признаки начавшейся подготовки организма могут появиться при первой беременности даже за месяц до рождения малыша, то есть на 35-36 неделе и чуть позднее. Это у повторнородящих предвестники чаще всего дают о себе знать в начале 39 недели, то есть буквально за несколько дней до начала. Рожающим впервые придется запастись терпением. Какие признаки могут говорить о том, что подготовка к родам идет?
- Женщина за неделю до родов неожиданно начинает терять вес, минус 2-3 килограмма – вполне реально. Это происходит из-за снижения в организме прогестерона и последующего высвобождения лишней жидкости в межклеточном пространстве. Снижение массы тела связано и с уменьшением количества вод в плодном пузыре. По отзывам, у многих беременных организм начинает самоочищаться – может внезапно стартовать диарея.
- За 2-3 недели до родов у беременных в первый раз меняется характер выделений. Из-за снижения прогестерона они становятся более жидкими. Тут главное – не проглядеть и не пропустить подтекание вод.
Примерно за неделю до родов или даже ранее женщина может заметить выделение кусочков слизи, похожей на тугое желе – так отходит слизистая пробка. Студнеобразная субстанция может быть беловатой (молочной) или желтоватой. В ней допустимы примеси крови
Пробка может отходить по частям или выйти одномоментно большим сгустком
С этого момента важно уделять особое внимание личной гигиене. Купаться в ванне и заниматься сексом нельзя.
Нередко первым родам предшествуют изменения самочувствия и настроения, которые связаны с изменением гормонального фона
Женщина может стать плаксивой и капризной, эмоционально нестабильной, несдержанной
Ухудшается сон, женщине становится сложно не только заснуть, но и спать, не просыпаясь хотя бы 4-5 часов.
За пару дней до родов малыши, даже очень непоседливые, которые в течение беременности не давали маме покоя, становятся более тихими – они тоже аккумулируют энергию перед родовым процессом, ведь ребенок тоже должен потрудиться при прохождении узких для него родовых путей.
Более достоверный признак – зрелость шейки матки. Ее определяет доктор на очередном плановом приеме с женской консультации с 37 недели беременности. Если врач говорит, что шейка стала короткой (один сантиметр и чуть более), если шейка размягчается и начинает приоткрываться, роды могут случиться в любой день. Следует морально и физически быть к этому готовой, надолго не уходить далеко от дома, брать с собой необходимые документы даже в поход за хлебом, поскольку родовый процесс может застигнуть где угодно.
Нередко женщины рассказывают, что за неделю до родов у них появилось огромное желание сделать ремонт или перестановку, сделать генеральную уборку
Это «синдром гнездования» – современное проявление у разумных женщин древних инстинктов предков-животных (обустройство гнезда или норы – важное условие для выживания потомства).
На скорые роды могут указывать изменение аппетита, появление молозива и масса других факторов. Сложно однозначно сказать, как женский организм в каждом конкретном случае отреагирует на внутренние процессы подготовки организма.
Но и каждый отдельный признак вполне может говорить о том, что скоро рожать, а также о том, что появились определенные осложнения. Так, учащенное мочеиспускание может говорить о цистите, а диарея – об отравлении или заражении кишечной инфекцией. Повышение температуры тела – не всегда признак скорых родов, а порой важный симптом воспалительного процесса или вирусного заболевания, а тренировочные схватки могут быть признаком угрозы преждевременных родов, если они усилились до 37 недели.
Поэтому первородящей, которая еще плохо знает особенности собственного репродуктивного здоровья, лучше всего оставить ложный стыд и боязнь показаться невежественной, и почаще беспокоить своего акушера-гинеколога вопросами о сути тех или иных ощущений, которые появляются в последний месяц беременности. Это поможет своевременно отличить предвестник от патологии, а истинные схватки – от ложных.
О том, как понять, что начались роды и определить схватки, смотрите в следующем видео.
Периоды родов
Родовый акт включает три периода:
- Первый период или период схваток. Началом его считается появление регулярных маточных сокращений не менее 3-х за 10 минут. В этот период шейка матки должна раскрыться до 10 см, головка плода опуститься к выходу из малого таза, околоплодные воды отойти на раскрытии маточного зева в 8 – 10 см. Подразделяется на 3 фазы. Первая или латентная фаза характеризуется началом раскрытия шейки матки. Интенсивность схваток постепенно нарастает, продолжительность их увеличивается с 35 секунд до 50 – 60. Интервал между маточными сокращениями составляет 1,5 – 2 минуты. В латентную фазу шейка матки раскрывается до 4-х см, а головка малыша прижимается ко входу в малый таз. Продолжительность данной фазы составляет 5 – 6 часов или 50 – 55% от всего первого периода. По достижении раскрытия маточного зева 4-х см начинается активная фаза периода схваток. В активную фазу маточный зев раскрывается до 8 см, схватки удлиняются до 60 – 100 секунд, интервалы между ними сокращаются 60 – 40 секунд. Длится данная фаза 30 – 40% от общей продолжительности первого периода, головка плода большим сегментом устанавливается во входе в малый таз, воды изливаются на 8 см раскрытия. Третья или терминальная фаза схваток занимает 15% времени от первого периода, характеризуется раскрытием маточного зева до 10 см и опусканием головки на малое дно. Общая длительность схваток у первородящих составляет 8 – 11 часов, у повторнородящих 6 – 7 часов.
- Второй период (потужной или период изгнания плода). Продолжительность второго периода родов у первородящих составляет 45 – 60 минут, у повторнородящих – 20 – 30 минут. За это время головка при полном раскрытии маточного зева должна опуститься на тазовое дно, оканчивается второй период рождением плода. На потуги (целенаправленное сокращение мышц брюшного пресса роженицей) отводится 5 – 15 минут. Второй период – ответственный промежуток в родах: плод должен пройти все плоскости малого таза, совершив необходимые повороты, предупреждающие травмирование ребенка, роженица прикладывает максимум сил для рождения малыша, а матка использует энергетические ресурсы.
Обратите внимание
В настоящее время считается нормальным удлинение второго периода родов до 2-х и более часов при условии отсутствия признаков страдания плода и ухудшения состояния роженицы.
Третий период (период рождения последа или последовый). Протекает в 2 фазы. В первую от маточной стенки отделяется плацента с оболочками, во вторую происходит рождение (выделение) отделившейся плаценты. Продолжительность последового периода составляет 30 – 60 минут. При отсутствии признаков отделения последа и наружного кровотечения допускается выжидательная тактика на протяжении 2-х часов.
На общую продолжительность родов влияют множество факторов, включая:
- возраст женщины;
- готовность ее организма к родам (зрелость шейки матки, формирование родовой доминанты);
- характер (интенсивность и продолжительность) схваток;
- состояние костного таза (суженный, искривленный, широкий);
- состояние мягких тканей родового канала (заболевания шейки, рубцы во влагалище, на шейке и промежности);
- размеры плода;
- предлежание плода, особенности вставления предлежащей части;
- прочие обстоятельства (состояние брюшного пресса, наличие сопутствующей гинекологической и общей патологии).
Что такое быстрые и стремительные роды?
Задаваясь вопросом, как быстро родить, женщины должны понимать, что стремительные роды — это явление редкое и опасное. Встречается оно у 1% женщин.
Стремительными родами называют ускоренный процесс появления на свет грудничка. Стремительные роды у первородящих проходят за 2-4 часа и за 2 часа у ранее рожавших дам.
Быстрыми родами называют родовой процесс, протекающий быстрее допустимого времени. Быстрые роды у первородящих длятся 4-6 часов, у ранее рожавших представительниц слабого пола – от 2 до 4 часов.
Каковы причины ускоренных родов?
Как стремительные, так и быстрые роды имеют одинаковые причины возникновения. При правильном обследовании беременной причины стремительных родов выявляются заблаговременно и могут быть вовремя устранены гинекологом.
К ним относятся следующие факторы:
- отклонения в матке;
- ИЦН (расшифровывается, как истмико-цервикальная недостаточность); — нарушения длительности и мощности схваток;
- нарушения в работе эндокринной и нервной системах;
- отклонение в процессе беременности (проблемы с плацентой, большое количество вод, большой плод, резус-конфликт, низкое расположение плода, гестоз);
- нервный стресс от ожидания будущих родов (в состоянии страха происходит выброс в организм большого количества адреналина, из-за чего происходит роды дискоординируются);
- перенесенные в период беременности воспалительные процессы;
- наличие выкидышей и абортов в былые времена;
- матка имеет заболевания: аденомиоз, эндометрит, рост опухоли;
- нарушения менструального цикла до беременности;
- хирургические вмешательства на матке;
- возраст беременной меньше 18 лет или больше 35 лет;
- наличие в прошлом стремительных родов.
Своевременно обнаруженные причины, провоцирующие быстрые и стремительные роды, можно устранить и, соответственно, уменьшить риск и осложнения от них, если вовремя обратиться за помощью к врачу. В особых ситуациях, когда причина быстрых родов не поддается лечению, к сложным родам можно подготовиться.
Признаки стремительных родов
Понять, что роды произойдут стремительно, несложно. Так, у первородящих женщин заметными становятся такие признаки:
- Частота ударов пульса резко возрастает.
- Дыхание становится неоднородным и сбивчивым.
- За 3 часа схватки перемещаются с верхней части живота в нижнюю (норма же составляет 5 часов).
- Частота схваток на первом периоде родов 7 – 8 минут (нормой принято считать 10 – 15 минут).
- Длительность схваток доходит до 29 – 25 секунд (нормой считают 10 – 15 секунд).
- Длительность потуг меньше 1 часа (норма составляет 2 часа).
Стремительные роды у повторнородящих будут иметь признаки, схожие с признаками, наблюдающимися у первородящих женщин. Но их отличительная черта будет состоять в меньшем болевом ощущении. При этом риск появления разрывов становится еще большим. Сильную нагрузку не выдерживают даже крепкие швы, появившиеся в результате прошлых родов.
Как проходят скоротечные роды
Чтобы разобраться в деталях стремительного родоразрешения, пройдёмся по этапам стандартных родов; их три:
- Схватки — регулярные сокращения матки — в норме длятся до 10 часов; сначала роженица чувствует примерно 3 схватки каждые 10 минут, следом частота сокращений растёт, шейка постепенно раскрывается, к концу первого периода полностью — на 12 см.
- Потуги — длятся от часа до двух; понемногу растягивается промежность, ребёнок медленно движется по родовым путям; головка давит на прямую кишку, отчего женщине хочется тужиться; процесс протекает неспешно, мягкие ткани избегают сильных повреждений, а голова малыша успевает адаптироваться к давлению стенок родовых путей, что предотвращает кровоизлияние в мозг.
- Последовый период — продолжается до получаса; выходят плацента, пуповина, оболочки плода; сопровождается одной схваткой.
Во время стремительных родов вероятны сразу три варианта развития событий.
1-й вариант
Ускоряются оба первых периода родов. Вначале раскрывается зев матки; схватки нарастают по силе, промежуток между ними быстро сокращается (2–3 схватки в течение 5 минут). Поскольку растяжимость тканей шейки и промежности увеличена, те сопротивляются слабо.
Всё происходит за 4–5 часов; родовые пути женщины травмируются не сильно. А вот для детей, особенно недоношенных или слишком крупных, а также испытывавших гипоксию (кислородное голодание), такой вариант родов опасен.
Подобное родоразрешение характерно для женщин с истмико-цервикальной недостаточностью и для тех, кто рожал несколько раз.
2-й вариант
Схватки частые, судорожные, длятся долго. Промежутков между ними почти нет — за 10 минут происходит 5 схваток; иногда развивается непрерывная судорога. Роженица испытывает:
- сильные боли;
- тошноту, рвоту;
- тахикардию.

Непрерывные схватки при стремительных родах доставляют мучения роженице Осложнить роды способна до срока отслоившаяся плацента, что вызовет гипоксию у малыша и обильное кровотечение у матери.
Такие роды продолжаются не дольше 3 часов; после раскрытия зева матки буквально пара потуг — и ребёнок выходит на свет. Как правило, серьёзные травмы получают и роженица, и новорождённый.
3-й вариант
Происходит дисбаланс между первым и вторым периодами родов. Сначала процесс идёт по плану или ускоренно, но слегка. А вот потуги занимают 3–5 минут — это сверхбыстро.
Ребёнок буквально выскакивает из чрева под воздействием силы, легко преодолевающей сопротивление тканей в родовых путях. В итоге у роженицы многочисленные разрывы, а малыш рискует получить черепно-мозговую травму или повреждение спины.
В подобной ситуации могут оказаться женщины, у которых:
- преждевременные роды;
- широкий таз;
- плод маленьких размеров.
Как ведут роды
За 10–14 дней до предполагаемого родоразрешения будущую маму из группы риска ждут в стационаре. Если роды начались за пределами медучреждения, женщину на скорой доставляют в роддом, причём везут в палату на каталке. Теперь главное — затормозить роды.
Каждой роженице для стимуляции схваток ставят клизму; при угрозе стремительных родов клизма противопоказана.
Что делают:
- кладут женщину на бок — не на ту сторону, к которой прилежит спинка ребёнка; такая позиция снижает силу и частоту схваток; во время потуг роженица также в горизонтальном положении;
- внутривенные инфузии токолитиков — препаратов для расслабления мышц (Гинипрал, Бриканил); главное, чтобы те не были противопоказаны роженице; когда токолитики запрещены — при астме, болезнях почек, печени, глаукоме — вводят блокаторы кальциевых каналов (например, Верапамил);
- после снижения интенсивности схваток инфузионно вводят спазмолитики (Но-шпу, сульфат магния), а также ненаркотические анальгетики (Баралгин) или наркотические (Промедол);
- если нужно, роженице делают эпидуральную анестезию (анестетик местного действия вводят в пространство, окружающее твёрдую оболочку спинного мозга, между поясничными позвонками);
Анестетик, введённый в область поясницы, блокирует чувствительность органов малого таза
- во время потуг для нормализации плацентарного кровотока вводят ангиопротектор Пентоксифиллин или глюкозу с витамином С (улучшают микроциркуляцию крови);
Пентоксифиллин снижает вязкость крови, помогает насытить ткани организма кислородом
- когда малыш рождается и выходит послед, женщине вводят лекарства, предупреждающие развитие кровотечений (например, Метилэргометрин, Окситоцин);
Гормональный препарат Окситоцин препятствует кровотечениям, возникающим из-за резкого снижения маточного тонуса в послеродовом периоде
- обследуют полость матки вручную, чтобы убедиться в отсутствии фрагментов плаценты и плодных оболочек.