Какова вероятность наступления беременности после ЭКО, какие факторы влияют на шансы забеременеть?
Содержание статьи
- Этапы развития эмбриона при ЭКО
- Способы повышения вероятности беременности, при повторном ЭКО
- Роды после ЭКО
- Первый триместр ЭКО-беременности: риски и осложнения
- Особенности многоплодной беременности после ЭКО
- Вторая попытка ЭКО
- Вторая попытка ЭКО. Статистика и шансы.
- Какие шансы на успех при повторном ЭКО и как их увеличить?
- Особенности второй и всех последующих попыток ЭКО
- Как готовят ко второй попытке ЭКО
- Когда можно делать вторую попытку ЭКО
- Неудачное ЭКО – последствия
- Выкидыш
- Проблемы со здоровьем
- Какие обследования нужно пройти?
- Как повысить шансы
- Признаки биохимической беременности
- ХГЧ при биохимической беременности
- Месячные после биохимической беременности
- Нужно ли лечить биохимическую беременность?
- Обследование после биохимической беременности
- Нюансы процесса зачатия
- Сперматозоиды
- Психологический настрой
- Симптомы замершей беременности в I триместре
- Итог
Этапы развития эмбриона при ЭКО
При выполнении ЭКО развитие эмбриона по дням происходит быстро, каждый новый день – это новый этап, не похожий на предыдущий.
Развитие эмбриона при эко — первый день: происходит оценка наличия как мужского, так и женского ядра.
Развитие эмбриона после эко по дням — Второй день: развитие эмбриона после ЭКО идет быстрыми темпами,
происходит соединение геномов: мужского и женского. Специалисты оценивают качество и форму полученного эмбриона.
Третий день: происходит деление эмбриона при эко, он растет и состоит из 6 бластомеров.
Четвертый день: этот день так же важен, как и все предыдущие и последующие, каждый день происходит индивидуальное развитие эмбриона, которое в четвертый день носит название образование морулы. Морула состоит из 10-16 бластомеров и при самопроизвольной беременности на этом этапе эмбрион достигает по маточной трубе полости матки.
Развитие плода после эко по дням — пятый и шестой дни. Так же довольно ответственный период в жизни эмбриона, который с этого момента называется бластоцистой. В эти дни происходит хетчинг – освобождение бластоцисты от блестящей оболочки, именно в этот момент бластоциста готова к имплантации. В основном на этом этапе и происходит перенос эмбрионов в полость матки будущей маме. При необходимости, эмбриологи могут провести предварительный хетчинг для того, чтобы увеличить шансы на успешную имплантацию.
Развитие эмбриона при эко по дням — седьмой день. Это день, в который происходит прикрепление эмбриона к эндометрию и его имплантация. Именно от успеха этого момента зависит успех проводимого протокола экстракорпорального оплодотворения.
Дальнейшее развитие эмбриона происходит без каких-либо отличий от самопроизвольно наступившей беременности.
Способы повышения вероятности беременности, при повторном ЭКО
Для повышения шансов на успех при повторном ЭКО рекомендовано придерживаться следующих условий:
перенос эмбриона в матку женщины должен осуществляться без каких-либо болевых ощущений, и спазмов, тут важно мастерство врача и правильно подобранный инструмент;
толщина эндометрия должна находиться в переделах 13 мм, а структура быть трехслойной, что позволит создать наиболее положительные условия для закрепления эмбриона;
предупреждение со стороны врачей чрезмерной стимуляции яичников;
физическое и психологическое здоровье пары. Позитивный настрой на процедуру ЭКО должен сопровождать пару всегда, даже когда этот случай может стать невероятным исключением, на фоне того, когда каждый неудачный результат, естественно гасит надежду на удачу. А если не верить в удачный исход, то странно ждать чуда от врачей.
А если не верить в удачный исход, то странно ждать чуда от врачей.
Для многих пар любой шанс стать родителями – это уже само по себе причина для счастья, и надежды иметь детей. Несмотря на то, что восстановление организма после неудачной попытки ЭКО требует усилий от женщины, в поиске душевного спокойствия и физиологического восстановления, её нужна и поддержка со стороны мужчины. Каждый неудачный шанс, это случай неоправданных ожиданий, и большой стресс, на фоне выплеска негативных эмоций.
Неудачный результат ЭКО, это причина, чтобы задуматься над своей жизнью, найти факторы негативного воздействия на зачатие, устранить их, и смело, с высоко поднятой головой приступить к новой попытке. Каждому должно быть дано счастье материнства, возможность быть родителями маленького чуда.
Даже в самых прогрессивных странах с развитыми технологиями процедуры экстракорпорального оплодотворения вероятность удачной попытки, которая заканчивается родами, не превышает 55%. Отсюда возникает естественный вопрос для семейной пары: сколько раз можно делать ЭКО и как многократные попытки отразятся на здоровье женщины.
Рис.1. Влияние возраста на успех первого протокола.
Положительный результат при проведении экстракорпорального оплодотворения напрямую зависит от возраста женщины. С годами увеличивается количество патологий внутренних органов, гормональный дисбаланс и прочие проблемы, поэтому шансы на удачное ЭКО с первой попытки убывают с увеличением возраста кандидатки на материнство. Статистика по возрастам при первой попытке выглядит так:
- 38-46% женщин младше 35 лет с первого раза беременеют;
- 27-42% – в возрасте от 35 до 40 лет;
- 8,1-9% – у дам за 40 лет.
Статистические данные для каждой клиники разнятся и поэтому усреднены
Важное значение имеет выбор протокола искусственного оплодотворения. Самым результативным считается программа с донацией ооцитов – яйцеклетка женщины-донора оплодотворяется искусственно и подсаживается реципиенту
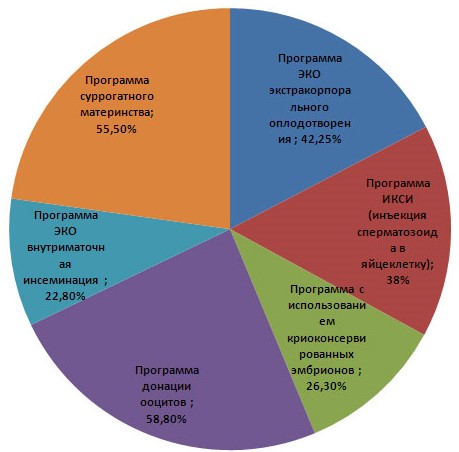
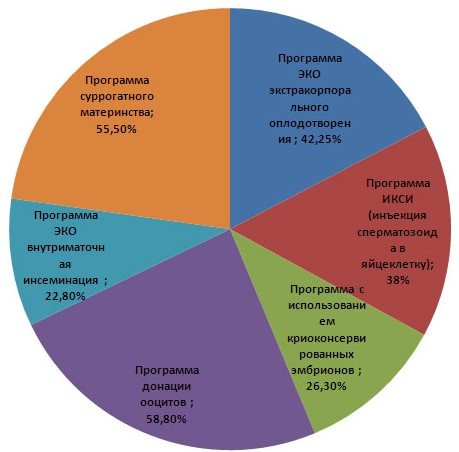
Рис.2. Статистика эффективности ЭКО согласно программам.
В зависимости от назначенного протокола количество удачно выполненных ЭКО меняется:
- короткий протокол дает 32% успеха;
- длинный – 34%;
- ультракороткий – 31%.
Играет роль в успехе оплодотворения с первой попытки то, собственные или донорские ооциты были взяты для процедуры. Согласно многочисленным исследованиям донорские ооциты с большей вероятностью приведут к оплодотворению и нормальному развитию беременности после первого протокола. При этом чем старше женщина, тем предпочтительнее использовать именно донорские яйцеклетки.
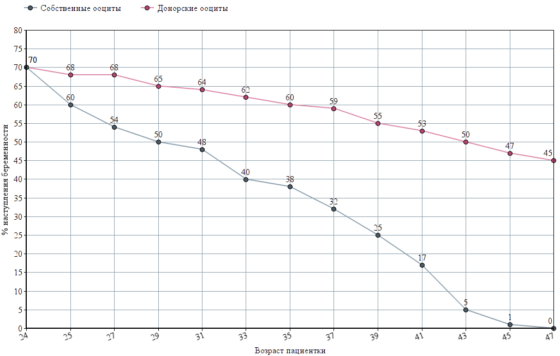
Рис.3. Результативность ЭКО с донорской и собственной яйцеклеткой.
Многие пары задумываются о проведении экстракорпорального оплодотворения в других странах, где уровень медицинской помощи считается высоким. Вот данные успешных ЭКО по некоторым государствам:
- Израиль – приблизительно 47%;
- США – около 36%;
- Россия – 35% с первой попытки и 40% с последующих;
- Южная Корея – 40% и более;
- Испания – 43%;
- Польша – около 55%;
- Украина – 35-40%.
Роды после ЭКО
Женщины, прошедшие процедуру ЭКО, попадают в роддом заблаговременно – с запасом в 2-3 недели. Им нужно не только психологически подготовиться к родам, но и пройти подготовительную терапию.

Способ родоразрешения выбирает ведущий гинеколог, и, как правило, это кесарево сечение. Некоторые из врачей уверены в способности своих пациенток родить самостоятельно после ЭКО. На это они их и настраивают. И у многих все проходит успешно – на свет естественным путем появляются здоровенькие детки.
Но и операции не стоит бояться – на современном этапе кесарево сечение отработано до автоматизма.
Первый триместр ЭКО-беременности: риски и осложнения
При наступлении беременности пациентки ЭКО-клиник должны прислушиваться к себе в сотни раз внимательнее своих «коллег» по положению, забеременевших естественно. Женщины после ЭКО подвержены осложнениям и рискам в разы чаще.
Что должно насторожить будущую маму:
- боль внизу живота;
- выделения (мажущиеся и кровянистые).
При такой симптоматике ведущий гинеколог увеличивает дозу гормональных препаратов. Не исключено, что несколько дней придется провести в стационаре – под круглосуточным присмотром медиков.
Кроме возможного выкидыша, женщину на ранних сроках после ЭКО преследуют угрозы замирания беременности, гормональных нарушений, хромосомных аномалий плода, инфицирования матери. Чтобы исключить риски беременным в первом триместре проводят ряд дополнительных исследований.
Самые важные:
- расширенный скрининг;
- анализ крови на белки РАРР-А (так называемые белки беременности);
- анализ на бета-субъединицы гормона ХГЧ;
- УЗИ.
Женщины, беременеющие после ЭКО, обычно, имеют целый букет гинекологических и соматических заболеваний.
Поэтому анализы первого триместра проводят так часто и очень тщательно. Задача медиков – исключить возможные риски и выявить патологии плода на первых неделях беременности.

Медики утверждают, что пациентки ЭКО-центров – самые некапризные и ответственные беременные. Они никогда не сетуют на количество диагностических мероприятий и посещают консультации вовремя.
Особенности многоплодной беременности после ЭКО
Мечта забеременеть двойней или тройней может осуществиться у женщины после эко-оплодотворения, даже если в роду никогда не было близнецов. По статистике, после ЭКО шансы на многоплодную беременность повышаются в 30 раз, нежели при зачатии естественным способом. Но хорошо ли это?

Женщина, которая так долго ждала свою беременность, может банально «пожадничать» и захотеть одним махом произвести на свет сразу нескольких деток.
Но любая из будущих мамочек, ожидающая двойняшек (или тройняшек и более), должна морально подготовиться к попаданию в группу риска – у них очень часто диагностируют различные патологии, чреватые прерыванием беременности или преждевременным родоразрешением.
В случае, если пациентка погорячилась и много на себя взяла, а потом поняла, что многоплодная беременность слишком тяжела для нее, можно все исправить путем хирургического вмешательства и дополнительных затрат. На сроке 9-13 недель еще можно провести операцию по редукции (уменьшению) количества зародышей.
Вторая попытка ЭКО
Пара пытается снова и снова, и через несколько месяцев беременность наступает. До 12 месяцев естественных попыток – это норма. При ЭКО шансов на наступление беременности гораздо больше, чем при половом акте. Встреча яйцеклеток и сперматозоидов проходит под чутким контролем врачей эмбриологов.
Однако всё равно никто не может гарантировать 100% наступление беременности у пары, несмотря на получение эмбрионов самого высокого качества.
Если процедура ЭКО проводилась лишь раз, и беременность не наступила – это не повод для тревоги, а обычная ситуация, в которую, согласно статистике, попадает большинство женщин. Вторая попытка ЭКО может быть успешной при правильном анализе предыдущей неудачи, тщательном дообследовании и новой тактике.
Вторая попытка ЭКО. Статистика и шансы.
Количество попыток зависит не только от состояния здоровья, но и от возраста. Даже, если женщина пребывает в хорошем состоянии здоровья, и её возраст не превышает 30 лет, при использовании самых современных методик шансы на успех с первого раза составляют около 50%.
| Видео (кликните для воспроизведения). |
Если женщине уже больше 40 лет, и для оплодотворения используются собственные яйцеклетки, результативность ЭКО составляет около 15%. Вторая или все последующие попытки ЭКО дают женщинам шанс стать мамой.
Какие шансы на успех при повторном ЭКО и как их увеличить?
При повторной попытке ЭКО шансы наступления беременности можно значительно увеличить. Для этого в ВитроКлиник проводятся следующие действия:
- Диагностические мероприятия, направленные на выявление возможной причины неудачи при первой попытке ЭКО (генетические анализы крови, более детальное изучение спермы и др.). В ВитроКлиник имеется возможность сдать анализы на очень широкий диапазон исследований, в том числе и редкие генетические.
- Применение дополнительных репродуктивных технологий, увеличивающих эффективность экстракорпорального оплодотворения (ИКСИ, ПИКСИ, ПГД).
- Использование донорской спермы, яйцеклеток или эмбрионов.
Для выяснения причин неудач в ВитроКлиник ежемесячно проводятся совместные приёмы пациентов сразу двумя специалистами – репродуктологом и эмбриологом, во время которых намечается план обследований и выбор дальнейший тактики. Эта услуга доступна пациентам из любой клиники, где было неудачное ЭКО.
Особенности второй и всех последующих попыток ЭКО
Для всегда криоконсервации отбираются самые лучшие эмбрионы, поэтому после криопротокола удачная попытка становится более вероятной.
Если эмбрионов после первой попытки не осталось, то приступают заново к повторным попыткам ЭКО, которые будут проходить несколько иначе, чем первая. Чтобы ЭКО со второй попытки было удачным лечащий врач репродуктолог подбирает индивидуальный план обследования и дополнительных методик.
Как готовят ко второй попытке ЭКО
Перед тем, как начать следующую попытку ЭКО, лечащий врач может:
- изменить схему стимуляции (выбрать другой протокол);
- увеличить количество перенесенных в матку эмбрионов (не один, а два);
- назначить обследование и/или лечение перед второй попыткой, которое увеличит шансы на успех;
- использовать ИКСИ;
- рекомендовать преимплантационную генетическую диагностику эмбрионов.
Если вторая или третья попытка ЭКО снова оказались неудачной и, несмотря на тщательное обследование и смену врачебной тактики забеременеть не получилось, то возможно это может быть связано с генетической патологией у эмбриона.
К четвёртой попытке (особенно, если возраст женщины около 40 и более) врач может предложить использовать донорские яйцеклетки или эмбрионы.
Когда можно делать вторую попытку ЭКО
Для проведения повторной попытки ЭКО женщинам не стоит долго тянуть и терять драгоценное время. Пока все обследования «свежи», и не появилось каких-то новых заболеваний, после небольшого перерыва (2-3 цикла), можно снова преступать к очередной попытке.
Частоту и количество попыток может определить только лечащий врач репродуктолог. Вторая, у кого-то третья или четвёртая попытки ЭКО в большинстве случаях приводят к успеху.
Неудачное ЭКО – последствия
Для многих женщин экстракорпоральное оплодотворение – единственный шанс стать мамой, и когда через 2 недели после ЭКО результаты анализов отрицательные, нередко развиваются тяжелые депрессивные состояния, часто требуется консультация и поддержка психолога.
Выкидыш
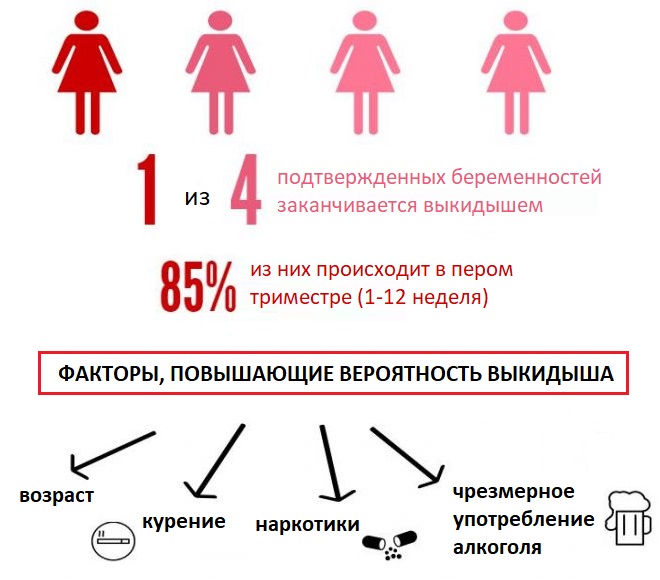
Как и при естественной беременности, после ЭКО нередко случаются выкидыши, происходит это до 10-12 недели. Самопроизвольный аборт происходит на фоне развития генетических аномалий, обострения хронических заболеваний, гормональных сбоев, стресса, синдрома замершей беременности.
Чтобы сохранить ребенка, женщине иногда приходится находиться на сохранении все 9 месяцев, но зато потом можно сразу родить не одного, а сразу двух, трех малышей – при искусственном оплодотворении вероятность многоплодной беременности довольна велика.
Признаки выкидыша – боль тянущего характера в нижней части живота, поясничной области, кровянистые выделения, повышение температуры, озноб, сильная слабость, частые приступы головокружения. Если у вас после подсадки наблюдается хотя бы один из этих симптомов, незамедлительно звоните лечащему врачу, вызывайте скорую помощь.
Проблемы со здоровьем
Череда неудачных попыток ЭКО чревата не только психоэмоциональными расстройствами, но и развитием других негативных последствий:
- нарушения в работе органов пищеварительной системы;
- стремительный набор веса;
- тяжелые почечные и печеночные патологии;
- обострение старых, или развитие новых репродуктивных, гинекологических заболеваний;
- гормональные сбои, активный рост волос на лице, руках, ногах, сбои в менструальном цикле, заболевания молочных желез, ранний климакс;
- эндокринные болезни;
- с каждой новой попыткой увеличивается риск развития рака яичников в будущем.
Какие обследования нужно пройти?
Прежде чем приступить к процедуре, необходимо тщательно подготовиться, особенно если протокол проходит по программе ОМС. Оба партнера проходят тщательное обследование, для исключения наличия заболеваний и повышения шанса наступления беременности.
Для женщин предусмотрен такой перечень процедур:
- общий анализ мочи и клинический крови;
- посещение терапевта для общего осмотра и оценки состояния организма;
- анализ уровня гормонального фона;
- определение группы крови и резус-фактора;
- комплексная проверка на сифилис, ВИЧ, гепатит;
- мазок из влагалища, уретры, цервикального канала на флору, чистоту и ПЦР-диагностика;
- цитологическое обследование мазка, взятого с шейки матки.

Мужчинам необходимо пройти гораздо меньше исследований:
- анализ крови на группу и резус;
- обследование на сифилис, гепатит, ВИЧ;
- процедура изучения качества и подвижности сперматозоидов;
- мазок на наличие ЗППП.
Если женщина подвергалась оперативному вмешательству, необходимо иметь копии гистологических исследований и выписок из медицинской карты.
Как повысить шансы
Повысить шансы на наступление беременности как при первом, так и при повторном ЭКО вполне возможно. Для этого следует просто соблюдать несколько простых правил:
Найдите клинику или центр репродуктологии с хорошей репутацией и компетентного, профессионального и опытного врача.
Соблюдайте все даваемые специалистом рекомендации.
Оба супруга должны вести правильный образ жизни: питаться рационально и правильно, по возможности заниматься спортом или хотя бы просто как можно больше двигаться и, естественно, отказаться от вредных привычек.
Следите за своим здоровьем и абсолютно все заболевания (пусть даже, казалось бы, несерьёзные) лечите вовремя.
Важно настроиться на успех, от этого тоже многое зависит, как показывает статистика. Никогда не отчаивайтесь и старайтесь повышать шансы на успех при ЭКО всеми возможными путями!
Никогда не отчаивайтесь и старайтесь повышать шансы на успех при ЭКО всеми возможными путями!
Если речь идет об ЭКО, то успешное зачатие мы привыкли тесно связывать с компетенцией врача-репродуктолога. И это правильно – именно слаженная работа репродуктолога и эмбриолога в сочетании с прогрессивными протоколами лечения творят чудеса. Но не забывайте о третьем члене этой команды – о Вас. Наши врачи не устают повторять о том, что бессмысленно уповать на медицину, если не решены базовые проблемы со своим здоровьем и самочувствием. Поэтому сегодня мы поговорим о том, какие шаги можно предпринять самостоятельно, чтобы повысить свои шансы на успешное ЭКО.
1. Занимайтесь спортом несколько раз в неделю. Акцент нужно делать на аэробных нагрузках, а не на силовых упражнениях: ваша задача как будущей мамы — укрепить свое здоровье и повысить выносливость организма. Кроме того, аэробные нагрузки способствуют ускорению обмена веществ и снижению веса.
2. Следите за своим весом. Он должен соответствовать физиологической норме, поскольку как его избыток, так и дефицит снижают реакцию организма на предшествующую ЭКО медикаментозную терапию. Избыточный вес, кроме того, ведет к риску развития метаболического синдрома, беременность на фоне которого чревата опасными осложнениями. Если проблема веса стоит для Вас остро, посетите эндокринолога (в нашей клинике это ).
3. Если курите — бросайте, причем это касается не только мам, но и пап. Никотин плохо влияет и на сперму, и на яйцеклетки, что примерно вдвое снижает шансы на успех экстракорпорального оплодотворения. Хорошая новость — при воздержании от курения и алкоголя, организм очищается всего за три месяца.
4. Рассмотрите возможность прохождения курса физиотерапевтических процедур: массаж, лечебные грязи, ванны — все это способствует улучшению локального кровотока в тканях и как следствие улучшает вероятность зачатия.
5. Пройдите курс очищения крови. Особенно, если Вы страдаете воспалительными заболеваниями органов малого таза, переносили оперативные вмешательства или проходили длительное лечение антибиотиками. В нашем Вам помогут подобрать оптимальный курс процедур, направленный на клеточный детокс, омоложение и улучшение общего самочувствия.
6. Пообщайтесь с генетиком, если Вы еще не сделали этого. Современные генетические исследования не только укажут на возможную причину бесплодия, но и позволят спрогнозировать вероятность рождения ребенка с теми или иными наследственными заболеваниями в вашей паре. Проходить лучше до вступления в прокол ЭКО.
Эффективность программ ЭКО и, соответственно, средний процент, который используют для характеристики эффективности работы клиник по искусственному оплодотворению, зависит от формы бесплодия и медицинского диагноза. В среднем он колеблется в пределах 40%, хотя успех программы ЭКО в значительной степени зависит от профессионализма врачей, работающих в клинике.
Существуют ли дополнительные способы повысить шансы забеременеть в результате ЭКО-программы? Поскольку этот вопрос очень часто задается и врачам, и обсуждается между пациентками, мы попытаемся на него как можно более полно ответить. Известно несколько проверенных и доказанных способов повысить эффективность ЭКО-программ, которые могут рекомендовать специалисты клиник по искусственному оплодотворению.
Признаки биохимической беременности
Определить наступление биохимической беременности по внешним признакам невозможно. Для нее не характерны нарушения состояния в виде раннего токсикоза, нагрубания молочных желез или изменения настроения. Возможна только небольшая задержка менструации, которая не превышает недели. Месячные могут быть обильные, более продолжительные.
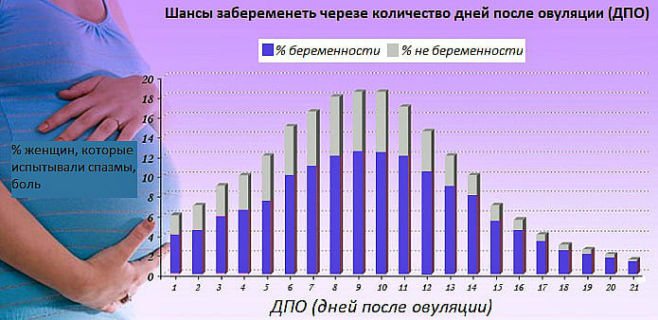
Тест на беременность может быть положительным на 2-3 сутки задержки. До какого полосатят тесты после биохимической беременности зависит от срока прерывания и изначального уровня ХГЧ. Возможны слабоположительные реакции на 10-12 день после оплодотворения, затем через 1-2 дня они бледнеют, а еще через сутки приходят месячные.
ХГЧ при биохимической беременности
Анализ на ХГЧ является обязательным способом контроля при ЭКО. В течение первых 3 недель невозможно определить наличие плодного яйца в полости матки, а изменения в анализах заметны.
Прирост ХГЧ при биохимической беременности происходит медленно. На 12-14 сутки в норме он должен составлять 100-150 МЕ/л. Если этот показатель ниже и продолжает снижаться при последующих измерениях, то вероятна неудача.
При подсадке двух эмбрионов может наблюдаться рост ХГЧ, затем кратковременный спад и опять начало роста, что говорит о гибели одного из зародышей. Если гибнут оба эмбриона, то концентрация гормона идет только на спад.
Месячные после биохимической беременности
Менструации после неудачной беременности наступают в небольшой задержкой, потеря крови может быть больше, чем обычно. Иногда увеличивается на 1-2 дня продолжительность месячных. Но следующий цикл проходит без изменений.
Нужно ли лечить биохимическую беременность?
Специального лечения биохимическая беременность не требует. Отторжение эндометрия происходит в естественных условиях, в полости матки не остаются остатки плодного яйца, а плацентарные ткани еще не сформировались. Поэтому выскабливание, как при аборте в позднем сроке, не проводится.
Лечение проводится только в случае, если установлены причины неоднократного повторения прерывания беременности в раннем сроке.
Обследование после биохимической беременности
Необходимость диагностики при прерывании в раннем сроке зависит от многих факторов. Биохимическая беременность с третьей попытки ЭКО позволяет выставить диагноз привычного невынашивания и проводить углубленное обследование.
Эмбрионы, подготовленные для следующих попыток, подвергают предимплантационной генетической диагностике. Этот метод позволяет исключить генетические аномалии и хромосомные болезни. У 5-дневного эмбриона берут один бластомер, которого достаточно для проведения ПЦР-диагностики следующих заболеваний:
- гемофилия А;
- муковисцидоз;
- синдром Патау, Эдвардса, Дауна;
- серповидно-клеточная анемия.
Будущая мама также проходит обследование, которое помогает установить причину срыва протокола. Для диагностики возможного антифосфолипидного синдрома, системной красной волчанки, необходимы следующие анализы:
- антифосфолипидные антитела;
- волчаночный антикоагулянт;
- антитромбин III;
- антитела к кардиолипину;
- Ig A, M, G к бэта-2-гликопротеину.
Если причиной биохимической беременности является возможный вялотекущий хронический эндометрит, то необходимо исключить наличие инфекционной патологии. Для этого применяется ПЦР-диагностика, которая помогает выявить хламидий, превышение титров уреа- и микоплазм и других возбудителей, незаметных в обычном мазке.
Источники
- http://www.probirka.org/tehnologii-i-programmy/biohimicheskaya-beremennost-pri-eko.html
- http://eco.birth-info.ru/752/pregnancy-eko-Biokhimicheskaya-beremennost/
- https://MyZachatie.ru/zhenskie-zabolevaniya/biohimicheskaya-beremennost.html
- https://EkoVsem.ru/procedura/beremennost/biohimicheskaja-beremennost-pri-eko.html
- http://mirmam.pro/biokhimicheskaya-beremennost-eko/
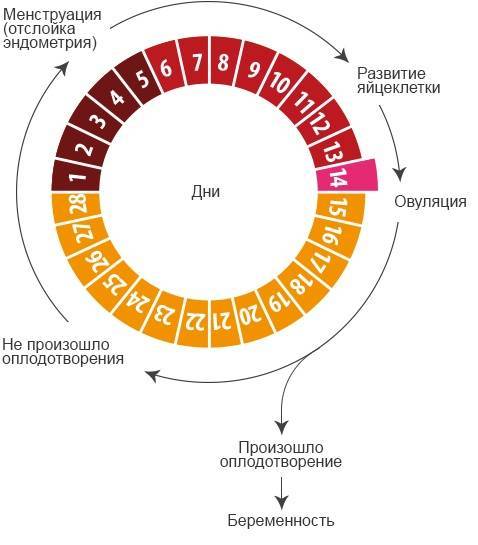
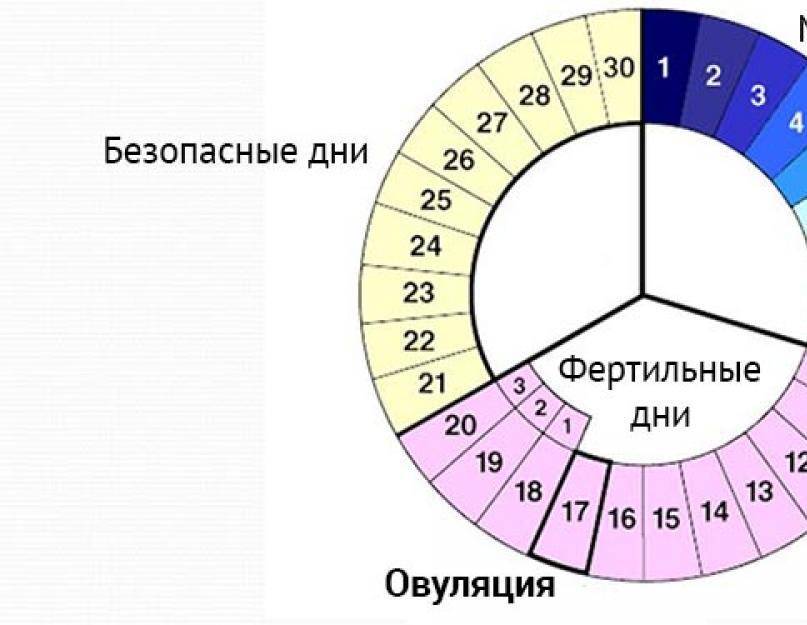
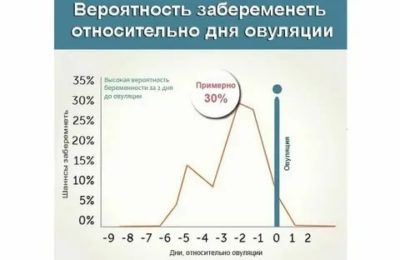
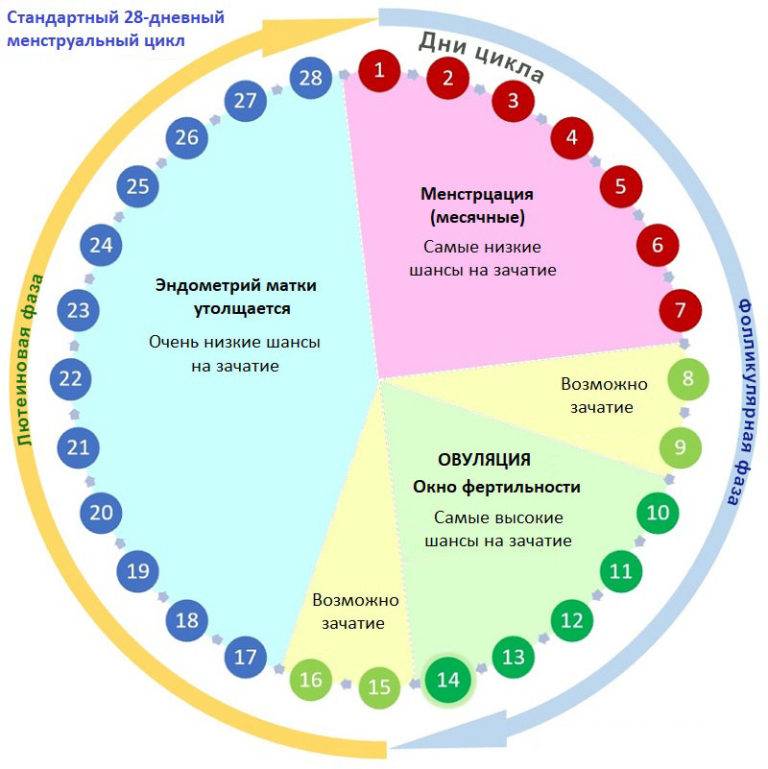
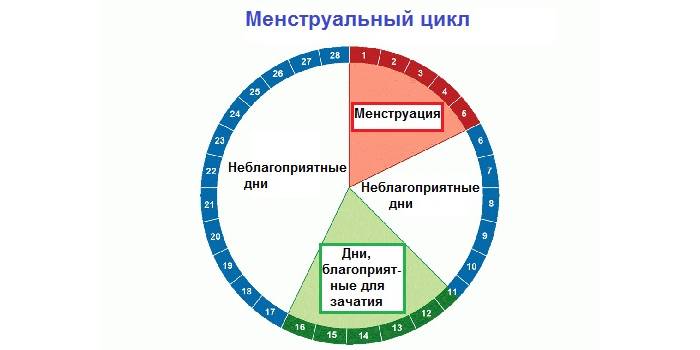
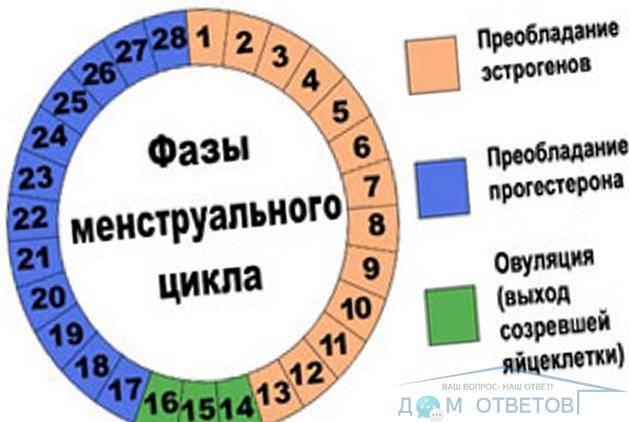
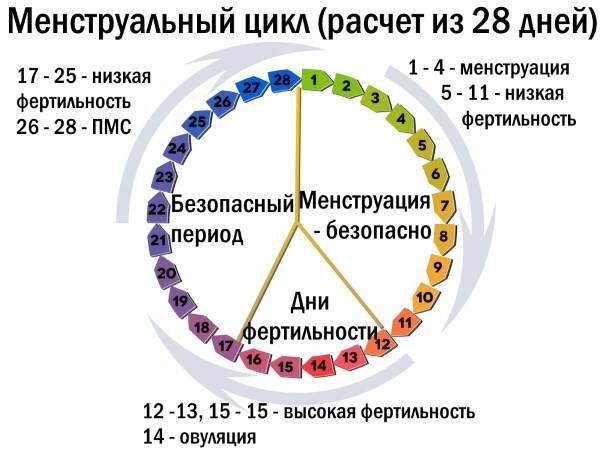
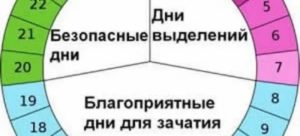
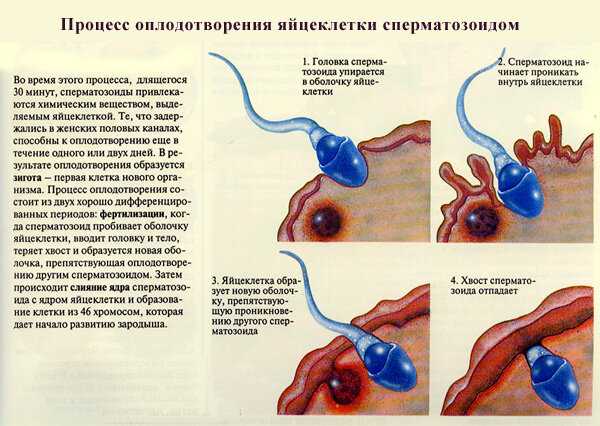
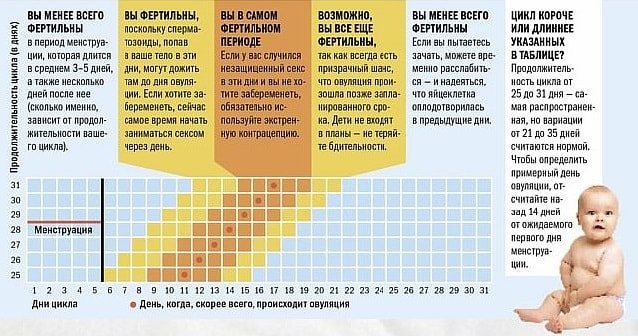
Нюансы процесса зачатия
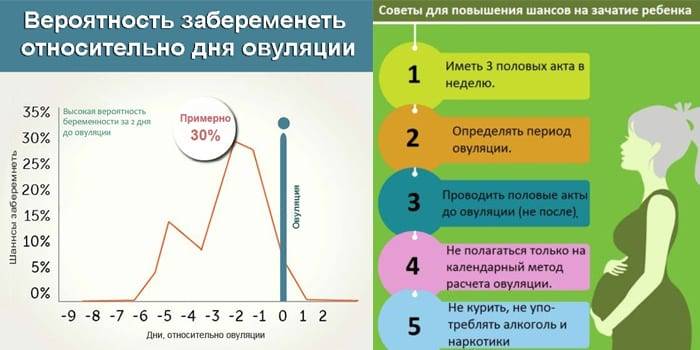
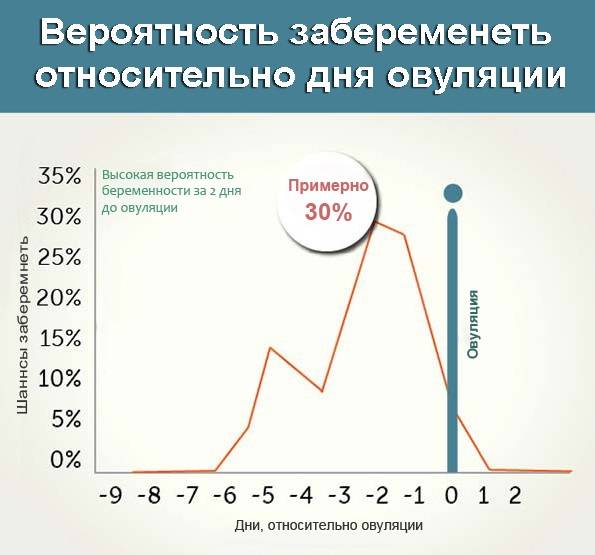
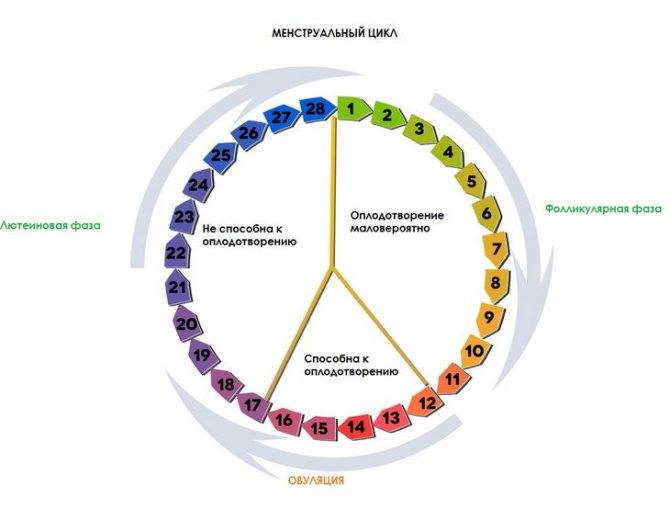
Теперь давайте рассмотрим, как происходит зачатие, чтобы лучше понимать, когда можно забеременеть, а когда шансы будут крайне малы.
После того как сперматозоиды слились с яйцеклеткой, она прикрепляется к матке и начинает развиваться, превращаясь в плод. Процесс прикрепления может вызывать некоторые болевые ощущение, а также тянущее чувство внизу живота.

После овуляции, если оплодотворения не произошло, наступление беременности невозможно, вплоть до следующего цикла.
Сперматозоиды
Важно знать и о природе сперматозоидов:
- Для их созревания требуется 8 – 10 дней, так что в течение этого времени будущий отец должен серьезно относиться к своему рациону, исключив из него никотин и этанол.
- У мужчины ограниченный запас спермы, и необходимо некоторое время, чтобы она “вызревала”. То есть, непродуктивно, желая забеременеть, заниматься сексом ежедневно – это скажется на качестве сперматозоидов, сделает их слабыми. Лучше, чтобы частота половых актов была 3-4 раза в неделю.
Психологический настрой
Для женщины, желающей завести ребенка, очень важно сохранять позитивный настрой и не зацикливаться на попытках, даже если желание, чтобы все “свершилось”, очень велико. Зачастую будущая мама бывает слишком напряжена, постоянно думает о беременности, изматывает себя выполнением различных советов или ритуалов, способствующих зачатию
Зачастую будущая мама бывает слишком напряжена, постоянно думает о беременности, изматывает себя выполнением различных советов или ритуалов, способствующих зачатию.
Симптомы замершей беременности в I триместре
Определить, что плодное яйцо погибло можно с помощью наблюдения за характером выделений из половых путей, общим самочувствием, токсикозом, а также за поведением графика базальной температуры. Это будут лишь косвенные симптомы замершей беременности на ранних сроках, но их наличие послужит сигналом к тому, чтобы обратиться к врачу и провести более тщательные исследования.
Выделения
Несмотря на то, что эмбрион погибает, какое-то время плодное яйцо находится в матке. Если выкидыш не произошел в первые часы, то организм будет избавляться от плода постепенно.
- В первые 1-2 дня после начала регресса в развитии плода выделения имеют обычный белесый цвет и обычную консистенцию.
- В течение последующих нескольких дней эмбрион начинает разлагаться. Это процессы затрагивают плодное яйцо, которое начинает постепенно отслаиваться от стенки матки, куда оно имплантировалось ранее. В выделениях могут появиться красноватые прожилки.
- Через 2 недели с момента гибели эмбриона отслойка плодного яйца бывает более очевидной. Выделения становятся кровянистыми, приобретают красно-коричневый цвет.
Как правило, при появлении крови женщина обращается к гинекологу, который диагностирует погибшую беременность. Но этот симптом не обязательно говорит о том, что эмбрион прекратил свое развитие. Возможно, он жив, а отслойка началась совершенно по иным причинам.
Токсикоз
Если тошнота началась с первых недель беременности, то по изменению ее частоты и интенсивности можно судить о том, что с эмбрионом не все в порядке. Токсикоз при беременности начинает появляться после имплантации оплодотворенной яйцеклетки в матку, поэтому увеличение концентрации гормона ХГЧ в крови заставляет тошноту и рвоту усиливаться.
- В первые сутки после того, как эмбрион погиб, тошнота может проявляться так же, как и в то время, пока беременность развивалась.
- В последующие сутки уровень ХГЧ начинает снижаться, поэтому, если у будущей матери присутствовала рвота, то она может превратиться в легкое ощущение тошноты.
- Спустя 4-5 суток токсикоз пропадает.
- Другим вариантом изменения проявлений интоксикации может стать внезапное прекращение рвоты и тошноты.
Нужно помнить, что уменьшение количества рвотных позывов может быть признаком естественного прекращения токсикоза в связи с привыканием организма матери к наличию беременности.
Общее самочувствие
Разлагающееся плодное яйцо, которое не вышло из матки, со временем будет способствовать ухудшению общего состояния здоровья. Однако этот симптом появляется тогда, когда погибшая беременность находится в теле матери длительный срок.
- Слабость, головокружение и тянущие ощущения внизу живота появляются спустя примерно 3 недели после того, как эмбрион гибнет.
- Резкие боли в матке и незначительное повышение до 37,7 появляется через 4 недели после гибели эмбриона.
- Высокая температура и схваткообразные боли в матке, сопровождающиеся общей слабостью и потерей сознания наблюдаются спустя 5 недель после гибели эмбриона.
Долгое нахождение разлагающегося плодного яйца в теле женщины чревато сильным воспалением, которое может перерасти в сепсис
Поэтому нужно проявить особое внимание к другим признакам замершей беременности на ранних сроках беременности, чтобы вовремя провести выскабливание полости матки
Изменения в графике БТ
Многие женщины продолжают вести ежедневное наблюдение за базальной температурой даже после наступления беременности. Это станет еще одной возможностью вовремя заметить первые признаки гибели плода, причем, температура среагирует быстрее всех остальных симптомов.
- Уже через двое суток линия БТ на графике начнет движение вниз. В норме градусник должен показывать температуру не ниже 37 градусов. Однако примерно через 48 часов после прекращения жизнедеятельности эмбриона она опустится до значений 36,9 – 36,8.
- Через 4 дня температура опустится до 36,7 градусов и продержится на таком значении еще несколько суток.
- Далее процесс разложения плодного яйца вступит в более активную фазу, и на возникновение воспалительного процесса в органах малого таза БТ отреагирует резким подъемом.
Однако в некоторых случаях прекращение развития эмбриона не отражается на показателях базальной температуры. Тогда беременной следует опираться на ряд вышеперечисленных симптомов.
Итог
Совершенствуясь с каждым годом, процедуры, помогающие женщинам забеременеть, становятся все более доступными и разнообразными. В зависимости от выбранной методики оплодотворения, будущие родители подвергаются определенным манипуляциям и лечению. Для того, чтобы получить подходящий эмбрион, необходимо наличие одной здоровой яйцеклетки и сперматозоида.
При помощи медицинских препаратов в организме женщины создается необходимое состояние всех систем, для имплантации, полученных вне тела, эмбрионов. Поддерживая организм женщины, врачи помогают перенести период адаптации и беременности, способствуя удачному ее завершению.