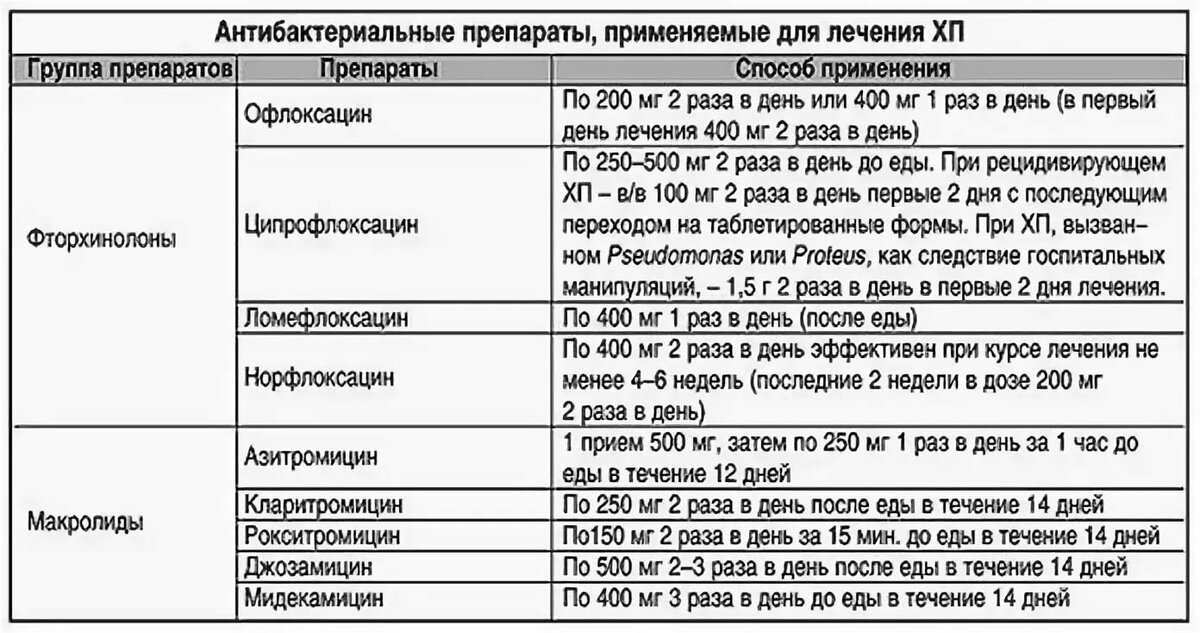
Как понять, что у грудного ребенка до года болит ухо: признаки отита и других заболеваний, особенности лечения
Содержание статьи
- Методы лечения
- Медикаментозное лечение
- Антибиотики при воспалении среднего уха у ребенка
- Гигиенические процедуры
- Причины заболевания детей грудного возраста
- Наиболее распространенные детские заболевания ушей
- Диагностика
- Терапевтические мероприятия при отите
- Наружный отит
- Средний отит
- Гнойный отит
- Вирусный отит
- Аллергический отит
- Грибковый отит
- Профилактика отита у грудничков
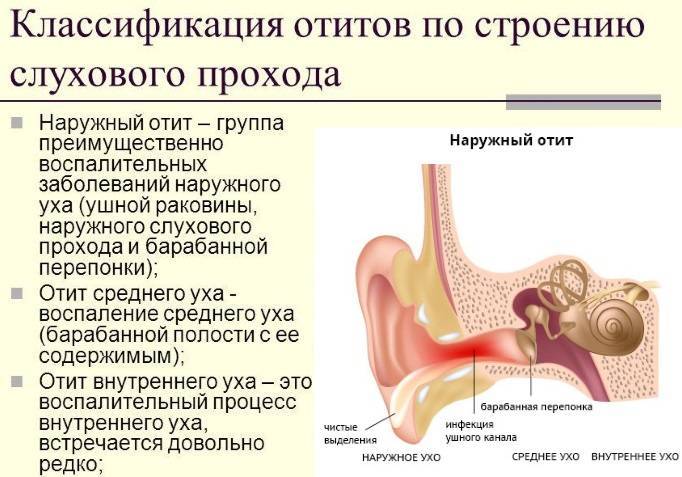
- Классификация
- Наружный
- Средний
- Гнойный
- Вирусный
- Аллергический
- Грибковый
- Первая помощь при острой боли у ребенка
- Терапия отита у грудничков
- Народные рецепты
- Использование назначенных капель
- Факторы риска
- Неумение сморкаться и обильное выделение слизи
- Частые срыгивания
- Предрасположенность
- Причины и факторы риска
- Как распознать отит у грудничка: основные симптомы
Методы лечения
Затягивать с терапией воспалений среднего уха не стоит. Начинайте вылечивать недуг сразу после постановки диагноза. Терапевтический курс состоит из комплекса процедур.
Медикаментозное лечение
- Антибиотики. Необходимы при обнаружении симптоматики гнойного или катарального отита. Трехмесячным–годовалым малышам назначают принимать внутрь сиропы «Амоксиклав», «Амосин». При тяжелом течении воспалительного процесса противомикробные препараты вводятся внутримышечно, внутривенно.
- Жаропонижающие, обезболивающие. Лихорадку у грудничков лучше устранять сиропами и свечами. Младенцам с рождения до 6 месяцев купите «Нурофен», с седьмого месяца можно давать сироп парацетамола.
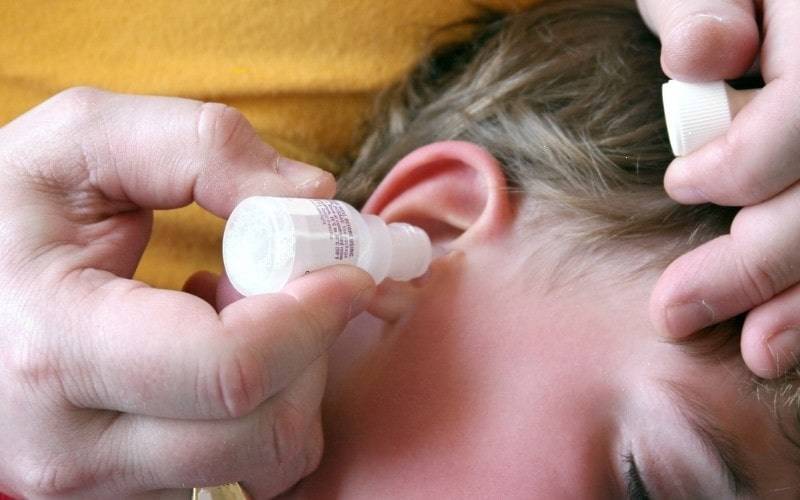
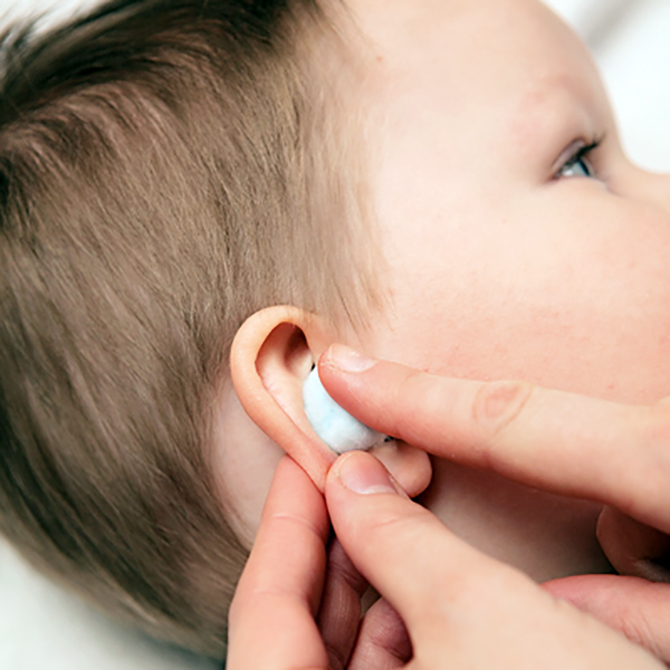
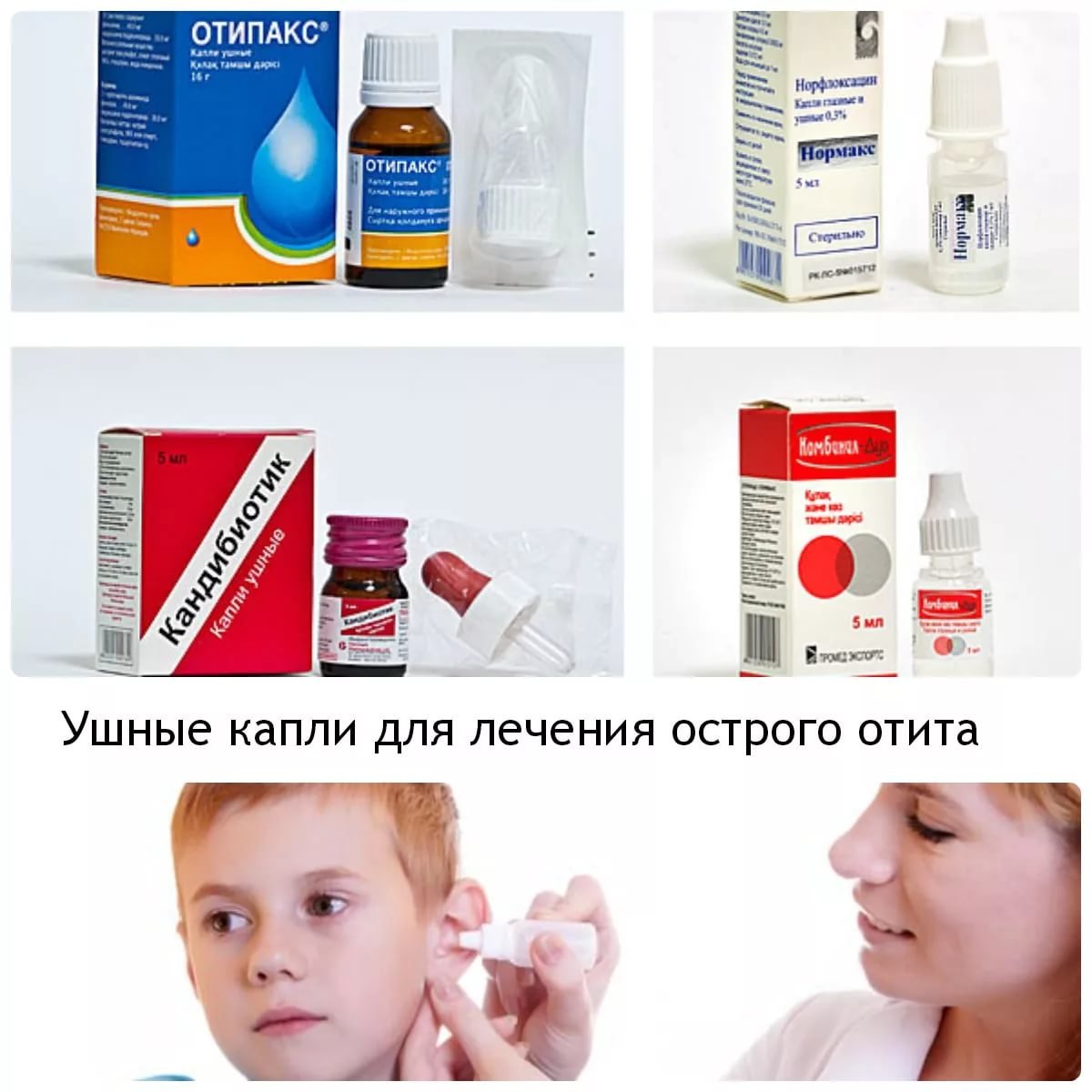
- Капли ушные. «Отинум», «Отипакс» не закапывают внутрь детям до 6–12 месяцев, а наносят на ватку и закладывают тампон в ушко. Капли перед применением нужно согреть. При гнойных выделениях применять их нельзя.
- Капли назальные. Детишкам до года купите «Називин». Это сосудосуживающий препарат. После закапывания малыш легче дышит, слизь из носа не стекает в ухо. Используйте «Називин» каждые 5–6 часов.
- Противоаллергические капли. Нужны, если у ребенка аллергический отит. Педиатр назначит капли «Зодак», «Зиртек». Принимать их нужно по возрастной дозировке утром и вечером.
Антибиотики при воспалении среднего уха у ребенка
Не уменьшайте дозы, назначенной врачом, иначе препарат будет неэффективен. Даже если малыш почувствует себя лучше уже через 2-3 дня, не прерывайте лечения. Не долеченный отит у грудных детей имеет тенденцию к рецидиву. Если после 2-3 суток лечения нет заметного улучшения, у ребенка по-прежнему сохраняется высокая температура и он плачет, необходимо повторно обратиться к врачу.
- Откажитесь на время от прогулок. При выходе из дома, надевайте ребенку теплую “дышащую” шапочку, которая хорошо закрывает уши.
- Регулярно проветривайте комнату малыша. Чистый и прохладный воздух облегчит дыхание. Воспаление уха – не повод излишне кутать ребенка, одевать его необходимо исходя из температуры в комнате. Контролируйте, чтоб ребенок не перегревался и не замерзал: горячая и влажная шея указывают на то, что ребенку слишком жарко, а холодные руки и нос, что он замерз. Перегревание, также как и переохлаждение одинаково затрудняют процесс выздоровления.
- Не накладывайте теплые компрессы на область уха. Они могут усилить воспалительный процесс. Также не следует мазать область уха малыша согревающими мазями и спиртовыми настойками.
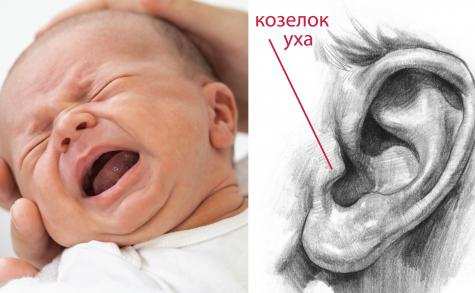
- Перед тем как закапать ухо, флакон с лекарством следует согреть в руках, уложить малыша на бок, оттянуть ухо назад и немного вверх, и только после этого закапывать.
Гигиенические процедуры
- Очищение носа от слизи. Используйте ватные жгутики, смоченные в воде. Убирайте сопли три–четыре раза в день. Промывайте носик морской водой с помощью «Аквамариса».
- Орошение горла. Новорожденным малышам дезинфицировать глотку можно с помощью «Мирамистина» четыре–пять раз в день.
- Очищение наружной части уха от гнойных выделений. Не убирайте слизь внутри ушной раковины. Чистите внешнюю часть мокрым ватным диском.
- При отите дети чувствуют себя лучше в горизонтальном положении. Носите новорожденного чаще торчком, сажайте после 6 месяцев. Боль в этот момент затихает, ребеночек успокаивается.
- Обильно поите. Отпаивание помогает разжижать и удалять слизь из евстахиевой трубы, ребенок лучше справляется с лихорадкой. Поить малыша в три месяца–годик нужно из бутылки небольшими порциями.
- Держите ушко в тепле. Спиртовой компресс, грелки использовать нельзя, а надеть тоненький чепчик, шапку можно днем или на ночь.
Причины заболевания детей грудного возраста
Помимо стандартных факторов, которые провоцируют воспаление в слуховом проходе, у детей первых дней жизни могут привести к отитам патологические роды, травмы, полученные при родоразрешении, недоношенность, инфицирование плода при прохождении родовых путей женщины, больной одной из инфекций, передающихся половым путем.
К дополнительным причинам, приводящим к отитам у детей первого года жизни, относят:
- Анатомические особенности
- Рост зубов
- Нарушение гигиены носовых ходов
- Нарушения гигиены помещения (сухой воздух, табачный дым)
- Аллергию
- Искусственное вскармливание
- Авитаминоз
- Нарушение температурного режима
- Неграмотная антибиотикотерапия
- Неполноценное питание
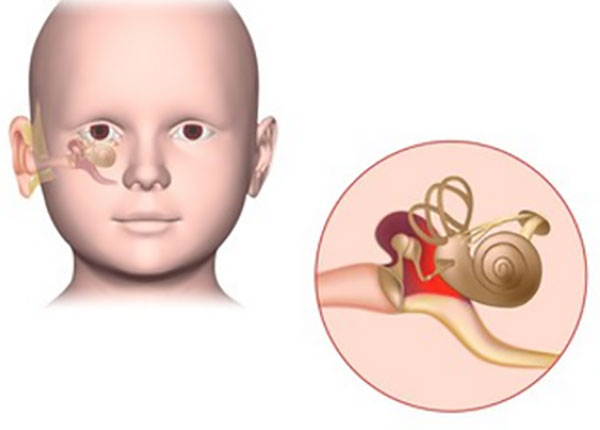
 Евстахиева труба новорожденного имеет анатомические особенности, способствующие развитию воспаления (она шире и короче). Она расположена практически горизонтально. Это значит, что свободный отток жидкости затруднен, слизистая оболочка трубы покрыта субстратом, который болезнетворные бактерии с удовольствием используют как питательную среду. Даже без дополнительных факторов совокупность анатомических особенностей способствует развитию воспалительных процессов в слуховом проходе малыша.
Евстахиева труба новорожденного имеет анатомические особенности, способствующие развитию воспаления (она шире и короче). Она расположена практически горизонтально. Это значит, что свободный отток жидкости затруднен, слизистая оболочка трубы покрыта субстратом, который болезнетворные бактерии с удовольствием используют как питательную среду. Даже без дополнительных факторов совокупность анатомических особенностей способствует развитию воспалительных процессов в слуховом проходе малыша.
Отит у грудного ребенка может быть спровоцирован неумением мамы прикладывать малыша к груди или погрешностями при кормлении ребенка из бутылочки. В случае если ребенок часто поперхивается, повышается вероятность заброса содержимого глотки по тубарному пути. Остатки молока и смеси — прекрасная среда для размножения бактерий. Размножаясь, гноеродная флора приводит к скоплению значимых количеств экссудата, который давит на барабанную перепонку, причиняя малышу боль.
Рост зубов у ребенка первого года жизни вызывает отек слизистой полости рта и нарушение носового дыхания. Этот процесс часто сопровождается аллергией, учащением возникновений респираторных заболеваний. Это провоцирует воспалительные процессы и в ухе. Дети, страдающие от любого вида аллергий, чаще болеют отитами.
У детей от года, особенно с лабильной нервной системой и склонных к плачу, воспаление слизистой среднего уха может быть спровоцировано постоянным хныканьем, криком. У детей 1–3 лет жизни воспаление среднего уха может провоцироваться постоянным плачем, частыми ОРВИ и детскими болезнями, повреждениями барабанной перепонки, аденоидами. Так как дети от 1,5–3 лет часто идут в садик, то в этом возрасте мамы их уже не кормят грудным молоком, которое обеспечивает иммунитет. Поэтому малыши начинают активно болеть детскими инфекциями (корь, скарлатина, ОРВИ), которые могут стать причиной описываемого недуга.
В возрасте 1,5–3 лет дети, особенно организованные, начинают проводить досуг совместно. Это очень полезно, но это означает, что возможны травмы уха (удар мячом или другим предметом), попадание в слуховой проход инородного предмета, попытки самостоятельного ухода за ушами (детки могут пытаться повторить действия родителей и воспользоваться ушными палочками, причем необязательно чистыми, если взрослые были недостаточно бдительны). Все эти механические повреждения способствуют воспалительным процессам в ухе.
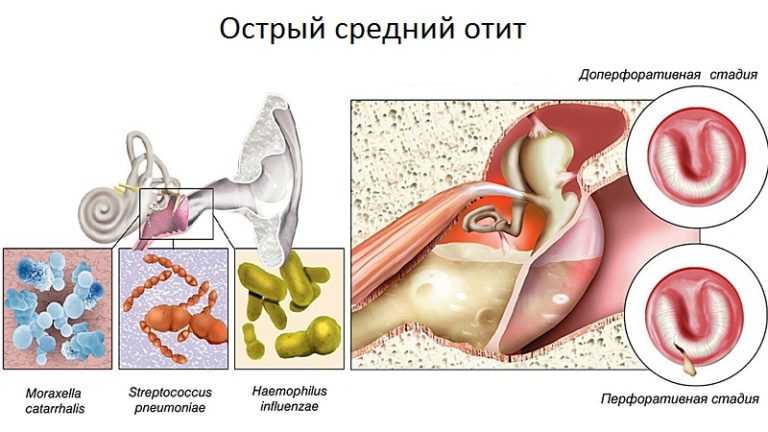
Наиболее распространенные детские заболевания ушей
Чаще всего у маленьких детей диагностируют ушные заболевания воспалительного характера. Воспаление в ухе у ребенка бывает следствием травмы органа слуха, результатом ангины, гриппа или банальной простуды и может развиваться в любом из отделов.
Обычно детей поражают следующие виды отитов:
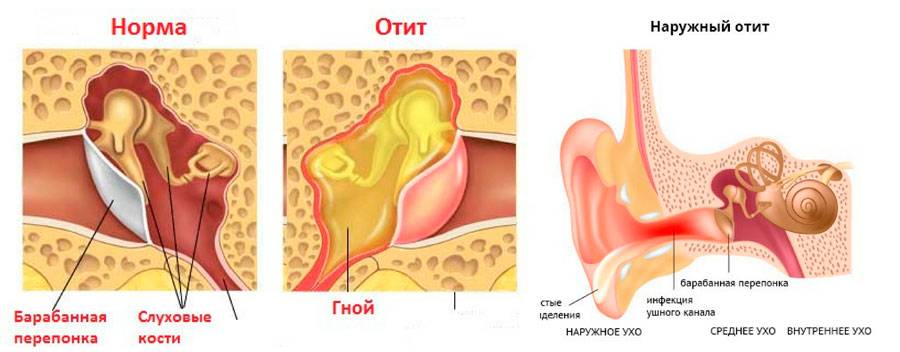
- Наружный отит уха. Патологическое состояние развивается в месте соединения ушной раковины и слухового прохода из-за поражения уха патогенной микрофлорой. Оно характеризуется появлением гнойников, выраженной гиперемией и болезненностью.
- Средний. Диагностируется у детей чаще всего. Возникает под воздействием болезнетворной микрофлоры на среднюю часть слухового прохода, включая барабанную перепонку. Начальная стадия характеризуется появлением лихорадки и стреляющих, отдающих в голову болей, а запущенная сопровождается появлением выраженных гнойных выделений.
- Внутренний отит уха (лабиринт). Самая редкая форма отита для маленьких детей. Процессу воспаления подвергается внутренняя часть уха, находящаяся за барабанной перепонкой. Помимо шума и болей в ушах сопровождается тошнотой, нарушениями равновесия и общей слабостью.
- Евстахиит. Поражению подвергается весь слуховой проход, из-за чего происходит его сужение. Заболевание проявляется сильной заложенностью уха, ощущением, что в нём переливается жидкость и выраженными болями.
Эти ЛОР-заболевания развиваются вследствие проникновения в ушную полость из верхних дыхательных путей и носоглотки патогенных микроорганизмов.
Как проверить, что у малыша развивается одно из этих заболеваний? По специфической симптоматике. Все они имеют сходную в общих проявлениях клиническую картину: у ребенка болит ухо, в поражённой области появляются жжение и зуд, из слухового прохода вытекает зеленоватая жидкость. При отсутствии адекватного лечения эти патологические состояния переходят в запущенную стадию, следствием которой становится развитие серьёзных, угрожающих жизни малыша, осложнений.
Диагностика
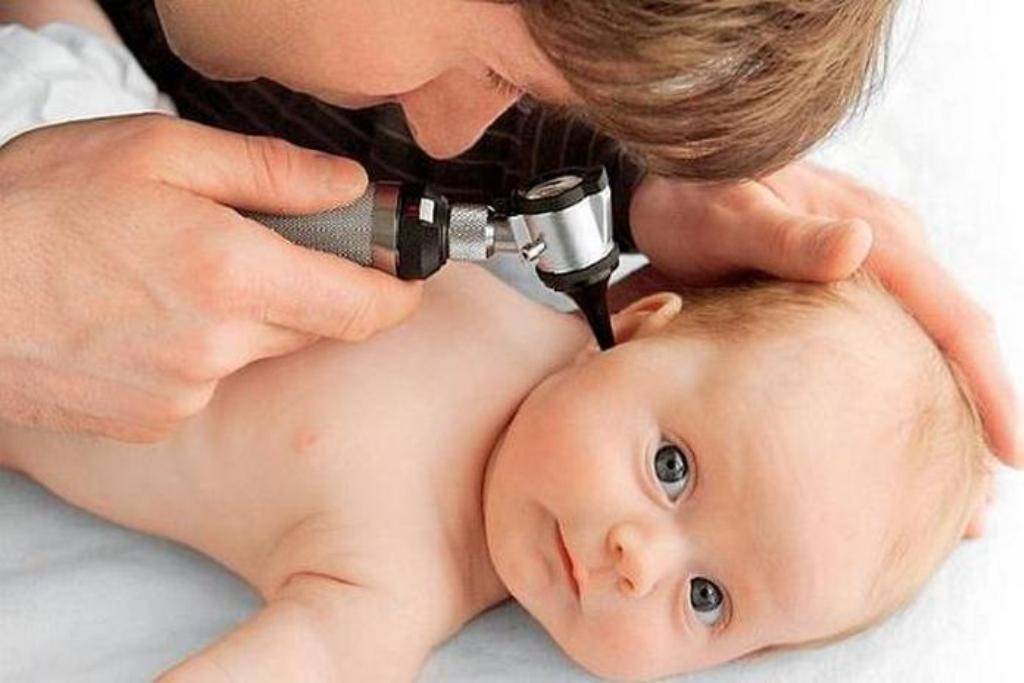
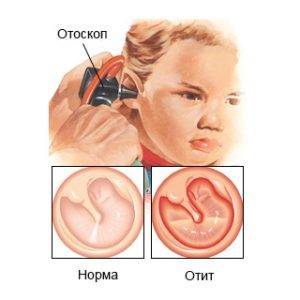
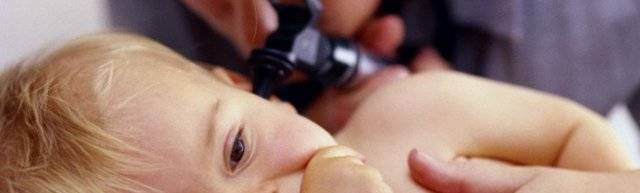
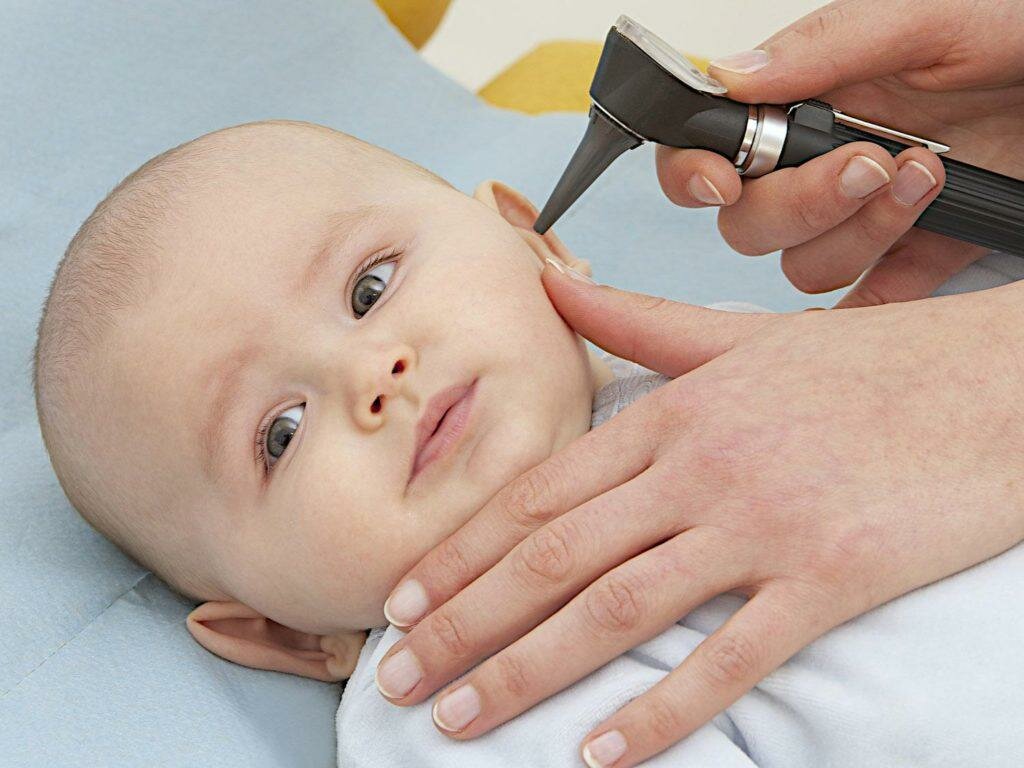
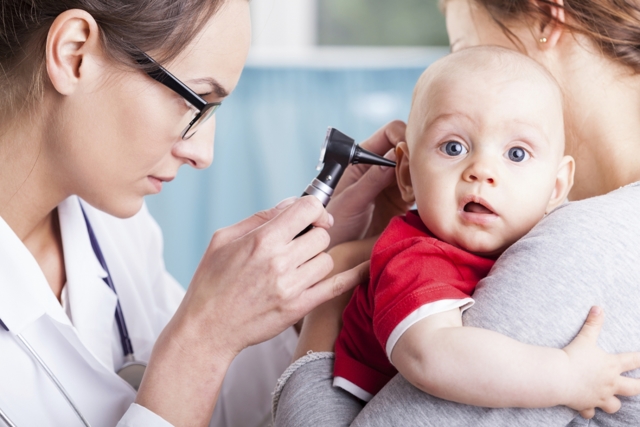
 Врач диагностирует отит с помощью отоскопа
Врач диагностирует отит с помощью отоскопа
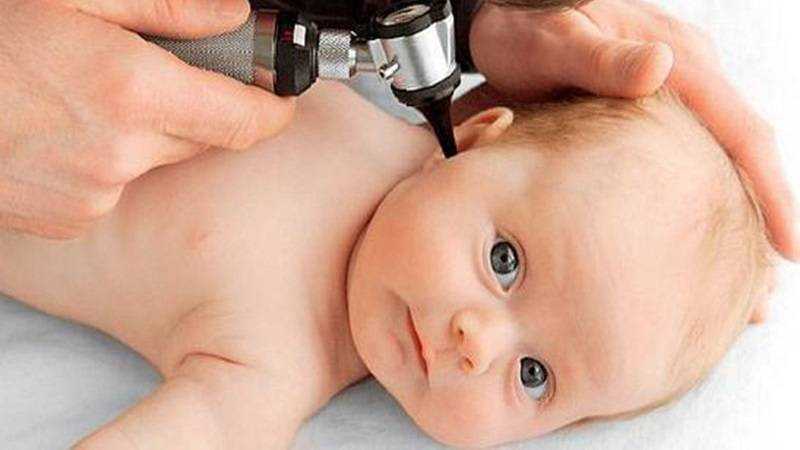
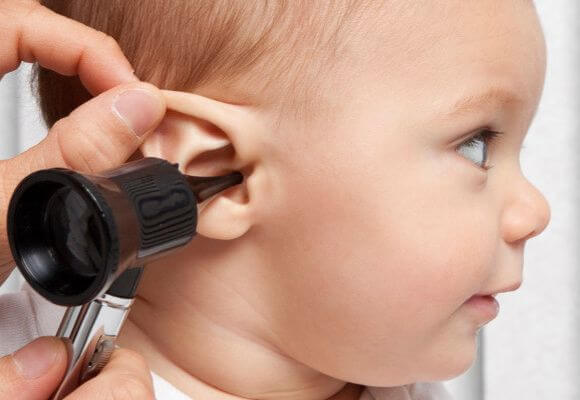
Стандартный способ диагностирования отита – это осмотр уха при помощи отоскопа. Отоскоп – специальный прибор по типу короткой дудочки со встроенным освещением внутри. Врач вставляет прибор в ухо, продвигает поближе к перепонке и включает свет. Так специалист сможет установить форму отита, определить наличие жидкости за перепонкой и решить вопрос о целесообразности парацентеза, шунтирования.
При сложных отитах дополнительно назначается проведение аудиограммы. Безболезненный процесс, при котором малышу одевают наушнички и пытаются определить степень поражения слуха. Однако это чаще практикуют на уже подросших детках, поскольку крохи еще не могут показать что они слышат, а что нет.
А вот как выглядит буллезный отит у детей и какое лечение необходимо проводить, указано здесь.
Терапевтические мероприятия при отите
В отдельных случаях болезнь может пройти и без использования лекарственных средств. Но это редкость и полагаться на самоизлечение не стоит. Терапию против болезни необходимо проводить в любом случае. Только стоит помнить, что при разных видах отита она значительно отличается.
ЛОР-врач разделяет болевые ощущения в ушах по трем категориям:
- острота формы;
- насколько глубоко засело воспаление;
- вид и причину.
Показатели влияют на назначение правильного лечения.
Наружный отит
Это наиболее легкая форма заболевания ушной полости. Вылечить ее можно быстро. Но если причиной будет травма барабанной перепонки или несоблюдение правил чистки ушей, то лечение будет длительное и болезненное. При условии, что недуг появился вследствие аллергии или воспаления терапия будет кратковременной.
Используются разного рода мази, делают примочки. Нередко врач выписывает турунды из марли, пропитанные борным спиртом или физиотерапию. Если отит у грудничка проходит в диффузной форме – возникает повышенная температура тела и больного отправляют на стационарное лечение.
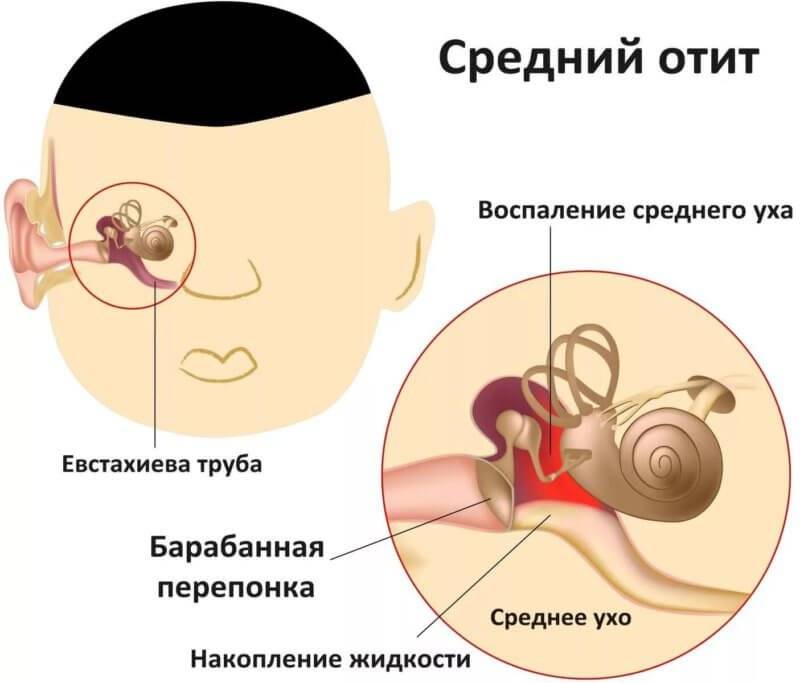
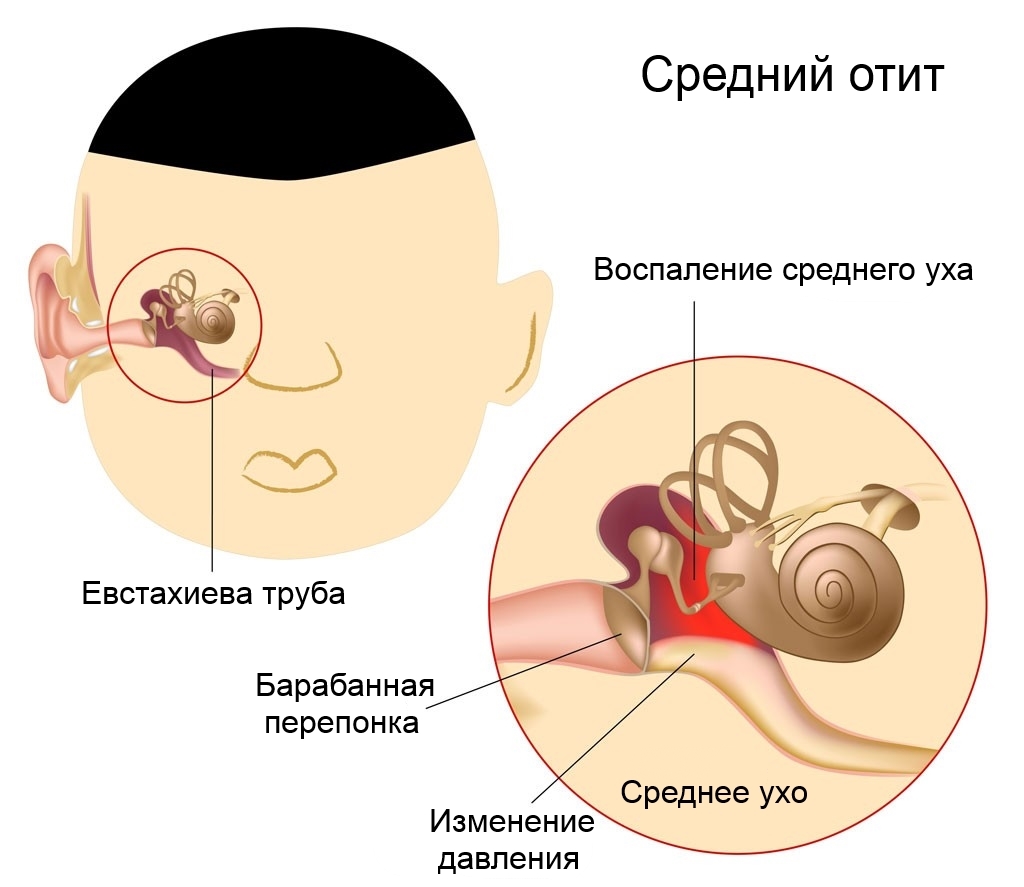
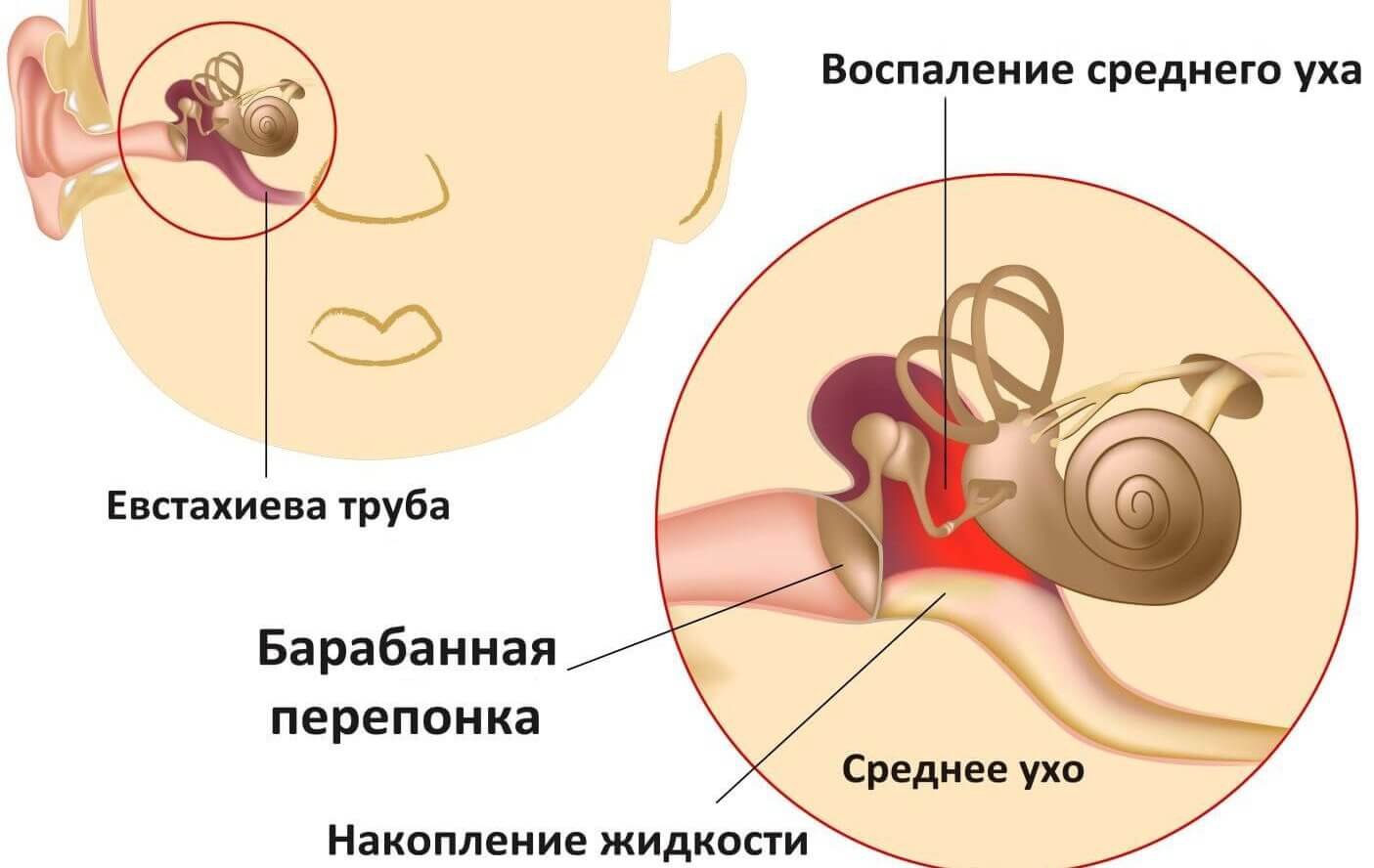
Средний отит
Отит среднего уха проходит в двух формах – острой и хронической. Лечатся они с помощью разных медикаментозных наборов. Если появились гноевые выделения, то лечение марлей, пропитанной борным веществом, категорически запрещено. Манипуляция принесет ребенку невыносимую боль.
Малышам приписывают УФО и УВЧ – процедуры вперемежку с медикаментозными средствами. Обязательно применяют капли для носа, которые суживают сосуды и убирают оттеки.
Гнойный отит
Среднее ухо подвергается такой форме отита, как гнойный. Именно это вещество делает лечение длительным и сложным, так как возбудителей болезни может быть несколько. Родителям нужно обеспечить отход гноя и следить за тем, чтобы слуховой проход не был закрыт.
Устранение боли проводят не без участия антибиотиков. В дополнение к ним, выписывают процедуры и капли, что сужают сосуды. Родителям нужно регулярно убирать выделяемый гной с ушной полости. Но делать процедуру не ушными палочками, а свернутым из ваты тампоном. В отдельных случаях специалист назначает капли в ухо или другого роды процедуры.
Вирусный отит
Буллезный отит у грудничка (иногда называют вирусный) прогрессирует в отдельных отделах слухового прохода. Отличается причиной возникновения. Как только бактерия попала вовнутрь, начинается интенсивное выделение гнойной жидкости. В этом случае, используется противовирусная терапия, поскольку антибактериальные препараты не принесут никакой пользы. Очень влияет на иммунитет, в результате чего он снижается.
По этой причине используют целый комплекс медикаментозных средств:
- антибиотики;
- противовирусные препараты;
- иммуномодуляторы.
Аллергический отит
Аллергический отит бывает внешним, но при отсутствии адекватного лечения переходит в среднее ухо. Проявляется в гнойной форме. Различить такой вид недуга в малышей сложно, поскольку не присутствуют болевые ощущения.
Лечение проходит с помощью антибиотиков, антигистаминов и сосудосуживающих средств. Основным направлением в терапии является ликвидация аллергии, ведь именно она возбудитель болезни.
Грибковый отит
Проходит грибковый отит во внешнем виде. Проявляется чесоткой уха, возникновением корочки и шелушением кожи в проходе.
Лечится при помощи препаратов от грибка, применении иммунотерапии и наполнении организма витаминами. Не стоит забывать о гигиене ушей и соблюдении диеты.
Профилактика отита у грудничков
Чтобы не допустить развития отита у малыша, необходимо соблюдать следующие профилактические меры:
Поскольку возникновение отита, как правило, провоцируют выделения из носа, необходимо исключить факторы, способствующие пересыханию слизистой носоглотки (при которой и начинают появляться выделения из носа):
недопустим сухой и теплый воздух в помещении – регулярно проветривайте помещение, используйте дополнительно увлажнитель воздуха; проводите регулярно влажную уборку; не допускайте контакта ребенка с потенциальными аллергенами – сигаретный дым, пыль, перхоть животных. Освободите помещение, в котором спит ребенок от пушистых и мягких игрушек
Особое внимание уделите возможной пищевой аллергии у ребенка
Начинайте лечить простуду как можно раньше. Держите носовые ходы в чистоте. При насморке у малыша обязательно оттягивать слизь из носика с помощью специальных приспособлений (аспираторов); кроме того, насморк не следует запускать, так как в итоге он может привести к отиту и другим неприятным заболеваниям.
Старайтесь не допускать простудных заболеваний и ОРВИ, избегайте контакта с больными детьми.
После кормления грудничка следует обязательно подержать «столбиком» – если он срыгнет, будучи в лежачем положении, существует большая вероятность того, что молоко попадет в нос, а оттуда – в евстахиеву трубу. Если у ребенка часто повторяется отит, кормите его в вертикальном положении или хотя бы под углом в 45 градусов.
Напоследок нужно отметить, что вовремя выявленный отит, лечением которого занимается квалифицированный врач-отоларинголог, имеет самые лучшие прогнозы на быстрое и полное излечение.
Классификация
Воспалительный процесс может иметь разную природу происхождения и локализацию
Чтобы определить курс лечения, важно поставить точный диагноз, так как медикаменты подбираются в зависимости от причины прогрессирования патологии и симптоматики
По особенностям течения патологии выделяют следующие формы отита:
- Хроническая. Форма характеризуется вялым течением, эпизодическими обострениями и слабо выраженной симптоматикой в периоды ремиссии. Хронический отит диагностируют, если признаки заболевания наблюдаются в течение более 3 месяцев. При данной форме повышается риск развития осложнений.
- Острая. Характеризуется выраженным проявлением симптомов. Длительность составляет 1-3 недели. При отсутствии лечения в дальнейшем отит переходит в хроническую форму, симптомы могут ослабнуть или полностью исчезнуть.
- Подострая. Форма отличается относительно слабо выраженными симптомами и средней длительностью. Воспаление сохраняется в течение 3-12 недель в зависимости от особенностей организма.
По причинам возникновения отит бывает следующих форм:
- Инфекционный. Сюда относят заражения любыми патогенами: вирусами, бактериями, грибками, паразитами, простейшими.
- Неинфекционный. Развивается вследствие травмы или аллергии. Позднее из-за создания благоприятных условий для развития патогенов пораженная область может быть вторично инфицирована.
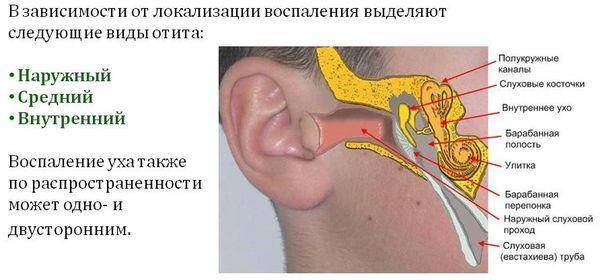
По месту локализации отит делят на наружный, средний и внутренний. Наиболее опасным является последний, так как заболевание затрагивает глубокие ткани. Повышается риск инфицирования клеток головного мозга. Отит может быть комбинированным. Подобное происходит, когда очаги инфекции распространяются из-за отсутствия терапии. Дополнительно существует левосторонний, правосторонний и двусторонний отит.
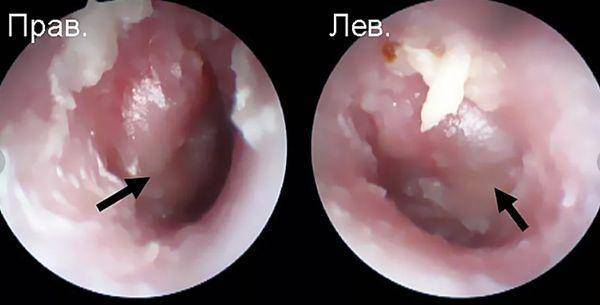
В зависимости от типа поражения тканей и симптоматики выделяют следующие разновидности отита:
- Экссудативный. Характеризуется выделением жидкости без гнойных примесей.
- Катаральный. Сопровождается выраженным отеком, покраснением и чувством жжения.
- Гнойный. Отличительной чертой является наличие специфических выделений.
- Буллезный. В области барабанной перепонки появляются волдыри с жидким содержимым. В экссудате присутствуют вкрапления крови.
- Адгезивный. В результате вялого течения воспалительных процессов, медленного заживления тканей и местного нарушения работы иммунной системы на месте функциональных оболочек и полостей возникают спайки. Они препятствуют нормальной работе органов слуха.
Наружный
Наружный отит поражает ткани, расположенные близко к ушной раковине. Заболевание легко определить при осмотре, так как в большинстве случаев обнаружить фурункулы и другие повреждения можно без дополнительных инструментов. Наружный отит относительно безопасен и редко приводит к развитию осложнений.
Средний
Средний отит поражает более глубокие слои тканей. Заболевание представляет угрозу при выраженном ослаблении иммунитета и отсутствии лечения. Отличить патологию в большинстве случаев удается после инструментального обследования. Существует риск дальнейшего распространения инфекции.
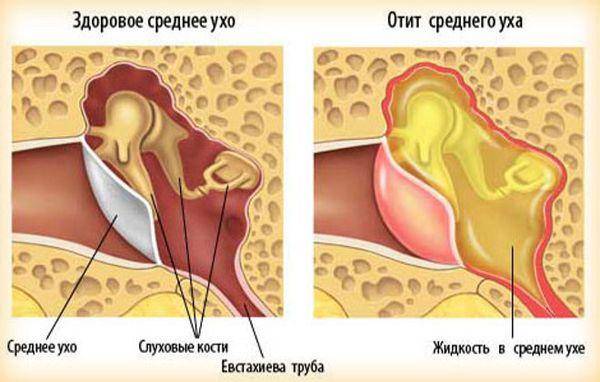
Гнойный
Гнойный отит развивается при нарушении целостности оболочек. При заболевании наблюдаются специфические выделения, которые возникают в результате сопротивления иммунной системы. Гнойный отит наиболее часто развивается при инфекционном поражении.
Вирусный
Вирусный отит диагностируется, если полость уха оказалась заражена вирусами. Чаще всего это происходит при распространении инфекции из носоглотки, но патогены с кровью и лимфой могут проникнуть из любого органа при наличии хронического заболевания.
Аллергический
Аллергический отит характеризуется наличием патологических изменений тканей органов слуха в результате нарушения работы иммунной системы и частого контакта с раздражителями. Сама по себе индивидуальная непереносимость не становится прямой причиной развития заболевания, но создает благоприятные условия для проникновения патогенов.

Грибковый
Грибковый отит развивается вследствие проникновения грибка в полость уха. Заболевание отличается специфическими симптомами. При грибковом отите усиливается зуд. Часто наблюдаются черные или белые выделения.
Первая помощь при острой боли у ребенка
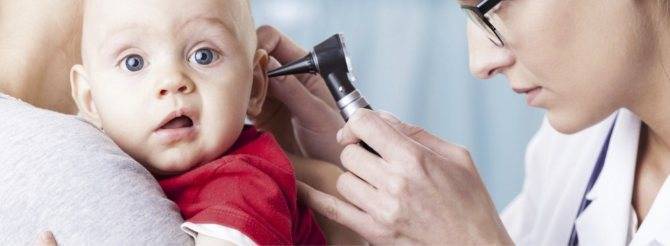
Осмотр ребенка специалистом
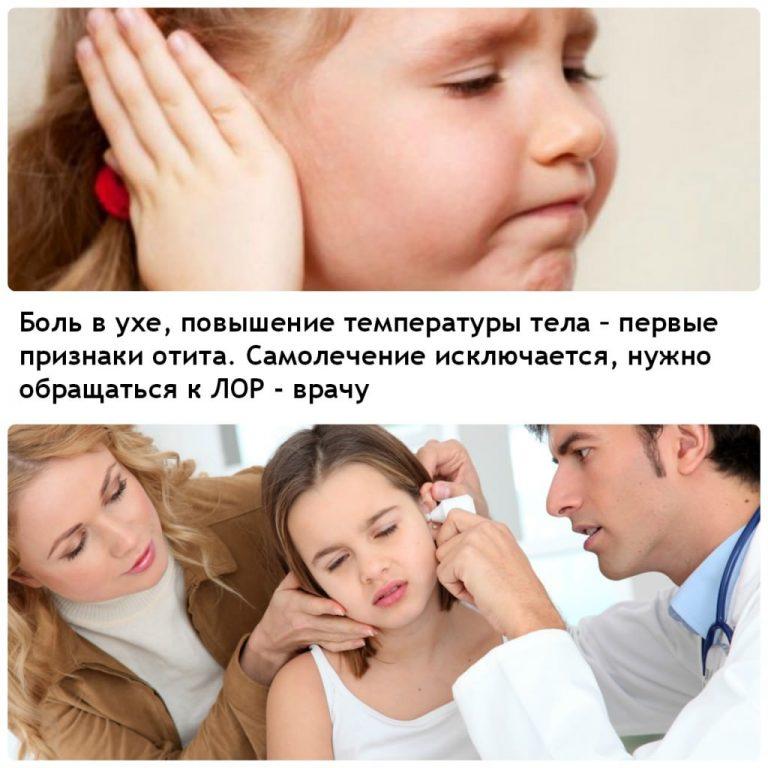
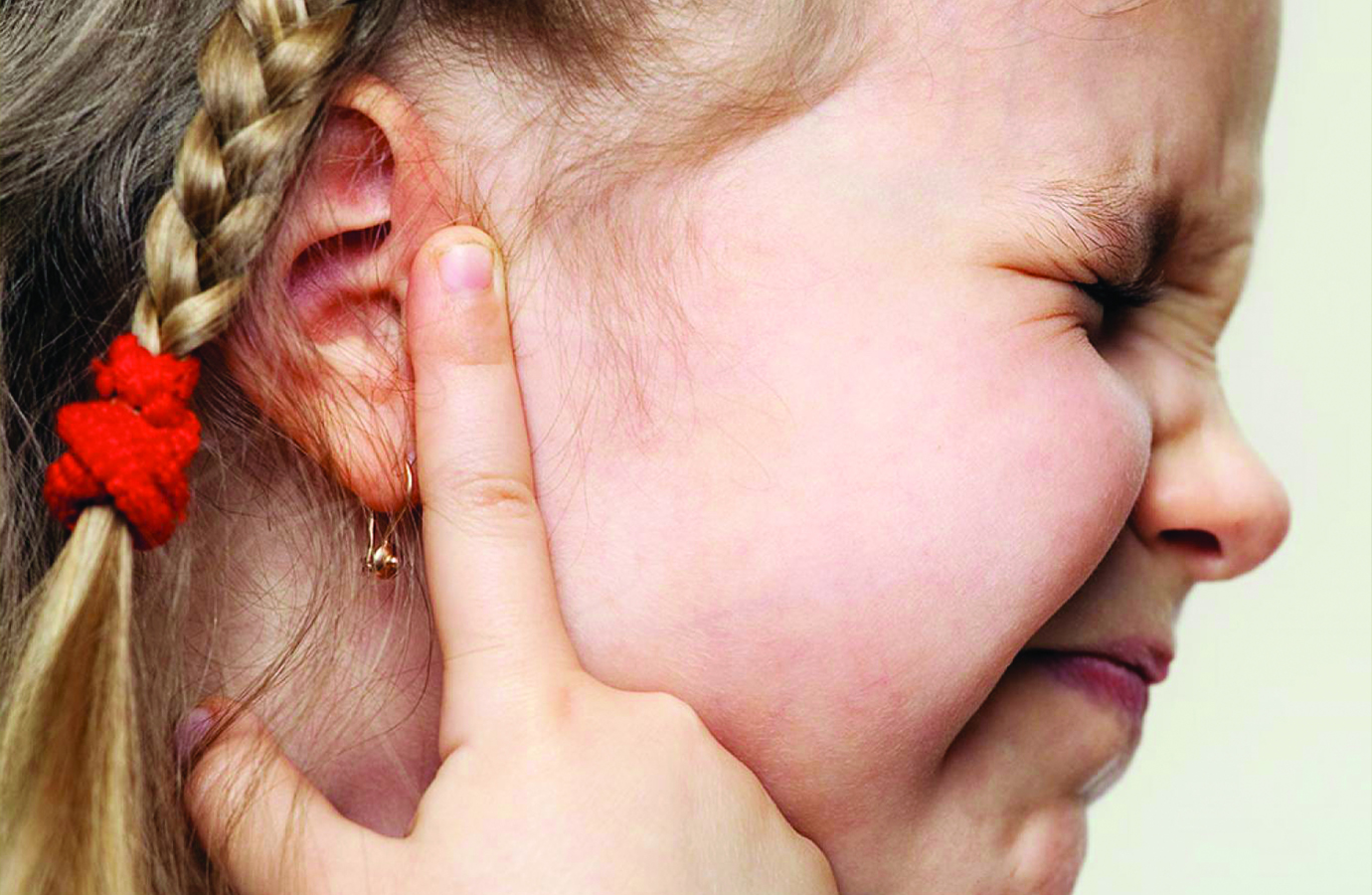
Если у малыша появились признаки отита и невыносимо болят уши, необходимо срочно вызывать скорую или участкового педиатра. Но такая возможность есть не всегда. К тому же до приезда скорой помощи пройдёт определённое время, а у ребенка болит ухо, и он сильно мучается. В этом случае требуется экстренная помощь родителей, чтобы срочно купировать боль.
Первая помощь заключается в 3-х простых действиях:
- Системное обезболивание. Если болят уши у маленького ребёнка, остановить выбор следует на медикаментозных препаратах, основным действующим веществом которых является Ибупрофен (Бофен, Нурофен) или Парацетамол (Эфералган, Панадол). Их преимуществом является двойное действие – купирование боли и снижение температуры.
- Закапать сосудосуживающие назальные капли, предназначенные для детей и ушные (не на спиртовой основе!). Из ушных капелек отоларингологи советуют отдавать предпочтение таким препаратам, как Софрадекс, Отипакс, Отофа.
- Сделать спиртовой компресс. Это достаточно эффективная первая помощь, когда болят уши, но делать его можно только детишкам старше двух лет. Берутся кусок марли и целлофана, в обоих прорезается отверстие для уха, после чего марля смачивается в водке и одевается на больное ушко, кожа вокруг которого обработана вазелином. Сверху накладывается слой плёнки, и вся конструкция повязывается сверху тёплым платком. Держат такой компресс не более 2-х часов.
Стоит знать! Эти 3 шага легко выполнимы и позволяют добиться высокой результативности. Но не нужно забывать, что это всего лишь вынужденная мера скорой помощи. При первой же возможности малыша необходимо показать специалисту, который проведёт необходимые диагностические исследования и назначит курс адекватной терапии.
Терапия отита у грудничков
При наличии признаков отита необходимо обратиться к врачу. Этот воспалительный процесс лечить самостоятельно нельзя, особенно у грудничков, так как он опасен осложнениями. Могут пострадать и другие жизненно важные органы.

Причиной отита является инфекция, которая при запоздалом или неправильном лечении способна проникнуть в головной мозг, сердце и легкие. Ребенок может даже оглохнуть.
При гнойном отите возникает опасность возникновения гнойного менингита и гайморита, поэтому врачи назначают антибактериальные средства. Родители по возможности должны помочь своему малышу быстрее побороть болезнь и облегчить его состояние.
Народные рецепты
Детей до года не рекомендуется лечить домашними средствами. Практически все они не подходят им в силу возраста. Но уже после 2 лет можно применять и народные рецепты. Малышам-дошколятам назначают капли в уши и в нос, компрессы, которые запрещены для грудничков.
Народные методы не исключают традиционное лечение, назначенное доктором, наоборот, они могут оказаться эффективными, только если параллельно выполнять все медицинские назначения, особенно это касается приёма антибиотиков.
Свежий лист герани помогает снять воспаление, а также уменьшить боль. Для этой цели используют свежесорванный лист, который тщательно разминают в руках и закладывают в ухо. Вата для сухого согревающего компресса. Большим куском ваты нужно закрыть ухо целиком. Сверху плотно повязать платок, надеть шапочку, чепчик или косынку. Прогревание «синей лампой»
Эта процедура, если проводить её с осторожностью, уменьшает боль. Лампу держат на достаточном расстоянии от уха
Чтобы малыша достигало приятное тепло, но не горячий воздух. Процедура проводится в течение 5–7 минут. Ещё ребёнка кладут на грелку ухом на 10–12 минут попеременно одной и другой стороной. Так делают для профилактики заболевания. Но прогревать ухо при отите не всегда рекомендуется. Если грудничка берут на руки, он успокаивается. Это объясняется тем, что происходит отток крови от воспалённого участка, отчего боль затихает. Для облегчения страданий следует чаще брать малыша на руки.
Использование назначенных капель
При отите врач может назначить ушные капли. Но родители должны не сами их выбирать, а лишь выполнять инструкцию и правильно закапывать, соблюдая дозировку.
Правила закапывания заключаются в следующем.
- Закапывать ухо можно только теплыми каплями. Их нагревают, размещая флакончик в теплой воде.
- Ребенка кладут на бок, пальцами оттягивая мочку уха и раскрывая шире проход.
- Затем нужно пипеткой закапать назначенное количество капель и вставить в ухо небольшой кусочек ваты, прикрывая проход.
- При наличии выделений из уха их необходимо удалять при помощи ваты, но только снаружи.
- Если температура тела ребенка выше 38 °С, необходимо по назначению врача дать Нурофен в сиропе или поставить свечу в задний проход.
Лечение воспаления уха нельзя затягивать, иначе инфекция будет переходить на горло и нос, примет хроническую форму.
Факторы риска
Почему отит становится таким частым заболеванием у грудничков? Связано это, в первую очередь, с возрастными особенностями лор-системы.
Неумение сморкаться и обильное выделение слизи
Груднички очень много капризничают по разным причинам, а во время плача увеличивается поступление слизи в носовые ходы. Малыши в этом возрасте не умеют сморкаться, и часть выделений регулярно поступает в евстахиеву трубу, соединяющую носоглотку и среднее ухо. Поскольку данный проход у детей имеет очень узкий просвет, даже маленькая порция слизи может заполнить ее полностью и достичь барабанной полости.
Если к слизи добавляется патогенная флора (например, если малыш заболел ОРВИ), ее проникновение в барабанную полость вызывает развитие воспалительного процесса на данном участке органа слуха. Именно поэтому средний отит так часто развивается в детских ушах.
Частые срыгивания
Поражение среднего уха патогенной флорой при частых срыгиваниях повторяет механизм, описанный выше.
Младенцы, вне зависимости от варианта вскармливания, после кормления вместе с воздухом отрыгивают немного съеденного питания. Иногда молоко или смесь могут попасть в носоглотку, а из нее поступить в узкую евстахиеву трубу и среднее ухо новорожденного, где и вызовет воспалительный процесс.
Предрасположенность
Специалисты выделили ряд факторов, которые могут способствовать развитию отита у младенца:
- Недоношенность;
- осложненные роды;
- внутриутробные инфекции;
- пищевая аллергия;
- частые вирусные и бактериальные инфекции;
- сон на спине;
- аденоиды.
Причины и факторы риска
 Чаще всего причина носит инфекционный характер. Достаточно легкого ветерка на влажную головку младенца, чтобы спровоцировать заболевание. Купание малыша в прохладной комнате, сквозняки, переохлаждение – это все причины для отита. Поскольку ухо тесно связано с носоглоткой, мама должна знать, что чаще ухо и нос “солируют” вместе или провоцируют друг друга. Так, забитый носик вполне может стать причиной отита. Рекомендуется крайне беречь малыша от такого сочетания, поскольку процедура лечения принесет боль и беспокойство для крохи.
Чаще всего причина носит инфекционный характер. Достаточно легкого ветерка на влажную головку младенца, чтобы спровоцировать заболевание. Купание малыша в прохладной комнате, сквозняки, переохлаждение – это все причины для отита. Поскольку ухо тесно связано с носоглоткой, мама должна знать, что чаще ухо и нос “солируют” вместе или провоцируют друг друга. Так, забитый носик вполне может стать причиной отита. Рекомендуется крайне беречь малыша от такого сочетания, поскольку процедура лечения принесет боль и беспокойство для крохи.
А вот как выглядит тубоотит евстахиит и как он лечится, изложено здесь. Но более подробно про симптомы и лечение тубоотита у детей расскажешь квалифицированный специалист.
Помимо человеческого и анатомического факторов, существует еще несколько причин для рождения заболевания:
- наличие аллергии;
- патологии дыхательной системы;
- низкий иммунитет.
Возможно вам также будет интересно узнать о том, какие антибиотики при среднем отите у взрослых стоит применять в первую очередь.
Довольно часто отитом болеет ребенок до года, который находится на искусственном вскармливании. Ни одно искусственное питание не может заменить мамино молоко. Необходимо тщательно следить за таким малышом и оберегать от холода и инфекций. Чуть позже, когда малыш станет взрослее, он перерастет такой риск, скорее всего.
Как распознать отит у грудничка: основные симптомы
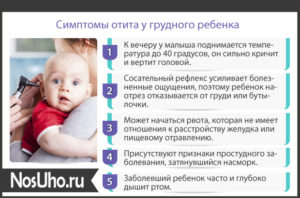
До 3 месяцев определить наличие заболевания без дополнительных исследований практически невозможно. В этом возрасте ребенок сообщает о дискомфорте плачем, что часто трактуется родителями как голод или капризность. При развитии осложнений могут отмечаться частые приступы насморка и выделение слизи из полости носа, в том числе во время сна. Дети могут сопеть или храпеть ночью из-за заложенности. При остром отите наблюдается повышение температуры тела.
В случае с 5-месячным ребенком понять, где болит, становится проще
Дети могут уделять повышенное внимание поврежденной области. Это проявляется в навязчивых движениях головой, неестественной позе, попытке расчесать ухо
Ребенок может не плакать, если он привык к дискомфорту, однако возможен отказ от еды. Это связано с усилением боли при глотательных движениях.
В 7 месяцев дети могут сознательно пытаться очистить ушную полость. При отите пациенты испытывают заложенность. Ребенок ошибочно полагает, что в ухе находится вода, поэтому интуитивно использует игрушки и другие подручные средства для избавления от дискомфорта.
Иногда дети до года могут самостоятельно рассказать о неприятных ощущениях. При раннем развитии ребенок способен определить локализацию боли и сообщить родителям о плохом самочувствии. Если такой возможности нет, дети могут надрывно плакать до потери сил. Из-за боли ребенок может резко проснуться ночью.

Узнать о том, что ребенок страдает отитом, можно при одновременном возникновении рвоты. Приступы связаны с невозможностью освобождения носовой полости от слизистых выделений, повышением проницаемости сосудов и раздражением области возле глотки. Ухудшение слуха можно определить по реакции на резкие звуки.