Причины первичного и хронического невынашивания беременности: факторы риска и виды угрозы, лечение и профилактика
Содержание статьи
- Как лечить невынашиваемость
- Как производится профилактика
- Анатомические причины невынашивания
- Диагностика
- Дополнительные методы обследования
- Лечение
- Ведение беременности
- Причины невынашивания беременности
- Причины невынашивания беременности
- Привычное невынашивание беременности
- Профилактика невынашивания беременности
- Ведение беременности
- Симптомы прерывания беременности
- Невынашивание беременности: причины, диагностика и методы лечения. Угроза прерывания беременности. Невынашивание беременности
- Хронические заболевания матери
Как лечить невынашиваемость
Во многом тактика лечения будет зависеть от того, какие причины привели к невынашиваемости. К примеру, если лютеиновая фаза слишком короткая, будут назначены спазмолитики и успокоительные медикаменты растительного происхождения. С этой целью применяются «Но-шпа», настойка валерианы и др. Часто назначают «Магне-B6» и гормональные препараты, например «Дюфастон».
Если обнаружена повышенная чувствительность к прогестерону, применяются глюкокортикоиды, «Дюфастон», иммуноглобулины, а также иммунотерапия при помощи введения лимфоцитов отца ребенка. Это позволяет снизить уровень ответа иммунной системы и предотвратить отторжение организмом матери генетического материала отца ребенка.
Профилактируют и лечат плацентарную недостаточность «Пирацетамом», «Актовегином», «Инфезолом». Если плодные воды отходят раньше срока по причине инфицирования, применяются медикаменты-токолитики, антибиотики, препараты против бактерий и грибков.
При риске невынашивания женщине показан покой, может назначаться лечение сульфатами магния, гексопреналином, сальбутамолом и тербуталином, а также фенотеролами, гормональными препаратами и противовоспалительными препаратами типа «Индометацина», которые не имеют нежелательных последствий, присущих стероидам. При гипертонусе матки назначают воздействие на мышечную и нервную систему матки переменным током и иглоукалывание, чтобы расслабить мышцы и снизить уровень мышечных сокращений, ведущих к риску выкидыша или преждевременного родоразрешения.
Может назначаться плазмоцитоферез – до трех сеансов. Он заключается в том, что за сеанс из всего объема крови удаляется 0,6–1 л плазмы и вводятся специальные растворы на замену ей. Благодаря этому частично удаляются токсины и антигены, улучшается микроциркуляция крови, снижается высокая свертываемость; если лекарства плохо переносятся, таким образом удается снизить их дозировку.
Понятно, что каждая ситуация требует своего подхода, и не существует единой тактики лечения. Специалисты из центра репродукции «Генезис» берутся определить причины, по которым женщина не может выносить ребенка, и назначат обследования и лечение, которые существенно снизят риск самопроизвольного аборта или же сведут его к нулю.
Как производится профилактика
Профилактика невынашивания беременности представляет собой достаточно сложный процесс, который целиком и полностью зависит от профессионализма доктора. Профилактика должна подчиняться нескольким основным принципам. А именно:
- определение пациенток, у которых есть риск невынашивания плода;
- тщательное обследование мужчины и женщины до наступления беременности и подготовка организма будущей материи к зачатию, последующему вынашиванию ребенка и родоразрешению;
- регулярный контроль над состоянием организма беременной и определение инфекционных и воспалительных процессов, своевременная грамотная терапия, направленная на снятие воспаления, устранение бактерий и вирусов, поддержка иммунитета – для этого женщина каждый месяц сдает соскобы слизистых, мочу на бактерии, кровь и биоматериал на определение признаков инфицирования плода и пр.;
- определение недостаточности шейки матки при помощи осмотра, а также трансвагинального УЗИ до 24 недель; в случае если плод не один, а два или больше – вплоть до 27 недели;
- лечение при выявлении экстрагенитальных заболеваний, прогнозы относительно влияния болезни и ее лечения на плод;
- определение тромбофилии и недостаточности плаценты, их грамотное лечение и профилактирование на ранних сроках.
Если будет выявлено, что при вынашивании плода и родах пациентке или ее ребенку грозят негативные последствия, избежать которых невозможно, ей предоставят исчерпывающую информацию относительно состояния ее здоровья и здоровья эмбриона, последствий, а также альтернативных способов ведения беременности и родоразрешения.
Очень многое зависит от профессионализма врача, который будет заниматься назначением исследований, расшифровкой их результатов, а также подбором лечения. Чтобы быть уверенной, что вы в надежных руках, советуем обратиться к врачам высшей категории из центра репродукции «Генезис». Их опыт работы, как правило, обеспечивает вынашиваемость плода даже в самых сложных случаях.
Если тактика ведения беременности и лечение не позволят предотвратить самопроизвольное прерывание беременности, а вы столкнетесь с проблемой бесплодия, наш центр репродукции подберет для вас другие варианты. В их числе обычно рассматриваются экстракорпоральное оплодотворение, забор женского или мужского биоматериала и суррогатное материнство.
Анатомические причины невынашивания
Список анатомических причин невынашивания беременности включает:
- врожденные пороки развития (формирования) матки, к которым относятся ее удвоение, двурогая и седловидная матка, матка с одним рогом, внутриматочная перегородка полная либо частичная;
- анатомические дефекты, появившиеся в течение жизни (внутриматочные синехии, подслизистая миома, полип эндометрия)
- истмико-цервикальная недостаточность (несостоятельность шейки матки).
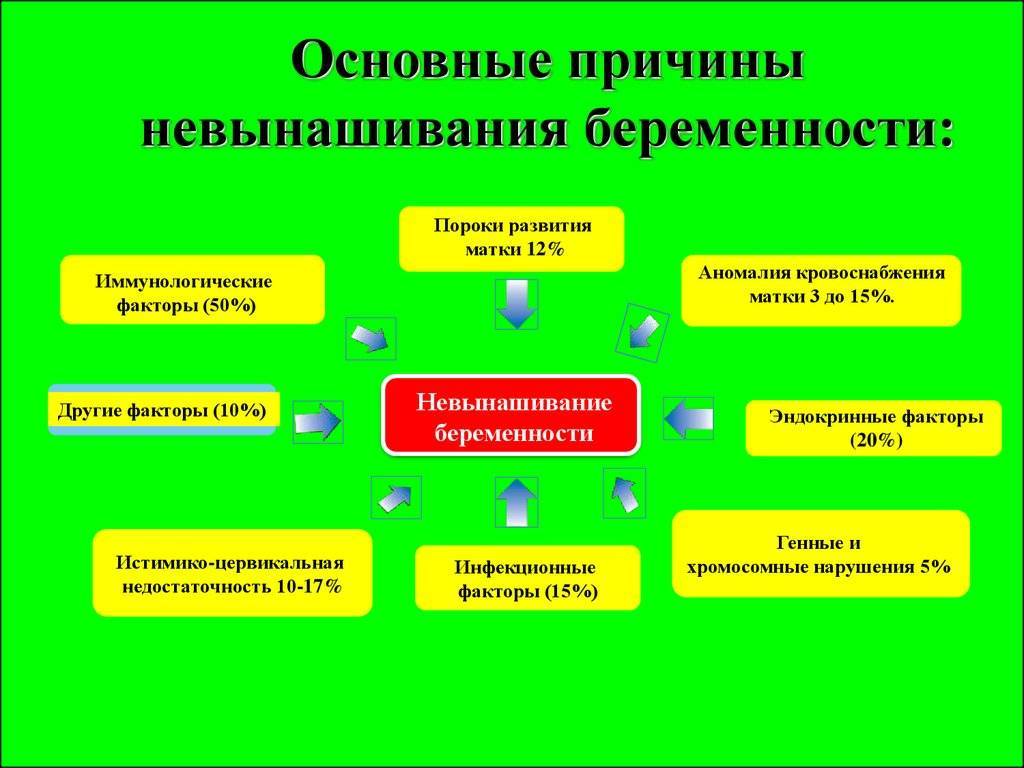
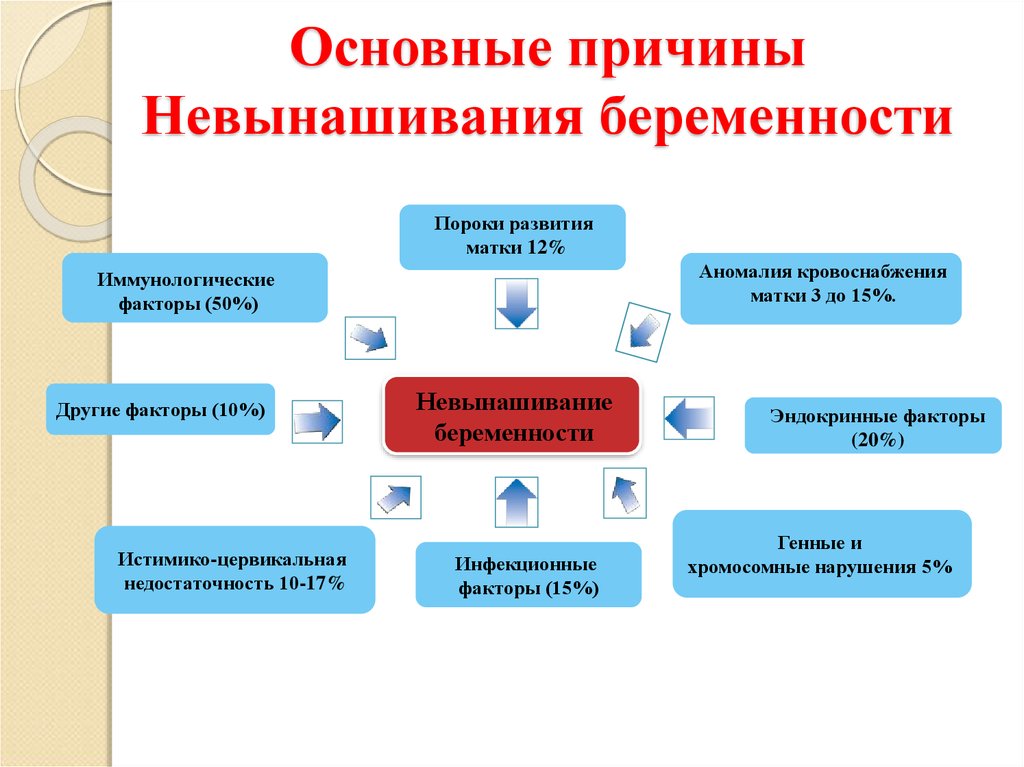
Привычное невынашивание, обусловленное анатомическими причинами составляет 10 – 16%, причем на долю врожденных пороков развития 37% приходится на двурогую матку, 15% на седловидную, 22% на перегородку в матке, 11% на двойную матку и 4,4% на матку с одним рогом.
Невынашивание при анатомических маточных аномалиях обусловлено либо неудачной имплантацией оплодотворенной яйцеклетки (непосредственно на перегородке или рядом с миоматозным узлом) либо недостаточным кровоснабжением слизистой матки, гормональными расстройствами или хроническим эндометритом. Отдельной строкой выделяется истмико-цервикальная недостаточность.
Диагностика
В анамнезе имеются указания на поздние выкидыши и преждевременные роды, а также патология мочевыводящих путей, что часто сопровождает пороки развития матки и особенности становления менструального цикла (была гематометра, например, при рудиментарном роге матки).
Дополнительные методы обследования
Из дополнительных методов при невынашивании, причиной которого выступают анатомические изменения, применяют:
- метросальпингография, которая позволяет определить форму маточной полости, выявить имеющиеся подслизистые миоматозные узлы и полипы эндометрия, а также определить наличие синехий (спаек), внутриматочной перегородки и проходимость труб (проводится во 2 фазу цикла);
- гистероскопия позволяет увидеть глазом полость матки, характер внутриматочной аномалии, и при необходимости произвести рассечение синехий, удаление подслизистого узла или полипов эндометрия;
- УЗИ матки позволяет диагностировать подслизистую миому и внутриматочные синехии в первой фазе, а во второй выявляет перегородку в матке и двурогую матку;
- в некоторых сложных ситуациях используют магнитно-резонансную томографию органов малого таза, которая позволяет выявить аномалии развитии матки с сопутствующей атипичной локализацией органов в малом тазу (особенно в случае наличия рудиментарного маточного рога).
Лечение
Лечение привычного невынашивания, обусловленное анатомической патологией матки, заключается в оперативном иссечении перегородки матки, внутриматочных синехий и подслизистых миоматозных узлов (предпочтительнее во время проведения гистероскопии). Эффективность хирургического лечения данного вида невынашивания достигает 70 – 80%. Но в случае женщин с нормальным течением беременности и родов в прошлом, а затем с повторяющимися выкидышами и имеющих пороки развития матки оперативное лечение не оказывает эффекта, что, возможно, связано с другими причинами невынашивания.
После хирургического лечения с целью улучшения роста слизистой матки показан прием комбинированных оральных контрацептивов на протяжении 3 месяцев. Также рекомендовано физиотерапия (электрофорез с сульфатом цинка, магнитотерапия).
Ведение беременности
Беременность на фоне двурогой матки или при ее удвоении протекает с угрозой невынашивания в разные сроки и с развитием плацентарной недостаточности и задержкой развития плода. Поэтому уже с ранних сроков при возникновении кровотечения рекомендован постельный режим, гемостатики (дицинон, транексам), спазмолитики (но-шпа, магне-В6) и успокоительные препараты (пустырник, валериана). Также показан прием гестагенов (утрожестан, дюфастон) до 16 нед.
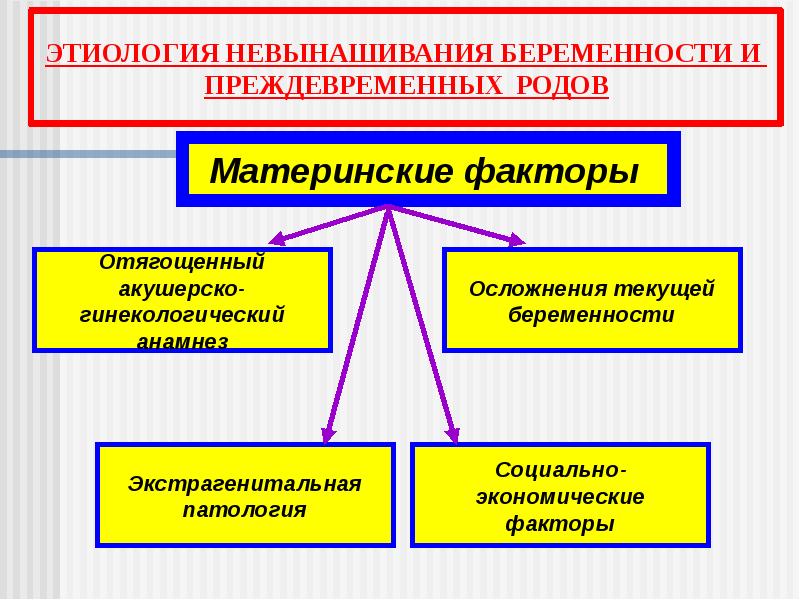
Причины невынашивания беременности
Невынашивание, как правило, – это единственный случай в жизни женщины. Почему же происходит досрочное прерывание гестации? Причин для невынашивания беременности достаточно много, среди них первое место занимают мутации генов.
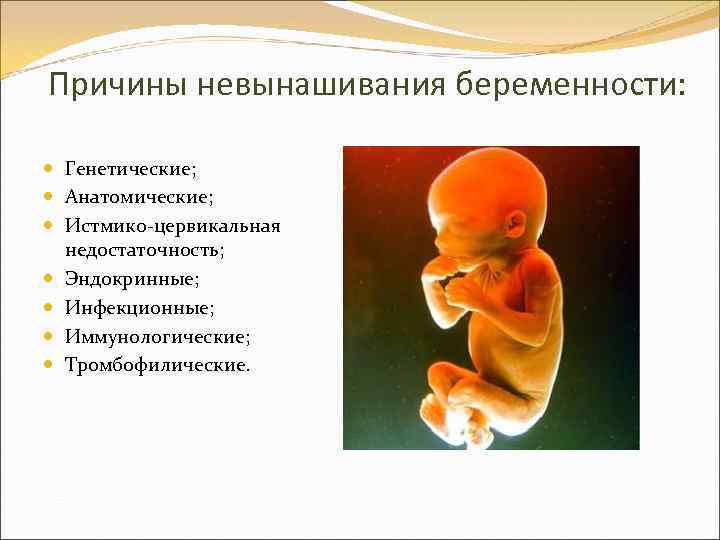
Причины:
- Генетические. Генная или хромосомная мутация, которая ведет к тому, что эмбрион не жизнеспособен. К этим причинам относятся триплоидии, тетраплоидии, когда в клетках организма вместо двух хромосом – три или четыре. Это приводит к тому, что беременность прекращает развиваться на этапе имплантации или быстро прерывается на сроке –5 недель. Иногда женщина даже не знает, что она беременна – менструация приходит несколько позже и более обильно. Как правило, так происходит однократно и женщина в ближайшем будущем рожает здорового малыша.
- Бывает так, что женщина сама является носителем хромосомных нарушений, например сбалансированная хромосомная транслокация, при этом она абсолютно здоровый человек. Когда женщина-носитель беременеет, генетическая информация передается эмбриону, и он становится нежизнеспособным. В таких случаях самовольное прерывание может стать привычным.
- Воспалительные заболевания органов малого таза, причем как неспецифические инфекции, так и заболевания передающиеся половым путем (хламидиоз. гонорея, трихомониаз и т. д.). Бактериальный вагиноз – не приводит к невынашиванию беременности. Скорее всего, в этом случае беременность не наступит вовсе, так как нет благоприятных факторов для продвижения сперматозоидов.
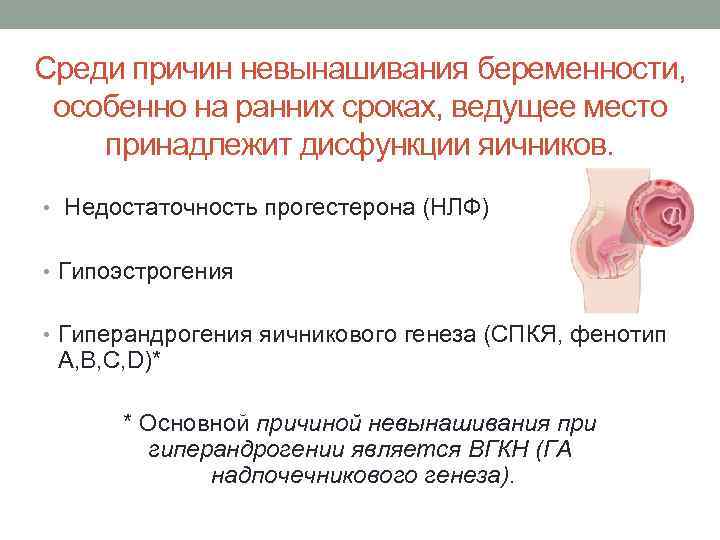
- Эндокринные нарушения.
- Маточный фактор, например, при двурогой матке беременная нуждается в более тщательном обследовании и наблюдении. К этой группе причин относятся аномалии строения матки, наличие рубцов и истмико-цервикальная недостаточность. После 20 недель начинается критический период для женщин с рубцом на матке. В это время происходит активный рост мышц маки и рубец истончается. В этом случае нужно делать регулярное УЗИ. При выраженном истончении приходится прибегать к искусственному аборту, чтобы не было разрыва и кровотечения. При планировании беременности, благодаря диагностике и обследованию, таких осложнений чаще всего удается избежать.
- Мутации системы гемостаза. Мутации бывают у всех людей – это нормальное состояние нашего генома. Но после зачатия, стимуляции в протоколах ЭКО, эндокринных нарушениях мутации в системе гемостаза приводят к тому, что кровь сгущается. В норме сгущение крови происходит и при беременности (уровень прогестерона и эстрогенов повышается), но под действием мутации может нарушаться маточно-плацентарный кровоток и беременность перестает развиваться. Встречаются полиморфозы генов – комбинации мутаций, которые также являются угрозой прерывания беременности.
- Самой угрожающей является Лейденовская мутация – мутация фактора V. Если мутация гена гетерозиготная, то медикаментозно скорректировать нарушение гемостаза проще, если гомозиготная, то она точно проявиться и определенно требует подготовки в течение нескольких месяцев до наступления зачатия.
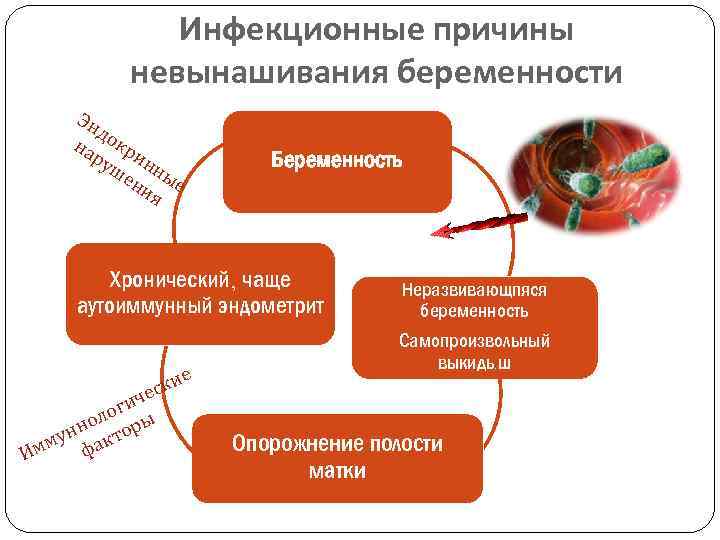
- Иммунологический фактор. Чаще всего он вытекает из воспалительных заболеваний органов малого таза. В этом случае, при наличии хронического эндометрита, который может никак себя не проявлять, изменяется иммунный ответ. При наступлении беременности иммунная система подвергается угнетению. Это необходимо для свершения процесса имплантации, иначе эмбрион будет отторгнут организмом, как чужеродное тело. При чрезмерном иммунном ответе прикрепление эмбриона либо не происходит, либо наступает прерывание беременности на раннем сроке.
- Аутоиммунные заболевания. Среди них самым типичным является антифосфолипидный синдром. При этом синдроме происходит выработка антител к веществам – фосфолипидам, которые находятся на поверхности сосудистой стенки. Это один из вариантов неадекватного иммунного ответа. Диагноз истинный антифосфолипидный синдром по статистике встречается редко. Присутствие в крови антифосфолипидных антител может быть приходящим.
Причины невынашивания беременности
Процесс вынашивания малыша очень хрупкий и сложный. Женщина в этот период должна максимально аккуратно себя вести и выполнять все необходимые советы врачей, так как существует угроза относительно нормального развития плода. Может возникнуть проблема, такая как невынашивание беременности. Специалисты уделяют много времени для того, чтобы найти способы снизить вероятность появления данной патологии. Но прежде всего, нужно знать причины невынашивания беременности, которые заключаются в следующем:
- Генетические. Одной из причин может стать ген тканевой совместимости (HLA). Он состоит из четырех наименований (A, B, C и D), которые отвечают за кодировку полиморфных белков. Ребенок наследует один ген от каждого родителя (иногда даже набор генов). Исходя из этого, невынашиваемость зависит от их совместимости. Ген HLA системы может повлиять на то, что организм плода становится «похож» на материнский. Это становится причиной его отвержения.
- Эндокринные. Причиной являются эндокринные нарушения, избыточное количество андрогенов, нарушение функции щитовидной железы, а также сахарный диабет. Именно данные патологии в 25% случаев влияют на прерывание вынашивания плода.
- Анатомические. Данные факторы невынашивания беременности характеризуются пороком развития и приобретенными дефектами матки.
- Инфекционные. Причиной выступают вирусные заболевания мочеполовой системы (хламидиоз, трихомониаз и др.), а также инфекции (краснуха, герпес и др.). Они негативно воздействуют на протекание беременности. Поэтому женщинам выписывают курс лечения. Однако в большей степени все зависит от иммунитета. Если он довольно сильный, то инфекции могут не повлиять на развитие плода.
- Иммунологические. Данная причина характеризуется отталкиванием иммунной системой плода, принимая его как чужеродный организм. Лечение обычно бывает длительным. Сюда можно отнести АФС.
- Истмико-цервикальная недостаточность. Характеризуется укорачиванием шейки матки с последующим открытием. В основном проявляется на втором и третьем триместре. Для предотвращения преждевременных родов беременным матку ушивают, а если женщина не находится в «положении», то выполняют пластику шейки.
- Особое место занимает замершая беременность, причины которой могут быть самые разнообразные.
Привычное невынашивание беременности
С каждым днем, все более распространенным становится диагноз — привычное невынашивание беременности, которое характеризуется повторением самопроизвольного выкидыша свыше 3 раз идущих подряд. В мировой практике из 300 женщин у одной будет определен данный диагноз. Часто специалист по невынашиванию беременности уже при втором подряд прерывании выставляет данную патологию как диагноз. Сам процесс прерывания повторяется приблизительно на одинаковом сроке, что вводит женщину в состояние меланхолии, начинается жизнь с чувством собственной вины. В будущем, при такой ситуации, и несвоевременной помощи профессионального психолога, все последующие попытки выносить также не будут увенчаны успехом.
Не стоит отождествлять привычное невынашивание беременности со случайным выкидышем. Второй вариант происходит под влиянием временных негативно повреждающих факторов, что в результате ведет к изначальной нежизнеспособности эмбриона. Это явление скорее спорадическое и не рассматривается как угроза повторного возникновения и последующего влияния на возможность забеременеть и, в последующем, выносить ребенка.
Причины привычного невынашивания беременности мультифакторные. К ним относятся:
— Нарушения системы внутренней секреции: увеличение продукции гормона-пролактина, патология лютеиновой фазы.
— Персистирующие в организме вирусы: вирус Коксаки, цитомегаловирус. Патогенная и условно-патогенная флора: гоно- и стрептококки гр. В, мико- и уреоплазма, хламидии. А также, в их числе, разнообразные вариации вирусной и бактериологической природы.
— Врожденные патологии матки: двурогость, седлообразная, сращения, дополнительные перегородки, рубцы любого генеза, шеечно-перешеечная несостоятельность и множественный миоматоз. В таком случае, проводится хирургическое вмешательство.
— Отклонение каритипирования.
— Присутствие антител, которые препятствуют процессам вынашивания: антиспермальные, АТ к хорионотропному гормону, патология человеческих лейкоцитарных антигенов.
— Геномные мутации различного происхождения.
Как следствие, предоставленные причины, препятствуют нормальному физиологическому развитию плаценты и содействуют повреждениям зародышей, что влечет, в первую очередь, невозможность нормально выносить ребенка.
Уже при поставленном диагнозе, и, в свою очередь, желании родить, женщине нужно заранее беременность планировать и проходить обследования. Существует целый ряд специфических методик, к ним относят:
— Определение составной количественной части гормонов, ответственных за репродукцию – эстрадиол, прогестерон, андрогены, пролактин, ДГЭАС, тестостерона, 17-ОП, измерение базальной температуры, уровень ХГ. Проводится бакпосев на флору из цервикального канала, определение вирусологических факторов и болезней половой венерологической сферы.
— Аутоиммунный анализ на антитела(АТ): фосфолипидные АТ, антиспермальные АТ, кариотип супружеской пары, человеческий лейкоцитарный АГ.
— Для исключения сопутствующей патологии ультразвуковое исследование с 12 недель, УЗ-допплер с 28 недель плодово-плацентарного кровотока, кардиотокография с 33 недель, гистероскопия, сальпингография.
Разумно пройти антирецедивный и реабилитационный курс лечения до беременности, дабы ликвидировать этиопатогенетический фактор. Подводя итог можно сказать — диагноз привычного невынашивания беременности это не приговор, но требует внимательного исследования и своевременного лечения для полного устранения, что целиком и полностью воплотимо.
Профилактика невынашивания беременности
Профилактика состоит в изначально серьезном отношении к женскому здоровью самой пациентки и компетентности врача, который ее ведет. Профилактика невынашивания беременности проводится для наиболее тщательного выявления причин и своевременного назначения реабилитационной терапии.
Существуют основоположные принципы профилактирования невынашивания беременности:
— Определение изначальной группы риска и их диспансерное ведение гинекологом.
— Изначально обследование при планировании беременности обоих партнеров и их превентивная подготовка. Определение совместимости по резус-группе, человеческому лейкоцитарному антигену и подобным методам диагностирования.
— Рациональное, предшествующее беременности, пролечивание и стабилизация любых отклонений в организме, хронических процессов, жесткий контроль появления новых заболеваний и своевременная иммунотерапия, применение антимикробных или противопаразитарных препаратов, устранение возможных осложнений. Прохождение при ежемесячном визите к акушер-гинекологу процедуры взятия мазков на патогенную флору, определение наличия в моче бактерий, анализ внутриутробного инфицирования путем исследования слизи шеечной и вагинальной, анализ крови на TNF и ИЛ -1 бета.
— При мануальной оценке диагностирование шеечно-перешеечной недостаточности, с применением интравагинального датчика при ультразвуковом исследовании до 24 недель беременности, а при двойне до 26 недель.
— Профилактика и адекватная терапия внегенитальных патологий и исключение воздействия сильных стрессовых факторов.
— Своевременное лечение тромбофилических заболеваний с ранних сроков беременности.
— Устранение и профилактирование плацентарной недостаточности.
— Санация хронических очагов инфекции.
— При известном патологическом гормональном фоне, подбор лечение и своевременная превентивная коррекция. Так и при известном инфекционном фоне иммуноглобулинотерапия.
— При выявлении и невозможности избежать пагубных последствий, осторожное предоставление женщине информации и поиск альтернативных индивидуально подобранных методик зачатия и рождения ребенка. — К мерам профилактики должна быть приобщена и сама будущая мать: исключить пагубные привычки, вести здоровый образ жизни, исключение бесконтрольных половых связей и адекватной контрацепции при таковых, отказ от искусственных абортов
— К мерам профилактики должна быть приобщена и сама будущая мать: исключить пагубные привычки, вести здоровый образ жизни, исключение бесконтрольных половых связей и адекватной контрацепции при таковых, отказ от искусственных абортов.
Ведение беременности
https://youtube.com/watch?v=epzOtOVCx_g
Протокол ведения беременных без патологии является базовым и касается также беременных с хроническим невынашиванием. Тактика ведения последних заключается в дополнительных обследованиях с учетом установленных или заподозренных причин патологии.
Таким образом, при первом посещении гинеколога беременной и взятии ее на учет осуществляются тщательный сбор анамнеза, общий и гинекологический осмотр женщины, после чего назначаются УЗИ и лабораторные исследования в соответствии с базовым протоколом.
Если на этом этапе по результатам гемостазиограммы выявляется тромбофилия (если она не была диагностирована ранее), назначаются обследования с целью выяснения ее причины и проводится необходимое лечение.
Кроме того, исследуется уровень ТБГ (трофобластического глобулина) — маркер плацентарной недостаточности. Снижение его концентрации в 2-4 раза на 5 – 8-ой или 17 – 20-ой неделях свидетельствует о возможном риске самопроизвольного прерывания беременности.
При группе крови у женщины 0(I), а у ее партнераА(II) или В(III) дополнительно назначается анализ крови на определение иммунных групповых антител, а при резус-отрицательной крови у женщины и резус-положительной у партнера определяется наличие резус-антител в крови.
Обследования на более поздних сроках осуществляются с учетом рисков невынашивания.
На 15-20 неделях:
- целенаправленный осмотр шейки матки и ультразвуковое исследование для выявления симптомов истмико-цервикальной недостаточности; при ее наличии рекомендуется хирургическое лечение;
- при повышенном содержании лейкоцитов в мазках из влагалища и шейки матки рекомендуется бактериологическое исследование в виде ПЦР-диагностики, чтобы исключить наличие вируса простого герпеса, цитомегаловируса, хламидий, стрептококков группы “B”, уреаплазмы и др.;
- проведение тестирования альфа-Fp, бета-ХГ, Е3, позволяющее исключить у плода болезнь Дауна; с учетом анамнеза и возраста возможно проведение этого тестирования посредством амниоцентеза.
На 24 неделе:
- проводится тест на толерантность к глюкозе;
- для исключения угрозы невынашивания беременности из-за шейки матки осуществляется трансвагинальное УЗИ, а у женщин, относящихся к группе риска — ручное обследование шейки матки;
- исключение наличия грибковой инфекции, стрептококка и др. инфекционных возбудителей во влагалище и шейке матки, а у женщин из группы риска дополнительно определяются в мазке из канала шейки матки провоспалительные цитокины или гликопротеин фибронектин;
- оценка плодо-плацентарного и маточно-плацентарного кровотоков посредством допплерометрии.
На 28-32 неделях:
- определяется характер двигательной активности плода, а также контролируется сократительная деятельность матки;
- у женщин, относящихся к группе риска, оценивается состояние шейки матки с помощью трансвагинального УЗИ;
- при резус-отрицательной крови у женщины и отсутствии в ее крови антител осуществляется профилактика резус-сенсибилизации;
- повторный контроль гемостазиограммы;
- при наличии инфекции во влагалище проводится соответствующее лечение;
- определяются маркеры преждевременных родов — содержание провоспалительных цитокинов, фибронектина или/и IL-6 в цервикальной слизи, эстриола (в слюне), в крови — уровень кортикотропин-рилизинг-гормона;
- госпитализация в стационар, соответствующее лечение и проведение профилактики развития у плода респираторного дистресс-синдрома, у женщин группы риска — профилактика плацентарной недостаточности.
На 34-37 неделях:
- оцениваются сократительная функция матки и состояние плода посредством проведения токографии;
- проводятся анализы крови на сахар, общий белок и лейкоциты и анализ мочи; при повышенном содержании лейкоцитов в последней назначаются анализ мочи по Нечипоренко и ее бактериологическое исследование;
- по показаниям (см. выше) — исследование крови на наличие групповых и резус-антител;
- назначается гемостазиограмма;
- исследование мазков из влагалища; в случае превышения в их результатах нормы лейкоцитов проводятся ПЦР и бактериологическое исследование;
- на 37-й неделе — анализы крови на гепатиты “B” и ”C”, ВИЧ и RW.
Симптомы прерывания беременности
Первый – боль в животе. Вне зависимости от того, на каком вы сроке, признаком неблагополучия является схваткообразная или тянущая боль внизу живота в центре. В начале беременности могут возникать неприятные ощущения в боковых отделах живота – они связаны с изменениями в связках матки и не имеют отношения к угрозе прерывания беременности.
Вторая частая жалоба у пациенток с невынашиванием – напряжение мышц матки (гипертонус). Здесь следует разделить гипертонус, диагностируемый с помощью ультразвукового исследования, и гипертонус, который ощущает сама пациентка.
Повышенный тонус матки, определяемый при УЗИ, но не ощущаемый женщиной, как правило, затрагивает только небольшой участок мышц матки (переднюю или заднюю стенку). Явление может быть и результатом реакции на само УЗИ (в первом триместре) или следствием психологического напряжения. Такая женщина относится к группе риска по возникновению угрозы прерывания беременности. Ей назначают спазмолитики (но-шпа, папаверин) и повторное посещение врача (УЗИ) через 10 дней.
Состояние, при котором матка «каменеет» и появляются болезненные ощущения (тотальный гипертонус), врачи расценивают как угрозу прерывания беременности. Это может потребовать госпитализации! Однако после 32 недель появление периодических сокращений, не сопровождающихся болью, является нормальным. Это схватки Брэкстона-Хихса. Так матка «готовится к родам».
Третья жалоба – выделения из половых путей. Признаками угрозы прерывания беременности являются кровянистые выделения из половых путей, появляющиеся на любом сроке беременности. Запомните, даже самый незначительный объем кровяных выделений во время беременности свидетельствует о неблагополучии!
Причиной их появления в первом триместре становится отслойка плодного яйца, во втором и третьем триместрах – отслойка плаценты.
Угрозу прерывания беременности можно заподозрить и при наличии водянистых выделений (подтекание околоплодных вод). Ситуация вероятна во втором и третьем триместре беременности. В этом случае возникает риск инфицирования и гибели плода. Необходима срочная госпитализация!
Невынашивание беременности: причины, диагностика и методы лечения. Угроза прерывания беременности. Невынашивание беременности
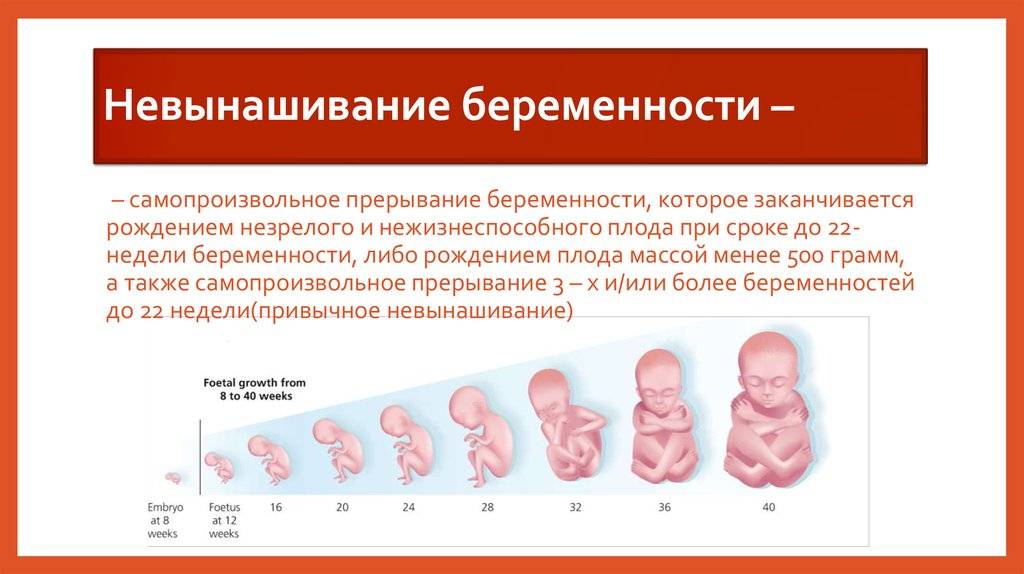
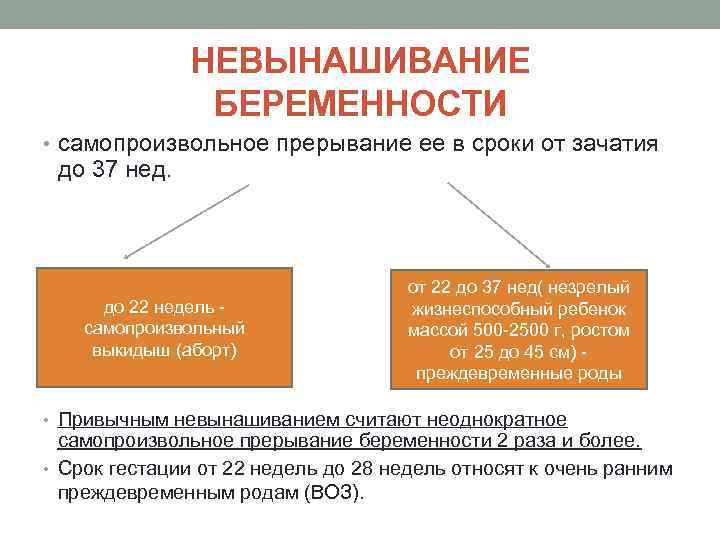
Срыв беременности на сроке до 22 недель классифицируют как самопроизвольный аборт или выкидыш. После этого срока и до 37 недели невынашивание расценивают как преждевременные роды.

Эта проблема достаточно распространена и требует внимательного отношения врачей к таким пациенткам, а также коррекции образа жизни от самой женщины.
Невынашивание беременности развивается по разным причинам, из которых обычно диагностируют не одну, а сочетание нескольких. Провоцирующий фактор может как появиться в процессе внутриутробного развития ребенка, так и присутствовать в организме женщины до зачатия малыша. Например, попадание инфекции способно спровоцировать прерывание на любом сроке, а врожденные хронические заболевания будут мешать развиваться беременности с самого начала, поэтому скорее вызовут выкидыш на ранних сроках.
Самым опасным периодом считаются первые 6 недель развития малыша или 8 недель по акушерскому сроку.
Здесь прерывание происходит в рамках естественного природного отбора. Медики считают, что в этот период срывается беременность, которая не имела шансов на нормальное развитие — при наличии генетического сбоя, высокой вероятности мутаций и аномалий.
Согласно исследованиям, некоторые оплодотворенные яйцеклетки не приживаются в матке и выходят уже через 2 недели после зачатия с регулярными месячными, о чем женщина может даже не подозревать.
Следующий период, когда возникает угроза — 7-12 неделя. Эмбрион уже прикрепился к матке, а у женщины начинаются резкие гормональные изменения, которые перестраивают работу многих систем органов.
Срыв беременности может произойти из-за повышенного уровня андрогенов или недостаточности прогестерона в крови матери.
Решением таких проблем обычно выступает гормональная терапия.
Следующим опасным периодом считается 12-16 неделя беременности. В это время происходит формирование иммунной системы плода и уже начинаются первые иммунные реакции. При несовместимости с организмом матери или наличии аутоиммунных заболеваний вероятно самопроизвольное прерывание беременности.
На 16- 27 неделе невынашивание беременности может возникать на фоне инфекционных заболеваний или фетоплацентарной недостаточности. Особо опасны цитомегаловирус, герпес, краснуха, ветряная оспа. Такие заболевания приводят к выкидышу или рождению мертвого ребенка.

В течение беременности есть несколько периодов повышенного риска
С 27 до 37 недели преждевременные роды могут быть спровоцированы образом жизни беременной, например, чрезмерными физическими нагрузками. Причиной также могут стать генетическая предрасположенность, пережитый стресс, сильные эмоциональные потрясения, гестозы.
Хронические заболевания матери
(пороки сердца, гипертоническая болезнь, анемия, пиелонефрит, сахарный диабет) способствуют повреждению плаценты, что приводит к нарушению развития плода и невынашиванию беременности.
Осложненная беременность (токсикоз первой и второй половины беременности, многоводие, предлежание плаценты) также повышает вероятность выкидыша.
Нарушение иммунитета играет важную роль в проблеме невынашивания. Плод – организм, чужеродный материнскому, но отторжения не происходит из-за ослабления иммунитета женщины (иммунодефицита). Кроме того, строение плаценты исключает взаимодействие крови матери и плода. При нарушении этих механизмов в крови беременной образуются антитела (против ребенка), которые повреждают сосуды плаценты, и жизнеобеспечение плода страдает.
Подобные проблемы являются следствием дефекта иммунной системы будущей мамы. В результате несовместимости, например по группе крови или резус-фактору, также развивается иммунологический конфликт. Правда следует оговориться, что в первую беременность, даже при различиях в резусе, конфликт не возникает!
Физические травмы (ушибы, сотрясения, переломы костей) могут вызвать прерывание беременности только при наличии каких-либо проблем со здоровьем (воспалительные, эндокринные заболевания). У здоровых женщин беременность сохраняется даже при очень сильных травмах!
Однако травмы головы, застарелые, в том числе, (перенесенные еще до беременности), могут приводить к преждевременным родам и выкидышам. Это связано с тем, что одной из структур головного мозга является главная железа внутренней секреции – гипофиз, которая регулирует работу органов, сохраняющих беременность. Нарушение кровообращения в этой области может негативно отразиться на течении беременности. У женщин с неуравновешенной психикой сильное нервное потрясение может спровоцировать выкидыш. Однако стрессы сами по себе не могут стать причиной прерывания беременности. Они являются лишь предрасполагающим фактором при наличии вышеперечисленных проблем.
Определенную роль в сохранении беременности играют и социально-экономические факторы. Первое место среди них занимают условия труда (вибрация, повышенная влажность, тяжелый физический труд, возможность инфицирования) и вредные факторы окружающей среды (радиация, загазованность, высокая концентрация химикатов). Вредные привычки (алкоголь, курение) также являются причиной патологии развития плода и выкидышей.