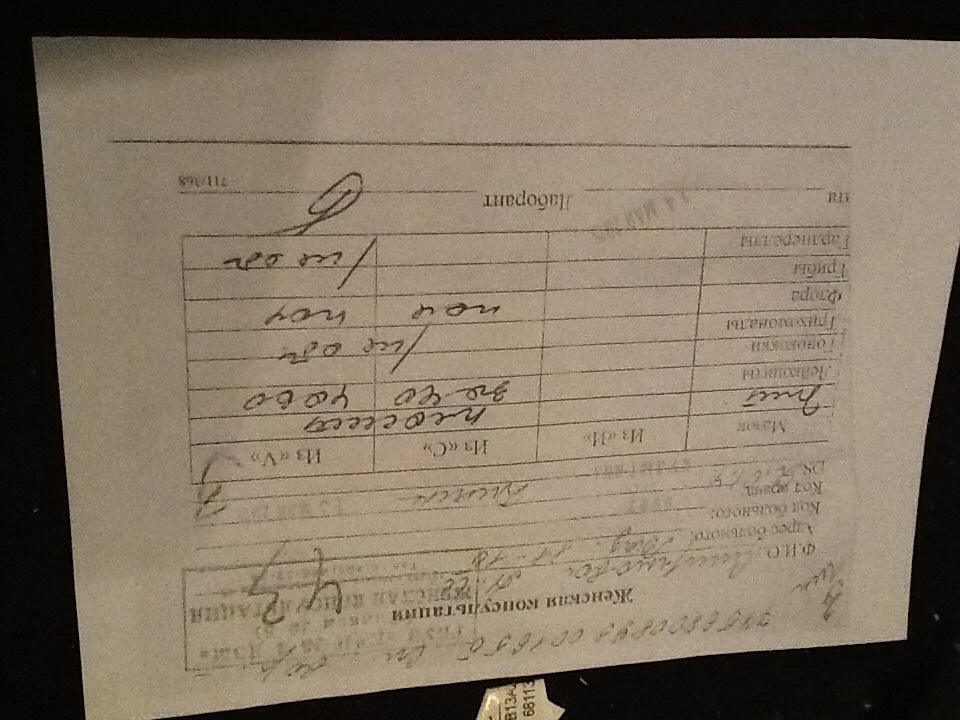
Чем опасен плохой результат анализа мазка при беременности на ранних сроках, во втором и третьем триместре?
Содержание статьи
- Лейкоциты в мазке — норма у женщин, таблица
- Норма лейкоцитов при беременности
- Норма лейкоцитов в мазке перед месячными
- Норма лейкоцитов в мазке после месячных
- Норма лейкоцитов в мазке у девственниц
- Оценка и расшифровка результатов мазка
- Причины и проявления
- Диагностика
- Анализы в первом триместре беременности
- Необходимость сдачи анализов при беременности и общепринятые нормы
- Общие сведения
- Мазок на флору при беременности
- Хорошая и плохая флора
- Почему проводится анализ стрептококков группы В у беременных?
- Лечение во время беременности
- Что такое микрофлора?
- План действий после получения положительного результата на СГВ при беременности
- Как проводится мазок и как нужно подготовиться к исследованию
Лейкоциты в мазке — норма у женщин, таблица
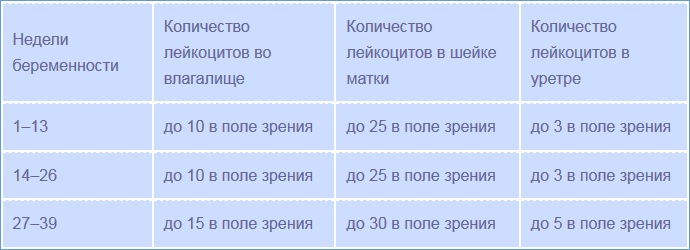
В зависимости от того, сколько лейкоцитов обнаружено в вашем мазке, врач назначает лечение. В таблице приведены данные о том, какое их количество является нормой у женщин. Если же присутствуют отклонения, необходимо следовать всем рекомендациям врача для того, чтобы стабилизировать состояние микрофлоры.
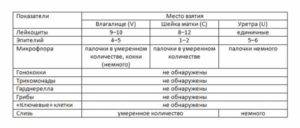
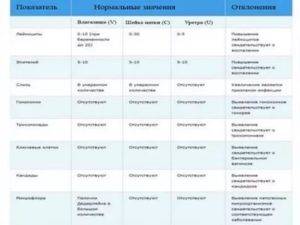
| Место сбора посева | Норма | Идеальный показатель |
| Влагалище | 0-10 | 10 |
| Уретра | 0-5 | 5 |
| Шейка матки | 0-30 | 15 |
class=”table-bordered”>
Однако в данной таблице не указана норма лейкоцитов в мазке у женщин по возрасту, а она может отличаться. Например, после 40-50 лет идеальный показатель уровня этих клеток во влагалище и уретре может измениться на две единицы, а в шейке матки — на одну. Такие отклонения возможны из-за того, что приближается менопауза, также с возрастом у женщин более вероятным становится наличие заболеваний половых органов в стадии ремиссии. 
| Место сбора посева | Норма |
| Влагалище | до 12 единиц |
| Уретра | до 7 единиц |
| Шейка матки | до 16 единиц |
class=”table-bordered”>
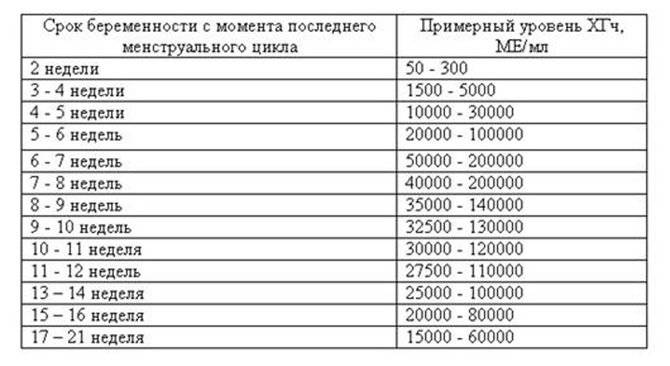
Норма лейкоцитов при беременности
Формирование в организме зародыша стимулирует запуск ряда процессов, которые должны протекать слаженно
Для этого важно, чтобы все эндокринные органы, которые и продуцируют гормоны, работали сбалансировано
Изменения в гормональном балансе провоцируют перемены в работе органов и систем женского организма, усиливается нагрузка на почки, изменяется микрофлора влагалища и, соответственно, количество лейкоцитов. Так, в количестве лейкоцитов в мазке у женщин возможны отклонения от нормы не только по возрасту, но и во время вынашивания ребенка (на 1-3 единицы).
Норма лейкоцитов в мазке перед месячными
Зачастую значительное изменение количества белых кровяных клеток перед менструацией (в 40 % случаев) связано с наличием в организме скрытых ИППП. Однако, у 1 % обследуемых такие перемены могут иметь естественный характер и не указывать на неполадки с половыми органами. В следующей таблице показана норма лейкоцитов в мазке у женщин перед месячными.
| Место сбора посева | Норма |
| Влагалище | 35-40 |
| Уретра | до 10 |
| Шейка матки | до 30 |
class=”table-bordered”>
Норма лейкоцитов в мазке после месячных
Если сдавать мазок на флору сразу же после месячных, можно заметить существенное отклонение в численности белых кровяных клеток от стандарта на 1-3 единицы, поскольку в первые 48-72 часа после менструации матка еще может не очиститься до конца.
Если во время ежемесячного кровотечения не придерживаться правил гигиены или неграмотно пользоваться тампонами, количество лейкоцитов может существенно увеличиться, однако эти показатели, как правило, нормализуются по истечении нескольких дней, если гигиену наладить.
Важно! Частое использование тампонов и пренебрежение правилами подмывания во время менструации могут послужить причиной развития серьезного воспаления в женской половой системе
Норма лейкоцитов в мазке у девственниц
Допустимое количество лейкоцитов у девушек, не имевших ранее половых отношений, соответствует норме для женщин, живущих половой жизнью. Причины лейкоцитоза у девственниц:
- несоблюдение правил гигиены;
- мастурбация;
- петтинг;
- переохлаждение;
- использование чужого белья;
- ношение только приобретенного белья без стирки;
- походы в общественный бассейн/сауну.
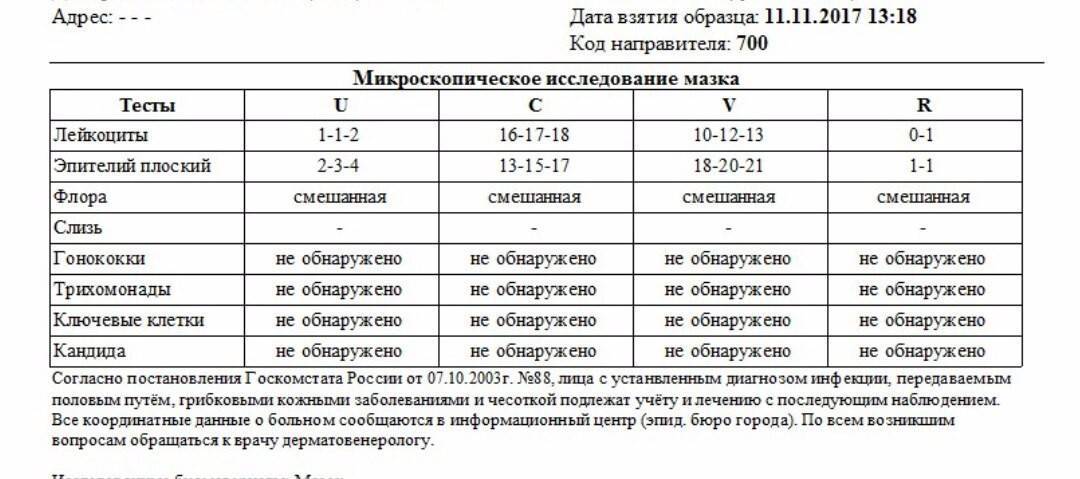
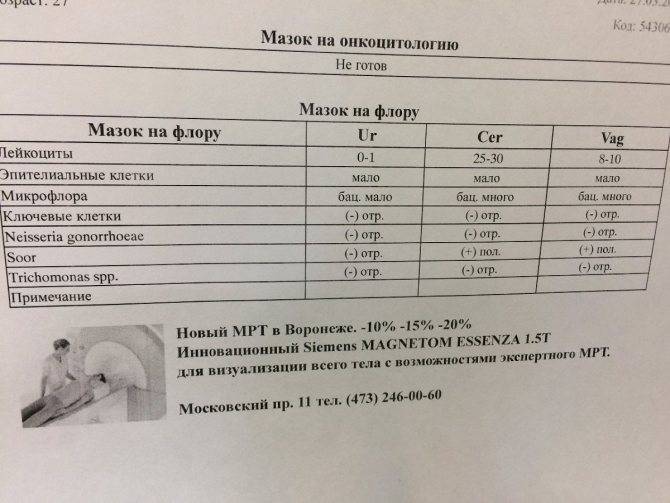
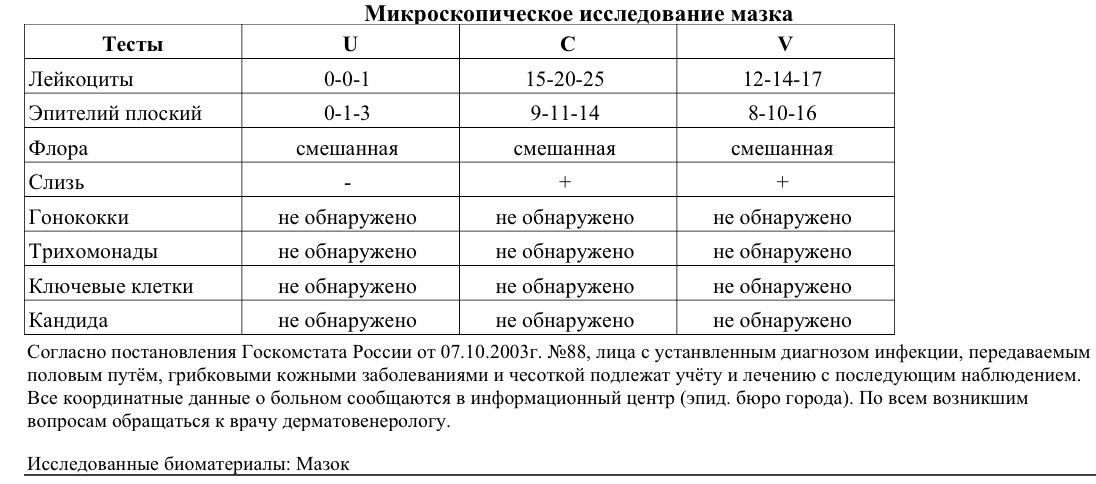
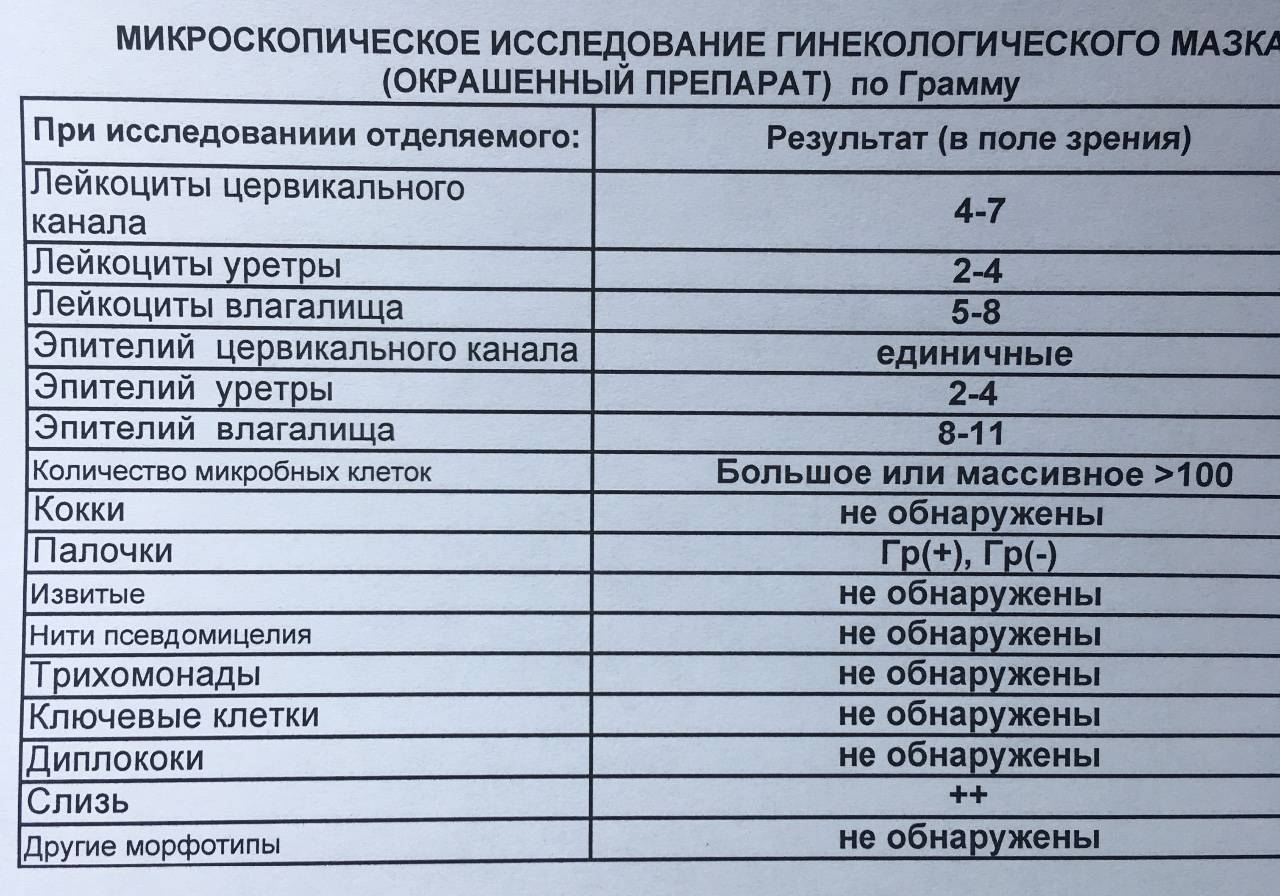
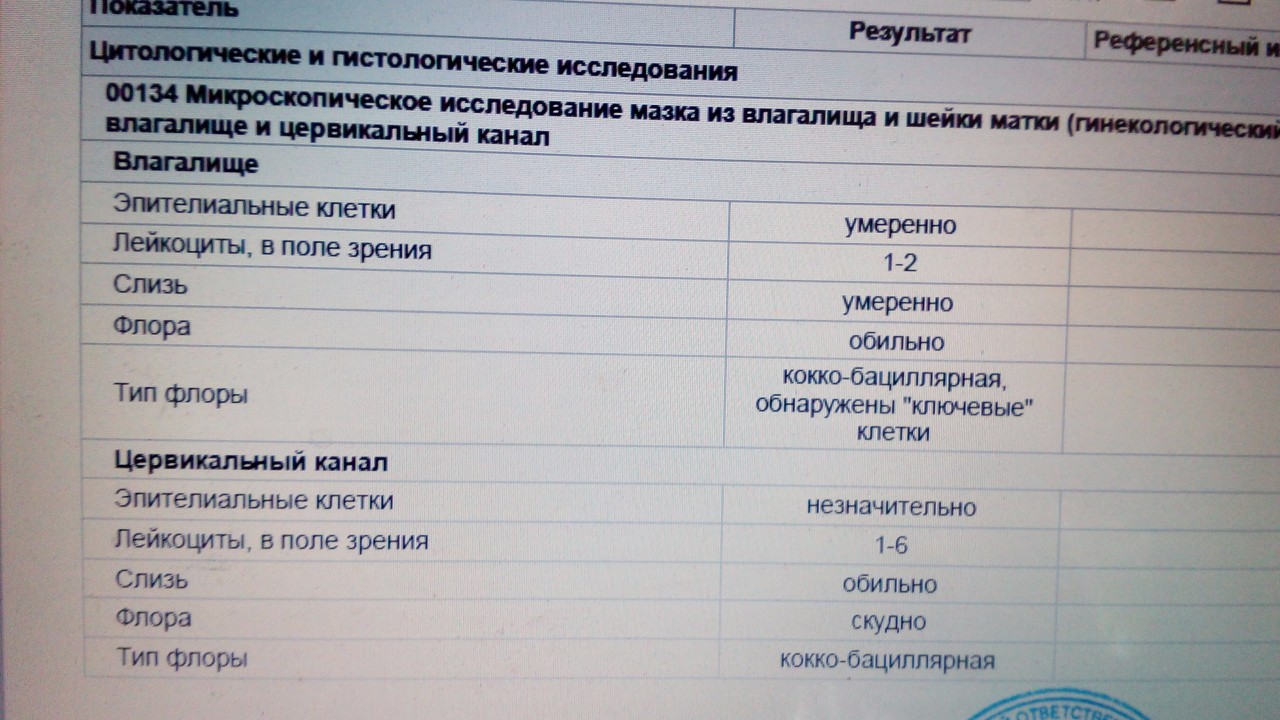
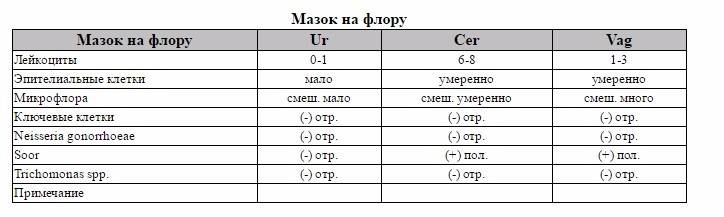
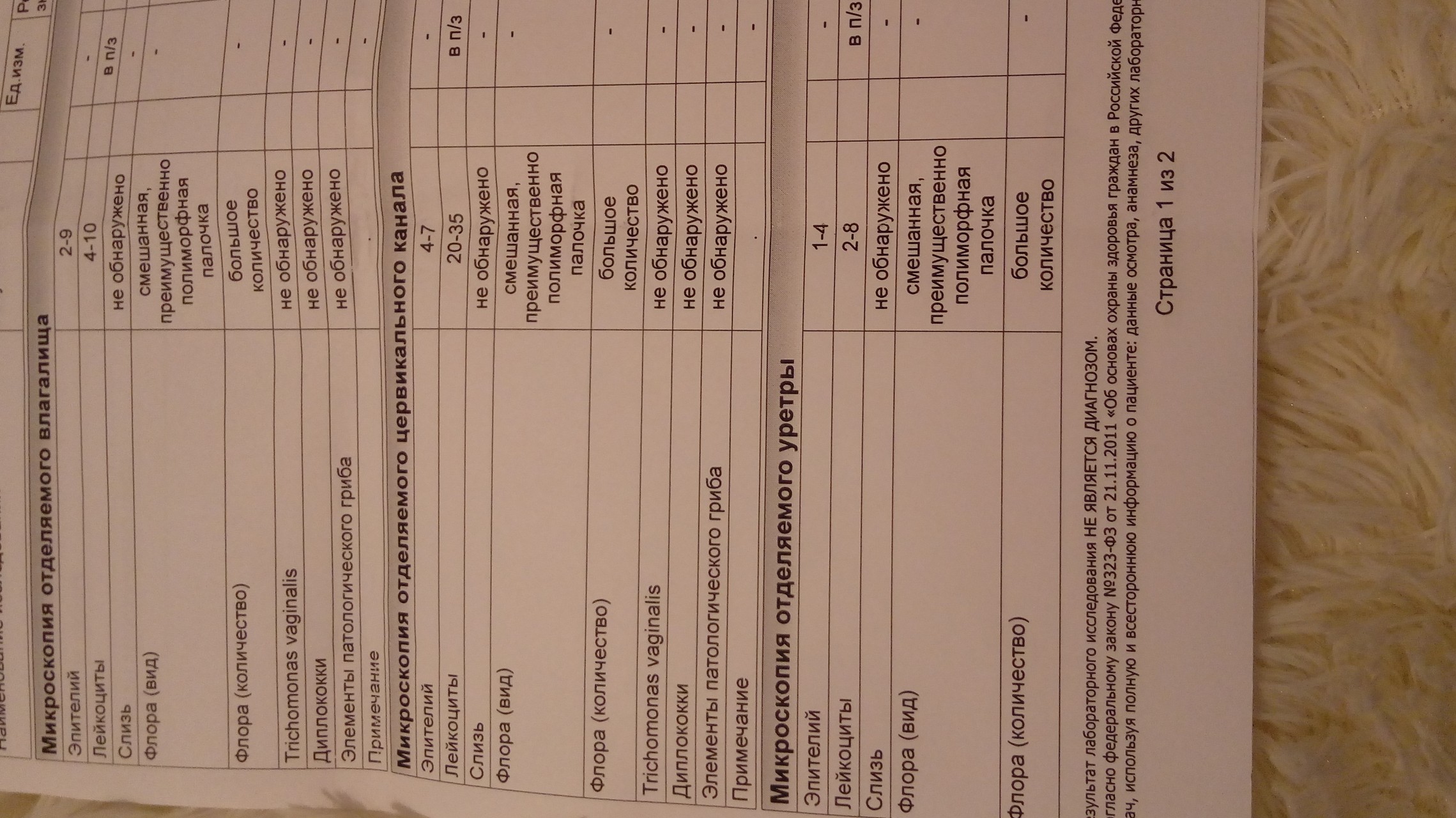
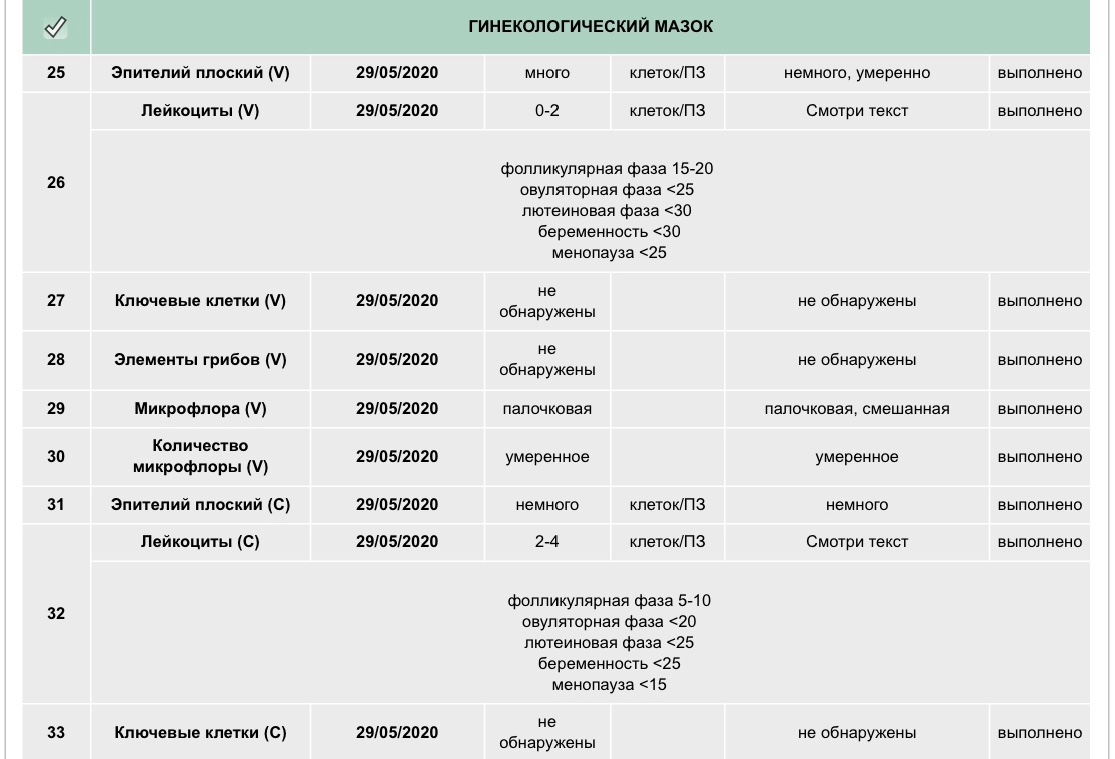
Оценка и расшифровка результатов мазка
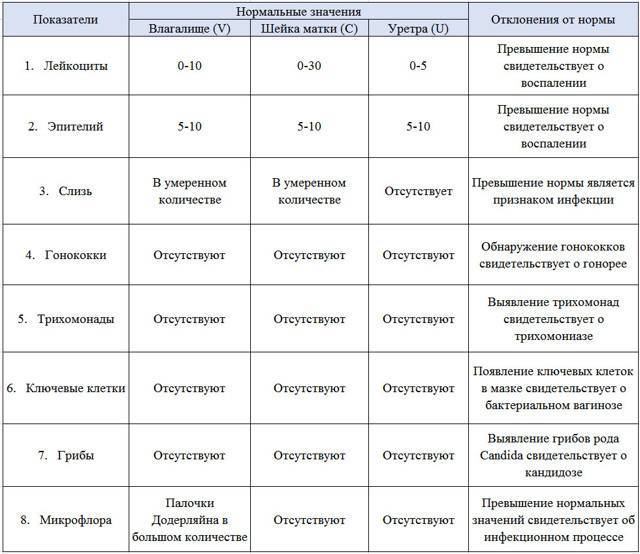
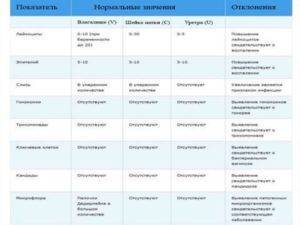
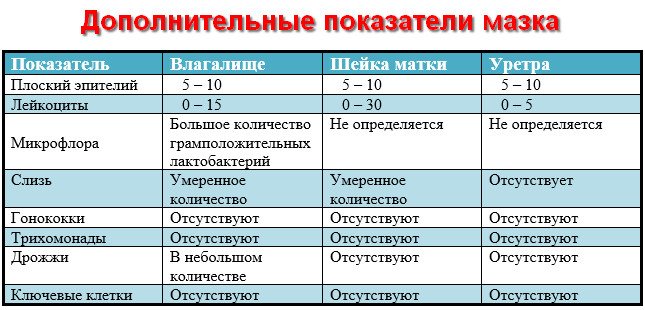
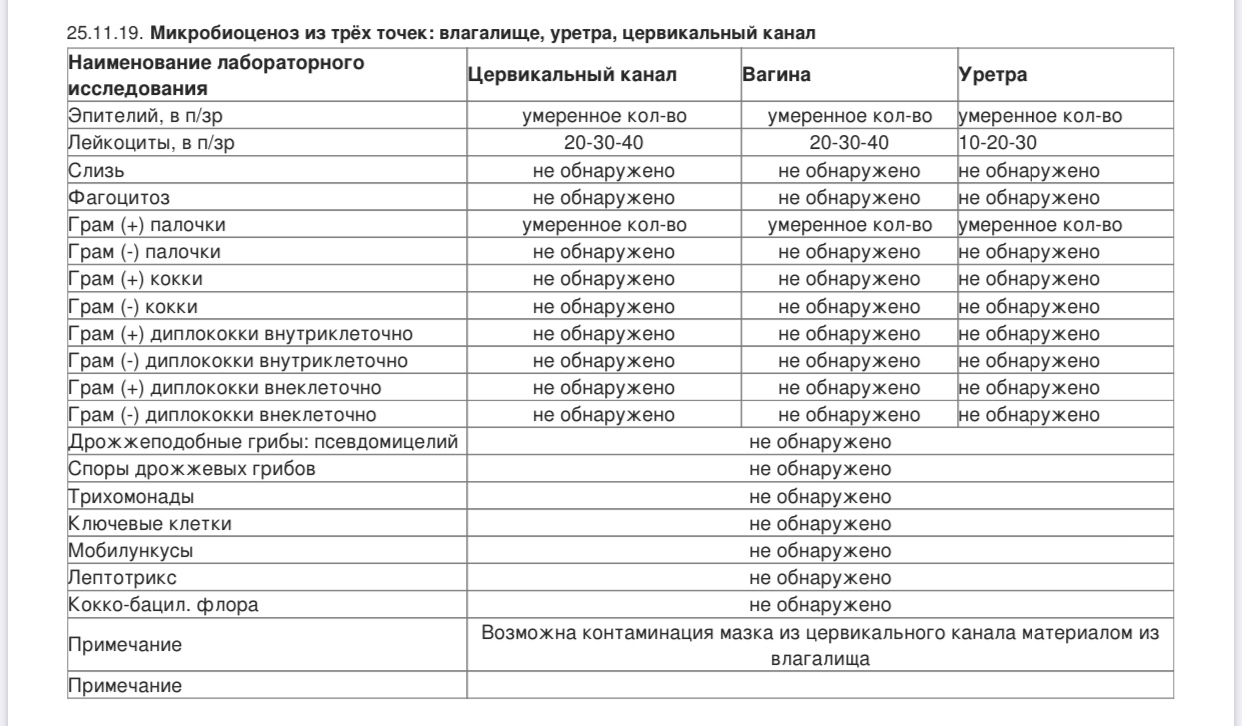
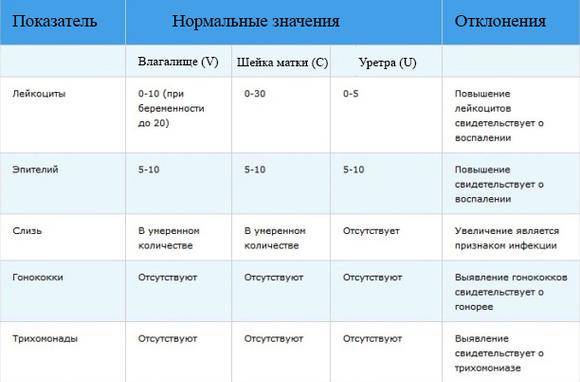
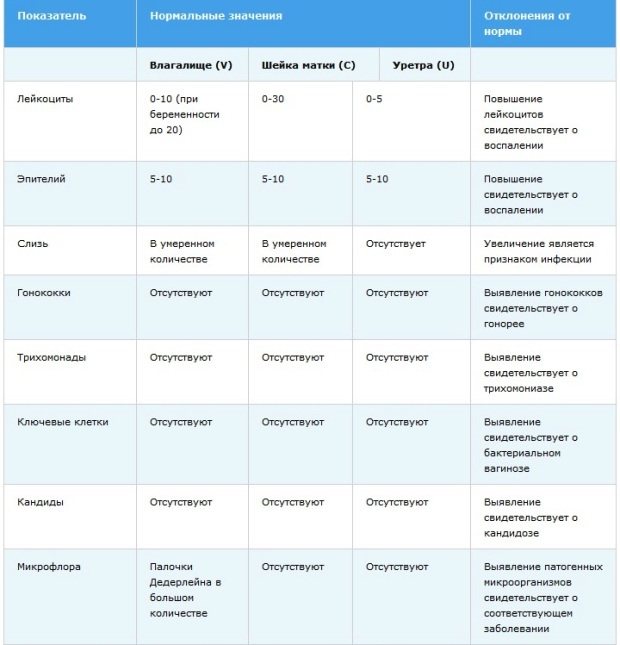
Показатели анализа мазка (во влагалище, шейке матки и уретре):
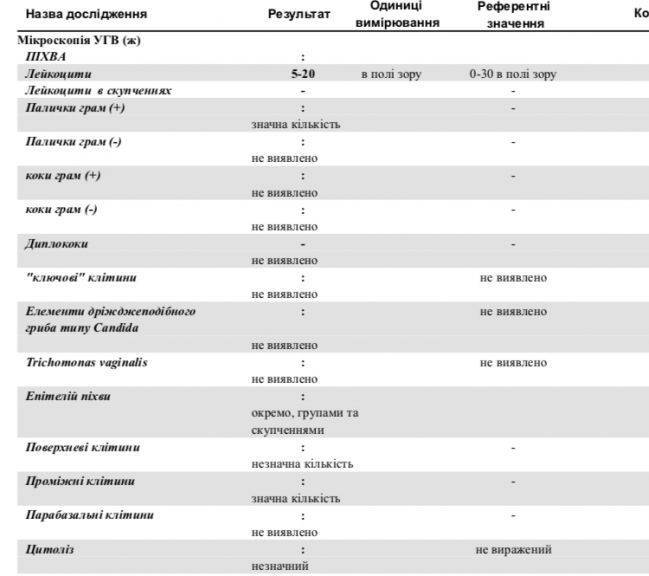
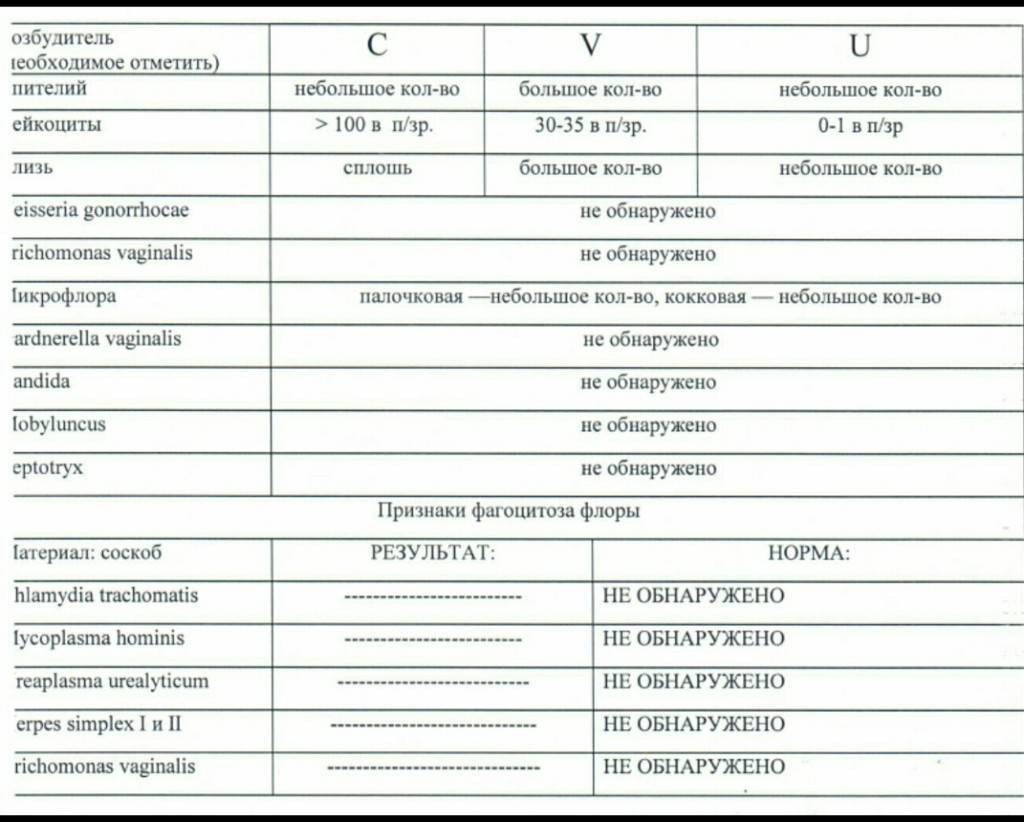
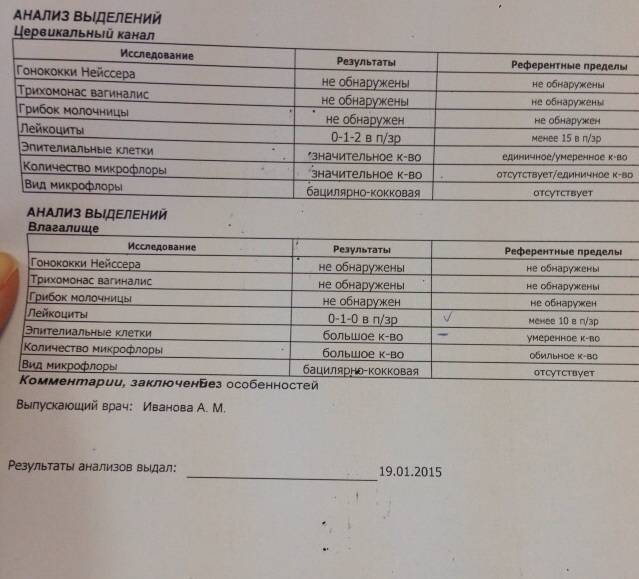
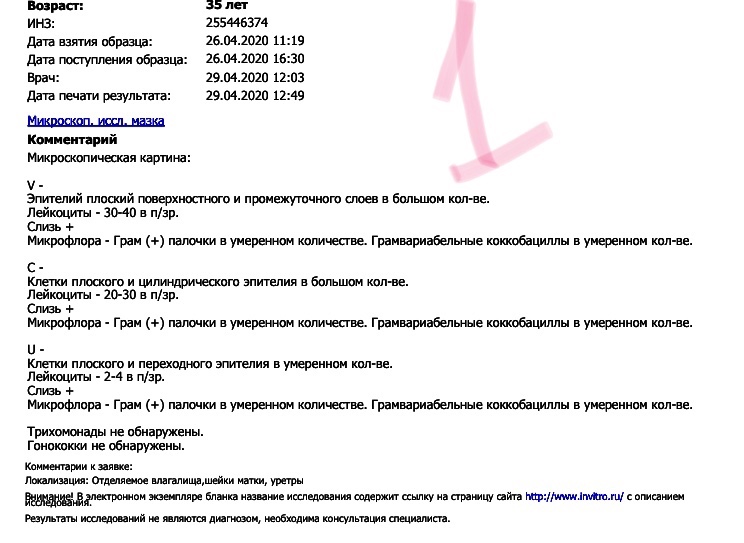
1. Лейкоциты.Нормальное содержание лейкоцитов во влагалище не превышает 15 в поле зрения, в цервикальном канале до 30, а в мочеиспускательном канале не более 5. Большое количество лейкоцитов – признак воспалительного процесса. Как правило, повышенное количество лейкоцитов в «беременном» мазке сопровождается одним из перечисленных выше заболеваний. Терапия при этом направлена не на снижение уровня лейкоцитов, а на устранение причины его повышения.
2. Эпителий (плоский эпителий, образующий верхний слой слизистой).Количество эпителиальных клеток в половых путях и уретре не должно быть выше 5-10 в поле зрения. Большое количество эпителия свидетельствует о воспалении. Лечение проводится также в направлении устранения причины увеличения эпителиальных клеток.
3. Бактерии (преимущественно палочки).
- В норме в мазке содержатся Гр(+) – грамположительные бактерии, 90% которых составляют молочнокислые бактерии или палочки Додерлейна.
- Гр(-) – бактерии говорят о патологии.
- Лактобактерии содержатся только во влагалище, в уретре и цервикальном канале они отсутствуют.
4. Слизь.
Умеренное количество слизи в шейке матки и во влагалище, отсутствие слизи в уретре – признак нормального мазка. При определении слизи в мочеиспускательном канале или наличия ее большого количества в половых путях подозревают воспаление.
5. Кокки.
Допускается незначительное количество кокков во влагалище (стрептококки, стафилококки, энтерококки), увеличение их содержания в половых путях говорит о неспецифическом вагините. Обнаружение гонококков в мазках – признак гонореи.
6. Ключевые клетки.
Ключевые клетки представляют собой скопление патогенных и условно- патогенных микроорганизмов (гарднереллы, мобилинкус, облигатно-анаэробных бактерий) на слущенных клетках плоского эпителия. Обнаружение ключевых клеток говорит о бактериальном вагинозе, поэтому в норме их быть не должно.
7. Дрожжеподобные грибы (рода Кандида).
Допускается незначительное количество дрожжеподобных грибов во влагалище в норме, в уретре и цервикальном канале они отсутствуют. При большом содержании грибов во влагалище ставится диагноз кандидозный кольпит (молочница).
8. Трихомонады.
В норме трихомонады отсутствуют в мазках из влагалища, шейки матки и уретры. Обнаружение трихомонад свидетельствует о трихомониазе.
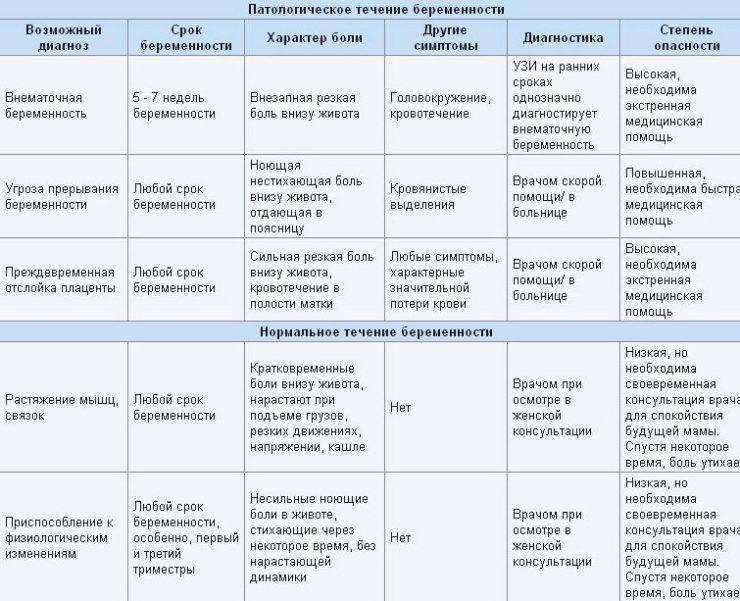
Причины и проявления

Если у женщины был выявлен «плохой» мазок при беременности, то необходимо сначала разобраться, с чем это связано. Для этого нужно учесть все показатели анализа. Когда повышаются только лейкоциты, а все остальные клетки находятся в пределах нормы, то, скорее всего, волноваться не стоит. Известно, что при беременности изменяются иммунные реакции женского организма, что может отразиться на составе влагалищной среды. А когда видны выраженные нарушения, следует бить тревогу. Они могут свидетельствовать о таких заболеваниях:
- Дисбиоз влагалища (бактериальный вагиноз или гарднереллез).
- Кандидоз (молочница).
- Неспецифический кольпит.
- Воспаление шейки (цервицит).
- Гонорея.
- Трихомониаз.
В свою очередь, указанные заболевания характеризуются определенными признаками. Чаще всего они имеют локальный характер, то есть отражают развитие микробов на слизистой оболочке влагалища. К таким симптомам относят:
- Патологические выделения: жидкие или густые, белые, желто-зеленые, коричневатые, обильные или скудные, с неприятным запахом.
- Ощущение жжения и зуда в интимной зоне.
- Дискомфорт и болезненность при половых контактах.
Слизистая оболочка влагалища или шейки (при цервиците) гиперемирована, отечна, покрыта налетом. Она легко ранима и характеризуется контактной кровоточивостью. При бактериальном вагинозе признаки воспаления отсутствуют, поэтому ничего, кроме выделений, женщину не беспокоит.
Если во влагалище развивается инфекция, то есть высокий риск для течения беременности и здоровья будущего ребенка. Известно, что воспалительная патология нижних половых путей повышает вероятность следующих состояний:
- Самопроизвольные аборты.
- Преждевременные роды.
- Внутриутробное инфицирование.
- Слабость родовой деятельности.
- Послеродовые кровотечения.
Поэтому в интересах женщины вовремя сдавать мазки на флору, чтобы не допустить опасных явлений во время беременности. А если в анализе выявлены изменения, то необходимо выполнять все рекомендации врача.
Причины «плохого» мазка связаны с дисбиозом или инфекционно-воспалительным процессом во влагалище. Это дает соответствующие симптомы и осложнения.

Выявление патологических симптомов со стороны влагалища при беременности – как лабораторных, так и клинических – является показанием для лечебной коррекции. При этом вид терапевтических мероприятий определяется характером нарушений и их причиной. В большинстве случаев используют медикаментозные средства. Однако их применение ограничено в силу вероятного негативного влияния некоторых препаратов на плод. Чтобы это предотвратить, врач назначает местные средства: мази, крема, вагинальные свечи и таблетки, спринцевания. А если есть необходимость в системной терапии, то ее проводят во втором триместре беременности. Среди лекарственных препаратов используют такие:
- Антисептики (Гексикон, Мирамистин, Бетадин).
- Противогрибковые (Пимафуцин, Дифлюкан).
- Антипротозойные (Трихопол).
- Пробиотики (Линекс, Хилак Форте, Бифиформ).
Применение антибиотиков ограничено, но при необходимости используют наиболее безопасные средства (из группы пенициллинов, цефалоспоринов). Во время лечения женщина должна соблюдать все рекомендации врача, а после его проведения необходимо сдать контрольный мазок из влагалища для определения эффективности.
Мазок из влагалища показан каждой женщине в положении. Его делают неоднократно за весь период вынашивания ребенка, но это необходимо для раннего выявления изменений в составе влагалищной среды. Если же мазок оказался «плохим», то, скорее всего, придется пройти курс терапии, направленной на ликвидацию воспаления и инфекции, восстановление вагинальной микрофлоры. Своевременная коррекция патологии позволит избежать неблагоприятных последствий, особенно тех, которые опасны для плода.
Диагностика
Помимо прозрачности, большое значение имеют цвет и запах выделяемой жидкости. Если она не только помутнела, но и изменила обычный , а также приобрела неприятный резкий запах, это может говорить о серьезном воспалительном процессе в почках или разных отделах мочевыводящих путей.
В зависимости от того, какой именно отдел поражен, в жидкости могут обнаруживаться слизь, эритроциты, лейкоциты. Точное количественное определение происходит в лаборатории.
Чтобы обнаружить ураты, образец подогревают. Мутная жидкость становится полностью прозрачной, как слеза, при прогреве, если в ней содержатся эти соли.


Если в моче есть соли-карбонаты, то это позволяет установить уксусная кислота. Ее в определенных количествах добавляют в образец. Если появляется пена и меняется цвет, проблемы кроется в карбонатных соединениях.
О количестве мочевой кислоты говорят реакции, которые происходят в пробирке при сочетании с соляной кислотой. А вот клетки крови определяют, как говорится, на глазок — то есть микроскопическим способом. Эритроциты и лейкоциты подсчитывают «вручную». Установить в выделяемой жидкости позволяет бакпосев.
Если мутной становится только утренняя порция, а все остальные — в пределах нормы, волноваться, скорее всего, не о чем. Просто утренняя выделяемая жидкость всегда более концентрирована, чем последующие порции. А вот для вечернего туалета мутноватая жидкость не свойственна, в норме к вечеру она становится более прозрачной.


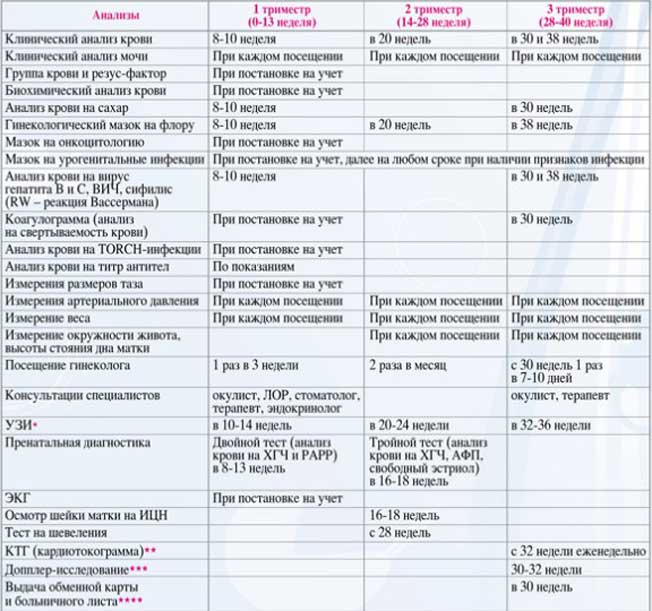
Анализы в первом триместре беременности
При первом посещении гинеколога врач выписывает будущей маме направления на разные анализы. Список таких лабораторных исследований достаточно большой. Обязательными анализами в первом триместре беременности являются следующие.
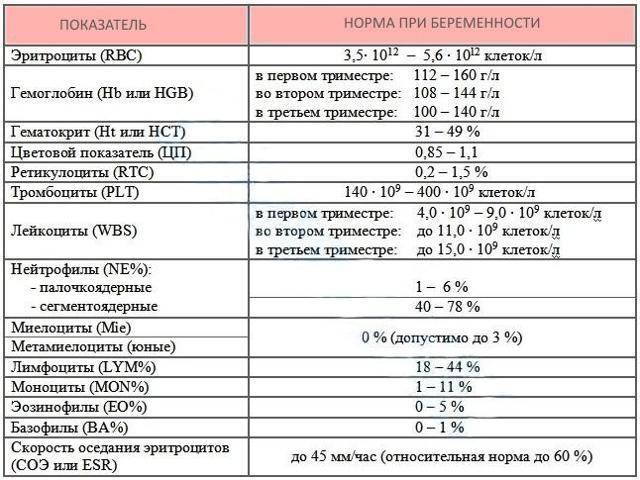
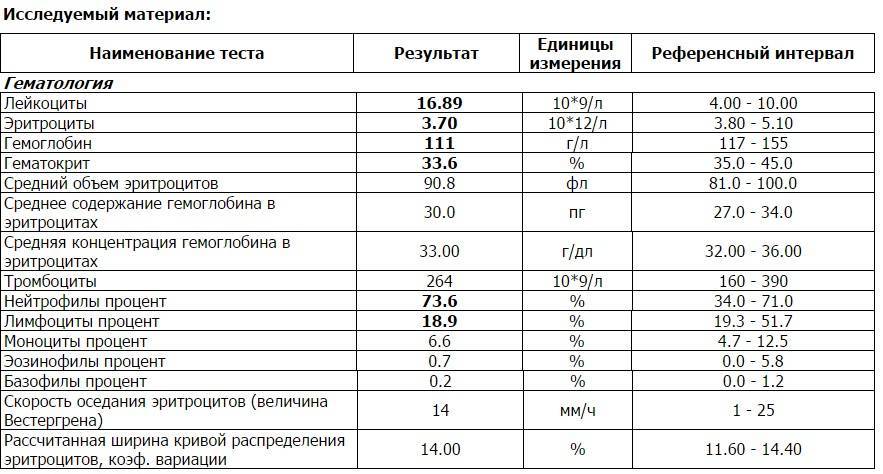
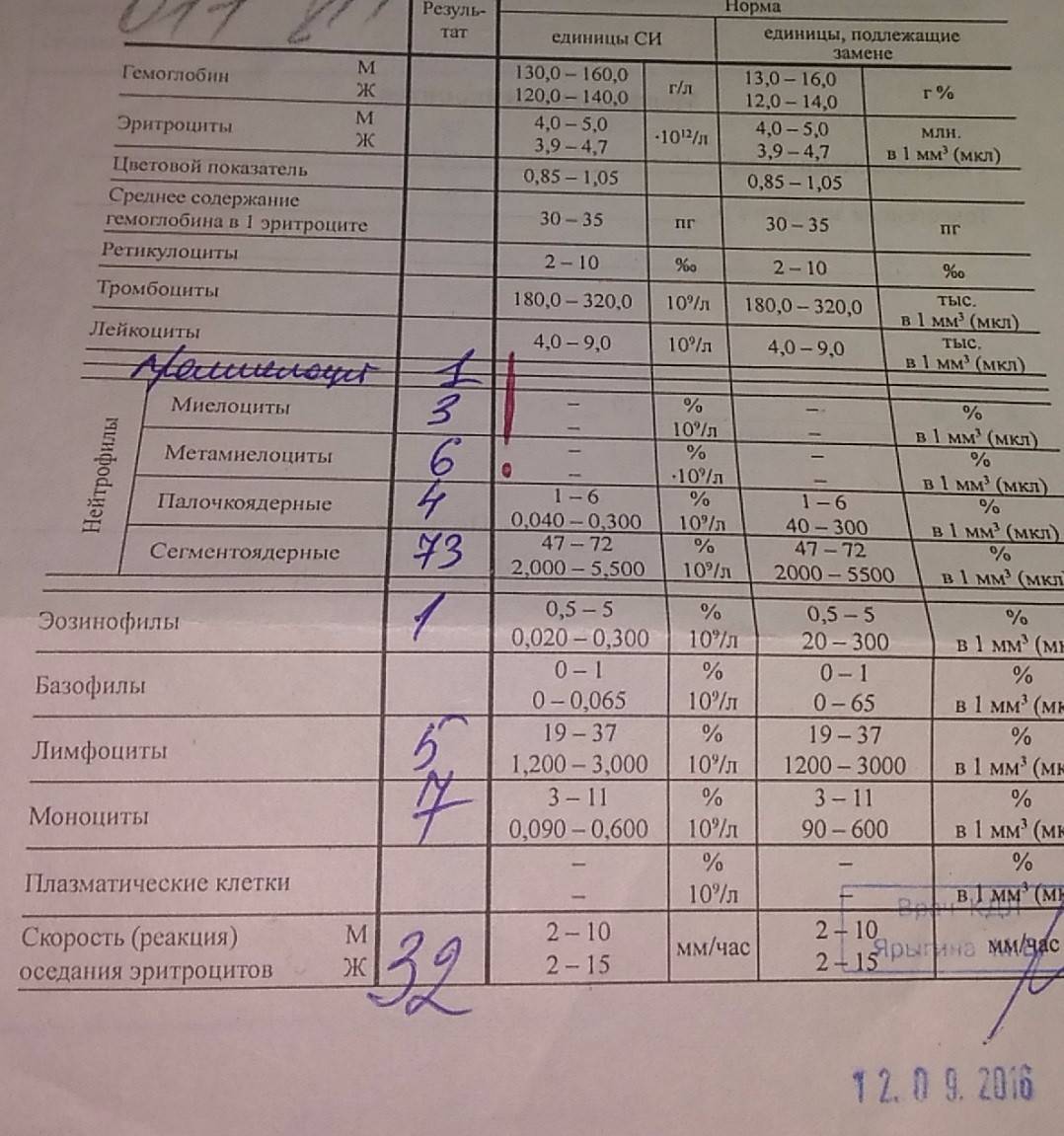
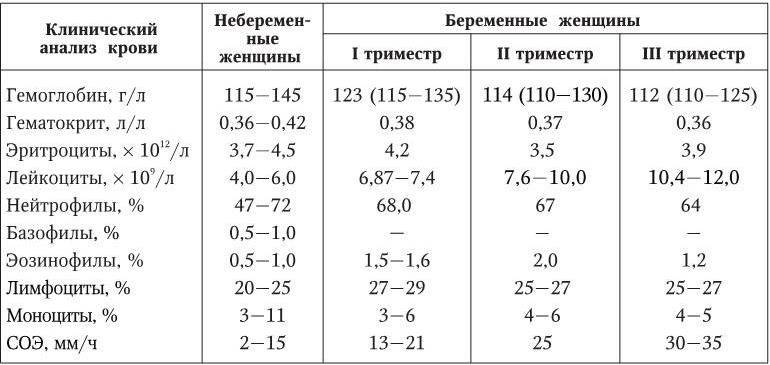
- Клинический (общий) анализ крови – наиболее информативное исследование, которое характеризует состояние всего организма. В период беременности для врача важным показателем является содержание гемоглобина в крови женщины. Пониженный уровень гемоглобина указывает на развитие у женщины анемии. Кроме того, что анемия плохо отражается на самочувствии женщины, она очень опасна для плода. При анемии у ребенка может развиться гипоксия (кислородное голодание), что приводит к разным нарушениям развития.
- Биохимический анализ крови – исследование качества обменных процессов в организме, содержания витаминов и микроэлементов. С помощью биохимии крови можно оценить работу отдельных органов и систем организма. При беременности плохой анализ на биохимию бывает при обнаружении в крови повышенного содержания глюкозы. Это может указывать на развитие у женщины сахарного диабета.
- Анализ на сахар проводится с целью определения уровня сахара в крови.
- Общий анализ мочи. Данное исследование беременная женщина проходит перед каждым плановым посещением гинеколога. Поэтому чаще всего плохой анализ бывает у женщин именно в его результатах.Во-первых, в моче может быть обнаружен белок, которого не должно быть. Но нужно знать, что при беременности небольшое количество белка в моче женщины допускается. Однако оно не должно превышать 0,033 г/л. Превышение нормы белка может указывать на заболевания мочеполовой системы, особенно почек. В таком случае женщина всю беременность будет находиться под наблюдением уролога, чтобы при необходимости своевременно предупредить возможные осложнения.Во-вторых, иногда в моче беременной женщины могут обнаружить бактерии (бактериурия). Одной из причин невынашивания беременности называют острый пиелонефрит, который вызывается бактериями, чаще всего кишечной палочкой.
- Анализ на группу крови и резус-фактор – один из обязательных анализов в первом триместре беременности. В случае, когда у женщины резус-положительная кровь, а у мужчины резус-отрицательная, будущая мама будет сдавать данный анализ каждый месяц в первой половине беременности и два раза в месяц во второй половине. Очень опасно, когда организм мамы вступает в конфликт с организмом ребенка, у которого резус крови отца. Тогда возникает так называемый резус-конфликт, который требует немедленной медицинской помощи.
- Анализ крови на ВИЧ-инфекцию, сифилис, гепатиты В и С.
- Исследование крови на TORCH-инфекции. В ходе данного анализа определяют у женщины наличие вирусов токсоплазмоза, краснухи, цитомегаловируса и герпеса. Эти инфекции очень опасны тем, что часто протекают скрыто, без симптомов. Но при этом они способны вызвать тяжелые патологии развития плода.
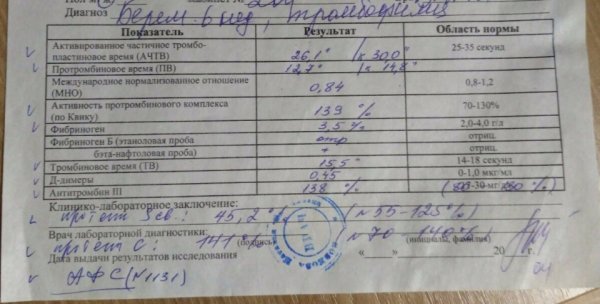
- Анализ на свертываемость крови. Плохой результат анализа бывает при отклонении данного показателя от нормы. Такой результат исследования может указывать на риск невынашивания беременности, возможность кровотечения на любой стадии родового процесса.
- Мазок из влагалища на определение флоры. С помощью данного исследования врач определяет наличие или отсутствие у женщины заболеваний, которые передаются половым путем, оценивает микрофлору женских родовых путей. Своевременное выявление патологий даст возможность вовремя начать лечение без вреда для будущего ребенка.
Необходимость сдачи анализов при беременности и общепринятые нормы
Каждый анализ, назначенный беременной женщине, призван вовремя определить отклонения в организме и помочь доктору сохранить беременность. Правда, есть немало абсолютно не информативных и бесполезных анализов, которые лишь ухудшают материальное положение женщины. Поэтому желательно проходить лишь те исследования, признанные Минздравом обязательными (как правило, их стоимость покрывается медицинским полисом, поэтому платить за них не нужно).
Анализ мочи при беременности. Этот анализ может отобразить многие патологические состояния при беременности, но полученные показатели всегда оценивают в комплексе с другими анализами. В ходе изучения биологической жидкости определяют ее цвет, запах, кислотность, объем, наличие лейкоцитов, белка, осадка. Анализ помогает подтвердить/опровергнуть воспаление мочеполовой системы, заметить развитие гестоза. Дополнительно проводят анализ на стерильность мочи, чтобы исключить вялотекущую инфекцию мочеполовых путей.
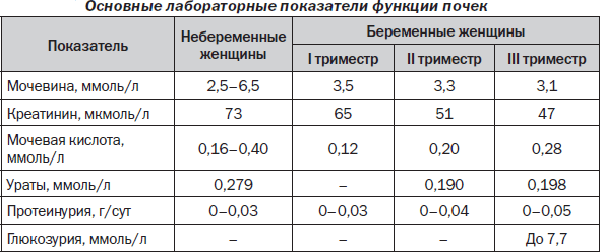
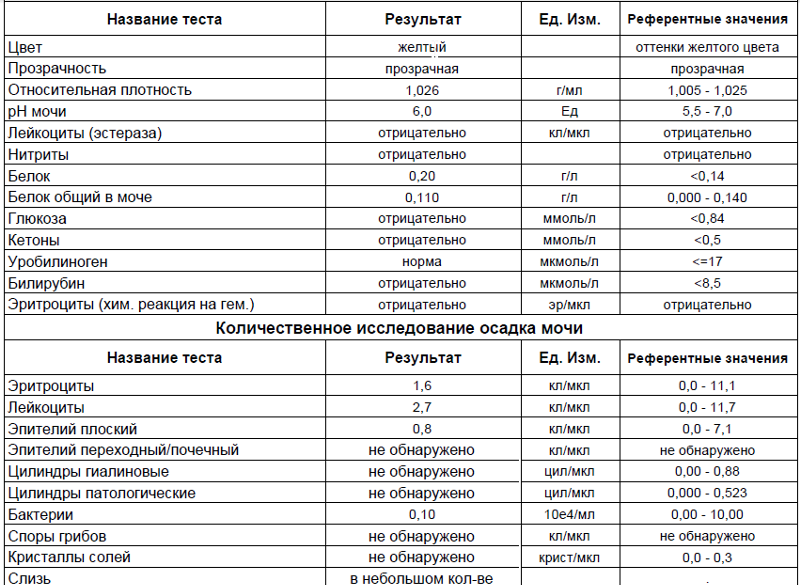
Общий анализ крови. Количественный подсчет эритроцитов, гемоглобина, лейкоцитов и других показателей позволяет оценить общее состояние здоровья. Так, регулярное изучение крови помогает диагностировать анемию, гипоксию, воспалительный процесс, большинство заболеваний. Также по общему анализу при беременности можно заподозрить гематологические патологии, нарушение работы внутренних органов.
Резус-фактор. Определение резус-фактора необходимо для предупреждения резус-конфликта. Если у матери обнаруживают отрицательный резус, данный анализ назначают и отцу малыша. Также женщине обязательно определяют группу крови, если при родах возникнут осложнения, требующие переливания крови.
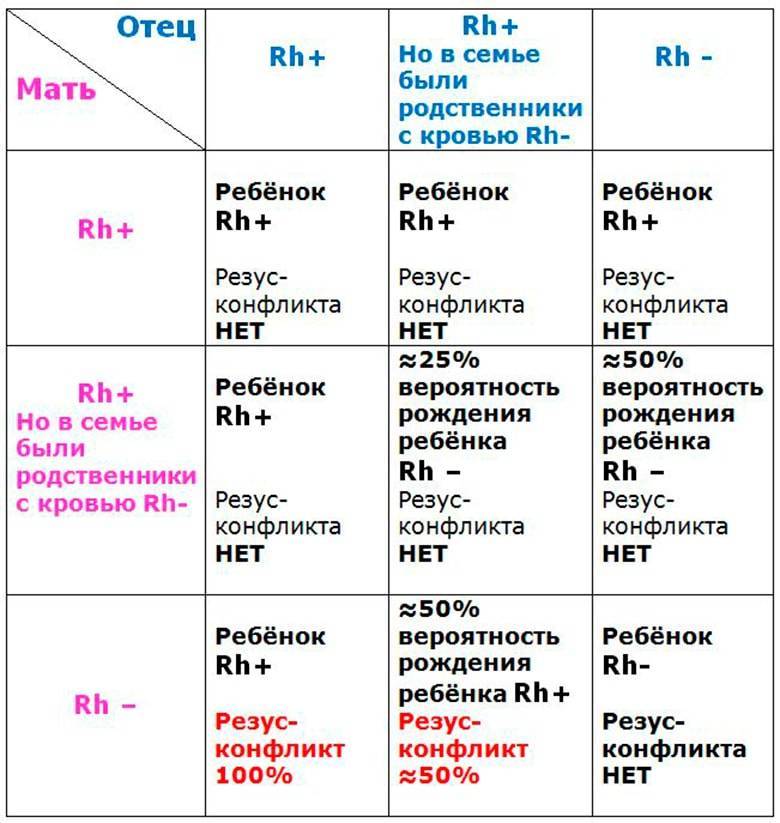
- Анализ на ВИЧ, сифилис, гепатит проводят дважды. Цель проведения ясна: если женщина окажется зараженной, врачи постараются предотвратить инфицирование ребенка.
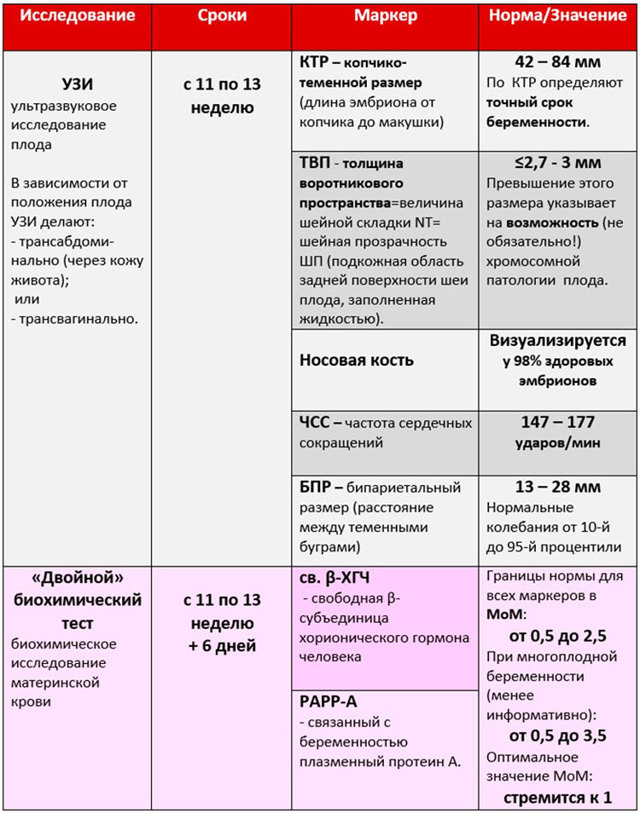
- УЗИ. Данный скрининг проводят трижды или чаще. Для каждой недели есть свои значения по каждому показателю. Это исследование максимально точно показывает физическое развитие плода и показатели его жизнедеятельности.
- Мазок на флору. Такой простой анализ может о многом рассказать, в первую очередь о состоянии женских половых органов. В зависимости от состава флоры, определяют степень чистоты влагалища. Также изучают, нет ли у беременной половых инфекций, грибков, молочницы. Все эти болезни могут нарушать нормальное протекание беременности.

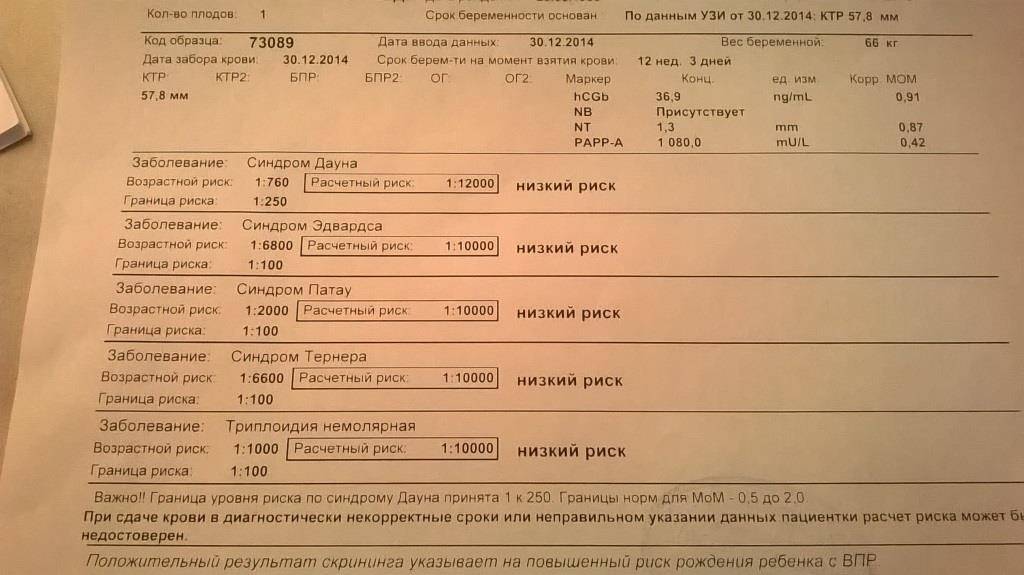
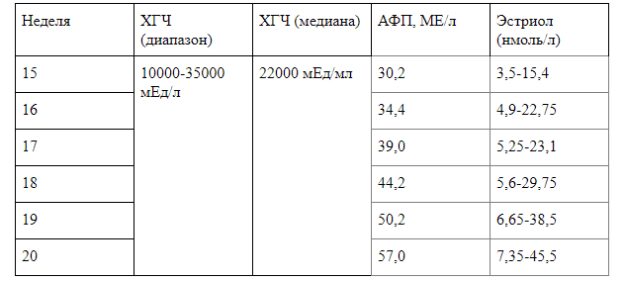
Пренатальный скрининг. Двойной и тройной тесты проводят для исключения генетических патологий у плода, включая синдром Дауна. С появлением этих анализов стало возможным прерывать патологические беременности, не допуская рождения малыша с пожизненной инвалидизацией.
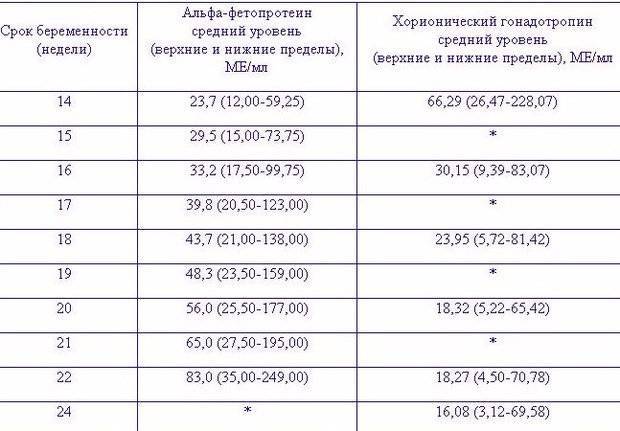
Биохимическое исследование крови. Венозная кровь показывает состояние печени, обмен веществ, уровень глюкозы, холестерина и мочевины. На протяжении гестации его проводят дважды, чтобы контролировать работу внутренних органов.
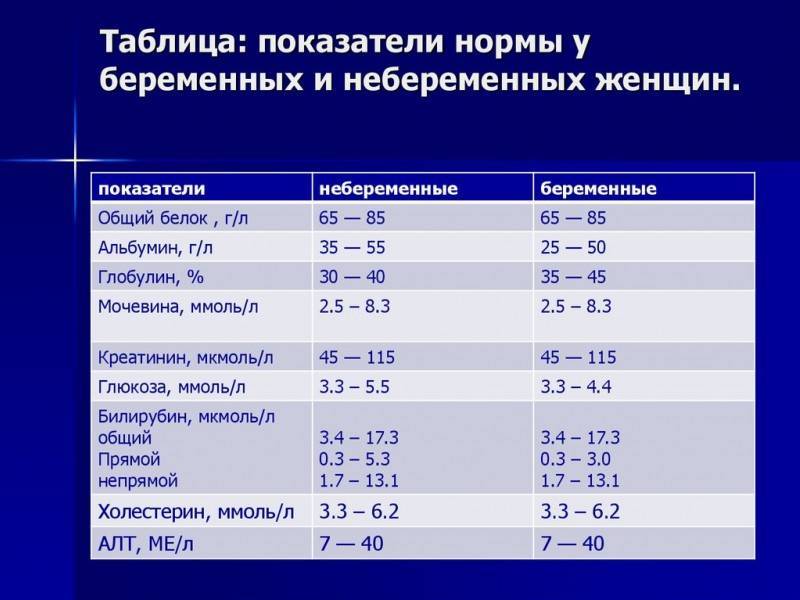

ТОРЧ-скрининг
Выявление антител к краснухе, токсоплазме и ЦМГ очень важно, поскольку позволяет вовремя начать лечение и предотвратить появление уродств у плода, которые провоцируются данными инфекциями
Коагулограмма. Анализ оценивает степень свертываемости крови, чтобы предотвратить тромбообразование, гестоз, прерывание беременности.


Общие сведения
Влагалище – это орган, который сообщается с окружающей средой. Поэтому он должен иметь эффективные механизмы защиты слизистой оболочки от чужеродных агентов. Один из них представлен вагинальной микрофлорой. Ее представители не дают развиваться патогенным микробам за счет конкурентного антагонизма, поддержания кислой среды (pH), синтеза ферментов, витаминов и других биологических веществ. Нормальное состояние естественного биоценоза способствует продукции секреторных иммуноглобулинов и поддержанию реакций клеточного иммунитета, обезвреживанию токсических метаболитов.
Микрофлора влагалища на 95% состоит из лакто- и бифидобактерий, т. е. палочковой флоры. А оставшееся количество – это условно-патогенные организмы. К ним относят энтерококки, гарднереллы, кандиды, бактероиды, стафило- и стрептококки, фузобактерии и пр. В обычных условиях они находятся в состоянии симбиоза, не причиняя никакого вреда. Но при создании благоприятной среды такие микробы способны значительно расширить сферу влияния, вытесняя других представителей влагалищного биоценоза.
Мазок на флору при беременности
Данное словосочетание не должно вызывать у современной женщины недоумения или удивления. Ведь каждая девушка, пекущаяся о своем здоровье, с началом половой жизни обязана проходить регулярные осмотры у гинеколога, включающие и этот анализ. Тем не менее, с наступлением беременности мы многие вещи воспринимаем по-другому. И мало интересующий нас прежде мазок сейчас вызывает кучу вопросов, сомнений и страхов. Давайте послушаем, что о нем рассказывают гинекологи.
Хорошая и плохая флора
Микрофлора влагалища – это совокупность микроорганизмов, его населяющих. У каждой женщины она своя, поэтому чужими предметами гигиены пользоваться строго-настрого запрещено (этому нас учат с детства). Но законы природы для всех действуют одинаково, и вот о чем они говорят.
В норме влагалище женщины (а также шейку матки и уретру) заселяют лактобактерии, вырабатывающие молочную кислоту. Кислая среда является неблагоприятной для размножения и жизни других (патогенных) микроорганизмов и является естественной защитой от подобных нежелательных факторов. Лактобактерии называют еще палочками Додерляйна, лактобациллами или лактоморфотипами, и в анализе (мазке на флору) они определяются просто как палочки. Однако в нашей флоре они не одиноки.
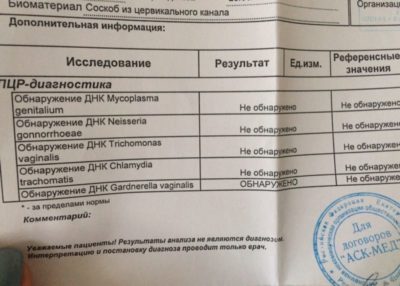
В каждом влагалище обитает также условно патогенная флора. Это потенциально опасные микроорганизмы, которые активизируются лишь при определенных обстоятельствах: стрессах, снижении иммунных функций организма, приеме некоторых лекарств (антибактериальных препаратов, противозачаточных таблеток), изменении гормонального фона женщины (при беременности, сахарном диабете или инфекционных заболеваниях) и прочих. К условно патогенной флоре относятся различные Кокки (стафилококки, стрептококки, энтерококки, пептококки, пептострептококки), Гарднереллы (вызывают бактериальный вагиноз), грибы рода Кандида (вызывают кандидоз, или молочницу), Энтеробактерии, Бактероиды, Дифтероиды, Фузобактерии и прочие.
Но наиболее опасны для женщины, особенно в период беременности, патогенные организмы, которые попадают во влагалище извне (чаще всего вследствие инфицирования при половом акте) и начинают здесь быстро размножаться. Наиболее известные из таких вражеских бактерий – Трихомонады (вызывают развитие трихомониаза), Гонококки (провоцируют гонорею), вирус папилломы человека, герпес и другие вирусы. И вот как раз их ищут в первую очередь (а также проверяют количество условно патогенных микроорганизмов), когда берут мазок на флору при беременности. Он помогает определить вид и количество бактерий, что является решающим фактором при лечении.
К слову, микоплазмы, уреаплазмы и хламидии можно определить только при посеве на скрытые инфекции. Мазок на флору при беременности не выявляет данных заболеваний. И вообще он является предварительным исследованием, после которого, в случае обнаружения патогенной флоры, необходимо сдавать посев.
Почему проводится анализ стрептококков группы В у беременных?
Для тебя эта бактерия практически безвредна, однако твоему малышу она способна принести много проблем – начиная от тяжелых инфекций до мертворождения. Если на поздних сроках тест на стрептококки даст положительный результат, тебя ждет лечение антибиотиками во время родов. Это позволит существенно снизить риск заражения малыша.
Американская академия педиатрии, Центр контроля заболеваний в Соединенных Штатах, а также Американский колледж акушеров-гинекологов настоятельно рекомендуют будущим мамам сдавать мазок на стрептококк. Оптимальный срок для скрининга – 36-37 недель.
При высоком риске развития стрептококка группы В, во время родов проводится лечение. Оно является обязательным в таких случаях:
- результат анализа мазка на стрептококки группы В при беременности дал положительный ответ;
- у тебя есть инфекции мочевыводящих путей, вызванные стрептококками группы В, или бактерии были обнаружены в бакпосеве мочи на любом сроке вынашивания ребенка;
- предыдущий ребенок появился на свет с осложнениями, спровоцированными СГВ.
Введение обязательного тестирования на потенциальную инфекцию позволило снизить количество заболеваний среди новорожденных. Если раньше каждый 500-тый малыш страдал от последствий СГВ, то сейчас стрептококки поражают лишь 1 ребенка из 4 тыс.
Лечение во время беременности
При патологических результатах мазков назначается лечение. Во время беременности предпочтение отдается местной терапии, что снижает вероятность негативного воздействия лекарственных средств на плод. Лечение зависит от выделенного возбудителя и протекает в 2 этапа. Первый этап – назначение этиотропной терапии (направленной на устранение причины «нехорошего» мазка), второй этап – восстановление нормальной микрофлоры влагалища.
При выявлении в мазке трихомонад в первом триместре назначаются спринцевания раствором фурациллина, перманганата калия или отварами лекарственных трав, а начиная со второго триместра – интравагинальное введение свечей с метронидазолом (тержинан, клион-Д). Пероральный прием препаратов метронидазола разрешается в 3 триместре (трихопол, орнидазол).
Бактериальный вагиноз при беременности на ранних сроках лечат тампонами с клиндамицином, во втором триместре назначаются свечи с метронидазолом, а в третьем системное лечение препаратами метронидазола (тержинан, тинидазол).
При выявлении гонореи показано лечение антибиотиками цефалоспоринового ряда (цефиксим, цефтриаксон).
Терапия молочницы включает введение свечей с противогрибковой активностью (Гино-Певарил, клотримазол, пимафуцин). В поздних сроках назначаются таблетки флуконазола.
Второй этап лечения «плохих» мазков включает назначение пробиотиков интравагинально (свечи и тампоны с бифидумбактерином, лактобактерином, апилак, бифидин). Продолжительность лечения составляет 10-14 дней.
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста. Не секрет, что женский организм во время беременности становится очень уязвимым
Любое воспаление может принести массу проблем матери и будущему ребенку. Особенно возрастает риск на ранних сроках беременности (до 15-20 недель), когда плацента еще не созрела, или незадолго до родов, во время отхода слизистой пробки из шейки матки. Очевидно, что для предупреждения болезней надо регулярно сдавать анализы, но оказывается, некоторые мамочки боятся, что даже обычный мазок на флору, может вызвать кровотечение или даже спровоцировать выкидыш. Редактор Letidor обратился с этим вопросом к медикам
Не секрет, что женский организм во время беременности становится очень уязвимым. Любое воспаление может принести массу проблем матери и будущему ребенку. Особенно возрастает риск на ранних сроках беременности (до 15-20 недель), когда плацента еще не созрела, или незадолго до родов, во время отхода слизистой пробки из шейки матки. Очевидно, что для предупреждения болезней надо регулярно сдавать анализы, но оказывается, некоторые мамочки боятся, что даже обычный мазок на флору, может вызвать кровотечение или даже спровоцировать выкидыш. Редактор Letidor обратился с этим вопросом к медикам.
Что такое микрофлора?

Влагалищная микрофлора — совокупность микроскопических данных организмов, которые ее населяют. Она характеризуется строгой индивидуальностью, по причине чего использование чужих гигиенических средств категорически запрещается.
В нормальном состоянии микрофлора влагалища состоит из лактобактерий, предназначением которых является продуцирование молочной кислоты. В свою очередь, именно за счет кислой среды создаются негативные условия для жизнедеятельности и последующего распространения болезнетворных возбудителей, которая выступает в качестве защитного барьера от патологических факторов. Другое название лактобактерий — палочки Дедерлейна или лактоморфотипы.
Однако условно влагалище также населяет патологическая среда, состоящая из микроорганизмов, представляющих потенциальную опасность. Их активации способствует ряд определенных факторов:
- стрессовые состояния;
- снижение иммунитета;
- применение лекарств мощного действия;
- перемены в гормональном фоне.

Патогенную среду населяют:
- разнообразные кокковые инфекции;
- гарднереллы, провоцирующие бактериальную форму вагиноза;
- кандидозные грибы, выступающие причиной развития молочницы.
Однако во время беременности особую опасность представляют болезнетворные возбудителей, проникающие во влагалище из внешней среды, что наиболее часто происходит вследствие инфицирования во время незащищенной интимной близости. Такие бактерии характеризуются стремительным размножением, что становится причиной возникновения тяжелых гинекологических болезней венерического характера.
Когда берется мазок на флору при беременности, представленные возбудители выявляются в самом начале. Такой анализ позволяет выявить видовые и количественные характеристики возбудителей, что выступает определяющим фактором в терапии. Надо сказать, что он не выявляет гинекологических болезней, являясь исключительно подготовительным исследовательским методом, после которого при условии обнаружения патогенной микрофлоры возникает необходимость в сдаче посева.
План действий после получения положительного результата на СГВ при беременности
Положительный анализ – это не приговор. Наличие бактерий в мазке НЕ означает, что ты или малыш серьезно заболеете, даже если не получите лечение. Стрептококки в гинекологии несут невысокий риск инфицирования для детей, особенно в случаях, когда они рождаются доношенными, а у мамы нет повышенной температуры или ее воды не отошли задолго до родов. Постарайся не волноваться.
Впрочем, использование антибиотиков позволяет максимально снизить все риски. Статистика говорит следующее: если в твоем мазке обнаружены стрептококки и ты не будешь получать лечение, шанс малыша заразиться составит 1:200. Благодаря лечению шанс подхватить инфекцию составит 1:4000.
Однако своевременное лечение снизит не только шансы ребенка инфицироваться, но и твои тоже. Если тебе введут антибиотик, шансы на развитие инфекции СГВ (например, маточной инфекции) во время родов или после родов снижаются.
При родах антибиотики вводятся внутривенно. Зачастую инъекцию делают за несколько часов до непосредственного появления малыша – при отхождении вод или в начале активной фазы родов. Кесарево не является исключением – врач вводит дозу препарата, позволяющую предотвратить заражение.
Идеальная ситуация, это когда роженица со стрептококками при беременности получает лечение за 4 часа до появления ребенка. Если роды протекают стремительно, антибиотики принесут нужный эффект даже за пару часов.
Как проводится мазок и как нужно подготовиться к исследованию
Полученные биологические материалы наносят на чистые предметные стекла и отправляют в лаборатории для дальнейшего окрашивания, выполнения бак посева, изучения микробного состава и т.д.
Для получения максимально достоверных результатов исследования необходимо соблюдать правила подготовки к анализам:
- исключить половую связь за сутки до исследования;
- исключить спринцевания и введение медикаментозных средств (свечей, кремов и т.д.) во влагалище за 48 часов до исследования;
- не использовать накануне анализа средств личной гигиены, способных нарушить микрофлору влагалища (допустимо применять только максимально мягких гелей).