Показания к редукции эмбриона при многоплодной беременности и двойне, осложнения, вероятность саморедукции плода
Содержание статьи
- Признаки и симптомы
- Почему возникает многоплодная беременность?
- Наследственность
- Возраст женщины
- Стимуляция овуляции
- Гормональная контрацепция
- Экстракорпоральное оплодотворение
- Паритет
- 8 неделя беременности
- Диагностика многоплодной беременности
- Как определить с помощью УЗИ?
- Показатели биохимического анализа крови
- Сросшиеся близнецы
- Техника проведения редукции эмбриона
- Ведение беременности
- Редукция при многоплодной беременности
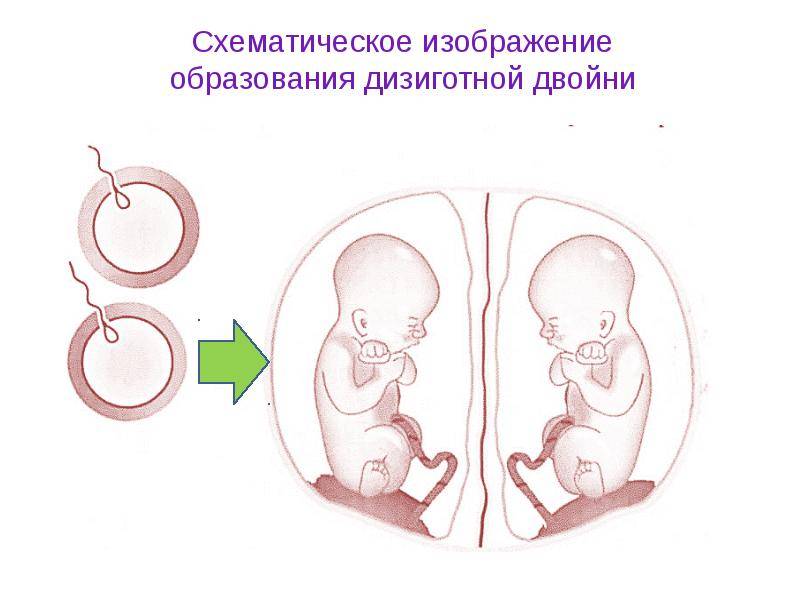
- Причины возникновения многоплодной беременности
- Внутриутробная гибель одного из плодов при двойне
- Признаки замирания плода при двойне
- Диагностика антенатальной гибели одного плода при многоплодии
- Как часто встречается замирание одного из плодов при двойне?
- Опасность внутриутробного замирания одного из детей для мамы и второго эмбриона
- Что делать в случае гибели одного из плода двойни?
- Причины многоплодия
- Как происходит редукция?
Признаки и симптомы
В первом триместре гестации никаких особых симптомов, указывающих на наличие нескольких плодов, не возникает. Однако, начиная с середины второго триместра возможно появление следующих признаков:
- увеличение массы тела, не соответствующее общепринятым нормам;
- сильная утомляемость;
- ранний и выраженный токсикоз, гестоз;
- очень быстрый, скачкообразный рост живота;
- регулярные задержки стула;
- отечность нижних конечностей;
- повышенное артериальное давление.
Перечисленные симптомы может легко заметить сама женщина. Врач во время осмотра увидит слишком объемный живот при сравнительно небольшом размере головки плода, расположенной очень низко, и высокое стояние маточного дна.
Если диагностировано тазовое предлежание плода, то его таз также будет находиться слишком низко, непосредственно над входом в таз матери. В анализах крови уровень ХГЧ и лактогена превысит норму вдвое.
При обнаружении нескольких вышеозначенных особенностей акушер-гинеколог может предположить многоплодие. Чтобы подтвердить его, необходимо провести УЗИ.
 Одним из типичных признаков многоплодия является постоянная усталость и быстрая утомляемость
Одним из типичных признаков многоплодия является постоянная усталость и быстрая утомляемость
Почему возникает многоплодная беременность?
Известно много факторов, которые предрасполагают к зачатию двоен:
Наследственность
Этот фактор считается самым неоспоримым. Если у супругов в родстве имелись близнецы, то вероятность беременности несколькими плодами возрастает в несколько раз. Причем замечено, что беременность двойней передается через поколение. 
Возраст женщины
Отмечено, что чем больше лет женщине, тем выше у нее шансы забеременеть двойней или тройней. Этим возрастным рубежом является 35-летие, то есть накануне пременопаузы и наступления климакса не все менструальные циклы протекают с овуляцией. В свою очередь, ановуляторные циклы чередуются с овуляторными, когда происходит всплеск гормонов, происходит мощная стимуляция овуляции, в результате чего созревает 2 и свыше яйцеклеток одновременно.
Стимуляция овуляции
При назначении лечения бесплодия, как правило, используют гормональные препараты, стимулирующие созревание фолликулов (кломифен или гонадотропин). Под действием этих лекарств одновременно может созревать сразу несколько фолликулов.
Гормональная контрацепция
Нередко многоплодная беременность обусловлена приемом комбинированных оральных контрацептивов. После отмены препарата «спящие» яичники активизируются и начинают бурно синтезировать собственные гормоны, что приводит к созреванию нескольких яйцеклеток. Такую ситуацию называют ребаунд-эффектом.
Экстракорпоральное оплодотворение
Развитие репродуктивных технологий, в частности ЭКО, является одной из причин многоплодной беременности. Суть заключается в том, что после «зачатия в пробирке» выращивается несколько подросших яйцеклеток, которые в количестве до 4-х штук подсаживаются к матери. Если в 80-ые годы процент многоплодных беременностей после использования вспомогательных репродуктивных технологий достигал 30, то на сегодняшний момент оно равно 50%.
Паритет
Чаще всего многоплодная беременность случается у повторнобеременных женщин. Причем отмечено, что чем большое количество родов имеется в анамнезе, тем выше шансы женщины стать мамой двойняшек или тройняшек.
8 неделя беременности
Эмбрион в 2-3 раза прибавляет в весе, теперь его масса превышает 3 грамма. Длина тела достигает 2 см. Сердце становится четырехкамерным. Оно разделяется на две половины. После рождения одна из них станет венозной, другая – артериальной. Но вплоть до самых родов такого разделения нет: перегородка между левой и правой половиной сердца не обеспечивает полной их изоляции, позволяя венозной и артериальной крови смешиваться.
Другие особенности развития плода на 8 неделе беременности:
- начинают функционировать почки;
- формируются половые органы, хотя их ещё и нельзя увидеть на УЗИ – пол малыша на столь раннем сроке не определяется, вы узнаете его только во 2 триместре гестации;
- у девочек формируется овариальный резерв – в этот период жизни он максимальный и дальше будет только уменьшаться;
- появляются тактильные и тепловые рецепторы – теперь ребенок ощущает давление и перепады температур.
Большинство женщин на 8 неделе становятся на учёт в женскую консультацию по месту жительства и получают обменную карту.
На этот срок беременности приходится больше всего перинатальных потерь. Около 15% эмбрионов погибают в этот период. Причиной обычно становится неполноценность генетического материала. Это изначально нежизнеспособные эмбрионы, которые отторгаются организмом. Реже причиной становятся гормональные нарушения, инфекции, коагулопатии и другие патологические состояния у матери.
Если происходит первый выкидыш или замершая беременность, то никакие дополнительные диагностические или лечебные процедуры женщине не требуются. В большинстве случаев у неё нет заболеваний, препятствующих вынашиванию беременности. Её успешное развитие и окончание родами при повторном зачатии имеет столь же высокую вероятность, что и в первый раз. Но если выкидыш случается повторно, вероятность третьего возрастает. Такое состояние считается привычным невынашиванием. Оно требует врачебной помощи. Женщину обследуют, а в случае выяснения причины самопроизвольного аборта она получает лечение.
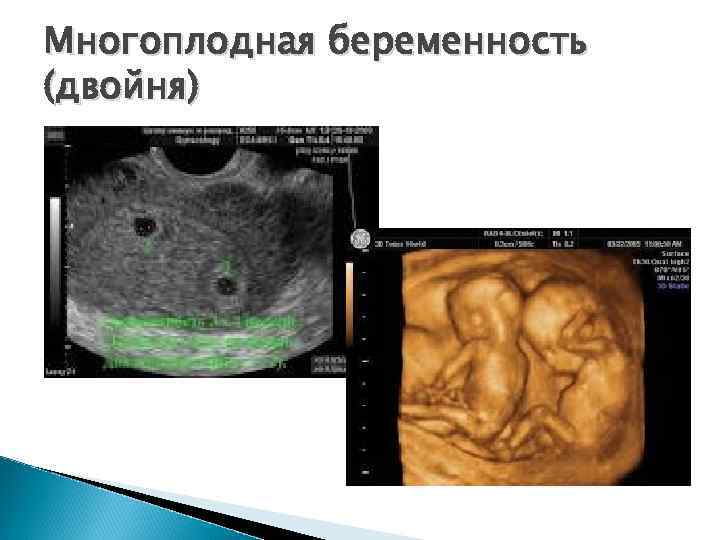
Диагностика многоплодной беременности
В настоящее время совершенно не представляет затруднений диагностика многоплодной беременности уже спустя несколько недель после зачатия.
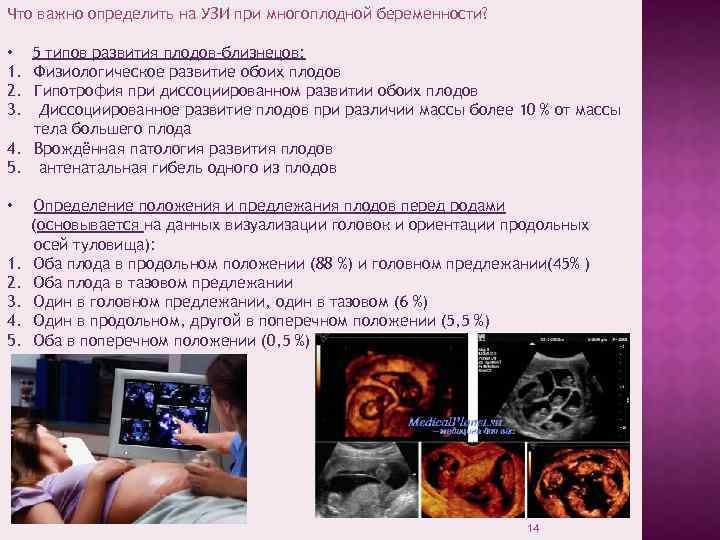
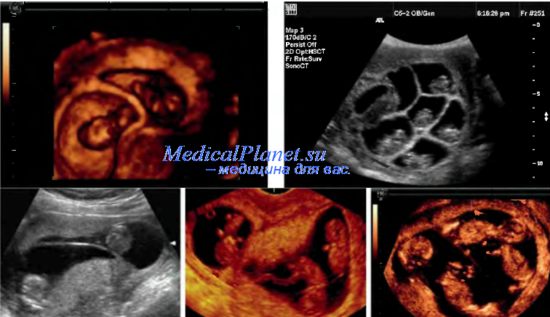
Как определить с помощью УЗИ?
 Золотым стандартом в установлении многоплодия, вынашиваемого беременной женщиной, является эхографическое исследование.
Золотым стандартом в установлении многоплодия, вынашиваемого беременной женщиной, является эхографическое исследование.
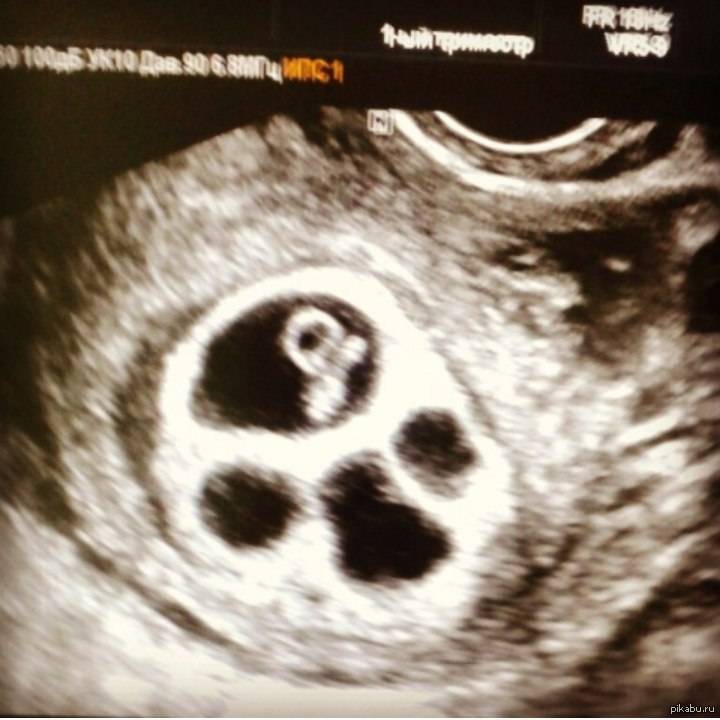
С помощью УЗИ рассмотреть на экране количество эмбрионов в матке женщины можно уже с 5-ой недели беременности.
А чуть позже, при прохождении женщиной первого скрининга, определить характер многоплодной беременности, прослушать сердцебиения малышей, оценить особенности их развития.
Достоверность результатов УЗИ в целях диагностики беременности более чем одним плодом, составляет свыше 99 %, а неточности редки и, в основном, касаются точного количества близнецов (тройни, четверни и т.д.).
Показатели биохимического анализа крови
Косвенно указывать на наступление многоплодной беременности, а, точнее, разумеется, на наступление многоплодной гетерохориальной беременности, может повышенный уровень ХГЧ в крови женщины, вырабатываемый хориальной тканью.
Кратность превышения значений ХГЧ в крови будущей мамы близнецов, по сравнению с нормой для показателей при беременности одним плодом, соответствует количеству эмбрионов (то есть, их хорионов) в полости матки. А вот прирост значений ХГЧ в соответствии со сроком беременности будет стандартным.
Все показатели биохимического анализа крови, проводимого во время скринингов, будут завышены (это касается и РАРР-А, и АФП, и эстриола).
Однако высокие значения маркеров крови могут одновременно свидетельствовать и о внутриутробных патологиях развития эмбрионов или одного из них.
Поэтому, единственным достоверно информативным источником для постановки диагноза «многоплодная беременность» можно считать данные протокола УЗИ. Также особое значение имеет УЗИ при выявлении симптомов пороков развития малышей.
Ранняя диагностика многоплодия играет роль при выборе врачебного подхода к ведению беременности, специфичной именно для многоплодия.
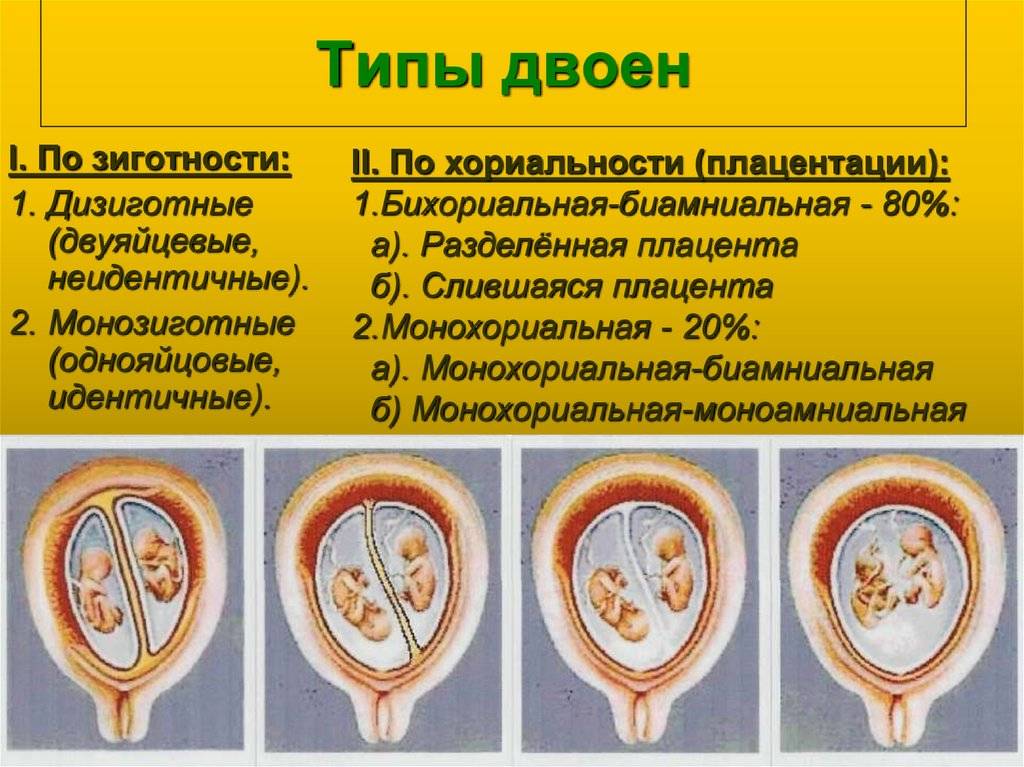
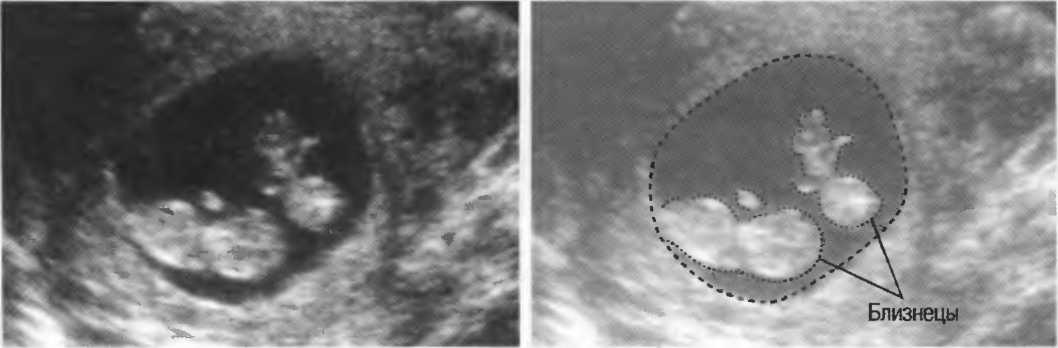
Сросшиеся близнецы
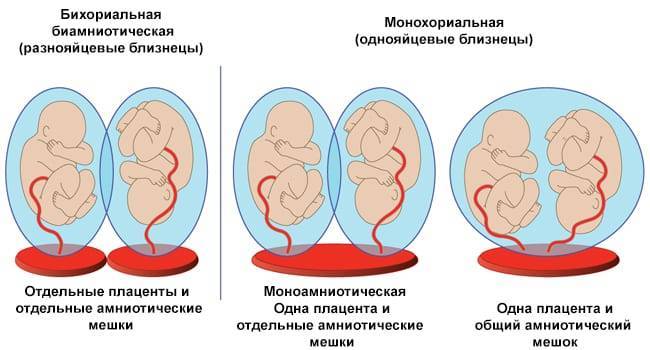
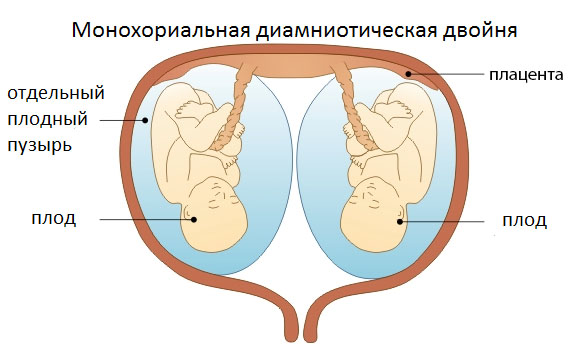
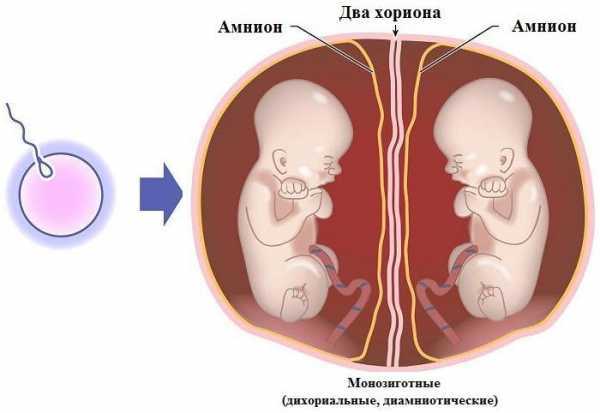
Эта патология характерна для монохориальной моноамниотической беременности. Её частота составляет 1% от монохориальных двоен.
К наиболее частым типам сращения относятся торакопаги (сращение в области грудной клетки), омфалопаги (сращение в области пупка и хряща мечевидного отростка), краниопаги (сращение гомологичными частями черепа), пигопаги и ишиопаги (соединение боковых и нижних отделов копчика и крестца), а также неполное расхождение: раздвоение только в одной части тела.
Прогноз для сросшихся близнецов зависит от места и степени соединения, а также от наличия сопутствующих пороков развития. В связи с этим для более точного установления потенциальной возможности выживания детей и их разделения, помимо УЗИ, необходимо провести такие дополнительные методы исследования, как эхокардиография и магнитно-резонансная томография (МРТ).
Ведение беременности при внутриутробно диагностированной сросшейся двойне заключается в прерывании беременности, если диагноз установлен в ранние сроки гестации. При возможности хирургического разделения новорожденных и согласии матери придерживаются выжидательной тактики до достижения плодами жизнеспособности.
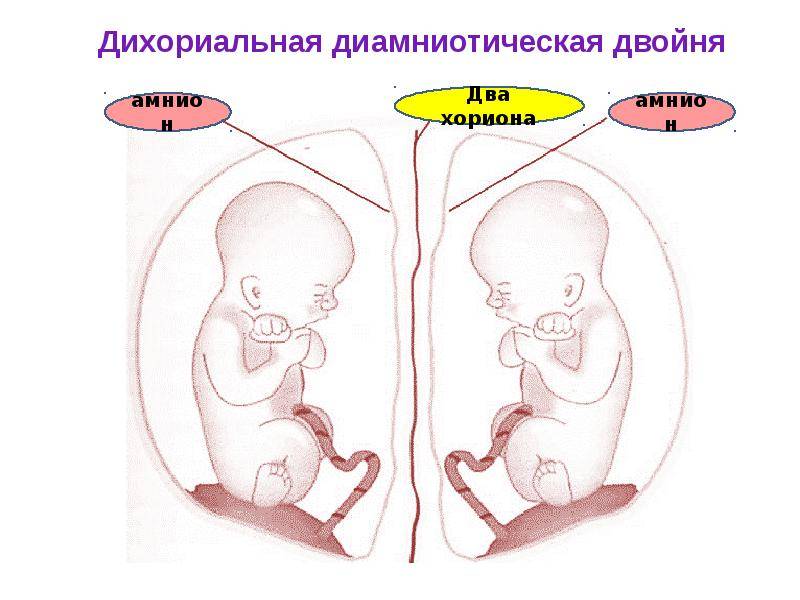
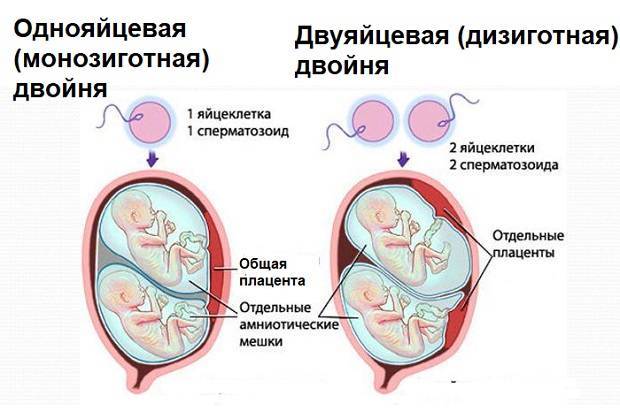
Хромосомная патология при двуяйцевой многоплодной беременности (у каждого плода) наблюдают с такой же частотой, как при одноплодной, и, таким образом, возможность поражения по меньшей мере одного из плодов удваивается.
У однояйцевых двоен риск хромосомной патологии такой же, как и при одноплодной беременности, и в большинстве наблюдений поражаются оба плода.
Если тактика ведения беременных с двойней при диагностированной трисомии обоих плодов однозначна — прерывание беременности, то при дискордантности плодов в отношении хромосомной патологии возможны или селективный фетоцид больного плода, или пролонгирование беременности без какого-либо вмешательства. Тактика полностью основана на относительном риске селективного фетоцида, который может стать причиной выкидыша, преждевременных родов, а также гибели здорового плода. Вопрос о пролонгировании беременности с вынашиванием заведомо больного ребенка должен решаться с учетом желания беременной и ее семьи.
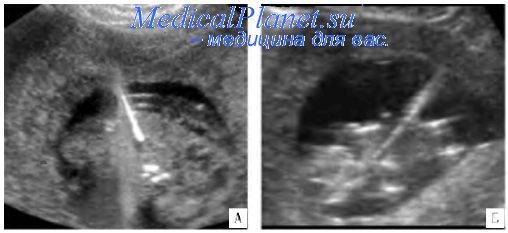
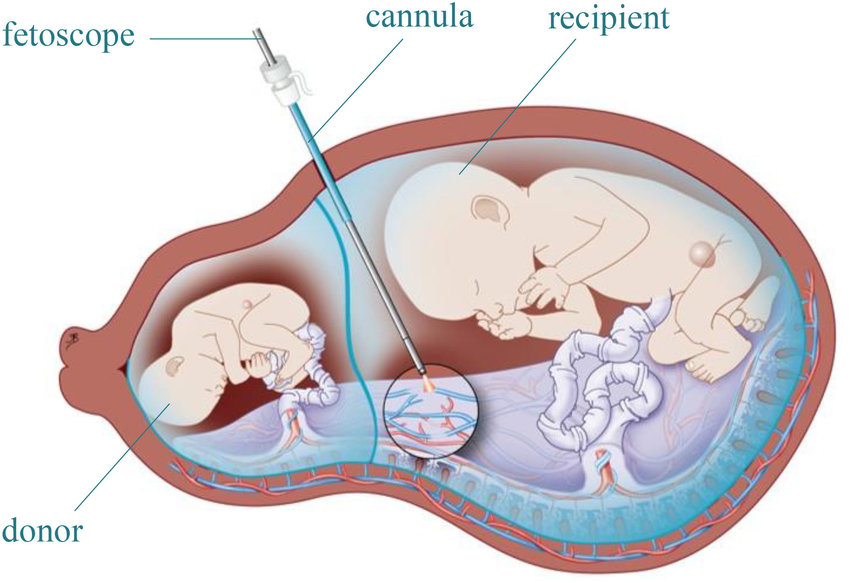
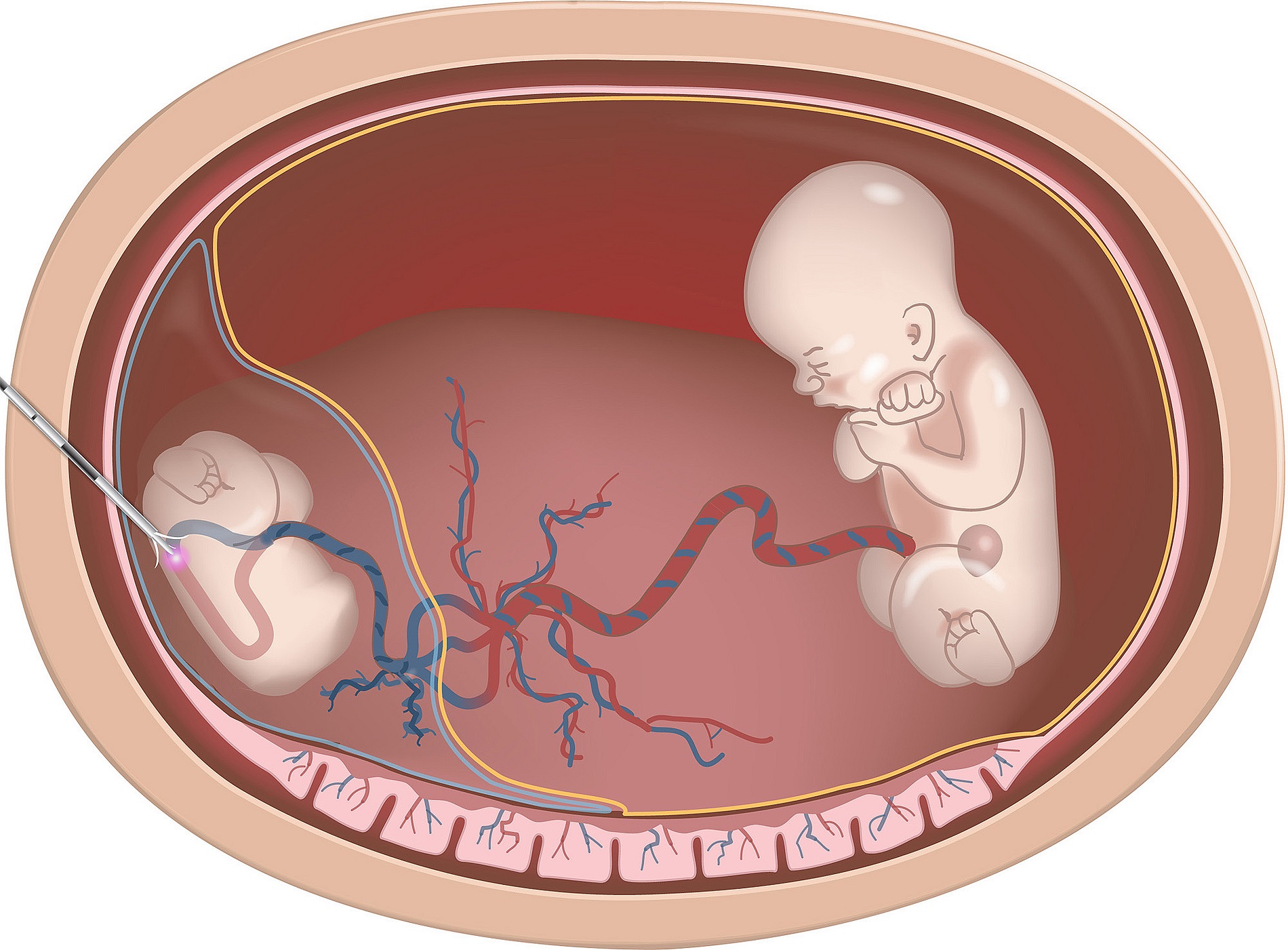
Техника проведения редукции эмбриона
Пациентке вводится внутривенный наркоз. Асептическими растворами обрабатывается место предполагаемого прокола. Прокол делают биопсийным адаптером, оснащенным ультразвуковым датчиком в два этапа. Сначала иглой прокалывают амниотическую оболочку. Затем в просвет иглы вводится игла более тонкого диаметра с мандреном и пунктируют грудную полость плода рядом с сердцем. Извлекают мандрен и внутрь грудной клетки вводят 1–2 мл 4% раствора хлорида калия. Этот раствор прекращает сердечную деятельность. После остановки сердца иглу извлекают и мониторируют жизнедеятельность оставшихся эмбрионов.
Необходимо отметить, что трансабдоминальный доступ имеет весомое преимущество – это возможность редукции эмбриона при любом расположении. Преимущество же трансвагинального доступа заключается в более раннем проведении операции (быстрее рассасываются ткани погибшего эмбриона).
Ведение беременности
У акушеров-гинекологов существуют особые инструкции по ведению многоплодной беременности, ведь риски при ней действительно высоки и опасность нисколько не преувеличена.
Женщине, которая вынашивает несколько плодов придется чаще посещать своего доктора. Состояние такой беременной нуждается в более частом мониторинге
Важно все – и прибавка в весе, и появление отеков, и анализы мочи
Особое внимание будет уделено профилактике гестозов. Женщине несколько раз за срок вынашивания придется делать коагулограмму – особый анализ крови, который показывает факторы ее свертываемости, чаще сдавать общий анализ крови для раннего выявления изменений концентрации гемоглобина
С первого же триместра будущая мама двоих или троих детей получит все рекомендации по правильному питанию, по уровню физической активности. Многоплодие считается веским основанием для ограничения физической активности уже со второго триместра, чтобы снизить риски преждевременных родов.
В 20 недель будет обследовано состояние шейки матки, чтобы исключить ее преждевременное укорочение, истмико-цервикальную недостаточность, ведь давление плодов на внутренний зев шейки в два раза выше.

С 29-30 недель беременным несколькими плодами назначается еженедельное КТГ. Кардиотографическое исследование (нестрессовый тест) даст богатую пищу для раздумий врачу – как чувствуют себя малыши, нет ли признаков гипоксии, достаточно ли хорошо развита их вегетативная нервная система. При любых сомнениях будут проводить УЗИ с допплером (допплерография), чтобы оценить характер и скорость кровотока в пуповинах каждого плода, состояние плацент (или плаценты, если она одна на двоих).
Женщине стоит заранее морально приготовиться к тому, что в любой непонятной ситуации, при ухудшении показателей анализов ее будут госпитализировать в стационар. Под врачебным наблюдением шансы, что с детьми и их мамой будет все в порядке, всегда заметно выше.

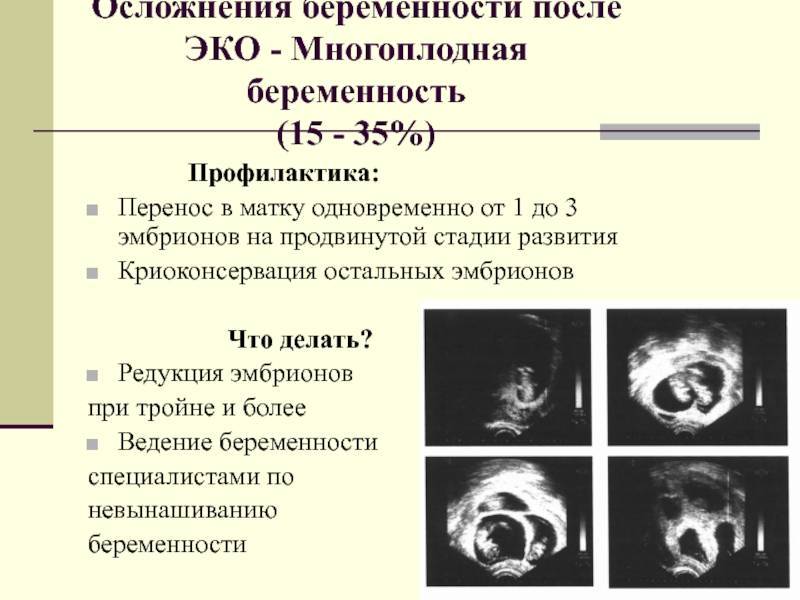
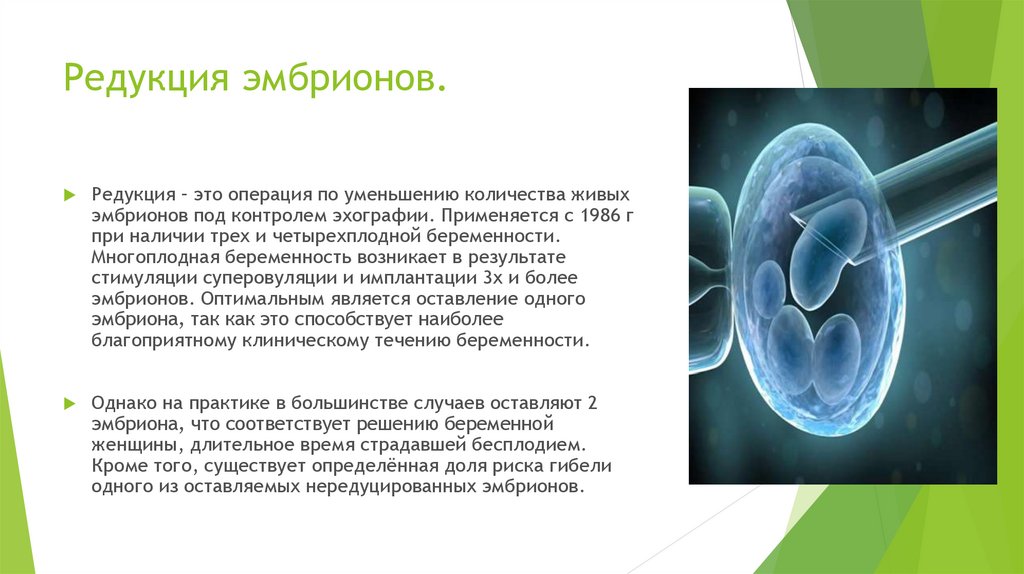
Редукция при многоплодной беременности
Редукция — это процедура, которая предназначена для удаления и омертвления несколько эмбрионов из полости матки. Ее необходимо проводить тогда, когда предостерегает очень серьезная опасность для здоровья матери, а также для другого плода. После проведения такой процедуры, эмбрионные ткани остаются в матке, а затем через некоторое время рассасываются самостоятельно.
Редукцию первый раз использовали тридцать лет назад, когда были выявлены очень серьезные патологий у эмбрионов. Это возможно только для женщин, которые вынашивают не одного ребенка и при этом сохраняют жизнь другим малышам. К концу восьмидесятых годов в прошлом веке, редукцию применяли для удаления не жизнеспособных эмбрионов, когда происходило экстракорпоральное оплодотворение. Оно необходимо было, чтоб снизить риски различных осложнений.
Существует несколько видов таких рисков:
- роды преждевременные;
- прерывание беременности самопроизвольное;
- гибель всех эмбрионов;
- патологическое развитие эмбриона;
- смертность во время родов второго и последующего малыша.
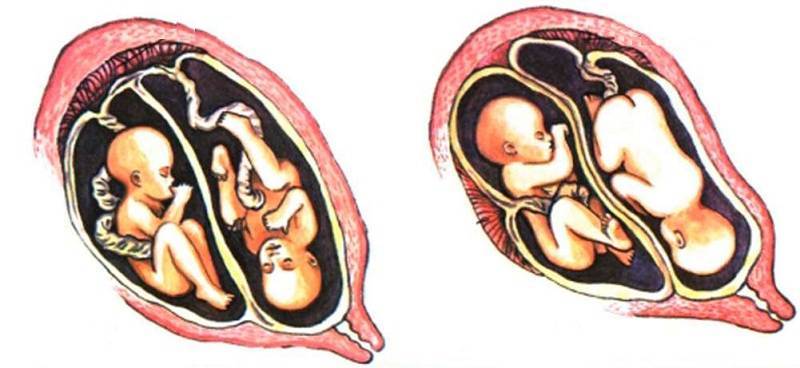
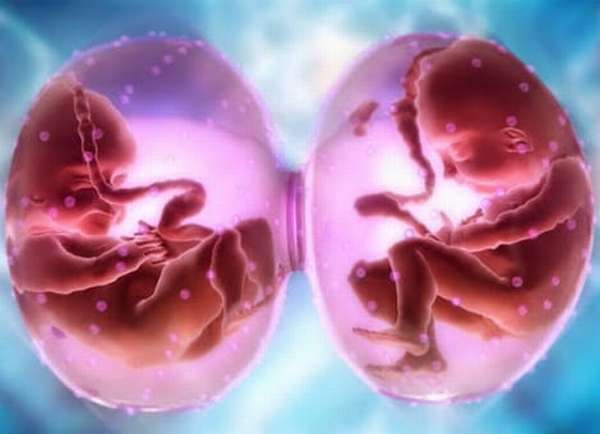
Причины возникновения многоплодной беременности
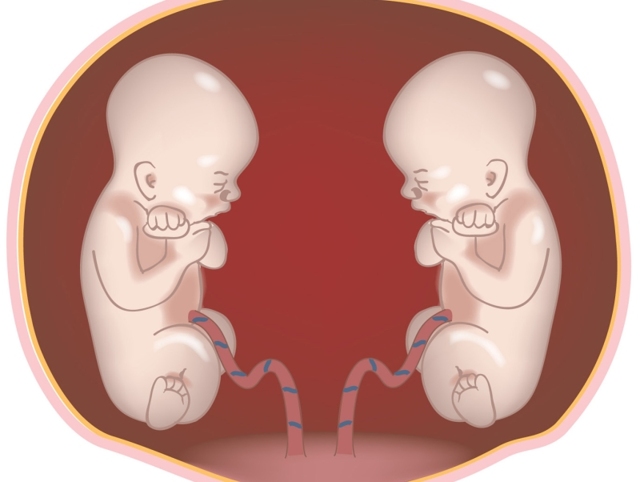
Развитие двух и более плодов в женском организме называется многоплодной беременностью. За последние 20 лет она увеличилась вдвое, и женщины с многоплодием в числе всех беременных составили 0,7-1,5%, рождение двойни по отношению к числу всех родов — 1 : 87, тройни — 1 : 6 400, четверни — 1 : 51 000.
Отмечено множество причин многоплодия, что говорит о еще недостаточной изученности этого вопроса. Вероятность многоплодной беременности во многом определяется следующими факторами:
- Наследственностью, то есть если супруги или один из них происходят от многоплодной беременности или в их семьях, особенно по женской линии, были подобные случаи.
- Повышенным содержанием в крови женщины фолликулостимулирующего гормона, способствующим развитию и созреванию одновременно двух или более яйцеклеток. Это может быть обусловлено наследственностью, приемом препаратов, стимулирующих овуляцию при лечении бесплодия, беременностью непосредственно после отмены ок (оральных контрацептивов), особенно на фоне применения средств овуляторной стимуляции.
- Проведением экстракорпорального оплодотворения (ЭКО), программа которого включает медикаментозную гиперстимуляцию яичников для получения большого числа зрелых яйцеклеток. Многоплодная беременность при эко обусловлена также подсаживанием в полость матки нескольких оплодотворенных яйцеклеток, возможностью имплантации и развития более одной.
- Количеством родов: при повторной беременности и родах вероятность многоплодия увеличивается.
- Возрастом женщины, превышающим 35 лет. Предполагается, что это связано со снижением способности к зачатию в этом возрасте из-за отсутствия ежемесячной овуляции. В результате этого происходит накопление гормонов и их эффекта в виде овуляции двух и более яйцеклеток.
- Аномалиями развития внутренних половых органов.
Множество причин многоплодной беременности, основные из которых перечислены выше, свидетельствует о еще недостаточной изученности этого вопроса.
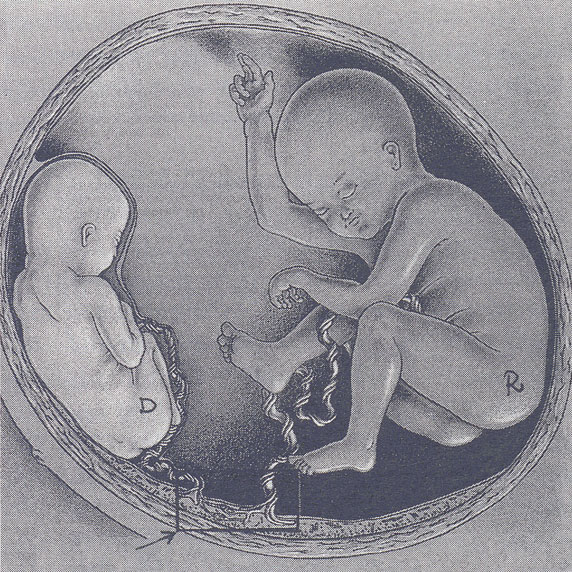
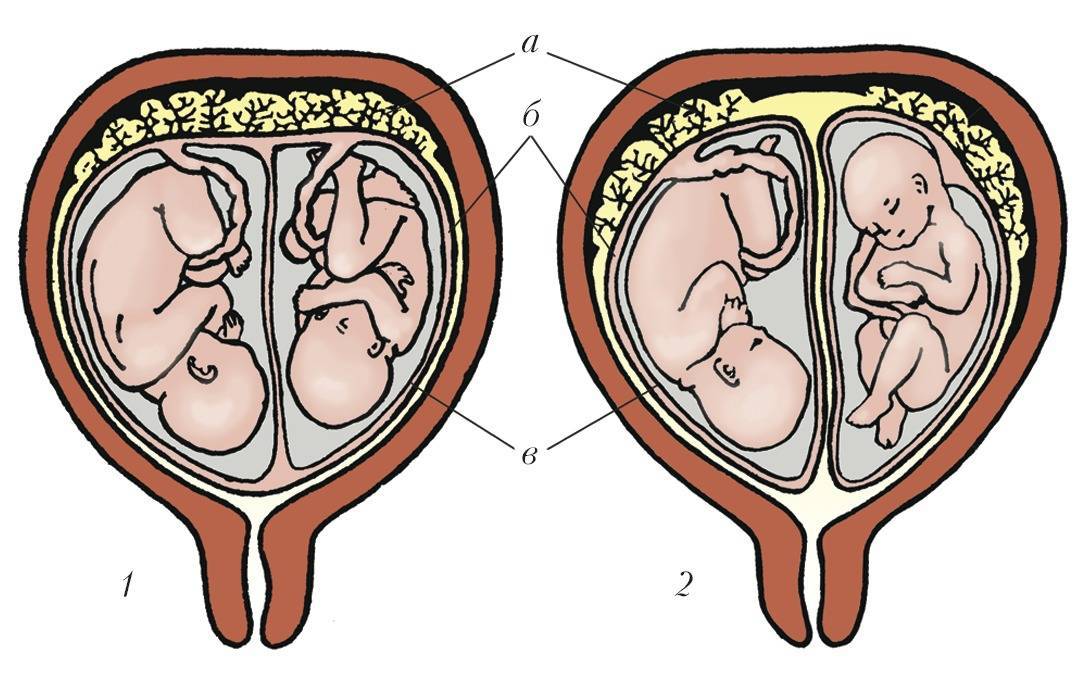
Внутриутробная гибель одного из плодов при двойне
Точные причины внутриутробной гибели одного из детей при многоплодии не известны точно, однако специалисты могут выделить ряд факторов, которые приводят к подобным ситуациям:
- генетические аномалии развития одного у одного из плодов;
- тяжелые нарушения кровообращения в плаценте;
- нарушение кровообращения в сосудах пуповины у плода, например, при образовании узла;
- травма живота матери, в результате чего происходит отслойка плаценты одного их плодов.
Признаки замирания плода при двойне
Клиническая картина при замирании одного из детей двойни во многом зависит от срока вынашивания, на котором это произошло.
Если плод погибает до 12 недели гестации, то женщина может не заметить развития особой клинической картины, самыми частыми признаками при этом является ноющая боль в нижней части живота и возможные кровяные выделения из влагалища.
При гибели одного из плодов на сроке до 10 недель врачи говорят о феномене «исчезающего» плода.
Если замирание одного из детей происходит после 10 недели гестации, то формируется так называемый «бумажный плод» – состояние, представляющее собой мокнутие и последующее мумифицирование погибшего плода и его оболочек.
В результате своей гибели эмбрион сжимается растущим плодным пузырем второго малыша, при этом наблюдается частичное всасывание компонентов амниона погибшего эмбриона.
Клиническая картина у женщины может отсутствовать, о замирании одного из плодов она узнает только на УЗИ.
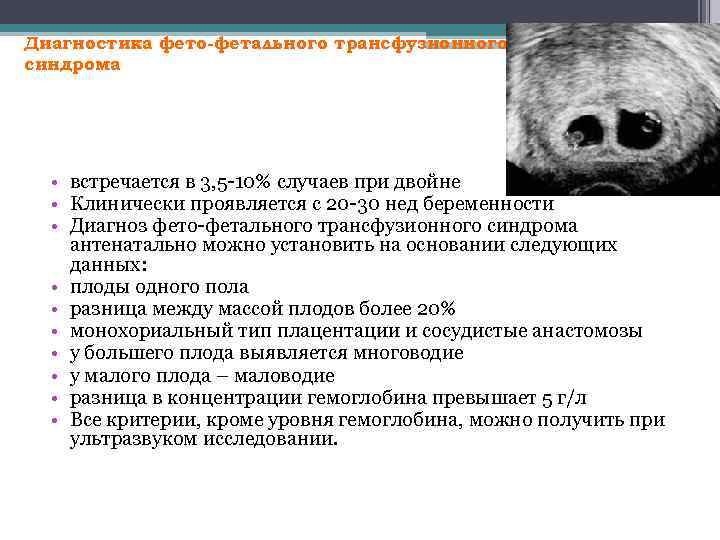
Диагностика антенатальной гибели одного плода при многоплодии
Самым главным инструментом диагностики замирания одного из плодов при двойне является метод УЗИ. На экране монитора врач отчетливо видит отсутствие сердцебиения у одного из малышей, и даже может точно сказать женщине, на каком сроке произошла гибель.
Как часто встречается замирание одного из плодов при двойне?
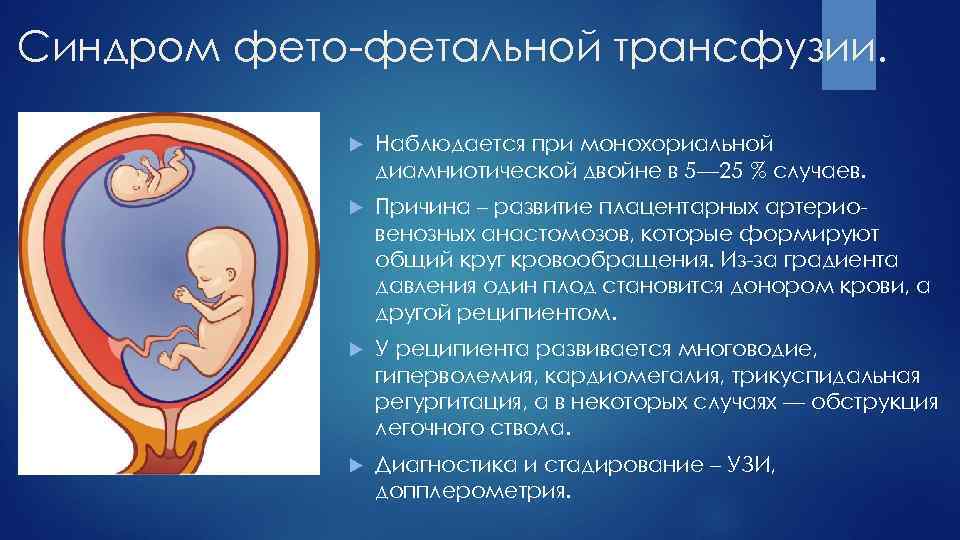
При вынашивании двоих малышей согласно данным статистики гибель одного из них случается в 2% случаев или 1 раз среди тысячи многоплодных беременностей. Чаще всего наблюдается замирание одного из эмбрионов в том случае, когда плоды имеют одну общую плаценту (монохориальное многоплодие).
Опасность внутриутробного замирания одного из детей для мамы и второго эмбриона
Если замирание одного из детей в матке произошла до 10 недели гестации, то в большинстве случаев это не представляет опасности для жизни и дальнейшего развития второго ребенка и для организма самой будущей мамы.
При замирании одного из эмбрионов на сроке от 10 до 13 недели чаще всего формируется «бумажный» плод, а второй ребенок продолжает развиваться в матке. Риски аномалий, конечно, присутствуют, но они не значительны.
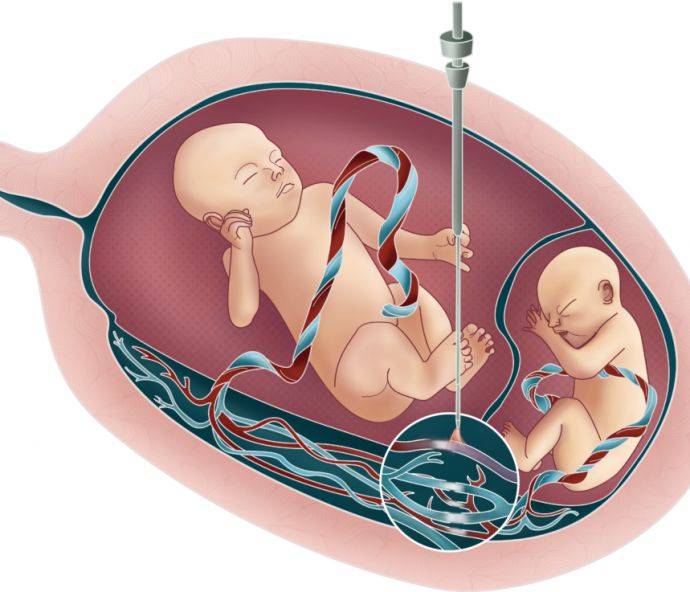
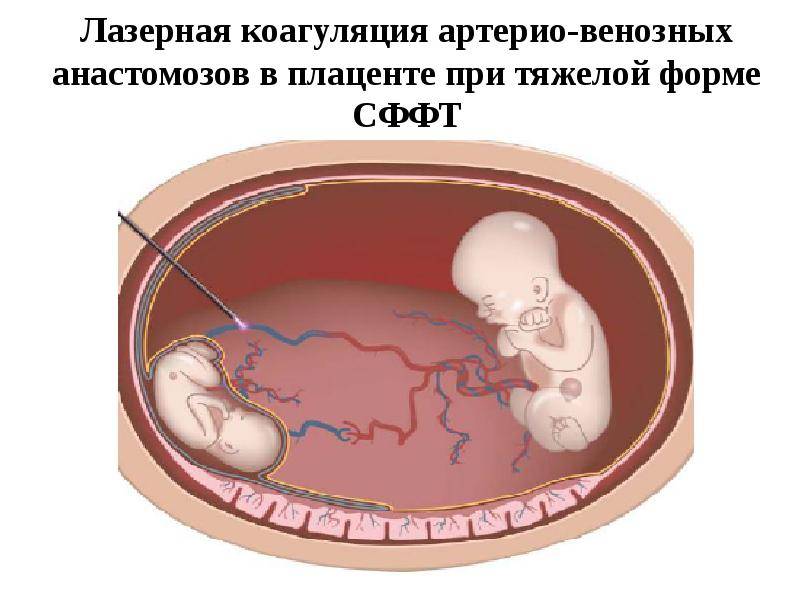
В результате остановки сердца у одного малыша появляется риск обескровливания живого ребенка, так как по кровеносным сосудам плаценты кровь живого плода начинает активно перекачиваться в сосуды мертвого плода, превращая его тело в некий кровяной резервуар. В результате такого обескровливания у живого малыша появляется риск развития следующие состояний:
- тяжелая гиповолемия живого плода;
- тяжелые поражения нервной системы и сердца живого плода;
- развития острого кислородного голодания ребенка в матке.
Наличие мертвого плода в организме матери на позднем сроке беременности создает предпосылки для развития тяжелых нарушений кровообращения и образования тромбозов, что может представлять угрозу и для ее жизни.
Что делать в случае гибели одного из плода двойни?
Действия специалистов при гибели одного из малышей двойни во многом зависит от того, на каком сроке наступила смерть ребенка внутри. При замирании одного из эмбрионов двойни до 10-12 недели беременности в 90% случаев заканчивается благополучно для матери и оставшегося живого малыша.
Гибель одного из детей во втором триместре увеличивает риск для матери и живого ребенка, для спасения которого самым лучшим вариантом считают внутриутробное вливание плазмы крови и прекращение контактирования между кровеносными системами детей в полости матки. Выживаемость второго малыша при своевременном выявлении и принятых мерах составляет порядка 60%.
Если гибель одного из детей происходит в последние месяцы беременности, то женщину в срочном порядке родоразрешают, а малыша помещают в палату интенсивной терапии для дальнейшего выхаживания.
Ирина Левченко, врач акушер-гинеколог, специально для сайта Mirmam.pro
Причины многоплодия
 Единственной объяснимой причиной многоплодной беременности на данный момент можно считать искусственное вмешательство в репродуктивную систему женщины:
Единственной объяснимой причиной многоплодной беременности на данный момент можно считать искусственное вмешательство в репродуктивную систему женщины:
- зачатие при помощи ЭКО, при котором в матку женщины, для повышения шансов на закрепление хотя бы одного эмбриона, внедряют сразу несколько уже подросших эмбрионов;
- стимуляция суперовуляции гормональными препаратами, для получения в одном периоде нескольких зрелых яйцеклеток и повышения шансов на наступление беременности.
Факты иного происхождения многоплодия остаются неопределенными, однако, определены факторы повышенной вероятности наступления многоплодной беременности:
Возрастной.
У женщин, забеременевших в возрасте старше 35 лет, многоплодие встречается чаще, чем у мамочек помладше. Это объясняют колебаниями гормонального фона в силу начинающейся перестройки репродуктивной функции.
Наследственный.
У родителей, в родовом анамнезе которых есть случаи рождения двоен, троен и т.д., вероятность многоплодного зачатия возрастает. Причем, наследование многоплодия может быть как с материнской, так и с отцовской стороны.
Ребаунд-эффект.
По наблюдениям, вероятность того, что зачатие, наступившее в течение первого овуляторного цикла, после отмены длительного (более полугода) приема оральных противозачаточных средств, будет многоплодным, возрастает;
Период лактации.
Отмечено, что в период грудного вскармливания, вероятность многоплодной беременности возрастает;
Этнический.
По статистике, негроидная раса имеет самый высокий показатель по рождению сразу нескольких детишек. Это связывают с особенностями их национального питания.
Строение матки.
Отмечено, что наступившая беременность при «двурогой» или «раздвоенной» матке чаще бывает многоплодной, чем при нормальном маточном строении.
Тем не менее, одномоментное зачатие более чем одного плода, естественным образом, даже, если будущая мама входит в «группу риска», остается довольно редким явлением и несет опасность осложнений в течение беременности и родов, а также в послеродовом периоде, как для женщины, так и для малышей.
Как происходит редукция?

Самый распространенный метод редукции — введение раствора для прекращения жизнедеятельности эмбриона
Эмбрион, который будет удален, врач выбирает, ориентируясь на несколько критериев:
- копчиково-теменной размер (чем он меньше, тем менее развит плод);
- размер воротникового пространства;
- наличие визуально заметных патологий;
- удобный доступ к эмбриону.
Для проведения операции используется один из трех методов.
1. Трансцервикальный метод предполагает, что внутрь цервикального канала вводится тонкий эластичный катетер, подключенный к аспиратору. Применение этого метода возможно на сроке 5-6 недель; наркоза при этом не требуется, однако существуют некоторые недостатки:
- возможны травмы шейки матки, провоцирующие выкидыш;
- микрофлора влагалища может попасть в матку и навредить оставшемуся эмбриону;
- существует вероятность повреждения соседнего плода.
В связи с возможностью подобных осложнений трансцервикальный метод в настоящее время применяется крайне редко.
2. Трансвагинальный метод – редукция эмбриона через влагалище под контролем УЗИ биопсийным адаптером. Его иглой делается прокол в маточной стенке, после чего эмбриону делается инъекция в области грудной клетки для остановки жизнедеятельности. Метод применяется на сроке 7-8 недель; он менее травматичен, чем первый, и главная опасность – неверный расчет дозы лекарственного средства.
3. Трансабдоминальный метод отличается от трансвагинального только тем, что игла вводится не через влагалище, а в брюшную стенку
В этом случае отсутствует риск инфицирования матки, к тому же есть возможность использовать много датчиков, что особенно важно, если удалить нужно более одного эмбриона. Однако использовать этот метод могут лишь те клиники, в которых практикуется биопсия хориона в рамках перинатальной диагностики




![Врачебная тактика при антенатальной гибели и врожденной патологии развития одного плода из двойни [1990 фукс м.а., маркин л.б. - многоплодная беременность]](https://skorohod-nn.ru/wp-content/uploads/1/4/5/145615a87391b0bb95c9a1c1a6a428e7.jpg)