4 возможных варианта протекания кори у детей
Содержание статьи
- Эпидемиология
- Лечение
- Профилактика
- Диагностика и лечение
- Эффективны ли противовирусные препараты?
- Предотвращение кори (профилактика)
- Иммунизация против кори
- Лечение кори
- Диета и питание
- Профилактика кори
- Методы лечения
- Справочная информация
- Симптомы кори
- Диагностика кори
- Лечение кори
- 1. Постельный режим
- 2. Симптоматическое лечение (лекарства при кори)
- 3. Дезинтоксикационная терапия
- 4. Укрепление иммунной системы
- Вакцинация и профилактика
Эпидемиология
Корь — антропонозная убиквитарная инфекция. Единственным источником является больной человек (известны казуистические случаи заражения корью обезьяны при тесном контакте с больным человеком и наоборот). Вирус кори у заболевшего можно выделить из отделяемого со слизистых оболочек, из крови, ликвора, кала, мочи (с мочой он выделяется более длительно, чем из дыхательных путей).
Пациент заразен с последних дней инкубационного периода (2 дня), весь катаральный период (3-4 дня), период высыпания (3-4 дня). С 5 дня появления сыпи больной корью незаразен. Наиболее контагиозен больной в начальном (катаральном) периоде и в первый день появления сыпи.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. В окружающую среду вирус кори попадает при разговоре, кашле, чиханье и может распространяться с потоком воздуха на большие расстояния, в том числе по вентиляционной системе, коридорам и лестничным клеткам. Передача вируса через третье лицо, предметы обихода, игрушки, пищевые продукты практически невозможна, так как он малоустойчив во внешней среде.
У женщин, заболевших корью в конце беременности, возможно внутриутробное заражение плода. Восприимчивость человека к вирусу кори очень велика. Индекс контагиозности около 95-100%. Лица, ранее не болевшие корью и не привитые против нее, остаются восприимчивыми к кори в течение всей жизни. Чаще корью болеют неиммунные дети, реже — подростки 15-17 лет и лица старшего возраста. Кроме того, не исключены случаи заболевания корью у вакцинированных лиц. Корь у детей первых месяцев жизни наблюдается редко, что связано с трансплацентарным иммунитетом. Лица, переболевшие корью, приобретают стойкий пожизненный иммунитет.
Вирусоносительство при кори у здоровых лиц не установлено. При естественно протекающем эпидемическом процессе заболеваемость корью подвержена периодичности. Подъём заболеваемости наблюдался каждые 2-3 года, длительность межэпидемического периода не превышала 3 лет, что связано с накоплением неиммунных лиц. Максимальная заболеваемость корью приходится на зимне-весенний период, что в большей степени связано с концентрацией населения в помещениях, функционированием детских учреждений.
В последнее время заболеваемость корью стабилизировалась на спорадическом уровне благодаря эффективности вакцинации с использованием отечественной живой противокоревой вакцины. Это создает благоприятные перспективы для реализации национальной программы элиминации кори, что входит в общеевропейскую программу борьбы с корью.
Лечение
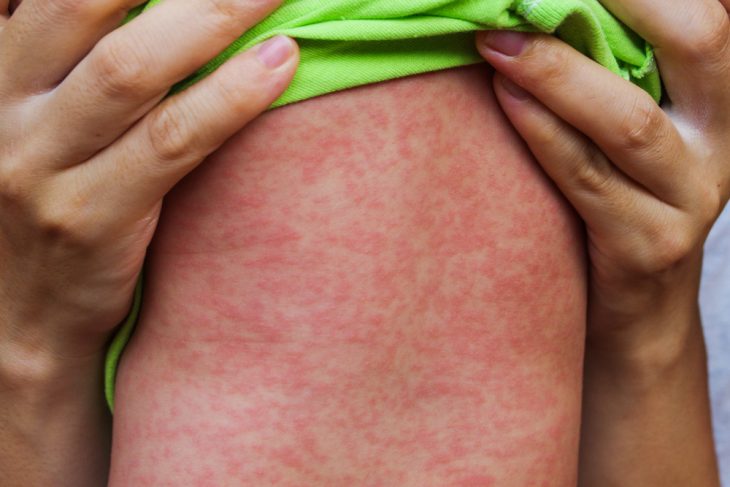 Так выглядит сыпь, характерная для кори.
Так выглядит сыпь, характерная для кори.
Корь, протекающую без осложнений, можно лечить дома. Госпитализации подлежат дети с тяжелым течением заболевания или наличием осложнений, как первичных, так и вторичных.
Специфического лечения кори не существует. Организм ребенка сам справляется с вирусом. Врач может назначить только симптоматическую и общеукрепляющую терапию (витамины).
К симптоматическому лечению можно отнести назначение таких групп препаратов:
- жаропонижающие;
- противокашлевые;
- капли для глаз при конъюнктивите (например, Альбуцид или Ретинол);
- сосудосуживающие капли для носа от насморка;
- отхаркивающие;
- противовирусные (Арбидол, Интерферон, Грипферон);
- противовоспалительные средства при боли в горле;
- иммуномодуляторы;
- антисептики для полоскания горла.
Помимо использования различных симптоматических препаратов, можно проводить следующие процедуры:
- полоскание рта содовым раствором (1 чайная ложка на стакан воды);
- промывание глаз теплой кипяченой водой;
- чистка носовых ходов с помощью тампонов, смоченных в подогретом вазелиновом масле;
- смазывание потрескавшейся кожи губ специальными средствами для смягчения.
Из общеукрепляющих средств лучше всего использовать комплексы витаминов: Центрум, Аевит, Олиговит и др. Врач может назначить витамин А и аскорбиновую кислоту.
Иммуноглобулины назначают лишь при тяжелом течении заболевания, а антибиотики – только в случае присоединения вторичной инфекции.
При лечении больному назначают постельный режим и щадящую молочно-растительную диету. Ребенок должен как можно больше пить жидкости (компоты из сухофруктов, чай, морс, вода). Но нельзя заставлять малыша есть, если он не хочет. Пища, как и при многих заболеваниях, должна быть витаминизированной, калорийной и легко усваиваться. Паровые котлетки, овощи, молочные продукты (кефир, творог, йогурт) прекрасно подойдут для диеты во время кори.
Во время болезни в комнате ребенка нужно делать влажную уборку и часто проветривать помещение. Освещение должно быть приглушенным, поскольку яркий свет вызывает резь в глазах и слезотечение у малыша.
Профилактика
В наши дни главной профилактической мерой считается вакцинация. Разработана живая коревая вакцина (ЖКВ), которая наряду с «Пентаксимом» (аналог АКДС) внесена в таблицу прививок согласно соответствующему приказу. Прививка от кори делается в годик.
Побочный эффект в виде местной реакции на введение препарата не наблюдается. Общая прививочная реакция бывает у 10–13% детей как кратковременный инфекционный процесс (митигированная корь). Риска заразиться для контактных нет. Крайне редко возникает аллергическая реакция.
У большинства после первой вакцинации вырабатывается стойкий иммунный ответ. Повторную прививку делают в 6 лет. ЖКВ может быть применена в ДОУ как противоэпидемическое средство, если была зафиксирована вспышка кори. В этом случае вакцинации подлежат двухлетние дети и более старшего возраста, не болевшие раньше корью, непривитые и не имеющие противопоказаний к прививке. Прививать следует тех, кто был в контакте с заразным ребенком не позже 5 дней назад.
Пассивная иммунизация (профилактика гаммаглобулином) позволяет уберегать от болезни детей, которым нельзя делать прививку. Ее используют, чтобы предотвращать распространение вируса при его заносе в детские ЛПУ. Уберегаться таким образом могут только дети, у которых нет антител к кори.
Послушайте его подробное мнение на этот счет:
Правила неспецифической профилактики следующие:
- узнавать эндемичную ситуацию;
- своевременно выявлять источники инфекции;
- изоляция заболевших (от начала болезни до пятого дня высыпания, если есть пневмония, срок увеличивают до 10 дней);
- действовать согласно протоколу (комнату, где был больной, проветривают 30–45 минут, дезинфекции не требуется);
- карантину подлежат дети, которые контактировали с источником инфекции и не получили гаммаглобулин, — на 17 дней, получившие — на 21 день;
- все дошкольники при приеме в детский сад должны предоставлять прививочный сертификат и осматриваться врачом;
- размещать информационные стенды «Что такое корь и почему она опасна» с фотографиями и медицинскими статьями в ДОУ и детских ЛПУ.
Защищаться от кори нужно, сделав прививку. Это эффективный и безопасный способ. Если годовалый малыш имеет противопоказания к вакцинации, нужно избегать контактов с больными людьми, так как инфицирование происходит воздушно-капельным путем.
Привили ли вы своего ребенка от кори?
Poll Options are limited because JavaScript is disabled in your browser.
Если в соседнем подъезде девочка или мальчик болеют корью, они не будут представлять опасности, пока не находятся в непосредственной близости. При близком контакте произойдет заражение.
В последние годы участились случаи кори среди подростков и взрослых. Это указывает на необходимость серологического обследования для определения антител у лиц старшего возраста.
Диагностика и лечение
Внешний осмотр не всегда позволяет точно дифференцировать корь от аллергии, других инфекционных заболеваний, поэтому необходимо сделать анализы для уточнения диагноза.
Основные методы диагностики – клинический анализ крови, мазок из носоглотки для выявления антител к вирусу кори, при развитии осложнений врач может назначить электроэнцефалограмму, рентген грудной клетки.
Но если болезнь протекает тяжело, возникают осложнения, маму и малыша кладут в стационар. Терапия направлена на устранение проявлений заболевания, укрепление иммунной системы.
Чем лечить корь у ребенка:
- жаропонижающие средства – Панадол, Ибупрофен;
- противокашлевые препараты – Стоптуссин;
- антигистаминные средства – Супрастин, Диазолин, устраняют отечность тканей и слизистых, уменьшают количество сыпи;
- лекарства для улучшения отхождения мокроты – Амбробене;
- глазные капли – Альбуцид;
- сосудосуживающие назальные капли – Отривин, Тизин, применять их можно не более 5-6 дней, в противном случае препараты вызывают привыкание;
- комплексные препараты с высоким содержанием аскорбиновой кислоты, витамина A;
- уколы иммуноглобулина – помогают восстановить иммунитет;
- при появлении признаков сильного обезвоживания на фоне высокой температуры необходимо давать ребенку каждые 5-10 минут по глотку Регидрона.
Эффективны ли противовирусные препараты?
О пользе и целесообразности приема этих лекарств постоянно спорят врачи, многие специалисты считают, что они оказывают только эффект плацебо, как и гомеопатические средства.
Если начать давать ребенку Интерферон, Арбидол сразу при появлении первых признаков заболевания, можно значительно снизить риск развития осложнений.
Но многие врачи назначают их для перестраховки, поскольку велика вероятность присоединения бактериальных патологий. Давать или не давать ребенку антибактериальные средства – решать только вам.
Предотвращение кори (профилактика)
Самое важное, что вы можете сделать для иммунитета своего ребенка, — прививать его, согласно графику, составленному врачом. Дети постарше обычно вакцинируются против кори, согласно государственным и школьным медико-санитарным правилам
Для большинства защита от кори является частью тривакцины против кори, эпидемического паротита и коревой краснухи или частью тетравакцины против кори, паротита, коревой краснухи и ветряной оспы, которая вводится в возрасте от 12 до 15 месяцев и второй раз – в возрасте от 4 до 6 лет
Дети постарше обычно вакцинируются против кори, согласно государственным и школьным медико-санитарным правилам. Для большинства защита от кори является частью тривакцины против кори, эпидемического паротита и коревой краснухи или частью тетравакцины против кори, паротита, коревой краснухи и ветряной оспы, которая вводится в возрасте от 12 до 15 месяцев и второй раз – в возрасте от 4 до 6 лет.
Новорожденные обычно не подвергаются риску заразиться корью до полугодовалого возраста, благодаря иммунитету, переданному от матери. Дети до года обычно не прививаются от кори.
Однако, если наблюдается вспышка кори, прививка может быть сделана в возрасте от 6 до 11 месяцев, как часть обычной вакцинации ЖКВ.
Как и для каждой программы вакцинации, для коревой существуют важные исключения и особенные обстоятельства. Ваш доктор осведомлен наиболее актуальной информацией о рекомендациях для прививания.
- беременным девушкам
- детям с запущенной формой туберкулеза, болезнями крови или другими видами рака
- людям, иммунная система которых ослаблена по каким-либо причинам
- детям, у которых наблюдается история тяжелой аллергической реакции на желатин или на антибиотик неомицин, потому что это может вызвать серьезную реакцию на вакцину
Из-за того, что некоторые люди не могут получить вакцину по состоянию здоровья, это ещё больше подтверждает то, что дети, которые могут её получить, нуждаются в прививании по расписанию. Дети из категории риска зависят от «коллективного иммунитета». Этот термин значит высокий процент людей, которые защищены от болезни, и благодаря им заболевание не может распространяться, и не случаются её вспышки.
Иммунизация против кори
Существует два типа противокоревой вакцины. Первый тип, это вакцина от кори, эпидемического паротита и германской кори, известная как MMR. Второй тип (доступен с июля 2013 г.) сочетает в себе те же три заболевания плюс ветряную оспу и более известен как MMRV вакцина.
Лечение кори
При лечении кори используются медикаменты, действие которых направлено на избавление от симптомов. Стоит отметить, что специальные препараты против кори отсутствуют, медикаментозная терапия направлена на устранение симптомов болезни. Важную роль играет также соблюдение диеты, следование рекомендациям врача. Продолжительность терапии может достигать 2 недель.
Перенести легче корь поможет соблюдение следующих правил:
- постельный режим — назначается при повышенной температуре — в помещении рекомендуется протирать полы от двух раз ежедневно, проветривание обеспечивает устранение вредных микроорганизмов, которые скапливаются в воздухе;
- задергивать шторы днем, в ночное время суток включать настольную лампу;
- ежедневная смена постельного и нательного белья — поможет предотвратить повторные высыпания;
- дневной сон;
- отход ко сну в одно и то же время.
При согласовании с лечащим врачом допускается применение народных рецептов. В период лечения кори следует отказаться от купаний, водные процедуры проводятся только после нормализации температуры.
Диета и питание
Во время кори следует отказаться от тяжелых блюд, при этом питание должно оставаться калорийным. Организм должен получать энергию для борьбы с болезнью. В рацион необходимо включить продукты с содержанием витамина А и С. При нарушениях пищеварения следует отдать предпочтение диете №2, что поможет ускорить процесс излечения. После стабилизации состояния здоровья необходимо использовать диету №15.
При лечении кори должны соблюдаться следующие рекомендации:
- Употребление воды — жидкость способствует выведению из организма вредных веществ, токсинов, что позволяет избежать осложнений.
- Прием специальных растворов для гидратации, которые продаются в аптеках. Они обеспечивают обновление запасов жидкости и минеральных компонентов.
- Включение в рацион фруктов и овощей, предпочтение следует также отдавать легким мясным бульонам с крупами.
- Теплая температура еды — горячие блюда могут вызвать раздражение слизистых гортани.
- Приготовленные на пару котлеты, паштет — продукты содержат большое количество белка, что способствует повышению защитных сил организма.
- В качестве перекусов рекомендуется использовать кефир, домашние йогурты.
Все контакты с ребенком должны быть максимально ограничены, лишние действия противопоказаны. При сниженном аппетите настаивать на обязательном приеме пищи не следует, так как это может быть защитной реакцией организма.
Профилактика кори
Профилактические меры бывают экстренными и плановыми.
Экстренная неспецифическая иммунопрофилактика заключается во введении иммуноглобулина детям от 3 месяцев до 4 лет, контактировавшим с больными, если эти дети не болели корью и не прививались против нее. Иммуноглобулин вводится внутримышечно однократно. Доза в зависимости от возраста – 1,5-3,0 мл. Такая профилактика эффективна только сразу после контакта, а в катаральном периоде она уже бесполезна. Но если препарат введен вовремя, иммунитет сохраняется в течение 30 дней.
Плановая профилактика – это проведение прививки живой ослабленной вакциной кори. Это самая надежная мера. Согласно календарю профилактических прививок, дети дважды должны быть привиты против этого заболевания – в год и в шесть лет. Иммунитет, полученный таким путем, ничем не отличается от того, который выработался после болезни. Но все-таки он имеет тенденцию со временем снижаться.
Противопоказаниями к вакцинации могут служить такие факторы:
- острые инфекционные заболевания;
- болезни крови;
- острые нефриты;
- ревматизм в острой или подострой стадии;
- органические поражения сердца в стадии декомпенсации.
Общие рекомендации по профилактике кори:
- изоляция заболевших корью детей от коллектива;
- соблюдение мер карантина в группах в течение 21 дня;
- регулярные проветривания и влажная уборка помещений, особенно если там находился больной ребенок;
- своевременное введение иммуноглобулина контактным детям не позднее 3-5 суток с момента контакта;
- плановая вакцинация и ревакцинация детей согласно календарю прививок.
Методы лечения
В лечении больных корью важное место занимает создание условий, исключающих вторичное инфицирование и развитие осложнений. Если больного не могут изолировать или наблюдается тяжелая форма болезни, ребенок будет лежать в больнице
Если кроха находится дома, нужно свести к минимуму его контакты с окружающими людьми
Важно обеспечить надлежащий уход. Строго следить за гигиеной больного и помещения, в котором он будет жить во время болезни
В домашних условиях надо постоянно мыть руки и лицо малыша детским мылом, прополаскивать глаза чистой кипяченой водой, очищать рот после еды (грудничкам давать больше пить жидкости). Во время лихорадки нельзя нарушать постельный режим и купаться. Питание должно быть полноценным и щадящим.
Специфического лечения кори нет. Противокоревой иммуноглобулин можно ставить в инкубационный период только непривитым при подтвержденном контакте с больным человеком.
Медикаментозная терапия используется в зависимости от симптоматики и осложнений. Назначения делает врач. Он решает, какое средство, сколько и как часто использовать.
При высокой температуре тела применяют жаропонижающие средства (парацетомол, «Нурофен» и т. п.). При гнойном конъюнктивите капают в глаза 20%-ный раствор сульфацила натрия и аналогичные препараты. Делают промывания с крепким чаем или пищевой содой. Кожные покровы рекомендуют обрабатывать синтетическим танином («Деласкин»).
Заложенность носа устраняют с помощью 2%-ного раствора протаргола или сосудосуживающих капель. При гнойных выделениях можно закладывать противовоспалительные антибактериальные мази и проводить физиопроцедуры. Навязчивый кашель можно вылечивать, применяя отвары трав, специальные микстуры.
Бактериальные осложнения должны лечиться антибиотиками. Врач расписывает схему с обозначением препаратов и их доз. Грудничкам назначают лекарство в виде капель или суспензии. Взрослым детям выписывают таблетки.
Если есть болячки на коже, их нужно мазать антисептиками и противомикробными препаратами
Обработка слизистых проводится очень осторожно, особенно у маленьких детей. Чем раньше начнется антибактериальная терапия, тем больше шансов, что осложнение будет полностью вылечиваться.
Совместно с антибиотиками применяют иммуностимуляторы, витамины (особенно С и А), противовирусные препараты
Возможно назначение физиотерапевтических методов.
Справочная информация
ДокументыЗаконыИзвещенияУтверждения документовДоговораЗапросы предложенийТехнические заданияПланы развитияДокументоведениеАналитикаМероприятияКонкурсыИтогиАдминистрации городовПриказыКонтрактыВыполнение работПротоколы рассмотрения заявокАукционыПроектыПротоколыБюджетные организацииМуниципалитетыРайоныОбразованияПрограммыОтчетыпо упоминаниямДокументная базаЦенные бумагиПоложенияФинансовые документыПостановленияРубрикатор по темамФинансыгорода Российской Федерациирегионыпо точным датамРегламентыТерминыНаучная терминологияФинансоваяЭкономическаяВремяДаты2015 год2016 годДокументы в финансовой сферев инвестиционной
Симптомы кори
В течении заболевания выделяют четыре периода.
- Инкубационный период (длится 9-21 день). Он начинается с момента попадания вируса в организм до появления первых клинических симптомов.
При вдыхании вирус проникает в слизистую верхних дыхательных путей и начинает там размножаться. Затем он попадает в кровь (первичная вирусемия), и с ее током разносится по всему организму, поражая лимфатические узлы, где продолжает размножаться. После чего снова оказывается в крови (вторичная вирусемия). С этого момента начинается следующий период заболевания.
- Катаральный период (начальный, продромальный), длится 3-4 дня. В это время появляется ряд симптомов, похожих на обычную простуду, которые обусловлены циркуляцией вируса в крови (вирусемией):
- повышение температуры тела до 38-39С;
- головная боль;
- насморк с прозрачным или слизисто-гнойным отделяемым;
- чихание;
- осиплость голоса;
- сухой кашель;
- покраснение конъюнктивы;
- отек век;
- светобоязнь;
- слезотечение;
- покраснение зева;
- увеличение лимфатических узлов;
- коревая энантема: специфические крупные красные пятна на твердом и мягком небе;
- в тяжелых случаях – боли в животе, рвота, жидкий стул, потеря сознания, кратковременные судороги.
В этот период активность у детей снижается. Они становятся вялыми, капризными и малоподвижными из-за слабости. Нарушается сон и ухудшается аппетит.
На второй день заболевания появляются специфические серо-белые точки с красным ореолом. Это пятна Бельского-Филатова-Коплика, которые легко обнаружить на слизистой рта в области щек, губ и малых коренных зубов. Они возникают в результате разрушения эпителиальных клеток с их последующим слущиванием. Этот симптом позволяет установить диагноз кори еще до появления сыпи на коже, и своевременно изолировать ребенка. Но, как правило, эти пятна исчезают с появлением высыпаний на коже.
Период катаральных проявлений – самый тяжелый в болезни. Он характеризуется постепенным усугублением всех симптомов. Так, температура в период разгара заболевания может достигать очень высоких цифр, а сухой кашель часто переходит в ларинготрахеит (воспаление гортани и трахеи) или в бронхит с влажным кашлем и обильной мокротой. И вот тогда начинают появляться первые элементы коревой сыпи.
- Период высыпаний (длится 3-4 дня). На 4-5 день болезни появляется бледно-розовая коревая сыпь (экзантема), которая постепенно темнеет, становится яркой и приобретает генерализованный характер, то есть распространяется по всему телу. Вирус в крови в это время продолжает циркулировать, поражая органы и кожу. Начинаются сбои в иммунной системе и аллергические реакции. В тяжелых случаях на коже появляются мелкие кровоизлияния.
Высыпания на коже возникают в результате гемосидероза. При заболевании повреждаются стенки сосудов, которые становятся легко проницаемыми. Сильное кровенаполнение приводит к тому, что отдельные элементы крови (эритроциты) выходят в окружающие ткани и там разрушаются. В результате такого процесса освобождается железо, которое и откладывается в тканях.
Первые коревые пятнышки появляются за ушами и на лице, а затем распространяются по всему телу сверху вниз. Эта сыпь склонна к слиянию, порой образуя большие пятна неправильной формы, которые могут возвышаться над кожей, напоминая бугорки.
В этот период внешний вид ребенка становится характерным для больных корью: одутловатое лицо, отечные веки и нос, сухие потрескавшиеся губы, покрасневшие глаза.
С приходом сыпи катаральные явления начинают угасать: спадает температура, ослабевает и становится более мягким кашель, появляется аппетит и повышается активность ребенка.
- Период пигментации начинается с четвертого дня высыпаний и длится 1-2 недели. При этом ее развитие происходит в такой же последовательности, что и сыпь: начинается с лица и заканчивается на ногах. Коревые пятна приобретают синюшный, а потом коричневый цвет, при надавливании пальцем они не исчезают, и цвет их не меняется. Со временем они начинают шелушиться.
Общее состояние ребенка в этот период нормализуется, явления общей интоксикации исчезают. Температура приходит в норму. Аппетит и сон улучшаются. Ребенок становится активным. С пятого дня от появления сыпи он считается незаразным и может посещать детские учреждения.
Диагностика кори
Если вы подозреваете, что заразились корью, то необходимо обращаться к врачу-инфекционисту. Лечением кори у детей занимается врач-педиатр. Часто врач ставит диагноз на основе осмотра. Но необходимо провести еще ряд анализов, чтобы не спутать корь с краснухой, инфекционной эритемой или скарлатинойОбщий анализ крови При кори в крови выявляют такие изменения:
- снижение уровня лимфоцитов, лейкоцитов, моноцитов и нейтрофилов;
- снижение уровня эозинофилов (могут отсутствовать полностью);
- скорость оседания эритроцитов (СОЭ) умеренно повышена.
Иммуноферментный анализ на антитела к вирусу кори Для исследования берут кровь из вены, отделяют ее сыворотку и обрабатывают с помощью специальных ферментов. Для изучения титра антител широко используют – реакцию торможения гемагглютинации (РТГА) и реакцию нейтрализации (РН), реже реакцию радиального гемолиза (РРГ) и реакцию иммунофлюоресценции (РИФ).Иммуноглобулины М (IgM) – вещества, которые вырабатываются в организме для борьбы с вирусом кори с 3-4 дня болезни. Диагноз кори подтверждают такие результаты:
- 0,12 – 0,18 МЕ/мл – сомнительный результат. Антитела еще не выработались, возможно, с начала болезни прошло недостаточно времени. Необходимо повторить анализ через 10 дней.
- >0,18 МЕ/мл – положительный результат. Организм распознал вирус кори и начал с ним борьбу.
Если титр антител меньше 0,12 МЕ/мл, то организм никогда не встречался с вирусом кори и причиной плохого самочувствия стал другой микроорганизм.Иммуноглобулины G (IgG) – антитела для борьбы с вирусом кори, которые начинают выделяться со второго дня высыпаний или на 10-14 день после инфицирования. Они сохраняются на всю жизнь, обеспечивая защиту от повторного заражения.При заражении корью возможны такие результаты:
- 0 — 0,12 МЕ/мл – антител к кори не обнаружено. Болезнь вызвана другим вирусом.
- 0,12 – 0,18 МЕ/мл – сомнительный результат.
- >0,18 МЕ/мл – положительный результат. В организме выработалось достаточно антител для защиты от вируса.
Дополнительные анализы хотя и не могут выявить причину болезни, но много говорят о состоянии организма и возникших осложнениях.Общий анализ мочиПри кори в моче наблюдается:
- примесь белка (микропротеинурия);
- повышение уровня лейкоцитов (лейкоцитурия).
Рентген органов грудной клетки Тени, соответствующие участкам воспаления в легких, свидетельствуют, что корь осложнилась воспалением легких.
Лечение кори
Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Лечение кори включает в себя следующие пункты:
- Постельный режим;
- Симптоматическое лечение;
- Дезинтоксикационная терапия, обильное питье;
- Укрепление иммунной системы;
Не осложненная форма кори лечится в домашних условиях, осложненная – в стационаре.
1. Постельный режим
Постельный режим при тяжелых инфекционных заболеваниях направлен на аккумулирование организмом сил, необходимых для борьбы с инфекцией. Кроме того, больного необходимо изолировать от других людей, которые не болели ранее корью, поэтому при первых признаках кори, ребенка нужно удержать от похода в детский сад или школу, взрослому нужно воздержаться от похода на работу.
В помещении, где находится больной нужно немного притушить свет.
2. Симптоматическое лечение (лекарства при кори)
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом. Помните, лекарственные препараты имеют ряд побочных эффектов, поэтом заниматься самолечением крайней не рекомендуется!
3. Дезинтоксикационная терапия
Вирусная и бактериальная инфекция, а также продукты их жизнедеятельности, накапливаясь в организме вызывает симптомы интоксикации (отравления) организма, которая проявляется в виде тошноты, приступов рвоты, отсутствия аппетита, повышенной температуры тела и других проявлений.
Для выведения токсинов из организма применяется дезинтоксикационная терапия, которая включает в себя:
- обильное питье — до 2-3 л жидкости в сутки, желательно добавляя в питье витамин С;
- прием детоксикационных препаратов.
4. Укрепление иммунной системы
Для укрепления иммунитета назначается дополнительные дозы витаминов, особенно при кори показана большая доза витамина А (ретинол), которая минимизирует риск смертности, а также повышенную дозу витамина С (аскорбиновая кислота).
Вакцинация и профилактика
Специфическая профилактика включает в себя вакцинацию и использование антикоревых иммуноглобулинов. Согласно национальному прививочному календарю, всех мальчиков и девочек годовалого возраста (за исключением тех, кто имеет медицинские противопоказания) следует прививать от кори. Благодаря повсеместной вакцинации заболеваемость снизилась до нескольких процентов.
К сожалению, некоторые родители в силу различных заблуждений и субъективных причин отказываются делать своим детям необходимые прививки. Из-за этого вспышки кори встречаются все чаще в разных районах нашей страны. Уберечь малыша в такой ситуации очень сложно. Если в подъезде проживает больной ребенок, то шанс заразиться вирусом очень высок.
Если родители знают, что в городе зафиксирована высокая заболеваемость коревой инфекцией, лучше воздержаться от посещения магазинов, детских больниц, игровых площадок и других общественных мест, где можно встретить заразного ребенка. В качестве профилактической меры с разрешения доктора можно давать малышу витамин А.
Если контакт с источником инфекции произошел, возможно введение иммуноглобулина, после консультации с врачом. Но не позже 7 суток. Иногда шестимесячным малюткам проводят вакцинацию по эпидемиологическим показаниям. Затем, как и всем остальным, делают прививку в год.
Противокоревые препараты бывают моно- и поливалентные. Их выпускают российские и зарубежные фармацевтические фирмы. Все они переносятся хорошо. К нормальным кратковременным явлениям после прививки относятся:
- незначительное уплотнение в зоне укола;
- болезненность при нажатии на место инъекции;
- покраснение кожи вокруг прокола;
- подъем температуры тела до субфебрильных значений на 1–2 суток.
Редко в силу индивидуальных реакций детского организма может наблюдаться лихорадка несколько дней, высыпания на теле или проявления легкой формы заболевания. Эти неопасные и быстро проходящие эпизоды не идут ни в какое сравнение с настоящей болезнью. Поэтому прививку ставить нужно в обязательном порядке, чтобы уберечь своего ребенка от неоправданного риска, ведь корь может привести к инвалидности и гибели.